Suchtkranke in der (stationären) - LIGA
Werbung

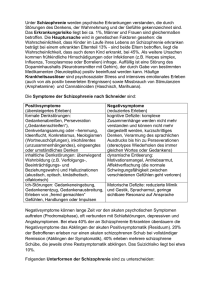
Fachtag Sozialpsychiatrie und Sucht Jeder für sich oder wo geht‘s gemeinsam? Impulsreferat: Suchtkranke in der (stationären) Psychiatrie. Realitäten und Konzepte. Dr. Jörg Breitmaier Abteilung für Psychiatrie und Psychotherapie Krankenhaus Zum Guten Hirten Ludwigshafen am Rhein Die Ausgangsprobleme • Viele unserer Patienten/Klienten haben Doppeldiagnosen. Deshalb sollen Psychiatrie und Suchtkrankenhilfe zusammenarbeiten. • Die beiden Systeme haben einen Beziehungskonflikt. ? Die Themen • Unsere Suchtrealität • Unser Auftrag und die Voraussetzungen • Welche Suchtkranken sehen wir? – – – – Die Intoxikierten Die Schwerkranken Die (mehr oder weniger) Motivierten Die Doppeldiagnose-Patienten • Exkurs: Doppeldiagnose - Ausnahme oder Regel? • Unsere Angebote für Suchtkranke • Meine Impulse Unsere Suchtrealität Diagnosenverteilung stationäre und teilstationäre psychiatrische Aufnahmen ZGH 1.11.2011 - 31.10.2012 (n=2237) Aufnahmen mit Hauptdiagnosen aus der Gruppe F1 im Jahr 2003 nach Substanzen (n=513) Aufnahmen mit Hauptdiagnosen aus der Gruppe F1 im Jahr 2003 nach Störungen (n=513) Aufnahmen mit Diagnosen aus der Gruppe F10 in den Jahren 2003 bis 2012 (n=4445) nach Aufenthaltsdauern Konsiliardienst für Psychiatrie und Psychotherapie am Klinikum der Stadt Ludwigshafen - Psychiatrische Hauptdiagnosen 2003 / n=1094 - Unser Auftrag und die Voraussetzungen Versorgungsgebietsstatistik Stadt Ludwigshafen 1998 - 2011 (Psychiatrische Aufnahmen stationär und teilstationär Erwachsene aus dem Versorgungsgebiet) Belegung Januar - Oktober 2012 Durchschnitt: stationär 102,6 (101,7 %) teilstationär 75,58 (76,4 %) Die Voraussetzungen • • • • Regionaler Versorgungsauftrag Multidisziplinäre, ärztlich geleitete Teams Störungsgemischte Stationen Multifaktorielles psychiatrisches Störungsmodell • Notfallaufnahmen, Niedrigschwelligkeit elektive Aufnahmen mit Wartezeit nur für die qualifizierte Entzugsbehandlung und in der Tagesklinik Welche Suchtkranken sehen wir? • Die Intoxikierten Patienten mit Hauptdiagnosen aus der Gruppe F10 in den Jahren 2003 - 2012 nach Aufnahmeanzahl Welche Suchtkranken sehen wir? • Die Intoxikierten • Die Schwerkranken Kasuistik ♂A.V. – Die letzten Jahre Längste Abstinenz: 322 Tage Aktuelle Abstinenz: 18 Tage Aufenthalte pro Jahr: 1-7 9. Juni 2005 Dr. Jörg Breitmaier Kasuistik Herr N.M., 34 J. • Ältestes von 7 Geschwistern, Trennung der Eltern, bis 14 Sonderschule, bis 18 Heim, Berufsgrundbildungsjahr • Mit 4 Alkohol eingeflößt, st. 10 regelmäßig, in späteren Jahren auch Drogen • seit 13 Jahren auf der Straße • 7 Haftstrafen wegen Einbruch/Diebstahl Forts.: Kasuistik Herr N.M., 34 J. • • • • • • 77 Aufnahmen von 10/99 bis 5/04, insgesamt 792 Tage Aufnahmen immer intoxikiert (>3->4‰), oft agitiert, aggressiv, gelegentlich komatös, meist mit Messer bewaffnet Zeitweises Bemühen um Veränderung, 3 Heimaufnahmen, aber immer wieder Entscheidung für Sucht, für Straße 1 Jahr untergebracht, auch danach wieder auf die Straße Partnerin in der Abt. kennengelernt Starb hier im Rahmen einer unklaren Intoxikation Kasuistik Frau T.X., 41 J. • Büro-Fachberuf, seit 97 geschieden, keine Kinder, seit 98 EU-Rente • 81 Erstdiagnose paranoide Schizophrenie, seit 10 Jahren alkoholabhängig • 34 Aufnahmen 2/00 bis 4/04, jeweils schwer alkoholisiert, meist nach Ausnüchterung bzw. körperlicher Entgiftung abgebrochen. Lange Zeit keine Bereitschaft zur Veränderung • Seit Anfang 04 Teilnahme am ALITAProgramm, seitdem abstinent, positive Entwicklung (Praktikum etc.) Die 20 Patienten mit der höchsten Aufnahmeanzahl (10/99-9/04, n=2660) Initialen ♀♂ Alter Diagnosen Aufnahmen mittl. VD N.M. T.X. N.D. I.E. K.I. W.E. X.Q. I.N. B.S. I.F. T.X. G.X. N.X. F.I. O.C. S.E. B.N. K.C. B.W. O.L. ♂ ♀ ♂ ♂ ♀ ♂ ♂ ♂ ♀ ♂ ♀ ♂ ♀ ♂ ♂ ♂ ♀ ♀ ♂ ♀ 34 41 37 22 28 41 59 64 47 35 29 58 40 22 44 30 38 41 51 22 Polytoxikomanie, Amnest.-S., Pers.St. Alkohol-Abhängigkeit, Schizophrenie (?) Paranoide Schizophrenie Paranoide Schizophrenie Borderline-Persönlichkeitsstörung Paranoide Schizophrenie Alkohol-Abhängigkeit Alkohol-Abhängigkeit, beg. Amnest. S. Alk.- und Med.-Abh., Angst-St., Pers.St. Par. Schizophrenie, Med.-Abhängigkeit Par. Schiz., Alk.-Missbrauch Alkohol-Abhängigkeit, beg. Amnest. S. Alkohol-Abhängigkeit Par. Schizophrenie, Alk.- u. Dr.-Missbr. Par. Schizophrenie (?), Polytoxikomanie Par. Schiz., Polytox., V.a. dissoz. Pers. Par. Schiz.(DD:wahnh.D./BL-Persst.) Paranoide Schizophrenie, Alk.-Abh. Alk.-Abh.,Med.Abh. Borderl.-Pers.-Störung, Alk.-Abh. 77 34 30 29 27 25 25 25 25 18 18 18 17 17 17 17 16 16 16 15 10 17 33 13 24 16 3 6 38 27 2 5 9 32 9 21 23 16 6 5 Die „Cluster“ der heavy user Schizophrenie ♂ Missbrauch/ Abhängigkeit Delinquenz/ Gewalt chronifizierte, wahnhafte Depression Fehlende Krankheitseinsicht/ Compliance Wohnungsprobleme/ ofW ♂>♀ schwere BPS Minderbegabung mit aggressiven VerhaltensStörungen langjährige, schwere Alkoholabhängigkeit, hohe Rückfallgefahr (beg.) Komorbidität amnestisches Syndrom Welche Suchtkranken sehen wir? • Die Intoxikierten • Die Schwerkranken • Die (mehr oder weniger) Motivierten Welche Suchtkranken sehen wir? • • • • Die Intoxikierten Die Schwerkranken Die (mehr oder weniger) Motivierten Die Doppeldiagnose-Patienten Fallbeispiel1 • • • • • Herr U. X., 25 J. Ab 2. Klasse Sonderschule L, dann Hauptschule, 7.-8.Klasse „Schule für Schwererziehbare“, kein HS-Abschluss, Lehre abgebrochen nach zweimaligem Durchfallen, arbeitslos 2000-2006 versch. illegale Drogen und Alkohol, Beschaffungskriminalität 1. Aufenthalt 2006 zur Entgiftung, während dieses Aufenthalts erstmalig akustische Halluzinationen und wahnhaftes Erleben, anschließend stationäre Entwöhnung 2. (tagesklinischer) Aufenthalt seit 11/06: Angst in Räumen, vor lauten Geräuschen und vor Menschen, Suchtdruck, Rückzug, Leistungsschwächee mittlerweile: Praktikum Haustechnik, geplante RPK-Maßnahme Fallbeispiel 2 • • • • • • Herr K. L., 45 J. Abitur, zwei abgebrochene Studien, ledig, allein lebend, keine Arbeit, rechtliche Betreuung Seit ca. 1980 par. Schizophrenie mit zahlreichen stationären Aufenthalten, seit 1999 7mal in unserer Abteilung Regelmäßiger Cannabis-Gebrauch, den der Patient bis vor etwa zwei Jahren sehr streitbar vertreten hat und Alkoholmissbrauch Verlust von Partnerschaft, mehreren Wohnungen, selbst beklagte Einsamkeit, ständige Einmischung der Eltern… Nach bisher letztem stationärem Aufenthalt 2005 Abstinenzmotivation, 1 Jahr PIA, Depot-Neuroleptikum, bis zur Abgabe aus der PIA stabil… Exkurs Doppeldiagnose - Ausnahme oder Regel? E.Bleuler: Dementia Praecox oder die Gruppe der Schizophrenien. Leipzig…, 1911 „Komorbidität“ 1 • Definition: Das Vorhandensein von mehr als einer Störung bei einer Person in einem definierten Zeitraum (z.B.: life-timecomorbidity). • auch: Doppeldiagnose, -erkrankung, Mehrfacherkrankung, Dual Diagnosis • Weithin anerkanntes Konzept seit DSM III bzw. ICD 10. „Komorbidität“ 2 • Aber: – Krankheitseinheiten sind, zumal in der Psychiatrie, keine klar vorgegebenen Entitäten, sondern umstritten und im Fluss – Die Krankheitslehre der klassischen Psychiatrie (z.B. Jaspers) verlangt die Subsummierung aller vorhandenen Störungen unter eine Diagnose nach der „Schichtenregel“. Häufigkeit 1 • ECA-Studie (Regier et al. 1993): Einjahres-Prävalenz DD: 3,3% (Schizophrenie 1,1%, bipolare St. 1,2%, Sucht 9,5%) • Lebenszeitprävalenz psych. St. 22,5%, davon 1/3 mit Sucht-Komorbidität, bei Alkoholabh. 45% DD, bei Drogenabh. 72% DD, bei Schizophrenen 47% LZP für Drogenmissbrauch (Regier et al. 1990) • Drei Arbeiten aus den USA fanden 13% (Cohen und Klein, 1970), 36% (Barbee et al., 1989) und 42% (Mueser, 1990) Cannabisgebrauch bei Schizophrenen. Häufigkeit 2 Das Beispiel Ludwigshafen (Aufnahmen 2002-2006) • • • • Bei 20,1% der insgesamt 2059 aufgenommenen Patienten mit Schizophrenie lagen zugleich ein Missbrauch oder eine Abhängigkeit vor; am häufigsten von mehreren Substanzen (10,6%), bei 7,2% von Alkohol und bei 1,5% von Cannabis. Bei der Gruppe der Patienten mit neurotischen und reaktiven Störungen war in 19,6% der Fälle Missbrauch oder Abhängigkeit im Spiel; mit 13,4% am häufigsten von Alkohol. Auch bei Patienten mit Persönlichkeitsstörungen fanden sich „Substanzprobleme“ in 19,5% der Fälle; auch hier war die stärkste Gruppe die mit Alkohol (13,4%). Bei Patienten, bei denen wir Missbrauch/Abhängigkeit als Hauptproblem angesehen haben, fand sich in 17,2% der Fälle eine andere psychiatrische Nebendiagnose. Am häufigsten waren Persönlichkeitsstörungen (4,3%), Schizophrenie und Depression (je 3,7%). Häufigkeit 3 – Die Substanzen Verteilung der Substanzen bei Komorbidität (aus: Lambert et al., 1997) Ursachen Artefakt Zufälliges Zusammentreffen Diagnostische Konventionen Selektionsprozesse Suchtmittelkonsum Psychose Dritter Faktor Psychose Suchtmittelkonsum Trigger-Modell Gesteigerte Vulnerabilität „Drogen-Induzierung“ Drift-Hypothese Selbstbehandlung Gesuchte Psychose Genetische Koinzidenz Genetische Kausalität Gemeinsame Grunderkrankung Eigene Entität Gründe für Selbstmedikation Gründe für Selbstmedikation Folgen • Schlechterer Verlauf, schlechtere Prognose: – Höhere Rückfallrate (4fach, Silver und Abboud, 1994), mehr Hospitalisationen, mehr Delinquenz, schlechtere Integration, mehr EPMS… • „Heimatlos in der psychiatrischen Versorgung“ (Riebe, 2000) – Zwei Systeme (Suchthilfe, Psychiatrie) – Zwei Haltungen: • Sucht: konfrontativ, gruppenorientiert, abstinenzfördernd, realitätsorientiert • Psychose: stützend-fürsorglich, Schutz vor Überforderung, individuelles Vorgehen, medikamentöse Behandlung Strategien – Behandlungsziele (nach: Riebe 2000) 1. 2. 3. 4. 5. 6. 7. Diagnostische Klarheit Differenzierung – Individualisierung Kontinuierliche Behandlungsbeziehung Medikamentöse Behandlung Reduktion des Suchtmittelkonsums Lebenspraktische Fähigkeiten Selbstversorgung, Gesundheitsverhalten Alltagsgestaltung und Tätigkeiten Bewältigungsstrategien für psychische und soziale Konflikte Unsere Angebote für Suchtkranke Der „Königsweg“ der Alkoholismusbehandlung Kontaktphase Entgiftungsphase Suchtberatungsstelle Allgemeinkrankenhaus Entwöhnungsphase Fachklinik Nachsorgephase Suchtberatungsstelle Selbsthilfegruppe NotfallAufnahme Stationäre Entgiftung bis 1 Woche i.d.R. Distraneurin evt. „D-Gruppe“ Stationärer Qualifizierter Entzug bis drei Wochen „D-Gruppe“ Voraussetzung: Lebenslauf/Motivationsbericht Behandlung von Komorbidität Psychiatrische Institutsambulanz: Gesprächsgruppe Einzeltermine Intensive amb. Behandlung Stationäre Detoxikation bis 1 Tag Warteliste Plus: Diagnostik, Therapie– Vorschläge und Mitbehandlung durch die Konsiliardienste Kein Ausgang Amb. Notfallkontakt Krankenhaus Zum Guten Hirten Abteilung für Psychiatrie und Psychotherapie Angebote für Patienten mit Alkoholabhängigkeit Die Hierarchie der Therapieziele (nach Schwoon, 1992) 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. Sicherung des Überlebens Verhinderung von schweren körperlichen Folgeschäden Sicherung der sozialen Umgebung gegen Beeinträchtigungen Verhinderung sozialer Desintegration Ermöglichung längerer Abstinenzphasen Einsicht in die Grunderkrankung Akzeptanz des eigenen Behandlungs- bzw. Hilfebedarfs Akzeptanz des Abstinenzzieles Konstruktive Bearbeitung von Rückfällen Individuelle therapeutische Grenzziehung („Selbsthilfe“) Wer sieht wie viele Alkoholabhängige? (nach: Mann 2002) Meine Impulse • Suchtkranke brauchen, je nach Motivation, Wünschen und Situation ganz unterschiedliche Hilfsangebote. • Nur wenn sich die Systeme verständigen und zusammenarbeiten, werden wir mehr Suchtkranke mit dem je angemessenen Angebot erreichen. • Wir brauchen ein gemeinsames (multidimensionales) Modell: Sucht ist eine seelische Störung.