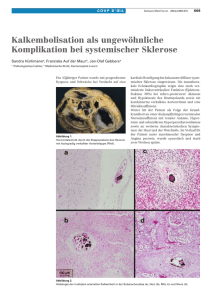
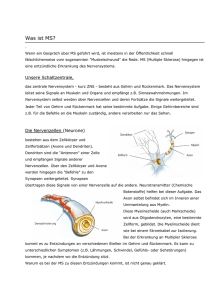
Patientenratgeber systemische Sklerose
Werbung

act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 1 Patientenratgeber systemische Sklerose act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 2 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 3 Vorwort 5 Systemische Sklerose – Definition, Einteilung, Ursachen 6 Symptome 10 Diagnostik 19 Therapie 29 Allgemeine Verhaltenstipps 37 Leben mit systemischer Sklerose 39 Service – Adressen, Buchtipps, Internetseitentipps 40 Glossar 44 Anhang: Paul Klee – Patient mit systemischer Sklerose 51 3 Inhalt act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 4 Patientenratgeber systemische Sklerose 4 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 5 Vorwort Liebe Patientin, lieber Patient, diese Informationsbroschüre soll Ihnen helfen, die Krankheit systemische Sklerose (früher als auch Sklerodermie bezeichnet) besser zu verstehen, das heißt, ihre Ursachen, Symptome und die therapeutischen Möglichkeiten. Diese Patientenbroschüre soll Ihnen auch behilflich sein, allen Ihren Fragen auf den Grund zu gehen, um besser mit der systemischen Sklerose leben zu können. Bitte nehmen Sie sich Zeit, diese Information in Ruhe durchzulesen. Die systemische Sklerose ist eine ernst zu nehmende und komplizierte Erkrankung mit unterschiedlichsten Erscheinungsformen und als Laie fällt es oft schwer, den medizinischen Erklärungen zu folgen. Dabei ist das Verständnis für seine eigene Erkrankung wichtig, um die Unsicherheiten so gering wie möglich zu halten: Was ist das für eine Krankheit, die ich habe? Wie macht sie sich bemerkbar und wie wirkt sie sich aus? Warum wird welche Untersuchung gemacht und welche Therapien sind für mich sinnvoll? Im Abschnitt „Leben mit systemischer Sklerose“ werden Sie sehen, dass dieses sehr gut möglich ist. Natürlich ist die Tatsache, eine unheilbare Krankheit zu haben, erst einmal erschreckend, aber die Therapiemöglichkeiten sind heute schon so weit, dass viele der einzelnen Beschwerden sehr gut gebessert oder sogar zum Stillstand gebracht werden können. Viele Patienten mit systemischer Sklerose können mit ihren Beschwerden sehr gut umgehen und den Alltag genießen – diese Erfahrungen sollen in dieser Broschüre auch Ihnen zugute kommen. Im Anschluss finden Sie nützliche Adressen wie die der Selbsthilfeorganisationen. August 2008 Prof. Dr. med. Ulf Müller-Ladner Lehrstuhl für Innere Medizin mit Schwerpunkt Rheumatologie Justus-Liebig Universität Gießen, Abt. für Rheumatologie und Klinische Immunologie, Kerckhoff-Klinik, Bad Nauheim 5 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 6 Die systemische Sklerose (früher Sklerodermie) Systemische Sklerose – Definition, Einteilung, Ursachen Man schätzt, dass weit über 10 000 Deutsche an systemischer Sklerose leiden und rechnet mit 1 bis 2 Neuerkrankungen pro 100 000 Menschen pro Jahr (das entspricht etwa 1 600 Neuerkrankten ⁄ Jahr). Frauen sind etwa viermal häufiger betroffen als Männer. Die Erkrankung tritt meistens im Alter von 30 bis 50 Jahren auf, Verlauf und Schwere können von Patient zu Patient sehr unterschiedlich sein. Der ursprüngliche Name Sklerodermie leitet sich vom Griechischen ab und bedeutet übersetzt „harte Haut“ skleros (= hart) derma (= Haut). Die Sklerodermie ist von verschiedenen Verlaufsvarianten gekennzeichnet. Aber alle haben sie eines gemeinsam: Es kommt zu einer Verhärtung des Bindegewebes. Anstelle des alten Namens Sklerodermie (Verhärtung der Haut) wird heute der Begriff „systemische Sklerose“ (engl. systemic sclerosis) genutzt, da hierbei die systemische (den ganzen Körper betreffende) Sklerose zum Ausdruck kommt. Definition Die systemische Sklerose (SSc) gehört zu den sogenannten Kollagenosen. Das sind Erkrankungen des Bindegewebes, die durch ein fehlgeleitetes Immunsystem ausgelöst und gesteuert werden. Bei der systemischen Sklerose kommt es zu einer starken Vermehrung des Bindegewebes, so dass sich die Haut oder Schleimhaut verdickt und verhärtet. Die Bindegewebsverhärtung kann entweder nur die Haut alleine oder aber die Haut und innere Organe wie Lunge, Verdauungstrakt, Blutgefäße und Niere betreffen. Einteilung Es gibt zwei Grundvarianten der systemischen Sklerose: die auf die Haut beschränkte Morphea (zirkumskripte Sklerodermie) und die den ganzen Körper betreffende systemische Sklerose. 6 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 7 1. Die Morphea (zirkumskripte Sklerodermie) Die Morphea, auch lokalisierte zirkumskripte (circumscripte = umschriebene) Sklerodermie genannt, besteht in begrenzten Arealen. Sie beginnt mit kleinen roten Flecken an Gliedmaßen und Rumpf, die sich langsam vergrößern und verhärten. Die Verhärtung beschränkt sich nur auf das Bindegewebe und Unterhautfettgewebe der Haut. Das ist zwar zum Teil sehr unangenehm, vor allem, wenn die Haut im Bereich der Gelenke betroffen und die Bewegung somit eingeschränkt ist, aber sie ist nicht lebensbedrohlich. Meist verliert diese Krankheit über die Jahre an Aktivität und „brennt aus“. Die Morphea breitet sich oft an Stellen aus, an denen viel Druck auf die Haut ausgeübt wird. Zum Beispiel im Bereich von BH- oder Schulranzen-Trägern oder im Leistenbereich, wenn hier enge Hosen permanent beim Sitzen drücken. In diesem Fall kann das Tragen von leichten Kleidern das Voranschreiten der Krankheit verhindern. 2. Die systemische Sklerose (früher Sklerodermie) Bei der systemischen Sklerose (SSc) sind neben der Haut auch das Blutgefäßsystem und innere Organe in unterschiedlichem Ausmaß betroffen. Die systemische Sklerose ist nicht heilbar, aber inzwischen behandelbar, so dass der Krankheitsverlauf verlangsamt und teilweise sogar gestoppt werden kann, also nicht voranschreitet. Deswegen wird auf den Zusatz „progressive“ (= voranschreitende), wie es früher üblich war (progressive systemische Sklerose) heute verzichtet und einfach nur noch von einer systemischen Sklerose gesprochen. Bei einigen Erkrankten sind die Veränderungen nur mit technischen Geräten messbar und werden vom Betroffenen gar nicht wahrgenommen. Andere Erkrankte sind deutlich am ganzen Körper betroffen und haben Verhärtungen im Gesicht und an den Fingern. Auch kann die systemische Sklerose mit ernsthaften Beschwerden bei der Atmung, dem Schlucken und der Verdauung verbunden sein. Da die Krankheit sehr variantenreich ist, vergehen oft Monate oder Jahre, bis bei einem Patienten die richtige Diagnose gestellt werden kann. 7 Einteilung act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 8 Einteilung Die systemische Sklerose wird nach der Hauptsymptomatik in zwei Unterformen eingeteilt 2.1. Die limitierte (oder lokalisierte) systemische Sklerose (lSSc) Sind nur die Hände oder Füße unterhalb der Ellenbogen- oder Kniegelenke betroffen, spricht man von einer limitierten Form der systemischen Sklerose. Die Verdickung der Haut bezieht sich auf die so genannten Akren: hauptsächlich sind Finger, Zehen, Nase, Wangen, Kinn und Ohrmuscheln betroffen. Eine Organbeteiligung ist bei dieser Form seltener und meist leichter ausgeprägt. Eine Unterform der limitierten systemischen Sklerose ist das CRESTSyndrom. Der Name leitet sich aus den Anfangsbuchstaben der Symptombezeichnungen ab. Denn bei CREST kommt es zu einer Hautverkalkung (Calcinosis Cutis = verkalkte Haut), zu einem Raynaud-Syndrom (siehe weiter unten) und zu einer Minderfunktion oder gestörten Beweglichkeit der Speiseröhre (Ösophagusmotilitätsstörung (Esophagus = Speiseröhre)). Außerdem sind die Finger verhärtet, dünn und blass (Sklerodaktylie) und die oberflächigen Hautgefäße bleiben krankhaft erweitert (Teleangiektasien). 2.2. Die diffuse systemische Sklerose (dSSc) Breitet sich die Sklerose über den ganzen Körper aus, wird von einer diffusen systemischen Sklerose gesprochen. Sie schreitet schneller voran und führt bei manchen Patienten schon innerhalb eines Jahres zu einer schweren Fibrosierung der Haut mit Beteiligung innerer Organe. 3. Sine Sklerodermie Wenn nur innere Organe betroffen sind und die äußeren typischen Merkmale fehlen, spricht man von einer „Sine (ohne) Sklerodermie“. 4. Sharp Syndrom Beim Sharp Syndrom (ein rheumatologisches „Overlap“-Syndrom genannt) überlappen sich verschiedene Bindegewebserkrankungen: Raynaud-Syndrom und für die systemische Sklerose Hautverdickungen sind hier mit rheumatischen Symptomen eines systemischen Lupus 8 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 9 Ursachen erythematodes, einer Polymyositis oder einer rheumatoiden Arthritis kombiniert. Die genauen Ursachen der systemischen Sklerose sind nach wie vor unbekannt. Als Auslöser der systemischen Sklerose wird eine Fehlreaktion des Immunsystems (Autoimmunerkrankung) vermutet: körpereigene Zellen (hier des Bindegewebes) werden als fremd oder fehlerhaft erkannt. Die Folge ist eine Entzündungsreaktion, bei der sich die Bindegewebszellen (Fibroblasten) übermäßig vermehren, so dass es zu einer Fibrose (Bindegewebszellenanhäufung) mit einer hohen Produktion an Kollagen kommt. Die Kollagenanhäufung führt zur Sklerose (Verhärtung) der Haut und zur Verengung von Blutgefäßen. Auch die Verengung selbst fördert die Fibrosierung, deshalb sollten alle Patienten mit SSc das Aktiv- (und Passiv-) Rauchen sofort einstellen. Es ist nach wie vor unklar, inwieweit zusätzlich genetische Faktoren oder Störungen der Bindegewebsneubildung bzw. der Gefäßregulation ursächlich sind. Auch andere Faktoren, wie der Einfluss von viralen oder bakteriellen Antigenen, UV-Licht, Umweltgiften, Geschlechtshormonen, Medikamenten und bestimmten Tumoren, könnten eine Rolle spielen. Fest steht, dass bei der Entwicklung einer systemischen Sklerose folgende Gegebenheiten wichtig sind: • krankhafte Vermehrung des Bindegewebes (Fibrose) • Schädigung der Blutgefäße (Vaskulopathie) • Autoimmunerkrankung • genetische Veranlagung • vermehrte Bildung von Endothelin Endothelin ist ein Stoff mit starker gefäßverengender Wirkung, der in der Innenauskleidung von Blutgefäßen (Endothel) gebildet wird. Endothelin spielt eine wichtige Rolle bei der Entstehung von Gefäßschäden: es verursacht Gefäßverengungen und trägt außerdem zur Entstehung von Fibrosen und Entzündungen bei. Aus verschiedenen wissenschaftlichen Untersuchungen ist bekannt, dass bei SSc-Patienten die Endothelin-Konzentrationen im Blut erhöht sind. 9 Diese Broschüre bezieht sich hauptsächlich auf die systemische Sklerose (SSc). act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 10 Symptome Wie sehen die Krankheitsmerkmale aus? Die verschiedenen Formen der systemischen Sklerose wirken sich in unterschiedlichen Beschwerden aus. Bei allen Formen der systemischen Sklerose entwickeln sich zusätzlich – häufig parallel zur Hautsklerosierung – Folgeerkrankungen wie z. B. Muskelentzündungen, Beschwerden im Magen-Darm-Bereich (gastrointestinale Beschwerden), Lungenfibrose oder Lungenhochdruck. Im Folgenden werden einzelne Symptome beschrieben: Haut Kennzeichnend für die systemische Sklerose ist die Verhärtung und Verdickung der Haut. Diese beginnt an Fingern, Händen, Füßen und Gesicht. Später sind bei der diffusen Form auch Oberarme, Oberschenkel und Rumpf betroffen. Die Haut ist im Allgemeinen trocken, wogegen die Hände feuchtkalt sind. Vorwiegend an den Händen und Unterarmen tauchen manchmal Kalkablagerungen auf. • Die Finger sind zunächst geschwollen und gerötet („Wurstfinger“). Im weiteren Verlauf werden sie immer schmaler und zur Spitze verdünnt („Madonnenfinger“) – die Fingerbeeren werden kleiner und die Finger versteifen zunehmend. Zusätzlich ist das Nagelwachstum gestört: Das Nagelhäutchen ist häufig verdickt und auch schmerzempfindlich und manchmal treten Einblutungen auf. Diese charakteristischen Nagelhautveränderungen können für erfahrene Ärzte bei der Diagnose hilfreich sein. Hier findet als Hilfsmittel vor allem die Kapillarmikroskopie Einsatz. • Die Sklerose lässt die Haut straffer und glänzender aussehen. Das Gesicht wirkt kleiner und nach unten spitzer, die Nase und die Wangen schmaler. Nicht nur, dass die Stirn nicht mehr gerunzelt werden kann, sondern die gesamte Mimik kann verloren gehen. Betroffene haben eine Art „Maskengesicht“, weil die Haut nicht mehr elastisch ist. Häufig kommen im Gesicht und im Hals- und Brustbereich Teleangiektasien vor (mit dem Auge sichtbare, erweiterte Kapillargefäße in der Haut). 10 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 11 Veränderungen am Mund bei systemischer Sklerose Durch die Verhärtung der Haut entstehen um den Mund herum senkrechte Falten und die Lippen verschwinden. Wegen des Aussehens wurde früher oft von einem Tabaksbeutelmund gesprochen. Vor allem kann der Mund nicht mehr weit geöffnet werden (Mikrostomie). Dieses macht das Essen, aber auch die Kommunikation mühevoll und die Mundhygiene ist beschwerlich. Bei der systemischen Sklerose kann ein kleiner Schleimhautstrang am Unterrand der Zunge, das Zungenbändchen, von Bedeutung sein: Ist es verdickt, so ist das ein Zeichen einer Beteiligung des Magen- und Darmtraktes. Raynaud-Syndrom bei systemischer Sklerose Über 90 Prozent der von systemischer Sklerose Betroffenen leiden an Schmerzen in den Fingerspitzen, vor allem bei Kälte oder bei emotionalem Stress. Ein oder mehrere Finger werden dann weiß und sind nicht mehr ausreichend durchblutet. Grund ist, dass sich die Blutgefäße in den Fingern krampfartig zusammenziehen und keine Blutversorgung mehr zulassen. Es kommt somit auch kein Sauerstoff in diese Bereiche, so dass sie sich bei längerem Gefäßverschluss blau verfärben. Genauso plötzlich wie die Gefäße sich verengen, erweitern sie sich wieder und das Blut schießt hinein – die Finger werden rot und heiß und fangen an stark zu schmerzen. Dieser typische Farbverlauf wird – in Anlehnung an die französische Flagge – als „Trikolore-Phänomen“ und – vom Krankheitsablauf insgesamt – als Raynaud-Syndrom bezeichnet. Bei dem mit der systemischen Sklerose assoziierten Raynaud-Syndrom spricht man auch vom sekundären Raynaud-Syndrom. 11 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 12 Symptome Das Raynaud-Syndrom kann der Erkrankung viele Jahre vorausgehen. Jedoch gibt es auch ein primäres Raynaud-Syndrom, dem keine systemische Sklerose zu Grunde liegt. Digitale Ulzerationen Digitale Ulzerationen sind schwer heilende, schmerzhafte Geschwüre an den Fingern, die als Komplikation bei Patienten mit systemischer Sklerose (SSc) auftreten können. Digitale Ulzerationen sind eine häufige Komplikation bei SSc, unter der ca. 30 % bis 60 % der Patienten mindestens einmal im Krankheitsverlauf leiden. Dabei gilt: Je jünger ein Patient ist und je früher ein Raynaud-Syndrom aufgetreten ist, desto früher entsteht das erste digitale Ulkus. Digitale Ulzera bei systemischer Sklerose Häufig auftretend und rezidivierend Starker Einfluss auf die Lebensqualität extrem schmerzhaft schwierige und langsame Abheilung Verlust der Handfunktion Black C et al; ACR Congress 2002 Late Breaking Oral Abstract (LB01) Keine Geschwüre Geschwüre 20 Anzahl der Patienten (%) Das Patientenalter bei Eintreten der Raynaud-Symptomatik ist für die Entstehung eines digitalen Ulkus ausschlaggebend [Gahhos et al. J Hand Surg Am 1984; 9: 320-327; Walker et al. Ann Rheum Dis 2007; 66:754–765.] 15 10 5 0 0 10 20 30 40 50 Alter bei Ausbruch (Jahre) 12 60 70 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 13 Die Ursache für die Entwicklung von digitalen Ulzerationen ist eine mangelnde Durchblutung (Ischämie) der Fingerarterien aufgrund einer krankhaften Veränderung und Fehlfunktion der Blutgefäße (Vaskulopathie). Die folgenden Faktoren spielen dabei eine wichtige Rolle: • • • • Entzündung der Gefäßwand Verengung kleiner Arterien durch eine erhöhte Bildung von Endothelin Gefäßkrampf durch das Raynaud-Syndrom Blutgerinnsel (Thrombosen) in den Fingerarterien Als Folge entzündet sich das umliegende Gewebe und aktiviert das Immunsystem, bis so genannte Fresszellen die sterbenden Gewebezellen abbauen (Nekrose). Auch die Knochen können durch die Entzündung betroffen sein und werden porös, u. a. weil das Kalzium aus den Knochen ins Gewebe zu den Entzündungsherden wandert. Dort sammelt es sich in Kalkablagerungen, die deswegen gehäuft an den Entzündungsstellen zu sehen sind. Gelenke und Muskulatur Schon durch die Hautverhärtung um die Gelenke herum, ist die Beweglichkeit eingeschränkt. Zusätzlich behindern die Entzündungen die Muskulatur und die Gelenke. Muskelschmerzen (Myalgie) und degenerative Erkrankungen der Muskulatur (wie Muskelschwäche oder -rückbildung) sind relativ selten. Die Gelenkschmerzen sind dagegen recht häufig und ähneln den Beschwerden einer rheumatischen Krankheit: sowohl in Ruhe als auch in Bewegung tun die Gelenke weh und sind am Morgen steif. Verdauungstrakt (Mund, Speiseröhre, Magen- und Darmtrakt) Nahezu alle Patienten mit systemischer Sklerose haben auch Symptome am Verdauungstrakt, das heißt es können verringerter Tränen-/ Speichelfluss, Schluckbeschwerden, Blähungen, Sodbrennen und Durchfall oder reduzierte Nährstoffaufnahme im Darm auftreten: • Wenn die Speichel-/Tränendrüsen von der systemischen Sklerose betroffen sind, kann es zur Trockenheit im Mund und auch 13 Symptome act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 14 Symptome • • in den Augen kommen. Teilweise fällt es dann z. B. schwer oder ist gar nicht mehr möglich, trockene Speisen wie Brot zu schlucken. In Verbindung mit einem verhärteten Zungenbändchen wird das Schlucken zusätzlich erschwert. Oft ist auch die Speiseröhre nicht von einer Verhärtung verschont. Die Speiseröhre kann dann die Nahrung nicht mehr richtig transportieren (Ösophagusmotilitätsstörung). Außerdem kann der Magenpförtner (Magenausgang) von der systemischen Sklerose betroffen sein und nicht mehr richtig schließen, so dass Magensäure in die Speiseröhre zurückläuft und Sodbrennen entsteht. Die Folge sind Schluckbeschwerden und eine Speiseröhrenentzündung durch den Rücklauf des Magensaftes. In der Regel ist auch der Darm beteiligt und es kommt zu Durchfall oder Verstopfung und die Nährstoffaufnahme über den Darm kann beeinträchtigt sein. Aufgrund der Störungen im Magen-Darmbereich verliert der Patient an Körpergewicht und -masse. Lunge Neben der Magen- und Darmbeeinträchtigung ist die Lunge am Zweithäufigsten von der Krankheit betroffen. Die zwei wichtigsten Formen der Lungenbeteiligung sind die Lungenfibrose (z.B. durch eine fibrosierende Alveolitis) und die Erkrankung der Lungengefäße, welche zu arteriellem Lungenhochdruck führt (pulmonal arterielle Hypertonie – PAH). Durch den bindegewebigen Umbau im ganzen Körper, entwickelt sich bei manchen Patienten eine Lungenfibrose, die einen Lungenhochdruck verursachen kann. Es kann aber auch ohne bindegewebigen Umbau zu einer Verengung der Lungenarterien und so zu einer pulmonal arteriellen Hypertonie kommen. Dies erschwert die Sauerstoffaufnahme von der Atemluft in der Lunge ins Blut. Der Sauerstoff aus der Lunge ist aber wie der Sprit an der Tankstelle, den wir als Brennstoff aufnehmen, um ihn in Energie umzuwandeln. Bleibt der Brennstoff aus, macht sich das bei uns in Schlappheit und Kurzatmigkeit bei Belastung, z. B. Treppensteigen, bemerkbar. 14 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 15 • • Die Lungenfibrose tritt bei ca. 40 Prozent der Patienten mit systemischer Sklerose auf. Bei der Lungenfibrose kommt es zu einer vermehrten Bindegewebe-Ablagerung in den sonst sehr feinen Wänden der Lungenbläschen, ebenso lagert sich Bindegewebe um diese und um die kleinen Luftwege herum ab und führt so zu Kurzatmigkeit und Atemnot. Der arterielle Lungenhochdruck (PAH) ist seltener als die Lungenfibrose: etwa 8 - 16 % der Patienten mit systemischer Sklerose entwickeln einen Lungenhochdruck. Dabei kommt es durch eine Verengung und Bindegewebswucherungen (Fibrosierung) der Lungengefäße zu einem verminderten Blutfluss in den Lungenarterien. Genau genommen ist PAH eine Rechtsherzerkrankung (siehe unten). Herz Bei 30 bis 50 Prozent der Patienten mit systemischer Sklerose ist auch das Herz in Mitleidenschaft gezogen: Entweder ist die Muskulatur teilweise durch die Sklerosierung geschwächt oder der Herzbeutel ist verhärtet und somit die Pumpleistung des Herzens vermindert, auch die Herzklappen können defekt sein. Selten ist die Herzreizleitung betroffen, so dass echte Herzstörungen wie Herzrhythmusstörungen auftreten. Arterieller Lungenhochdruck (PAH) Die systemische Sklerose kann auch die Blutgefäße der Lunge betreffen: diese werden immer enger. Damit durch die verengten Lungengefäße eine ausreichende Blutmenge fließt, muss die rechte Herzhälfte erheblich mehr leisten und gegen den Widerstand der Lungengefäße anpumpen. Im Laufe der Erkrankung verhärtet sich das Gewebe der Blutgefäße in der Lunge immer mehr und das Blut wird dadurch mit einem hohen Druck durch die Gefäße gepumpt (pulmonal arterielle Hypertonie – PAH). Die PAH ist eine schwere und seltene Erkrankung, die ohne Behandlung lebensbedrohlich sein kann. Kennzeichnend für die PAH ist ein hoher Blutdruck in den Lungenarterien, also den Blutgefäßen, die von der rechten Herzhälfte wegführen. Durch die ständig er- 15 Symptome act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 16 Symptome höhten Druckwerte verschlechtert sich die Sauerstoffaufnahme des Blutes, so dass die Energiezufuhr des Körpers beeinträchtigt wird. Müdigkeit, Leistungseinbruch und Kreislaufstörungen sind die Folge. Mit der Zeit verändern sich die Lungengefäße dauerhaft. Ihre Wände werden härter und dicker, der Innenraum der Gefäße kleiner. Der Körper kann immer weniger Sauerstoff aufnehmen. Im fortgeschrittenen Stadium ist der Erkrankte selbst im Liegen atemlos. Weil das Blut mit zunehmendem Druck durch die Lungengefäße gepumpt werden muss, vergrößert sich der Herzmuskel immer mehr, bis das Maximum erreicht wird und das Herz zum Schluss versagt. Niere Bei etwa 45 Prozent der Patienten mit systemischer Sklerose ist die Niere mit betroffen und kann z. B. ihre Filterfunktion nicht mehr vollständig ausüben (Niereninsuffizienz). Bei einigen wenigen Patienten kommt es zu einer renalen Krise, also zu einer akuten Verschlechterung, die mit einem steilen Anstieg des Bluthochdrucks, möglichen Verlust der Niere und Folgeschäden in anderen Organen (z. B. dem Herzen) verbunden sind. Die Symptome der chronischen Niereninsuffizienz (Nierenversagen) sind vielfältig. Der Verlust des funktionstüchtigen Nierengewebes führt zu einer verminderten Ausscheidung sogenannter harnpflichtiger, über den Harn ausgeschiedener Substanzen. Die Betroffenen leiden an Beschwerden im Magen-Darm-Trakt wie Übelkeit, Erbrechen und Durchfällen. Auch Sensibilitätsstörungen, Konzentrationsschwäche und Verwirrtheit können auftreten. Bestimmte Hormone können nicht mehr vollständig ausgeschüttet werden. Dieses beeinflusst das Blutbild. Zum Beispiel werden zu wenige rote Blutkörperchen gebildet und eine Blutarmut (Anämie) besteht. Das macht sich durch eine rasche Ermüdbarkeit, Blässe und Schlappheit bemerkbar. Veränderungen im Knochenstoffwechsel führen zu Knochenschmerzen. Frauen klagen in einigen Fällen über Zyklusstörungen oder das Ausbleiben der Menstruation, Männer hingegen leiden vermehrt unter Impotenz. Manchmal neigen die Betroffenen zur verstärkten Ausbildung von blauen Flecken. 16 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 17 Weitere typische Symptome der Niereninsuffizienz sind Juckreiz, Wadenkrämpfe und der Geruch der Betroffenen nach Urin (Foetor uraemicus). GERD Erkrankung des Herzens PAH und ILD Renale Krise DU Häufigkeit von Organbeteiligungen bei systemischer Sklerose (Schätzungen und/oder Literaturrecherchen) Raynaud-Syndrom ca. 99 % Sklerose der Haut > 90 % Ösophagusmotilitätsstörungen Gelenkbeschwerden ca. 70 % > 60 % Digitale Ulzerationen 30 - 60 % Herzbeteiligung 30 - 50 % Nierenbeteiligung ca. 45 % Lungenfibrose ca. 40 % Arterieller Lungenhochdruck (PAH) 8 - 16 % 17 Symptome Organbeteiligungen bei systemischer Sklerose: Systemische Sklerose umfasst eine Reihe organischer Symptome. Digitale Ulzerationen kommen sowohl bei limitierter wie auch bei diffuser SSc vor. Bei diffuser SSc ist die Häufigkeit von digitalen Ulzerationen jedoch etwas größer. (DU= Digitale Ulzera, GERD = gastroösophagealen Refluxkrankheit, ILD= Interstit. Lungenerkr., PAH = pulmonal-arterielle Hypertonie ; Walker et al. Ann Rheum Dis 2007; 66:754–765) act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 18 Symptome – Übersicht Symptom/Befund Limitierte SSc Diffuse SSc Hautbefall Gesicht, Hände, Vorderarme, Füße, Unterschenkel auch an Oberarmen, Oberschenkeln und am Rumpf Fortschreiten des Hautbefalls langsam über Jahre rascher über Monate Raynaud-Phänomen meist Auftreten vor den Beginn meist erst Hautveränderungen. nach Auftreten von oft schon jahrelang. Hautveränderungen sichtbare Erweiterung von kleinen Blutgefäßen in der Unterhaut (Teleangiektasien) bei ca. 90 Prozent bei ca. 50 Prozent Kapillarmikroskopie: erweiterte und zerstörte Blutgefäßchen erweiterte Kapillaren kommen vor, selten auch zerstörte beide kommen vor Lungenfibrose meist nur leichtgradig oft stärker ausgeprägt Lungenhochdruck bei 8 – 10 Prozent bei 8 – 10 Prozent Nierenbefall bis 45 Prozent bis 45 Prozent VerdauungstraktBeteiligung spätes Auftreten von Ösophagusmotilitätsstörungen frühes Auftreten einer Magen-DarmBeteiligung Antikörper gegen Zentromere bei 70 – 80 Prozent bei ca. 2 Prozent Antikörper gegen SCL-70 bei ca. 15 Prozent bei ca. 30 Prozent 18 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 19 Wie wird die systemische Sklerose erkannt? Insbesondere im Anfangsstadium ist die Diagnose nicht immer einfach und nicht selten, haben die Patienten eine wahre Odyssee hinter sich, bis die Erkrankung erkannt wird. Diagnose und Therapie sollten deshalb von einem Experten (internistischer Rheumatologe oder auf SSc spezialisierter Dermatologe) durchgeführt werden, denn es handelt sich nicht um ein klares Krankheitsbild, zumal verschiedene Organe auf unterschiedliche Weise betroffen sein können und es wenig typische Erkennungsmerkmale gibt. Außerdem ist die systemische Sklerose eine seltene Krankheit, an die – selbst, wenn es Hinweise gibt – nicht sofort gedacht wird. Häufige Diagnosen sind Durchblutungsstörungen oder Gelenkbeschwerden. Doch diese sind in der Regel nicht mit den für die systemische Sklerose typischen Gefäß- und Blutveränderungen verbunden. Dabei ist eine möglichst frühzeitige Erkennung wichtig, damit eine angemessene Therapie eingesetzt werden und ein Übergang auf andere Organe vermieden oder zumindest verlangsamt werden kann. Die frühen Anzeichen der Erkrankung sind Veränderungen in der Farbe der Finger und Zehen, z.B. bei Temperaturschwankungen von warm zu kalt (Raynaud-Syndrom). Zusätzlich kommt es zu Schmerzen und Geschwüren an den Spitzen der Finger. Die Haut der Finger- und Zehenspitzen wird zunehmend hart und glänzt im Licht. Die Verhärtung der Haut breitet sich immer weiter aus. Geschwollene Finger und Gelenkschmerzen können früh in der Erkrankung auftreten und die inneren Organe in Mitleidenschaft gezogen werden. Die Langzeitprognose hängt von der Art und dem Ausmaß des Befalls der inneren Organe ab. Es ist wichtig, dass alle inneren Organe auf systemische Sklerose untersucht werden, sowohl durch Laboruntersuchungen als auch durch Funktionstests. Die Diagnose der systemischen Sklerose wird anhand der klinischen Symptome, der Untersuchung der Haut und des Blutes, vor allem über Antikörper-Nachweise gestellt. Hilfreich ist auch die Untersuchung der Blutgefäße im Nagelbett mittels Lichtmikroskop (Kapillarmikroskopie). 19 Diagnostik act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 20 Diagnostik Welche klinischen Symptome treten auf? Der Arzt betrachtet die körperlichen Symptome nach verschiedenen Fragestellungen. • • • • • • • • • Kommen die Hautverhärtungen am ganzen Körper vor, inklusive Arme, Beine, Rumpf oder Kopf? Sind nur Hände und Füße von den Verhärtungen betroffen? Wie sehen die Finger aus? Liegt ein Raynaud-Syndrom vor? Tauchen Kalkablagerungen auf? Gibt es Narben oder Weichteilverluste an den Fingerspitzen oder an den Weichteilen von Zehen- und Fußsohlen? Tauchen sichtbare Veränderungen an den Nagelhäutchen auf? Ist das Zungenbändchen elastisch? Wie sehen die Gelenke bzw. die Haut um die Gelenke aus? Wie sieht die Haut aus? • Das Auftreten von harter Haut weist auf die Diagnose systemische Sklerose hin. Beim Zusammenschieben der Haut mit den Händen wirft die Haut kaum noch Falten. • Bei der Morphea finden sich am Anfang rote oder violette Ränder des betroffenen Hautareals: ein Hinweis auf die Entzündung der Haut. Später wird die Haut braun und oder auch weiß. Bei dunkelhäutigen Menschen kann die Haut wie bei einer Verletzung aussehen, bevor sie ebenfalls weiß wird. • Um die Hautstruktur genauer zu untersuchen, wird oft (v. a. bei Morphea) eine Biopsie gemacht: es wird ein Stück Hautgewebe entnommen und mikroskopisch durchleuchtet. • Eine weitere Untersuchungsmethode ist die Palpation („Streicheln“) der Haut. Hierbei wird die Dicke der Haut in einer Skala von 0 (normale Dicke) bis 3 (schwerwiegende Hautdicke) beurteilt. (Rodnan-Skin-Score) 20 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 21 Diagnostik Welche Laboruntersuchungen sind von Bedeutung? 1. Antikörpernachweis Bei der systemischen Sklerose handelt es sich um eine Autoimmunkrankheit. Sie kann mit bestimmten, sogenannten antinukleären Antikörpern (ANA) nachgewiesen und auch eine Vorhersage des Verlaufs der Krankheit (Prognose) gemacht werden. Einzelne Antikörper-Subtypen entsprechen oft bestimmten Krankheitsbildern. Wahrscheinlich tauchen antinukleäre Antikörper schon vor Ausbruch der Krankheit auf. Deswegen ist eine frühe Diagnose mit dem Nachweis bestimmter Antikörper von hoher Bedeutung. Bei etwa 90 Prozent der Patienten mit systemischer Sklerose gelingt der Nachweis antinukleärer Antikörper (ANA) in einer bestimmten Untersuchungsmethode, der Immunfluoreszenz. Die Höhe der Antikörper-Titer sagt jedoch nichts über den Schweregrad der Erkrankung aus und beweist diese nicht. Anti-Scl70 (Topoisomerase I) Wichtige Antikörper für die Diagnose* Autoantikörper gegen Überwiegende klinische Symptome häufig Topoisomerase I (Scl-70) schwere diffuse systemische Sklerose, früher Befall innerer Organe, Lungenfibrose (ca. 40 – 70 Prozent) Zentromer (ca. 45 – 90 Prozent) limitierte systemische Sklerose, CREST, langsames Voranschreiten, Lungenhochdruck RNA-Polymerase (ca. 5 – 20 Prozent) diffuse systemische Sklerose, häufig Herzund Nierenbeteiligung selten Fibrillin schwere diffuse systemische Sklerose, häufig Lungen-, Muskel- oder Magen-Darm-Beteiligung To (Th-RNP) Akrale Sklerodermie, häufig Lungenbeteiligung U1-RNP Sharp-Form (Overlap-Syndrom) Pm-Scl Sharp-Form (Overlap-Syndrom) mit Arthritis, Myositis und Hautbeteiligung Ku Sharp-Form (Overlap-Syndrom) Myositis *Die Bezeichnung der Antikörper folgt komplexen chemischen Namensschlüsseln und wird hier nicht näher erläutert. 21 Anti-Zentromer-AK act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 22 Diagnostik 2. Weitere Blutuntersuchungen • Bei einem Drittel der Fälle ist der Rheumafaktor positiv. • Oft ist die Blutkörperchen-Senkungsgeschwindigkeit (BSG) erhöht und • bestimmte Eiweiße (Immun-Globuline) sind vermehrt. • Ein Differentialblutbild macht Aussagen über die zelluläre Zusammensetzung der weißen Blutkörperchen (Leukozyten). • Über das Blut können Nierenwerte und der Urinstatus bestimmt werden. Kapillarmikroskopie: Untersuchung des Nagelbettes Die Beurteilung der Durchblutung der kleinsten Gefäße, also der Mikrozirkulation, gelingt nicht mit den üblicherweise für die Gefäßdiagnose verwendeten Untersuchungsgeräten (UltraschallDoppler, Duplexsonographie, Oszillographie). Daher haben andere Verfahren zur Beurteilung der Mikrozirkulation in den letzten Jahren ihren Platz in der Diagnostik gefunden. Bei der Kapillarmikroskopie wird durch eine lichtmikroskopische Einrichtung der Aufbau und der Blutdurchfluss der Kapillaren und in der Haut betrachtet und beurteilt. Dazu eignet sich besonders der Nagelfalz, bzw. das Nagelhäutchen der Finger, aber auch der Füße, denn hier sind die kleinsten Blutgefäße (Kapillaren) in ihrer gesamten Struktur erkennbar. So können organische Kapillarschädigungen oder -erkrankungen erkannt werden. Über den Aufbau und die räumliche Verteilung dieser kleinsten Gefäße, sowie aus dem erkennbaren Blutfluss, lassen sich Aussagen über Störungen der Mikrozirkulation und eine daraus folgende Mikroangiopathie treffen. Auch der Schweregrad einer Hautdurchblutungsstörung ist mit dieser Methode erfassbar und macht es möglich, das Risiko und die Prognose von Hautschädigungen abzuschätzen. Welche inneren Organe sind betroffen? Über die Hälfte der systemischen Skleroseerkrankten entwickelt 22 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 23 Diagnostik eine Beteiligung der inneren Organe. Der Verlauf der Erkrankung hängt eng mit dem Verlauf und dem Ausmaß der Organbeteiligung zusammen. Deswegen ist eine regelmäßige Kontrolle der Organsysteme wichtig. Überprüfung der Lungenbeteiligung Aufgrund besserer Diagnose- und Therapiemöglichkeiten hat sich die Situation von Patienten mit systemischer Sklerose und Lungenbeteiligung in den letzten Jahren deutlich verbessert. Je länger ein Patient betroffen ist, umso größer wird das Risiko, dass seine Lunge von der Krankheit beeinflusst wird. Atemnot, eine verminderte Belastbarkeit und Husten treten auf. Oft treten diese Beschwerden recht spät auf, wenn die Lungengefäße bereits geschädigt sind. • • • • Eine Lungenbeteiligung kommt bei mehr als 50 Prozent der Patienten mit systemischer Sklerose vor, wobei die Art und das Ausmaß des Lungenbefalls unterschiedlich sind (z. B. Lungenfibrose, PAH). Bei Diagnosestellung einer systemischen Sklerose sollte der Patient deswegen auf eine Lungenbeteiligung untersucht werden (Lungenfunktionsprüfung, Röntgen der Lunge). Es ist wichtig, die Therapie in einem möglichst frühen Stadium des Lungenbefalls zu beginnen. Aus diesem Grund ist es wichtig, dass sich auch Patienten mit systemischer Sklerose, die keine Lungenbeschwerden haben, regelmäßig untersuchen lassen. Es wird empfohlen, bereits nach 6 Monaten eine klinische (Symptome, körperliche Untersuchung) und lungenfunktionelle Kontrolle zu machen. Gibt es auch dann keine Hinweise auf Lungenbeteiligung, wird empfohlen, weiterhin jährlich die Lunge untersuchen zu lassen, da Veränderungen an der Lunge oft erst spät im Röntgenbild sichtbar werden. Bei Hinweisen auf eine Lungenbeteiligung erfolgen weitere vertiefende Untersuchungen (großer Lungenfunktionstest, Computertomographie oder Lungenspiegelung), die möglichst an einem erfahrenem Zentrum erfolgen sollten. Mithilfe einer Röntgenaufnahme des Brustkorbes kann der Arzt 23 Röntgen-Thorax Lungenbeteiligung / bilaterale basale Lungenfibrose act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 24 Diagnostik das Körperinnere beurteilen; vor allem Lunge und Herz. Bei Lungenhochdruck können an diesen beiden Organen typische Veränderungen sichtbar werden. Lungenfunktionsuntersuchung Mit der so genannten Spirometrie kann das ein- bzw. ausgeatmete Luftvolumen, das Atemvolumen, gemessen werden. Dabei muss der Patient mittels eines Mundstücks über das Messgerät, das Spirometer, atmen. Für genauere Messungen benötigt man beispielsweise die Bodyplethysmographie. Sie ermöglicht eine Analyse der gesamten Atemmechanik. Ein Bodyplethysmograph ist eine meist 700 bis 1 000 Liter fassende luftdicht verschließbare Glaskabine. Mit ihm ist es möglich, sowohl das Atemvolumen als auch den Widerstand des Bronchialsystems zu messen. Der Arzt kann dann anhand der Messergebnisse entscheiden, ob und in welchem Umfang die Funktion der Lunge krankhaft verändert ist. Belastungstest Wenn die Ergebnisse des Lungenfunktionstests unauffällig waren, die betroffene Person aber über Symptome bei Belastung klagt, kann eine Spiroergometrie mit einem Laufbandbelastungstest weiterhelfen. Eine weitere Möglichkeit zur Beurteilung der Leistungsfähigkeit ist der 6-Minuten-Gehtest: Der Patient wird gebeten, sechs Minuten lang auf ebenem Boden möglichst weit zu gehen. Die zurückgelegte Wegstrecke wird in Metern gemessen. Das Ergebnis lässt sich mit den Werten gesunder Menschen vergleichen bzw. kann bei wiederholten Tests Aufschluss geben, ob sich die körperliche Belastbarkeit verschlechtert oder – während einer Behandlung – verbessert hat. Computertomographie Die Computertomographie der Lunge, insbesondere die Dünnschicht-Computertomographie (HRCT) ermöglicht die Darstellung von Veränderungen des Lungengewebes, welche im konventionellen Röntgenbild nicht erkannt werden können. In der frühen, aktiven Phase des bindegeweblichen Umbaus finden sich bestimmte typische Verschattungen, beim fortgeschrittenen Umbau unter den deutlichen Veränderungen sichtbar. 24 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 25 Lungenspiegelung Bei der Lungenspiegelung (Bronchoskopie) wird unter Lokalbetäubung und mit Gabe von Beruhigungsmitteln ein dünnes Kunststoffrohr den Luftweg entlang in die Lunge geführt. Von dort wird etwas Lungensekret eingesammelt. Die Zellen dieser Flüssigkeit werden dann unter dem Mikroskop untersucht. In der Frühphase einer systemischen Sklerose finden sich vor allem aktive Immunzellen (z. B. Lymphozyten oder Granulozyten). Im Rahmen der Lungenspiegelung kann auch eine Biopsie durchgeführt werden, bei der kleine Gewebestücke von der Lungenperipherie entnommen werden. Diese können dann unter dem Mikroskop analysiert werden. Lungenbiopsie Ein größeres Stück Lungengewebe kann durch eine offene von außen oder eine thorakoskopische (durch die Luftröhre, mittels videoassistierter Chirurgie) Lungenbiopsie entnommen werden. Beide Eingriffe finden in Vollnarkose im Operationssaal statt. Die Herzbeteiligung wird oft unterschätzt Oft bleibt es unentdeckt, dass das Herz betroffen ist. Dabei ist das Herz relativ häufig in der Symptomatik einer systemischen Sklerose beteiligt. Zum Beispiel können, allerdings sehr selten, Herzrhythmusstörungen auftreten. Vor allem aber entwickelt sich bei Patienten mit systemischer Sklerose relativ häufig (10 bis 40 Prozent) ein Lungenhochdruck. Lungenhochdruck ist, auch wenn der Name auf die Lunge hinweist, eigentlich eine Rechtsherzerkrankung, die die Herzlungengefäße betrifft. Kennzeichnend für den Lungenhochdruck ist ein hoher Blutdruck in den Lungenblutgefäßen. Da Lungenhochdruck insbesondere bei Patienten mit systemischer Sklerose relativ häufig vorkommt, wird empfohlen, Patienten mit systemischer Sklerose jährlich auf Lungenhochdruck mithilfe einer Echokardiographie zu untersuchen. Zusätzlich muss eine Rechtsherzkatheter-Untersuchung zu Beginn die Diagnose sichern. 25 Diagnostik act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 26 Diagnostik Elektrokardiogramm (EKG) Das EKG gibt Auskunft über den Zustand des Herzens, d. h. über Herzrhythmus und -frequenz und Störungen der Taktgeberfunktion (z. B. bei Herzrhythmusstörungen). Im Herz befindet sich ein spezielles Reizbildungs- und -leitungssystem, in dem elektrische Erregung entsteht und sich ausbreitet. Dadurch wird das regelmäßige Pumpen des Herzens überhaupt erst möglich. Diese elektrische Aktivität des Herzens wird mit Hilfe eines Elektrokardiogramms (EKG) gemessen und in Form von Kurven aufgezeichnet. Dazu werden im Liegen auf den Armen, Beinen und dem Brustkorb Elektroden angebracht. Die Aufzeichnung kann sowohl auf einem Bildschirm als auch auf Millimeterpapier erfolgen. Echokardiographie: Screening auf Lungenhochdruck Die Echokardiographie ist eine Herzuntersuchung per Ultraschall, mit der beispielsweise die Herzgröße, die Dicke der Herzwände, die Bewegung der Herzklappen und die Druckverhältnisse im Herzen beurteilt werden. Sollte – typischerweise – die rechte Herzhälfte bereits durch den Lungenhochdruck geschädigt sein, kann der Arzt das mit dieser Methode erkennen. Außerdem lässt sich der Blutdruck in der Lungenarterie (siehe Blutgefäße) abschätzen, da die Druckverhältnisse in der rechten Herzkammer ähnlich sind wie die in der Lungenarterie. Rechtherzkatheter-Untersuchung: Wirklich Lungenhochdruck? Eine Rechtsherzkatheter-Untersuchung ist notwendig, damit die Diagnose „Lungenhochdruck“ ganz sicher bestätigt oder eventuell ausgeschlossen werden kann. Diese Untersuchung ist ein bewährtes Verfahren. Es wird überwiegend in speziellen medizinischen Zentren von erfahrenen Ärzten durchgeführt. Nur bei dieser wichtigen Untersuchungsmethode wird der Druck in den Blutgefäßen der Lunge genau und direkt gemessen. 26 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 27 Funktioniert die Niere noch richtig? Ein frühes Erkrankungsstadium und eine Therapie mit hoch dosiertem Kortison sind Risikofaktoren für eine Schädigung der Niere des Patienten mit systemischer Sklerose. Schon kleine Störungen im System „Niere“ können zu Bluthochdruck führen. Der Blutdruck muss deshalb bei diesen Patienten engmaschig kontrolliert werden. Bestimmung der Nierenfunktion Wie gut arbeiten die Nieren noch? Wie kann man die Nierenfunktion eines Patienten zuverlässig und genau bestimmen? Diese Fragen wurden intensiv erforscht, denn die Messung der Nierenfunktion ist nicht einfach. Verschiedene Messmethoden und Berechnungsverfahren wurden im Laufe der Zeit entwickelt. Hierzu zählen • einfache Bestimmung des Kreatinins im Blut des Patienten (Serum) • Urinsammelmethode mit Bestimmung der Kreatinin-Ausscheidung im 24 h Sammelurin • nuklearmedizinische Methoden mit Tracer-Substanzen wie z. B. DTPA (Diethylentriaminpentaessigsäure), die über die Niere ausgeschieden werden (DTPA-Clearance) • Berechnung der glomerulären Filtrationsrate • Bestimmung der Kreatinin- oder der Cystatin C-Clearance Wie wird eine Morphea (zirkumskripte Sklerodermie) erkannt? Die Diagnose wird anhand der typischen Hautbefunde gestellt. Die Morphea beginnt meist mit kleinen roten Flecken, vor allem an Armen, Beinen oder am Rumpf. Diese vergrößern sich sehr langsam, später verhärtet sich die Haut im Zentrum, umgeben von einem rötlichen Ring. Die Hautherde können band- oder ringförmig, länglich, knotig oder geschwürig und von weißer, rötlicher oder – später – brauner Farbe sein. In den meisten Fällen überschreiten die Flecken nicht eine bestimmte Größe. Bei starker Ausprägung kann es zu beträchtlicher Narbenbildung und Schrumpfung von Haut und Unterhaut kommen, die v. a. im Bereich von Gelenken zur Einschränkung der Beweglichkeit führen kann. 27 Diagnostik act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 28 Diagnostik Manchmal kann die Morphea auch das Gesicht und die behaarte Kopfhaut betreffen. Bei der zirkumskripten Sklerodermieform gibt es in der Regel keinen Hinweis auf eine Autoimmunkrankheit. Trotzdem werden bei Kindern mit Morphea in seltenen Fällen auch ANA-Antikörper nachgewiesen. Die Bluttests sind in der Form meist normal und die inneren Organe nicht betroffen. 28 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 29 Wie wird die systemische Sklerose behandelt? Da die Ursache der systemischen Sklerose bisher nicht bekannt ist, können nur die Symptome behandelt werden. Diese treten aber nicht alle auf einmal oder in vollständiger Ausprägung auf. Experten empfehlen deswegen, zu Beginn der Erkrankung eine aufwendigere Untersuchung durchzuführen, um das individuelle, charakteristische Befallsmuster verschiedener Organe zu erkennen. Anhand dieser Befunde lässt sich dann eine angemessene Therapie einleiten und eine sinnvolle Zusammenstellung von Kontrolluntersuchungen realisieren. Derzeit gibt es noch keine Therapie bei SSc, die die Erkrankung heilen könnte. Die Behandlung konzentriert sich daher zunächst darauf, den Krankheitsprozess zu verlangsamen, die Beschwerden zu lindern und die Beweglichkeit der Gelenke zu erhalten. Wichtig sind daher: • • • • • Krankengymnastik Ergotherapie physikalische Therapie Wärmebehandlung Massagen Ein weiterer Bestandteil der Behandlung ist die Gabe von durchblutungsfördernden und gefäßerweiternden Medikamenten, die z. B. auch der Fibrose entgegen wirken. Dazu gehören EndothelinRezeptor-Antagonisten wie Bosentan, Prostazykline, PDE-5-Hemmer wie Sildenafil sowie Kalzium-Kanalblocker und ACE-Hemmer. Der Verlauf der Erkrankung kann zudem mit Medikamenten verlangsamt werden, die die Reaktion des Immunsystems abschwächen. Zu diesen Immunsuppressiva (s. u.) gehören im Anfangsstadium Methotrexat (MTX) und bei Lungenbeteiligung Cyclophosphamid. Für die Diagnosestellung und Therapieeinleitung in Ihrem speziellen Fall wenden Sie sich am besten an ein Fachzentrum für systemische Sklerose (siehe ab Seite 41). 29 Therapie act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 30 Therapie Immunsuppression Da die systemische Sklerose eine Autoimmunerkrankung ist, werden vor allem bei einem schnellen Verlauf mit hoher entzündlicher Aktivität Medikamente eingesetzt, die das Immunsystem unterdrücken. Hierzu gehören: • • • • Methotrextat wird zur Unterdrückung der Gelenkentzündung eingesetzt. Diese Substanz ist ein Folsäure-Antagonist (Gegenspieler). Cyclophosphamid bei schwerer Lungenbeteiligung Azathioprin ist eine Substanz, die u. a. die Vermehrung der T- und B-Zellen des Immunsystems blockieren kann. Ciclosporin A hemmt gezielt das Enzym Calcineurin. Dieses ist an der Bildung eines bestimmten Botenstoffes beteiligt. Fehlt dieser Botenstoff werden keine T-Lymphozyten mehr gebildet. Raynaud-Syndrom Das sekundäre Raynaud-Syndrom ist ein unangenehmes und oft sehr schmerzhaftes, aber in den allermeisten Fällen nicht gefährliches Symptom der systemischen Sklerose. Medikamentös kann das Raynaud-Syndrom noch nicht ursächlich behandelt werden, oft werden jedoch gefäßerweiternde Substanzen eingesetzt z. B. Kalziumantagonisten (siehe Kapitel Lungenhochdruck), ACE-Hemmer, aber bei schweren Fällen auch Prostazykline (nicht zugelassen). Sie selber können ebenfalls dazu beitragen diese Durchblutungsstörungen zu vermeiden oder zu mindern: • • • • 30 Den Körper, insbesondere die äußeren Körperteile (Hände, Finger, Füße, Zehen, Nase, Ohren), vor Kälte schützen. Nicht Rauchen und verrauchte Räume meiden. Regelmäßig Sport treiben, um die Durchblutung zu verbessern. Stressbewältigungsmethoden (z. B. Autogenes Training) erlernen. act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 31 Haut, Gelenke und Muskulatur • Gegen die Gelenkschmerzen wirken nichtsteroidale Antirheumatika. Dieses sind Medikamente deren Wirkstoffe keine Steroide sind, also nicht das typische chemische Baugerüst von Kortisonverbindungen oder Sexualhormonen haben. Hiermit grenzt sich diese Medikamentengruppe von den Glukokortikoiden ab. • Während der entzündlichen Schübe werden zum Teil kurzzeitig Glukokortikoide (kortisonähnliche Substanzen) verschrieben. Auch hier sind physiotherapeutische Behandlungen sinnvoll. • Bei längerer Gelenkbeteiligung kommt wie beim klassischen Rheuma Methotrexat zum Einsatz. Physiotherapie Da es sich um eingreifende Therapiemaßnahmen handelt, sind häufig Klinikbehandlungen notwendig. Darüber hinaus sind regelmäßige krankengymnastische Übungen und LymphdrainageBehandlungen angezeigt. Auch Bindegewebsmassage, Kohlensäurebäder, Elektrotherapie und Wärmebehandlungen finden Anwendung. Die physikalische Therapie ist sehr wichtig, um die Schmerzsymptomatik zu lindern und eine frühe Bewegungsunfähigkeit zu vermeiden. Digitale Ulzerationen Zur Verminderung der Anzahl neuer digitaler Ulzerationen (offene Wunden an Finger- und Zehenspitzen), die sehr schmerzhaft sind und im Extremfall bis zum Verlust der betroffenen Gliedmaßen führen können, ist seit 2008 in Deutschland ein erstes Medikament zugelassen worden. Bosentan ist ein sogenannter dualer Endothelin-Rezeptor-Antagonist, der bereits seit 2002 zur Behandlung von Lungenhochdruck eingesetzt wird (siehe Lungenhochdruck S. 15). Seit 2008 ist dieses Medikament auch zur Reduktion neuer digitaler Ulzerationen (DU) zugelassen. Der Endothelin-Rezeptor-Antagonist Bosentan kann bei Patienten mit systemischer Sklerose, die an digitalen Ulzerationen leiden, das Auftreten weiterer DU verhindern. 31 Therapie act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 32 Therapie Wie wirkt Bosentan? Der Wirkstoff Bosentan hemmt den natürlich vorkommenden Botenstoff Endothelin (ET). Dieser Botenstoff bewirkt eine Verengung der Blutgefäße, eine chronische Entzündungsreaktion und auf Dauer einen Umbau in den Gefäßen. Dies geschieht, indem Endothelin zunächst an zwei spezifische Bindungsstellen an den Zellen (so genannte ETA- und ETB-Rezeptoren) andockt. Spezifisch bedeutet, dass an diese Rezeptoren nur Endothelin binden kann, so wie ein Schlüssel, der nur in zwei Schlüssellöcher in einem Haus passt. Durch diese Bindung können die Türen geöffnet und bestimmte chemische Reaktionen bewirkt werden. Die beiden EndothelinRezeptoren ETA und ETB unterscheiden sich in denen von ihnen ausgelösten Wirkungen. Im gesunden Organismus gibt es ein Zusammenspiel zwischen gefäßerweiternden und gefäßverengenden Stoffen, so dass der Körper je nach Bedarf die Blutzufuhr in den Gefäßen verringern oder erhöhen kann. Im Krankheitsfall kann dieses Gleichgewicht jedoch gestört sein. Es gibt verschiedene Strategien, dieses Gleichgewicht wiederherzustellen. Eine ist zu verhindern, dass Endothelin an die Rezeptoren dockt und seine Wirkung entfalten kann. Das passiert z. B. durch Bosentan, dem sogenannten dualen Endothelin-Rezeptor-Antagonisten (Antagonist = „Gegenspieler“). Gemeint ist, dass anstatt des Endothelins nun Bosentan an die Schlüssellöcher, sprich Rezeptoren, bindet. Anders als beim Andocken von Endothelin, kommt es beim Andocken von Bosentan zu keiner chemischen Reaktion. Da der eine Rezeptor die Aufgabe des zweiten übernehmen kann, bindet Bosentan an beide Rezeptoren, deswegen dual. Bei schweren Ulzerationen oder möglicher Infektion werden in der Regel intravenös Prostazykline (nicht zugelassen) mit und ohne Antibiotika eingesetzt. 32 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 33 Verdauungstrakt (Mund, Speiseröhre, Magen- und Darmtrakt) • Die Gabe eines Prokinetikums kann die Beweglichkeit des Magen-Darm-Trakts im Frühstadium dieser Begleitsymptome Erkrankung verbessern. Die aggressive Wirkung der Magensäure kann durch Säureblocker (Protonenpumpeninhibitoren in ausreichend hoher Dosierung bis zum Verschwinden der Symptome) gedämpft werden. • Beschwerden im Darmtrakt können je nach Art unter anderem durch Zusatzernährung, mit Antibiotika, mithilfe eines Abführmittels oder eines Stopfmittels gemildert werden. Selbsthilfegruppen empfehlen zudem Biofeedbacktrainings des Schließmuskels. Lunge Je nach Beschwerden kann eine Atemschulung, Atemgymnastik, Bindegewebsmassage, Inhalation mit entzündungshemmenden Medikamenten oder Kortison helfen. Antibiotika können bei Infektionen verschrieben werden. Wichtig ist die rechtzeitige Behandlung einer Lungenfibrose und des Lungenhochdrucks (der eigentlich eine Herzerkrankung ist). Wie und wie lange eine Therapie durchgeführt wird und wie häufig die Kontrollen stattfinden, kann von Expertenzentrum zu Expertenzentrum variieren, je nachdem, welche Erfahrungen bisher gemacht wurden. Zudem muss die Therapie an jeden einzelnen Patienten individuell angepasst werden (je nach Alter, Krankheitsverlauf, Therapieziel). Therapie einer Lungenfibrose • Die Lungenfibrose verläuft zum Teil sehr unterschiedlich. Deswegen gibt es auch hier keine einheitliche Therapie. Eingesetzt werden vor allem Medikamente, welche anti-entzündlich wirken oder solche, die auf das körpereigene Abwehrsystem wirken. Am häufigsten wird bei schweren Fällen Cyclophosphamid in Kombination verabreicht. Bei der Therapie ist eine regelmäßige Kontrolle des Blutbildes, des Blutzuckers, der Organwerte und des Blutdruckes notwendig. 33 Therapie act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 34 Therapie Herz Ist das Herz beteiligt, werden je nach Diagnose entzündungshemmende oder das Herz entlastende Medikamente verordnet. Liegt ein Lungenhochdruck vor, muss eine spezifische Therapie eingesetzt werden. Therapie eines Lungenhochdrucks Zur Behandlung von Lungenhochdruck gibt es verschiedene mögliche Therapien a) Basistherapeutika • Mit der Sauerstofftherapie kann die Atemnot gelindert und das Allgemeinbefinden verbessert werden. Die Therapie wird meist in der Klinik eingeleitet und kann zuhause mit entsprechenden Flüssiggassystemen fortgesetzt werden. • Oft sind Blutgerinnsel bei der Entstehung aber auch im Verlauf des Lungenhochdruckes beteiligt, die die verengten Gefäße zusätzlich zur Verengung verstopfen. Deswegen wird in diesem Fall eine Behandlung mit Blutgerinnungshemmern empfohlen. • Bei Lungenhochdruck kann es, wie bei anderen Herzerkrankungen, zu einem Rückstau von Flüssigkeit in den Körper kommen, da das Herz nicht mehr in der Lage ist, das gesamte Blutvolumen zu pumpen. Damit die angesammelte Flüssigkeit wieder aus dem Gewebe ausgeschwemmt wird, kann Ihnen der Arzt Diuretika verschreiben. Die Flüssigkeit wird dem Gewebe wieder entzogen und mit dem Harn ausgeschieden, dadurch wird das Herz wieder entlastet. b) Spezifische Therapeutika: • Kalziumantagonisten, die gegen den Körperbluthochdruck eingesetzt werden, können bei einigen Patienten mit Lungenhochdruck auch den Blutdruck in den Lungengefäßen senken. In der Regel wird ein Lungenhochdruck mithilfe der Rechtsherzkatheteruntersuchung gesichert, bevor überhaupt eine Therapie eingeleitet wird. Bei dieser Untersuchung kann der Arzt testen, ob die betroffene Person auf Kalziumantagonisten reagiert, d. h., ob sich bei ihr der Blutdruck in den Lungengefäßen damit vermindern lässt. Allerdings sprechen nur etwa 10 Prozent auf Kalziumantagonisten an und können damit behandelt werden. 34 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 35 • • • • Prostazyklin ist eine im Körper natürlich vorkommende Substanz, die gefäßerweiternd wirkt. Bei Lungenhochdruck kann Prostazyklin oder eine prostazyklinähnliche Substanz als Lösung zum Inhalieren oder als Dauerinfusion verabreicht werden Gefäßerweiternd wirken die so genannten Phosphodiesterase5-Hemmer (PDE-5-Hemmer). Ihre Wirkung kann sich besonders in den verengten Lungengefäßen entfalten. Beim Lungenhochdruck ist Endothelin in den Gefäßen in erhöhten Mengen vorhanden. Wie oben beschrieben, spielt Endothelin eine wichtige Rolle bei der Gefäßverengung, bei entzündlichen Prozessen und beim Umbau der Blutgefäße. Deswegen werden Endothelin-Rezeptor-Antagonisten bei Lungenhochdruck eingesetzt. Insbesondere, wenn sich der Lungenhochdruck unter Einsatz von einem Medikament nicht wesentlich verbessert, oder sich der Zustand verschlechtert, werden mehrere Medikamente eingesetzt. Jedes Medikament wirkt nach einem anderen Mechanismus. Mit der Kombinationstherapie können sich eventuell mehrere Effekte günstig auswirken. Dies sollte unbedingt von einem Experten in einem Zentrum für Lungenhochdruck entschieden werden, da größere Studien hierzu noch fehlen. Niere und Bluthochdruck Ist die Niere befallen, macht sich das an einer verminderten Nierenfunktion (der Kreatiningehalt im Urin ist ausschlaggebend) und Bluthochdruck bemerkbar. • Blutdrucksenkende Medikamente aus der Klasse der sogenannten ACE-Hemmer sollen in der Lage sein, die Filterfunktion der Niere zu verbessern. Diese müssen im Notfall sofort in hoher Dosis eingesetzt werden. Sie haben in der Langzeittherapie zudem einen günstigen Einfluss auf den Bluthochdruck, so dass sie sich zu den wichtigsten Therapeutika in der Behandlung der Nierenstörung bei systemischer Sklerose entwickelt haben. Zusammengefasst kann man sagen, dass es bisher keine ursächliche Therapie zur Behandlung von systemischer Sklerose gibt. 35 Therapie act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 36 Therapie Allerdings können mit der symptomatischen Therapie, je nachdem welche Beschwerden auftreten, Organschäden vermieden oder gemildert werden und der gesamte Krankheitsprozess kann positiv beeinflusst werden. Die Therapie der systemischen Sklerose richtet sich in erster Linie nach den Symptomen der Erkrankung Hautsklerose Hautpflege, kein Nikotin, Schwefel- oder CO2 Bäder, leichte Massagen Raynaud-Syndrom blutgefäßerweiternde Substanzen Wundbehandlung, Reduktion der Anzahl neuer digitaler Ulzerationen mit Bosentan, Digitale Ulzerationen in schweren Fällen Antibiotika und intravenös Prostazykline Lungenbeteiligung Fibrose: eventuell Cycolphosphamid, PAH: z.B. Iloprost oder Phosphodiesterase-Hemmer oder Endothelin-Rezeptor-Antagonisten + unterstützende Maßnahmen Magenbeteiligung Protonenpumpenhemmer Nierenbeteiligung spezielle Bluthochdruckmedikamente 36 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 37 Was Sie selbst tun können! Da die Ursachen dieser Krankheit unbekannt sind, gibt es keine erprobten, vorbeugend (prophylaktisch) wirkenden Maßnahmen. Die Symptome der einmal entstandenen systemischen Sklerose lassen sich jedoch durch einige Maßnahmen mildern: • • • • • • • • • • • Bewegungstherapie bei Versteifung der Finger. Leichte regelmäßige Bewegungsübungen lindern die Beschwerden. Sorgfältige Hautpflege mit fettigen Cremes. Gegen die Beschwerden seitens des Raynaud-Syndroms: • Schutz vor Kälte durch warme Handschuhe und Schuhe, gute Hautpflege. Neben Händen und Füßen ist auch der Körper warmzuhalten (Unterhemd, langärmelige Kleidung). • Während eines Raynaud-Anfalls: die Hände und Zehen wärmen (Taschenöfen und Wärmepackungen können helfen). • Aktive körperliche Betätigung lindert Kältegefühl und Schmerz. • Es empfiehlt sich, den Jahresurlaub in den kalten Wintermonaten in südlichen Ländern zu verbringen. • Gute Hautpflege und Schutz (Gummihandschuhe) beugen Verletzungen vor. Enge Kleidung, kratzende Stoffe oder Druckstellen meiden. Pfefferminzhaltige Bonbons oder Kaugummis bessern die Mundtrockenheit. Häufige kleine Mahlzeiten erleichtern die Schluckbeschwerden. Höhere Lagerung des Oberkörpers beim Schlafen kann den Reflux von Speisebrei aus dem Magen in die Speiseröhre reduzieren. Keine späten Abendmahlzeiten. Bei der „Hautform“ wurde beobachtet, dass die Verhärtungen besonders dort entstehen, wo Druck auf die Körperoberfläche ausgeübt wird, etwa im Bereich von engen Hosen oder beim BH. Das Tragen genug weiter Kleider kann das Voranschreiten der systemischen Sklerose an diesen Stellen aufhalten. Regelmäßige Impfungen (Grippe, Pneumokokken usw.). 37 Allgemeine Verhaltenstipps act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 38 Allgemeine Verhaltenstipps Zusammengefasst: Kälte meiden (Handschuhe, „Handschuhöfen“!) Rauchen: NEIN! Nicht im Liegen essen oder trinken Haut- und Schleimhautpflege Gefäßerweiternde Salben/Gele für Hände und Füße Physiotherapie, Krankengymnastik, Massagen Atemtherapie Bei systemischer Sklerose mit Lungenbeteiligung sind zusätzlich folgende Hinweise wichtig: Körperliche Belastung Bei körperlicher Belastung sollte eine Überlastung unbedingt vermieden werden, da es hierbei zu einem weiteren Druckanstieg in den Lungengefäßen kommen kann. Das Symptom Luftnot ist entscheidend: Sobald Luftnot auftritt, ist dies ein Zeichen, die Belastung abzubrechen oder zu reduzieren. Allerdings haben kürzlich durchgeführte Untersuchungen gezeigt, dass ein unter ärztlicher Kontrolle angeleitetes, dosiertes Ausdauertraining auch zusätzlich zu einer medikamentösen Therapie die körperliche Belastbarkeit und die Lebensqualität bei pulmonal arterieller Hypertonie positiv beeinflussen kann. Tägliche, langsam steigernde Spaziergänge sind ein bewährtes Atemtraining, schützen vor Osteoporose und helfen gegen depressive Verstimmungen. Aufenthalt in großer Höhe: Aufenthalte in Höhen über 2 000 m sollten bei pulmonal arterieller Hypertonie vermieden werden, da durch die hier herrschende geringere Sauerstoffdichte der Sauerstoffmangel im Körper vergrößert würde. Dieses kann auch auf die Benutzung von Verkehrsflugzeugen zutreffen, da der Kabinendruck in der Regel einer Höhe von 2 500 Metern entspricht. Die Gabe von Sauerstoff kann nach vorheriger Beratung durch den betreuenden Arzt hier ggf. sehr sinnvoll sein, falls sich der Aufenthalt in der Höhe nicht vermeiden lässt. 38 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 39 Die systemische Sklerose kann man nicht heilen, aber den Verlauf wesentlich beeinflussen und die Lebensqualität verbessern. Das Erkrankungsbild ist bei jedem Patienten anders und tritt meist nur mit einzelnen Symptomen auf, die sich relativ leicht „in Griff“ bekommen lassen. In der Regel wird nur ein Teil von dem, was Sie über die Krankheit gelesen haben, auch auf Sie zutreffen. Eine gute Möglichkeit sich mit anderen Betroffenen über die Erkrankung auszutauschen sind Selbsthilfegruppen. Nicht nur, dass Sie hier von Ihren Erfahrungen berichten, andere fragen und wertvolle Informationen erhalten können. Vor allem sind Sie unter anderen Menschen, mit denen Sie die seltene Erkrankung systemische Sklerose teilen. Dort sind Sie kein besonderer Fall, der seine besondere Krankheit Außenstehenden erklären muss, sondern Sie sind genauso „normal“ wie die anderen Betroffenen. Zudem erfahren Sie in den Gruppen, wo Sie in Ihrer Region die entsprechenden Spezialisten (z.B. Rheumatologen, Pneumologen, Physiotherapeuten usw.) finden. Die systemische Sklerose ist eine sehr ernst zu nehmende Erkrankung, aber sie darf trotzdem – oder gerade deshalb – nicht Mittelpunkt Ihres Lebens werden. Pflegen Sie Ihre Freundschaften, Ihre Hobbys (sofern sie nicht schaden) und machen Sie all das, was Ihnen bisher auch Freude bereitet hat. Behalten Sie Ihre Persönlichkeit und reduzieren Sie diese nicht auf die Krankheit, weil Sie sonst sehr schnell alleine sind. Gehen Sie unter Menschen, weil sich sonst Scheue und Angst einschleicht und Sie sich selbst in eine Isolation abdrängen. Nehmen Sie fremde Hilfe in Anspruch wenn es erforderlich ist, jedoch machen Sie alles selbst, so lange Sie es selber können und Sie damit nicht überanstrengt sind – auch wenn alles ein wenig langsamer geht. Elektrische Geräte (z. B. Geschirrspüler) können den Alltag erleichtern, und mit einem nicht so ganz perfekten Haushalt lernt man umzugehen – Hauptsache man überlastet und verausgabt sich nicht und behält den Spaß am Leben. 39 Leben mit systemischer Sklerose act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 40 Wichtige Adressen Selbsthilfegruppen Sklerodermie Selbsthilfe e.V. Am Wollhaus 2 74072 Heilbronn Tel. 07131 3902425 Fax 07131 3902426 E-Mail: [email protected] www.sklerodermie-sh.de Scleroderma Liga e.V. Lena-Christ-Straße 65a 82152 Planegg Tel. 089 8576408 E-Mail: [email protected] www.scleroliga.de pulmonale hypertonie (ph) e.V. Bruno Kopp Wormser Straße 20 76287 Rheinstetten Tel. 0721 3528381 Fax 0721 3528880 E-Mail: [email protected] Internet: www.phev.de Deutsche Atemwegsliga e.V. Im Prinzenpalais: Burgstraße 12 33175 Bad Lippspringe Tel. 05252 933615 Fax 05252 933616 E-Mail: [email protected] Internet: www.atemwegsliga.de 40 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 41 Wichtige Adressen Deutsche Sauerstoffliga LOT e.V. Selbsthilfegruppen für Sauerstoff-Langzeit-Therapie Frühlingstraße 1 83435 Bad Reichenhall Tel. 08651 762148 Fax 08651 762149 E-Mail: [email protected] Deutsche Rheuma-Liga Bundesverband e.V. Maximilianstraße 14 53111 Bonn Tel. 0228 766060 Fax 0228 7660620 E-Mail: [email protected] oder [email protected] Internet: www.rheuma-liga.de Deutsches Netzwerk systemische Sklerodermie (DNSS) Das DNSS bietet sowohl Patienten als auch Ärzten, aber ebenfalls anderen Interessierten Informationen zum Thema systemische Sklerose. Deutsches Netzwerk für Systemische Sklerodermie (DNSS) Koordinierungszentrale Klinik für Dermatologie und Venerologie, Universitätsklinikum Köln Kerpener Straße 62 50937 Köln Tel. 0221 478-89311 Fax 0221 478-86916 E-Mail: [email protected] www.sklerodermie.info Fachzentren: Auf der Webseite des DNSS www.sklerodermie.info finden Sie eine Auflistung spezialisierter Kliniken 41 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 42 Buchtipps Kollagenosen: Ein Ratgeber für Patienten mit Sklerodermie, Lupus erythematodes, Dermatomyositis und Lichen sclerosus von Stefanie Reich, Peter Altmeyer und Alexander Kreuter: 2007 W3L GmbH / Herdecke / Witten ISBN 978-3-9371-3797-1 Kollagenosesprechstunde von Peter Altmeyer, Thomas Dirschka, Roland Hartwig, Sondereinband, Reha-Verlag, ISBN 3-8823-9216-9 Paul Klee und seine Krankheit: Vom Schicksal geschlagen, vom Leiden gezeichnet – und dennoch von Hans Suttner; Verlag: Stämpfli Verlag; 1. Auflage (Oktober 2006); ISBN 978-3-7272-1106-5 42 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 43 Internet MedizInfo: Medizin und Gesundheit Progressive systemische Sklerodermie (PSS): Definition, Krankheitsbild Haut, Befall innerer Organe, Ursachen, Therapie www.medizinfo.com/rheuma/pss.htm Roche Lexikon Medizin Das Roche Lexikon Medizin ist eine umfassende Informationsquelle zu Medizin und Gesundheit. Die Online-Suche ermöglicht das schnelle Auffinden von über 100 000 Stichwörtern und 40 000 englischen Fachbegriffen. http://www.gesundheit.de/lexika/medizin-lexikon Forum Gefäßmedizin Informationen für Patienten zu Arterien, Venen, Lymphgefäßen, Gefäßkrankheiten www.angiologie-online.de/sklerodermie.htm International Scleroderma Network (ISN) A major worldwide resource for scleroderma medical and support information, with 550+ pages in 14 languages. www.sclero.org http://www.sclero.org/lang/german/a-to-z.html Informationsseite des Lungenhochdruck-Infocenters Für betroffene Patienten ist es lebenswichtig, eine frühe Diagnose und eine optimale Therapie zu erhalten. Hierbei möchte das Lungenhochdruck-Infocenter wichtige Hilfestellungen bieten. Dazu gehören Informationen zum Krankheitsbild, zur Diagnostik und zur Therapie des Lungenhochdrucks. http://www.lungenhochdruck-infocenter.de 43 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 44 Glossar ACE-Hemmer: ACE aus dem englischen: Angiotensin-Converting-Enzyme (= angiotensinverwandelnde Enzyme) werden vor allem bei Bluthochdruck eingesetzt. Angiotensin ist eine der stärksten blutdrucksteigernden Substanzen, die von der Niere produziert werden. ACE-Hemmer binden an diese Substanz und machen sie wirkungslos. Akren: Akren sind die endständigen Körperteile wie Hände, Finger, Zehen, Nase, Ohren. Angiologie: Die Angiologie ist ein Teil der inneren Medizin und befasst sich mit Gefäßerkrankungen. Antigene: Antigene sind in der Regel körperfremde Stoffe, die eine Immunreaktion hervorrufen. Viren und Bakterien können z. B. als Antigene wirken. Dringt ein Antigen in den Körper ein, werden Antikörper gebildet, die exakt an das Antigen binden können. Antikörper: Antikörper sind Eiweißstoffe zur Immunabwehr im Blut. Sie gehören zu den passiven Elementen der Immunabwehr und werden von sogenannten B-Zellen gebildet. Die Antikörper binden in der Regel Fremdstoffe (Antigene) und werden dann zum Antigen-Antikörper-Komplex. Der Komplex wird von aktiven Zellen des Immunsystems erkannt und gezielt vernichtet. Der Antigen-Antikörper-Komplex wird allerdings auch in bestimmten Zellen gespeichert, damit sie beim nächsten Antigen-Eintritt sofort ausgeschüttet werden (Gedächtnisfunktion). Antinukleäre Antikörper (ANA): Antinukleäre Antikörper reagieren mit bestimmten Strukturen des Kerns körpereigener Zellen (griechisch: nukleus) und kommen bei Autoimmunerkrankungen vor. ANA sind sogenannte Autoantikörper. Diese lösen mit körpereigenen Stoffen eine Immunantwort aus. Bei Gesunden wird diese Autoimmunantwort unterdrückt. Bisher weiß man nicht, wie Autoantikörper entstehen. Man vermutet, dass Umwelt- und Stressfaktoren Einfluss auf ihre Bildung haben. Autoimmunerkrankung: Normalerweise gehen die von unserem Körper gebildeten Antikörper gegen körperfremde Stoffe vor, wie z. B. Bakterien oder Viren. Bei Autoimmunkrankheiten greift das Immunsystem körpereigene Stoffe an und löst somit eine Entzündungsreaktion aus. Bindegewebe: Als Bindegewebe wird das Stütz- oder Gerüstgewebe bezeichnet, das in allen menschlichen Organen vorkommt. Es hält im Grunde die einzelnen Organe zusammen. Blutgefäße: Vom Herzen wegführende Blutadern heißen Arterien. In sie wird das Blut aus dem Herzen regelrecht hineingepresst. Das Blut strömt dadurch in einer Druckwelle durch die Arterien, was als Puls gemessen werden kann. Deswegen sind Arterien muskulös und dickwandig. Die Lungenarterie führt vom Herzen zur Lunge und transportiert sauerstoffarmes Blut zur Lunge. Die Körperarterie (Aorta) führt sauerstoffreiches Blut in den gesamten Körper. Blutadern, die zum Herzen hinführen, heißen Venen. Sie sind dünnwandig und dehnbar und dienen teilweise als Blutspeicher. In Venen herrscht ein sehr viel niedriger Blutdruck als in den Arterien. 44 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 45 Blutkörperchen-Senkungsgeschwindigkeit (BSG): Zur Bestimmung der Blutkörperchen-Senkungsgeschwindigkeit (BSG) wird Blut in einem Röhrchen aufgezogen und senkrecht aufgestellt. Die festen Bestandteile des Blutes, also die Blutkörperchen, sinken langsam, durch die Schwerkraft angezogen, auf den Boden des Röhrchens. Die Senkungsgeschwindigkeit ist dabei vor allem von der Oberfläche der Blutkörperchen abhängig. Finden sich im Blut vermehrt Eiweiße, welche die Blutkörperchen aneinander haften lassen, ist die Geschwindigkeit erhöht. Das ist bei Entzündungen der Fall. Weitere Faktoren wie Blutarmut (Anämie) können die BSG ebenfalls beeinflussen. Nach einer Stunde wird abgelesen, wie weit die Blutkörperchen abgesunken sind. Prinzipiell gilt: Eine erhöhte Blutkörperchen-Senkungsgeschwindigkeit ist ein Hinweis auf eine Entzündung. Allerdings kann auch bei gesunden Menschen oder durch andere, nichtentzündliche Erkrankungen die BSG erhöht sein. Bronchoskopie: Aus dem Griechischen: bronchus = Luftröhre, skopien = betrachten. Die Luftröhre und ihre großen Abzweigungen (Bronchien) können mit einem flexiblen, etwa bleistiftdicken Schlauch, in Spezialfällen mit einem starren Metallrohr betrachtet werden. Die Bronchoskopie ist eine große Hilfe bei der Diagnose von Atemwegserkrankungen. Sie kann ebenso zur Behandlung eingesetzt werden, z. B. bei in die Luftröhre geratenen Fremdkörpern, bei einer Blutstillung in den Atemwegen und zum Absaugen von Sekret in den Bronchien. Clearance: Die Clearance (Klärfähigkeit) gibt das Plasmavolumen an, welches pro Zeiteinheit von der entsprechenden Substanz befreit wird. Die renale Clearance z. B. ist ein Maß dafür, wie schnell die Niere bestimmte, zum Teil harnpflichtige Substanzen aus dem Blut entfernen kann. Colchicin: Das Gift der Herbstzeitlosen, das Colchicin, hemmt die Zellteilung und damit auch die Vermehrung entzündungsfördernder Stoffe. Es wird oft bei Gicht eingesetzt. Cystatin C: Cystatin C ist ein sensitiver körpereigener Marker der glomerulären Filtrationsrate (GFR). Da Kreatinin die GFR oft unzureichend widerspiegelt, wird alternativ Cystatin C gemessen. Dieses hat sich als empfindlicher Marker bei leichten Einschränkungen der GFR erwiesen. Cyclophosphamid: Cyclophosphamid ist ein Medikament, das in der Krebstherapie angewendet wird. Außerdem findet es Einsatz zur Behandlung bei besonders schwer verlaufender multipler Sklerose sowie zur immunsuppressiven Behandlung von Autoimmunerkrankungen wie systemischer Lupus Erythematodes (SLE) oder der WegenerGranulomatose. Diuretika: Ein Diuretikum (Mehrzahl Diuretika) ist ein Medikament zur Ausschwemmung von Wasser aus dem Gewebe. Drüsen: Drüsen sind anatomische Organe, die Stoffe abgeben, entweder nach außen als Sekrete (wie z. B. die Speicheldrüsen, die Speichel in den Mund abgeben) oder nach innen als Hormone (z. B. Insulin aus der Bauchspeicheldrüse, das über das Blut transportiert wird). 45 Glossar act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 46 Glossar Echokardiographie: Die Echographie ist eine Form der Ultraschalluntersuchung und damit für den Patienten ohne jegliches gesundheitliches Risiko und schmerzfrei. Dabei werden Ultraschallwellen durch den Körper des Patienten gesendet. Die Schallwellen werden von den Blutbestandteilen und Geweben reflektiert und dann vom Gerät aufgezeichnet. Bei der Echokardiographie wird das Herz per Ultraschall untersucht. Fibrose: Als Fibrose wird eine krankhafte Vermehrung des Bindegewebes in menschlichen und tierischen Geweben und Organen bezeichnet, dessen Hauptbestandteil Kollagenfasern sind. Dabei wird das Gewebe des betroffenen Organes verhärtet, es entstehen narbige Veränderungen, die im fortgeschrittenen Stadium zur Einschränkung der jeweiligen Organfunktion führen. Fibrosierung: Bindegewebsanhäufung. Globuline: Globuline sind eine Hauptgruppe von Proteinen, die in tierischen und pflanzlichen Geweben sowie den Körperflüssigkeiten weit verbreitet sind. Globuline kommen im Blutplasma (alpha-, beta- und gamma-Globuline) und in der Lymphe vor. Im tierischen Organismus werden die meisten ihrer Vertreter in der Leber gebildet. Globuline dienen im Blutplasma u. a. dem Stofftransport, der ph-Regulierung und der Abwehr pathogener Erreger. Glomeruläre Filtrationsrate Die Glomeruläre Filtrationsrate (GFR) gibt das Gesamtvolumen des Harns an, das von allen Glomeruli (= die kapillaren Gefäßknäuel in der Niere) beider Nieren zusammen, in einer definierten Zeiteinheit, gefiltert wird. Um die GFR ermitteln zu können, wird die Clearance einer Markersubstanz betrachtet, die in der Niere nicht dem Körper zurückgeführt, sondern mit dem Harn ausgeschieden wird. Immunfluoreszenz: Die Immunfluoreszenz ist eine diagnostische Methode zum Nachweis von Immunreaktionen. Bei ihr werden Antikörper mit einem fluoreszierenden Farbstoff markiert. Diese markierten Antikörper bilden mit den Antigenen aus dem Blut einen Komplex, der sichtbar gemacht werden kann. Immunsystem: Das Immunsystem ist für die Abwehr und Vernichtung von Krankheitserregern (z. B. Viren, Bakterien), fremden Substanzen und fehlerhaften körpereigenen Zellen zuständig. Mehrere Bestandteile gehören zum Immunsystem: 1. Die physikalischen Barrieren (z. B. Haut oder Schleimhäute). 2. Aktive Immunzellen (z. B. Makrophagen (Riesenfresszellen), Granulozyten (kleine Fresszellen), Leukozyten, natürliche Killerzellen, T-Lymphozyten). 3. Passive, so genannte Plasmaproteine, die im Blut oder in der Lymph- bzw. Gewebsflüssigkeit zirkulieren (wie z. B. Antikörper oder Antigene). Kapillarmikroskopie: Die Kapillarmikroskopie erlaubt als einzige einfache, nicht belastende Methode die direkte Untersuchung und Beurteilung der Mikrozirkulation der Haut und das Aussehen der Kapillaren. Bei Verwendung von Videotechnik bei der Untersuchung ist zusätzlich die Erfassung dynamischer Vorgänge in den Kapillaren möglich. Aus dem Aussehen und der räumlichen Verteilung dieser kleinsten 46 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 47 Gefäße sowie aus dem ebenfalls erkennbaren Blutfluss lassen sich Aussagen über Störungen der Mikrozirkulation (Mikroangiopathie) treffen. Besonders hilfreich ist diese Diagnostik bei dem Raynaud-Syndrom und bei Bindegewebserkrankungen, wie auch bei rheumatischen Erkrankungen und bei der diabetischen Mikroangiopathie. Kollagen: Kollagen ist das Strukturprotein des Bindegewebes und bildet stützende Strukturen. Nicht nur in Haut und Haaren, sondern in allen Organen. Kollagenosen: In den 40er Jahren glaubte man, dass es eine Gruppe unterschiedlicher Erkrankungen gibt, die auf Störungen des Bindegewebes zurückzuführen sei und der Begriff Kollagenosen wurde für diese Erkrankungen eingeführt. Heute haben wir ein anderes Verständnis für diese Krankheiten und wissen, dass ihnen komplexe, zum Teil noch unbekannte krankheitsauslösende Mechanismen zugrunde liegen und es sich um Autoimmunerkrankungen handelt. Zu den Kollagenosen gehören systemischer Lupus Erythematodes (SLE), Polymyositis und Dermatomyositis, Sjögren-Syndrom, systemische Sklerose und SharpSyndrom. Kortikosteroide: (Moderne Schreibweise: Corticosteroide). Kortison ist ein körpereigenes Steroidhormon, welches in der Nebenniere produziert wird. Seit etwa 40 Jahren kann man Kortison und kortisonähnliche chemische Verbindungen künstlich herstellen. Man nennt diese hormonähnlichen Substanzen „Cortikosteroide“ oder kurz Corticoide. Sie sind stark entzündungshemmende und abschwellende Substanzen. Sie dämmen z. B. wirkungsvoll Entzündungen in den Bronchien ein, hemmen die Schleimabsonderung und verstärken die Wirkung anderer Medikamente. Bei ständiger Einnahme von Steroiden können Nebenwirkungen auftreten. Kreatinin: Kreatinin ist ein wichtiger Parameter in der Labormedizin. Es ist die Ausscheidungsform vom Kreatin, einer Substanz, die sich im Muskel befindet. Kreatinin wird als Stoffwechselprodukt von der Niere fast vollständig filtriert und über die Nieren mit dem Harn ausgeschieden. Wieviel Kreatinin ausgeschieden wird, hängt von der Muskelmasse ab. Wenn die Nierenfunktion eingeschränkt ist, also nicht mehr vollständig filtrieren kann, macht sich das u. a. am Kreatiningehalt im Urin (Kreatinin-Clearance) bemerkbar: er wird niedriger. Lupus erythematodes: Lupus erythematodes (LE) ist eine Autoimmunkrankheit, die zu den rheumatischen Erkrankungen und dort zu den „Kollagenosen“ gehört. Es gibt zwei Hauptformen: Hautlupus und systemischer Lupus erythematodes (SLE). 1. Bei einem Teil der Betroffenen ist nur die Haut beteiligt. Vom Hautlupus gibt es verschiedene Unterformen. Die häufigste Form ist der discoide LE, bei dem charakteristische scheibenförmige rötlich-schuppige Hautveränderungen auftreten. Bei etwa fünf Prozent der Betroffenen kann ein Hautlupus in einen systemischen LE übergehen. 2. Das ist die häufigste Form des LE. Neben der Haut und den Gelenken können weitere Organsysteme (innere Organe) betroffen sein. Die typische Hautrötung im Gesicht (Schmetterlingserythem) tritt nur bei weniger als der Hälfte der SLE-Betroffenen auf. 47 Glossar act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 48 Glossar Magenpförtner: (Wird meistens kurz Pylorus oder Pförtner genannt). Der Magenpförtner bildet den Magenausgang zum Zwölffingerdarm. Die kräftige und stark verdickte Ringmuskulatur bildet dabei einen engen, abschließbaren Übergang. Der Magenpförtner ist trotzdem kein Schließmuskel im eigentlichen Sinne, da er sich nicht eigenständig öffnen und schließen kann. Mikroangiopathie: Sind bei der Makroangiopathie die großen Blutgefäße von Veränderungen betroffen, so sind es bei der Mikroangiopathie die kleinen Blutgefäße. Diese Blutgefäße sind so klein, dass sie mit bloßem Auge nicht zu erkennen sind. Allerdings sind sie für die einzelnen Organe und Gewebe von großer Bedeutung, da sie aufgrund ihrer zahlreichen Verzweigungen jede einzelne Zelle des Körpers mit Blut versorgen. Mikrostomie: Aus dem Griechischen: stoma für Mund. Mundverengung, Kleinheit des Mundes. Morphea: Die Morphea ist ein anderer Begriff für die zirkumskripte Sklerodermie, die lokal begrenzt und oft nur vorrübergehend ist. Nagelfalz: Die Hauterhebung um den Nagel bedeckt den nicht sichtbaren Teil des Nagels und gibt ihm Stabilität. Die Stelle, an der der Nagel sichtbar hervortritt, heißt Nagelfalz. Eine Nagelhaut schützt Nagelwall und Nagelfalz vor Bakterien und Verschmutzungen. Veränderungen durch Entzündungen und Erkrankungen sind hier schnell sichtbar, weil die feinen Kapillaren sehr empfindlich sind und sofort reagieren (Schwellung, Rötung, Erwärmung). Nekrose: (Aus dem Griechischen: Tod, Absterben). Medizinisch ist das Absterben einzelner oder mehrerer Zellen an lebenden Organismen gemeint. Ösophagusmotilitätsstörung: Motilitätsstörung der Speiseröhre (Ösophagus). Der Begriff Motilität bezeichnet die Bewegungsfähigkeit von Organen, die nicht willentlich beeinflusst werden kann. Stattdessen geschieht die Bewegung als Reflex auf einen Reiz hin. Die Nahrungsaufnahme z. B. ist ein Reiz für die Speiseröhre, dass sich ihre glatte Muskulatur ringförmig von oben nach unten zusammenzieht und der Nahrungsbrei in wellenförmiger fortschreitender Bewegung transportiert wird. Ist das Bewegungsvermögen der Speiseröhre eingeschränkt, spricht man von einer Ösophagusmotilitätsstörung. Penicillamin: Penicillamin ist ein Vorstoff des Penicillins (eines der ältesten Antibiotika) und weitgehend wirkungslos bei systemischer Sklerose. Polymerase: Die Polymerase ist ein Enzym, das langkettige Moleküle (Polymere) auf- und abbaut. Polymyositis: Die Polymyositis ist eine Entzündung der Muskulatur, von der besonders symmetrisch die Extremitätenmuskeln im Becken- und Schulterbereich betroffen sind. Es handelt sich mit recht großer Wahrscheinlichkeit um eine Autoimmunerkrankung. Die genauen Entstehungsmechanismen sind jedoch noch ungeklärt. 48 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 49 Treten zusätzlich fliederfarbene Hautveränderungen, besonders im Gesichtsund Dekolleté-Bereich auf, so bezeichnet man das Krankheitsbild als Dermatomyositis. Proteinurie: Eine vermehrte Ausscheidung von Eiweißkörpern im Harn ist ein Hinweis auf eine Nierenerkrankung. Eine signifikante Proteinurie liegt vor, wenn die Eiweißausscheidung über 500 mg/Tag beträgt. Prognose: In der Medizin bedeutet Prognose die Vorhersage des zukünftigen Krankheitsverlaufes. Prokinetikum: Ein Prokinetikum ist ein Medikament, das die Muskeltätigkeit im Magen-DarmTrakt erhöht. Raynaud-Syndrom (RS): Beim RS kommt es zu vorübergehenden Gefäßspasmen (Krämpfen). Die Spasmen treten meistens an den Fingern und Zehen auf. Dadurch wird die Blutzufuhr des betroffenen Gebietes vermindert. Es treten schubweise nacheinander Blässe, Blauverfärbung und Rötung der Finger oder Zehen auf. Schmerzen nach Lösen des Anfalls sind nicht ungewöhnlich. Diese Attacken können Stunden andauern. Es werden zwei Formen unterschieden: die erste Form mit unbekannter Ursache (primäres Raynaud-Syndrom) und die zweite, die bei anderen Erkrankungen wie beispielsweise systemische Sklerose, Lupus erythematodes oder Überdosierung bestimmter Medikamente auftritt (sekundäres RaynaudSyndrom). Rechtsherzkatheteruntersuchung: Die Untersuchung kann ambulant oder im Rahmen eines kurzen Klinikaufenthaltes durchgeführt werden. Mit den Vorbereitungen dauert sie ungefähr eine Stunde. Zur Untersuchung der rechten Herzhälfte punktiert der Arzt wie bei einer Blutentnahme eine Vene in der rechten Leiste, Ellenbeuge oder am Hals und führt dann einen dünnen Kunststoffschlauch, den so genannten Katheter, in das Blutgefäß ein. Anschließend wird der Katheter in den Blutgefäßen bis in die rechte Herzkammer und in die Lungengefäße vorgeschoben. Durch die drucksensible Spitze des Katheters kann der Arzt den Druck im rechten Herzvorhof und in der Lungenarterie messen. Zusätzlich kann er röntgenstrahlendichtes Kontrastmittel über den Katheter einspritzen und damit den Verlauf der Lungengefäße sichtbar machen und sogar eventuell verschleppte Blutgerinnsel in den Gefäßen entdecken. Ist die Untersuchung abgeschlossen, wird der Katheter entfernt und die kleine Wunde per Druckverband verschlossen. Die Herzkatheteruntersuchung ist eine gut verträgliche Untersuchung. In Einzelfällen kann es zu Herzrhythmusstörungen kommen, die jedoch nur in ganz seltenen Fällen lebensbedrohlich und durch Medikamente gut in den Griff zu bekommen sind. Rhesusfaktor: Neben dem AB0-Blutgruppensystem ist der Rhesusfaktor ein wichtiger Bestandteil der erblichen Blutkörperchenmerkmale des Menschen (Blutgruppen). 85 Prozent der Bevölkerung haben das antigene Erythrozytenmerkmal Rh (Rhesusfaktor); sie sind Rh-positiv (Rh+). Bei 15 Prozent fehlt das Rh-Antigen; sie sind Rh-negativ (Rh –), werden beim Kontakt mit Rh-positivem Blut sensibilisiert und bilden leicht Antikörper gegen das Rh-Antigen. 49 Glossar act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 50 Glossar Rheumatoide Arthritis: Die rheumatoide Arthritis (RA, früher auch chronische Polyarthritis genannt) ist die häufigste entzündliche Erkrankung der Gelenke. Sklerose: Unter Sklerose wird die Verhärtung von Organen oder Geweben verstanden, die aufgrund einer Bindegewebsanhäufung zustande gekommen ist. Die Sklerose ist keine eigenständige Krankheit, sondern bezeichnet den Zustand nach, bzw. die Folge einer Krankheit. Die Sklerosierung bezeichnet den Vorgang der Verhärtung. Syndrom: Mit einem Syndrom werden mehrere gleichzeitig auftauchende Symptome bezeichnet, die typisch für ein bestimmtes Krankheitsbild sind. Symptom: Aus dem Griechischen: Begleiterscheinung, Krankheitsmerkmal. Systemisch: Aus dem Griechischen: das System betreffend. Als systemische Krankheiten bezeichnet man alle Erkrankungen, die sich auf ein gesamtes Organsystem auswirken. Teleangiektasien: Dauerhafte Erweiterung kleiner Blutgefäße direkt unter der Haut. Kommt vor allem im Gesicht vor (z. B. durch Wetterbedingungen oder zu hohem Alkoholkonsum) Topoisomerase: Topoisomerasen sind Enzyme, die die DNS (Desoxyribonukleinsäure – unser Erbgutträger) aufwinden und entspannen. Wichtig ist dieses z. B. bei der Zellteilung, wenn sich die DNS, die als spiralisierter Doppelstrang vorliegt, teilen muss. Tracer: Aus dem Englischen trace = Spur. Tracer ist eine künstliche, oft radioaktiv markierte körperfremde Substanz, die, nachdem sie in den Körper eingebracht wurde, am Stoffwechsel teilnimmt und damit für Laboruntersuchungen wichtig ist. Zentromer: Das Zentromer ist eine Einschnürung im Chromosomen. Dieses ist eine fädige Struktur, auf der als Träger des Erbguts sämtliche Gene liegen. Jedes Chromosom besteht aus zwei, durch das Zentromer verbundene Einzelsträngen, den Chromatiden. Zytostatika: Zytostatika stören die Stoffwechselvorgänge, die im Zusammenhang mit Zellwachstum oder Zellteilung stehen. Daher schädigen sie vor allem schnell wachsende Zellen des Epithels (z. B. Haarwurzelzellen, Schleimhautepithel von Mund und Magen-Darm-Trakt). Zytostatika finden vor allem Einsatz gegen Tumorzellen, die eine besonders hohe Zellteilungsrate haben. 50 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 51 Der bekannteste Patient mit systemischer Sklerose war der Maler Paul Klee. Paul Klee (1879 –1940) war einer der einflussreichsten Künstler des 20. Jahrhunderts. Er war Mitglied der bekannten Künstlergruppe „der Blaue Reiter“, die von Franz Marc und Wassily Kandinsky gegründet wurde. 1920 wurde er an das Staatliche Bauhaus nach Weimar berufen. 1936 diagnostizierten die Ärzte bei Klee eine „rätselhafte, unbekannte Krankheit“. Der Begriff und das Krankheitsbild „Sklerodermie“ waren damals noch nicht bekannt. Es ist nicht mehr möglich, seine komplette Krankengeschichte zu rekonstruieren, da sämtliche Krankenakten durch ein Feuer zerstört wurden. Anhand von Tagebuchaufzeichnungen, Briefen, persönlichen Bemerkungen und Notizen wurde jedoch versucht, die Anamnese vom Beginn der Erstsymptome bis hin zu seinem Tod zu rekonstruieren und zu analysieren, welchen Einfluss die Erkrankung auf sein künstlerisches Schaffen hatte. Bekannt ist, dass er 1933 in privaten Briefen davon geschrieben hat, dass ihm warmes Klima besser bekomme als kalte Temperaturen. Dies könnte als ein Hinweis auf ein Raynaud-Syndrom als erstes Frühsymptom der systemischen Sklerose gewertet werden. Außerdem klagte er über zunehmende Müdigkeit und Abgeschlagenheit, Belastungsdyspnoe, Gelenkschmerzen und Schluckbeschwerden. Von 1935 bis Januar 1938 ist in den Briefen von verschiedenen Krankheiten zu lesen, die zunächst nicht in einem pathologischen Zusammenhang gesehen wurden, aber im Nachhinein als typische Zeichen für diverse Organmanifestationen bei systemischer Sklerose interpretiert werden können. Differenzialdiagnostische Überlegungen gingen zunächst in Richtung einer Störung der Hormondrüsen. 1938 wurde Klee eine „vasomotorisch-trophische Neurose“ diagnostiziert. Diese Bezeichnung spiegelt die am weitesten verbreitete Theorie des Krankheitsbildes der systemischen Sklerose wider. Man hielt die systemische Sklerose für eine Erkrankung des autonomen Nervensystems („Neurose“). Dieses hat im Krankheitsfall keine Kontrolle mehr über den gesamten Ablauf des Kreislaufssystems (Vasomotorik), weil die Gefäßnerven gestört sind, und die 51 Paul Klee – Patient mit systemischer Sklerose act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 52 Paul Klee – Patient mit systemischer Sklerose * Kemperer P, Pollak A, Baehr G. Diffuse collagen disease. Acute disseminated lupus erythematodes and diffuse scleroderma. JAMA 942;119:3312. Ernährung (Trophik) des Bindesgewebes. Unser heutiges Verständnis der systemischen Sklerose als eine Krankheit des Bindegewebes existiert erst seit 1942*. Im Juni 1940 verstarb Klee laut Todesschein an akutem Herzversagen aufgrund einer Herzmuskelentzündung. Was die genaue Todesursache war, ob eventuell eine pulmonal arterielle Hypertonie zu einer dekompensierten Rechtsherzinsuffizienz geführt hat, lässt sich nicht klären, da keine Autopsie durchgeführt wurde. Was Klees künstlerisches Schaffen anbelangt, so hat die Erkrankung großen Einfluss auf sein Werk genommen. Ein weiterer starker Einflussfaktor war der Nationalsozialismus. Beides ist in seinen Bildern ab 1933 zu erkennen: in seinen Werken findet sich nicht mehr die fröhliche Stimmung der frühen Jahre. Viele Bilder geben Aufschluss über sein Innerstes, seine Ängste und seinen Umgang mit der zerstörerischen Erkrankung. Nach 1936 sind seine Bilder durch einfache Pinselstriche als Ausdrucksmittel gekennzeichnet. Er benutzt nun größere Pinsel. Durch die Sklerosierung der Finger konnte er diese wahrscheinlich besser halten und führen. Allerdings lassen sich die Art und das Ausmaß des Fingerbefalls heute nicht mehr nachweisen. Ende 1937 verboten die behandelnden Ärzte Klee das Geigenspielen, was zwar für eine Einschränkung der Fingerbeweglichkeit spricht, die ihn aber offensichtlich nicht in Malerei behinderte. Im Gegenteil: gerade in seinen letzten fünf Krankheitsjahren schuf er über 2 500 Bilder. Die Krankheitsgeschichte Paul Klees in Bildern Eine Porträtaufnahme von Paul Klee aus dem Jahr 1889 als er noch gesund war. Paul Klee mit der Katze Fripouille, vor sich die Ölfarbzeichnung „AllerseelenBild“, 1921, 113, Possenhofen 1921, 1921 Fotograf: Felix Klee Zentrum Paul Klee, Bern, Schenkung Familie Klee © Klee-Nachlassverwaltung, Bern 52 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:53 Seite 53 Der erste symptomatische Krankheitsbefall ist wahrscheinlich 1935 bei Paul Klee aufgetreten. 1939 sind ihm die Krankheitsspuren deutlich anzusehen. Als ihm Ende 1937 das Geigenspielen von den Ärzten verboten wurde, waren nun auch seine Hände in Mitleidenschaft gezogen. Daraus lässt sich auf eine Arthritis oder ein Raynaud-Syndrom schließen. Die folgende Aufnahme seiner Hände stammt aus dem Jahr 1939. Eine deutliche äußere Einschränkung ist darauf nicht zu erkennen, aber die linke Hand wirkt versteift. Paul Klee – Patient mit systemischer Sklerose Paul Klee zeichnend, Dessau, 1931 Fotograf: Anonym Zentrum Paul Klee, Bern, Schenkung Familie Klee © Klee-Nachlassverwaltung, Bern Jetzt begann eine intensive Schaffensphase von Paul Klee. Viele Bilder entstanden zu seinen Symptomen und Gefühlsschwankungen im Zusammenhang mit seiner Erkrankung. Beide Selbstporträts des Malers zeigen ein maskenartiges Gesicht mit spitzer Nase und schmalem Mund: Paul Klee Maske Schmerz, 1938, 235 Kreide auf Papier auf Karton Zentrum Paul Klee, Bern © VG BILD-KUNST, Bonn 2008 53 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:54 Seite 54 Paul Klee – Patient mit systemischer Sklerose Paul Klee das Auge, 1938, 315 Pastell auf Jute 45/46 x 64,5/66,5 cm Privatbesitz Schweiz, Depositum im Zentrum Paul Klee, Bern © VG BILD-KUNST, Bonn 2008 links: Paul Klee mit Hering?!, 1939, 658 Bleistift auf Papier auf Karton 29,5 x 21 cm Privatsammlung rechts: Paul Klee nie mehr jene Speise!, 1939, 659 Bleistift auf Papier auf Karton 36 x 19 cm Privatbesitz, Schweiz © VG BILD-KUNST, Bonn 2008 © VG BILD-KUNST, Bonn 2008 In der ersten Zeichnung des Bildes ist ein Monster zu sehen, das einen Hering voller Vorfreude betrachtet, den er essen möchte. In der zweiten Illustration erscheint das Monster mit mahnendem Finger: nie wieder jene Speise. Zu dieser Zeit litt Paul Klee unsäglich unter seinen Schluckbeschwerden und thematisierte sie. 54 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:54 Seite 55 Paul Klee – Patient mit systemischer Sklerose Paul Klee vergesslicher Engel, 1939, 880 Bleistift auf Papier auf Karton 29,5 x 21 cm Zentrum Paul Klee, Bern © VG BILD-KUNST, Bonn 2008 Der Engel blickt traurig, die Hände zeigen die Zeichen der fortgeschrittenen systemischen Sklerose. Paul Klee plötzlich starr, 1940, 205 Kreide auf Papier auf Karton 29,6 x 21 cm, Zentrum Paul Klee, Bern, © VG BILD-KUNST, Bonn 2008 Klee illustriert in „plötzlich starr“ seine kranke, steife und verdickte Sklerodermiehaut. Er fühlt seinen Körper nicht mehr als Gesamtheit, bestimmte Teile gehören gar nicht mehr zu ihm, sind quasi schon abgestorben. Dieses macht ihm Angst, wie die folgenden beiden Bilder zeigen. Paul Klee Angstausbruch III, 1939, 124 Aquarell auf Grundierung auf Papier auf Karton 63,5 x 48,1 cm Zentrum Paul Klee, Bern © VG BILD-KUNST, Bonn 2008 Paul Klee Angstausbruch II, 1939, 110 Feder auf Papier auf Karton 66,5 x 48 cm, Zentrum Paul Klee, Bern, Schenkung Livia Klee © VG BILD-KUNST, Bonn 2008 55 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:54 Seite 56 Paul Klee – Patient mit systemischer Sklerose Paul Klee im Zwispalt zwischen Hoffnung und Todesgedanken Klees Krankheit verlief schubweise. Er hatte bis kurz vor seinem Tod immer die Hoffnung, noch geheilt zu werden. Paul Klee besseres naht, 1939, 204 Bleistift auf Papier auf Karton 29,7 x 20,9 cm Zentrum Paul Klee, Bern © VG BILD-KUNST, Bonn 2008 „Besseres naht“, 1939: Mit diesem Bild wollte er wohl die aufkommende Hoffnung auf Heilung darstellen, die er bis kurz vor seinem Tod hatte. Oder er wollte der Krankheit trotzen, wie z. B. im folgenden Bild: Paul Klee Übermut, 1939, 1251 Ölfarbe und Kleisterfarbe auf Papier auf Jute; originale Rahmenleisten 101 x 130 cm Zentrum Paul Klee, Bern © VG BILD-KUNST, Bonn 2008 Das Motiv zeigt das Spiel mit dem Schicksal. Die Figur jongliert übermütig auf einem schmalen Seil über dem dunklen Abgrund und streckt dem düsteren Schicksal die Zunge heraus. Bei Schüben überkam Klee dann immer wieder die Angst und er setzte sich mit dem Sterben auseinander. Er schien sich zwischen Leben und Tod zu fühlen. Symbolisch hierfür ist sein Bild „Schellenengel“. Paul Klee Schellen-Engel, 1939, 966 Bleistift auf Papier auf Karton, 29,5 x 21 cm Zentrum Paul Klee, Bern © VG BILD-KUNST, Bonn 2008 56 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:54 Seite 57 Paul Klee – Patient mit systemischer Sklerose 1940 spürt Klee, dass sein Tod nahe ist. Die folgenden Bilder beschäftigen sich mit seinem anstehenden Ende: Paul Klee Wettrudern, 1940, 172 Bleistift auf Papier auf Karton 21 x 29,5 cm Zentrum Paul Klee, Bern © VG BILD-KUNST, Bonn 2008 Der Ruderer befindet sich im Überlebenswettkampf (mit dem Tod?) Paul Klee Abfahrt des Abenteurers, 1939, 735 Aquarell und Bleistift auf Papier auf Karton, 21,5 x 27 cm Privatbesitz, Deutschland © VG BILD-KUNST, Bonn 2008 „Abfahrt ins Abenteuer“, 1940: Das Segel enthält ein K für Klee. Die Seefahrt wird abenteuerlich werden und das kleine Boot wird dem Sturm nicht trotzen können. Der Seefahrer (Paul Klee?) winkt uns zum Abschied. Paul Klee Tod und Feuer, 1940, 332 Öl und Kleisterfarbe auf Jute; originale Rahmenleisten 46,7 x 44,6 cm Zentrum Paul Klee, Bern © VG BILD-KUNST, Bonn 2008 Ein Mensch verlässt die Welt. Die Kugel ist sein Lebenswerk, das er hinterlässt. Mund, Nase, und Augen werden zu signifikanten Buchstaben geformt: TOD. 57 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:54 Seite 58 Paul Klee – Patient mit systemischer Sklerose Paul Klee Ohne Titel (Todesengel), um 1940 Ölfarbe auf Leinwand 51 x 66,4 cm Privatbesitz Schweiz, Depositum im Zentrum Paul Klee, Bern © VG BILD-KUNST, Bonn 2008 „Ohne Titel“, posthum „Todesengel“ genannt: Das Bild ist in Klees Todesjahr entstanden. Möglicherweise weist es auf Todesahnungen aber auch Todessehnsucht im Sinne von Erlösung von seinen Leiden hin. Denn trotz der düsteren Farben wirkt es beruhigend. Paul Klee Ohne Titel (Letztes Stillleben), 1940 Ölfarbe auf Leinwand 100 x 80,5 cm Zentrum Paul Klee, Bern, Schenkung Livia Klee © VG BILD-KUNST, Bonn 2008 Das Bild ist ein Abschiedsgruß von Paul Klee an seine Freunde. Es enthält dramatische Motive, z. B. eine Speiseröhre und Teile des Magens als Symbol für sein Leiden, verwelkte Blumen und ein Engel deuten auf den Tod hin. Am 29. Juni 1940 stirbt Paul Klee. 58 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:54 Seite 59 act_patientenratgeber_systemische_sklerose_act_patientenratgeber_systemische_sklerose 13.05.11 10:54 Seite 60 EX-Mktg-0170-20082008c Impressum Herausgeber: Actelion Pharmaceuticals Deutschland GmbH, Freiburg Layout: Jungbluth Digital+Print, Freiburg