Thieme: Endspurt Vorklinik – Physiologie 3
Werbung
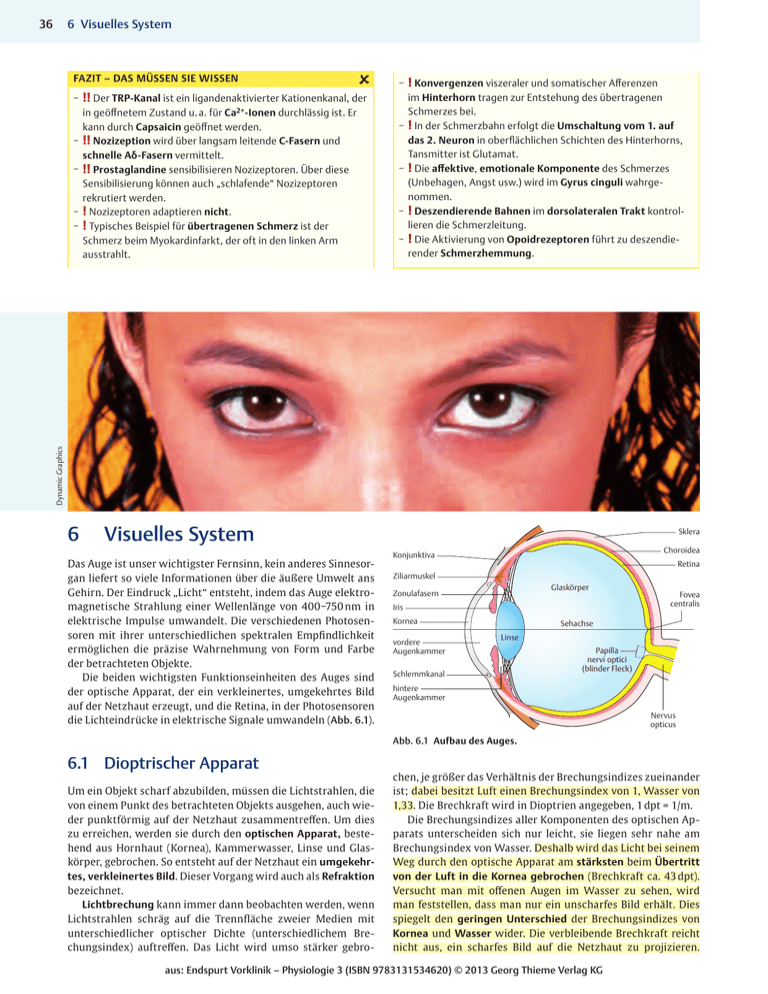
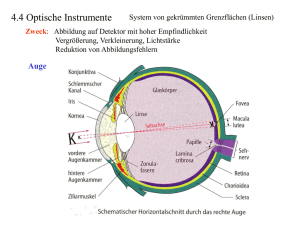
36 6 Visuelles System Fazit – Das müssen Sie wissen –– !! Der TRP-Kanal ist ein ligandenaktivierter Kationenkanal, der im Hinterhorn tragen zur Entstehung des übertragenen Schmerzes bei. –– ! In der Schmerzbahn erfolgt die Umschaltung vom 1. auf das 2. Neuron in oberflächlichen Schichten des Hinterhorns, Tansmitter ist Glutamat. –– ! Die affektive, emotionale Komponente des Schmerzes (Unbehagen, Angst usw.) wird im Gyrus cinguli wahrgenommen. –– ! Deszendierende Bahnen im dorsolateralen Trakt kontrollieren die Schmerzleitung. –– ! Die Aktivierung von Opoidrezeptoren führt zu deszendierender Schmerzhemmung. Dynamic Graphics in geöffnetem Zustand u. a. für Ca2+-Ionen durchlässig ist. Er kann durch Capsaicin geöffnet werden. –– !! Nozizeption wird über langsam leitende C-Fasern und schnelle Aδ-Fasern vermittelt. –– !! Prostaglandine sensibilisieren Nozizeptoren. Über diese Sensibilisierung können auch „schlafende“ Nozizeptoren rekrutiert werden. –– ! Nozizeptoren adaptieren nicht. –– ! Typisches Beispiel für übertragenen Schmerz ist der Schmerz beim Myokardinfarkt, der oft in den linken Arm ausstrahlt. –– ! Konvergenzen viszeraler und somatischer Afferenzen 6 Visuelles System Das Auge ist unser wichtigster Fernsinn, kein anderes Sinnesorgan liefert so viele Informationen über die äußere Umwelt ans Gehirn. Der Eindruck „Licht“ entsteht, indem das Auge elektromagnetische Strahlung einer Wellenlänge von 400−750 nm in elektrische Impulse umwandelt. Die verschiedenen Photosensoren mit ihrer unterschiedlichen spektralen Empfindlichkeit ermöglichen die präzise Wahrnehmung von Form und Farbe der betrachteten Objekte. Die beiden wichtigsten Funktionseinheiten des Auges sind der optische Apparat, der ein verkleinertes, umgekehrtes Bild auf der Netzhaut erzeugt, und die Retina, in der Photosensoren die Lichteindrücke in elektrische Signale umwandeln (Abb. 6.1). Sklera Choroidea Konjunktiva Retina Ziliarmuskel Glaskörper Zonulafasern Iris Kornea vordere Augenkammer Fovea centralis Sehachse Linse Schlemmkanal Papilla nervi optici (blinder Fleck) hintere Augenkammer Nervus opticus Abb. 6.1 Aufbau des Auges. 6.1 Dioptrischer Apparat Um ein Objekt scharf abzubilden, müssen die Lichtstrahlen, die von einem Punkt des betrachteten Objekts ausgehen, auch wieder punktförmig auf der Netzhaut zusammentreffen. Um dies zu erreichen, werden sie durch den optischen Apparat, bestehend aus Hornhaut (Kornea), Kammerwasser, Linse und Glaskörper, gebrochen. So entsteht auf der Netzhaut ein umgekehrtes, verkleinertes Bild. Dieser Vorgang wird auch als Refraktion bezeichnet. Lichtbrechung kann immer dann beobachten werden, wenn Lichtstrahlen schräg auf die Trennfläche zweier Medien mit unterschiedlicher optischer Dichte (unterschiedlichem Brechungsindex) auftreffen. Das Licht wird umso stärker gebro- chen, je größer das Verhältnis der Brechungsindizes zueinander ist; dabei besitzt Luft einen Brechungsindex von 1, Wasser von 1,33. Die Brechkraft wird in Dioptrien angegeben, 1 dpt = 1/m. Die Brechungsindizes aller Komponenten des optischen Apparats unterscheiden sich nur leicht, sie liegen sehr nahe am Brechungsindex von Wasser. Deshalb wird das Licht bei seinem Weg durch den optische Apparat am stärksten beim Übertritt von der Luft in die Kornea gebrochen (Brechkraft ca. 43 dpt). Versucht man mit offenen Augen im Wasser zu sehen, wird man feststellen, dass man nur ein unscharfes Bild erhält. Dies spiegelt den geringen Unterschied der Brechungsindizes von Kornea und Wasser wider. Die verbleibende Brechkraft reicht nicht aus, ein scharfes Bild auf die Netzhaut zu projizieren. aus: Endspurt Vorklinik – Physiologie 3 (ISBN 9783131534620) © 2013 Georg Thieme Verlag KG 6.1 Dioptrischer Apparat Brechkraft [dpt] = 1 f [m] hinterer Brennpunkt Nahpunkt b Abb. 6.2 Strahlengang im emmetropen Auge. a Bei Fernakkomodation. b Bei Nahakkommodation. Hierbei ist f die Brennweite, also die Entfernung des Brennpunkts von der Linse. Im Brennpunkt werden die parallel einfallenden Strahlen in einem Punkt gebündelt. den kann. Der Fernpunkt liegt beim Normalsichtigen (Emme­ tropen) im Unendlichen. Akkomodationsbreite [dpt] = Rechenbeispiel Ein normalsichtiges Mädchen spielt mit der Brille seiner Mutter. Beide Brillengläser haben eine Brechkraft von 4 dpt. Bis zu welcher Entfernung vom Auge kann sie damit Gegenstände scharf erkennen? Lösung: Die Sammellinsen rufen eine künstliche Kurzsichtigkeit hervor. Die Brennweite f einer Linse mit 4 dpt beträgt nach Umformung obiger Gleichung: f [m] = a 1 Brechkraft [dpt] = 1 4 dpt = 0,25 m Das Mädchen kann also Gegenstände bis zu einer Entfernung von 25 cm scharf erkennen. 6.1.1 Akkommodation Je nach Entfernung des betrachteten Gegenstands fallen die Lichtstrahlen in unterschiedlichem Winkel ins Auge ein, daher müssen sie unterschiedlich stark gebrochen werden, damit sie trotzdem jeweils in einem Punkt der Netzhaut zusammentreffen. Diese unterschiedliche Brechung wird durch eine Anpassung der Brechkraft der Linse ermöglicht. Beim Sehen in die Ferne wird ihre Brechkraft verringert und beim Sehen in die Nähe erhöht (Abb. 6.2). Die Linse ist an den sog. Zonulafasern aufgespannt, die in Ruhe über elastische Strukturen der Aderhaut (Chorioidea) in Spannung gehalten werden. So wird die Vorderfläche der Linse flach gezogen. Um nah zu akkommodieren, kontrahiert sich der M. ciliaris, die Zonulafasern entspannen sich und die Linse kugelt sich ab. Der Bereich, in dem das Auge seine Brechkraft ändern kann, nennt man Akkommodationsbreite. Bei maximaler Fernakkommodation (Blickpunkt im Unendlichen) beträgt die Gesamtbrechkraft des optischen Apparats ca. 59 dpt (s. o.), bei maximaler Nahakkommodation steigt sie bis auf 74 dpt. Die Akkommodationsbreite nimmt mit dem Alter ab. Wenn der Nah- und der Fernpunkt bekannt sind, lässt sich die Akkommodationsbreite berechnen. Der Fernpunkt ist der am weitesten entfernte, der Nahpunkt der im geringsten Abstand vom Auge liegende Punkt, der noch scharf gesehen wer- 1 1 − Nahpunkt [m] Fernpunkt[m] Für einen normalsichtigen jungen Erwachsenen, dessen Nahpunkt etwa bei 10 cm liegt, gilt also: Akkomodationsbreite = 1 1 − = 10 dpt − 0 = 10 dpt 0,1 m ∞ Presbyopie (Alterssichtigkeit) entsteht dadurch, dass die Linse im Laufe des Lebens ihre Elastizität verliert. Dies hat zur Folge, dass sie sich bei Kontraktion des M. ciliaris nicht mehr richtig abrunden kann. Bei alten Menschen kann die Akkommodationsbreite dadurch auf 0 dpt absinken. Das Auge ist also nicht mehr in der Lage, seine Brechkraft zu verändern und an die Entfernung des betrachteten Gegenstands anzupassen. Da die Linse nur zum Sehen in der Nähe aktiv in eine kugeligere Form gebracht werden muss, bleibt der Fernpunkt unverändert. Das Sehen in die Ferne wird durch die Alterssichtigkeit nicht beeinträchtigt. Das Nah-Sehen allerdings, für das eine relativ hohe Brechkraft erforderlich ist, bereitet Schwierigkeiten, weil der Nahpunkt aufgrund der fehlenden Akkommodationsfähigkeit in immer weitere Ferne rückt. Rechenbeispiel Wie stark der Nahpunkt vom Auge wegrückt, lässt sich berechnen, indem man die Werte mit denen des Normalsichtigen vergleicht. Bei einer auf 2 dpt reduzierten Akkommodationsbreite liegt der Nahpunkt bspw. schon bei 0,5 m: 1 1 − = 2 dpt Nahpunkt ∞ 1 − 0 = 2 dpt Nahpunkt Nahpunkt = 1 1 = m = 50 cm 2 dpt 2 Auf dieselbe Art und Weise lässt sich auch der Fernpunkt errechnen. 6.1.2 Refraktionsanomalien Unter dem Begriff Refraktionsanomalie werden verschiedene Brechungsfehler des Auges zusammengefasst. Sowohl bei Kurz- aus: Endspurt Vorklinik – Physiologie 3 (ISBN 9783131534620) © 2013 Georg Thieme Verlag KG L er npaket 9 Durch ihre bikonvexe Form wäre die Linse eigentlich besser zur Lichtbrechung geeignet, weil sie aber zwischen Medien mit ähnlicher optischer Dichte liegt, trägt sie weniger (19−34 dpt) zur Gesamtbrechkraft des Auges bei als die Korneavorderfläche. Die Gesamtbrechkraft des normalen Auges beträgt wenigstens 59 dpt. Der dioptrische Apparat bricht langwelliges Licht (rot) weniger stark als kurzwelliges Licht (blau). Dieser – für das Sehen allerdings unerhebliche – Abbildungsfehler wird als chromatische Aberration bezeichnet. Brennweite, Brechkraft und Bildgröße lassen sich nach den Gesetzen der physikalischen Optik berechnen. Vereinfachend können wir ein „reduziertes Auge“ betrachten, bei dem die verschiedenen brechenden Medien zu einem Linsensystem zusammengesetzt werden und die Annahme gemacht wird, dass alle Brechungen in einer Ebene stattfinden. 37 38 6 Visuelles System als auch bei Weitsichtigkeit besteht ein Missverhältnis zwischen der Brechkraft der Linse und der Bulbuslänge. Dies hat zur Folge, dass ein betrachteter Bildpunkt auf der Retina nicht als Punkt, sondern als Fläche abgebildet wird: Der Betroffene sieht unscharf. Kurzsichtigkeit (Myopie) Bei der Myopie (Kurzsichtigkeit) ist der Bulbus im Verhältnis zur Brechkraft der Linse zu lang. Der Fernpunkt rückt bei der My­ opie zu nah ans Auge heran, weiter entfernte Gegenstände werden nicht mehr scharf gesehen. Beim Nahsehen kann das Auge dieses Missverhältnis ausgleichen, indem es nicht ganz so stark akkommodiert. Wenn der Betroffene jedoch in die Ferne sehen will (weiter als ca. 2 m), treffen sich die Lichtstrahlen auch bei maximaler Abflachung der Linse noch vor der Netzhaut (Abb. 6.3a). Da sie danach wieder divergieren (vgl. Abb. 6.3a), entsteht auf der Netzhaut statt eines Punktes eine Fläche. Weil man die Bulbuslänge ja nicht verändern kann, muss man die Brechkraft des Auges verringern, um den Patienten scharf sehen lassen zu können. Die einfachste Möglichkeit hierfür ist das Vorsetzen einer Zerstreuungslinse (Konkavlinse, „Minus-Glas“), die die Brennweite des Auges so weit verlängert, dass der Brennpunkt wieder auf der Netzhaut liegt. Man könnte nun vermuten, dass ein Myoper durch eine im Alter einsetzende Presbyopie seine Kurzsichtigkeit ausgleicht. Das aber ist ein Trugschluss. Der Fernpunkt bleibt nämlich auch bei einsetzender Presbyopie unverändert nah, zusätzlich rückt der Nahpunkt presbyopiebedingt in die Ferne. Die wegen der Presbyopie verminderte Akkomodationsbreite hat also keinen Einfluss auf die Lage des Fernpunktes. Weitsichtigkeit (Hypermetropie) Bei der Hypermetropie (Hyperopie) ist der Bulbus im Verhältnis zur Brechkraft der Linse zu kurz. Strahlen aus dem Unendlichen treffen sich erst hinter der Netzhaut, so gesehen fehlt dem Auge etwas Brechkraft (Abb. 6.3b). Das Sehen in die Ferne bereitet dem Weitsichtigen trotzdem keine Schwierigkeiten, weil er das geringe „Mehr“ an Brechkraft durch leichte Nahakkomodation aufbringen kann. Schwieriger ist es beim Nahsehen: Je näher ein Objekt rückt, desto stärker muss akkommodiert werden. Ab einer gewissen Entfernung ist die Akkommodationsfähigkeit der Linse erschöpft. Alle Objekte, die näher am Auge liegen, werfen nur noch ein unscharfes Bild, weil ihr Brennpunkt hinter der Netzhaut liegt. Dies bereitet Probleme z. B. beim Lesen. Ausgeglichen wird eine Hypermetropie mithilfe von Sammellinsen (Konvexlinse, „Plus-Gläser”), die die Brechkraft verstärken und damit den Brennpunkt nach vorne auf die Netzhaut verlagern. Ein junger Patient kann durch Akkomodation eine a leichte Hypermetropie vollständig ausgleichen. Diese Fähigkeit nimmt allerdings mit dem Alter ab, weil auch die Akkomodationsbreite kleiner wird. Trotzdem sollte man eine Brille verordnen, denn das starke Akkommodieren kann einerseits zu Kopfschmerzen führen, anderseits kann es zum Strabismus convergens (Schielen) kommen. Astigmatismus Die Oberfläche der Kornea ist häufig nicht ganz gleichmäßig gekrümmt, sondern bricht meist in der vertikalen Achse stärker als in der horizontalen (regulärer Astigmatismus). Daraus resultiert ein verzerrtes Bild: Ein Punkt wird bspw. als Oval, ein Quadrat als Rechteck abgebildet. Wenn die Werte des Astigmatismus nicht mehr als 0,5 dpt betragen, spricht man von einem physiologischen Astigmatismus. Rechenbeispiel Ein myoper Patient habe einen Fernpunkt von 1 m und einen Nahpunkt von 20 cm. Wie groß ist seine Akkomodationsbreite? Lösung: Sie lässt sich wie folgt berechnen: Akkomodationsbreite = 1 1 1 1 − = − Nahpunkt Fernpunkt 0,2 m 1 m = 5 dpt − 1 dpt = 4 dpt Apropos Als refraktive Chirurgie bezeichnet man operative Eingriffe, bei denen die Brechkraft des dioptrischen Apparats verändert wird. Zielstruktur ist dabei die Cornea. Bei einem myopen Patienten flacht man die Hornhaut zur Mitte hin mit einem Laser ab. Dadurch nimmt die Gesamtbrechkraft des Auges ab. Beim Hypermetropen wird hingegen die Peripherie der Hornhaut abgeflacht. Eine solche Operation kann allerdings nur durchgeführt werden, wenn der Patient eine ausreichend dicke Hornhaut besitzt. Für gewöhnlich können Refraktionsfehler von bis zu 8 dpt ausgeglichen werden. Fazit – Das müssen Sie wissen –– ! Wasser besitzt einen höheren Brechungsindex als Luft. –– ! Unter Wasser wird das Licht am Übergang vom Wasser zur Hornhaut nur wenig gebrochen, wodurch das Sehen beeinträchtigt wird. –– ! Die Lichtbrechung an der Korneavorderfläche trägt mehr zur Brechkraft des Auges bei als die Brechkraft der Linse. –– ! Der dioptrische Apparat bricht kurzwelliges Licht stärker als langwelliges Licht. –– !! Die Brechkraft errechnet sich aus dem Kehrwert der Brennweite. –– ! Bei maximaler Fernakkommodation beträgt die Gesamtbrechkraft des optischen Apparats ca. 59 dpt. –– !!! Die Akkomodationsbreite berechnet sich als Differenz der Kehrwerte von Nah- und Fernpunkt. Sie wird in Dioptrien angegeben. –– !! Bei Myopie rückt der Fernpunkt zu nah ans Auge heran, weiter entfernte Gegenstände werden nicht mehr scharf gesehen. –– !! Myopie und Presbyopie gleichen sich nicht aus. Ein gleichzeitig Myoper und Presbyoper hat einen zu fernen Nahpunkt und einen zu nahen Fernpunkt. Die wegen der Presbyopie verminderte Akkomodationsbreite hat dabei keinen Einfluss auf die Lage des Fernpunktes. –– ! Bei der Hypermetropie (Hyperopie) ist der Bulbus im Verhältnis zur Brechkraft der Linse zu kurz. b Abb. 6.3 Strahlengang bei Myopie (a) und Hypermetropie (b). aus: Endspurt Vorklinik – Physiologie 3 (ISBN 9783131534620) © 2013 Georg Thieme Verlag KG 6.1 Dioptrischer Apparat 6.1.3 Pupille 6.1.4 Augenmotilität Die kreisrunde Öffnung in der Iris wird als Pupille bezeichnet. Sie regelt den Lichteinfall ins Auge wie die Blende eines Fotoapparates. Bei hellem Licht ist die Pupille eng, um eine Blendung zu verhindern, bei schwachem Licht ist sie weit, damit trotzdem ausreichend Licht auf die Photosensoren trifft. Die Einstellung der Pupillenweite geschieht durch den M. sphincter pupillae und den M. dilatator pupillae reflektorisch v. a. abhängig von den herrschenden Lichtverhältnissen. Auch die Nah- oder Fernakkommodation beeinflussen die Pupillenreaktion leicht. Dieser sog. Pupillenreflex wird über das vegetative Nervensystem gesteuert. Der afferente Schenkel des Pupillenreflexes verläuft von den Photosensoren der Retina über den N. opticus in prätektale Hirnregionen. Von dort aus verlaufen Fasern zum Nucleus Edinger-Westphal (parasympathisch) bzw. dem ziliospinalen Zentrum im Rückenmark (sympathisch). Die parasympathischen Efferenzen laufen aus dem Nucleus Edinger-Westphal über den N. oculomotorius ins Ggl. ciliare und innervieren dann den M. sphincter pupillae. Sympathische Efferenzen aus dem ziliospinalen Zentrum (C8−Th1) werden im Ggl. cervicale superius umgeschaltet und bewirken über Kontraktion des M. dilatator pupillae eine Weitstellung der Pupille. Damit fixierte Objekte tatsächlich auf den beiden Foveae centrales abgebildet werden, sind genau koordinierte Augenbewegungen nötig. Man unterscheidet konjugierte Augenbewegungen, bei denen sich die Blickrichtung beider Augen gleichsinnig ändert, und Vergenzbewegungen, bei denen der Winkel der Blickachsen der Augen zueinander verändert wird. ▶▶Miosis. Eine Engstellung der Pupille bezeichnet man als Mi- osis. Außer z. B. bei hellen Lichtverhältnissen beobachtet man sie auch als Teil der Naheinstellungsreaktion. Dabei geht auch am Auge die Verkleinerung der „Blende“ (Pupille) mit einer verbesserten Tiefenschärfe einher. Die Pupillenverengung ist eine parasympathisch (also Acetylcholin-vermittelt) gesteuerte Reaktion und kommt durch die Kontraktion des M. sphincter pupillae zustande. Durch eine lokale Hemmung der Cholinesterase könnte also eine Miosis ausgelöst werden. Die Pupillenverengung lässt sich in der Klinik durch Gabe atropinhaltiger Augentropfen blockieren. Atropin blockiert die Signalübertragung an den muskarinischen Synapsen. Es überwiegt dann die sympathische Innervation, es kommt zu einer Pupillenerweiterung und einer Verringerung der Akkomodationsbreite. ▶▶Mydriasis. Hierunter versteht man eine Weitstellung der Pu- pille. Sie lässt sich v. a. bei schwachen Lichtverhältnissen beobachten, damit auch dann noch genug Licht ins Auge fällt, um eine ausreichende Aktivierung der Photosensoren zu erzielen. Die Pupillenerweiterung wird durch die Kontraktion des sympathisch innervierten M. dilatator pupillae erzielt, eine Aktivierung der muskarinischen ACh-Rezeptoren vermindert über eine Kontraktion des parasympathisch innervierten M. sphincter pupillae die Mydriasis. Im Zuge der Mydriasis nimmt die Iris etwas an Dicke zu. Durch die Dickenzunahme der Iris in Mydriasis kann der Kammerwinkel verlegt und so ein Glaukom­anfall (s. u.) ausgelöst werden. Bei prädisponierten Patienten sind daher Mydriatika (z. B. ACh-Rezeptor-Blocker) kontraindiziert. Apropos Atropin ist das Gift der Tollkirsche und wird schon seit mehreren Jahrhunderten in der Medizin verwendet. Bevor man jedoch auf die Idee kam, es in der Medizin zu nutzen, entdeckten im Mittelalter Frauen die Substanz für sich, die mit weiten Pupillen besonders attraktiv aussehen wollten. Die Tollkirsche trägt daher auch den lateinischen Namen Atropa belladonna. 39 Augen gleichsinnig in dieselbe Richtung (z. B. beide nach links), spricht man von konjugierten Augenbewegungen. Dazu zählen: ▪▪Sakkaden: Sie treten auf, wenn die Augen der Kopfbewegung in ruckartigen Bewegungen „hinterherwandern“. Sie dienen dazu, dem Auge Zeit zu geben, einen Punkt zu fixieren und ein scharfes Bild zu generieren. ▪▪Augenfolgebewegungen: Sie haben denselben Zweck und treten auf, wenn die Augen einen bewegten Gegenstand (vorbeifahrendes Auto) fixieren. ▪▪Nystagmus: So bezeichnet man eine Kombination aus langsamen Augenfolgebewegungen und schnellen Rückstellsakkaden. Dabei ist die Richtung des Nystagmus nach der schnellen Komponente, also der Rückstellbewegung, benannt. Man unterscheidet vestibulär und zentral ausgelöste Nystagmusformen (S. 52) vom optokinetischen Nystagmus. Beim optokinetischen Nystagmus fixiert das Auge die sich relativ zum Betrachter bewegende Umwelt (z. B. aus einem fahrenden Zug). Ein Objekt wird fixiert, bis es aus dem Blickfeld gelangt, es folgt eine Rückstellsakkade und ein neues Objekt wird fixiert. ▶▶Vergenzbewegungen. Hierbei handelt es sich um gegensinni- ge Augenbewegungen, d. h., der Winkel der beiden Sehachsen ändert sich. Die Sehachsen (also der Strahlengang Objekt – Pupille – Fovea) der beiden Augen müssen sich im Objekt schneiden, damit es von beiden Augen wahrgenommen werden kann. Beim Blick in große Ferne verlaufen die Blickachsen praktisch parallel. Um ein Objekt in der Nähe fixieren zu können, müssen die Sehachsen jedoch konvergieren (zusammenlaufen). Eine Konvergenzbewegung ist also gekoppelt mit der Kontraktion des Ziliarmuskels zur Nahakkommodation der Linse und einer Verengung der Pupille. Zusammenfassend bezeichnet man diese drei Reaktionen auch als Naheinstellungsreaktion. Möchte man nun wieder ein Bild in der Ferne anschauen, so muss eine Divergenzbewegung stattfinden; die Sehachsen verlaufen also wieder weiter auseinander. 6.1.5 Augeninnendruck Das Kammerwasser wird vom Epithel des Proc. ciliaris gebildet und in die hintere Augenkammer (zwischen Linse und Iris) sezerniert. Von dort aus gelangt es durch die Pupille in die vordere Augenkammer und fließt über das Trabekelwerk des Kammerwinkels in den Schlemm-Kanal ab. Kammerwasserproduktion und Kammerwasserabfluss stehen physiologischerweise im Gleichgewicht und sorgen so für einen konstanten Augeninnendruck . Er ist zusammen mit der Sklera für die Formerhaltung des Augapfels verantwortlich. Für die Kammerwasser-Sekretion ist das Enzym Carboanhydrase von Bedeutung (eine Hemmung dieses Enzyms vermindert die Sekretion). aus: Endspurt Vorklinik – Physiologie 3 (ISBN 9783131534620) © 2013 Georg Thieme Verlag KG L er npaket 9 ▶▶Konjugierte Augenbewegungen. Bewegen sich die beiden 40 6 Visuelles System 6.1.6 Tränenflüssigkeit Die Tränenflüssigkeit wird in den Tränendrüsen (Glandula lacrimalis) als Ultrafiltrat des Blutes gebildet und durch den regelmäßigen Lidschlag über die Hornhaut (Kornea) verteilt. Sie schützt die Kornea vor Austrocknung und hält sie sauber. Zudem enthält sie sekretorisches IgA zur Erregerabwehr. Fremdkörper führen über die Aktivierung von Fasern des N. trigeminus (V. Hirnnerv) via Ganglion pterygopalatinum und dessen parasympathische Fasern zur Tränensekretion. Fazit – Das müssen Sie wissen –– ! Eine Weitstellung der Pupille (Mydriasis) erfolgt über den M. dilatator pupillae, der sympathische Afferenzen aus dem Ganglion cervicale superius erhält. –– ! Bei der Naheinstellung des Sehens wird typischerweise die Pupille verengt. –– ! Das Auslösen einer Miosis wäre durch die Hemmung der Cholinesterase im Auge möglich. –– ! Atropin-Augentropfen führen zu einer Verringerung der Akkomodationsbreite. –– ! Eine Aktivierung der muskarinischen ACh-Rezeptoren vermindert die Mydriasis. –– !! Bei Glaukom-Patienten sind Mydriatika (z. B. ACh-RezeptorBlocker) kontraindiziert. –– ! Eine Nahakkomodation geht mit einer Konvergenzbewegung einher. –– ! Die Kammerwasserproduktion ist abhängig von der Aktivität der Carboanhydrase. –– ! Tränenflüssigkeit enthält sekretorische IgA-Antikörper. –– ! Die Tränensekretion wird durch den Einfluss des Parasympathikus gesteigert. 6.2 Signalverarbeitung in der Retina Die Retina (Netzhaut) besteht aus einem lichtempfindlichen Teil (Pars optica) sowie einem lichtunempfindlichen Teil (Pars caeca mit Pars iridica und Pars ciliaris). In der Retina erfolgt die Umsetzung der elektromagnetischen Wellen des Lichtes in Membranpotenziale. Hier finden auch die ersten neuronalen Verarbeitungsprozesse der optischen Information statt. Die Lichtreize werden von den Photosensoren, den Stäbchen und Zapfen, erfasst. 6.2.1 Aufbau der Retina Auf seinem Weg zu den Photosensoren muss das Licht eine Reihe von Zellschichten passieren. Dem Lauf des Lichtes folgend, ist die Retina so aufgebaut: ▪▪Ganglienzellen: Ihre Axone bilden den N. opticus. ▪▪Amakrin-, Bipolar-, und Horizontalzellen: Sie spielen bei den retinalen Verarbeitungsprozessen eine Rolle. ▪▪Photosensoren (Zapfen und Stäbchen): In ihren Fortsätzen wird das Licht in ein chemisches Signal umgewandelt. Dieser Teil der Zelle wird regelmäßig abgestoßen und ersetzt. ▪▪Pigmentepithelschicht: Sie umgibt die lichtempfindlichen Endabschnitte der Photosensoren. Die Pigmentepithelzellen phagozytieren die Enden der Photorezeptoren, nachdem diese abgestoßen wurden. Lichteinfall Ganglienzelle amakrine Zelle Bipolarzelle Horizontalzelle Zapfen Stäbchen Abb. 6.4 Aufbau der Retina. (gelb = Ganglienzelle mit ihrem rezeptiven Feld.) Die elektrische Information wird dem Lichteinfall entgegen weitergegeben: Die Innenglieder der Photosensoren bilden Syn­ apsen mit den Bipolarzellen, die wiederum mit den Ganglienzellen in Verbindung stehen. Dabei kommt es zu einer Konvergenz, d. h., viele Photosensoren haben Verbindung zu wenigen Bipolarzellen, die ihre Information an noch weniger Ganglienzellen weitergeben. Außerdem gibt es horizontale Querverknüpfungen über inhibitorische Neurone: Die Horizontalzellen verbinden die Photosensoren untereinander, die amakrinen Zellen die Ganglienzellen. Diese Verknüpfungen bilden die Grundlage erster Informationsverarbeitung im Auge (Abb. 6.4). Ein Aktionspotenzial entsteht erst in den Axonen der Ganglienzellen. Die Axone bilden die innerste Schicht der Retina und verlassen den Bulbus gemeinsam an der Papilla n. optici, im Gesichtsfeld resultiert so der „blinde Fleck“ (S. 43). 6.2.2 Photosensoren Es gibt 2 Arten von Photosensoren: ▪▪Zapfen für das photopische Sehen (Sehen bei Tageslicht, Farbensehen) ▪▪Stäbchen für das skotopische Sehen (Nacht-Sehen, SchwarzWeiß-Sehen). Beide bestehen aus den erneuerungsfähigen Außensegmenten und den permanenten Innensegmenten. In den erneuerbaren Außensegmenten befindet sich das Sehpigment, das bei Lichteinfall eine chemische Reaktion in Gang setzt. ▶▶Zapfen. In der Fovea centralis finden sich fast ausschließlich Zapfen. Durch ihre enge Verschaltung mit den Ganglienzellen (in der Fovea centralis bis zu 1:1-Verschaltung) ermöglichen sie eine besonders gute Auflösung. Sie enthalten jeweils einen von drei möglichen Sehfarbstoffen (Zapfen-Opsine), deren Absorptionsmaximum für Licht in unterschiedlichen Wellenlängenbe- aus: Endspurt Vorklinik – Physiologie 3 (ISBN 9783131534620) © 2013 Georg Thieme Verlag KG 6.2 Signalverarbeitung in der Retina 6.2.3 Signaltransduktion in den Photosensoren Das Ruhemembranpotenzial der Photosensoren liegt bei sehr positiven Potenzialen (Ruhemembranpotenzial ca. −30 mV). Dies liegt daran, dass sie cGMP-abhängige Na+-Ca2+-Kanäle besitzen, die in Ruhe (also im Dunklen) eine hohe Leitfähigkeit besitzen. Durch einen Lichtreiz werden diese Kanäle geschlossen und die zytosolische Ca2+-Konzentration sinkt und die Zelle hyperpolarisiert . Die nachgeschalteten Bipolar- und Horizontalzellen depolarisieren dadurch und setzen Transmitter frei. Dies führt in den Ganglienzellen dazu, dass das ursprüngliche Sensorpotenzial in eine entsprechende AP-Frequenz umgesetzt wird. Verantwortlich für das Schließen der Na+-Ca2+-Kanäle ist eine Signalkaskade, die der Sehfarbstoff Rhodopsin (bzw. andere Opsine in den Zapfen) in Gang setzt. Rhodopsin besteht aus dem Protein Opsin und 11-cis-Retinal (ein Vitamin-A-Abkömmling). Durch den Lichtreiz isomerisiert das 11-cis-Retinal zu alltrans-Retinal, wodurch das Rhodopsin in mehreren Schritten in Meta-Rhodopsin II umgewandelt wird (Abb. 6.5). Meta-Rhodopsin II stimuliert seinerseits das G-Protein Transducin. Wie alle großen G-Proteine ist Transducin ein Heterotrimer. Es zerfällt bei Stimulation in seine Untereinheiten, dabei hydrolysiert α-Transducin GTP zu GDP und aktiviert eine Phosphodiesterase, die cGMP zu GMP hydrolysiert. Dies bewirkt eine Schließung der cGMP-abhängigen Kationenkanäle, damit die Hyperpolarisation des Photosensors, und weniger Transmitter (Glutamat) wird freigesetzt. Lerntipp Ganz wichtig: Licht → wandelt Rhodopsin in Meta-Rhodopsin II → aktiviert Transducin → spaltet GTP, aktiviert Phosphodiesterase → weniger cGMP → Hyperpolarisation! Beendet wird diese Lichtreaktion durch die Neusynthese von cGMP. Durch die Regeneration des All-trans-Retinals kann die Sinneszelle wieder auf den nächsten Lichtreiz reagieren. Fazit – Das müssen Sie wissen –– ! Pigmentepithelzellen phagozytieren die Endabschnitte der Außenglieder der Photorezeptorzellen. –– ! Ein Lichtreiz führt an den Photosensoren zum Absinken der zytosolischen Ca2+-Konzentration. –– !! Transducin ist ein G-Protein, das durch das belichtete Rhodopsin (Meta-Rhodopsin II) aktiviert wird. Licht Transducin Rhodopsin MetaRhodopsin II Phosphodiesterase GMP synaptische Region cGMP Na+ Ca2+ Abb. 6.5 Signaltransduktion in den Photorezeptoren. –– !!! Ein Lichtreiz senkt die cGMP-Konzentration im Photore- zeptor über Aktivierung der cGMP-spaltenden Phosphodiesterase. –– !! Ein Lichtreiz vermindert an der Photorezeptorzelle die Transmitterausschüttung. 6.2.4 Neuronale Verarbeitungsprozesse in der Retina Die Retina enthält 3 Ganglienzelltypen zur Erfassung des visuellen Gesamteindrucks: Die großen α-(Y-)Zellen (M-Zellen, magnozelluläres System) besitzen schnell leitende Axone. Bei den zugehörigen Photosensoren handelt es sich hauptsächlich um Stäbchen. Die M-Zellen sind besonders an der Erfassung von Bewegung und Entfernung von Objekten beteiligt, da sie eine höhere zeitliche Auflösungsfähigkeit besitzen als P-Zellen und damit auf bewegte Lichtreize schneller reagieren. Daher kann das magnozelluläre System besonders gut Helligkeitskontraste vermitteln. Der Großteil der retinalen Ganglienzellen sind kleine β-(X-) Zellen (P-Zellen, parvozelluläres System). Sie haben die Aufgabe, Farbe und Gestalt wahrzunehmen. Sie besitzen kleine rezeptive Felder und dünnere Axone, die Leitungsgeschwindigkeit ist daher etwas geringer. Über die γ-(W-)Zellen (koniozelluläres System) werden die Pupillomotorik und die reflektorischen Augenbewegungen gesteuert. Ihre dünnen Axone projizieren entsprechend nicht in die primäre Sehrinde, sondern ins Mittelhirn. Je nachdem, von welchem dieser Ganglienzelltypen ein Neuron der Sehbahn seine Afferenzen erhält, wird es zum magnozellulären, zum parvozellulären oder zum koniozellulären System gezählt. ▶▶Rezeptive Felder. Das rezeptive Feld eines visuellen Neurons entspricht dem Netzhautbereich, dessen Reizung zu einer Aktivitätsänderung dieses Neurons führt. Für eine Ganglienzelle z. B. umfasst dieser Bereich die Gesamtheit aller Photosensoren, die auf eine Ganglienzelle konvergieren. Mit der Größe des rezeptiven Feldes sinkt das Auflösungsvermögen, die Lichtempfindlichkeit aber steigt. Aus diesem Grund findet man auch dort, wo eine gute Auflösung besonders wichtig ist (Fovea centralis), sehr kleine rezeptive Felder (Verschaltung zwischen Sensorund Ganglienzelle bis zu 1:1!) und dort, wo insbesondere eine aus: Endspurt Vorklinik – Physiologie 3 (ISBN 9783131534620) © 2013 Georg Thieme Verlag KG L er npaket 9 dings ist ihre Verteilung sehr inhomogen. Die etwa 120 Mio. Stäbchen sind in der Netzhautperipherie lokalisiert. Sie sind lichtempfindlicher als Zapfen und ermöglichen daher auch bei schwachem Licht einen Seh-Eindruck („Nacht-Sehen“), können aber keine Farben unterscheiden. Der Sehfarbstoff der Stäbchen ist das Rhodopsin, sein Absorptionsmaximum liegt bei ca. 500 nm und damit zwischen dem der Blau- und der Grün-Zapfen. Daher wird Licht aus diesem Wellenlängenbereich (Blau-Töne) beim skotopischen Sehen heller wahrgenommen als das Licht anderer Wellenlängen. Stäbchen Außensegment ▶▶Stäbchen. Es gibt deutlich mehr Stäbchen als Zapfen. Aller- Zapfen Innensegment reichen liegt. Der eigentliche Farbeindruck ergibt sich aus der Summe der Erregung der 3 Zapfensorten. 41