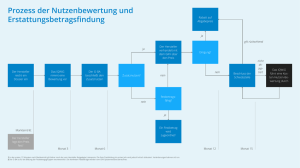
aktuell - Kassenärztliche Vereinigung Sachsen
Werbung

aktuell Pharmakotherapie Rationale und rationelle Pharmakotherapie in der Praxis Informationsdienst der Kassenärztlichen Vereinigung Hessen Jahrg. 21, Nr. 1 | März 2016 NOAK Wie wirksam und sicher ist die neue Antikoagulation? INGE 2 L T für FLÜCH L A e Hilf isalltag a Pr x kheiten den ran ge K ner und i f u Hä chse er erwa erjährig r d min ende h c u s Asyl NACHRICHTEN DIALOG Ovulationshemmer: Vorsicht bei der dritten und vierten Generation STIKO: Welche Änderungen gibt es bei den Impfempfehlungen? Choosing wisely: Nützliche Empfehlungen für die Praxis SPEC I STANDPUNKT EDITORIAL Verordnungseinschränkung für Glinide ab 1. Juli 2016 Sehr geehrte Frau Kollegin, sehr geehrter Herr Kollege, nach einer Mitte Februar dieses Jahres vom Gemeinsamen Bundesausschuss (G-BA) herausgegebenen Pressemitteilung ist jetzt der Weg frei für den am 17. Juni 2010 zur Verordnungseinschränkung von Gliniden bei der Behandlung von Patienten mit Diabetes mellitus Typ 2 gefassten Beschluss. Nach der Veröffentlichung im Bundesanzeiger wird der Beschluss voraussichtlich zum 1. Juli dieses Jahres in Kraft treten. Damit endet ein langjähriger Rechtsstreit mit dem Bundesgesundheitsministerium, das den G-BA-Beschluss zur Verordnungseinschränkung der Glinide beanstandet hatte, weil der G-BA nach dessen Auffassung für die erforderliche vergleichende Bewertung der Unzweckmäßigkeit oder Unwirtschaftlichkeit von Gliniden gegenüber Therapiealternativen keine hinreichenden wissenschaftlichen Belege angeführt habe. Dr. Burkhard John Vorstandsvorsitzender KV Sachsen-Anhalt Das Landesozialgericht Berlin-Brandenburg hat in seinem inzwischen rechtskräftigen Urteil am 27. Mai 2015 entschieden, dass die Beanstandung des Beschlusses rechtswidrig war, und sie infolgedessen aufgehoben. Nach Mitteilung des G-BA haben die pharmazeutischen Hersteller Nateglinid- und Repaglinid-haltiger Antidiabetika (z. B. Starlix®, Novonorm) bisher weder ergänzende versorgungsrelevante Studien noch Studien zu patientenrelevanten Endpunkten, wie Morbidität, Mortalität und Lebensqualität, vorgelegt. Damit kann der gefasste Beschluss unverändert in Kraft treten (Quelle: KBV). Nachdem der G-BA die Glitazone im Ergebnis der Nutzenbewertung im Jahr 2010 von der Verordnung zulasten der gesetzlichen Krankenversicherung (GKV) ausgeschlossen hat, erfolgt nunmehr ein weiterer nachvollziehbarer Einschnitt bei den für die Behandlung des Diabetes mellitus Typ 2 zur Verfügung stehenden Antidiabetika. Künftig kann von den Gliniden nur noch Repaglinid für die Behandlung von niereninsuffizienten Patienten mit einer KreatininClearance < 25 ml/min zulasten der GKV verordnet werden, soweit keine anderen oralen Antidiabetika infrage kommen und eine Insulintherapie nicht angezeigt ist. Der G-BA-Beschluss zur Verordnungseinschränkung der Glinide ist vorerst der letzte Beschluss zur Nutzenbewertung für Arzneimittel des Bestandsmarktes, da der Gesetzgeber dieses Bewertungsverfahren 2014 aus dem fünften Sozialgesetzbuch gestrichen hat. Der Schwerpunkt liegt nun ausschließlich auf der frühen Nutzenbewertung neuer Arzneimittel oder von Arzneimitteln mit neu zugelassenen Anwendungsgebieten. Ich wünsche Ihnen gute Wahlentscheidungen bei der Kammer- und der Landtagswahl und einen schönen Frühling, der uns allen neue Kraft gibt. Ihr Burkhard John 2 KVH aktuell 1|2016 Inhalt SCHWERPUNKT 1|2016 SEITEN 4 –13 Antikoagulantien Marcumar® oder NOAK – eine komplexe Entscheidung NACHRICHTEN SEITEN 14 –16 UAW: Seltene Nebenwirkungen im Überblick STIKO: Neue Impfempfehlungen Hypertonie: Spironolacton bei therapieresistentem Bluthochdruck und weitere Meldungen SPECIAL FLÜCHTLINGE SEITEN I –XII Diagnostik und Therapie: Häufige Erkrankungen Asylsuchender (Teil 2) STANDPUNKT SEITEN 17 –22 Kontrazeptiva: Risiko Pille Protonenpumpenhemmer: Von wegen harmlos! Unverantwortlicher Datenverlust: Wenn Studien nicht publiziert werden FORSCHUNG & PRAXIS SEITEN 23 –25 Arzneimittelsicherheit: Myopathie-Risiko durch Statine Buchbesprechung: Sanfte Medizin? DIALOG SEITEN 26 –30 Choosing wisely in der Pädiatrie: Therapieren Sie defensiv! Choosing wisely: Ihre Fragen Impressum KVH aktuell 1|2016 3 SCHWERPUNKT Edoxaban (Lixiana®): Hier finden Sie die Nutzenbewertungen der Arzneimittelkommission der deutschen Ärzteschaft (AKdÄ), des Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) und des Gemeinsamen Bundesausschusses (G-BA) als PDFs zum Download: AKdÄ-Bericht kvh.link/1601008 IQWiG-Bericht kvh.link/1601009 G-BA-Bericht kvh.link/1601007 HINTERGRUND 4 KVH aktuell 1|2016 SCHWERPUNKT ANTIKOAGULANTIEN ® Marcumar oder NOAK – eine komplexe Entscheidung Neue orale Antikoagulantien (NOAKs), auch als direkte orale Antikoagulantien (DOAKs) bezeichnet, sind gerinnungshemmende Arzneimittel, die direkt gegen bestimmte Gerinnungsfaktoren wirken und oral eingenommen werden. Inzwischen ist der vierte Wirkstoff dieser Substanzklasse – Edoxaban – auf dem Markt. In Zulassungsstudien war er Warfarin zwar nicht überlegen, führte aber deutlich seltener zu Blutungen. Deshalb wurde Edoxaban ein Zusatznutzen für bestimmte Patienten bescheinigt. Die folgenden Beiträge geben einen Überblick über die Substanz sowie die Bewertungsverfahren von AkdÄ, IQWiG und G-BA. Offen ist noch immer, in welchem Umfang NOAKs statt Marcumar® verordnet werden sollten. DR. MED. WOLFGANG LANGHEINRICH DR. MED. STEFAN GRENZ KVH aktuell 1|2016 5 SCHWERPUNKT AkdÄ-Informationen zu Lixiana® So beurteilt die Arzneimittelkommission der deutschen Ärzteschaft (AkdÄ) das neue Antikoagulans. Quellen: 1. http://www.akdae.de/ Arzneimitteltherapie/N A/Archiv/201504-Lixiana-VHF.pdf 2. http://www.akdae.de/ Arzneimitteltherapie/N A/Archiv/201504-Lixiana-DVT.pdf 3. https://www.iqwig.de/ download/A1529_Edoxaban_Nutzenbewertung-35a-SGBV.pdf 4. https://www.gba.de/downloads/39261-2458/2016-0121_AM-RL-XII_Edoxaban_2015-08-01-D174.pdf E doxaban (Lixiana®) ist seit dem 1. August 2015 bundesweit bei Erwachsenen zugelassen. Es ist nach Dabigatran (Pradaxa®), Rivaroxaban (Xarelto®) und Apixaban (Eliquis®) das vierte direkte neue orale Antikoagulans (NOAK) auf dem deutschen Markt. Zugelassene Indikationen sind: 1. Prophylaxe von Schlaganfällen und systemischen Embolien (SEE) bei nicht valvulärem Vorhofflimmern (NVAF) und mindestens einem Risikofaktor, 2. Behandlung von tiefen Venenthrombosen (TVT) und Lungenembolien (LE) sowie Prophylaxe von rezidivierenden TVT und LE. Für die Zulassung von Lixiana® in der Prophylaxe von Schlaganfällen und SEE bei NVAF wurde die Studie ENGAGE-AF vorgelegt. Auswertungen, die den Richtlinien der Europäischen Arzneimittelagentur (EMA) entsprechen, zeigen, dass 60 mg Edoxaban nicht weniger wirksam waren als Warfarin. Eine signifikant bessere Wirksamkeit zeigte sich allerdings auch nicht. Es wurden aber Vorteile durch eine geringere Rate an (schweren) Blutungen ermittelt.1 Für die Zulassung des Medikaments in der Behandlung und Prophylaxe von (rezidivierenden) TVT und LE wurde die Studie HOKUSAI-VTE vorgelegt. EdoxaSeit Veröffentlichung ban war nicht weniger wirksam der AkdÄ-Informatio- als Warfarin, konnte aber keine nen im Oktober 2015 signifikant bessere Wirksamkeit liegen sowohl eine zeigen. Schwere und klinisch relevante, nicht schwere BlutunIQWiG-Bewertung3 gen waren unter Edoxaban selals auch ein G-BA- tener, nicht aber schwere Blu2 Beschluss4 vor (siehe tungen allein. Da Vorteile hinsichtlich des Kurzlinks auf S. 4). Blutungsrisikos mit steigender Güte der Warfarin-Einstellung in der Vergleichsgruppe abnahmen, bleibt offen, inwieweit sie im hiesigen Versorgungsalltag erwartet werden können. Die Versorgung in 6 KVH aktuell 1|2016 Deutschland zeichnet sich durch eine im internationalen Vergleich regelmäßig hohe TTR (time in therapeutic range) aus. Hier wird anstelle von Warfarin das Phenprocoumon (Marcumar®) eingesetzt, das eine längere Halbwertszeit hat. Ausgewählte unerwünschte Arzneimittelwirkungen Blutungen kommen häufig vor, können in jeder Lokalisation auftreten und auch schwerwiegend oder tödlich verlaufen. Am häufigsten sind Schleimhautblutungen, beispielsweise Epistaxis, gastrointestinale und urogenitale Blutungen. Ebenfalls häufig treten posthämorrhagische Anämien, Ausschläge und erhöhte Leberwerte auf. Ausgewählte Warnhinweise Lixiana® wird nicht empfohlen bei Patienten mit terminaler Niereninsuffizienz, Dialysepatienten oder stark eingeschränkter Leberfunktion. Das Gleiche gilt für die Prophylaxe von Schlaganfällen und systemischen Embolien bei Patienten mit prothetischen Herzklappen und bei mäßig schwerer bis schwerer Mitralstenose. Wegen eines potenziell höheren Blutungsrisikos ist bei gleichzeitiger Anwendung von ASS Vorsicht geboten. Die bei therapeutischer Dosierung von Lixiana® beobachteten Veränderungen der Gerinnungsparameter sind für die Therapiekontrolle nicht hilfreich. 쮿 DR. MED. STEFAN GRENZ ✓ Interessenkonflikte: keine SCHWERPUNKT SUBSTANZVERGLEICH Die Wirksamkeit der NOAKs Wie gut eine INR-Einstellung unter Warfarin oder Phenprocoumon (z. B. Marcumar®) ist, zeigt die Verweildauer im therapeutischen Bereich, TTR (time in therapeutic range). Je länger sich Patienten mit ihren INR-Werten im vorgegebenen therapeutischen Bereich (mean TTR, siehe Tabelle 1) befinden, desto geringer ist das Risiko möglicher Blutungen bzw. Thromboembolien. Der Zusatz- nutzen der neuen NOAKs bemisst sich im Zugewinn an Wirksamkeit (efficacy) beziehungsweise Sicherheit (safety) im Vergleich zu einer gut eingestellten Therapie mit Warfarin oder Phenprocoumon (siehe Tabelle 2). 쐍 DR. MED. STEFAN GRENZ ✓ Interessenkonflikte: keine Tabelle 1: Die TTR unter Studienbedingungen im Vergleich Substanz Dabigatran Rivaroxaban Apixaban Edoxaban Warfarin Handelsname PRADAXA® XARELTO® ELIQUIS® LIXIANA® Studie RE-LY1 Rocket-AF2 Aristotle3 Engage4 AuriculA5 publiziert 2009 2011 2011 2013 2011 Design RCT RCT RCT RCT Register n 18.113 14.264 18.201 21.026 18.391 Zentren 951 1.178 1.400 1.393 67 Länder 44 45 40 46 1 INR-Zielbereich 2–3 2–3 2–3 2–3 2–3 TTR6,7 mean 64 % 55 % 62 % 65 % 76 % INR-Messmethode1–5 ? POCT POCT POCT ? Hemmung8 Thrombin Faktor Xa Faktor Xa Faktor Xa Halbwertszeit (h)8 13–18 (5–)11–13 12 10–14 Cytochrom P8 3A4, p-GP 3A4, p-GP 3A4, p-GP 3A4/5, p-GP renale Elimination8 85 % 33 % 27 % 35 % Einzeldosis (mg)8 150, 110 20 (15) 5 (2,5) 60 (30) Einnahmen pro Tag8 2x 1x 2x 1x 1. Dabigatran versus Warfarin in Patients with Atrial Fibrillation, N Engl J Med 2009; 361: 1139–51 2. Rivaroxaban versus Warfarin in Nonvalvular Atrial Fibrillation, N Engl J Med 2011; 365: 883–91 3. Apixaban versus Warfarin in Patients with Atrial Fibrillation, N Engl J Med 2011; 365: 981–92 4. Edoxaban versus Warfarin in Patients with Atrial Fibrillation, N Engl J Med 2013; 369: 2093–104 5. Anticoagulation control in Sweden: AuriculA, European Heart Journal (2011) 32, 2282–2289 6. Time in therapeutic range (TTR), siehe: Rosendaal FR et al., Thromb Haemost 1993; 69: 236–9 7. TTR-Angaben als Mittelwert (mean TTR) sind niedriger als TTR-Angaben als Median (median TTR). ARISTOTLE (S. 986): „... a median of 66.0% of the time and a mean of 62.2% of the time.“ ENGAGE (S. 2097): „... the median ... was 68.4% and the mean ... was 64,9%.“ ROCKET (S. 886): „... mean of 55% of the time (median 58%).“ RE-LY (S. 1112): „... the mean percentage ... within the therapeutic range was 64%.“ AURCULA (S. 2284): Table I, letzte Spalte 8. European public assessment reports (EPARs) der European Medicines Agency (EMA) KVH aktuell 1|2016 7 SCHWERPUNKT Tabelle 2: Die Endpunkte der NOAK-Zulassungsstudien im Vergleich Studienergebnisse, wie sie in den veröffentlichten Zulassungsstudien stehen, und was die Werbung daraus macht. Nur die primären Endpunkte sind aussagekräftig. Für Wirksamkeitsaussagen (= efficacy) sind Intention-to-treat-Analysen üblich. Indikation: Vorhofflimmern. DR. MED. STEFAN GRENZ Pradaxa® DABIGATRAN (RE-LY: 2 x 110 mg)1 DIFF-rel DIFF-abs DAB110 WARFARIN* 9% 0,16 % 1,53 % 1,69 % 19 % 0,65 % 2,71 % 3,36 % DABIGATRAN (RE-LY: 2 x 150 mg)1 DIFF-rel DIFF-abs DAB150 WARFARIN* efficacy Apoplex oder Embolie 34 % 0,58 % 1,11 % 1,69 % safety schwere Blutungen (alle) 7% 0,25 % 3,11 % 3,36 % RIVAROXABAN (Rocket-AF 1 x 20 mg)2 DIFF-rel DIFF-abs RIVA20 WARFARIN* efficacy Apoplex oder Embolie 13 % 0,30 % safety schwere Blutungen (alle) -3 % -0,40 % 14,90 % 14,50 % efficacy Apoplex oder Embolie safety schwere Blutungen (alle) *INR-Einstellungsqualität ist 64 % (mean TTR) Xarelto® 2,10 % 2,40 % *INR-Einstellungsqualität ist 55 % (mean TTR) Eliquis® APIXABAN (Aristotle 2 x 5 mg)3 DIFF-rel DIFF-abs APX5 WARFARIN* efficacy Apoplex oder Embolie 21 % 0,33 % 1,27 % 1,60 % safety schwere Blutungen (alle) 31 % 0,96 % 2,13 % 3,09 % DIFF-abs EDO30 WARFARIN* -13 % -0,24 % 2,04 % 1,80 % 53 % 1,82 % 1,61 % 3,43 % *INR-Einstellungsqualität ist 62 % (mean TTR) Lixiana® EDOXABAN (Engage 1 x 30 mg)4 efficacy Apoplex oder Embolie safety schwere Blutungen (alle) 4 DIFF-rel EDOXABAN (Engage 1 x 60 mg) DIFF-rel DIFF-abs EDO60 WARFARIN* efficacy Apoplex oder Embolie 13 % 0,23 % 1,57 % 1,80 % safety schwere Blutungen (alle) 20 % 0,68 % 2,75 % 3,43 % *INR-Einstellungsqualität ist 65 % (mean TTR) 1– 4 siehe Quellen Tabelle 1, Seite 7 Einstellungsqualität der Warfarin-Behandlung in den vier Studien: Time in Therapeutic Range (INR von 2 bis 3; der Standard „mean TTR“ ist etwas niedriger als die „median TTR“). Abweichung der mean TTR vom Bestwert (= 76,2 % der AuriculA-Studie: relativ, gerundet): -28 % (Xarelto®), -19 % (Eliquis®), -16 % (Pradaxa®), -15 % (Lixiana®) 8 KVH aktuell 1|2016 SCHWERPUNKT Was heißt eigentlich Zusatznutzen? So verläuft die Nutzenbewertung neuer Arzneimittel im Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). „Zusatznutzen“ als sozialrechtlicher Begriff in der Bewertung neuer Arzneimittel wurde 2010 durch das Arzneimittelmarkt-Neuordnungsgesetz (AMNOG) in die gesetzliche Krankenversicherung (GKV) eingeführt. Gemeint sind erstattungsfähige Arzneimittel mit neuen Wirkstoffen oder einer neuen Indikation.1 ■ Die frühe Nutzenbewertung nach § 35a SGB V erfolgt durch den Gemeinsamen Bundesausschuss (G-BA) auf der Grundlage der Rechtsverordnung AM-NutzenV durch das Bundesgesundheitsministerium (BMG).2 ■ Der G-BA beauftragt das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) als fachlich unabhängige wissenschaftliche Einrichtung mit der Bewertung im engeren Sinn. Verfahrensgrundlage sind die „allgemeinen Methoden” des IQWiG.3 Am Ende des Bewertungsprozesses steht ein G-BA-Beschluss über den patientenrelevanten Zusatznutzen. Das Bewertungsergebnis muss drei Monate nach Markteintritt des Arzneimittels abgeschlossen und veröffentlicht sein. ■ Initiiert wird eine Nutzenbewertung gemäß § 35a SGB V seitens des Herstellers. Hierzu reicht dieser zum Zeitpunkt der Markteinführung ein Dossier über das neue Arzneimittel beim G-BA ein. Reicht der Hersteller kein Dossier ein, gilt der Zusatznutzen generell als nicht belegt. Ohne belegten Zusatznutzen darf der Erstattungsbetrag nicht höher sein als die Kosten der Vergleichstherapie. Mit belegtem Zusatznutzen werden GKV-Spitzenverband und Hersteller gem. § 130b SGB V einen Erstattungsbetrag verhandeln. Erheblich – beträchtlich – gering Der Nutzen beschreibt den „patientenrelevanten therapeutischen Effekt, insbesondere hinsichtlich der Verbesserung des Gesundheitszustands, der Verkürzung der Krankheitsdauer, der Verlängerung des Überlebens, der Verringerung von Nebenwirkungen oder einer Verbesserung der Lebensqualität“. Als Zusatznutzen gilt ein im Vergleich zur zweckmäßigen (etablierten) Therapie quantitativ oder qualitativ höherer Nutzen.2 Dieser ist definiert als ■ erheblich (insbesondere: Heilung, erhebliche Verlängerung des Lebensdauer, langfristige Freiheit von schweren Symptomen, weitgehende Vermeidung schwerer Nebenwirkungen), ■ beträchtlich (insbesondere: Abschwächung schwerer Symptome, moderate Verlängerung der Lebensdauer, spürbare Linderung der Erkrankung, relevante Vermeidung schwerer Nebenwirkungen, bedeutsame Vermeidung anderer Nebenwirkungen), ■ gering (insbesondere: Verringerung nicht schwerwiegender Symptome, relevante Vermeidung von Nebenwirkungen), ■ nicht quantifizierbar (ein Zusatznutzen liegt vor, ist aber nicht quantifizierbar, weil die wissenschaftliche Datengrundlage dies nicht zulässt), ■ kein Zusatznutzen belegt.2 Das IQWiG bewertet die Herstelleraussagen aufgrund des allgemein anerkannten Stands der medizinischen Erkenntnisse beziehungsweise der internationalen Standards der evidenzbasierten Medizin und der Gesundheitsökonomie. Die Wahrscheinlichkeit, dass ein Zusatznutzen nicht nur zufällig ist, wird gemäß den allgemeinen Methoden des IQWiG3 qualifiziert als ■ Beleg (höchste Aussagesicherheit), ■ Hinweis (mittlere Aussagesicherheit), ■ Anhaltspunkt (schwächste Aussagesicherheit). Die Beurteilung hängt von der Anzahl der vorhandenen Studien ab. Existiert nur eine Studie, kann die höchste Aussagesicherheit grundsätzlich nicht erreicht werden.3 Eine Ausnahme ist möglich, wenn ein Studienbericht gemäß ICH-Richtlinien (International Conference on Harmonisation) vorliegt und mindestens 10 Zentren beteiligt waren, Hier können ausführliche Informationen zu den wissenschaftlichen Auswertungsmethoden des IQWiG nachgelesen werden. kvh.link/1601006 PRAXISTIPP Quellen: 1. Gesetzentwurf – ArzneimittelmarktNeuordnungsgesetz (AMNOG), Bundesdrucksache 17/2413 2. Arzneimittel-Nutzenbewertungsverordnung vom 28. Dezember 2010 (BGBl. I. S. 2324), zuletzt durch Artikel 2 des Gesetzes vom 27. März 2014 (BGBl. I, S. 261) geändert 3. Allgemeine Methoden: IQWiG, Version 4.2. vom 22. April 2015 KVH aktuell 1|2016 9 SCHWERPUNKT der p-Wert < 0,001 ist und die Studienergebnisse konsistent sind.3 Die Nutzenbewertung von Einzelstudien ist von der Einhaltung der GCP-Richtlinien (GCP = good clinical practice) als Teil der ICH-Richtlinien abhängig. Im Hinblick auf die Ergebnisqualität bewertet das IQWiG Subgruppenanalysen in Studien kritisch. Diese sind demnach nur dann methodisch korrekt, wenn sie „a priori“ definiert werden. Hierfür müssen Subgruppenanalysen Bestandteil eines vor (!) Studienbeginn vereinbarten Studienprotokolls sein. Dies ist eine zentrale Forderung der GCP-Richtlinien. Post-hoc-Analysen nach Studienbeginn seien „methodisch nicht korrekt“. Ihre Ergebnisse hätten daher „keinen Beweischarakter“. Dies gelte in gleicher Weise für Protokolländerungen (Amendments).3 DR. MED. STEFAN GRENZ ✓ Interessenkonflikte: keine Hier wirken NOAKs Gewebefaktor VIIa Faktor X Marcumar® Faktor IX Faktor II, VII, IX, X Faktor IXa Faktor VIIIa Faktor Va Rivaroxaban Apixaban Faktor Xa Edoxaban Niedermolekulares Heparin Unfraktioniertes Heparin Thrombin (Faktor II) Dabigatran Tabletten Quelle: Cardiologisches Centrum Bethanien, Frankfurt 10 KVH aktuell 1|2016 Faktor IIa Fibrinogen Fibrin Niedermolekulares Heparin Unfraktioniertes Heparin Intravenös oder subkutane Spritze SCHWERPUNKT Messfehler-Risiko: EMA prüft Zulassungsstudie Schnelltest-Geräte (POCT) zum wöchentlichen GerinnungsSelbstmanagement können regelmäßige Laborkontrollen nicht ersetzen – erst recht nicht in klinischen Studien. Die europäische Arzneimittelbehörde EMA überprüft die Zulassungsstudie ROCKET-AF zu Rivaroxaban (Xarelto®).1 Hintergrund ist eine Mitteilung der amerikanischen Arzneimittelbehörde FDA über Messfehler-Risiken bei den Geräten „INRatio“ und „INRatio 2“ des Herstellers ALERE. Beide POCT-Systeme (Point-of-Care-Testing) wurden demnach für die monatlichen INR-Tests der Warfarin-behandelten Kontrollgruppe genutzt.2 Bei Patienten mit Anämie, niedrigem Hämatokrit (< 30 %) oder bei erhöhtem Fibrinogen (zum Beispiel bei Infektionen, chronisch-entzündlichen Erkrankungen, fortgeschrittenen Krebsleiden) könne es zu falsch-niedrigen INR-Messergebnissen kommen. Die folglich inadäquaten WarfarinDosierungen könnten sogar negative Auswirkungen auf das Blutungsrisiko in der Kontrollgruppe gehabt haben. Auch in den Zulassungsstudien zu Apixaban (Eliquis®) und Edoxaban (Lixiana®) wurde zur Therapiesteuerung der Warfarin-Kontrollgruppe laut Protokoll im Wesentlichen auf POCT-Systeme vertraut. Für Dabigatran (Pradaxa®) fehlen solche Hinweise: Das Protokoll zur RE-LYStudie wurde nicht mit veröffentlicht. Grenzen von INR-Schnelltestgeräten Zweifellos können wöchentliche INR-Sofortmessungen mit POCT-Systemen in der Therapie mit Vitamin-K-Antagonisten (VKA) als sicher gelten. Bei besonderen Indikationen sind sie den monatlichen Kontrollen des INR-Labors sogar überlegen.3 Vier- bis zehntägige Messintervalle werden emp- fohlen.3,4 Die Verordnung des Messgeräts ist an die Bestimmungen des Hilfsmittelverzeichnisses gebunden (Gruppe 21, Ort 34, Untergruppe 1: „Indikation“).4 Regelmäßige Kontrollen gegen die Referenzmethode der Plasma-INR-Laborbestimmung sind aus Sicherheitsgründen monatlich bis vierteljährlich zu wiederholen.5 Fazit Der Nutzen von INR-Schnelltestgeräten (POCT) für das wöchentliche Gerinnungs-Selbstmanagement ist gut belegt. Eine Substitution der monatlichen INR-Laborkontrollen weitet die POCT-Methode dagegen ohne Unbedenklichkeitsnachweis aus. 쮿 DR. MED. STEFAN GRENZ ✓ Interessenkonflikte: keine Quellen: 1. blitz-a-t: Daten aus Rivaroxaban-Studie werden überprüft. [email protected] vom 11.12.2015. 2. www.fda.gov/Safety/Recalls/ucm426166.htm 3. Sharma P, Scotland G, et al.: Health Technol Assess. 2015; 19 (48): 1–172. DOI: 10.3310/hta19480 (http://dx.doi.org/10.3310/hta19480). 4. https://hilfsmittel.gkv-spitzenverband.de/home.action 5. Bundesärztekammer: Richtlinie zur Qualitätssicherung laboratoriumsmedizinischer Untersuchungen. Patientennahe Sofortdiagnostik mit Unit-use-Reagenzien. Teil B1, Abs. 2.1.5.2, Deutsches Ärzteblatt 2014; 38: A 1583–1618. . KVH aktuell 1|2016 11 SCHWERPUNKT Die Nutzenbewertung bleibt schwierig Bei der Bewertung der neuen oralen Antikoagulantien (NOAKs) genügt es nicht, sich nur auf einen der vier am Markt befindlichen Wirkstoffe zu konzentrieren. Man muss die gesamte Substanzgruppe betrachten. Ein Artikel über Lixiana® (Edoxaban) muss immer die Bewertung des Wirkstoffs durch das IQWiG, die Nutzenbewertung des G-BA zu Eliquis® (Apixaban) sowie die Therapieempfehlung der AkdÄ zu den NOAKs Pradaxa® (Dabigatran) und Xarelto® (Rivaroxaban) mit berücksichtigen. Ein kritischer Artikel nur zu Edoxaban wäre für die Beurteilung der Wertigkeit der Therapie absolut unzureichend. Eine rein formale Betrachtung der IQWiG-Bewertung zu Edoxaban ist in diesem Zusammenhang auch nicht zielführend. Dies möchte ich nachfolgend begründen. Relevante Nebenwirkungen Bei keinem medizinischen Endpunkt – etwa dem Vermeiden von Schlaganfällen oder der Mortalität – hat das IQWiG einen Zusatznutzen für Edoxaban oder Apixaban gesehen. Edoxaban war der Warfarin-Therapie jedoch auch nicht unterlegen. Es gibt allerdings einen Trotz aller Kritik an ein- Hinweis auf einen geringen Zuzelnen Prüfverfahren satznutzen aufgrund der geringeren Nebenwirkungen der beiden von IQWiG und G-BA NOAKs: deutlich weniger Blutunwerden diese unter gen nahezu aller Schweregrade. höchstmöglicher Nebenwirkungen können Nutzenbewertungen positiv oder negativ Evidenz durchgeführt beeinflussen, da sie von den Nutund ihre Ergebnisse zenbewertungseinrichtungen wie sind verbindlich. dem IQWiG, dem britischen NICE oder der FDA in den USA berücksichtigt werden. Dies zeigt sich auch bei Nutzenbewertungsverfahren des G-BA: Arzneimitteln, die gegenüber der Vergleichstherapie mehr Nebenwirkungen oder einen größeren Schaden verursacht haben, wird kein Zusatznutzen bescheinigt. Kontroverse Bewertung Immer wieder wird Kritik an Studien zu einem neuen Arzneimittel oder der Bewertung durch das IQWiG geäußert. Diese ist in der vorgebrachten Form weder richtig noch haltbar. Unstrittig ist, dass 12 KVH aktuell 1|2016 es pharmagesponserte Studien gibt, die regelrecht „zusammengebastelt“ sind. Sie spielen aber bei der Nutzenbewertung durch das IQWiG keine Rolle. Reicht ein Hersteller das Dossier zu einem Arzneimittel ein, muss er eine weltweite Studienrecherche mit den entsprechenden Publikationen beilegen. Das IQWiG bewertet diese nach seiner Verfahrensordnung extrem kritisch und schließt die meisten aufgrund von Mängeln aus. Diese Studienbewertung ist so rigide, dass im G-BA seitens der Ärzte immer mal wieder Kritik laut wird, da evidenzbasiertes Wissen aus formalen Gründen oft nicht berücksichtigt wird. Der Nutzenbewertung liegen meist wenige Studien zugrunde, gelegentlich nur eine. Der Zusatznutzen Wird zur Nutzenbewertung nur eine Studie herangezogen, kann lediglich ein „Hinweis auf einen geringen Zusatznutzen“ gegeben werden. Belegen lässt sich dieser nur, wenn mindestens zwei bewertete Studien einen Mehrnutzen ergeben. Die Bewertung eines geringen, beträchtlichen oder erheblichen Zusatznutzens erfolgt nicht „freihändig“, sondern ist in der Verfahrensordnung des IQWiG eindeutig geregelt. Sie wird aus den Ergebnissen der Nutzenbewertung unter Berücksichtigung vieler Einzelaspekte ermittelt. Der G-BA ist ein sogenannter untergesetzlicher Normgeber. Seine Aufgabe ist es, unter Berücksichtigung der verfügbaren wissenschaftlichen Evidenz die Nutzenbewertungsverfahren durchzuführen. Deren Ergebnisse sind verbindlich – trotz aller Kritik, die im Zusammenhang mit einzelnen Verfahren oder bestimmten Punkten der Verfahren geäußert werden kann. Dies ist wichtig für die Verordnung von Arzneimitteln mit einem Zusatznutzen und die Frage, inwieweit derartige Verordnungen von Regress bedroht sein können. Objektive Verordnungsgründe Die ersten NOAKs – Dabigatran und Rivaroxaban – kamen vor dem AMNOG-Verfahren (Arzneimit- Indikation für NOAKs Welche Patienten sollten mit NOAKs versorgt werden? Die AkdÄ hat im September 2012 eine Therapieempfehlung für den Einsatz von Dabigatran und Rivaroxaban gegeben: Diese sind bei allen Patienten angezeigt, die mit Marcumar® (Phenprocoumon) nicht ausreichend zu behandeln sind. Eine genauere Definition wird nicht gegeben. Studien haben gezeigt, dass in Deutschland nur etwa rund 65 Prozent der mit Warfarin/Phenprocoumon behandelten Patienten im therapeutischen INR-Bereich liegen. Ob eine bessere INR-Einstellung das positive Ergebnis der NOAKs mindern würde, bleibt offen. Realistisch ist, dass eine wesentlich bessere Einstellung auf Marcumar® (Phenprocoumon) bei Patienten mit Vorhofflimmern nicht oder nur sehr, sehr langsam zu erreichen sein wird. Aus der AkdÄ-Empfehlung kann man also ableiten, dass bis zu 35 Prozent der Patienten mit Vorhofflimmern zur Schlaganfallprophylaxe Dabigatran oder Rivaroxaban erhalten sollten. Ob die AkdÄ ihre Therapieempfehlung unter dem Gesichtspunkt der Nutzenbewertungsverfahren um Apixaban und Edoxaban erweitern wird, ist bisher noch offen. Ich bin überzeugt, dass dies nicht geschehen wird. Quellen: 1. http://www.akdae.de/ Arzneimitteltherapie/NA /Archiv/201504-LixianaVHF.pdf 2. http://www.akdae.de/ Arzneimitteltherapie/NA /Archiv/201504-LixianaDVT.pdf 3. Edoxaban – Nutzenbewertung gemäß § 35a SGB V; IQWiG-Berichte – Nr. 334, Stand: 28. Oktober 2015 SCHWERPUNKT telmarkt-Neuordnungsgesetz) auf den Markt. Daher liegt bei ihnen keine Bewertung gegenüber der Vergleichstherapie mit Warfarin (bei uns Phenprocoumon) vor. Die Nutzenbewertung für Apixaban und Edoxaban hat dagegen einen Mehrnutzen gegenüber der Vergleichstherapie ergeben. Dieses Ergebnis darf hinterfragt und angezweifelt werden, dennoch ist es eine Verordnungsgrundlage. Der Mehrnutzen von Apixaban und Edoxaban gilt für die komplette Indikation „Schlaganfallprophylaxe bei nicht valvulärem Vorhofflimmern“. Anders als beispielsweise bei den neuen HepatitisC-Präparaten wurden keine Subgruppen mit oder ohne Zusatznutzen definiert. Daher ist der mit den Krankenkassen vereinbarte Preis ein wirtschaftlicher Preis und die Verordnung der nutzenbewerteten NOAKs kann und wird nicht zu Regressen führen. Bei Dabigatran und Rivaroxaban ist dies wegen der fehlenden Nutzenbewertung nicht so. Um nicht missverstanden zu werden: Ich plädiere nicht für eine First-Line-Therapie mit nutzenbewerteten NOAKs für die Schlaganfallprophylaxe bei Vorhofflimmern. Mir ist wichtig, dass alle NOAKs betrachtet und die IQWiG-/G-BA-Bewertungen objektiv einbezogen werden. Bewertung von Edoxaban Die AkdÄ ist in den Nutzenbewertungsverfahren des G-BA ein zugelassener Stellungnehmer. Sie ist berechtigt, zu den Verfahren eine eigenständige Stellungnahme/Bewertung einzubringen. Bei Edoxaban sieht die AkdÄ wie das IQWiG einerseits keine bessere Wirksamkeit gegenüber Warfarin, andererseits aber weniger schwere sowie klinisch relevante nicht schwere Blutungen. Die Vorteile hinsichtlich des Blutungsrisikos relativiert die AkdÄ allerdings, weil sie im „hiesigen Versorgungsalltag“ eine bessere Einstellung auf Warfarin beziehungsweise Phenprocoumon erwartet. Dies kann man durchaus kontrovers diskutieren. DR. MED. WOLFGANG LANGHEINRICH ✓ Interessenkonflikte: keine FAZIT Ist ein NOAK zu verordnen, sollte es in jedem Fall ein nutzenbewertetes sein. Dies trifft bisher nur für Apixaban (Eliquis®) und Edoxaban (Lixiana®) zu. Für sie gilt ein Mehrnutzen nach der AMNOG-Bewertung als belegt. Außerdem ist für Apixaban ein wirtschaftlicher Preis mit den Krankenkassen vereinbart worden. Für Edoxaban wird dies demnächst erwartet. Daher kann ihre Verordnung niemals unwirtschaftlich oder regressbedroht sein. Damit ist aber nicht die Frage beantwortet, wie vielen Patienten zur Schlaganfallprophylaxe NOAKs verordnet werden sollten. Sind es 20 Prozent gemäß den Wirtschaftlichkeitsvereinbarungen mit den Krankenkassen zur Therapie mit NOAKs? Oder sind es 35 Prozent auf Basis der Therapieempfehlung der AkdÄ? Sollten sie möglicherweise allen Patienten verordnet werden, da ein Mehrnutzen gegenüber der Marcumar®-Therapie belegt ist? KVH aktuell 1|2016 13 UAW NACHRICHTEN Seltene Nebenwirkungen: ein Überblick Unerwünschte Arzneimittelwirkungen (UAW) treten oft erwartet auf oder sind zumindest bekannt – vor allem, wenn Patienten Medikamente hoch dosiert einnehmen. Meist handelt es sich dabei um Überempfindlichkeitsreaktionen oder mit dem Wirkmechanismus des jeweiligen Arzneimittels verbundene UAW. Nachfolgend möchten wir Ihnen einige eher außergewöhnliche Nebenwirkungen vorstellen. Stimulation des Wimpernwachstums Das Glaukommittel Bimatoprost (Lumigan®) hat als seltene UAW die Eigenschaft, das Wachstum der Wimpern zu beeinflussen: Sie werden länger, dichter und dunkler. Nach dem Absetzen wird die ursprüngliche Wimpernlänge im Lauf von Wochen wieder erreicht – im Gegensatz zu den Verfärbungen der Iris, die lebenslang bestehen bleiben können. Verschwinden der Fingerabdrücke Das Zytostatikum Capecitabin (Xeloda®) lässt Fingerabdrücke verschwinden. Dies kann zum Beispiel bei Reisen in die USA Probleme verursachen, vor allem, wenn dieses palmar-plantare Erythrodysästhesie-Syndrom in schweren Fällen bis zum kompletten Verlust des Fingerabdrucks geführt hat. Auch andere Arzneistoffe können zu diesem Hand-Fuß-Syndrom führen, sodass bei entsprechenden Reisen ein Schreiben des Farbiger Urin Eine Reihe von Arzneimitteln können selbst oder durch ihre Metabolite den Urin verfärben. 14 쐍 Anthrazykline wie Doxorubicin rötlich bis rotbraun 쐍 Anthrachinone rotbraun 쐍 Rifamycine rotbraun 쐍 Vitamin B 12 intensiv gelb 쐍 Methylenblau grün 쐍 Pyrazolon-Derivate (Metamizol) rot 쐍 Amitryptilin grün bis blau 쐍 Triamteren grün bis blau 쐍 L-Dopa, Methyldopa rötlich, nach Stehenlassen schwarz KVH aktuell 1|2016 behandelnden Arztes über den Verlust von Fingerlinien von Vorteil sein kann. Haarzunge durch Antibiotika Eine schwarze Zunge mit haarähnlichen, verdickten Papillen kann nach Einnahme von Antibiotika auftreten. Sie bildet sich in der Regel zurück, wenn die auslösenden Medikamente abgesetzt werden. Darunter fallen auch Arzneistoffe wie Anticholinergika, die zur Mundtrockenheit führen. Störungen des Geruchssinns Kalziumantagonisten, Antibiotika und Lokaltherapeutika (Nasentropfen bei chronischem Gebrauch) können das Riechvermögen teilweise ausschalten oder völlig auslöschen. Störungen des Geschmackssinns Makrolide, Gyrasehemmer, Antimykotika, ACEHemmer, Kalziumantagonisten, Psychopharmaka, Parkinsonmittel und Zytostatika gehören zu den Arzneistoffen, die eine Dysgeusie, eine Hypogeusie oder eine Ageusie hervorrufen können, die bei Absetzen der Arzneistoffe in der Regel reversibel sind. Albträume Paradebeispiel für das Auftreten von Albträumen unter der Therapie dürfte das Malariamittel Mefloquin (Lariam®) sein. Diese UAW war unter anderen ein Grund dafür, dass die Lufthansa ihren Piloten die Einnahme dieses Arzneistoffes untersagte. Auch bei Vareniclin (Champix®) zur Raucherentwöhnung besteht der Verdacht des Auftretens von Albträumen unter der Therapie. „Männerbusen“ Somnambulismus wird insbesondere unter der Therapie mit Zolpidem und Zopiclon berichtet. Ohne dass sich die Betroffenen erinnern können, haben sie Mahlzeiten zubereitet oder verzehrt, telefoniert oder Geschlechtsverkehr ausgeübt. Insbesondere ärztliche Hinweise auf ein mögliches „Schlaffahren“ sind von Bedeutung für die Sicherheit im Straßenverkehr. Grundsätzlich werden auch andere zentral nervös wirkende Arzneistoffe mit Schlafwandeln in Zusammenhang gebracht: Antidepressiva, Benzodiazepine, Neuroleptika. Die Einnahme von Antiandrogenen bei Männern mit Prostatakrebs, eine 5-a-Reduktasehemmertherapie bei gutartiger Prostatavergrößerung, eine Testosteronbehandlung oder ein Anabolikamissbrauch können das Brustwachstum bei Männern fördern. Weniger bekannt ist, dass unbeabsichtigter längerer Kontakt über die Haut mit Östrogenpflastern einen ähnlichen Effekt hervorrufen kann. Auch Pflegeprodukte oder Lifestyle-Produkte mit Östrogenen oder Östrogenähnlichen Substanzen (Teebaumöl, Lavendelöl, Hopfenblüten) können ein Brustwachstum beim Mann fördern. Als Auslöser einer Gynäkomastie sind auch Cimetidin und Ranitidin sowie Omeprazol und Spironolacton bekannt. 쐍 Impulskontrollstörungen Alle Dopamin-Agonisten, insbesondere zur Therapie von Morbus Parkinson, stehen in Verdacht, Impulskontrollstörungen zu verursachen. Die Hersteller dieser Präparate wurden vom Bundesamt für Arzneimittel und Medizinprodukte bereits 2007 aufgefordert, die Produktinformationen entsprechend zu ändern und konkret auf die Gefahren einer Spielsucht, Libidosteigerung und Hypersexualität hinzuweisen. NACHRICHTEN Schlafwandeln DR. MED. GÜNTER HOPF ✓ Interessenkonflikte: keine Quelle: Pharm. Ztg. 2015; 160 (14): 30–37 NICHTMEDIKAMENTÖSE THERAPIEN Jeder Schritt zählt Steigende Body-Mass-Indizes (BMI), die Zunahme stoffwechselbedingter Erkrankungen wie Diabetes mellitus und Hypertonie und eine damit verbundene erhöhte Sterblichkeit – auch bei jüngeren Menschen – machen nichtmedikamentöse Maßnahmen immer wichtiger. Dazu gehört auch die regelmäßige körperliche Bewegung. Gerade übergewichtigen Menschen fällt es aber schwer, dauerhaft sportlich aktiv zu sein. Verschiedene niedrigschwellige Programme zielen daher darauf ab, beispielsweise über die tägliche Anzahl von Schritten die persönliche Fitness zu steigern und so Folgeerkrankungen von Übergewicht und Adipositas vorzubeugen. Als Motivationshilfe für „Fitnessmuffel“ bewährt sich häufig ein einfacher Schrittzähler (mit oder ohne Internetanbindung). Er zeigt den Betreffenden, wie sie ihr selbst gestecktes Ziel von 3.000, 5.000, 7.000 oder 10.000 Schritten pro Tag erreichen können. Dies kann motivieren, die im Alltag zurückgelegte Gehstrecke weiter zu steigern und sich mehr zu bewegen. Und das trägt ganz nebenbei dazu bei, die Grundlagen für eine gesündere Zukunft zu schaffen. Schrittzähler gibt es sowohl als kostengünstige Variante für den Gürtel als auch als Zusatzfunktion in vielen neueren Smartphones. 쐍 DR. MED. CLAUS HAESER ✓ Interessenkonflikte: keine Quelle: Lee SF, et al.: An investigation and comparison of the effectiveness of different exercise programmes in improving glucose metabolism and pancreatic beta-cell function of type 2 diabetes patients. Int J Clin Pract 2015; doi10.1111/ijcp.12679 KVH aktuell 1|2016 15 STIKO NACHRICHTEN Neue Impfempfehlungen Die Ständige Impfkommission am Robert KochInstitut (STIKO) hat ihre Impfempfehlungen 2015/16 leicht geändert: 쐍 Meningokokken: Patienten mit EculizumabTherapie wurden in die Gruppe der gesundheitlich gefährdeten Personen übernommen, die gegen Meningokokken A, C, W, Y und/oder B geimpft werden sollen. Dies gilt auch für gefährdetes Laborpersonal. Die Reiseimpfung gegen Meningokokken A, C, W, Y wird über die Hadj hinaus auch auf die Umrah (Pilgerreise nach Mekka zu beliebiger Zeit) ausgeweitet. 쐍 Pneumokokken: Im Kleinkindalter wird nur noch 3-mal geimpft (2, 4, 11–14 Monate). Bei Frühgeborenen bleibt es bei 4-mal (2, 3, 4, 11–14 Monate). 쐍 Gelbfieber: Die einmalige Impfung bietet lebenslangen Schutz, es ist keine Auffrischung notwendig. Da die Umsetzung der internationalen Gesundheitsvorschriften (IGV) in einigen Ländern noch andauern kann, sollte man sich über die aktuellen Vorschriften des Reiselandes informieren. Neu ist die Impfempfehlung für Gelbfieber-Forschungslabore. 쐍 Masern: Im Rahmen eines Ausbruchs können nach Abwägung schon 6–8 Monate alte Säuglinge (off-label use) geimpft werden. Anschließend sollten die üblichen Masernimpfungen folgen. Indiziert ist eine Masernimpfung ab 9 Monaten bei Eintritt in eine Kita. 쐍 DR. MED. GERT VETTER ✓ Interessenkonflikte: keine FENTANYL Sicherheitshinweise für Pflaster beachten Quelle: Rote-Hand-Brief vom 1.6.2014 Grund für die erneute Warnung sind Todesfälle bei Kindern, die auf einen zu nachlässigen Umgang mit diesen potenziell hochtoxischen Pflastern zurückzuführen waren. Dazu gehören das Vermeiden von unbeabsichtigten Applikationen, z. B. durch Pflasterübertragung, versehentliches Verschlucken (Kontrolle der Applikationsstelle) sowie die Kontrol- le der Entsorgung (Klebeflächen der Pflaster aufeinander kleben und sicher entsorgen). 쐍 DR. MED. GÜNTER HOPF ✓ Interessenkonflikte: keine HYPERTONIE Spironolacton bei therapieresistentem Bluthochdruck Quelle: Ärzte Ztg. vom 2.9.2015, S. 1 16 KVH aktuell 1|2016 In einer Studie mit 335 Patienten mit resistenter Hypertonie wurden der Alphablocker Doxazosin, der Betablocker Bisoprolol, Spironolacton und Placebo gegeneinander getestet. Im Zielbereich (unter 135 mmHg) lagen im Doxazosin-Arm 41,7 Prozent, im Bisoprolol-Arm 43,6 Prozent, im Placebo-Arm 24,4 Prozent und im SpironolactonArm 57,8 Prozent der Patienten. Unter sorgfältiger Überwachung der Nierenfunktion und der Kaliumwerte scheint der schon sehr lange bekannte Arzneistoff Spironolacton gerade bei problematischer Hypertonie noch sinnvoll zu sein. 쐍 DR. MED. GÜNTER HOPF ✓ Interessenkonflikte: keine SPECIAL FLÜCHTLINGE DIAGNOSTIK UND THERAPIE Häufige Erkrankungen Asylsuchender Die Zahl der Flüchtlinge steigt weiter an. Damit nehmen auch die Anforderungen an niedergelassene Ärzte in Hessen weiter zu. Deshalb haben wir dieser Thematik ein zweites Special gewidmet. Diesmal geht es um psychische Störungen sowie häufige Krankheiten von Asylsuchenden im Kindes- und Jugendalter. DR. THOMAS GÖTZ, MEIKE HUBER, DR. BERNHARDT KRACKHARDT, DR. UDO GÖTSCH, DR. PETER NEUMANN, GESUNDHEITSAMT DER STADT FRANKFURT AM MAIN PROF. DR. JOACHIM PFEIL1, DR. ROBIN KOBBE2, DR. STEFAN TRAPP3, DR. CHRISTA KITZ4, DR. MARCUS HUFNAGEL5 1 Kinderheilkunde I, Universitätsklinikum Heidelberg, 2 Klinik und Poliklinik für Kinder- und Jugendmedizin, Universitätsklinikum Hamburg- Eppendorf, 3 Bremen, 4 Kinder- und Jugendmedizin, Missionsärztliche Klinik Würzburg, 5 Sektion Pädiatrische Infektiologie und Rheumatologie, Klinik I, Universitätsklinikum Freiburg KVH aktuell 1|2016 I SPECIAL FLÜCHTLINGE Psychische Störungen Viele Flüchtlinge sind aufgrund ihrer Erlebnisse seelisch belastet. Worauf man bei ihrer Versorgung achten sollte. DR. MED. THOMAS GÖTZ GESUNDHEITSAMT DER STADT FRANKFURT AM MAIN D er Slogan „Keine Gesundheit ohne psychische Gesundheit“ wurde von der Weltgesundheitsorganisation geprägt.1 Er gibt einen groben Rahmen für die Betreuung aller Patienten vor, besonders aber für die Flüchtlinge und Asylsuchenden, die derzeit nach Europa kommen. Bei diesen Menschen bestehen oftmals größere Kommunikationshürden und Gefahren möglicher Fehleinschätzungen psychischer Erkrankungen als bei der übrigen Bevölkerung. Diese sind vor allem bedingt durch: 1. Verständigungsprobleme – Psychiatrie als Beispiel einer sprechenden Medizin beruht primär auf Sprachkompetenz, 2. kulturelle und religiöse Unterschiede – inklusive eines unterschiedlichen Stellenwerts psychischer Gesundheit in den Ursprungskulturen, 3. soziale Einflussfaktoren im Herkunfts- und Ankunftsland – wie noch in der Heimat verbliebene Familienmitglieder oder das subjektive Gefühl von Sicherheit im Ankunftsland, 4. mangelhafte wissenschaftliche Evidenz zur Epidemiologie, Diagnostik und Therapie psychischer Erkrankungen der Asylsuchenden. Zur medizinischen Versorgung Asylsuchende haben gegenüber gesetzlich Krankenversicherten eingeschränkte Ansprüche (§ 4 Asylbewerberleistungsgesetz, AsylbLG) auf medizinische Leistungen: ■ ärztliche und zahnärztliche Behandlung akuter Erkrankungen und Schmerzzustände einschließlich der Versorgung mit Arznei- und Verbandsmitteln, ■ Gewährung von zur Genesung, Besserung oder Linderung von Krankheiten oder Krankheitsfolgen erforderlichen Leistungen – dies beinhaltet auch akute Symptombilder aus II KVH aktuell 1|2016 dem psychiatrischen Bereich, zum Beispiel suizidales Verhalten, ■ werdenden Müttern und Wöchnerinnen sind ärztliche und pflegerische Hilfe und Betreuung, Hebammenhilfe, Arznei-, Verband- und Heilmittel zu gewähren, ■ Verabreichung amtlich empfohlener Schutzimpfungen, ■ Versorgung mit Zahnersatz nur, wenn dies aus medizinischen Gründen unaufschiebbar ist. Zudem können gemäß § 6 AsylbLG auch andere Leistungen gewährt werden, wenn sie im Einzelfall unerlässlich sind, um den Lebensunterhalt und die Gesundheit zu sichern oder besondere Bedürfnisse von Kindern zu decken. Keine homogene Gruppe So vielfältig gesellschaftliche und individuelle Gründe für eine Flucht sein können, so verschieden sind auch die Ursprungskulturen – oftmals in VerDie gute körperliche bindung mit religiösen Aspekten – der Flücht- und seelische linge. Kulturunterschie- Gesundheit ist eine de müssen daher geraGrundvoraussetzung de im Hinblick auf psychische Auffälligkeiten für die erfolgreiche besonders berücksich- Integration tigt werden. Dies setzt asylsuchender voraus, dass man spezielle transkulturelle Menschen. Kompetenzen entwickelt, um gezeigte Symptome adäquat einschätzen zu können.2 Hinzu kommen noch die unterschiedlichen Flüchtlingsgruppierungen. Dabei müssen vor allem unbegleitete minderjährige Asylsuchende (UMA) von erwachsenen Asylsuchenden und deren Angehörigen unterschieden werden. SPECIAL FLÜCHTLINGE Ursache und Wirkung Allgemein gelten Flüchtlinge aufgrund der sprachlichen und kulturellen Gegebenheiten als oft schwer erreichbare Risikogruppe für psychische Störungen. Diese können das gesamte Spektrum psychiatrischer Erkrankungen umfassen. Hierbei sind Einflussfaktoren zu berücksichtigen, die vor, während und nach der Flucht auftreten können (Abbildung unten). Dabei ist auch immer zu klären, ob nicht bereits vor der Flucht eine psychische Erkrankung bestand. Im Fokus der gegenwärtigen Diskussion stehen vor allem traumatisierende Erfahrungen, die Menschen überhaupt erst dazu veranlassen, ihr Land zu verlassen, und Erlebnisse während der oft monatelangen Flucht. Es ist zum gegenwärtigen Zeitpunkt nur schwer möglich, hierzu genaue quantitative Angaben zu machen. Es muss davon ausgegangen werden, dass die überwiegende Mehrzahl der Flüchtlinge eines oder mehrere solcher Erlebnisse hatte. Dies bedeutet jedoch nicht, dass sich daraus automatisch eine Traumafolgestörung oder eine andere (psychische) Erkrankung entwickeln muss. Allerdings ist der Stellenwert traumatischer Erfahrungen als Risikofaktor für psychische Störungen allgemein unbestritten. EINFLUSSFAKTOREN PSYCHISCHER STÖRUNGEN PRÄ ■ vorbestehende Psychopathologie ■ Geschlecht ■ Alter ■ niedriger sozioökonomischer Status PERI POST ■ Art, Ausmaß und Dauer der Migration ■ Stressoren im Ankunftsland (interpersonelle Konflikte, Unsicherheit bezüglich Aufenthaltsstatus, körperliche und ökonomische Schäden), mit Dauer und Intensität der Stressoren als weiteren Einflussgrößen ■ Art, Ausmaß und Dauer von Ereignissen während der Migration ■ Angehörige ethnischer Minderheiten ■ fehlendes soziales Netz ■ fehlendes soziales Netz ■ Beziehungen ins Ursprungsland ■ Persönlichkeit ■ Familienstand, Kinder ■ frühere traumatische Erfahrungen MIGRATIONSPHASEN KVH aktuell 1|2016 III SPECIAL FLÜCHTLINGE Unterschiedliche Symptome Nach der Ankunft stehen zunächst grundlegende Bedürfnisse wie Nahrung, Kleidung und Ähnliches im Vordergrund.3 Dennoch zeigen manche Flüchtlinge bereits bei ihrer Ankunft psychische Auffälligkeiten, etwa Schlafstörungen, Unruhezustände, soziale Rückzugstendenzen oder Schreckhaftigkeit. Diese Anzeichen können auf eine zugrunde liegende psychische Störung hinweisen. Möglicherweise sind sie Ausdruck der Anpassungsschwierigkeiten an die neuen Lebensverhältnisse. Genauso können sich die Symptome während der Flucht entwickelt haben. Oder sie bestanden bereits vorher, wurden jedoch aufgrund fehlender Versorgungsstrukturen im Herkunftsland nicht adäquat diagnostiziert und behandelt. Andere Flüchtlinge entwickeln erst nach einem Intervall im Ankunftsland Krankheitszeichen. Wieder andere verfügen über ausreichend Resilienz, um sich den Anforderungen der Zukunft uneingeschränkt zu stellen. Eine weitere Schwierigkeit besteht darin, dass das westliche Konzept einer psychischen Erkrankung in vielen Herkunftsländern nicht existiert oder nicht akzeptiert wird. Psychische Symptome werden in der Folge oft stark körperlich ausgedrückt (z. B. durch Zittern oder Angabe von Schmerzen) oder gar nicht erst erwähnt, weil sie mit einem starken Stigma belegt sind. Grundsätzlich stellt die Migration einen Prozess dar, der die psychische Gesundheit lebenslang beeinflussen kann. Ein wesentlicher Faktor ist dabei die Notwendigkeit, sich in eine fremde Kultur zu integrieren, die für viele Migranten einen zusätzlichen Stressor darstellt.4 Das bedeutet auch, dass sich manche psychischen Störungen erst deutlich nach der Flucht manifestieren. Keine genauen Zahlen Es erstaunt wenig, dass die Prävalenz psychischer Erkrankungen bei Flüchtlingen in Ankunftsländern je nach Studie erheblich variiert. Selbst neuere Metaanalysen kommen aufgrund der Heterogenität der Population, der verwendeten Messinstrumente und Erhebungszeitpunkte zu sehr unterschiedlichen Ergebnissen für einzelne Erkrankungen. So zeigte eine Metaanalyse von Fazel et al.5 2007 eine Prävalenz der posttraumatischen Belastungsstörung (PTBS) von 9 % und der unipolaren Depression von 5 % bei Erwachsenen. Bogic et al.6 konnten in ihrer 2015 erschienenen, auf Langzeitfolgen ausgerichteten Metaanalyse Prävalenzen für die PTBS, unspezifische Angststörun- IV KVH aktuell 1|2016 gen und Depressionen von jeweils 20 % und höher berechnen. Zum Teil betrifft dies auch unbegleitete minderjährige Asylsuchende.7 Insgesamt finden sich bei ihnen deutlich höhere Prävalenzen, als beispielsweise für die Allgemeinbevölkerung zu erwarten sind (z. B. PTBS: 1,3–1,9 % oder Depression: 10 %). Neben den „klassischen“ Erkrankungen im Zusammenhang mit der Flucht (PTBS, Angststörungen, Depressionen bzw. internalisierende/externalisierende Auffälligkeiten bei unter 18-Jährigen) sind andere psychische Krankheiten bisher nicht oder nur unzureichend untersucht. Dazu zählen der schädliche Gebrauch oder die Abhängigkeit von Substanzen, nicht stoffgebundene Süchte, aber auch die Psychosen, etwa im Kontext der Schizophrenien. Schwierige Anamnese Verhaltensauffälligkeiten, die auf eine mögliche zugrunde liegende Erkrankung hinweisen, können sich auf unterschiedliche Weise manifestieren. Es gilt immer der Grundsatz, dass psychische Erkrankungen (wie in Kapitel V der ICD-10 definiert) per se Ausschlussdiagnosen sind. Oft ist es aufgrund sprachlicher und kultureller Barrieren im zeitlich dicht gepackten Praxisalltag nur schwer möglich, über eine differenzierte, empathische Kommunikation ausreichend Hinweise für eine Verdachtsdiagnose zu erhalten. Häufig zeigen sich dann Tendenzen, dies durch die reine Beobachtung des Erscheinungsbildes und Verhaltens zu kompensieren. Dadurch läuft man allerdings Gefahr, sich zu voreiligen, inkorrekten Schlüssen verleiten zu lassen. Die Folge sind entsprechende Nachteile für therapeutische Interventionen. Auch vom Ausfüllen von Selbstscreeningbögen ist gegenwärtig abzuraten, da valide Instrumente und direkte Handlungsmöglichkeiten fehlen. Zudem besteht das Problem, dass psychische Störungen als stigmatisierend empfunden werden könnten. Es gilt hier vielmehr, die Patienten durch eine möglichst sachliche persönliche Einschätzung grundlegender Verhaltensweisen zu identifizieren. Zeigt oder berichtet eine Patientin/ein Patient Verhaltensauffälligkeiten wie Weinen, Schreien, Schreckhaftigkeit, Zittern, Unruhe, Wutanfälle, Schlafstörungen, Selbstgespräche oder Stimmenhören, so können dies Hinweise auf eine psychische Störung sein. Dies bedeutet, dass die Patientin/der Patient dann dem spezialisierten psychosozialen Versorgungssystem zugeführt werden sollte, damit eine fundierte Diagnostik mit entsprechenden Therapieempfehlungen durchgeführt werden kann. Ein besonderes Augenmerk sollte dabei auf Anzeichen für Suizidalität (inklusive selbstverletzenden Verhaltens) gelegt werden, die eine Krisenintervention in einer psychiatrischen Fachklinik nach sich ziehen können. Dabei sind die üblichen gesetzlichen Grundlagen zu beachten (freiwillige Aufnahme versus Einweisung gegen den Willen des Patienten nach den jeweiligen öffentlich-rechtlichen Landesbestimmungen oder, falls gegeben, dem Betreuungsrecht). Für die aktuell in den Frankfurter Notunterkünften untergebrachten Flüchtlinge haben wir einen einfachen Fragebogen entwickelt, der die wichtigsten Verhaltensauffälligkeiten auf einer Seite zusammenfasst und als eine Art Weiche für die Weitervermittlung in das psychosoziale Versorgungssystem dienen soll. SPECIAL FLÜCHTLINGE Überweisung an Spezialisten Ausblick Das psychosoziale Versorgungssystem wird sich an die durch die Flüchtlinge neu gestellten Herausforderungen anpassen müssen. Dazu gehören: ■ Steigerung interkultureller Kompetenzen,8 ■ Ausbildung, Verfügbarkeit, Supervision und Finanzierung von kompetenten Dolmetschern,9 ■ neue therapeutische Herangehensweisen, wie psychotherapeutische Kurzinterventionen, spezialisierte Gruppentherapien oder auch Angebote der Telepsychiatrie.10 쐍 Wielant Machleidt und Andreas Heinz: Praxis der interkulturellen Psychiatrie und Psychotherapie: Migration und psychische Gesundheit Verlag: Urban & Fischer/ Elsevier GmbH, 2011 ISBN: 978-3437245701 85,95 Euro Literatur: 1. Prince M, Patel V, Saxena S, Maj M, Maselko J, Phillips MR, Rahman A: No health without mental health. Lancet. 2007; 370 (9590): 859–77. 2. Knischewitzki V, Machleidt W, Calliess IT: Überblick: Transkulturelle Psychiatrie. Fortschr Neurol Psychiatr. 2013; 81 (5): 285–94. 3. Kenrick DT, Griskevicius V, Neuberg SL, Schaller M: Renovating the Pyramid of Needs: Contemporary Extensions Built Upon Ancient Foundations. Perspect Psychol Sci. 2010; 5 (3): 292–314. 4. Akdeniz C, Tost H, Streit F, Haddad L, Wüst S, Schäfer A, Schneider M, Rietschel M, Kirsch P, MeyerLindenberg A: Neuroimaging evidence for a role of neural social stress processing in ethnic minorityassociated environmental risk. JAMA Psychiatry. 2014; 71 (6): 672–80. 5. Fazel M, Wheeler J, Danesh J: Prevalence of serious mental disorder in 7000 refugees resettled in western countries: a systematic review. Lancet. 2005; 365 (9467): 1309–14. 6. Bogic M, Njoku A, Priebe S: Long-term mental health of war-refugees: a systematic literature review. BMC Int Health Hum Rights. 2015; 15: 29. 7. Witt A, Rassenhofer R, Fegert JM, Plener PL: Hilfsbedarf und Hilfsangebote in der Versorgung von unbegleiteten minderjährigen Flüchtlingen. Eine systematische Übersicht. Kindheit und Entwicklung. 2015; 24 (4), 209–224. 8. Schouler-Ocak M, Graef-Calliess IT, Tarricone I, Qureshi A, Kastrup MC, Bhugra D: EPA guidance on cultural competence training. Eur Psychiatry. 2015; 30 (3): 431–40. 9. Brisset C, Leanza Y, Laforest K: Working with interpreters in health care: a systematic review and metaethnography of qualitative studies. Patient Educ Couns. 2013 May; 91 (2): 131–40. 10. Chakrabarti S: Usefulness of telepsychiatry: A critical evaluation of videoconferencing-based approaches. World J Psychiatry. 2015 Sep 22; 5 (3): 286–304. KVH aktuell 1|2016 V SPECIAL FLÜCHTLINGE Typische Krankheiten jugendlicher Flüchtlinge Eine Übersicht für die ambulante Betreuung. MEIKE HUBER, DR. MED. BERNHARDT KRACKHARDT, DR. MED. UDO GÖTSCH, DR. MED. PETER NEUMANN, GESUNDHEITSAMT FRANKFURT/MAIN A uch in der niedergelassenen Praxis stellen sich immer mehr minderjährige Flüchtlinge vor. Vor diesem Hintergrund möchten wir in diesem Beitrag die Erfahrungen, die im Gesundheitsamt Frankfurt seit vielen Jahren bei der Untersuchung von unbegleiteten minderjährigen Asylsuchenden (UMA; Synonym: unbegleitete minderjährige Flüchtlinge, UMF) gemacht wurden, vorstellen. Alle Kinder und Jugendlichen, die ohne ihre Familien geflohen sind und in Südhessen ankommen, werden vom Frankfurter Jugendamt in Obhut genommen und in der Abteilung Kinder- und Jugendmedizin des Gesundheitsamtes Frankfurt untersucht und geimpft. Nach Erstdiagnose im Rahmen der Aufnahmeuntersuchung werden die Jugendlichen zur Behandlung der organischen Erkrankungen in das reguläre Versorgungssystem überführt. So findet sich nach Flucht und Unterbringung in Massenunterkünften vermehrt Skabies. Zudem begünstigen schlechte hygienische Bedingungen bakterielle und virale Infektionen sowie Mykosen. Durch Unfälle oder Gewalteinwirkung entstehen Verletzungen des Bewegungsapparates und der Haut. Der hohe Stresspegel auf der Flucht begünstigt die Entstehung einer Gastritis. Inadäquate Kleidung und Behausung führen zu Infektionserkrankungen im Bereich der Atemwege und ableitenden Harnwege. Patienten mit latenter oder aktiver Tuberkulose werden von der Tuberkuloseberatung des Gesundheitsamtes weiterbetreut. Bei aktiver Tuberkulose wird eine leitliniengerechte Behandlung veranlasst. Bei Nachweis einer latenten Tuberkulose empfahlen wir zunächst eine Chemoprävention, haben diese Praxis jedoch wegen ComplianceProblemen zugunsten einer Aufklärung über Frühsymptome einer Aktivierung verlassen.6–12 Die Jugendlichen mit behandlungsbedürftigen Befunden, die durch unsere Abteilung Zahnmedizin erfasst werden, werden von niedergelassenen Zahnärzten versorgt. Ein Impfschutz, vor allem gegen VI KVH aktuell 1|2016 die gängigen Infektionserkrankungen, ist vor allem im Hinblick auf die Unterbringung in einer Gemeinschaftseinrichtung unabdingbar. Deshalb beginnen wir die Impfserie bereits im Rahmen der Erstvorstellung. Die medizinische Erstuntersuchung der Kinder und Jugendlichen im Gesundheitsamt Frankfurt/Main umfasst: ■ fragebogengestützte Anamnese (Fragebögen in den häufigsten Landessprachen), ■ psychosoziale Anamneseerhebung zum Screening auf psychiatrische Krankheitsbilder, ■ eine körperliche Untersuchung, i. d. R. unter Ausschluss der Anal- und Genitalregion, ■ Urin- und Stuhluntersuchung, ■ Seh- und Hörtest, ■ Untersuchungen zum Ausschluss einer Tuberkulose, d. h. Röntgenaufnahme des Thorax für Jugendliche ≥ 15 Jahre; bei Kindern < 15 Jahre Bluttuberkulose-Test (IGRA-Test) respektive Tuberkulose-Haut-Test, ■ zahnärztliche Untersuchung, ■ bei Bedarf weitere Untersuchungen, ■ Beginn der Impfungen nach STIKO, d. h. MMR, Varizellen, Tetanus, Diphtherie, Pertussis und Polio. Abklärungs- oder behandlungsbedürftige Befunde werden in Arztbriefen den zuständigen Ärzten mitgeteilt, Klinikeinweisungen gegebenenfalls direkt veranlasst. Das Vorgehen orientiert sich an den Empfehlungen des Robert Koch-Instituts, der Ständigen Impfkommission (STIKO)1,2 sowie der Stellungnahme der Deutschen Gesellschaft für Pädiatrische Infektiologie, der Gesellschaft für Tropenpädiatrie und Internationale Kindergesundheit und des Berufsverbands der Kinderärzte.3 SPECIAL FLÜCHTLINGE Gesundheitsstatus UMA erheblich zugenommen. In den ersten Monaten des Jahres 2015 bis Ende August wurden bereits deutlich mehr minderjährige Asylsuchende untersucht als in den Vorjahren (Grafik unten). Von 2006 bis zum 31.08.2015 wurden im Gesundheitsamt in Frankfurt 2.819 Kinder untersucht. Die Zahl der unbegleiteten minderjährigen Asylsuchenden hat in den Jahren 2014 und 2015 UNTERSUCHTE UMA VON 2006 BIS 2015 (nach Untersuchungsjahr, n = 2.819) Untersuchte UMA nach Untersuchungsjahr 1000 ❚ Weiblich ❚ Männlich 900 55 800 700 600 64 400 869 300 200 38 493 100 35 53 56 Anzahl 276 0 36 47 41 35 2006 2007 44 36 58 81 2008 2009 151 165 186 2010 2011 2012 2013 2014 2015 Jahr KVH aktuell 1|2016 VII SPECIAL FLÜCHTLINGE Tuberkulose-Infektionen Insgesamt waren 30 der 2.819 UMA (1,1 % aller UMA) in Frankfurt/Main an Tuberkulose erkrankt. Es traten Lungen- und Lymphknotentuberkulosen auf. Am häufigsten betroffen waren somalische (3,3 %) sowie äthiopische und schwarzafrikanische (1,5 und 1,4 %) Jugendliche. Jugendliche aus anderen Ländern, einschließlich Afghanistan und Eritrea, waren seltener erkrankt (Tabelle 1). Im zweiten Halbjahr 2013 wurde bei allen UMA eine Bluttuberkulosetestung (Interferon-GammaRelease Assay, IGRA) durchgeführt. Ab 2014 wurden nur noch alle unter 15-Jährigen mittels IGRA gescreent. Bei den ab 15-Jährigen wurde der Bluttuberkulosetest ab 2014 nur durchgeführt, wenn anamnestisch oder klinisch ein Kontakt/Verdacht auf Tuberkulose bestand. Bei 23 % der im Rah- men des Screenings getesteten 254 Kinder konnte eine Infektion mit Tuberkulose-Erregern nachgewiesen werden, wobei der Anteil der Testpositivität je nach Herkunftsland deutlich variiert. Mehr als 40 % der Kinder aus Schwarzafrika und Somalia waren positiv, aus Afghanistan waren es 13 %. Ein positives Testergebnis bedeutet nur, dass der Patient sich mit Tuberkulose auseinandergesetzt hat. Dies muss keiner akuten Erkrankung an Tuberkulose entsprechen. Es scheint aber ein länderspezifisch unterschiedliches Risiko für den Übergang einer Tuberkuloseinfektion in eine Tuberkuloseerkrankung zu geben. Nach verschiedenen Untersuchungen an Migranten ist hier Somalia führend.4,5 Dies entspricht auch unseren Erfahrungen. TABELLE 1: TUBERKULOSEFÄLLE UND POSITIVER QUANTIFERONTEST (Untersuchte UMA nach Herkunftsland) Afghanistan Untersuchte UMA insgesamt Erkrankt an Tuberkulose Quantiferontest durchgeführt Davon positive Tests n n (%) n n (%) 1.074 5 (0,5) 84 11 (13,1) Somalia 449 15 (3,3) 51 23 (45,1) Eritrea 438 2 (0,5) 79 12 (15,2) Äthiopien 264 4 (1,5) 13 4 (30,8) 214 3 (1,4) 7 3 (42,9) 114 0 (0) 5 1 (20,0) 101 1 (1,0) 4 1 (25,0) arabische Halbinsel 93 0 (0) 6 2 (33,3) sonstige Länder 72 0 (0) 5 2 (40,0) 2.819 30 (1,1) 254 59 (23,2) sonstiges Schwarzafrika Nordafrika 2 3 Asien 1 1 U. a. Saudi-Arabien, Jemen, Oman, Kuwait, Katar, Vereinigte Arabische Emirate, Libanon, Syrien 2 Marokko, Algerien, Libyen, Ägypten, Sudan 3 Indien/Bangladesch/Sri Lanka, Vietnam, Pakistan, Iran Die Altersschätzung erfolgt bei fehlender Dokumentation im Rahmen eines psychosozialen Clearinggesprächs durch das Jugendamt. Die Mehrheit (88 %) der in Frankfurt registrierten unbegleiteten minderjährigen Flüchtlinge sind demnach Jugendliche im Alter zwischen 15 und 17 Jahren, nur 12 % waren jünger. Kamen in den ersten Jahren bis 2007 noch fast genauso viele Mädchen wie Jungen nach Deutschland, so waren es 2015 nur noch 6 % Mädchen. Dies erklärt sich vermutlich daraus, dass die Fluchtwege immer gefährlicher werden und für Mädchen fast nicht mehr zu bewältigen sind. VIII KVH aktuell 1|2016 Nahezu 40 % der Kinder und Jugendlichen kommen aus Afghanistan, ebenso viele vom „Horn von Afrika“, d. h. aus Somalia, Eritrea, Äthiopien. 8 % stammen aus dem sonstigen Subsahara-Afrika und 4 % aus Nordafrika. Der Anteil aus anderen Staaten wie z. B. der arabischen Halbinsel, zu denen in diesem Zusammenhang auch Syrien gezählt wird, war mit 2 % relativ gering. Aus dieser Region kommen erst seit dem Jahr 2015 vermehrt Jugendliche alleine nach Deutschland (Tabelle 1). Ebenso wird bei allen unbegleiteten minderjährigen Flüchtlingen eine Stuhlprobe genommen, um den Stuhl auf pathogene Keime, Parasiten und Würmer zu untersuchen (Tabelle 2). Es trat auch ein gelegentlicher Befall mit zwei Erregern auf. Sehr häufig wird das Giardia-lamblia-Antigen (10,5 %) nachgewiesen, seltener Entamoeba histolytica/Entamoeba dispar zu 1,6 %, Blas- SPECIAL FLÜCHTLINGE Notwendige Stuhluntersuchungen tocystis hominis zu 1,4 % und das Campylobacter-Antigen zu 1,2 %. Bei Entamoeba histolytica/dispar wird eine weitere Differenzierung durch den niedergelassenen Arzt notwendig. Diese Erreger werden vorrangig durch verunreinigte Nahrung und kontaminiertes Wasser übertragen und können gastrointestinale Symptome verursachen. TABELLE 2: STUHLPROBENBEFUNDE VON 2.684 UMA (von 2006 bis 2015) Erreger Anzahl pos. Befunde Prozent pos. Befunde Salmonellen/Shigellen 7 0,3 Yersinien 0 0,0 Campylobacter-Antigen 31 1,2 Giardia-lamblia-Antigen 283 10,5 Entamoeba histolytica/dispar 43 1,6 Entamoeba spp 26 1,0 Campylobacter jejuni/coli 4 0,1 Cryptosporidien-Antigen 3 0,1 Hymenolepis nana 28 1,0 Trichuris trichiura 30 1,1 9 0,3 Ancylostoma duodenale/Necator americanus 11 0,4 Blastocystis hominis 37 1,4 Schistosoma mansoni 3 0,1 Taenia saginata 5 0,2 Entamoeba hartmanni 24 0,9 Sonstige 11 0,4 Ascaris lumbricoides KVH aktuell 1|2016 IX SPECIAL FLÜCHTLINGE Das Bundesgesundheitsministerium (BMG) hat den „Ratgeber Gesundheit für Asylsuchende in Deutschland“ in fünf Sprachen (Deutsch, Englisch, Arabisch, Kurdisch, Pashto) veröffentlicht. Der Ratgeber kann kostenlos bestellt und als PDF heruntergeladen werden. Allgemeine Befunde und Erkrankungen Die Abbildung zeigt die ärztlichen Befunde der untersuchten Kinder und Jugendlichen nach Krankheitsgruppen aufgegliedert. Bei gut der Hälfte wurden medizinisch relevante Befunde ermittelt, teilweise lagen bei einem Patienten auch mehrere Befunde vor. Oft war die Haut der Kinder und Jugendlichen behandlungsbedürftig (bei 17 % aller Patienten). Am häufigsten zeigte sich Krätze, gefolgt von Mykosen, bakteriellen und viralen Infektionen und Verletzungen. Psychiatrische Befunde wurden als zweithäufigste Diagnose festgestellt (12 % der Patienten); hier führte ganz eindeutig die posttraumatische Be- lastungsstörung. Weitere Diagnosen betrafen den Bewegungsapparat (7 % der Patienten). Es handelte sich vor allem um Verletzungen durch Unfälle oder äußere Gewalteinwirkung. Erkrankungen des Herz-Kreislauf-Systems sowie der Atmung (5 % der Patienten) traten genauso häufig auf wie abdominelle Erkrankungen (5 %). Hier führten stressbedingte Magenschmerzen vor den Harnwegsinfekten. Seltener wurden Diagnosen aus dem HNO-Bereich (4 % der Patienten) gestellt. Neurologische und endokrinologische Erkrankungen traten nur vereinzelt auf. 쐍 UNTERSUCHUNGSBEFUNDE (ANAMNESE UND KÖRPERLICHE UNTERSUCHUNG) (untersuchte UMA von 2006 bis 2015) kvh.link/1601001 PRAXISTIPP 17 % Haut 47 % kein Befund 12 % Psychiatrie UNTERSUCHUNGSBEFUNDE NACH KRANKHEITSGRUPPEN 7 % Muskeln/Skelett 5 % Atmung/Herz-Kreislauf 5 % Abdomen 1 % Endokrinium 4 % HNO 3 % Neurologie X KVH aktuell 1|2016 Die UMA kommen nach oft monatelanger Flucht über den Landweg, in den letzten Jahren kaum mehr mit dem Flugzeug, in Frankfurt/Main an. Zum Teil waren sie im Gefängnis oder geschlossenen Lagern inhaftiert und/oder auf ihrem Weg gewaltsamen Übergriffen ausgesetzt. Viele der Kinder und Jugendlichen sind Voll- oder Halbwaisen. Nicht nur die Erlebnisse im Herkunftsland, sondern auch die Erfahrungen auf der Flucht hinterlassen körperliche und seelische Spuren. Neben organischen Erkrankungen finden sich auch Kopf-, Bauch- und Gliederschmerzen, Schlafstörungen, Angstzustände und Panikattacken als Ausdruck einer kinder- und jugendpsychiatrischen Störung oder einer posttraumatischen Belastungsstörung (PTBS). Jugendliche, die ihre seelischen Nöte artikulieren können und die Bereitschaft zur Teilnahme an einer Psychotherapie zeigen, werden – wenn irgend möglich – an niedergelassene Therapeuten weitergeleitet. Viele Jugendliche lehnen eine Psychotherapie jedoch ab. Andere erwähnen ihre Nöte erst gar nicht. Gerade die seelischen Erkrankungen führen nicht selten zu hohen Spannungen in den Wohnheimen.13 Um hier effektiv zur psychischen Stabilisierung und Entlastung aller beitragen zu können, wird seit 2015 durch das Jugendamt in Zusammenarbeit mit dem Sachgebiet Kinder- und Jugendpsychiatrie des Gesundheitsamtes die Gruppentherapie im Sinne einer Psychoedukation evaluiert. Eine gute körperliche und seelische Gesundheit stellt eine Grundvoraussetzung für eine gelingende Integration dar. Die Erstuntersuchung im Gesundheitsamt und die weitere Betreuung in den niedergelassenen Praxen sind hierfür eine unabdingbare Voraussetzung. SPECIAL FLÜCHTLINGE FAZIT Im Kindergesundheitsbericht des Gesundheitsamtes Frankfurt/Main 2002–2014 finden Sie ausführlichere Daten zu Untersuchungen bei UMA. kvh.link/1601002 INFO Literatur: 1. Ständige Impfkommission am Robert Koch-Institut: Impfkalender (Standardimpfungen) für Säuglinge, Kinder, Jugendliche und Erwachsene. In: Epidemiologisches Bulletin, 34, 329. Online verfügbar unter http://www.rki.de/DE/Content/Kommissionen/STIKO/Empfehlungen/Aktuelles/Impfkalender.pdf;jsessionid=161B343A3C68610EB83AC5ABE0DCEE00.2_cid298?__blo b=publicationFile, zuletzt geprüft am 27.08.2015 2. Deutsche Akademie für Kinder- und Jugendmedizin e. V. (2013): Medizinische Maßnahmen bei immigrierenden Kindern und Jugendlichen, Stellungnahme der Kommission für Infektionskrankheiten und Impffragen, Aktualisierung vom 07.10.2013. Online verfügbar unter http://dakj.de/media/stellungnahmen/infektionskrankheiten-impffragen/2013_med-massnahmen-immigrierende-kinder-jugendliche.pdf, zuletzt geprüft am 05.10.2015 3. Pfeil J, Kobbe R, Trapp S, Kitz C, Hufnagel M. Empfehlungen zur infektiologischen Versorgung von Flüchtlingen im Kindes- und Jugendalter in Deutschland. Stellungnahme der Deutschen Gesellschaft für Pädiatrische Infektiologie, der Gesellschaft für Tropenpädiatrie und Internationale Kindergesundheit und des Berufsverbands der Kinderärzte. Monatsschrift Kinderheilkunde (2015) 163: 1269–1286 4. Kruijshaar ME, Abdubakar I, Stagg HR, Pedrazzoli D, Lippman M (2013): Migration and tuberculosis in the UK: targeting screening for latent infection to those at greatest risk of disease. In: Thorax, 68, 1172–1174. DOI: 10.1136/thoraxjnl-2013-203254 5. Robert Koch-Institut (2015d): Welttuberkulosetag 2015:Tuberkulose aktuell. In: Epidemiologisches Bulletin,11/12: 83–94 6. Brinkmann F, Thee S (2014): Update zur Therapie der Tuberkulose im Kindesalter, Monatsschrift Kinderheilkunde, 162, 122–129 7. Deutsches Zentralkomitee zur Bekämpfung der Tuberkulose (DZK); Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin (DGP) (2012): Empfehlungen zur Therapie und Chemoprävention und Chemoprophylaxe der Tuberkulose im Erwachsenen- und Kindesalter. Autoren: Schaberg T, Bauer T, Castell S, Dalhoff K, Detjen A, Diel R, Greinert U, Hauer B, Lange C, Magdorf K, Loddenkemper R, in: Pneumologie 2012; 66, 133–171. DOI: 10.1055/s-0031-1291619 8. Diel R, Loytved G, Nienhaus A, Castell S, Detjen A, Geerdes-Fenge H, Haas W, Hauer B, Königstein B, Maffei D, Magdorf K, Priwitzer M, Zellweger JP, Loddenkemper R (2011): Neue Empfehlungen für die Umgebungsuntersuchungen bei Tuberkulose. In: Pneumologie, 65, 359–378. DOI: 10.1055/s-0030-1256439 9. Kohns M, Seyfarth J, Schramm D, Mayatepek E, Jacobsen M (2013): Tuberkulose, Pathogenese und Wertigkeit immundiagnostischer Tests. In: Monatsschr. Kinderheilkd, 161, 697–702. DOI 10.1007/s00112-2882-y 10. Pareek M, Baussano I, Abdukakbar I, Dye C, Lalvani A (2012): Evaluation of Immigrant Tuberculosis Screening in Industrialized Countries. In: Emerging Infectious Diseases, 18, 1422–1429. DOI 10.3201/eid1809.120128 11. Weltgesundheitsorganisation (WHO) (2015b): Guidelines on the management of latent tuberculosis infection. WHO/HTM/TB/2015.01. Online verfügbar unter http://www.who.int/tb/publications/ 12. Ritz N, Brinkmann F, Feiterna-Sperling C, et al. (2015): Tuberkulosescreening bei asylsuchenden Kindern und Jugendlichen < 15 Jahre in Deutschland. Stellungnahme der Arbeitsgruppe AWMFLeitlinie Tuberkulose im Kindes- und Jugendalter: Diagnostik, Prävention und Therapie, unter Federführung der Deutschen Gesellschaft für Pädiatrische Infektiologie. Monatsschrift Kinderheilkunde 163: 1287–1292 13. Gavranidou M, Niemiec B, Magg B, Rosnaer R (2008): Traumatische Erfahrungen, aktuelle Lebensbedingungen im Exil und psychische Belastung junger Flüchtlinge. In: Kindheit und Entwicklung 17, 224–231 KVH aktuell 1|2016 XI SPECIAL FLÜCHTLINGE Infektiologische Diagnostik junger Flüchtlinge Bei entsprechender Verdachtsdiagnose sollte sofort ein pädiatrisch-infektiologisches/tropenmedizinisches Zentrum kontaktiert werden – je nach Akutheit und besonders bei Verdacht auf Malaria noch am gleichen Tag. Besteht kein Verdacht und persistieren die Symptome trotzdem, ist ebenfalls der Kontakt mit einem solchen Zentrum empfohlen. Leitsymptom/Leitbefund Akute Dysenterie (blutiger Stuhl, Fieber, Bauchschmerzen) Chronische Diarrhoe (> 14 Tage) Periodisches Fieber und Bauchschmerzen mit Erhöhung von Leukozyten, CRP und BSG Fieber und Raumforderung Leber Zystische Raumforderung insbesondere Leber und/oder Lunge Gedeihstörung, pulmonale Symptomatik, pathologische Lymphknoten, Aszites, Pleura-, Perikarderguss und weitere Organmanifestationen extrapulmonaler Tuberkulose Fieber ohne klinischen Fokus Zerebraler Krampfanfall Eosinophilie (> 500/nl) Transaminasenerhöhung Splenomegalie, sonografische Zeichen einer Leberfibrose, Zeichen der portalen Hypertension Rezidivierende Harnwegsinfekte, sonografische Zeichen von Blasenwandveränderungen, Harnabflussstörungen Unklare Hautläsion – mit Juckreiz Unklare (chronische) Hautulzera Erst- bzw. Differenzialdiagnostik (regionenspezifisch) Stuhluntersuchung auf pathogene Bakterien (Kultur) auf enteroinvasive bakterielle Infektionen (A–E) Stuhluntersuchung auf Amoeben (Entamoeba histolytica) und Amoebenserologie bei V. a. Amoeben-Colitis (A–E) Stuhluntersuchung auf Giardia lamblia (PCR/Antigen/Mikroskopie) (D–E) Serologie auf HIV, insbesondere D, E häufige DD: Laktoseintoleranz (insbesondere B, C, E) Überweisung an Zentrum mit Fragestellung familiäres Mittelmeerfieber (insbesondere Mittelmeeranrainerstaaten) Blutkultur Amoebenserologie (DD Amoeben-Leberabszess; A–E) – Vorsicht: Bei Patienten aus Endemiegebieten kann eine positive Amoebenserologie auch eine serologische Narbe einer früheren Infektion darstellen Überweisung an Zentrum mit Fragestellung zystische Echinokokkose (A–E) (Online-Anfrage über www.tropenmedizin-heidelberg.de – „Konsiliaranfrage Echinokokkose“) Tuberkulin-Hauttest (THT) und/oder Interferon-Gamma-Release Assay (IGRA), Bildgebung und mykobakterielle Diagnostik: pulmonale und extrapulmonale Tuberkulose (A–E) Serologie auf HIV (insbesondere D, E) Dicker Tropfen und dünner Blutausstrich, ggf. ergänzend Schnelltest bis 1 Jahr nach Ankunft in Deutschland bei Malaria (Verdacht bereits medizinischer NOTFALL) (C, E) Blutkultur (u. a. Salmonella typhi) bei u. a. Typhus abdominalis (A–E) Leishmanien-Antikörper (insbesondere bei Hepatosplenomegalie und Panzytopenie) bei viszeraler Leishmaniasis (A–E) Bildgebung (DD Neurozystizerkose; A–E) Stuhl auf Wurmeier (3 Stuhlproben von verschiedenen Tagen) auf intestinale Helminthen (Wurmeier im Stuhl sind oft erst verzögert nachweisbar, da Eosinophilie erst während der Gewebspassage ausgeprägt ist) Strongyloides-Serologie bzw. Strongyloides-PCR im Stuhl Falls negativ, umfangreiches Gewebshelminthen-Screening in Absprache mit einem pädiatrischinfektiologischen/tropenmedizinischen Zentrum Serologie auf Hepatitis A, B, C und EBV, CMV (A-E) Überweisung an ein pädiatrisch-infektiologisches/tropenmedizinisches Zentrum (DD gastrointestinale Schistosomiasis, insbesondere E) Überweisung an ein pädiatrisch-infektiologisches/tropenmedizinisches Zentrum (DD urogenitale Schistosomiasis, insbesondere E) Frage nach nächtlichem Juckreiz, Hautinspektion auf Kratzspuren und Skabies-typische Prädilektionsstellen (intertriginös, Genitalbereich) zur DD Skabies Überweisung an ein pädiatrisch-infektiologisches/tropenmedizinisches Zentrum (DD kutane Leishmaniose, insbesondere B, C) Die Auswahl der Regionen orientiert sich an der aktuellen Häufigkeitsverteilung der Flüchtlingspopulationen in Deutschland: A Westlicher Balkan, B Syrien, Irak, C Pakistan, Afghanistan, D Russische Föderation, Georgien, E Afrika südlich der Sahara. Quelle: Pfeil J, Kobbe R, Trapp S, Hufnagel M: Empfehlungen zur infektiologischen Versorgung von Flüchtlingen im Kindes- und Jugendalter in Deutschland. Stellungnahme der Deutschen Gesellschaft für pädiatrische Infektiologie, der Gesellschaft für Tropenpädiatrie und Internationale Gesundheit und des Berufsverbandes der Kinder- und Jugendärzte. Monatsschrift Kinderheilkunde (2015) 163: 1269–1286. Hier finden Sie die Originalpublikation: kvh.link/1601003 XII KVH aktuell 1|2016 KONTRAZEPTIVA Tiefe Venenthrombose, Lungenembolie, Schlaganfall – das sind nur einige der möglichen Nebenwirkungen von Ovulationshemmern der dritten und vierten Generation. Es gibt viele Gründe, warum ihre Verordnung kritisch hinterfragt werden sollte. DR. MED. JOACHIM SEFFRIN P ro Jahr wären hierzulande 250 venöse Thromboembolien (VTE) vermeidbar, wenn beispielsweise auf Drospirenon-haltige Pillen komplett zugunsten von Levonorgestrel-Präparaten verzichtet würde“ berichtet das arznei-telegramm® vom Mai 2015.1 Seit dem Jahr 20002,3,4,5 beschäftigt sich das Journal mit den Wirkstoffen der neueren Pillen bzw. der Pillen der sogenannten dritten und vierten Generation,2 die als günstig für Haare, Haut und Stimmung beworben werden.14 Die neueren Präparate enthalten Wirkstoffe wie Drospirenon, Desogestrel, Gestoden und Norgestimat. Möglicherweise gelten die erhöhten VTEGefahren auch für Chlormadinon, Dienogest und Nomegestrol. So ist seit rund 15 Jahren bekannt, dass der Umgang mit diesen Substanzen für unsere Patientinnen problematisch, ja unter Umständen sogar riskant ist. Auch wenn die absoluten Zah- lenunterschiede gering erscheinen mögen, ist aufgrund der Millionenzahl der Nutzerinnen ein hoch bedenkliches Invaliditäts- und Todesrisiko definiert. Unter anderem in den Jahren 2011 und 2014 warnte die Arzneimittelkommission der deutschen Ärzteschaft (AkdÄ) eindrücklich vor den Risiken von Thromboembolien unter der Einnahme von Drospirenon-haltigen oralen Kontrazeptiva.6,7,8 Anfang 2014 veröffentlichte die AkdÄ eine ausführliche Information8 über das Thromboembolie-Risiko unter der Behandlung mit den neueren Gestagenen. Deshalb verwundert es, dass trotz dieser bekannten Risiken nach wie vor zwei Drittel der verordneten Präparate Ovulationshemmer der dritten und vierten Generation sind.1 Wie kann das sein? Ein Grund dafür ist die zunehmende Beeinflussung junger Frauen, die sich im Internet über Verhütungsmittel infor- Kombinierte Kontrazeptiva (< 50 µg Ethinylestradol) mit verschiedenem Gestagenanteil Geschätzte Rate venöser Thromboembolien pro 10.000 Frauen pro Anwendungsjahr Geschätzte Zahl venöser Thromboembolien in Deutschland pro Jahr* Levonorgestrel Norgestimat Norethisteron 5–7 3.400–4.700 Etonogestrel Norelgestromin 6–12 4.080–8.160 Gestoden Desogestrel Drospirenon 9–12 6.120–8.160 Chlormadinon Dienogest Nomegestrol Daten bislang unzureichend für Risikovergleich Risiko für nicht schwangere Frauen ohne orale Kontrazeptiva 2 *bei 6,8 Mio. Anwenderinnen von oralen Kontrazeptiva STANDPUNKT Risiko Pille Quellen: 1. arznei-telegramm® 2015; Jg. 46, Nr. 5 2. arznei-telegramm® 2000; Jg. 31, Nr. 12 3. arznei-telegramm® 2007; Jg. 38, Nr. 10 4. arznei-telegramm® 2011; Jg. 42, Nr. 12 5. arznei-telegramm® 2012; Jg. 43, Nr. 5 6. http://www.akdae.de/ Arzneimittelsicherheit/Bekanntgaben/Archiv/2011/20111111. html 7. http://www.akdae.de/ Arzneimittelsicherheit/Bekanntgaben/Archiv/2014/20140912. html 8. Rote-Hand-Brief, 30. Januar 2014 9. http://www.jenapharm.de/verhuetung/ bzw. http://www.pille.com Hohes Risiko für Thromboembolien 1.360 Quelle: AkdÄ, Dtsch Ärztebl 2014; 111 (37): A-1533 KVH aktuell 1|2016 17 STANDPUNKT Unter folgendem Link finden Sie die Vorlage für einen Warnhinweis zum ThromboembolieRisiko bei Einnahme verschiedener Kontrazeptiva. Dieser kann als einseitiges PDF heruntergeladen und – eventuell ergänzt durch Ihre Praxisdaten – an Patientinnen mit oraler Kontrazeption ausgehändigt werden. kvh.link/1601004 PRAXISTIPP Quellen: 10. Vinogradova Y, et al.: Use of combined oral contraceptives and risk of venousthromboembolism: nested case-control studies using the QResearch and CPRD databases, BMJ 2015;350:h2135 doi.org/10.1136/bmj. h2135 11. http://www.bvf.de/ presse_info.php?r=2& m=0&s=0&artid=475 &search=Dinger 12. Dinger J, et al.: Cardiovascular and general safety of a 24-day regimen of drospirenone-containing combined oral contraceptives: Final results from the international active surveillance study of women taking oral contraceptives. Contraception (2014), doi: 10.1016/j.contraception.2014.01.023 13. Prescrire International, September 2015, Volume 24, No.163, P200 14. http://www.tk.de/tk/ themen/pillenreport2015/770798 18 KVH aktuell 1|2016 mieren. Nach Aussage des Pillenreports 2015 der Techniker Krankenkasse (TK) zeigt sich, „dass die Pharmaindustrie das Internet gezielt als Marketingmedium nutzt“.14 Irreführende Experteninformationen Wenn sich eine Frau über die Pille informieren möchte, findet sie unter anderem auf der Internetseite eines ärztlichen Berufsverbands einen Link, der sie auf eine Seite des Konzerns Jenapharm leitet. Auf dieser Firmenseite werden in der Tat die thromboembolischen Risiken ausführlich beschrieben und dargestellt, während sich aber keine Hinweise auf die besonderen Risiken der neuen Gestagene finden. Stattdessen kann man dort lesen: „Mit geeigneten Pillen wird neben der verhütenden Wirkung ein ausgewogenes Verhältnis zwischen männlichen und weiblichen Hormonen hergestellt“9 und: „Während bei Anwendung älterer Pillen-Präparate eine Appetitzunahme und daraus resultierend eine allmähliche Gewichtszunahme infolge vermehrter Nahrungsaufnahme nicht immer ausgeschlossen werden konnte, ist bei heute gebräuchlichen Mikropillen mit einer Appetitsteigerung kaum mehr zu rechnen.“ Jenapharm vertreibt unter anderem die Drospirenon-haltigen Pillen Yasmin® und Yaz®. Auf der Website des betreffenden Berufsverbands werden Frauen folgendermaßen aufgeklärt: „Die Häufigkeit der Thrombosen ist nach einer aktuellen Publikation, in der über 200.000 ,Frauenjahre’ ausgewertet wurden, bei Pillen mit dem älteren Gestagen Levonorgestrel genauso hoch wie bei Antibabypillen mit dem moderneren Wirkstoff Drospirenon.“ Der zitierte Autor dieser Behauptungen11,12, Jürgen Dinger, war früher Leiter des Bereichs Gynäkologie bei Schering.3 Dessen Aussagen kontrastieren in auffälliger Weise mit den Veröffentlichungen durch die AkdÄ. Dieser Widerspruch irritiert, hebt er sich doch deutlich von Ergebnissen anderer Wissenschaftler vom März 2015 ab.10 Immerhin zeigt die neuere Forschung aus Großbritannien, dass die Warnungen der AkdÄ wohl doch berechtigt sind. Abwiegelnde Aussagen wie die von Jürgen Dinger sollten daher eher mit Misstrauen betrachtet werden. Warnungen verhallen Während wiederholte sachliche Informationen und Warnungen in unserer Fachpresse beim Zielpublikum offensichtlich wirkungslos verhallen, vermögen in Frankreich andere Informationswege die Verbraucherinnen nachhaltiger zu erreichen. So berichtet Prescrire13 darüber, dass ein kritischer Report der französischen Zeitschrift Le Monde im Dezember 2012 offensichtlich ausreichend viel Staub aufgewirbelt hat, um auch Verbraucherinnen nachhaltig für die Risiken zu sensibilisieren. Ende 2014, berichtet Prescrire, sei aufgrund des veränderten Einnahmeverhaltens bereits eine deutlich geringere Inzidenz der thrombo- Bayer-Konzerns gegenüber Schmerzensgeldforderungen und den „Pillenreport 2015“ der TK14 berichtet. Wünschenswert wäre, dass diese Beiträge möglichst viele junge Frauen erreicht haben. In Rezeptieren Sie Pillen der Sendung im Ersten forderte mit den inkriminierten Professor Gerd Glaeske die Wirkstoffen? Wenn ja, Marktrücknahme der Präparate. Eine Forderung, der wir uns an- warum? Kennen Sie schließen. Aus unserer Sicht gibt bewiesene Vorteile? es keinen objektiven Grund, Machen Sie Ihre PatienWirkstoffen wie Drospirenon und Ähnlichen die Zulassung weiter tinnen auf die erhöhten zuzugestehen, da andere Wirk- Risiken der neuen stoffe eine vergleichbare Wirkung Gestagene aufmerksam? bei weniger Komplikationen und Todesfällen bieten. Auch Behörden und Fachverbände sind gefordert, endlich ihrer Verantwortung gerecht zu werden. STANDPUNKT embolischen Komplikationen und Krankenhausbehandlungen festzustellen. Der direkte positive Einfluss dieser Änderung lässt sich nicht genau beziffern. Sicher ist aber, dass dadurch viele Komplikationen abgewendet und Menschenleben gerettet werden konnten. Auf der Internetseite www.risiko-pille.de kann man die Berichte betroffener Frauen bzw. der Hinterbliebenen lesen, die teilweise folgenschwere Erfahrungen mit den neuen Gestagenen gesammelt haben. Im Oktober 2015 gab es in Deutschland eine spätabendliche Sendung von Stern-TV und im November desselben Jahres eine im Ersten Programm. In beiden wurde über die Risiken, die Abwehrstrategien des Fazit Nutzen Sie jede mögliche Gelegenheit, um Ihre Patientinnen über die besonderen Gefahren der oben besprochenen Präparate aufzuklären! 쮿 ✓ Interessenkonflikte: keine THROMBOEMBOLIEN VERMEIDEN 250 Pro Jahr wären in Deutschland 250 venöse Thromboembolien (VTE) vermeidbar, wenn auf Drospirenon-haltige Pillen zugunsten von Levonorgestrel-Präparaten verzichtet würde. KVH aktuell 1|2016 19 PROTONENPUMPENHEMMER STANDPUNKT Von wegen harmlos! Welche gesundheitlichen Schäden ein unkritischer Einsatz von PPI haben kann. DR. MED. JOACHIM SEFFRIN E in Artikel in der Online-Ausgabe des JAMA berichtete im Januar 2016 über mögliche Nebenwirkungen unter der Therapie mit einem Protonenpumpeninhibitor (PPI).1 Die Untersucher stellten fest, dass die Behandlung durch PPI mit einem 20–50 % erhöhten Risiko der Entwicklung einer Nierenfunktionsstörung verbunden ist. Mit höherer Dosis stieg die Wahrscheinlichkeit, eine Niereninsuffizienz zu entwickeln. Bezüglich PPI und Nierenkomplikationen war bereits bekannt, dass sie eine akute Nephritis mit Nierenversagen auslösen können. Dies mag absolut gesehen wohl selten sein, bei der weit verbreiteten und hochfrequenten Nutzung der PPI muss aber mit dem Auftreten von Komplikationen gerechnet werden. Laut Arzneiverordnungs-Report 2014 wurden im Ulkustherapeutika: Verordnungen in Hessen im Jahr 2014 Substanzen Pantoprazol Kaum einer unserer Patienten verlässt eine stationäre Behandlung ohne einen PPI bzw. die Empfehlung an den Hausarzt, diesen weiter zu Verordnungen Umsatz (AVP* in Euro) 33.993.395 727.335 16.533.853 Esomeprazol 83.477 2.386.273 Ranitidin 74.845 1.566.531 7.208 793.363 11.119 306.294 Pirenzepin 3.470 102.568 Rabeprazol 2.772 83.226 Sucralfat 2.939 81.546 Amoxicillin + Omeprazol + Clarithromycin 1.034 81.285 678 67.861 Famotidin 2.680 61.111 Cimetidin 1.603 33.454 135 5.345 3 254 2.311.350 56.096.357 Pantoprazol + Clarithromycin + Amoxicillin Lansoprazol Citronensäure, Bismut-Kalium-Salz (2:1:5)-1,5-Wasser + Tetracyclin + Metronidazol Misoprostol Dexlansoprazol Summe KLAUS HOLLMANN KVH aktuell 1|2016 Verordnungsalltag 1.392.052 Omeprazol 20 Jahr 2013 in Deutschland mehr als 3 Milliarden (!) DDD (defined daily dose), also etwa 60 Tonnen PPI, verbraucht bzw. von uns geschluckt. Zum Vergleich: Ulkustherapeutika lagen in der Verordnungshäufigkeit aller rezeptierten Wirkstoffe und Wirkstoffgruppen auf Rang sechs mit über 31 Millionen Verordnungen. Von den rund 3,2 Milliarden DDD waren 3,15 Milliarden DDD den PPI zuzuordnen, die damit gegenüber den H2-Blockern und sonstigen Wirkprinzipien (rund 60 Millionen DDD) den Löwenanteil darstellten. *Apothekenverkaufspreise (AVP)/Quelle: Insight health PPI-EINNAHME STANDPUNKT 3.000.000.000 Laut Arzneiverordnungs-Report 2014 wurden im Jahr 2013 in Deutschland mehr als 3 Milliarden DDD (defined daily dose), also etwa 60 Tonnen PPI – verordnet oder als rezeptfrei erhältliche Präparate –, geschluckt. verordnen. Nebenbei bemerkt ist dies in der Regel Pantoprazol, obwohl Omeprazol allgemein als Standard gilt und stärker wirksam ist. Dabei ist zu vermuten, dass pharmakologische Überlegungen eher selten die Begründung sein dürften. Die Suche nach einer entsprechenden Indikation in der Diagnosenliste im Entlassungsbrief verläuft fast immer ergebnislos. Das erweckt den Eindruck der Leichtfertigkeit, als seien PPI quasi Smarties. So hat sich eingebürgert, fast jeden Menschen, der kurzfristig ein NSAR (nichtsteroidales Antirheumatikum) braucht, parallel mit einem PPI zu versorgen. Mit hohen Dosen wird auch nicht gegeizt. Das ist keine vernünftige Pharmakotherapie, außerdem werden hier Geld (Gesamt-Nettokosten Ulkustherapeutika: über 729 Millionen Euro) und wertvolle Ressourcen verschwendet, die anderswo dringend benötigt werden. Demgegenüber wird neben den zentralen Indikationen für den rationalen Einsatz eines PPI allerdings in bestimmten Konstellationen zu einer präventiven Behandlung mit einem PPI geraten: Das betrifft Menschen über 60 Jahre, die durch die Behandlung mit NSAR einem erhöhten Ulkusrisiko ausgesetzt sind, wie auch mit bekannter Ulkuskrankheit oder früherer gastrointestinaler Blutung. In diesen Fällen ist eine prophylaktische PPI-Behandlung begründbar und empfohlen. Im Gegensatz zum mechanisierten Gebrauch bei NSAR-Behandlung ist dies rational. Ebenso kann erwogen werden, bei Patienten mit Mehrfach-Antikoagulation das erhöhte Blutungsrisiko durch Behandlung mit einem PPI zu reduzieren. Wegen des Interaktionspotenzials bei Multimedikation ist hier begründet Pantoprazol zu bevorzugen. Laut ArzneiverordnungsReport 2014 liegen allerdings keine Studien vor, die die vermutete Wirkung belegen würden. Patienten, die anamnestisch gastrointestinale Beschwerden mit NSAR erlebt haben, können ebenfalls von einer begleitenden PPI-Behandlung profitieren. Alternativ ist auch ein H2-Blocker denkbar, allerdings wegen der schwächeren Wirkung erst in zweiter Linie. Fazit Quellen: 1. Lazarus B, et al.: Proton Pump Inhibitor Use and the Risk of Chronic Kidney Disease, Jama, 11. Januar 2016, online first 2. ArzneiverordnungsReport 2014, P 752 ff. Bei der Erwähnung der oben benannten Risiken sollte auch bedacht werden, dass unsere Patienten mit weiteren, zum Teil bedenklichen Nebenwirkungen durch PPI rechnen müssen. Die Gefahren einer Erkrankung durch Clostridium difficile, einer Pneumonie, des Anstiegs des Frakturrisikos sowie der Verminderung des Magnesiumspiegels sind hier zu nennen. Durch den mittlerweile extremen Gebrauch, ja vielfachen Missbrauch der PPI müssen wir vermuten, damit vielen Menschen ernsten gesundheitlichen Schaden zuzufügen. Wie oben erwähnt, ist durchaus zu überlegen, ob nicht in einigen Situationen die Behandlung mit einem H2-Blocker sicherer und ausreichend ist. Die Warnsignale der Studie lassen zudem raten, bei einer chronischen PPI-Therapie gelegentlich die Nierenfunktion zu kontrollieren. Die aktuelle Untersuchung ist keine methodisch hochrangige Studie, doch die Ergebnisse sind aus unserer Sicht auf jeden Fall als Mahnung zu verstehen, die uns aufrütteln sollte. Auch der Einsatz eines scheinbar harmlosen PPI sollte jedes Mal verantwortungsvoll geprüft sein. Automatismen sind zu vermeiden. Die Forscher, die die Studie veröffentlicht haben, sagen selbst, dass weitere Untersuchungen zu dieser Fragestellung erforderlich sind. Dieser Aussage schließen wir uns uneingeschränkt an. 쮿 ✓ Interessenkonflikte: keine KVH aktuell 1|2016 21 AKTUELLES AUS INFOMED-SCREEN STANDPUNKT Unverantwortlicher Datenverlust D Unter diesem Link kommen Sie zum Volltext der Kohortenstudie: kvh.link/1601005 INTERNET 22 KVH aktuell 1|2016 a die für die Registrierung eines Medikaments bei der Behörde eingereichten Studien nicht publiziert werden müssen, sind viele der daraus gewonnenen Erkenntnisse weder für Forschende noch für die Ärzteschaft zugänglich. Es ist bekannt, dass nur etwa die Hälfte der vorgesehenen Endpunkte, die für die Testsubstanz kein positives Ergebnis zeigten, überhaupt je publiziert wird. Über Studien mit Substanzen, die später gar nie zur Zulassung eingereicht wurden, weiß man nichts, obwohl diese Informationen für die Forschung und für die Planung der Entwicklung ähnlicher Substanzen wertvoll wären. Zudem könnten diese Substanzen in Ländern eingeführt werden, die nicht die gleichen strengen Zulassungsbedingungen haben wie die USA. Eine Studentin der McGill University untersuchte in ihrer Masterarbeit daher, wie viel Information über in den USA nicht zugelassene Substanzen im Vergleich zu der über zugelassene Substanzen verloren geht. Im Rahmen der Untersuchung wurden 81 Studien mit 34 Substanzen untersucht, die nie registriert wurden, und 96 Studien mit 25 später registrierten Substanzen. Es wurden Studien aus den Gebieten Neurologie, Kardiologie und Onkologie ausgewählt, die alle im Register clinicaltrials.gov des National Health Service der USA registriert worden waren. Für die nie zugelassenen Substanzen wurden zwischen 2005 und 2009 für abgeschlossen erklärte Studien ausgewählt, von denen bis 2009 eine Phase-III-Studie vorliegen musste. Die Studien mit den 25 zwischen 2005 und 2009 zugelassenen Substanzen waren zwischen 1998 und 2009 durchgeführt worden. 75 % der Studien zu später zugelassenen Substanzen, aber nur 37 % derjenigen zu nicht zugelassenen Substanzen wurden publiziert. Von 15 % der Studien zu zugelassenen Substanzen und 57 % zu nicht zugelassenen Substanzen konnte nirgends eine Information gefunden werden. Für die praktizierende Ärzteschaft mögen diese Befunde und Zahlen unbedeutend erscheinen. Wenn man aber bedenkt, wie viel Information über Substanzen verloren geht, die von anderen Forschenden für andere Indikationen getestet werden könnten, und wie viel Information über Wirkungen und Nebenwirkungen, die als Klasseneffekte bezeichnet und in die Planung von zu entwickelnden Substanzen einbezogen werden könnten, dann ist dieser Verlust unverantwortlich. Tausende von zukünftigen Studienteilnehmenden werden Gefahren ausgesetzt, die vielleicht vermieden werden könnten. Niemand verlangt, dass alles als Publikation erscheinen muss. Aber dass die für alle Studien, die einem ethischen Komitee eingereicht und von ihm bewilligt wurden, obligatorischen abschließenden Berichte der Öffentlichkeit nicht zugänglich sind, ist unbegreiflich. Auch dafür wäre eigentlich ein Studienregister zuständig. 쮿 ZUSAMMENGEFASST UND KOMMENTIERT VON RENATO L. GALEAZZI Quellen: 1. Hakala A, Kimmelman J, Carlisle B, et al.: Accessibility of trial reports for drugs stalling in development: a systematic assessment of registered trials. BMJ 2015 (9. März) 350: h1116 FORSCHUNG & PRAXIS ARZNEIMITTELSICHERHEIT Myopathie-Risiko durch Statine S tatine sind effiziente Medikamente zur Primärund Sekundärprävention kardiovaskulärer Ereignisse. Im Jahr 2013 wurden in Deutschland insgesamt 1.707 Millionen definierte Tagesdosen (DDD) von Statinen verordnet.1 Damit setzt sich der stetige Anstieg der Verordnungen der letzten Jahre fort. An der Spitze der Verordnung steht Simvastatin, der Hauptanteil des Zuwachses entfällt auf Atorvastatin. Mit Atorvastatin, Fluvastatin, Pitavastatin, Rosuvastatin, Pravastatin, Lovastatin und Simvastatin sind derzeit sieben Wirkstoffe mit gleichem Wirkungsmechanismus, aber teilweise erheblichen Unterschieden in der Pharmakokinetik auf dem deutschen Markt. Unterschiede in der Metabolisierung sind für das Interaktionspotenzial der Statine von großer Bedeutung. Darauf ist zu achten, wenn der Patient weitere Medikamente einnimmt, um das Risiko einer Statin-induzierten Myopathie zu minimieren. Muskeltoxizitäten sind eine klinisch bedeutende unerwünschte Wirkung der Statine. Eine Statin-assoziierte Myopathie mit einer signifikanten Erhöhung der Serumkreatininkinase (CK) ist eine seltene, aber schwere Nebenwirkung der Statine (1 pro 1.000 bis 1 pro 10.000 Menschen mit Standardstatindosis).2 Statin-assoziierte Muskelsymptome mit normaler oder leicht erhöhter CK wurden mit einer Prävalenz von 7 bis 29 % in Register- und Beobachtungsstudien beschrieben.2 Eine Myopathie und Rhabdomyolyse tritt selten unter einer Statinmonotherapie (Standarddosis) auf, das Risiko steigt allerdings mit steigender Dosis und interagierenden Medikamenten. Um auf eine Statinmyopathie durch Arzneimittelinteraktionen insbesondere bei Patienten mit gleichzeitiger Antibiotika-/Antimykotikatherapie schnell und praktikabel im klinischen Alltag aufmerksam zu machen, steht am Universitätsklinikum Jena jetzt ein Flyer als Informationsquelle für alle am Medikationsprozess Beteilig- ten zur Verfügung (siehe Marginalie). Auch die Beteiligung des Patienten ist für die Arzneimitteltherapiesicherheit von Bedeutung. Dieser sollte seine Medikation kennen und über Nebenwirkungen aufgeklärt sein. Neben dem unterschiedlichen Metabolismus der Statine wird auf dem Flyer bei CYP3A4-Substraten über wichtige Begleitmedikation mit CYP3A4-Inhibitoren wie Makrolidantibiotika und Azol-Antimykotika im Rahmen der Interaktionen informiert. Gleichzeitig werden daraus abgeleitete Empfehlungen zum praktischen Vorgehen der Therapieführung als Orientierungshilfe angeführt. Dieser Flyer ersetzt in keiner Weise die entsprechenden Informationen aus den Fachinformationen der Statine, er gibt lediglich einen ersten, schnellen und groben Überblick zur Interaktionsproblematik der Statine. Dieser Beitrag wurde mit freundlicher Genehmigung der Autorin und des Herausgebers, der Apotheke des Universitätsklinikums Jena, Universitäres Zentrum für Pharmakotherapie und Pharmakoökonomie, Universitätsklinikum Jena, übernommen. PROF. DR. MED. KATRIN FARKER ✓ Interessenkonflikte: keine Literatur: 1. Schwabe U, Paffrath D (Hrsg.): ArzneiverordnungsReport 2014. Berlin, Heidelberg: Springer-Verlag, 2014. 2. Stroes ES, Thompson PD, Corsini A, et al.: Statin-associated muscle symptoms: impact on statin therapy – European Atherosclerosis Society Consensus Panel Statement on Assessment, Aetiology and Management. Eur Heart J 2015; 36: 1012–22. Auf der Internetseite der Arzneimittelkommission der deutschen Ärzteschaft (AkdÄ) finden Sie den Flyer mit Hinweisen zur Statintherapie und Vermeidung unerwünschter MedikamentenInteraktionen. kvh.link/1601010 INTERNET KVH aktuell 1|2016 23 FORSCHUNG & PRAXIS BUCHBESPRECHUNG Sanfte Medizin Jenseits von Vorurteilen und Glaubensbekenntnissen schreibt Norbert Schmacke über Homöopathie, anthroposophische Therapien und die Versäumnisse der evidenzbasierten Medizin im Umgang mit den Anliegen der Patienten. P rof. Norbert Schmacke lehrt als Internist in Bremen Gesundheitswissenschaften und forscht über Fragen der Patientenorientierung. Zudem bestimmt er als stellvertretendes Mitglied im Gemeinsamen Bundesausschuss (G-BA) mit, welche Leistungen in der gesetzlichen Krankenversicherung versagt oder bereitgestellt werden. Der Autor kommt nach umsichtiger wissenschaftlicher Recherche der vorhandenen aktuellen Literatur zu dem klaren, wenn auch nicht ganz überraschenden Ergebnis: Für die Homöopathie gibt es keine Belege in der Heilung von Krankheiten, insbesondere bei Schlaganfall, Krebs, kindlichem Ekzem und Wechseljahresbeschwerden. Trotz vielfacher Versuche, den Nutzen zu belegen, wie dies in der Medizin sonst üblich ist und sozialrechtlich erforderlich wäre. Kein einziges homöopathisches Medikament hätte in Deutschland eine Chance, einen Zusatznutzen nach dem ArzneimittelmarktNeuordnungsgesetz (ANMOG) vom G-BA attestiert zu bekommen. Dies ist aber Voraussetzung für Preisverhandlungen mit dem Spitzenverband der Kassen und Hinweis für eine wirtschaftliche IMMER BELIEBTER Alternative Heilmethoden sind in der Bevölkerung immer gefragter. Angeblich befürworten 70 % eine milde, natürliche und „chemiefreie“ Therapie. 24 KVH aktuell 1|2016 Verordnung in der vertragsärztlichen Versorgung – im positiven Fall eines Nutzennachweises. Das Gleiche gilt für die Misteltherapie bei Krebs, zu der nach einem aktuellen systematischen Review das amerikanische National Cancer Institute 2015 festgestellt hat, was andernorts international bereits ähnlich publiziert worden war: „Es gab zahlreiche Berichte über Verbesserungen des Überlebens und/oder der Lebensqualität, aber fast alle dieser Studien wiesen große Schwächen auf, die an der Verlässlichkeit der Ergebnisse zweifeln lassen“, so Schmacke. Er zögert nicht, angesichts der Bilanz seiner wissenschaftlichen Recherche die Vertreter der sogenannten alternativen Medizin laut und deutlich zu kritisieren. Wohl wissend, dass „Homöopathen 70 Prozent Autor: Norbert Schmacke suhrkamp medizinHuman FORSCHUNG & PRAXIS Der Glaube an die Globuli Der Glaube an die Globuli Die Verheißungen der Homöopathie Herausgegeben von Norbert Schmacke Verlag: Suhrkamp ISBN: 978-3-518-46639-1 Taschenbuch: 244 Seiten, 14,00 Euro allerdings unbelehrbar sind“. Auch die Stiftung der Bonner Internistin Dr. Veronika Carstens, ehemals Ehefrau eines Bundespräsidenten, kommt nicht ungeschoren davon. Bewertung alternativer Therapien Was den Autor offenbar besonders erzürnt, ist die Ungleichbehandlung der verschiedenen Therapierichtungen durch den Gesetzgeber. Dieser akzeptiert seit Jahrzehnten – vermutlich sogar trotz besseren Wissens – einen extrem niederschwelligen Zugang der homöopathischen und anthroposophischen Arzneien zum deutschen Markt. Und errichtet gleichzeitig im SGB V eine zu Recht hochschwellige Zugangshürde mit dem Arzneimittelmarkt-Neuordnungsgesetz (AMNOG) gemäß den Prinzipien der evidenzbasierten Medizin (EbM) für alle neuen Wirkstoffe. Wobei nach AMNOG die arzneimittelrechtliche Zulassung alleine nicht ausreicht, um am Markt erfolgreich zu werden, sondern vor allem ein klinisch relevanter Zusatznutzen zur zweckmäßigen Vergleichstherapie nach EbM-Kriterien belegt werden muss. Angeblich befürworten 70 % der Bevölkerung milde, natürliche und „chemiefreie“ Therapien. Alle Parteien des Deutschen Bundestages haben sich vor der Bundestagswahl 2013 mehr oder minder deutlich dafür ausgesprochen, die historisch gewachsene Rechtslage zugunsten der alternativen Therapierichtungen nicht zu ändern. Man bleibt in der Tradition bisheriger Entscheidungen der Vorgängerparlamente, die aus wahltaktischen Gründen immer einen Schutzschirm über den „besonderen Therapierichtungen“ aufgespannt haben. einen wissenschaftlich ausgebildeten Arzt beunruhigend zu erkennen, dass es überwältigende Belege dafür gibt, mit welchem Humbug nicht nur in Deutschland unter dem Label „sanfte Medizin“ Geld verdient wird. Und es ist bedrückend, zur Kenntnis nehmen zu müssen, dass die Apologeten dieser Mythen vom Fortschritt durch das Zeitalter der Aufklärung in der Nachfolge eines Immanuel Kant bisher nichts verspürt haben. Obwohl es ohne dieses Zeitalter überhaupt keinen Fortschritt in allen Wissenschaften gäbe. Das ist nicht allein durch die sarkastische römische Sentenz „Mundus vult decipi, ergo decipiatur” („Die Welt will betrogen sein, darum sei sie betrogen“, hergeleitet aus einem alten römischen Rechtsgrundsatz) erklärlich. Es ist auch den therapeutischen Placeboeffekten der alternativen Therapierichtungen geschuldet. Schmacke fordert deswegen ganz berechtigt, dass neben der Aufklärung über evidenzbasiertes medizinisches Wissen die dringende Notwendigkeit besteht, „die Erwartungen und Gefühle von Kranken in Erfahrung zu bringen“. Ein gewiss mit entscheidender Punkt, der in der Zeitnot des Berufsalltags eines Schulmediziners gerne mal vergessen wird. Während der homöopathisch tätige Arzt genau an diesem notleidenden Punkt der Arzt-Patienten-Beziehung ansetzt. 쮿 DR. MED. JÜRGEN BAUSCH ✓ Interessenkonflikte: keine Fazit Der besondere Reiz der Lektüre dieses Buchs liegt vor allem darin zu erfahren: „Why smart people believe in stupid things?“ Denn es ist für KVH aktuell 1|2016 25 CHOOSING WISELY: IM PRAXISALLTAG DIALOG Therapieren Sie defensiv! Einfache Empfehlungen tragen dazu bei, den Dialog zwischen Arzt und Patient zu verbessern. Ziel ist es, unnötige diagnostische und therapeutische Maßnahmen zu vermeiden. Diesmal mit Tipps für den Bereich der Pädiatrie. Quellen: 1. Choosingwisely.org 2. The Good Stewardship Working Group: Less Is More: The „Top 5“ Lists in Primary Care. Arch Intern Med. 2011; 171 (15): 1385–1390 Für die Initiative „Choosing wisely“ haben führende Fachgesellschaften und Patientenorganisationen in den USA zwei Listen erstellt, in denen Ärzte und Laien (Patienten) recherchieren können, was an geplanten Untersuchungen und Therapien überflüssig sein könnte. Gleichzeitig erfährt man hier auch, wo möglicherweise ein ausführlicheres Gespräch bei der gemeinsamen Entscheidungsfindung (shared decision making) sinnvoll ist. Erklärungen, wie die Listen zusammengestellt wurden und welche Quellen ihnen zugrunde liegen, stehen am Ende der jeweiligen Übersicht. Unter www.choosingwisely.org findet man die nach medizinischen Fachbereichen (Ärzte) bzw. Testverfahren/Beschwerden (Patienten) geordneten Listen häufig nutzloser oder teilweise gefährlicher Maßnahmen. Hier die Top-5-Empfehlungen aus der Pädiatrie – angelehnt an die englischen Originaltexte: 1. Verschreiben Sie kein Antibiotikum bei Sinusitis, Pharyngitis und Bronchitis, wenn offensichtlich ein Virusinfekt vorliegt. 쐍 Obwohl die Verordnungshäufigkeit von Antibiotika bei Kindern gefallen ist, ist sie immer noch alarmierend hoch (siehe Tabelle). 쐍 Unnötige Antibiotikagaben bedeuten ein potenzielles Risiko für Patienten, erhöhen die Antibiotikaresistenzen von Bakterien und treiben die Kosten im Gesundheitswesen unnötig in die Höhe. 26 KVH aktuell 1|2016 3. Ein Computertomogramm (CT) zur Erstuntersuchung ist bei leichtem Schädel-HirnTrauma (SHT) nicht erforderlich. Klinische Beobachtung sowie die PECARN-Kriterien (Pediatric Emergency Care Applied Research Network, www.pecarn.org/) helfen dabei zu entscheiden, ob eine CT-Untersuchung erforderlich ist. 쐍 Leichte Schädel-Hirn-Traumata sind bei Kindern und jungen Erwachsenen nichts Außergewöhnliches. 쐍 Bei leichten SHT, das heißt ohne Bewusstseinsverlust, werden im CT nur selten traumatisch bedingte abnorme Befunde erhoben, und falls diese vorliegen, werden nur ganz wenige Kinder operiert. 쐍 Eine unnötige Strahlenbelastung beinhaltet für betroffene Kinder die Gefahr, im Laufe ihres Lebens eine Krebserkrankung zu bekommen, da das kindliche Gehirn beziehungsweise die kindlichen Organe sensibler gegenüber ionisierender Strahlung ist/sind. Von 1.400 Kindern, die mittels eines Schädel-CTs untersucht werden, bekommt eines später eine Krebserkrankung. 4. Bei Kindern mit einfachem Fieberkrampf ist eine Bildgebung des Kopfes (CT, MRT) nicht notwendig. 쐍 Siehe Punkt 3 bezüglich CT. 쐍 Bei MRT-Untersuchung ist meist eine mit Risiken verbundene Sedierung der Kinder erforderlich. 5. Bei Kindern mit Bauchschmerzen ist ein Computertomogramm nicht notwendig. 쐍 Im Wesentlichen siehe Punkt 3. DR. MED. JOACHIM FESSLER DR. MED. JOACHIM SEFFRIN ✓ Interessenkonflikte: keine Ihre Meinung Wie vermeiden Sie medizinische Über- oder Unterversorgung im Praxisalltag? Wie gehen Sie damit um, dass für sinnvolle Maßnahmen wie ein längeres Aufklärungsgespräch gegenüber einer schnellen medikamentösen Entscheidung oft wenig Zeit besteht? Entscheiden Sie sich manchmal für Therapien oder eine weitergehende Diagnostik, um auf der „sicheren Seite“ zu sein? DIALOG 2. Verschreiben und empfehlen Sie bei Kindern unter vier Jahren keine Erkältungs- oder Hustenpräparate bei Atemwegsinfekten. 쐍 Wissenschaftliche Untersuchungen haben gezeigt, dass diese Produkte bei Kleinkindern wenig Vorteile bieten, jedoch ernste potenzielle Nebenwirkungen verursachen können. 쐍 Viele dieser Produkte enthalten mehr als einen Inhaltsstoff, was die Möglichkeit einer versehentlichen Überdosierung bei Kombination mit einem anderen Produkt erhöht. Schreiben Sie Ihre Meinung an petra.bendrich@ kvhessen.de DIALOG Antibiotikaverordnungen in Hessen (nach ATC2)* Fachgruppe 2010 2011 2012 2013 2014 1.555.190 1.593.475 1.525.064 1.662.783 1.510.650 Internisten (470)** 368.825 397.411 388.337 415.577 392.248 Kinderärzte (400)** 267.666 257.276 243.562 239.259 229.465 Kliniken/Institute 347.494 193.183 176.968 182.838 172.396 HNO-Ärzte (270)** 137.941 136.128 131.195 134.944 123.225 Urologen (200)** 97.966 98.108 93.882 97.649 99.434 Frauenärzte (730)** 67.789 65.776 61.267 73.751 74.501 Chirurgen (370)** 28.006 32.157 30.705 32.082 31.271 2.926.330 2.845.709 2.711.736 2.895.367 2.688.716 Allgemeinmediziner (3.860**) gesamt KLAUS HOLLMANN *ATC2 = anatomisch-therapeutisch-chemischer Code zur Einteilung von Arzneimitteln/Quelle: Insight health **Anzahl der verordnenden Ärzte im vierten Quartal 2014 KVH aktuell 1|2016 27 STELLUNGNAHME DIALOG Choosing wisely: Ihre Fragen Zur Choosing-wisely-Kampagne in der Dezemberausgabe von KVH aktuell erreichten uns Anrufe und Leserbriefe, die wir hier kommentieren möchten. Quellen: 1. http://www.choosingwisely.org 2. http://www.uspreventiveservicestaskforce.org 3. KVH aktuell, Dezember 2015, S. 29–32, kvh.link/1601011 4. http://www.uspreventiveservicestaskforce.org /Page/Document/UpdateSummaryFinal/cervical-cancer-screening?ds=1&s=cervical (hier: Supporting Documents, PDF-Version) 28 KVH aktuell 1|2016 Eine Kollegin machte darauf aufmerksam, dass gesetzlich versicherte Frauen in Deutschland ab dem 20. Lebensjahr Anspruch auf Früherkennungsmaßnahmen bezüglich Gebärmutterhalskrebs haben. Das ist korrekt. Das Alter von 21 Jahren, das in den amerikanischen Empfehlungen der U.S. PSTF (United States Preventive Services Task Force)2 benannt ist, erklärt sich aus den länderspezifisch unterschiedlichen Empfehlungen. Dabei ist das Gremium der U.S. PSTF zu der Überzeugung gelangt, dass vor dem 21. Lebensjahr die Häufigkeit des Auftretens von Gebärmutterhalskrebs so gering ist, dass die Zahl der falschen Verdachtsfälle mit den darauf folgenden Untersuchungen den Patientinnen in der Bilanz mehr schadet als nutzt. Denn jeder frühzeitig erkannten Krebserkrankung steht eine mehr oder weniger große Anzahl falsch positiver Befunde gegenüber, die zu weitergehenden Untersuchungen führen. Diese können – je nach Methode – in unterschiedlicher Häufigkeit auch zu schwerwiegenden und sogar tödlichen Komplikationen führen. Zudem kann die seelische Belastung (Krebsverdacht) für die Betroffenen in jedem einzelnen Fall schwerwiegend sein. Eine andere Kollegin berichtete über den Fall einer gegen HPV geimpften Patientin, die 19-jährig an einem Zervixkarzinom in situ erkrankt ist. Aus diesem Grund schlägt sie vor, das Alter für Früherkennungsuntersuchungen auf unter 20 Jahre zu senken bzw. den Beginn des Screenings vom Alter beim Eintritt der sexuellen Aktivität abhängig zu machen. Die Kollegin empfiehlt, mit dem Screening ein Jahr nach dem ersten Geschlechtsverkehr zu beginnen. Sie führt einen Fall an, der in England durch die Presse ging, bei dem eine junge Patientin an den Folgen eines Zervixkarzinoms verstorben sei, da in deren Alter noch kein Screening angeboten wurde. Auch zu dieser Fragestellung (Beginn des Screenings in Abhängigkeit vom Alter bei Beginn der sexuellen Aktivität) gibt es Untersuchungen4, die das U.S. PSTF2 in seinen Empfehlun- gen berücksichtigt hat. Diese kommen ebenfalls zu dem Schluss, dass der zu erwartende Nutzen vom möglichen Schaden übertroffen wird, wie oben dargelegt. Die Empfehlungen des U.S. PSTF stammen von 2011, wurden 2012 veröffentlicht und werden voraussichtlich 2018 aktualisiert. Wir nutzen diese Gelegenheit erneut, unsere Leserschaft anzuregen, sich mit den Empfehlungen der Choosing-wisely-Kampagne1 zu beschäftigen. Wie in unserem Artikel3 erwähnt, stellen diese Empfehlungen keine Gesetze dar, die sklavisch befolgt werden müssen. Sie sollen als Diskussions- und Entscheidungsgrundlage für die Kommunikation mit unseren Patientinnen und Patienten dienen. Sie können dabei sowohl uns als auch unseren Patienten helfen, vernünftige Entscheidungen zu treffen, die ihre Grundlagen ausschließlich in wissenschaftlichen Erkenntnissen haben. Genauso klar sei gesagt, dass jeder Patient als einzigartig in seiner Persönlichkeit, Gesundheit und Krankheit zu würdigen ist und deshalb alle Entscheidungen, wie auch bei Leitlinienempfehlungen, immer individuell zu treffen sind. Die Empfehlungen verfolgen keine wirtschaftlichen Interessen; vielmehr steht der Patientennutzen im Fokus. Dazu gehört letztlich auch die rationale Nutzung unserer Ressourcen, die schließlich nicht unendlich sind: Wir müssen darauf achten, dass die Priorität unserer Zuwendung nicht weg von der Versorgung der kranken Menschen hin zur Beschäftigung mit Vorsorgeuntersuchungen bei Gesunden verschoben wird. 쮿 DR. MED. JOACHIM SEFFRIN ✓ Interessenkonflikte: keine ENTLASSUNGSMEDIKATION Rezept des Monats DIALOG Eine 83-jährige Patientin war gestürzt und hatte sich eine Oberschenkelhalsfraktur zugezogen. Mit 16 Medikamenten kam sie aus der Reha zurück. Folgende Liste lag bei Entlassung aus der Reha vor: Ursofalk® 250 mg (Ursodeoxycholsäure) 1-0-1 Ursofalk® 250 mg (Ursodeoxycholsäure) 1-0-1 Metoprolol 23,75 mg 1-0-0 Metoprolol 23,75 mg 1-0-0 Ramipril 5 mg 1-0-0 Ramipril 5 mg 1-0-0 Lercanidipin 10 mg 0-0-1 Lercanidipin 10 mg 0-0-1 Metamizol 500 mg 1-1-1 Metamizol 500 mg 1,5-1,5-1,5 Alendronsäure 70 mg 1x/Woche Alendronsäure 70 mg 1x/Woche Vigantoletten® 1000 IE 1-0-0 Vigantoletten® 1000 IE 1-0-0 Marcumar® nach Plan Marcumar® nach Plan Norspan® (Buprenorphin)10 mg/h Pflaster Oxycodon 10 mg (retard) 1-0-1 HCT 12,5 mg 1-0-0 HCT 12,5 mg abgesetzt Pantoprazol 40 mg 1-0-0 Pantoprazol 40 mg abgesetzt Methocarbamol 750 mg 1-0-1 Methocarbamol 750 mg abgesetzt Mirtazapin 15 mg 0-0-1 Mirtazapin 15 mg abgesetzt Haloperidol® 3–5 gtt. bei Übelkeit abgesetzt Haloperidol® 3–5 gtt. bei Übelkeit MCP 10 mg bei Bedarf MCP 10 mg abgesetzt Celecoxib 200 mg bei Bedarf Celecoxib 200 mg abgesetzt In der ambulanten Betreuung konnte ein großer Teil der Entlassungsmedikation (7 Mittel!) ohne Probleme abgesetzt werden. Die Schmerzmittel wurden ausgetauscht beziehungsweise das Schmerzpflaster durch ein orales Opioid ersetzt. Die Patientin hat so weniger Schmerzen und fühlt sich allgemein besser. DR. MED. MICHAEL WEIER ✓ Interessenkonflikte: keine SCHREIBEN SIE UNS! Zuschriften bitte per E-Mail oder Post an: [email protected] Kassenärztliche Vereinigung Hessen, Georg-Voigt-Straße 15, 60325 Frankfurt Die KVH-aktuell-Redaktion freut sich über Ihre Statements, behält sich aber die Veröffentlichung und das Recht der Kürzung vor. Außerdem bitten wir darum, mögliche Interessenkonflikte offenzulegen. KVH aktuell 1|2016 29 ARZNEIMITTELAUSGABEN DIALOG Ein Plus von 10 Prozent ArzneiverordnungsReport 2015 Autoren: Ulrich Schwabe, Dieter Paffrath Verlag: Springer ISBN: 978-3662471852 Taschenbuch: 1.320 Seiten, 59,99 Euro Die jährlich erscheinenden Analysen des Arzneiverordnungs-Reports gelten als feste Größe im deutschen Arzneimittelmarkt – spätestens, seit einige Pharmahersteller vergeblich versucht haben, die Ausgabe 1997 juristisch zu verhindern. Nach dem aktuellen Report verzeichnete die gesetzliche Krankenversicherung (GKV) für das Jahr 2014 einen Anstieg der ArzneimittelAusgaben um 10 % (auf 35,4 Mrd. Euro). Dagegen habe die Zahl der Verordnungen praktisch nicht zugenommen (+ 1 %). Die Autoren identifizieren für die rund 3,3 Mrd. Euro Mehrausgaben zwei Hauptursachen: Einerseits „koste“ die (Wieder-)Absenkung des gesetzlichen Herstellerabschlags von 16 auf 7 Prozent die GKV etwa 1 Mrd. Euro jährlich. Andererseits seien patentgeschützte Präparate aus nur sechs Arzneimittelgruppen für weitere 2,1 Mrd. Euro bei den Mehrausgaben verantwortlich: Quelle: 1. Immunsuppressiva, + 25 % (Gruppenvolumen insgesamt: 3.152 Mio. Euro): Anstieg hauptsächlich durch vier Biologika zur Therapie der rheumatoiden Arthritis. 2. Antivirale Mittel, + 68 % (Gruppenvolumen insgesamt: 1.534 Mio. Euro): Anstieg vor allem durch einen Polymerasehemmer zur Therapie der Hepatitis C. 3. Antithrombotika, + 22 % (Gruppenvolumen insgesamt: 1.404 Mio. Euro): Anstieg durch neue Antikoagulantien (NOAK) anstelle von Phenprocoumon/Warfarin. 4. Onkologika, + 6 % (Gruppenvolumen insgesamt: 4.661 Mio. Euro) 5. Nervensystemmittel, + 164 % (Gruppenvolumen insgesamt: 387 Mio. Euro): Anstieg allein durch Dimethylfumarat zur Therapie der Multiplen Sklerose. 6. Antidiabetika, + 7 % (Gruppenvolumen insgesamt: 2.085 Mio. Euro): Anstieg hauptsächlich durch Gliptine. 쮿 ArzneiverordnungsReport 2015 Wenn Sie diese Ausgabe von KVH aktuell auch auf Ihrem Smartphone oder Tablet lesen möchten, scannen Sie einfach den QR-Code. Sie kommen damit auf unsere Homepage kvhessen.de. kvh.link/1601012 INTERNET DR. MED. STEFAN GRENZ ✓ Interessenkonflikte: keine IMPRESSUM Herausgeber und verantwortlich für die Inhalte: Kassenärztliche Vereinigung Hessen, Georg-Voigt-Straße 15, 60325 Frankfurt [email protected] | Tel.: 069 79502-580 | www.kvhessen.de Redaktionsstab: Dr. med. Joachim Fessler (verantw.), Dr. med. Christian Albrecht, Petra Bendrich, Dr. med. Klaus Ehrenthal, Dr. med. Margareta Frank-Doss, Dr. med. Jan Geldmacher, Dr. med. Harald Herholz, Klaus Hollmann, Dr. med. Günter Hopf, Dr. med. Wolfgang LangHeinrich, Dr. med. Alexander Liesenfeld, Dr. med. Uwe Popert, Karl Matthias Roth, Dr. med. Joachim Seffrin, Dr. med. Gert Vetter, Dr. med. Michael Viapiano, Dr. med. Jutta Witzke-Gross Wissenschaftlicher Beirat: Prof. Dr. med. Ferdinand Gerlach, Institut für Allgemeinmedizin der Universität Frankfurt; Prof. Dr. med. Sebastian Harder, Institut für klinische Pharmakologie der Universität Frankfurt Die von Mitgliedern der Redaktion oder des Beirats gekennzeichneten Berichte und Kommentare sind redaktionseigene Beiträge; darin zum Ausdruck gebrachte Meinungen entsprechen der Auffassung des Herausgebers. Mit anderen als redaktionseigenen Signa oder mit Verfassernamen gekennzeichnete Beiträge geben die Auffassung der Verfasser wieder und decken sich nicht zwangsläufig mit der Auffassung des Herausgebers. Sie dienen der umfassenden Meinungsbildung. Die Redaktion behält sich vor, Leserbriefe zu kürzen. Die Wiedergabe von Gebrauchsnamen, Handelsnamen, Warenbezeichnungen usw. in dieser Veröffentlichung berechtigt auch ohne besondere Kennzeichnung nicht zu der Annahme, dass solche Namen im Sinne der Warenzeichenoder Markenschutz-Gesetzgebung als frei zu betrachten wären und daher von jedermann benutzt werden dürften. Wie alle anderen Wissenschaften sind Medizin und Pharmazie ständigen Entwicklungen unterworfen. Forschung und klinische Erfahrung erweitern unsere Erkenntnisse, insbesondere, was Behandlung und medikamentöse Therapie anbelangt. Soweit in dieser Ausgabe des Magazins eine Dosierung oder eine Applikation erwähnt wird, darf der Leser zwar darauf vertrauen, dass Autor und Herausgeber große Sorgfalt darauf verwandt haben, dass diese Angaben dem Wissensstand bei Fertigstellung des Magazins entsprechen. Für Angaben über Dosierungsanweisungen und Applikationsformen kann vom Herausgeber jedoch keine Gewähr übernommen werden. Jede Dosierung oder Applikation erfolgt auf eigene Gefahr des Benutzers. Verlag: wdv Gesellschaft für Medien mbH & Co. OHG, Siemensstraße 6, 61352 Bad Homburg. Objektleitung: Karin Oettel; Redaktionskoordination: Dr. med. Detlef v. Meien-Vogeler; freie Mitarbeit: Dr. phil. nat. Andreas Häckel, Gestaltung: Steffen Klein, Udo Schankat; Bildredaktion: Corinna Gab; Herstellung: Dieter Kempiak; Vertrieb: Brigitte Hoemberg Bildnachweise: ordus – Fotolia (1), Oana Szekely – wdv (2), vectorscore – Fotolia (I), Science Photo Library RF – gettyimages (4 – 5), lightgirl/fotomek – Fotolia (15–16), Victor Brave – istockphoto (18–19), Lubushka – istockphoto (26), edge69 – istockphoto (26), pixtumz88 – Fotolia (26– 28), Panchenkhenko Dmytro – iStock (29). Redaktionsschluss: 24. Februar 2016 30 KVH aktuell 1|2016 DEGAM S1-HANDLUNGSEMPFEHLUNG Chronischer Schmerz Definition Zielgruppe sind Patienten mit Schmerzen nicht tumorbedingter Ursache, die 3 Monate und länger anhalten. Epidemiologie/Versorgungsproblem Etwa jeder 5. Patient in hausärztlichen Praxen leidet unter chronischen Schmerzen, meist in mehreren Körperregionen. Zu den häufigsten Schmerzzuständen gehören Rücken- und Gelenkschmerzen. Heilung von chronischen Schmerzen ist vielfach nicht möglich. Subjektive Beeinträchtigungen und objektive Organschädigungen korrelieren häufig nicht. Angst, Depression, somatoforme Störungen oder posttraumatische Belastungsstörung sind häufige Komorbiditäten. Einteilung • Nozizeptiver Schmerz (auf Gewebereizung oder -schädigung zurückgehend, keine Nervenschädigung): - Qualität: vielfältig je nach Grunderkrankung (z. B. bewegungsabhängig, kolikartig, nächtlicher Schmerz), nicht dermatombezogen - Beispiele: Arthrose, teils muskuloskelettale Schmerzen, Ischämieschmerz bei pAVK, Frakturen • Neuropathischer Schmerz (verursacht durch Nervenschädigung): - Qualität: einschießend, attackenartig, brennend, keine Linderung in Ruhe, Sensibilitätsstörungen, Parästhesien, Allodynie (Überempfindlichkeit) - Beispiele: Ischialgie, diabetische Neuropathie, Trigeminusneuralgie, postherpetische Neuralgie und andere Neuralgien, möglicherweise Fibromyalgie • Funktioneller Schmerz (Schmerz als Ausdruck psychischer Beeinträchtigung): - Qualität: häufig multilokulär, hohe Inanspruchnahme, die Intensität der Schmerzen steht nicht in direktem Zusammenhang mit feststellbaren Gewebeschädigungen Die Art des Schmerzes hat Einfluss auf die Wahl der Therapie. Häufig liegen Mischformen („mixed pain“) vor. Autoren: A. Becker, M. Becker, P. Engeser Konzeption und wissenschaftliche Redaktion: M. Scherer, C. Muche-Borowski, A. Wollny degam-leitlinien.de DEGAM-Leitlinien Hilfen für eine gute Medizin Stand 2013 © DEGAM Schmerz und Psyche Chronischer Schmerz bedeutet immer eine starke psychische Belastung. Zudem beeinflussen psychosoziale Faktoren wie frühere Lebensereignisse oder die aktuelle Situation die Schmerzwahrnehmung. Die medikamentöse Therapie hat hier keinen Nutzen. Psychosoziale Interventionen (körperliche und soziale Aktivität, aufmerksamkeitslenkende Strategien, Verhaltenstherapie o. Ä.) können die Schmerzwahrnehmung entscheidend beeinflussen. Behandlungsziele • Ursächliche Faktoren sollten, wenn möglich, behoben werden • Erkennen abwendbar gefährlicher Verläufe • Früherkennung psychischer Komorbidität (begleitende Depression, Angsterkrankung, Schlafstörungen, somatoforme Störung) • Ausrichtung der Therapie auf die Lebensqualität des Patienten, nicht die Schmerzintensität • Aufrechterhaltende Faktoren identifizieren und besprechen Abwendbar gefährliche Verläufe Malignität, entzündlicher Schmerz, Fraktur, Infektion, akute Schmerzursache bei chronischem Schmerzsyndrom, interventionsbedürftige Nervenkompression, Medikamentenübergebrauch Diagnostik • Anamnese: Schmerzstärke (NRS, VAS oder VRS*), -ausprägung, Auslöser, Krankheitskonzept, aufrechterhaltende • • • Faktoren (yellow flags), Dauer der Episoden, Begleitsymptomatik (z. B. Übelkeit, Schwindel), Medikamenteneinnahmeverhalten Beeinträchtigung: Wohlbefinden, Alltagsfunktion, Aktivität, Sozialleben, Stimmung, Schlaf Therapieziel: gemeinsam mit dem Patienten realistisch festlegen Körperliche Untersuchung: orientiert an Beschwerdedarstellung und Voruntersuchungen. Bildgebung ist nicht regelhaft notwendig, sondern v. a. bei abwendbar gefährlichen Verläufen oder Klärung von Interventionsbedarf, Verhaltensbeobachtungen (z. B. Vermeidungsverhalten) und Funktionstests (z. B. Bewegungsprüfung) zur Verlaufskontrolle Therapie • Aufklärung: Bedeutung psychosozialer Faktoren, aktive Bewältigungsstrategien • Unter Einbezug von Patientenzielen sollte ein individueller Behandlungsplan, bezogen auf Schmerzlinderung • • • • (30 % Verbesserung), Verbesserung von Lebensqualität, Funktion, Stimmung, private, berufliche und soziale Partizipation sowie Reduktion des Analgetikakonsums, erstellt werden Strukturierte Patientenführung (regelmäßige Wiedereinbestellung und Evaluation, um eine Exazerbation der Beeinträchtigungen zu vermeiden) Medikamentös: individuelle Dosistitration, spezifische Therapien beachten (z. B. Migräne, Hemicranie, Koliken) • Nozizeptiv: WHO-Stufenschema (einfache Analgetika, NSAR, schwache Opioide, starke Opioide) • Neuropathisch: Antikonvulsiva, ggf. Antidepressiva, lang wirksame Opioide, ggf. Lidocain- oder Capsaicin-Pflaster • Funktionell: ggf. Antidepressiva, keine Opioide Nichtmedikamentös: aktivierende Maßnahmen (!), Entlastungsgespräche, ggf. Physiotherapie oder Funktionstraining, Psychotherapie (z. B. Verhaltenstherapie, Traumatherapie), Entspannungsverfahren, physikalische Therapien (Kälte, Wärme), Stressbewältigungsverfahren Weitere Maßnahmen: Selbsthilfegruppen, ggf. Antrag auf Rehabilitation, Vermittlung sozialrechtlicher Beratung (Rentenansprüche, Finanzhilfen etc.) * NRS: numerische Ratingskala VAS: visuelle Analogskala VRS: verbale Ratingskala Hier finden Sie die Kurzversion der DEGAMHandlungsempfehlung „Chronischer Schmerz“ mit Empfehlungen zu Diagnostik und Therapie kvh.link/1601013 INFO Persistierende Schmerzen oder intermittierende Schmerzen (länger als 3 Monate) ja Bekannte Schmerzqualität und -lokalisation? Folgekonsultation nein Schmerzintensität, -qualität, -ausbreitung, Begleitsymptomatik, Komorbidität Verdacht auf - Malignität - entzündlich - Fraktur - gravierende neurol. Ausfälle (Kraft, Reflexe, Sensibilität) - neues Akut-Schmerzereignis - Medikamentenübergebrauch ja Zielführende Diagnostik (Untersuchung, Labor, Bildgebung), Überweisung nein Anamnestische Zuordnung (häufig Mischbilder) Nozizeptiv (Arthrose, Arthritis, Frakturen, Tumore) Neuropathisch (Neuralgie, Polyneuropathie) Funktionell (Schmerz als Ausdruck psychischer Beeinträchtigung Krankheitskonzept des Patienten/Vorstellungen zu Ursache und Therapie Weiterführende Diagnostik: je nach Vordiagnostik und Verdacht, keine regelhafte Bildgebung erforderlich Realistisches Behandlungsziel vereinbaren Edukation (Beruhigung, Zuversicht, Behandlungsstrategie) Evaluation • Wohlbefinden • Alltagsfunktion • Aktivität • Sozialleben • Stimmung • Schlaf • Medikamenteneinnahme und UAW BeispielMedikationen (für differenzielle Indikation b. w.) Grundsätzlich: orale Einnahme, festes Zeitschema, kurz wirksame Präparate nur in Einstellphase oder für Durchbruchschmerzen, Opiate mit Adjuvantien (Laxantien, Antiemetika) Therapieeinleitung oder -anpassung, wenn notwendig Funktion Stimmung Selbstmanagement Medikamente z. B. aktivierende Physiotherapie Entlastungsgespräche Entspannung Psychotherapie ggf. Antidepr. körperl. Aktivität soziale Aktivität Selbsthilfegruppe Reha Therapieanpassung Gruppe Medikament Initialdosis (Intervall für Dosiserhöhung) Nicht Opioide z. B. Naproxen, Paracetamol, Metamizol Schwache Opioide z. B. Tramadol retard Starke Opioide (LONTS-Leitlinie!) Reevaluation: • nach 2-6 Wo. bei Neuverordnung • sonst: nach 4-6 Monaten Kein ausreichender Therapieerfolg trotz Behandlung nach Leitlinie: ggf. fachärztliche Behandlung Dosierung Start oder Kombination mit nicht retardierter Medikation 1 x 100-150 mg (2-7 d) max. 400 mg/d Tramadol 50 mg alle 4-6 h z. B. Morphin retard (1. Wahl) 2-3 x 10-30 mg individuell titriert Morphin 5-10 mg alle 4 h Antikonvulsiva (neuropathischer Schmerz) z. B. Gabapentin 2 x 100 mg 1.200-2.400 mg/d (max. 3.600 mg/d) Antidepressiva (neuropathischer Schmerz/ Depression) z. B. Amitriptylin 25 mg 50-75 mg/d