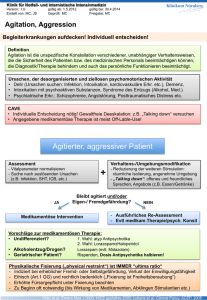
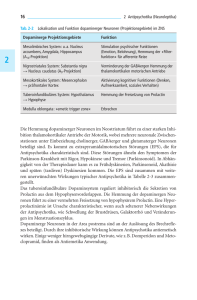
Psychopharmaka bei schweren psychischen Erkrankungen
Werbung

Richtig eingestellt? Gratwanderung Neuroleptika! DGSP 24.9.2009 Psychopharmaka bei schweren psychischen Erkrankungen: Evidenz oder Übermaß? Stefan Weinmann Institut für Sozialmedizin, Epidemiologie und Gesundheitsökonomie, Charité Berlin und Abteilung Psychiatrie und Psychotherapie, Oberhavel Kliniken Hennigsdorf Ziele antipsychotischer Therapie Positivsymptome Neurologische Nebenwirkungen Negativsymptome Spezifische NW Kognition Endokrine NW Stimmung Metabolisches Syndrom, Gewichtszunahme Suizidalität Herz-Kreislauf-NW Rückfallvermeidung Mortalität Lebensqualität Soziale Funktionen Langfristiges Outcomes Doppel-blinde randomisierte Studien Wissenschaftl. Experimente Offene Studien Alltagssituation/ Routineversorgung Wachstum der Psychopharmakotherapie 90er Jahre und 2000 – - SSRI/SNRI (Fluoxetin 1987) • USA: 2001 12 Mrd. US$ - Atypische Antipsychotika (Clozapin 1989) • USA: 2001 4,1 Mrd. US$ • USA: 2004 8 Mrd. US$ Wachstum der Psychopharmakotherapie 1. Ältere Substanzen werden durch neuere ersetzt bzw. neuere UND ältere verschrieben - Argumente: • weniger Nebenwirkungen • besseres Wirkspektrum 2. Ausweitung auf Patientengruppen, die vorher keine oder andere Psychopharmaka einnahmen Neuere Antidepressiva - Keine generelle Überlegenheit in der Wirkung gegenüber älteren Antidepressiva Weniger Benommenheit, Mundtrockenheit, Obstipation, Konzentrationsbeschwerden, Sehstörungen, weniger Toxizität bei Überdosierung - Niedrigere Verschreibungsschwelle bei leichter Erkrankten und bei anderen Diagnosen Neuere Antipsychotika - Zusätzliche Optionen, Hinweise, dass bestimmte Patienten eher profitieren, aber: Keine generelle Überlegenheit in der Wirkung gegenüber älteren Antipsychotika (Vermutlich) weniger Spätdyskinesien, aber teilweise mehr ungünstige Stoffwechselwirkungen (metabolisches Syndrom) - Mehr Polypharmazie, niedrigere Verschreibungsschwelle bei anderen psychischen Erkrankungen Off-label-Verschreibung von Antipsychotika D. Leslie et al., 2009, Veterans Administration, n=279.778 - 60,2% der Patienten, die Antipsychotika verschrieben bekommen haben, hatten keine Diagnose, für die sie zugelassen waren • Alzheimer Demenz und andere Demenz-Formen • Depression • Zwangserkrankung • Posttraumatische Belastungsstörung • Autismus • Borderline-Persönlichkeitsstörung ...... Leslie et al. Psych Services 2009 Studiendurchführung/ -finanzierung Über 70% (ca. 85%) der veröffentlichten MedikamentenStudien in der Psychiatrie werden durch pharmazeutische Hersteller finanziert Perlis et al. Am J Psychiatry (2005) Evidenz? Unfaire Dosierungsstrategien Selektion von Endpunkten/ Subgruppenergebnisse Maskierung unerwünschter Ergebnisse Doppelpublikation positiver Ergebnisse Nicht-Publikation negativer Ergebnisse Bericht nicht-signifikanter Ergebnisse als Positivergebnis Verleugnung des Sponsorship/ ghostwriting Perlis et al. Am J Psychiatry 2005, Shah 2009 Mittelgebereinfluss Von der Industrie finanzierte Studien haben eine 4 mal höhere Wahrscheinlichkeit (Odds Ratio: 4,1), ein positives Ergebnis zu produzieren 10 Lexchin BMJ 2003 May 31;326(7400):1167-70. Rolle des Industrie-Sponsoring Zahl der Publikationen zugunsten des SponsorMedikaments vs. Kontrolle Medikament des Sponsor Vergleichsmedikament Olanzapin versus Risperidon Lilly Janssen 5 3 0 1 Olanzapin versus Clozapin Lilly Novartis 2 1 1 0 Clozapin versus Risperidon Novartis Janssen 1 1 0 0 Ziprasidon versus Olanzapin Pfizer Lilly 1 2 1 0 Amisulprid versus Olanzapin Lilly Sanofi-Synthelabo 1 1 0 0 Atypika Vergleichspaar und Sponsor-Medikament Heres et al . 2006, Am J Psychiatry. Feb;163(2):185-94 “getting what you ask for” (Die Frage ist schon die Antwort) PLoS Medicine, www.plosmedicine.org 0696 Essay Open access, freely available online August 2005 | Volume 2 | Issue 8 | e124 Overall symptoms Drop out rates Geddes et al. (2000) BMJ; 321(7273) Olanzapin vs. Haloperidol: Bias VA study, Rosenheck 2003, 12 Monate, öffentlich finanziert Haloperidol (flexible Dosis 5-20 mg) + Benzatropin Olanzapin (flexible Dosis 5-20 mg) Keine Unterschiede in Rückfallrate, Symptome, Lebensqualität, extrapyramidale Symptome 1. Akathisie ohne prophylaktische anticholinerge Medikation (1930% unter Typika) kann als fehlende Wirksamkeit fehlinterpertiert werden 2. Akinetische Syndrome/akinetische Depression können von Negativ-Symptomen ununterscheidbar sein 3. LOCF-Auswertung führt zum Artefakt stärkerer PANSSReduktion bei Olanzapin, wenn Haloperidol-Patienten früher abbrechen Frühe Neuroleptika-Studien 1-Jahres-Ergebnisse (Schooler et al. 1967) Placebo-Patienten hatten eine niedrigere Wahrscheinlichkeit, stationär wiederaufgenommen zu werden als diejenigen unter Phenothiazin-Behandlung. “While the drugs were effective over the shortterm, perhaps they made people more biologically vulnerable to psychosis over the long run, and thus the higher rehospitalization rates at the end of one year.” Cole/Gardos 1976 •Aufrichtiger Vergleich medikamentöser vs. nicht-medikamentöser Behandlung der Schizophrenie •Psychosoziales Funktionsniveau von Placebo- und Medikamenten-Respondern Cole/Gardos 1976 •“There is a subgroup of patients who function better without drugs” •“Every chronic patient should have the benefit of an adequate trial without drugs” Rückfallraten und antipsychotische Behandlung •Etwa doppelt so viele Patienten erkranken nach den gängigen Kriterien der Studien nach Umstellung von Antipsychotikum auf Placebo erneut im Vergleich zur kontinuierlichen Antipsychotika-Therapie (59% vs. 27% nach 24 Monaten) Hogarty et al. 1974/ Gilbert u., Jeste 1995 Rückfallraten und antipsychotische Behandlung •Je höher die antipsychotische Dosis war, desto höher die Rückfallrate •Je abrupter die Dosisreduktion (Absetzen), desto höher das Rückfallrisiko • 13-fach erhöhtes Rezidivrisiko in den ersten 3 Monaten nach Abbruch (50% vs. 4% ab viertem Monat) •Höherer Anteil an Varianzaufklärung bzgl. Rückfall für Expressed Emotions Gilbert u., Jeste 1995; Baldessarini et al. 1995, Vaughn 1976 CATIE : Clinical Antipsychotic Trials of Intervention Effectiveness CATIE : Ergebnisparameter CATIE: Zeit bis zum Studienabbruch 75% brechen ab Antipsychotika und Mortalität • Standardisierte Mortalitätsrate Schizophrenie vs. Normalbevölkerung: – 1970: 1,84 1990er Jahre 3,2 • 14 Kohortenstudien zur Beziehung Antipsychotika-Einnahme und Mortalität • 2 von 4 Studien: Polypharmazie erhöhte Mortalität • 3 von 5 Studien: höhere Dosis erhöhte Mortalität • Inkonsistente Studienlage zu Atypika Weinmann et al. Schiz Research 2009 Metabolisches Syndrom (MS) Metabolische Ursache der Mortalität • 47% von 689 Patienten der CATIE-Studie haben ein Metabolisches Syndrom (McEvoy et al 2005) ---- HDL-Erniedrigung - Hypertonus - Triglyceriderhöhung - abdominelle Gewichtszunahme - erhöhter Nüchtern-Blutzucker - Diabetes mellitus • Beitrag der Atypika zum MS ist nicht sicher einschätzbar, aber vorhanden ; Nebenwirkungen: metabolisches Syndrom Antipsychotika und Mortalität • Mortalitätsrisiko im Vergleich zur aktuellen Einnahme von Perphenazin bei – Clozapin: HR 0,74 – Quetiapin HR 1,41 • Langzeit-kumulative Einnahme von Antipsychotika (7-11 Jahre) war verbunden mit niedrigerer Mortalität als keine Einnahme (HR 0,81) • Niedrigste Mortalität bei Patienten mit kumulativer Antipsychotika-Einnahme über 0-0,5 Jahre Subgruppe mit guter Prognose? Tiihonen Lancet 2009 Antipsychotika und Langzeitverlauf • Fehlende Behandlung der Schizophrenie insgesamt führt zu ungünstiger Prognose und erhöhter Mortalität • Behandlung der Schizophrenie ist mehr als medikamentöse Behandlung • Langzeitverlauf hängt stark von anderen Faktoren ab Antipsychotika und Langzeitverlauf: Probleme Wiederekrankung: • Psychotische Symptome können nach Absetzen einer neuroleptischen Behandlung in größerer Intensität wieder auftauchen als dies ohne jegliche Behandlung der Fall gewesen wäre Bola 2009 Psychosis 1: 4-18 Antipsychotika und Langzeitverlauf: Probleme Verschlechterung: • Eine potentiell schädliche langfristige Wirkung einer Antipsychotikatherapie zeigt sich insbesondere bei denjenigen an einer Psychose Erkrankten, die eine gute Prognose haben. Bei den Erkrankungen mit schlechter Prognose kann die kontinuierliche Gabe mit Antipsychotika Vorteile mit sich bringen Bola 2009 Psychosis 1: 4-18 Fazit • Neuere Antidepressiva und atypische Antipsychotika erfüllen die Minimalstandards der Zulassungsbehörden hinsichtlich Sicherheit und Überlegenheit gegenüber Placebo und sollten verfügbar sein • Die Vorteile gegenüber älteren Substanzen wurden in den Studien übertrieben und erscheinen geringer • Die Langzeitrisiken auch neuerer Atypika sind nicht ausreichend erforscht • Die Zuwächse der Verschreibungsraten und die niedrigen Verschreibungsschwellen sind nicht ausreichend durch Evidenz gestützt Fazit • Einbezug von Betroffenen in die Definition von „Nutzen“ therapeutischer Interventionen: welche Themen/ welche Outcomes? • Durch Hersteller finanzierte Studien tragen immer das Risiko, primär Instrumente des Marketing zu sein • Die negativen Folgen der Psychopharmaka-Evaluation durch den privaten Sektor überwiegen die positiven Impulse für Innovation • Neubewertung der „Unabhängigkeit“ ärztlichpsychiatrischer Professionalität