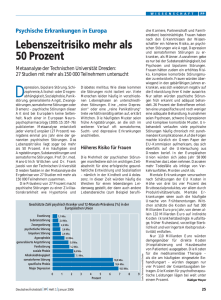
1. Einleitung - Seelensammler.de
Werbung

Psychische Störungen ZUSAMMENFASSUNG DER EMPFOHLENEN KAPITEL ZUR VORLESUNG PSYCHISCHE STÖRUNGEN GELESEN VON A.LAIREITER ® SS/05 CONCEPT & TEXT (in alphabetischer Reihung) © Dani (Schlafstörungen und Störungen durch psychotrope Substanzen) © Jenny(Sexualstörungen und Dissoziative Störungen) © JO (Schizophrenie und Essstörungen) © Judith (Depression und Angststörungen) © Rene (Wahrnehmungsstörungen und Gedächtnisstörungen) TEXT REVISION © RENE Post skriptum: Kein Anspruch auf Vollständigkeit und Tippselfehler - Freiheit ;-) Bezug auf: U. Baumann & M. Perrez (Hrsg.), Lehrbuch: Klinische Psychologie – Psychotherapie, 2. überarbeitete Aufl., Hans Huber Verlag, 1998 1 Psychische Störungen 2 26. WAHRNEHMUNGSSTÖRUNGEN 11 26.1 KLASSIFIKATION UND DIAGNOSTIK 11 1. BEDEUTUNG DER WAHRNEHMUNG 11 2. KLASSIFIKATION 2.1 SEHEN 2.2 HÖREN 2.3 TASTEN 2.4 RIECHEN UND SCHMECKEN 11 12 12 13 13 3. DIAGNOSTIK 13 26.2 ÄTIOLOGIE/BEDINGUNGSANALYSE 14 1. EINLEITUNG 2. WAHRNEHMUNGSSTÖRUNGEN IN ABHÄNGIGKEIT VOM ORT DER SCHÄDIGUNG 2.1 VISUELLE WAHRNEHMUNGSLEISTUNGEN 2.2 HÖREN 2.3 TASTEN 2.4 RIECHEN UND SCHMECKEN 14 14 14 15 15 15 3. WAHRNEHMUNGSSTÖRUNGEN IN ABHÄNGIGKEIT VON DER ÄTIOLOGIE 3.1 ZEREBROVASKULÄRE ERKRANKUNGEN 3.2 TRAUMATISCHE LÄSIONEN 3.3 ZEREBRALE HYPOXIE 3.4 HIRNTUMORE 3.5 DEGENERATIVE ERKRANKUNGEN 3.6 SCHIZOPHRENIE UND AFFEKTIVE STÖRUNGEN 16 16 16 16 16 17 17 3.7 ZUR ÄTIOLOGIE SUBJEKTIVER WAHRNEHMUNGSSYMPTOME 18 4. DIE BEDEUTUNG VON WAHRNEHMUNGSSTÖRUNGEN FÜR ERLEBEN UND VERHALTEN 18 26.3 INTERVENTION 19 1. EINLEITUNG 2. KOMPONENTEN DER BEHANDLUNG VON WAHRNEHMUNGSSTÖRUNGEN 19 19 3. THERAPEUTISCHE MÖGLICHKEITEN ZUR BEHANDLUNG VON WAHRNEHMUNGSSTÖRUNGEN 4. AUSBLICK 19 20 27. GEDÄCHTNISSTÖRUNGEN 21 27.1 KLASSIFIKATION UND DIAGNOSTIK 21 1. EINLEITUNG: WAS IST GEDÄCHTNIS? 21 Psychische Störungen 3 2. KLASSIFIKATION 2.1 LEISTUNGSKOMPONENTEN UND IHRE STÖRUNGEN 2.2 WICHTIGE BEISPIELE FÜR AMNESIEN DES TYPS A UND B 3. DIAGNOSTIK 22 22 23 23 27.2 ÄTIOLOGIE/BEDINGUNGSANALYSE 24 1. EINLEITUNG 24 2. UNTERSCHIEDLICHE BEDEUTUNGEN UND URSACHEN FÜR VERGESSEN 3. DIE URSACHEN VON GEDÄCHTNISSTÖRUNGEN 3.1 FALLBEISPIELE ZUR ANTEROGRADEN AMNESIE 3.2 DER STELLENWERT EPISODISCHER INFORMATION 3.3 DER UNTERSCHIED ZWISCHEN ERINNERN UND WISSEN UND DAS FALLBEISPIEL K.C. 3.4 AMNESTISCHE STÖRUNGEN UND DIE WECHSELWIRKUNG ZWISCHEN EPISODISCHEM UND SEMANTISCHEM GEDÄCHTNIS 3.5 AMNESTISCHE STÖRUNGEN UND DIE BEDEUTUNG DES EXPLIZITEN UND IMPLIZITEN GEDÄCHTNISSES 24 25 25 26 26 4. GEDÄCHTNISSTÖRUNGEN ALS URSACHE FÜR ANDERE PSYCHISCHE ERKRANKUNGEN HEMMUNGSAUSMAß 5. DIE ÄTIOLOGIE VON GEDÄCHTNISSTÖRUNGEN AUS NEUROPSYCHOLOGISCHER SICHT 5.1 AMNESIEN VOM TYP A 5.2 AMNESIEN VOM TYP B 27 28 28 28 29 27.3 INTERVENTION 29 1. EINLEITUNG 2. INTERVENTIONSZIELE 29 30 3. INTERVENTIONSMETHODEN 3.1 KLASSIFIKATION DER METHODEN 3.2 VERÄNDERUNGEN DER UMWELT UND EXTERNE GEDÄCHTNISHILFEN 3.3 STIMULATION 3.4 TRAINING VON STRATEGIEN DER INFORMATIONSVERARBEITUNG 3.5 TECHNIKEN ZUM ERWERB NEUEN WISSENS 3.6 FÖRDERUNG VON METAKOGNITIVEM WISSEN UND ASPEKTEN DES PROBLEMLÖSENS 30 30 31 32 32 34 34 4. SCHWERPUNKTE ZUKÜNFTIGER FORSCHUNG 34 32. SCHLAFSTÖRUNGEN 35 32.1 KLASSIFIKATION UND DIAGNOSTIK 35 1. KLASSIFIKATION 2. DIAGNOSTIK 35 37 26 27 Psychische Störungen 4 32.2 ÄTIOLOGIE/BEDINGUNGSANALYSE 38 1. EIN DESKRIPTIVES MODELL ZUR EINORDNUNG VON SCHLAFSTÖRUNGEN 2. AUSLÖSENDE BEDINGUNGEN VON SCHLAFSTÖRUNGEN 2.1 BIOLOGISCHE BEDINGUNGEN 2.2 PSYCHODYNAMISCHE BEDINGUNGEN 2.3 KOGNITIVE UND VERHALTENSORIENTIERTE BEDINGUNGEN 38 38 38 39 39 3. AUFRECHTERHALTENDE BEDINGUNGEN VON SCHLAFTSTÖRUNGEN 4. GESTÖRTER SCHLAF ALS BEDINGUNG FÜR ANDERE PSYCHISCHE STÖRUNGEN 4.1 DAS ZWEI-PROZESS-MODELL DER SCHLAFREGULATION (BORBÉLY, 1987) 4.2 DIE CHRONOBIOLOGISCHE „PHASE-ADVANCE“ HYPOTHESE 40 40 41 41 32.3 INTERVENTION 42 1. EINLEITUNG 42 2. MEDIKAMENTE 3. ENTSPANNUNGSVERFAHREN 4. STIMULUS- UND BETTZEITKONTROLLE 5. PARADOXE INTENTION 6. PSYCHODYNAMISCH ORIENTIERTE INTERVENTION 7. KOGNITIV-VERHALTENSORIENTIERTE INTERVENTIONEN 8. ABSCHLIEßENDE BEMERKUNG 42 42 43 44 44 44 45 33. ESSSTÖRUNGEN 45 33.1 KLASSIFIKATION UND DIAGNOSTIK 45 1. EINLEITUNG 2. SYMPTOMATIK UND KLASSIFIKATION 2.1 ANOREXIA NERVOSA 2.1.2 DIAGNOSTISCHE KRITERIEN FÜR ANOREXIA NERVOSA IM DSM IV 2.1.3 DIAGNOSE IM ICD – 10 2.1.4 DIFFERENTIALDIAGNOSE BEI ANOREXIA NERVOSA 2.1.5 MEDIZINISCHE FOLGEPROBLEME DER ANOREXIA NERVOSA 2.2 BULIMIA NERVOSA 2.2.1 DIAGNOSTISCHE KRITERIEN FÜR BULIMIA NERVOSA NACH DSM – IV 2.2.2 DIAGNOSE IM ICD – 10 2.2.3 DIFFERENTIALDIAGNOSE DER BULIMIA NERVOSA 2.2.4 MEDIZINISCHE FOLGEPROBLEME DER BULIMIA NERVOSA 2.3 BINGE – EATING – STÖRUNG 2.3.1 FORSCHUNGSKRITERIEN FÜR DIE BINGE – EATING – STÖRUNG NACH DSM – IV 45 45 45 45 46 46 47 47 47 48 48 49 49 49 3. DIAGNOSTIK 3.1 EATING DISORDER INVENTORY (EDI) 50 50 Psychische Störungen 5 3.1 DIAGNOSTISCHE VERFAHREN 50 33.2 ÄTIOLOGIE/BEDINGUNGSANALYSE 51 1. EINLEITUNG: EPIDEMIOLOGISCHE BEFUNDE 51 2. GENETISCHE PRÄDISPOSITION 3. PHYSIOLOGISCHE UND BEHAVIORALE FAKTOREN 3.1. PERSONEN MIT „GEZÜGELTEN ESSSTIL“ (RESTRAINED EATERS) 3.2 PHYSIOLOGISCHE AKTIVIERUNGEN 52 52 52 53 4. SOZIALISATION 5. SOZIOKULTURELLE EFFEKTE 6. BELASTUNGSFAKTOREN 7. SCHLUSSBEMERKUNG 54 54 55 55 33.3 INTERVENTION 56 1. EINLEITUNG 2. KOGNITIV – BEHAVIORALE BEHANDLUNGSKONZEPTE 2.1 ERNÄHRUNGSUMSTELLUNG 2.2 THERAPIE VON KÖRPERSCHEMASTÖRUNGEN 2.3 THERAPIE VON BELASTUNGSREAKTIONEN 56 56 56 57 58 3. INTERPERSONELLE THERAPIE 4. WIRKSAMKEIT DER PSYCHOTHERAPIE 59 60 34. STÖRUNGEN DURCH PSYCHOTROPE SUBSTANZEN 60 34.1 KLASSIFIKATION UND DIAGNOSTIK 60 1.KLASSIFIKATION 60 2. DIAGNOSTIK 61 34.2 ÄTIOLOGIE / BEDINGUNGSANALYSE 62 1. EINLEITUNG 2. GENETISCHE BEDINGUNGEN 3. BIOLOGISCH-PSYCHOLOGISCHE KONZEPTE 3.1 BIOCHEMISCHE ASPEKTE VON SÜCHTEN: 3.2 NEUROPHYSIOLOGISCHE VERSTÄRKERWIRKUNG VON DROGEN: 3.3 DAS OPPONENTEN-PROZESS-MODELL 3.4 EIN PSYCHOPHYSIOLOGISCHER INDIKATOR FÜR ALKOHOLISMUS 62 63 63 63 64 64 65 4. LERNTHEORETISCHE KONZEPTE 5. SOZIALISATIONSEINFLÜSSE 65 66 Psychische Störungen 6 5.1 MILIEU- VS FAMILIÄRBEDINGTER ALKOHOLISMUS 5.2 PERSÖNLICHKEITSFAKTOREN 66 67 6.SOZIOLOGISCHE BEDINGUNGSFAKTOREN 67 7. SOZIALPROTEKTIVE BEDINGUNGFAKTOREN 68 34.3 INTERVENTION 68 1. SYMPTOMATIK 2.1 SYMPTOMATIK 2.2 MOTIVATION ZU BEHANDLUNG 2.3 RÜCKFALL UND RÜCKFALLPRÄVENTION 2.4 THERAPEUTISCHE VERSORGUNGSSTRUKTUR 2.5 THERAPEUTISCHE KONZEPTE UND MAßNAHMEN 2.5.1 MEDIKAMENTÖSE BEHANDLUNG 2.5.2 PSYCHOTHERAPEUTISCHE BEHANDLUNG 2.5.3 SOZIOTHERAPEUTISCHE BEHANDLUNG 68 68 69 70 71 72 72 72 72 3. BEHANDLUNG VON ALKOHOLABHÄNGIGEN 3.1 THERAPEUTISCHE MAßNAHMEN UND PROGRAMME 3.2 ERGEBNISSE 72 72 74 4. BEHANDLUNG VON DROGENABHÄNGIGEN 4.1 THERAPEUTISCHE MAßNAHMEN UND PROGRAMME 4.2 ERGEBNISSE: 74 74 76 35. SCHIZOPHRENIE 76 35.1 KLASSIFIKATION UND DIAGNOSTIK 76 1. KLASSIFIKATION 76 2. DIAGNOSTIK 77 35.2 ÄTIOLOGIE/BEDINGUNGSANALYSE 79 1. EPIDEMIOLOGISCHE BEFUNDE 2. GENETIK 3. BIOLOGISCHE FAKTOREN 3.1 BIOCHEMISCHE FAKTOREN 3.2 PSYCHOPHYSIOLOGISCHE FAKTOREN 80 80 80 80 81 4. NEUROKOGNITIVE DEFIZITE 5. PSYCHOSOZIALE FAKTOREN 5.1 PRÄMORBIDE SOZIALISATIONSBEDINGUNGEN 5.2 PSYCHOSOZIALE BELASTUNGEN 82 82 82 83 6. AUSBLICK 84 Psychische Störungen 35.3 INTERVENTION 7 84 1. BEHANDLUNGSANSÄTZE IM VERLAUF SCHIZOPHRENER ERKRANKUNGEN 84 2. BEHANDLUNG AKUT PSYCHOTISCHER EPISODEN 85 2.1 ANTIPSYCHOTISCHE MEDIKATION 85 2.2 PSYCHOSOZIALE MAßNAHMEN 86 2.2.1 DER EINFLUSS DES STATIONSKLIMAS AUF DEN VERLAUF DER SCHIZOPHRENEN SYMPTOMATIK: 87 2.2.2 WIRKUNG DER PSYCHOTHERAPIE BEI DER BEHANDLUNG SCHIZOPHRENER 87 3. LÄNGERFRISTIGE BEHANDLUNGSMAßNAHMEN FÜR SCHIZOPHRENE PATIENTEN 3.1 PHARMAKOTHERAPIE 3.2 PSYCHOSOZIALE MAßNAHMEN 3.2.1 STATIONÄRE BEHANDLUNG CHRONISCH SCHIZOPHRENER PATIENTEN 3.2.2 MAßNAHMEN GEGEN RÜCKFÄLLE UND CHRONIFIZIERUNG 87 88 88 88 89 36. DEPRESSIVE STÖRUNGEN 90 36.1 KLASSIFIKATION UND DIAGNOSTIK 90 1.KLASSIFIKATION 2. DIAGNOSTIK 90 91 36.2 ÄTIOLOGIE / BEDINGUNGSANALYSE 91 1.EINLEITUNG 2. BIOLOGISCHE FAKTOREN 2.1 GENETISCHE ANSÄTZE 2.2 NEUROBIOLOGISCHE ANSÄTZE 91 92 92 92 3. PSYCHOSOZIALE FAKTOREN 3.1 KRITISCHE LEBENSEREIGNISSE 3.2 BELASTENDEN UND DEFIZITÄRE UMFELDBEDINGUNGEN 3.3 UNGÜNSTIGE UMWELTEINFLÜSSE IM ENTWICKLUNGSVERLAUF 92 92 93 93 4. PSYCHOLOGISCHE FAKTOREN 4.1 KOGNITIV-PSYCHOLOGISCHE ANSÄTZE 4.1.1 DIE ANSÄTZE VON BECK UND SELIGMAN 4.1.2 ANDERE KOGNITIV ORIENTIERTE ANSÄTZE 4.2 VERHALTENSPSYCHOLOGISCH-INTERPERSONELLE ANSÄTZE 4.3 PERSÖNLICHKEITSORIENTIERTE ANSÄTZE 93 93 94 94 95 95 5. ERGÄNZENDE ASPEKTE: KOMORBIDITÄT, DEMOGRAPHISCHE MERKMALE 6. SCHLUßBEMERKUNGEN 96 96 36.3 INTERVENTION 96 Psychische Störungen 8 1. EINLEITUNG 96 2. VERHALTENSORIENTIERTE ANSÄTZE IN DER DEPRESSIONSTHERAPIE 2.1 DER ANSATZ VON LEWINSOHN 2.2 DER ANSATZ VON WOLPE 97 97 98 3. KOGNITIV ORIENTIERTE ANSÄTZE IN DER DEPRESSIONSTHERAPIE 3.1 DER ANSATZ VON BECK: 3.2 DER ANSATZ VON SELIGMAN: 98 99 99 4. SELBSTKONTROLL- UND STRESSBEWÄLTIGUNGSANSÄTZE IN DER DEPRESSIONSTHERAPIE 100 4.1 DER ANSATZ VON REHM 100 4.2 DER ANSATZ VON MCLEAN 100 5. INTERPERSONELL ORIENTIERTE ANSÄTZE IN DER DEPRESSIONSTHERAPIE: ANSATZ VON KLERMAN UND WEISSMAN 101 6. ZUR PRAKTISCHEN DURCHFÜHRUNG UND EFFIZIENZ DER NEUEREN PSYCHOLOGISCHEN DEPRESSIONSTHERAPIEN: 7.ABSCHLIESSENDE BEMERKUNGEN 102 102 37. ANGSTSTÖRUNGEN 103 37.1 KLASSIFIKATION UND DIAGNOSTIK 103 1. NORMALE UND PATHOLOGISCHE ANGST 2. KLASSIFIKATION 2.1 DIE PHOBISCHEN STÖRUNGEN 2.2 PANIKSTÖRUNGEN UND GENERALISIERTE ANGSTSTÖRUNG 2.3 WEITERE ANGSTSTÖRUNGEN 103 103 104 104 105 3. DIAGNOSTIK 3.1 DIFFERENTIALDIAGNOSTIK 3.2 SELBST- UND FREMDBEURTEILUNGSVERFAHREN 3.3 TAGEBÜCHER 106 106 106 107 4. SCHLUSSBEMERKUNGEN 107 37.2 ÄTIOLOGIE/BEDINGUNGSANALYSE 107 1. ÄTIOLOGIE VON ANGSTSTÖRUNGEN 2. PANIKSTÖRUNGEN (PS) UND AGORAPHOBIE 2.1 PHÄNOMENOLOGIE UND DIFFERENTIALDIAGNOSE 2.2 BIOLOGISCHE ANSÄTZE ZUR ENTSTEHUNG UND AUFRECHTERHALTUNG DER PS 2.3 PSYCHOLOGISCHE ANSÄTZE 2.3.1 ZUR ENTSTEHUNG UND AUFRECHTERHALTUNG DER PS 2.3.2 ERKLÄRUNGSANSÄTZE BEI DER AGORAPHOBIE 2.4 ÄTIOLOGISCHE AUSSAGEN AUS EPIDEMIOLOGISCHEN BEFUNDEN 2.5 SCHLUSSFOLGERUNGEN 107 108 108 109 110 110 111 112 113 3. GENERALISIERTE ANGSTSTÖRUNG (GAS) 114 Psychische Störungen 9 3.1 PHÄNOMENOLOGIE 3.2 BIOLOGISCHE ANSÄTZE 3.3 PSYCHOLOGISCHE ANSÄTZE 3.4 ÄTIOLOGISCHE AUSSAGEN AUS EPIDEMIOLOGISCHEN STUDIEN 114 114 115 117 4. SOZIALE PHOBIE 4.1 PHÄNOMENOLOGIE UND DIFFERENTIALDIAGNOSE 4.2 ENTSTEHUNGSMODELLE BEI DER SOZIALEN PHOBIE 4.3 ÄTIOLOGISCHE AUSSAGEN AUS EPIDEMIOLOGISCHEN BEFUNDEN 117 117 117 118 5. SCHLUSSBEMERKUNG 119 37.3 INTERVENTIONEN 119 1. ALLGEMEINE VERHALTENSTHERAPEUTISCHE INTERVENTIONSSTRATEGIEN BEI ANGSTSTÖRUNGEN 2. VERHALTENSTHERAPEUTISCHES VORGEHEN BEI PANIKSTÖRUNG UND AGORAPHOBIE 2.1 DIAGNOSTIK 2.2 AUFKLÄRUNG ÜBER DAS THERAPEUTISCHE VORGEHEN 2.3 KOGNITIVE PHASE 2.4 PLANUNG UND DURCHFÜHRUNG VON ÜBUNGSSITUATIONEN (EXPOSURE) 2.5 PRAKTISCHE UMSETZUNG UND ERGÄNZUNGEN 2.6 RÜCKFALLPROPHYLAXE 2.7 PERSPEKTIVE UND OFFENE FRAGEN 119 123 123 124 124 124 125 125 126 3. VERHALTENSTHERAPEUTISCHES VORGEHEN BEI DER GAS 4. SCHLUSSBEMERKUNGEN 127 128 38. SOMATOFORME UND DISSOZIATIVE STÖRUNGEN 128 38. KLASSIFIKATION UND DIAGNOSTIK 128 1. PSYCHOSOMATIK, SOMATISIERUNG, SOMATOFORME STÖRUNGEN 2. KLASSIFIKATION (DER SOMATOFORMEN STÖRUNGEN) 2.1 NACH DSM-IV 2.2 NACH ICD-10 128 129 129 131 3. DIAGNOSTIK 132 38.2 ÄTIOLOGIE / BEDINGUNGSANALYSE 132 1.GENETISCHE ASPEKTE 2. BIOLOGISCHE ASPEKTE 2.1 BIOCHEMISCHE ASPEKTE 2.2 NEUROPHYSIOLOGISCHE ASPEKTE 2.2 PSYCHOPHYSIOLOGISCHE ASPEKTE 132 133 133 133 133 Psychische Störungen 3. UMWELTKONZEPTE 3.1 SOZIALISATION 3.2 SOZIALPSYCHOLOGISCHE KONZEPTE 3.3 BELASTUNGEN / STRESS 3.4 SOZIOLOGISCHE ASPEKTE 10 133 133 134 134 134 4. PERSÖNLICHKEITSKONZEPTE 134 5. DIE „SOMATISIERTE DEPRESSION“ UND ANDERE PSYCHISCHE STÖRUNGEN ALS RISIKOFAKTOR FÜR DIE ENTWICKLUNG VON SOMATISIERUNGSSYNDROMEN 135 6. INTEROZEPTION UND EXTERNALE STIMULIERUNG 7. VERHALTENSMERKMALE BEI SOMATOFORMEN STÖRUNGEN 135 135 8. ZUSAMMENWIRKEN MÖGLICHER RISIKOFAKTOREN BEI SOMATOFORMEN STÖRUNGEN 135 38.3 INTERVENTION 136 1. EMPIRISCHE BASIS KLINISCH-PSYCHOLOGISCHER INTERVENTION BEI SOMATOFORMEN STÖRUNGEN UND DISSOZIATIVEN STÖRUNGEN 2. EMPIRISCHE BASIS PSYCHOPHARMAKOLOGISCHER INTERVENTION 3. EIN THERAPIEMODELL ZUR PSYCHOLOGISCHEN BEHANDLUNG BEIM SOMATISIERUNGS- 136 137 3.1 BEZIEHUNGSAUFBAU UND DIAGNOSTISCHE MAßNAHMEN (WARWICK, 1995): 3.2 ZIELDEFINITION 3.3 UMATTRIBUTION DES ORGANISCHEN KRANKHEITSMODELLS DES PATIENTEN 3.4 VERHALTENSÄNDERUNGEN 3.5 WEITERE MAßNAHMEN ZUR PSYCHISCHEN STABILISIERUNG 137 137 138 138 138 138 41. BEZIEHUNGS- UND SEXUALSTÖRUNGEN 139 41.1 KLASSIFIKATION UND DIAGNOSTIK 139 1. EINLEITUNG 2. KLASSIFIKATION 2.1 BEZIEHUNGSSTÖRUNGEN 2.2 SEXUALSTÖRUNGEN (SS) 2.3 STÖRUNGEN DES FAMILIENSYSTEMS 139 139 139 140 142 3. DIAGNOSTIK 143 41.2 INTERVENTION 143 1. EINLEITUNG 143 2. ASPEKTE DER FAMILIÄREN BINDUNG 3. AFFEKTENTWICKLUNG UND BINDUNGSVERHALTEN 4. INTERVENTION IN BEZIEHUNGSSYSTEMEN 144 144 145 SYNDROM Psychische Störungen 11 4.1 EXISTENZIELLE EBENE 4.2 PHYSIOLOGISCHE EBENE 4.3 EMOTIONALE EBENE 4.4 KOGNITIVE EBENE 4.5 HANDLUNGSEBENE 4.6 SEXUELLE EBENE 4.7 PAAR-EBENE 4.8 FAMILIEN-EBENE 145 145 145 146 147 149 150 150 5. SCHLUSSBEMERKUNG 152 26. Wahrnehmungsstörungen (Hackstock) 26.1 Klassifikation und Diagnostik 1. Bedeutung der Wahrnehmung Die Wahrnehmung bildet die entscheidende Grundlage für die Analyse und das Erkennen der Umwelt und die Steuerung und Kontrolle des Verhaltens. Zudem beeinflusst sie Gefühle und Stimmungen. Unterteilen lassen sich Wahrnehmungsleistungen n ach ihrer Modalität und ihrer Komplexität (komplexe Leistungen als emergente Leistungen, die aus dem Netzwerk der Teilleistungen hervorgehen, aber durch sie alleine nicht ausreichend erklärbar sind). Neben den einzelnen Teilleistungen bilden Aufmerksamkeit, Motivation u.ä. sowie die Fähigkeit zur langfristigen Speicherung weitere Voraussetzungen für die Wahrnehmung. 2. Klassifikation Wahrnehmungsstörungen lassen sich ebenso wie die -leistungen nach Modalität (sehen, hören, riechen, tasten und schmecken) und Komplexität (Störung einer elementaren oder einer komplexen Leistung) unterteilen. In dieser Übersicht sollen die nach Erkrankungen des ZNS Psychische Störungen 12 bzw. bei psychiatrischen Erkrankungen auftretenden relevanten Wahrnehmungsstörungen dargestellt werden. 2.1 Sehen Homonyme (korrespondierende Bereiche des Gesichtsfeldes beider Augen) Ausfälle des Sehens werden nach Lage und Ausdehnung in Hemianopsie (Halbseitenblindheit), Quadrantenanopsie (Verlust des Sehens in einem oberen oder unteren Viertel des Gesichtsfeldes) und parazentrales Skotom (kleiner blinder Bereich in der Nähe der Fovea) eingeteilt. Weiters unterscheidet man Störungen der Sehschärfe (Herabsetzung typischerweise nur nach bilateraler postchiasmatischer Schädigung), der Farbwahrnehmung, der Stereopsis (Verlust des plastischen Sehens), der visuellen Raumwahrnehmung (Veränderung der Hauptraumrichtungen) und visuell räumliche Orientierungsstörungen. Zusätzlich unterscheidet man Störungen des visuellen Erkennens, die oft als visuelle Agnosien bezeichnet werden. Diagnostische Kriterien für eine Agnosie sind: ausreichende Wahrnehmungsleistungen, keine kognitiven oder sprachlichen Einbußen und der Erhalt des Erkennens in einer anderen Wahrnehmungsmodalität. Störungen des visuellen Erkennens können Objekte, Gesichter, Orte und Wege und Gegenden betreffen. Von einer visuellen Perseveration spricht man bei einem wiederholten Auftreten der Wahrnehmung eines optischen Reizes nach dessen Entfernung. Zu den subjektiven Sehstörungen zählen Illusionen und Halluzinationen. Bei Illusionen handelt es sich um die verzerrte Wahrnehmung eines realen Gegenstandes. Die Verzerrung kann sich dabei auf räumliche Verhältnisse, die Farbe oder die Anzahl von Objekten beziehen. Unter einer Halluzination versteht man die Wahrnehmung von einfachen optischen reizen, Objekten oder Szenen ohne reale Existenz. Erkennen Patienten die Irrealität der Wahrnehmungsinhalte spricht man von einer Pseudohalluzination. 2.2 Hören Hier kann es zu Störungen der Wahrnehmung von Lautstärke, Tonhöhe, Klang und Tempo kommen. Es kann aber auch zu einer Änderung der affektiven Wahrnehmung von z.B. Musik kommen (bisher bevorzugte Stücke sagen einem nicht mehr zu oder klingen fremdartig). Auch im Bereich des Hörens kann es zu agnostischen (Identifizierung von Geräuschen, Worten,...), illusorischen (Lautstärke, Entfernung einer Schallquell, Rhythmus, Klang und Qualität akustischer Reize) und perseverativen Störungen kommen. Bei akustischen Halluzinationen unterscheidet man zwischen einfachen (Murmeln, tropfendes Wasser, Psychische Störungen 13 Uhrticken und dergleichen) und komplexen Formen (Melodien, Stimmen). Eine besondere Form der subjektiven Hörempfindung stellt der Tinitus dar. 2.3 Tasten Störungen der Tastwahrnehmung betreffen vor allem die Lokalisation von Reizen am Körper, der Wahrnehmung von Druck, Temperatur, Feuchtigkeit, Schmerz, sowie der taktilen Unterscheidung von Oberflächenmerkmalen eines Objekts. Ebenso kommen Sensibilitätseinbußen, Störungen der eigenen Körperwahrnehmung hinsichtlich der Position bzw. Lage und Bewegung von Gliedern. Auch hier gibt es wieder Illusionen, diese können die Sensibilität, die Wahrnehmung von Größe, Form und Lage von Gliedmaßen, Bewegungen, sowie die Zugehörigkeit eines Körperteils zum eigenen Körper betreffen. 2.4 Riechen und Schmecken Es kann zu einem teilweisen oder totalen Verlust der Geruchs- oder Geschmackswahrnehmung kommen, wobei die Beeinträchtigung in der Regel in einer pathologischen Erhöhung der Wahrnehmungsschwelle besteht. Auch hier kann es zu Veränderungen der affektiven Wahrnehmungskomponenten kommen. Geruchs- und Geschmacksillusionen zeigen sich in Form gesteigerter Wahrnehmungsintensität oder einer illusionären Veränderung der Wahrnehmungsqualität. Geruchshalluzinationen wären die Wahrnehmung von Gerüchen ohne Vorhandensein von Riechstoffen. 3. Diagnostik Der erste Schritt einer Wahrnehmungsdiagnostik sollte immer eine gezielte, leistungs- bzw. störungsspezifische Anamnese sein. Dabei sollte allerdings stets das maß der Erfahr- und Mitteilbarkeit der Störung durch den Patienten im Alltag berücksichtigt werden. Für eine Reihe von Teilleistungen stehen standardisierte Untersuchungsverfahren zur Verfügung, die bereits in der Routinediagnostik im Einsatz sind, für andere Teilbereiche wurden erst kürzlich Verfahren entwickelt und für andere gibt es noch gar keine. Für die Diagnostik komplexer Wahrnehmungsstörungen, kann grundsätzlich empfohlen werden, die kritischen Teilleistungen zuerst zu untersuchen um primär bedingte von sekundär bedingten Störungen zu unterscheiden. Psychische Störungen 14 26.2 Ätiologie/Bedingungsanalyse 1. Einleitung In der klinischen Praxis spielen Wahrnehmungsstörungen auf Grund ihrer Häufigkeit, ihren direkten Auswirkung auf Verhalten und Erleben und ihrer indirekten Beeinträchtigung kognitiver Leistungen und Leistungen eine wichtige Rolle. Störungen elementarer Leistungen kommen dabei wesentlich häufiger vor als Störungen komplexer Leistungen, wobei diese entweder durch die Beeinträchtigung dieser Leistung selbst oder durch die Störung einer ihr zu Grunde liegenden elementaren Funktion bedingt sein können. Die Störung kann dabei auf verschiedenen Stationen der Informationsverarbeitung wurzeln. Angefangen von den Sinnesorganen, über die Faserverbindungen zu subkortikalen und kortikalen Regionen, den primären Rindenfeldern bis hin zu den Assoziationsfeldern. Die einzelnen Areale der Großhirnrinde sind dabei über reziproke Fasern verbunden, sollten diese geschädigt sein, kommt es zu einer Störung sowohl von bottom-up, als auch von top-down Prozessen. Da die meisten zerebralen Noxen nicht auf ein Areal oder eine Region allein beschränkt bleiben, sind als Resultat assoziierte Funktionsstörungen zu erwarten. Zusätzlich sind auch kognitive Einbußen zu erwarten, die Aufmerksamkeit, das Gedächtnis, Sprache, Planen und Problemlösen sowie den Antrieb und die Affektsteuerung betreffen können. Für das Auftreten von Wahrnehmungsstörungen spielen der Ort und das Ausmaß der Schädigungen ebenso eine Rolle wie die Ätiologie. 2. Wahrnehmungsstörungen in Abhängigkeit vom Ort der Schädigung Die Großhirnrinde ist funktional spezialisiert, daher sind die unterschiedlichen Wahrnehmungsmodalitäten in unterschiedlichen Bereichen repräsentiert, wobei es innerhalb dieser modalitätsspezifischen Regionen wieder eine zusätzliche funktionale Spezialisierung gibt. 2.1 Visuelle Wahrnehmungsleistungen Die hierfür relevanten Regionen liegen im Okzipitallapen und im hinteren Parietal- und Temporallappen. Schädigungen des striären Kortex und der Sehstrahlung haben Gesichtsfeldstörungen zur Folge (immer kontralateral zu Läsion), Schädigungen entlang der okzipito – temporalen Verarbeitungsroute sind mit Einbußen der Farb-, Objekt- und Psychische Störungen 15 Gesichtswahrnehmung assoziiert, während okzipito – parietale Läsionen zu einer Beeinträchtigung von Leistungen der visuellen Raumwahrnehmung führen. 2.2 Hören Hörstörungen können nach Schädigungen der Hörstrahlung, sowie nach einer Läsion im Bereich des vorderen Temporallappens und auch nach Hirnstamm- und Mittelhirnschädigungen auftreten. Unilaterale Schäden machen sich selten als Defizit bemerkbar, auch gibt es für die meisten Teilleistungen des Hörens keine sicheren Hemisphärenunterschiede (Ausnahme: bei Rechtshändern führt eine linkstemporale Läsion zu einer Beeinträchtigung des Erkennens der Bedeutung von sprachlichen Reizen, während eine rechtstemporale Schädigung die Diskrimination komplexer akustischer Reize beeinträchtigt). 2.3 Tasten Beeinträchtigungen des Tastsinns treten nach Schädigungen der sensiblen Afferenzen, des Thalamus und des somatosensorischen Kortex auf. Dieser enthält eine topographische Repräsentation der Körperoberfläche (Homunkulus), somit können schon kleine Läsionen in dieser Region zu einer sensiblen Störung in einem sehr begrenzten Gebiet führen. 2.4 Riechen und Schmecken Das zentrale olfaktorische System umfasst den bulbus und den tractus olfactorius sowie das Riechhirn mit Teilen der Amygdala, das Verbindungen zum orbifrontalen Kortex und zum Hypothalamus (affektive Komponente) aufweist. Die zentrale Verarbeitung von Psychische Störungen 16 Geschmacksreizen erfolgt über Verbindungen der Geschmacksnerven zum Thalamus und von hier zum gyrus postcentralis im Bereich der somatosensorischen Repräsentation der Zunge. 3. Wahrnehmungsstörungen in Abhängigkeit von der Ätiologie 3.1 Zerebrovaskuläre Erkrankungen Nach zerebrovaskulären Noxen können praktisch alle beschrieben Wahrnehmungsstörungen beobachtet werden. Ausfälle im visuellen System können durch einen Infarkt oder eine Blutung im Versorgungsgebiet der hinteren Hirnarterie, aber auch der temporalen und parietalen Äste der mittleren Arterie beobachtet werden. Die mittlere Hirnarterie ist für die Gebiete, die für Hörwahrnehmung, Sensibilität und Bewegungsempfindung wichtig sind, zuständig. Störungen des Geruchs- und Geschmackssinnes können durch unilaterale Infarkte im Versorgungsgebiet der vorderen Hirnarterie auftreten. 3.2 Traumatische Läsionen Hierbei entstehen Störungen durch Gewebeläsionen nach einem schweren Schädelhirntrauma. Häufig ist dabei der Temporallappen betroffen, was zu Störungen der auditiven Wahrnehmungsleistung führt. Auch Aufmerksamkeitsleistungen sind häufig betroffen, was zu einer sekundären Beeinträchtigung von Wahrnehmungsleistungen führen kann. Oft sind auch Störungen der Geschmacks- und Geruchswahrnehmung durch Verletzungen des Gesichtsschädels zu beobachten. 3.3 Zerebrale Hypoxie Hierbei handelt es sich um einen globalen Sauerstoffmangel des Gehirns. Sehr empfindlich reagiert darauf der Okzipitallappen, bei den daraus resultierenden Störungen handelt es sich meist um eine Kombination von Sehverlusten im zentralen Gesichtsfeld oder den beiden unteren Quadranten, einer hochgradigen Verminderung der Sehschärfe und der räumlichen Kontrastauflösung, dem Verlust visuell-räumlicher Leistungen sowie um visuelle Erkennungsstörungen. Die Farbwahrnehmung bleibt meist erhalten. 3.4 Hirntumore Psychische Störungen 17 Okzipital und temporal gelegene Tumore verursachen Sehstörungen, parietal gelegene verursachen Sensibilitätsstörungen und im Bereich des olfaktorischen Nervs und der Hypophyse können sie Geruchsstörungen verursachen. Tumore im Hirnstamm führen zu Störungen der Geschmackswahrnehmung. Normalerweise verhält sich das Ausmaß der Störung proportional zur Größe des Tumors, eine Ausnahme bilden dabei Tumore im Bereich der Sehnervkreuzung, da sie hier bereits in einem kleinen Stadium Ausfälle verursachen. 3.5 Degenerative Erkrankungen Bei Patienten mit einer vaskulären oder degenerativen Demenz stehen Wahrnehmungsstörungen nicht im Vordergrund, es kann jedoch bei einer Mitbeteiligung der primär – sensorischen kortikalen Areale oder der kortikalen Assoziationsfelder zu Störungen des Erkennens sowie der Orientierung im Raum und am eigenen Körper auftreten. Es gibt aber auch fokale Atrophien vor allem in den hinteren Hirnregionen, die zu entsprechenden visuellen Wahrnehmungsstörungen führen können. Hierbei sind aber im Gegensatz zur globalen Degeneration keine intellektuellen Einbußen zu beobachten. 3.6 Schizophrenie und affektive Störungen Neben diesen strukturellen Schäden können auch Funktionsstörungen im ZNS Wahrnehmungsstörungen auslösen. Bei Patienten mit Störungen von Aufmerksamkeitsfunktionen im Rahmen einer Schädigung zentralnervöser Strukturen sind unweigerlich auch Wahrnehmungsstörungen verbunden, meist in Form von Beeinträchtigungen der Informationsverarbeitungsgeschwindigkeit und -kapazität, der Informationsselektion und der Steuerung und Kontrolle von Wahrnehmungsprozessen. Unter diagnostischen Aspekten sollte daher zwischen primären Wahrnehmungsstörungen und Beeinträchtigung der Wahrnehmung durch Aufmerksamkeitsstörungen unterschieden werden. Bei schizophrenen und affektiven Störungen ist die Beeinträchtigung der Wahrnehmung vorrangig durch die Koppelung an die Aufmerksamkeit bedingt. Ein weitere zu unterscheidende Gruppe ist die Veränderung der Bewertung des Wahrgenommenen. Da beide hier behandelten Patientengruppen veränderte Emotionen und somit eine entsprechend abweichend emotionale Bewertung von Wahrnehmungsinhalten aufweisen, kommt es auch zu einer Verzerrung der Wahrnehmung, was aber nicht als Wahrnehmungsstörung betrachtet werden sollte. Bei schizophrenen Patienten sind Störungen der Informationsselektion, der gleichzeitigen Verarbeitung mehrerer Informationen, visuell – räumlicher Wahrnehmungsprozesse und eine Beeinträchtigung der korrekten Deutung des mimischen Ausdrucks beschrieben worden. Depressive Patienten zeigen eine Erhöhung von Wahrnehmungsschwellen sowie eine verminderte Unterscheidungsfähigkeit der affektiven Komponenten im Gesichtsausdruck. Psychische Störungen 18 3.7 Zur Ätiologie subjektiver Wahrnehmungssymptome Illusionen und Halluzinationen kommen sowohl nach struktureller Schädigung, als auch bei pathophysiologischen Zuständen des ZNS vor. Ihren Entstehungsort dürfte in jenen Hirnstrukturen liegen, die (modalitätsspezifisch) für Verarbeitung und Kodierung zuständig sind. Als Auslöser kommen in Frage: Lokale pathophysiologische Prozesse (z.B.: Tumore, Durchblutungsstörungen,...) Verlust der afferenten Informationszufuhr aufgrund einer Schädigung der peripheren Anteile eines Wahrnehmungssystems ( Phantomschmerzen u.ä.) Verselbstständigung neuronaler Aktivität (Illusionen/Halluzinationen werden von den modalitätsspezifischen Arealen produziert, aufgrund fehlender höher Kontrollprozesse aber als real bewertet) Tinnitus kann viele verschiedene Auslöser haben: degenerative und infektiöse Affektionen des Innenohrs, Stoffwechsel- und Durchblutungsstörungen, Tumore, traumatische Schädigungen im Bereich des Innenohrs oder Hirnstamm und falsche Medikationen. 4. Die Bedeutung von Wahrnehmungsstörungen für Erleben und Verhalten Störungen der Wahrnehmung wirken sich nicht nur innerhalb der gleichen Modalität aus, sonder greifen auch auf andere Leistungsbereiche über, bzw. beeinflussen auch ‚höher gestellte’ komplexe Leistungen. Die Beeinträchtigung kann dabei auf verschiedene Arten stattfinden. Die Verarbeitung und Kodierung von Reizen kann durch nicht korrekte, vollständige und zuverlässige Analyse, Weiterleitung oder Repräsentation gestört werden, ebenso durch eine Modifikation von Information (Illusion) oder einer Produktion einer Wahrnehmung ohne Entsprechung in der Realität. Als Folgen können daraus fehlerhafte Grundlagen für die Steuerung der Verhaltensanteile (verursacht durch die unvollständige Repräsentation der Außenwelt und veränderten oder eingeschränkten Abgleichprozessen mit bisherigen Wahrnehmungserfahrungen), eine Beeinträchtigung der Vorstellung über die Außenwelt oder den eigenen Körper und auch eine direkte Beeinträchtigung des Erlebens des Wahrgenommenen (etwa bei Verlust der affektiven Komponente) resultieren. Wahrnehmungsstörungen sind meist von kognitiven Einbußen begleitet. Psychische Störungen 19 26.3 Intervention 1. Einleitung Zu den Grundprinzipien neuropsychologischer Rehabilitation gehören die Feststellung von betroffenen und erhaltenen Leistungen, die Erfassung von Restleistungen und die Überprüfung der Auswirkungen des Therapieeffekts auf die Reduzierung einer Behinderung im Alltag. Erfolgreiche Therapien zur Behandlung von Wahrnehmungsstörungen gibt es gibt es erst seit jüngerer Zeit, das Hauptaugenmerk lag bei der Entwicklung auf Therapieformen zur Behandlung visueller Wahrnehmungsstörungen, vor allem Gesichtsfeldstörungen. 2. Komponenten der Behandlung von Wahrnehmungsstörungen Übergeordnetes Ziel jeder Behandlung ist die Abnahme der durch eine funktionelle Beeinträchtigung bedingten Behinderung und ihrer Auswirkungen auf das Leben. Daraus geht hervor, dass es nicht nur wichtig ist die Defizite der Wahrnehmung an sich zu erfassen, sondern auch deren Auswirkung als Behinderung. Grundsätzlich gibt es zwei Arten der Reduzierung einer Behinderung: die Verbesserung der betroffenen Leistung selbst (Restitution) oder der Ersatz dieser Leistung durch eine andere Leistung oder ein externes Hilfsmittel (Substitution Kompensation der Folgen eines Gesichtsfeldeinbusses durch vermehrte Kopf- und Augenbewegungen oder Verwendung eines Leselineals bei Problemen mit der visuellen Orientierung). Bei aufmerksamkeitsbedingten Störungen steht der Wiedergewinn von Aufmerksamkeitsleistungen im Vordergrund. 3. Therapeutische Möglichkeiten zur Behandlung von Wahrnehmungsstörungen Überprüfte Behandlungsverfahren stehen derzeit eigentlich nur für zerebrale Sehstörungen zur Verfügung, die Behandlung von Störungen der Sensibilität und der Orientierung am Körper können aber durch Ergotherapie behandelt werden. Bei Störungen des Hörens, Riechens oder Schmeckens bieten bisweilen nur eine ausführliche Beratung und Vermittelung von Copingstrategien an. Für den Tinnitus gibt es zur Zeit noch keine allgemein akzeptierte und gesicherte Therapie, allerdings verschwindet er oft spontan nach einigen Wochen oder Monaten (kann aber bedingt durch Stress oder Übermüdung wieder auftauchen). Es gibt aber einige Therapieansätze, wie etwa die ‚Maskierung’ des Tinnitus (durch z.B. Musik oder speziell durch Tinnitusmasker) oder auch Psychotherapeutische Maßnahmen (Entspannungsübungen, verhaltenstherapeutische Psychische Störungen 20 Elemente,...). Bei Störungen des Geruchssinns sind Beratungen dann besonders wichtig, wenn auch die affektive Komponente betroffen ist, was zu einer Beeinträchtigung im Umgang mit anderen Personen führen kann. Auch Störungen des Geschmackssinns können entsprechende Auswirkungen auf das Leben haben (Essen, Trinken), daher sind auch hier Copingstrategien enorm wichtig (Essenszubereitung,...). Tab.1 Art der Sehstörung Auswirkung Behandlungsmöglichkeit parafovealer Gesichtsfeld- ganzheitliche Worterfassung okulomotorische Verlust beeinträchtigt Kompensation Visuseinbuße normale Druckgröße z.B. Großdruck unzureichend; evtl. auch Buchstabenerkennung erschwert visuelle Orientierungs- Verluster der Orientierung auf störung einer Seite bzw. innerhalb z.B. Leselineal einer Zeile visuelle Agnosie (reine Identifizieren von Buchstaben Alexie) erschwert; ganzheitliches Lesen unterscheidung und -erkennung beeinträchtigt Wiedergewinn der Buchstabenund des ganzheitl. Lesens Tabelle 1 zeigt einige zentrale Sehstörungen, die zu einer Behinderung der Lesefähigkeit führen können und Möglichkeiten zu deren Behandlung. Etwas ausführlicher wird im Buch der Erwerb von Copingstrategien für eine durch einen Gesichtsfeldverlust bedingte Lesestörung beschrieben. Im wesentlichen bestehen diese daraus, dass der Patient seine Aufmerksamkeit und seine Fixation in Abhängigkeit von der Seite des Verlustes steuert. 4. Ausblick Die störungsspezifische Therapie einer Wahrnehmungsstörung setzt immer eine genaue Analyse der zugrunde liegenden Faktoren voraus. Nach wie vor gibt es leider nur wenige wissenschaftlich überprüfte Therapien in diesem Bereich. Mögliche Gründe dafür sind der hohe Aufwand von der Analyse einer Funktionsstörung bis zur Entwicklung und Evaluation einer Therapie, sowie die Schwierigkeit bei der Erstellung eines Versuchsplanes Homogenität der Stichprobe in Hinblick auf Hirnschädigung; zufällige Zuteilung zu ‚behandelt’ oder ‚nicht behandelt’). Dennoch sollte man sich nicht mit unüberprüften, aus persönlichen Erfahrungen abgeleiteten ‚Therapien’ Psychische Störungen 21 zufrieden geben, sondern gerade in die Entwicklung und Evaluierung neuer gesicherter Verfahren investieren. 27. Gedächtnisstörungen (Hackstock) 27.1 Klassifikation und Diagnostik 1. Einleitung: Was ist Gedächtnis? KZG: Kurzzeitgedächtnis LZG: Langzeitgedächtnis Die offensichtlichsten Funktionen des Gedächtnisses sind das gezielte Einspeichern und Abrufen von Informationen, doch setzten diese bereits das Zusammenspiel unterschiedlicher Gedächtnisprozesse und Systeme voraus. Eine längerfristige Speicherung etwa ist nur möglich wenn die Information konsolidiert (physiologischer Vorgang der Festigung eines KZG – Codes durch gezieltes lernen) und dabei vom mengenmäßigen und in der Speicherdauer begrenzten KZG in das LZG übertragen werden kann. Diese klassische Bild der Klassifikation ist zwar nach wie vor gültig, in einigen Punkt aber ergänzungsbedürftig: Die Encodierungssequenz erfolgt in der Reihenfolge Wahrnehmung LGZ KGZ LGZ. Grund dafür ist die Identifizierung von Wahrnehmungsinhalten an Hand von Informationen aus dem LGZ. Die Encodierungsabfolge entspricht keinem linearen Vorgang, sonder vielmehr einer Interaktion zwischen den beteiligten Komponenten. Unserem Bewusstsein nicht zugänglich sind dabei die Vergleichsprozesse/ ‚matching’ Prozesse, mit deren Hilfe Wahrnehmungsinhalte identifiziert werden. Dem Bewusstsein zugänglich sind hingegen die Kontrollprozesse, die in Folge zum Aufbau eines KZG Codes führen. Je mehr Aufmerksamkeit einem Ereignis gewidmet wird, desto komplexer, informationsreicher und vernetzter wird der resultierende KZG Code, und umso langsamer wird er wieder vergessen. Das KZG ist ein multimodales System mit verschiedenen Funktionen ( ‚working’ memory) Die Notwendigkeit neue Information zu erlernen um eine Einspeicherung zu erreichen gilt primär für semantische, nicht aber für episodische Informationen. Diese Unterscheidung ist sehr wichtig, da Amnesie meist das episodische Gedächtnis betreffen. Psychische Störungen 22 Deklaratives (explizites) Gedächtnis = semantisches + episodisches Gedächtnis propositionales Encodierungsformat; nicht deklaratives (implizites) Gedächtnis: motorisch-sensorische Fähigkeiten, konditionierte Verhaltensweisen u.ä.; Die wichtigsten derzeit bekannten neuroanatomische Korrelate des deklarativen Gedächtnisses sind der Hippocampus, anschließende Regionen im medialen Temporallappen und verschiedene Kerngebiete des Thalamus. 2. Klassifikation Unter ‚Gedächtnis’ soll hier nur jenes Speichersystem verstanden werden, in das neue Information eingespeichert und gezielt wieder abgerufen werden kann. Dadurch ausgeschlossen werden das implizite Gedächtnis sowie jene im Gehirn gespeicherten Strukturen, die elementare Encodierungsprozesse ermöglichen. Weitere wichtige Klassifizierungsmerkmale sind die Unterscheidung von Störungen des LZG und KZG bzw. semantischem und episodischem Gedächtnis sowie Störungen in der Aktivierungsausbreitung beim Abrufen von Information aus dem LZG. Auch gibt es sehr spezifische Faktoren die die Störanfälligkeit erhöhen, wichtig sind dabei der Zeitpunkt der Einspeicherung neuer Information, die Art der gemerkten Information und die Art der Gedächtnisprüfung. Somit kann eine erste umfassende Klassifikation über die Definition der Leistungskomponente des Gedächtnisses erreicht werden. 2.1 Leistungskomponenten und ihre Störungen Jede Gedächtnisleistung kann auf drei Komponenten zurückgeführt werden: die Genauigkeit der Einspeicherung, die Effizienz von Suchprozessen und strukturell-funktionale Eigenschaften (z.B. Art der Vernetzung und Aktivierung). Diese Dreiteilung wird auch zur Klassifikation der verschiedenen Testmethoden zur Erfassung der Leistungsfähigkeit des Gedächtnisses beibehalten. Bei einer Herabsetzung der Leistung einer oder mehrerer Komponenten spricht man entweder von Vergessen (bei alltäglichen Phänomenen) oder von Störungen (krankheitsbedingte Einflüsse). Unterschieden werden nun zwei Arten von Störungen und Vergessen: Typ A: geht auf den Verlust gespeicherter Information zurück (degenerative Amnesien sowie unfall- oder cerebro-vaskulär bedingte Amnesien) Typ B: entsteht durch Suchfehler oder dissoziative Prozesse (oft emotions-, schockoder drogenbedingte Hemmungsvorgänge) Psychische Störungen 23 2.2 Wichtige Beispiele für Amnesien des Typs A und B Wichtig ist zunächst die Unterscheidung zwischen retrograden und anterograden Symptomen. Retrograd ist eine Amnesie, wenn sie sich auf den Zeitraum vor dem traumatischen Ereignis bezieht (etwa nach Schädel-Hirn Trauma oder traumatischem Dämmerzustand), anterograd ist sie hingegen, wenn nach dem Ereignis keine neuen Informationen längerfristig eingespeichert werden können (nach bilateralen Läsionen in der hippocampalen Formation, nach chronischen Vergiftungen oder im Rahmen dementieller Erkrankungen). Von einer ‚global transitorischen’ Amnesie spricht man bei plötzlich auftretenden, zumeist nur sehr kurzen amnestischen Episoden, die durch primär anterograde Gedächtnisausfälle gekennzeichnet sind und wahrscheinlich durch eine vorübergehende Mangeldurchblutung des Hippocampus verursacht werden. Störungen des Typs B sind weder auf physische Folgen eines Traumas, noch auf neurologisch fassbare Ursachen oder auf degenerative Prozesse zurückzuführen. Beispiele hierfür wären Amnesien im Rahmen von multiplen Persönlichkeitsstörungen, sowie posthypnotische und hysterische Amnesien, bei denen allen nach Abklingen der Symptome vollständige Amnesie über die vorangegangene (hypnotische bzw. hysterische) Phase herrscht. Da bei dissoziativen Amnesien Vernetzungen zwischen bestimmten Gedächtnisinhalten blockiert oder funktional gestört sind, ist auch klar, dass Assoziationen zwischen diesen Inhalten nicht mehr möglich sind. Von diesem Standpunkt aus gesehen, könnte auch der umstrittene Begriff der Verdrängung eine spezielle Form einer Amnesie des Typs B bezeichnen. 3. Diagnostik Methoden zur Prüfung der Gedächtnisleistung lassen sich im Wesentlichen in drei Gruppen einteilen, die die drei Leistungsdimensionen wiederspiegeln: Wiedererkennungs(Genauigkeit der Speicherung), Reproduktions- (Effizienz von Suchprozessen) und Assoziationstests (Vernetzung). Da uns das Wiedererkennen von Items wesentlich leichter fällt als die Reproduktion, wird hierbei eher die Leistungsfähigkeit von Suchprozessen und -strategien getestet (wobei dies durch Ähnlichkeit zwischen Distraktoren und Target erschwert werden kann). Ein Reproduktionstest kann allerdings auch durch Hilfestellungen (Nennung von Kategorien und Oberbegriffen) erleichtert werden Cued Recall. Assoziationstests sind sehr heterogen, zu ihnen zählen etwa Paarassoziationsaufgaben (lernen von Itempaaren und bei Vorgabe des ersten dann das zweite reproduzieren), semantische Kongruenz- und Entscheidungsaufgaben sowie Tests, die Primingprozesse erfassen. Die wichtigsten diagnostische Verfahren zur Prüfung der Gedächtnisleistung versuchen dabei stets, den Bezug zu wesentlichen Aspekten der gedächtnispsychologischen Psychische Störungen 24 Grundlagenforschung herzustellen, andererseits wurden aber viele Gedächtnistests mehr nach pragmatischen denn theoriegeleiteten Gesichtpunkten konstruiert. In der wechsler memory Scale (WMS) gibt es sowohl episodische, als auch rein semantische Subtests. Auch gibt es Tests zur Prüfung des visuellen und verbalen Gedächtnisses, ebenso wie Tests zur Prüfung von Aspekten des LZG und KZG. Dabei wird bis auf in einem Subtest ausnahmslos auf die Methode der freien Reproduktion zugegriffen. Der Rivermead Behavioral Memory Test (RBMT)ist vor allem zur Untersuchung von Gedächtnisstörungen im Alltag geeignet, dabei kommen Wiedererkennungs-, freie Reproduktions- und Paarassoziationstests zum Einsatz. Zusätzlich zu den hier besprochenen Kriterien ist zu berücksichtigen, ob ein Test für die Normalbevölkerung oder für den klinischen Bereich konzipiert ist. 27.2 Ätiologie/Bedingungsanalyse 1. Einleitung Es stellt sich nun die Frage, ab wann eine Mangelleistung des Gedächtnisses als pathologisch zu bewerten ist, man sollte dabei aber nicht vergessen, dass zwischen Vergessen und einer Gedächtnisstörung nicht bloß ein gradueller Unterschied in der Stärke der Symptome besteht. Wichtige Anhaltspunke zur Unterscheidung liefern Gedächtnistests, ein weiterer wichtiger Aspekt der Beantwortung der Frage ist aber auch die Kenntnis über die Ursache normalen Vergessens. 2. Unterschiedliche Bedeutungen und Ursachen für Vergessen Die verschiedenen Bedeutungen von Vergessen können unter 4 Aspekten zusammengefasst werden: Relevante Information wird nicht rechtzeitig abgerufen (Ursache meist fehlende Konzentration bzw. selektive Aufmerksamkeit) Eine vorübergehende Blockierung gespeicherter Information (Suchfehler) Ein Zustand der Kapazitätsüberschreitung Ein langsamer und gradueller Verlust bereits langfristig gespeicherter Information (was hast du heute vor einer Woche, einem Jahr, 10 Jahren gemacht?) Psychische Störungen 25 Diese Einteilung macht auch die beiden großen Theoriefamilien sichtbar. Zerfallstheorien gehen davon aus, dass Vergessen durch einen autonomen und zeitbedingten Prozess verursacht wird, der den Verlust gespeicherter Information zur Folge hat. Interferenztheorien hingegen sehen die Ursache für Vergessen in Hemmungsprozessen, die das Auffinden oder Einspeichern erschweren oder unterbinden. Bisher konnte trotz vieler Experimente keine der beiden konkurrierenden Theorien bestätigt werden. Das Dilemma liegt dabei darin, dass es kaum möglich ist den endgültigen Verlust von Information zu belegen, da immer eingewendet werden kann, dass das ‚sich-nicht-erinnern’ auf einen Suchfehler zurückführbar ist und die Information zu einem späteren Zeitpunkt wieder abrufbar ist. Ein weiterer interessanter Erklärungsansatz kommt aus der Ecke der Netzwerktheorien, die annehmen, dass mit zunehmenden Vernetzungsgrad die Zerfallsneigung abnimmt. Je differenzierter und integrierter Wissen also ist, umso resistenter ist es gegen vergessen. 3. Die Ursachen von Gedächtnisstörungen Die meisten psychischen Störungen gehen mit Gedächtnisstörungen einher, was aber nicht weiter verwunderlich ist, wenn man bedenkt dass beinahe jeder psychischer Vorgang mit Gedächtnisfunktionen gekoppelt ist (Erkennen von Gesichtern, Aufmerksamkeit, Emotionen,...). Die Beeinträchtigung anderer psychischer Funktionen muss sich also auch immer auf das Gedächtnis auswirken. Die Hauptfrage hier sollte allerdings die nach den Ursachen der ‚klassischen’ Gedächtnisstörungen (Amnesien) bleiben. 3.1 Fallbeispiele zur anterograden Amnesie Parkin definierte eine Amnesie wie folgt: a) Das prämorbide Intelligenzniveau muss erhalten sein b) Die KZG-Spanne darf nicht betroffen sein c) Der anterograde Aspekt der Amnesie muss dominieren d) Eine längerfristige Merkleistung ist primär für nicht episodische Information möglich Diese Definition schließt Mangelerscheinungen des Gedächtnisses auf Grund von Abbauprozessen (Demenzen, Vergiftungen) aus. Patient H.M.: zur Eindämmung einer schweren Epilepsie wurden ihm mediale Teile des Temporallappens (mit hippocampalen Formationen und Mandelkernen) in beiden Hemisphären entfernt. In Folge blieb der IQ zwar praktisch unverändert, aber es stellte sich Psychische Störungen 26 eine starke anterograde Amnesie ein. Die KZG-Spanne blieb zwar unverändert, aber der Patient war nicht mehr im Stande die neue Information ins LZG zu übertragen. 3.2 Der Stellenwert episodischer Information Im Rahmen amnestischer Erkrankungen ist primär die Encodierung kontextueller bzw. episodischer/autobiographischer Information gestört. Bedenkt man, dass jede bewusst wahrgenommene Information immer vor dem Hintergrund ihrer autobiographischen und zeitlich kontextuellen Information erkannt wird, dann zeigt sich, dass episodische Information laufend neu eingespeichert und konsolidiert werden muss. Eine vergleichbare Notwendigkeit gilt für semantische Information nicht. 3.3 Der Unterschied zwischen Erinnern und Wissen und das Fallbeispiel K.C. Der Begriff ‚erinnern’ wird eher in einem episodischen, ‚wissen’ in einem semantischen Kontext verwendet. Tulving konnte zeigen, dass es amnestische Störungen gibt, die selektiv das episodische Gedächtnis betreffen, so wie bei K.C.. Bei einem Motorradunfall erlitt K.C. ausgedehnte Läsionen in beiden Hemisphären und wahrscheinlich anderen Regionen des Gehirns. In Folge dessen blieb das semantische Gedächtnis zwar intakt, er konnte sich allerdings an kein einziges persönliches Ereignis erinnern. Diese Amnesie war dabei sowohl retrograd als auch anterograd. Er verfügt zwar über ein biographisches Wissen, dieses ist aber nicht Ich-bezogen, es gleicht dem eines unbeteiligten Beobachters (er weiß, dass er einen Bruder hat, der unter tragischen Umständen ums leben kam, weiß aber nicht, wann dies geschah). Er weiß etwa auch, dass seine Familie ein Wochenendhaus besitzt, wie man hinkommt, wie es dort ausschaut etc., aber er kann sich an kein Ereignis erinnern, dass sich dort zugetragen hat. 3.4 Amnestische Störungen und die Wechselwirkung zwischen episodischem und semantischem Gedächtnis Einem Patienten mit anterograder Amnesie wird es auch unmöglich sein, einen Wiedererkennungstest zu bestehen. Das was ein Item zu einem Target oder Distraktor macht, ist nur der unterschiedliche Kontext der Darbietung, und somit episodische Information. Bei einer anterograden Amnesie, kann zwar neue Information eingespeichert werden, der Kontext kann aber nicht mehr konsolidiert werden, und somit liegt kein Kriterium zur Unterscheidung zwischen Target und Distraktor vor. Psychische Störungen 27 3.5 Amnestische Störungen und die Bedeutung des expliziten und impliziten Gedächtnisses Untersuchungen mit amnestischen Patienten konnten implizite Gedächtnisleistungen nachweisen, wenn die Merkleistung indirekt und unter Umgehung des expliziten Abrufens episodischer Information geprüft wurde keine Instruktion über Teilnahme an einem Gedächtnistest, Wortergänzungsaufgaben, Identifikationsleistungen unter erschwerten Bedingungen (tachistoskopische Darbietung, unscharfe Items u.ä.). Eine Untersuchung mit einem Wortergänzungstest konnte zeigen, dass amnestische Probanden im Gegensatz zur Kontrollgruppe nicht imstande sind, die Cues für die Wortreproduktion zu nutzen, obwohl sie über eine ebenso gute implizite Gedächtnisleistung verfügen. Eine weitere Untersuchung kam zu den gleichen Ergebnissen. Dabei wurde das implizite Gedächtnis gemessen, indem man zu einem Satz ein Schlüsselwort finden musste, dass ihm einen Sinn verlieh (Der Heuhaufen war wichtig, weil das Tuch riss Fallschirm). Beim ersten Anlauf erzielten die 3 Gruppen (schwer-, leicht amnestisch und gesund) etwa die gleichen Werte (12-13%). Nach einigen Tagen Behaltensintervall erzielten die schwer amnestischen immerhin eine Trefferquote von 50-60% (variierte weder in Abhängigkeit von der Anzahl an Wiederholungen noch von der Länge des Behaltensintervalls), was auf ein durchaus intaktes implizites Gedächtnis hinweist (leicht amnestische –92%, Gesunde 100%). Das explizite Gedächtnis wurde bei dieser Untersuchung durch die Darbietung von Distraktorsätzen bei der zweiten Sitzung erhoben, wobei die schwer amnestischen Patienten auch bei der 5. Darbietung nicht im Stande waren sich explizit an einen Targetsatz zu erinnern (implizit aber sehr wohl, vergleich die Steigerung von 1. auf 2. Sitzung). Somit zeigt sich für schwer amnestische Patienten eine klare Dissoziation zwischen explizitem und implizitem Gedächtnis. Die Ursache dafür könnte darin liegen, dass neue Information zwar bis zu einem gewissen Grad eingespeichert wird, allerdings die episodische Markierung massiv gestört ist, und somit für den Suchprozess keine expliziten Anhaltspunkte vorhanden sind, ob der gesuchte Inhalt tatsächlich im Gedächtnis abgespeichert ist. 4. Gedächtnisstörungen als Ursache für andere psychische Erkrankungen Die Amnesien im Rahmen neurologischer Krankheitsbilder ( Typ A Amnesien) sind meist sehr spezifische Ausfallserscheinungen, die Störung der Encodierung episodischer Information ist dabei das auffallendste Symptom. Den Amnesien vom Typ B liegen aller Wahrscheinlichkeit nach aber andere Ursachen zugrunde. Vergleicht man nun Typ A und Typ B Amnesien, so zeigt sich dass: Psychische Störungen 28 1. Typ A Amnesien durch sehr spezifische und selektive Ausfallserscheinungen charakterisiert sind, während für Typ B Amnesien sehr diffuse und heterogene Ursachen anzunehmen sind 2. Typ A Amnesien haben einen zentralen Stellenwert im Rahmen neurologischer Symptome, während Typ B Amnesien primär im Rahmen psychischer Störungen eine Rolle spielen ( massive Persönlichkeitsstörungen sind primär bei Typ B zu beobachten) Man nimmt nun an, dass die Ursachen dissoziative Amnesien mit Störungen der Aktivierungsausbreitung im Kortex (und damit auch im LZG) zusammenhängen. Um zu verhindern, dass ein Aktivierungsprozess ‚ausufert’, könnten irrelevante Netzwerkteile aktiv gehemmt werden. An Hand der beiden Dimensionen ‚Ausbreitungsgeschwindigkeit eines Aktivierungs- bzw. Suchprozesses’ und ‚Ausmaß von Klassifikationsmerkmale für Störungen des LZG gewonnen. Hemmung’ werden nun Geschwindigkeit der Aktivierungsausbreitung Hemmungsausmaß zu gering normal zu hoch zu hoch massive Per- Perseveration rigides Denken, severation normal verlangsamtes Gedankenabbruch normal Denken zu gering Konfabulation rasche Assoziation Neigung zu Ge- extreme Gedan- dankenflucht kenflucht Empirische Befunde konnten zeigen, dass die Ausprägung der beiden Dimensionen mit der Verfügbarkeit von Transmittern zu tun hat, die in engem Zusammenhang mit psychischen Störungen stehen (z.B.: Dopamin, Gabba und Acetylcholin). 5. Die Ätiologie von Gedächtnisstörungen aus neuropsychologischer Sicht 5.1 Amnesien vom Typ A Für die Symptomatik anterograder Amnesien sind unbestritten bilaterale gleichzeitig auftretende Läsionen in der hippokampalen Formation verantwortlich. Natürlich können auch andere Regionen einen Einfluss auf Gedächtnisstörungen haben, aber vor allem die hippokamkale Region dürfte für die Spezifität der Störungen bei einer anterograden Amnesie verantwortlich sein. Wichtig ist in diesem Zusammenhang die ’hippocampal memory Psychische Störungen 29 indexing’ Theorie, die davon ausgeht, dass die Aktivierung distribuierter kortikaler Module die Grundlage für die Einspeicherung neuer Information ist. Die Darbietung ähnlicher Information führt zu einer Aktivierung ähnlicher Module und erlaubt somit ein (implizites) Urteil über den Bekanntheitsgrad der Info. Für die explizite Beurteilung wird allerdings ein Index benötigt, der für das gezielte Abrufen unumgänglich ist. Die Bereitstellung und Speicherung diese Index ist Aufgabe der hippokampalen Formation, Läsionen des Hippokampus führen demnach zu einer Störung des expliziten Gedächtnisses, da die Indizierung zum Auffinden der gesuchten Information nicht zur Verfügung steht. 5.2 Amnesien vom Typ B Bei Amnesien des Typ B liegen eher diffuse und sehr komplexe neurophysiologische Störungen vor. Dafür spricht die Vermutung, dass das Gleichgewicht zwischen Aktivierung relevanter und Hemmung irrelevanter Information wie ein Filter wirkt, und dass funktional bedingte Verschiebungen dieses Gleichgewichts das Auffinden von Information erschweren. Dies spricht deswegen dafür, da die Aufrechterhaltung der Aktivierung eine bedeutend komplexere Leistung ist als die Indexbildung für neue Information. Die Frage nach der Steuerung von Suchprozessen im Gedächtnis steht in engem Zusammenhang mit der generellen Frage, wie kortikale Aktivierung kontrolliert und gesteuert werden. Longitudinale Strukturen (thalamo-kortikale Verbindungen, retikuläre System, Verbindungen zwischen limbischen System und Kortex), deren Bedeutung in engem Zusammenhang mit Arousal, Aufmerksamkeit und Emotionen stehen, können kortikale Aktivierungsvorgänge massiv beeinflussen. Dissoziative Vorgänge könnten nun also Ausdruck einer Verschiebung des kortikalen Aktivierungsgleichgewicht sein, die durch Einwirkungen longitudinaler Strukturen verursacht wurde. Dies erklärt aber auch, warum Typ B Amnesien mit Persönlichkeitsstörungen zusammenhängen: pathologische Veränderungen von longitudinalen Strukturen führen auch zu einer Beeinträchtigung vitaler Funktionen (Emotionen, Arousal, Aufmerksamkeit). 27.3 Intervention 1. Einleitung Die wichtigsten Impulse zur Entwicklung und Überprüfung effizienter psychologischer Behandlungsmethoden für Lern- und Gedächtnisstörungen kamen in den letzten 20 Jahren aus Psychische Störungen 30 der kognitiven- und Verhaltenspsychologie. Vorerst versuchte man, den Patienten mit Methoden zu helfen, deren gedächtnisfördernde Wirkung bei gesunden Personen bekannt ist. Seit den 80er Jahren versucht man auch Ergebnisse aus der klinischen Forschung über erhaltengebliebene Gedächtniskomponenten amnestischer Patienten therapeutisch zu nutzen. In diesem Kapitel werden nur die psychologischen Interventionsmaßnahmen für Lern- und Gedächtnisstörungen, die durch Hirnschäden bedingt sind, diskutiert. Auch werden nur anterograde und retrograde Amnesien (Typ A; organische Amnesien) behandelt, Typ B Störungen (dissoziative) sind funktionale Fehlleistungen und kommen eher selten vor, daher wird hier nicht näher auf sie eingegangen. Ebenso wird die Behandlung von Gedächtnisstörungen, die im Rahmen anderer psychischer Störungen auftreten, hier nicht näher beschrieben, da sie noch in den Kinderschuhen steckt. 2. Interventionsziele Allgemein wird eine Unterstützung des Vorgangs der Wiederherstellung der ursprünglichen Fähigkeiten erwartet, die ist aber nur in sehr begrenztem Umfang möglich. Daher konzentrierte man sich bis Mitte der 80er auf die Kompensation gestörter Gedächtnisleistungen durch den Einsatz zuvor nicht genutzter Strategien der Informationsverarbeitung. Andere Therapien setzten sich den Erwerb spezifischen Wissens (ohne allgemeine Steigerung der Lern- und Merkfähigkeit) oder einen möglichst störungsfreien Alltagsablauf unter Nutzung aller verfügbaren Ressourcen zum Ziel. Eine zentrale Stellung nehmen dabei therapeutische Veränderungen der Umwelt, Verhaltensmodifikation und der systematische Einsatz externer Gedächtnishilfen ein. Die möglichen alltagsbezogenen Therapieziele variieren in Abhängigkeit vom Schweregrad der Störung und reichen von der Verbesserung basaler Orientierungsleistungen bis hin zur Bewältigung spezifischer beruflicher Anforderungen. Eine Schlüsselvariable für die realistische Zielsetzung ist die Fähigkeit des Patienten zur Einsicht in vorhandene Störungen und zur adäquaten Bewertung ihrer Auswirkungen im Alltag dar, deshalb ist die Verbesserung metakognitiven Wissens ein wichtiges Ziel alltagsorientierter Therapieansätze. Bei der Definition individueller Testziele ist es wichtig, die verfügbaren Ressourcen (kognitives Leistungsbild), sowie Gedächtnisanforderungen und -probleme im täglichen Leben des Patienten zu kennen. 3. Interventionsmethoden 3.1 Klassifikation der Methoden Psychische Störungen 31 Die in der Therapie bei Gedächtnisstörungen nach Hirnschädigung eingesetzten Interventionsmethoden lassen sich grob klassifizieren in: Methoden, die der Reduktion von Anforderungen an das Gedächtnis dienen Methoden, die auf eine Verbesserung von Gedächtniskomponenten abzielen Methoden, mit denen metakognitives Wissen und Aspekte des Problemlösens verbessert werden sollen 3.2 Veränderungen der Umwelt und externe Gedächtnishilfen Man versucht die Gedächtnisanforderungen zu verringern und sie somit dem niedrigeren Leistungsniveau anzupassen. Reduktion der Anforderungen an das Gedächtnis Meidung von Situationen mit zu hohen Anforderungen Veränderungen der Umwelt Einsatz externer Gedächtnishilfen Zu einer optimalen Gestaltung der Umwelt eines Patienten gehört etwa das Aufbewahren von Dingen an festgelegten Orten, das Anbringen von Hinweisschildern sowie das verbale Verhalten anderer Personen gegenüber dem Patienten. Beim Einsatz externer Hilfsmittel unterscheidet man zusätzlich zwischen der Verwendung als kurz- oder längerfristiger externer Informationsspeicher oder als Erinnerungshilfen bei prospektiven Gedächtnisleistungen. Als kurzfristiger Speicher dienen sie bei Störungen des Arbeitsgedächtnisses (Probleme des gleichzeitigen Haltens und Verarbeitens von Information Zwischenschritte festhalten, Information im Überblick behalten), als längerfristiger bei Störungen der Aufnahme, des längerfristigen Behaltens bzw. Abrufens und des Alltagsgedächtnisses (systematische Zusammenstellung berufsrelevanten Wissens oder biographischer Ereignisse). Bei der Verwendung als Erinnerungshilfen ist zu berücksichtigen, dass die Patienten meist nicht nur vergessen, dass sie etwas tun wollten, sondern auch was. Kriterien zur Wirksamkeit externer hilfsmittel sind: Einfach zu handhaben Hoher Grad an Sicherheit (sowohl an Leistungsprofil als auch an spezifische Gedächtnisanforderungen im Alltag angepasst) Sollten ‚aktiv’ (Alarmzeichen einer Uhr) und nicht ‚passiv’ (Notiz auf einem Zettel) sein Erinnerung sollte möglichst unmittelbar vor dem Zeitpunkt erfolgen, zu dem die Handlung geplant ist Hilfe sollte möglichst spezifisch sein Psychische Störungen 32 Vorraussetzung für den Erfolg externer Hilfen ist das Aussuchen geeigneter Maßnahmen und das systematische Training in der Anwendung. Ihre Bedeutung nimmt dabei mit steigendem Schweregrad der Störung zu. Oft fühlt sich der Patient durch solche ‚Prothesen’ aber eher in seiner Genesung behindert, daher ist eine ausführliche Aufklärung (Benutzung behindert Normalisierung der Gedächtnisfunktionen in keinster Weise) des Patienten und eine Akzeptanz dieser Methode von seiner Seite ebenso wichtig für eine erfolgreiche Behandlung. 3.3 Stimulation Zu den im klinischen Alltag üblichen Methoden zählen Gedächtnisfunktionen durch Spiele und einfache Übungsaufgaben. das Training von Verbesserung des Gedächtnisses Verbesserung der Fähigkeit, Informationen aufzunehmen und Abzurufen Stimulation Training Nutzung Erwerb spezifischen neuen Wissens Nutzung impliziter Gedächtnisleistungen systematisches errorless Wiederholen learning von Strategien der Informationsverarbeitung Imaginale Verbale Andere Die Möglichkeit einer Verbesserung des Gedächtnisses muss aber auf Grund vorliegender Strategien Strategien Strategien empirischer Befunde sehr skeptisch beurteilt werden. Neuere Untersuchungen konnten aber auch zeigen, dass ein gezieltes Training prospektiver Gedächtnisleistungen zu einer Verbesserung dieser und retrospektiver Gedächtnisleistungen führen kann. Auch der Zeitpunkt der Stimulation könnte für die Wirksamkeit wichtig sein: in frühen Stadien nach einer Hirnschädigung könnten durch Stimulation Gedächtnisverbesserungen erzielt werden, die über eine spontane Rückbildung hinausgehen. Von einigen Autoren wird auch zusätzlich ein Aufmerksamkeitstraining empfohlen, um die Wirkung zu verbessern bzw. zusätzliche Auslöser für Gedächtnisprobleme zu eliminieren. 3.4 Training von Strategien der Informationsverarbeitung Psychische Störungen 33 Der Versuch, die erhaltenen Kapazitäten gedächtnisgestörter Patienten mit Hilfe von Techniken, die bei gesunden Probanden zu einer Steigerung der Gedächtnisleistung führen, optimal zu nutzen, stellt einen Schwerpunkt traditioneller Therapieforschung dar. Als therapeutischer Bezugsrahmen dienen dabei gedächtnispsychologische Modelle, die die Bedeutung von Verarbeitungsprozessen betonen. Ausgehend von diesen Theorien lässt sich überprüfen, ob ineffiziente Strategien eingesetzt werden, bzw. ob ein optimaler Umgang mit dem Material zu verbesserten Gedächtnisleistungen führt und ob effizientere Strategien erlernt und im Alltag eingesetzt werden können. Angewendet werden diese Strategien hauptsächlich beim Lernen und Erinnern von Einzelinformationen und bi der Verarbeitung von Texten. Da bei amnestischen Patienten die zeitlich-kontextuelle Information nicht automatisch mit eingespeichert wird, was zu Abrufungsprobleme des Erlebten durch fehlende Kontextmarkierung führt, erscheint es sinnvoll, dass die Patienten die für den Abruf benötigte Kontextinformation bewusst mitlernen. Ebenso sollte auf eine möglichst Verknüpfung mit bereits vorhandenem Wissen geachtet werden. Gut erprobt sind verbale Strategien zum Einprägen/Erinnern mehrerer isoliert nebeneinander stehender Information, die manchmal mit visuellen Vorstellungen kombiniert werden: Die Organisation nach klanglichen oder semantischen Gesichtspunkten Ihre Einbindung in Sätze, Reime oder Geschichten Die Verknüpfung zweier Wörter durch einen verbalen Mediator (z.B. ‚Hand’ als Mediator für das zu lernende Paar Uhr – Handschuh) Der Gebrauch von Anfangsbuchstaben und Abkürzungen als Abrufhilfe Es gibt auch weitere Strategien zur Verbesserung der Gedächtnisleistung für Textinformationen, die alle von der PQRST-Technik abgeleitet sind. Dabei verschafft man sich zuerst einen Überblick (Preview), formuliert daraufhin Fragen zum Text (Questions), liest ihn anschließend sorgfältig (Read), wiederholt den Inhalt (State) und überprüft sich anschließend anhand der gestellten Fragen (Test). Es konnte gezeigt werden, dass der positive Effekt nicht durch die bloße längere Bearbeitungszeit bedingt ist, sondern durch das Wiederholen der neuen Information systematisches Wiederholen nach einem optimalen zeitlichen Ablaufplan als zusätzliche Lernhilfe. Ältere Therapiestudien untersuchten den Effekt von bildhaften Vorstellungen auf Lern- und Gedächtnisleistungen. Als Grundlage diente dabei Paivios duale Kodierungstheorie, nach der durch das Training doppelter Abspeicherung (verbal und bildhaft) die Vorzüge bildhafter Repräsentation genutzt werden können. Dies biete zusätzliche Möglichkeiten für den Informationsabruf, wie etwa die Integration mehrerer Einzelinformationen in ein Bild, das sortieren von Einzelinformationen in eine Bilderreihe (‚Loci-Methode’: zu erlernende Informationen werden an genau festgelegten Punkten entlang eines mental repräsentierten bekannten Weges abgelegt) oder die Unterstützung beim Lernen von Namen-Gesicht Assoziationen (Bsp.: Herr Vogel). Es gibt auch Untersuchungen der allgemeinen- und der Psychische Störungen 34 Entwicklungspsychologie zur multiplen Kodierung, die zeigen, dass sich die verbale Gedächtnisleistung gesunder Probanden durch Ausführend einer entsprechenden Handlung während der Encodierungsphase verbessern lässt (gilt wohl auch für amnestische Patienten). Die Ergebnisse der Therapieforschung zeigen, dass (leicht und mittelgradig) amnestische patienteneffektive Strategien der Informationsverarbeitung in der Therapiesituation gewinnbringend einsetzen, auch wenn sie dabei nur selten ein der Norm entsprechendes Niveau erreichen. Unklar ist jedoch ob dieser Gewinn überdauernd ist, ebenso ob die Strategien auch im Alltag angewendet werden. 3.5 Techniken zum Erwerb neuen Wissens Bei schweren Amnesien ist sehr nur schwer möglich, neue Information einzuspeichern oder abzurufen, dennoch können begrenzte Fortschritte durch den Einsatz der in 3.4 beschrieben Techniken oder durch die Nutzung erhalten gebliebener impliziter Gedächtnisleistungen erreicht werden. Eine solche Methode wären etwa die vanishing cues. Dabei werden zunächst von einem zu lernenden Begriff so viele Buchstaben vorgegeben, wie zur Identifikation nötig sind. Anschließend werden diese cues schrittweise reduziert. Diese Methode bewirkt zwar einen stabilen, allerdings auch nur langsamen Wissenszuwachs, auch ist das so erworbene Wissen nur gering flexibel, da es nur unter den Bedingungen der ursprünglichen Lernsituation abrufbar ist. Ein weiteres Problem dabei ist, dass es amnestischen Patienten schwer fällt, beim Lernen auftretende Fehler zu eliminieren, daher sind bei organischen Gedächtnisstörungen Lernprozeduren besser, bei den Fehler vermieden werden (errorless learning). 3.6 Förderung von metakognitivem Wissen und Aspekten des Problemlösens Der Patient soll hierbei kritische Anforderungen seines Alltags erkennen lernen sowie seine individuellen Bewältigungsmöglichkeiten. 4. Schwerpunkte zukünftiger Forschung Unter Experten besteht heute weitgehend Einigkeit darüber, dass am ehesten eine streng auf den Alltag ausgerichtete Therapie Erfolg hat. Allerdings gibt es bisher nur wenig empirische Belege für die Wirksamkeit verschiedener Interventionsmethoden. Auch ist die Entwicklung therapeutischer Standards sowohl methodisch als auch inhaltlich sehr schwierig, da eine Vielzahl relevanter Einflussgrößen beachtet werden muss. Wünschenswert wären auch Studien über das Verhalten amnestischer Patienten in typischen Alltagssituationen, diese Psychische Störungen 35 könnten zusammen mit Erkenntnissen über ätiologie- und lokalisationsspezifische Störungsmuster hilfreich sein bei der Entwicklung verbesserter Bewältigungsstrategien. Bisher wurde hauptsächlich auf die Verbesserung von Gedächtnisleistungen geachtet, in den letzten Jahren fand aber auch die Eliminierung von Störfaktoren größere Beachtung. 32. Schlafstörungen (Jansesberger) 32.1 Klassifikation und Diagnostik 1. Klassifikation In der klinischen Praxis werden Schlafbeschwerden gewöhnlich beschreibend unterteilt in Einschlafstörungen, Schlafunterbrechungen und frühzeitiges Aufwachen am Morgen. Während diese Störungen mit einem Schlafdefizit einhergehen, wird aber auch ihr Gegenteil, der exzessive Schlaf, als Symptom gewertet. In einem umfangreichen Klassifikationssystem, das von der American Sleep Disorders Association in Zusammenarbeit mit Research Societies in Europa, Japan und Lateinamerika herausgegeben wurde (ISCD – The International Classification of Sleep Disorders, 1990) ist das gesamte derzeitige Wissen über alle Formen von Schlafstörungen niedergelegt. Die Taxonomie, die soweit als möglich von pathophysiologischen Kriterien ausgeht, ist in vier Hauptgruppen eingeteilt: Dyssomnien, Parasomnien, Schlafstörungen in Verbindung mit medizinisch/psychiatrischen Erkrankungen und «vorgeschlagene », d.h. noch nicht eindeutig bestimmte Schlafstörungen. Für 88 Arten von Schlafstörungen werden die wesentlichen Merkmale sowie Kriterien der Schwere, der Dauer und der differentialdiagnostischen Abgrenzung beschrieben. Die Einordnung des Beschwerdebilds erfolgt auf drei Achsen, auf denen die schlafbezogene Diagnose, die angewandten diagnostischen Verfahren und andere somatische Erkrankungen aufgeführt werden. Eine vereinfachte Form wurde für das DSM IV ausgearbeitet, man beschränkte sich hier auf subjektive Angaben, physologische Schlafmessungen werden nicht gefordert. Im ICD-10 werden nur die psychogenen Schlafstörungen als eigene Gruppe klassifiziert, übrige Schlafstörungen werden anderen Sektionen zugeordnet, zB.: Schlafapnoe den Atmungserkrankungen. Psychische Störungen 36 Die Hauptgruppen der Schlafstörungen im DSM-IV (ICD-9-CM, ICD-10) Dyssomnien – Primäre Insomnie (307.42; F51.0) – Primäre Hypersomnie (307.44; F51.1) – Narkolepsie (347; G47.4) – Atmungsgebundene Schlafstörung (780.59; G47.3) – Schlafstörung mit Störung des zirkadianen Rhythmus (307.45; F51.2) – nicht näher bezeichnete Dyssomnie (307.47; F51.9) Parasomnien – Schlafstörungen mit Angstträumen (307.47; F51.5) – Pavor nocturnus (307.46; F51.4) – Schlafstörung mit Schlafwandeln (307.46; F51.3) – nicht näher bezeichnete Parasomnien (307.47; F51.8) Schlafstörungen in Zusammenhang mit einer anderen psychischen Störung – Insomnie in Zusammenhang mit einer anderen psychischen Störung (307.42; F51.0) – Hypersomnie in Zusammenhang mit einer anderen psychischen Störung (307.44; F51.1) Andere Schlafstörungen – Schlafstörung aufgrund eines medizinischen Krankheitsfaktors (780.xx; G47.x) – Substanzinduzierte Schlafstörung (–; F1x.8) DSM IV – Diagnostische Kriterien für eine primäre Insomnie (DSM-IV, S. 634) A. Die im Vordergrund stehende Beschwerde besteht in Einschlaf- und Durchschlafschwierigkeiten oder in nicht erholsamem Schlaf seit mindestens einem Monat. B. Die Schlafstörung (oder die damit verbundene Tagesmüdigkeit) verursacht in klinisch bedeutsamer Weise Leiden oder Beeinträchtigungen in sozialen, beruflichen oder anderen wichtigen Funktionsbereichen. C. Das Störungsbild tritt nicht ausschließlich im Verlauf einer Narkolepsie, einer atmungsgebundenen Schlafstörung, einer Schlafstörung mit Störung des Zirkadianen Rhythmus oder einer Parasomnie auf. D. Das Störungsbild tritt nicht ausschließlich im Verlauf einer anderen psychischen Störung auf (z. B. Major Depression, Generalisierte Angststörung, Delir). E. Das Störungsbild geht nicht auf die direkte körperliche Wirkung einer Substanz Psychische Störungen (z.B. Droge, Medikament) oder eines medizinischen Krankheitsfaktors zurück. 2. Diagnostik Die Differenzierung der Klassifikationssysteme macht deutlich, daß die Abklärung von Schlafproblemen eine umfassende multivariate Diagnostik erfordert. Schwerpunkte der klinischen Urteilsbildung sind folgende Fragen: (1) Ist eine Schlafstörung als vorübergehend oder als chronisch zu definieren? (2) Tritt eine Schlafstörung im Kontext von somatischen Symptomen und psychiatrischen Erkrankungen auf oder ist sie als primäre Störung anzusehen? (3) Stellt sich eine Schlafstörung nur im Erleben des Betroffenen dar oder wird sie durch physiologische Messungen bestätigt? Abklärungschritte von Insomnien: 1) Halbstrukturiertes Interview: Emotion, Kognition und Verhalten in bezug auf die Störung und ihre Folgen Schlafanamnese Einstellung zum Schlaf Lebenssituation Analyse von auslösenden und auftrechterhaltenden Bedingungen 2) Schlaftagebuch: Im Bett verbrachte Zeit Einschlaf- und Aufwachzeiten Schlafunterbrechungen Schlafqualität und Erholungsgefühl Medikamente Differenzierung von generalisiertn Aussagen über den Schlaf 3) Messung der Motorik: Kontinuierliche Aufzeichnung der Armbewegung Summierte Werte über jeweils 7,5 min Vergleich von Ruhe/Aktivitätsphasen mit den subjektiven Angaben 37 Psychische Störungen 38 4) Labormessung des Schlafs: EEG, EOG (Augenbewegungen), EMG (Kinnmuskel), Atmung, Puls, 2–3 Labornächte Diagnose von Schlafstruktur und Schlafverlauf bei chronischen, primären und stark belastenden Schlafstörungen 32.2 Ätiologie/Bedingungsanalyse 1. Ein deskriptives Modell zur Einordnung von Schlafstörungen Engel und Knab (1985) haben ein Zwei-Komponenten-Modell vorgeschlagen, das die subjektiven und objektiven Merkmale von Schlafstörungen berücksichtigt. Sie gehen von folgender Annahme aus: «das klinische Bild des chronisch ‹schlechten› Schlafs kommt nur dann zustande, wenn eine somatische Dysregulation des Schlaf-Wach-Rhythmus mit einer erhöhten neurotischen Klagsamkeit zusammenfällt» Es wird eine dynamische Wechselwirkung zwischen den beiden Komponenten angenommen. Erweiterung des Modells: Auf der psychichen Dimension kann man auch Defizite in der Stressver-abeitung hinzunehmen, diese müsse nicht immer neurotischer Natur sein. 2. Auslösende Bedingungen von Schlafstörungen 2.1 Biologische Bedingungen Im Lauf der Entwicklung gibt es Phasen, in denen sich der Schlaf-Wach-Rhytmus natürlich verändert. Es kann zu Anpassungsschwierigkeiten kommen und so wird auch die Anfälligkeit für Schlafstörungen in diesen Phasen erhöht. Frühe Kindheit Psychische Störungen Adoleszenz Höheres Alter 39 Jedoch werden Schlafstörungen in diesen natürlichen Entwicklungsphasen kaum chronisch. Bleiben Schlafstörungen zB. von Kindheit an bestehen sind sie oft auf leichte neurologische Schädigungen zurückzuführen, also organische Ursache. Neben diesen entwicklungsbedingten Grundlagen von Insomnien können auch konstitutionelle Faktoren guten Schlaf beeinträchtigen, zb. ein erhöhtes physiologisches Aktivierungsniveau. 2.2 Psychodynamische Bedingungen Hoffmann (1975) hat in Anlehnung an die Strukturtheorie von Freud ein ätiologisches Modell für Insomnien vorgeschlagen. Er unterscheidet chronische neurotische Schlafstörungen mit internalisierten und mit nach außen gerichteten Konflikten Es ist weiterhin eine bekannte Tatsache, daß belastende Lebensereignisse Schlafstörungen hervorrufen können. Die überwiegende Mehrzahl chronisch schlafgestörter Patienten führt die Beschwerden auf ihre Lebenssituation zurück, wobei persönliche Probleme am häufigsten genannt werden. Hier spielen vor allem altersspezifische psychosoziale Konflikte eine Rolle ( Erikson’s Entwicklungsmodell). Eine Unterstützung der Konflikthypothese wird in den zahlreichen Untersuchungen gesehen, die einen Zusammenhang zwischen Schlafstörungen und in Persönlichkeitstests gemessenen Neurotizismuswerten nachgewiesen haben, dies ist jedoch kein spezifischer Indikator (auch bei anderen psychischen Störungen). Schlafgestörte Patienten zeichnen sich vor allem durch besonders hohe Werte auf der Skala «Psychasthenie», die ängstliches Grübeln und Anspannung anzeigt, aus. 2.3 Kognitive und verhaltensorientierte Bedingungen Man geht davon aus, dass eine im Umfeld des Schlafes stattfindende grüblerische Gedankentätigkeit schalfhindernd wirkt, besonders die Fixierung der Gedanken auf den ausbleibenden Schlaf wirkt problemverstärkend überbesorgte Einstellung zum Schlaf Psychische Störungen 40 Befragungen haben gezeigt, dass mehr als die Hälfte der schlafgestörten Befragten störende Gedankenabläufe angeben. Jeder Dritte erlebt kognitive als auch körperliche Aktivierung, 5 % verspüren nur körperliche Anspannung. Erklärung aufgrund eines operanten Lernprinzip (Bootzin & Nicassio 1978): Wenn sich in der Schlafsituation schlafinkompatible, aktivierende Gewohnheiten einschleifen, wie z.B. Fernsehen, Essen im Bett, verliert die Umwelt ihre schlaffördernde Funktion. Untersuchungen haben dies widerlegt, gute Schläfer haben in Vergleich zu schlechten Schläfern, häufiger schlaf-inkompatible Verhaltensweisen. Befunde weisen darauf hin, dass die subjektive Bewertung von Stress und ein Defizit an Bewältigungsstrategien wesentlicher sind. Untersuchungen des Tagesverhalten von schlafgestörten vs. normaler Schläfer haben gezeigt, dass schlächte Schläfer eine geringere Tagesaktivität aufweisen, sie sich in ihren Gedanken mehr mit sich selbst oder unpersönlichen Dingen beschäftigen, und sie ihre Stimmung häufiger als ruhig, entspannt und unbeteiligt einstuften. 3. Aufrechterhaltende Bedingungen von Schlaftstörungen Schlafstörungen gelten vor allem in den Gruppen der affektiven Störungen und der Angstsyndrome als wichtiges Symtom. Die experimentelle Schlafforschung hat vor allem den Schlaf bei der Major Depression untersucht, wobei sich gestörter Schlaf bei depressiven Patienten in folgenden Merkmalen äußerte: - Einschlaf- und Durchschlafstörungen mit zu frühem Erwachen - Verminderung des Tiefschlafts, vor allem im ersten Zyklus - Verkürzung der ersten Nicht-REM Periode, vorzeitiges Einsetzen des ersten REM - Gleichmäßigere Verteilung des REM-Schlafs innerhalb des gesamten Schlafs Diese Merkmale sind auch bei anderen psychischen Störungen (Angstst., Schizophrenie), bei Gesunden im Alter und bei Jungen, die tagsüber inaktiv bleiben beobachtbar. Ein totaler oder partieller Schlafentzug hat einen antidepressiven Effekt. Es zeigte sich, dass bei 60 % der Patienten, die eine Nacht lang wachgehalten wurden, eine deutliche Besserung der depressiven Symptome eintrat, diese hielt jedoch bestenfalls nur einige Tage an. Eine antidepressive Wirkung wurde außerdem nach Schlafentzug der 2. Nachthälfte oder selektivem REM-Schlafentzug nachgewiesen. 4. Gestörter Schlaf als Bedingung für andere psychische Störungen Psychische Störungen 41 4.1 Das Zwei-Prozess-Modell der Schlafregulation (Borbély, 1987) Es werden 2 biologische Prozesse die den Schlaf regulieren angenommen. Prozess S bestimmt die Schlafbereitschaft und die Schlafintensität in Abhängigkeit von dem Schlaf-WachRhytmus (steigt im Wachsein, fällt im Schlaf) und wird durch die langsamen EEG-Wellen operationalisiert. Prozess C wird durch die übergreifende individuelle zirkadiane Tagesperiodik bestimmt. Schlafprozesse S und C bei einer gesunden Kontrollperson (gestrichelte Kurve) und einem depressiven Patienten (durchgezogene Kurve). Links ist ein gewöhnlicher Schlaf-Wach-Zyklus eingezeichnet, rechts der Verlauf bei Schlafdeprivation. Die Schlaf-perioden des depressiven Patienten sind schraffiert. Die These dieses Modells lautet, dass bei einer depressiven Erkankung der Prozess S, d. h. die Schlaffähigkeit nicht genügend ausgebildet ist und dass diese Beeinträchtigung depressives Befinden bewirkt. Da sich Prozess S am Tag nicht genug aufbaut, ist der nachfolgende Schlaf in seiner Qualität und Intensität gestört, bei Schlafdeprivation wird Prozess S gestärkt. 4.2 Die chronobiologische „Phase-advance“ Hypothese Ausgangspunkt sind die zirkadianen Rhythmen die von der inneren, biologischen Uhr gesteuert werden. Störungen der gewohnten Schlaf-Wach-Rhythmen (zB. durch Schichtarbeit,..) führen zu einer Desynchronisation. Diese kann zu psychophysiologischen Beschwerden führen. Ein bekanntes Merkmal depressiver Erkrankungen sind die Tagesschwankungen im Befinden, die auf einen Einfluß zirkadianer Faktoren verweisen. Die «Phase-advance Hypothese» geht davon aus, daß der Schlaf von zwei zirkadianen Oszillatoren reguliert wird. Der eine, stärkere Oszillator kontrolliert den REM-Schlaf, die Körpertemperatur und die Cortisolausschüttung, der andere den Schlaf-Wachzyklus. In der depressiven Erkrankung findet eine Phasenverschiebung statt, wobei der REM-Schlaf Oszillator vorverschoben ist (normabweichenden REMSchlafmerkmale). Wehr und Wirz-Justice, 1981, haben gezeigt, daß durch Vorverlegen der Schlafzeit um 6 Stunden depressive Symptome gebessert werden konnten. Sie nehmen an, daß durch die Schlafzeitverschiebung die beiden Oszillatoren wieder synchronisiert werden. Sie vermuten auch, daß im zirkadianen System die frühen Morgenstunden eine kritische Phase darstellen, die depressive Symptome verstärkt, wenn zu dieser Zeit geschlafen wird. Psychische Störungen 42 Durch Schlafdeprivation in der zweiten Nachthälfte sowie durch die Vorverlegung des Schlafs kann ein solch «depressogener» Einfluß umgangen werden. 32.3 Intervention 1. Einleitung Aus einer schweizer Untersuchung ging hervor, dass 45,6 % nichts gegen ihre Schlafprobleme unternehmen, wird fachliche Hilfe gesucht dann meist bei einem Arzt (jeder vierte nimmt rezeptphlichtige Medikamente). 11 % versuchen sich selbst mit frei erhältlichen Medikamenten zu helfen, 18 % setzen auf Hausmittel und 8 % versuchen ihre Lebensweise zu ändern. Man unterscheidet zwischen Symtomorientierter I. und Persönlichkeitsorientierter I. - Medikamente - Entspannungsverfahren - psychodynamisch orientiert - kognitiv/verhaltensorientiert - Stimulus- Bettzeitkontrolle - Paradoxe Intention 2. Medikamente Bei Schlafmitteln besteht immer die Gefahr der Überdosierung und einer psychischen Abhängigkeit. Nebenwirkungen können sich in Veränderungen der Schlafstruktur, Verwirrtheitszuständen und durch Benommenheit am nächsten Tag zeigen. Nach Absetzen des Medikaments kommt es außerdem oft zu einer verstärkten Insomnie. 3. Entspannungsverfahren zB.: Progressive Entspannung, Autogenes Training, Hypnose, Meditation, Biofeedback... Entspannungsmethoden können Einschlafstörungen erheblich verbessern Die progressive Relaxion hat gegenüber einfachen Entspannungen mehrfach bessere Ergebnisse gezeigt Psychische Störungen 43 Es ist nicht nachgewiesen, dass Besserung mit messbarer Reduktion körperlicher Anspannung verbunden ist. Wichtiger Faktor ist aber, dass durch Aufmerksamkeitsverschiebung das Grübeln über die Schlafstörung unterbrochen wird Ängstliche und angespannte Personen profitieren am meisten von Entspannungsverfahren 4. Stimulus- und Bettzeitkontrolle Stimuluskontrolle von Schlafstörungen (Bootzin, 1980) – Gehen Sie nur zu Bett, wenn Sie müde sind – Benützen Sie das Bett nur zum Schlafen, d. h. nicht zum Lesen, Trinken, Rauchen, Fernsehen (Sex ausgenommen) – Wenn Sie nach 10 Minuten noch wach sind, stehen Sie auf und gehen Sie in ein anderes Zimmer. Gehen Sie erst wieder ins Bett, wenn Sie sich müde fühlen – Wenn Sie dann immer noch nicht einschlafen können, wiederholen Sie den vorhergehenden Schritt – Stehen Sie jeden Morgen zur gleichen Zeit auf – Schlafen Sie nicht tagsüber Die Verhaltensregeln haben einerseits das Ziel, schlafinkompatible Gewohnheiten und Gedanken zu unterbinden, andererseits die zeitliche Abfolge des Schlaf-Wach-Rhythmus zu festigen. Das Stimulus-Kontrollprogramm ist bei der Behandlung von Einschlafstörungen erfolgreich eingesetzt worden. Es gibt jedoch Stimmen, die meinen, das die Unterbrechung des grüblerischen Denkens den Effekt ausübt und nicht die im Bett ausgeführten Aktivitäten, auch auf grund des mehrfachen Aufstehens eine Schlafdeprivation erreicht, die den nachfolgenden Schlaf verbessert. Bettzeitkontrolle (Spielman et al., 1987) Die These lautet, dass vor allem die schlaflos im Bett verbrachte Zeit das Beschwerdebild aufrechterhält. Bei Probanden wurde jeweils die subjektiv erlebte Schlafdauer berücksichtigt. Verbringt ein Proband ca. 8 h im Bett, kann aber nur 5 h davon schlafen, wird seine Bettzeit solange auf 5 h reduziert bis er 5 Nächte lang durchschnittlich 90 % der Zeit schlafen konnte. Dann wird die Bettzeit um 15 min verlängert bis wirder 90 % geschlafen wurde usw. Die Schlafeffizient konnte deutlich verbessert werden (auch noch 9 Mon. Später), die Schlafdauer stieg jedoch nur geringfügig. Es ist jedoch schwierig Patienten zu dieser Maßnahme zu motivieren. Psychische Störungen 44 5. Paradoxe Intention entwickelt von V.E. Frankl im Rahmen seiner Logotherapie (Psychogott ) Es handelt sich um eine Selbstkontrolltechnik, bei der das Symtom explizit verschrieben wird und ganz gut wirkt. Es liegt der Gedanke zugrunde, dass der Leistungsdruck „Einschlaften zu wollen“ sekundäre Angst hervorruft, die das Symtom verstärkt. Die paradoxe Intention lenkt direkt von symptombezogenen Gedanken ab. Diese Wirkung kann aber ebenso mit indirekteren Instruktionen erreicht werden. Woolfolk und McNulty (1983) konnten zeigen, daß die Aktivierung neutraler oder angenehmer Vorstellungen ohne zusätzliche Entspannung Einschlafstörungen verbessert. Ein solches Imaginationstraining hat sich auch für die Besserung von Durchschlafstörungen bewährt 6. Psychodynamisch orientierte Intervention Man geht davon aus, dass nach einer Verarbeitung der psychischen Konflikte auch das sekundäre Symtom der Schlafstörung verschwindet. Jedoch hat man das Problem, dass auch wenn den Schlafstörungen ein Konflikt zu grunde liegt (zB. massive Alpträume,..), sind die Patienten sehr symtomorientiert, d. h. sie wollen das die Schlafstörung behandelt wird, und sie sind nicht motiviert ihre psychische Situation aufzudecken. Deshalb bedarf es eines sehr aktiven Angehen der Konflikte, um dem Patienten den Zusammenhang zwischen Symtom und Konflikt bewusst zu machen. Wirksamkeitsstudien liegen nicht vor. 7. Kognitiv-verhaltensorientierte Interventionen Ein Beispiel für eine Verhaltenstherapie ist das Breitbandprogramm von Hohenberger und Schindler (1984). Das Progamm besteht aus 11 halbstandardisierten Sitzungen. Aufgrund der Erkenntnis, daß Wachen und Schlaf in einer engen Wechselwirkung stehen, sollen nicht nur das Schlafverhalten und Einstellung zum Schlaf, sondern auch der Lebensstil des Klienten, insbesondere der Umgang mit Belastungssituationen verändert werden. Gegenüber einer Wartegruppe verbesserten sich bei den behandelten Klienten Einschlafzeit, Schlafdauer und Schlafgewohnheiten, nicht aber die nächtlichen Wachzeiten und die Einstellung zum Schlaf. In den sekundären Zielvariablen veränderten sich nicht das Tagesbefinden und das Ausmaß der Belastung, wohl aber in positiver Richtung der Umgang mit Belastung und Depressivität. Psychische Störungen 45 8. Abschließende Bemerkung Die Wirksamkeitsstudien in diesem Bereich sind generell qualitativ nicht sehr hochwertig. Eine Meta-Analyse von 59 Studien ergab, dass die Erfolgsquote bei der Besserung von sujektiv eingeschätzer Einschlaflatenzen, nächtlicher Wachzeit und Schlafdauer zwischen 26 und 66 % beträgt. Bettzeitkontrolle und Biofeedback schnitten am besten ab. Schlafstörungen können auf vielfältige Ursachen zurückgehen. Misserfolge bei der Behandlung werden in erster Linie auf schlechte Differentialdiagnosen zurückgeführt, bei denen nicht klientenspezifisch gearbeitet wird. 33. Essstörungen (Fellner) 33.1 Klassifikation und Diagnostik 1. Einleitung Laut DSM – IV 3 Kategorien von Essstörungen im Erwachsenenalter: (1) Anorexia Nervosa (2) Bulimia Nervosa (3) Nicht näher bezeichnete Restkategorien 2. Symptomatik und Klassifikation 2.1 Anorexia Nervosa 2.1.2 Diagnostische Kriterien für Anorexia Nervosa im DSM IV (1) Weigerung das Minimum, des für Alter und Körpergewicht, normalen Körpergewichtes zu halten (2) Trotz Untergewicht besteht eine ausgeprägte Angst vor einer Gewichtszunahme (3) Störung in der Wahrnehmung der eigenen Figur und Körpergewichts. Psychische Störungen 46 (4) Übertriebener Einfluss der Figur oder des Körpergewichts auf die Selbstbewertung (5) Ausbleiben von mindestens 3 aufeinander folgenden Menstruationszyklen Ab einem Body Mass Index unter 17.5 gilt man als untergewichtig. Unterscheidung in: a) Restriktiver Typus Während der aktuellen Episode der Anorexia Nervosa keine regelmäßigen „Fressanfälle“ oder Purging – Verhalten. b) Binge – Eating/Purging – Typus Während der aktuellen Episode der Anorexia Nervosa regelmäßige „Fressanfälle“ und Purging – Verhalten (z.B.: Selbstinduziertes Erbrechen oder Missbrauch von Erbrech – oder Abführmittel). 2.1.3 Diagnose im ICD – 10 weitgehende Übereinstimmung mit dem DSM – IV Weiteres Diagnosekriterium: Entwicklungsverzögerungen, wenn die Anorexia Nervosa vor der Pubertät auftritt ≠ Unterscheidung in restriktiven und Bige eating/ Purging Typus Es gibt Hinweise darauf, dass sinnvoll ist, zwischen dem restriktiven und Binge – eating/Purging Typus zu unterscheiden; So kommen z.B. Verhaltensweisen mit eingeschränkter Impulskontrolle öfter beim Binge – eating/Purging Typus als beim restriktiven Typus vor. 2.1.4 Differentialdiagnose bei Anorexia Nervosa Von der Anorexia Nervosa sind a) körperliche Ursachen des Gewichtsverlustes (z.B.: Tumor, Magendarmerkrankungen) b) Gewichtsverlust im Zusammenhang mit psychischen Störungen abzugrenzen, weil die typischen Körperschemastörungen und Ängste vor einer Gewichtszunahme fehlen. Psychische Störungen 47 Auch bei der Schizophrenie können bizarre Essgewohnheiten vorkommen, aber die zentralen Merkmale der Schizophrenie sind bei der Anorexia Nervosa nicht gegeben. 2.1.5 Medizinische Folgeprobleme der Anorexia Nervosa (1) Hormonelle und Blutbildveränderungen (2) Störung des Elektrolythaushaltes (bei Binge – eating/Purging Typus) (3) Aufgrund des geringen Körperfettanteils wird zuwenig Östrogen gebildet, was zu Osteoporose führen kann Steckbrief Anorexia Nervosa: Betroffene haben eine krankhafte Angst vor einer Gewichtszunahme, obwohl sie untergewichtig sind Typisch sind Körperschemastörungen Streben danach extrem dünn zu sein Keine Krankheitseinsicht biologische Veränderungen aufgrund der Unter- und Mangelernährung 2.2 Bulimia Nervosa 2.2.1 Diagnostische Kriterien für Bulimia Nervosa nach DSM – IV (1) Wiederholte Episoden von „Fressattacken“. Eine „Fressattacken“ – Episode ist durch folgende Merkmale gekennzeichnet: a) In einem bestimmten Zeitraum wird eine Nahrungsmenge verzehrt, die erheblich größer ist, als die Menge die Menschen in diesem Zeitraum und unter diesen Bedingungen verzehren würden. b) Patient hat während dieser Episoden subjektiv keine Kontrolle über das Essverhalten. (2) Wiederholte Anwendung von unangemessenen, der Gewichtszunahme entgegensteuernden Maßnahmen (Fasten, Erbrechen, übermäßiger Sport) (3) „Fressattacken“ und das unangemessene Kompensationsverhalten kommt 3 Monate lang, mindestens 2x die Woche vor Psychische Störungen 48 (4) Die Störung tritt nicht ausschließlich im Verlauf der Anorexia Nervosa auf (5) Figur und Körperbewertung Selbstbewertung haben einen übermäßigen Einfluss auf die Unterscheidung in: a) Purging – Typus Während der aktuellen Episode der Bulimia Nervosa wird regelmäßiges Erbrechen oder Missbrauch von Laxantien oder Klistiere betrieben b) Nicht - Purging – Typus Während der aktuellen Episode der Bulimia Nervosa andere unangemessene gegensteuernde Maßnahmen ergriffen (Fasten, übermäßiger Sport etc.). Kein regelmäßiges Erbrechen oder Missbrauch von Laxantien oder Klistiere. Bulimiker des Purging – Typus Sind jünger Haben ein geringeres Körpergewicht Zeigen mehr psychopathologische Auffälligkeiten Als der Nicht - Purging – Typus. 2.2.2 Diagnose im ICD – 10 weitgehende Übereinstimmung mit dem DSM – IV Kontrollverlust ist kein diagnostisches Kriterium für Bulimia Nervosa Keine operationalen Kriterien (Zeitdauer, Häufigkeit) Keine Unterscheidung in Purging – Typus und Nicht - Purging – Typus 2.2.3 Differentialdiagnose der Bulimia Nervosa Bulimia Nervosa grenzt sich durch die spezifische dysfunktionale Einstellung gegenüber der Figur und Gewicht bezüglich a) anderen psychischen Störungen (Major depression und Schizophrenie) b) und bestimmten neurologischen Erkrankungen (Tumore des ZNS etc.) bei denen ebenfalls ungewöhnliche Eßgewohnheiten bis hin zu Essanfällen vorkommen, ab Psychische Störungen 49 2.2.4 Medizinische Folgeprobleme der Bulimia Nervosa Durch das Erbrechen sinkt der Kaliumspiegel Chronische Veränderung des Säure – Basen Haushaltes Herzrhythmusstörungen Herzstillstand und chronisches Nierenversagen 2.3 Binge – Eating – Störung 2.3.1 Forschungskriterien für die Binge – Eating – Störung nach DSM – IV Wiederholte Essanfälle mit dem Erleben von Kontrollverlust a) b) c) d) e) Essanfälle erfüllt mindestens drei der folgenden Kriterien: wesentlich schnelleres Essen als normal es wird bis zu einem unangenehmen Sättigungsgefühl gegessen es werden ohne Hungergefühl große Nahrungsmengen gegessen allein essen aufgrund von Verlegenheits – und Schamgefühlen aufgrund der Essanfälle erleben die Betroffenen Ekelgefühl, Depressionen oder ein schlechtes Gewissen Aufgrund der Essanfälle ausgeprägter Leidensdruck Essanfälle treten seit 6 Monaten mindestens 2x die Woche auf Auf die Essanfälle folgen nicht regelmäßig kompensatorische Maßnahmen zur Gewichtskontrolle und die Essanfälle treten nicht ausschließlich während einer Anorexie oder Bulimia Nervosa auf. Bei „Binge – Eating“ – Störungen leidet die Person an wiederkehrenden Essanfällen, wobei die übrigen Kriterien der Bulimia Nervosa nicht erfüllt werden. Aufgrund fehlender empirischer Befunde wird „Binge – Eating“ unter den „nicht näher bezeichnete Essstörungen“ eingeordnet. Gehäuftes Auftreten der „Binge – Eating“ – Störung bei: Personen die an Gewichtreduktionsprogrammen teilnahmen/teilnehmen Psychische Störungen 50 Hinweise das die „Binge – Eating“ – Störung mit der Stärke des Übergewichts bei Personen korreliert (je höher das Übergewicht, desto häufiger die „Binge – Eating“ – Störung) Komorbidität mit Depression, Angststörungen und Persönlichkeits-störungen 3. Diagnostik 3.1 Eating Disorder Inventory (EDI) Zur Erfassung der psychologischen Merkmale von Essstörungen wird häufig das Eating Disorder Inventory (EDI) verwendet. Das EDI hat sich in gruppenbezogenen Anwendungen bewährt. Subskalen des Fragebogens Eating Disorder Inventory (EDI) Sub - Skalen Itembeispiele Streben nach Dünnsein „Ich denke über Diäten nach“ Bulimische Symptome „Ich beschäftige mich gedanklich mit Essanfällen“ Unzufriedenheit mit der Figur Ineffektivität Angst vor dem Erwachsenwerden Perfektionismus Zwischenmenschliches Misstrauen Interozeption „ Ich empfinde meinen Bauch zu dick“ „Ich fühle mich unfähig als Mensch“ „Ich wünschte ich wäre jünger“ „Ich hasse es nicht der Beste zu sein“ „Ich habe Schwierigkeiten anderen meine Gefühle zu zeigen“ Ich kann meine Gefühle klar unterscheiden“ Als Interviewleitfaden zur Diagnose der Anorexia und Bulimia Nervosa ist die Disorder Examination (EDE) verwendbar. differenziert zwischen objektiven und subjektiven Essanfällen erfasst welche Methoden der Patient zur Gewichtskontrolle einsetzt. erfasst das Ausmaß an gezügelten Essverhalten (restrained eating), erfasst Einstellungen und Gefühle gegenüber der Figur und Essen 3.1 Diagnostische Verfahren Eating Psychische Störungen Bezeichnung des Verfahrens Eating Disorder Inventory (EDI) 51 Kurzbeschreibung des Verfahrens 64 Items; 8 Skalen Fragebogen zum Figurbewusstsein (FFB) 36 Items; negative Kognitionen und Gefühle im Umgang mit der eigenen Figur Dutch Eating Behavior Questionnaire (DEBQ) Extern bestimmtes „gezügeltes“ Essverhalten und gefühls-induziertes Essverhalten Fragebogen zum Essverhalten (FEV) 74 Items; „gezügeltes“ Essverhalten, Störbarkeit des Essverhaltens, erlebte Hunger-gefühle, flexible und rigide Kontrolle des Ess-verhalten Eating Disorder Examination (EDE) Interviewleitfaden zur Diagnosestellung der Anorexia und Bulimia Nervosa Marburger Essanfallstagebuch Tagebuch zur Erfassung Ereignissen, Stimmungen Gedanken, die den vorausgehen bzw. folgen Marburger Ernährungstagebuch von und Essanfällen Tagebuch zur Erfassung der täglich gegessenen Nahrung, der erlebten Ängste vor Gewichtszunahme und der eingesetzten kompensatorischen Maßnahmen 33.2 Ätiologie/Bedingungsanalyse 1. Einleitung: Epidemiologische Befunde bevorzugt in Industrieländern (Anorexia nervosa bei Frauen und Mädchen: 0.4 und 1%) (Bulimia Nervosa bei Frauen und Mädchen: 0.9 – 4%) in höheren sozioökonomischen Schichten Anorexia und Bulimia Nervosa treten meist bei Frauen auf Psychische Störungen 52 („Binge – Eating“ – Störungen treten 1.5 mal öfter bei Frauen als bei Männern auf) Interessanter Aspekt: Einwanderer, in deren Ländern Essstörungen selten sind, passen sich in der Auftretenshäufigkeit an das Einwanderungsland an! Soziokulturelle und/oder behavoriale Faktoren spielen also bei der Ausbildung von Essstörungen eine Rolle. Meist treten die Essstörungen im Jugend – oder jungen Erwachsenenalter auf, jedoch selten vor der Pubertät. 2. Genetische Prädisposition Schwestern bzw. Angehörige ersten Grades von Anorexia nervosa Patienten haben ein erhöhtes Risiko an einer Essstörung zu erkranken. Konkordanz Eineiige Zwillinge zu Zweieiigen Zwillingen 56-68% : 7-8% Bezüglich Eineiigen Zwillingen: sie haben eine ähnlichere Umwelt als zweieiige Zwillinge! Vermutlich prädisponieren genetische Faktoren nicht direkt für eine bestimmte Essstörung, sind aber verantwortlich für gewisse körperliche Bedingungen (geringer Energieverbrauch, füllige Figur), die unter speziellen soziokulturellen Bedingungen (gesellschaftlich induziertes Schlankheitsideal – den Modezaren sei Dank), das Risiko für Essstörungen erhöhen. 3. Physiologische und behaviorale Faktoren Essstörungen treten meist erstmals nach einer längeren Fastenzeit oder einer Phase des Diäthaltens auf. Einer Längsschnittstudie zufolge haben adoleszente Mädchen, die eine Diät machen, ein vielfach höheres Risiko als adoleszente Mädchen, die keine Diät machen. erhöhte Prävalenz von Essstörungen bei Berufsgruppen und Sportdisziplinen, bei denen Figur und Gewicht von zentraler Bedeutung sind Diätverhalten kann Essanfälle mitbedingen 3.1. Personen mit „gezügelten Essstil“ (restrained eaters) Psychische Störungen 53 Experimentelle Untersuchungen bei Frauen mit „gezügelten Essstil“ konnten zeigen, dass unter einer Reihe von Bedingungen, die kognitive Kontrolle über das Essen verloren gehen kann. Besonders bei Vorab – Mahlzeiten Geruch oder Anblick von Speisen Stressbelastungen Einfluss positiver oder negativer Stimmungen kann es zu einer Enthemmung des Essverhaltens kommen. Interessant: Beim „Binge – Eating/Purging“ Typus und der Bulimia Nervosa geht die Kontrolle über das Essverhalten bei den gleichen Bedingungen verloren! 3.2 Physiologische Aktivierungen Beim Geruch und Anblick von Essen antwortet der Mensch mit antizipatorischen Reaktionen (cephalic phase responses), wie: Speichelfluss Insulinanstiege, mit anschließenden Abfall des Blutzuckers Vermehrte Magenmotilität etc. um sich so die Aufnahme der Nahrung vorzubereiten. Im Prinzip wäre es plausibel, dass diese antizipatorischen Reaktionen bei nahrungsdeprivierten Personen stärker ausgeprägt sein müssten, da ja der Energieverbrauch kompensiert werden müsste. ABER: Patientinnen mit Anorexia Nervosa (Restriktiver Typus) , die eine strenge Diät einhielten und dementsprechend nahrungsdepriviert waren, zeigten eine geringere Speichelsekretion als Frauen mit Bulimia Nervosa, deren Diätverhalten starken Schwankungen Ausgesetzt ist. Das klassische Konditionierungsmodell von Jansen (1995) kann dies aber erklären: (1) (2) (3) (4) Nahrung (unkonditioniert) → Stoffwechselreaktion (unkonditioniert) Anblick von Nahrung → meist reichliche Nahrungsaufnahme Konditionierung Nahrung wird zu einem konditionierten Stimulus Psychische Störungen 54 (5) Anblick von Nahrung → Auslösung von antizipatorischen Reaktionen (cephalic phase responses) Aber auch andere externe/interne Reize (Leistungsdruck, depressive Stimmung) können zu konditionierten Reitzen werden, die eine antizipatorische Reaktion auslösen können, wenn ihnen eine regelmäßige Nahrungsaufnahme folgt. Bei Anorektikerinnen (Restriktiver Typus) sind die Chancen für solche Konditionierungsprozesse jedoch gering. Sie setzen sich bewusst diesen Reizen aus (Kochrezepte studieren, für andere kochen etc.) um ihnen widerstehen zu können. Damit kommt es zu einer Extinktion der antizipatorischen physiologischen Reaktionen. 4. Sozialisation Familienklima Es konnte beobachtet werden, dass das Familienklima von Patientinnen mit Anorexia Nervosa durch Merkmale wie: o Rigidität o Geringe Konfliktbewältigung o Überfürsorglichkeit u.ä. gekennzeichnet sind. kann sich aber ebenso um Folgen der Essstörung handeln! Modelllernen o Sogar bei Eltern mit gezügelten Essverhalten zeigten sich Modell – Effekte: Töchter haben eine stärkere Angst „dick zu werden“ als Vergleichskinder. o Bei einer Vorab - Mahlzeit Labor treten bei ihnen die gleichen Enthemmungseffekte wie bei Erwachsenen mit „gezügelten Essstil auf. 5. Soziokulturelle Effekte Problem Psychische Störungen 55 Vielfältiges, über den Appetit hinausgehendes Angebot an Essen Extremes Schlankheitsideal Deutliche Korrelation zwischen Selbstwertgefühl bei jungen Mädchen und ihrer Figurbewertung Besonders junge Mädchen lernen schon früh, dass positive Zuwendung und Bewertung stark von ihrem Aussehen abhängig sind Übermäßige Beschäftigung mit der Figur & Gewicht ist ein wichtiger Faktor für die Entstehung von Essstörungen 6. Belastungsfaktoren traumatische sexuelle Erlebnisse im Kindes – und Jugendalter erhöhen nicht die Vulnerabilität für Essstörungen aber Patienten mit Essstörungen weisen oft die gleichen Merkmale auf : ablehnende Haltung gegenüber dem eigenen Körper, Scham und Schuldgefühle belasten das Selbstgefühl eine ablehnende Haltung gegenüber Sexualität 7. Schlussbemerkung An der Ätiologie von Essstörungen beteiligt sind: (1) (2) (3) (4) genetische Faktoren soziokulturelle Randbedingungen Physiologische und behaviorale Faktoren Sozialisation Psychische Störungen 56 33.3 Intervention 1. Einleitung Bei der Psychotherapie von Essstörungen werden 3 Behandlungsbausteine eingesetzt: (1) Ernährungsumstellung (2) Veränderung von Körperschemastörungen und negativen Gefühlen gegenüber der Figur (3) Veränderung des funktionalen Zusammenhangs zwischen Belastung und Essverhalten Bei der Bulimia Nervosa und „Binge –Eating“ werden zudem interpersonelle Therapien eingesetzt. 2. Kognitiv – behaviorale Behandlungskonzepte 2.1 Ernährungsumstellung Essgestörte Patienten werden angeleitet täglich 3 Hauptmahlzeiten und 2 kleinere Zwischenmahlzeiten einzunehmen. Bei Anorexia Nervosa Patientinnen ist zu Beginn der Therapie eine Gewichtssteigerung ein zentrales Ziel. Um die Selbstverantwortung und Selbstkontrolle beim Aufbau eines gesunden Essstils zu fördern, wird auf eine Zwangsernährung verzichtet. Um die beabsichtigte Gewichtssteigerung zu erreichen, muss auch das Aktivitätsniveau der Patientinnen beeinflusst werden (z.B.: Anregung exzessives Sporttreiben zu vermeiden) Um die Compliance zu erhöhen, sollten spezielle Strategien der Gesprächsführung eingesetzt werden. Anorektikerinnen müssen oft stationär behandelt werden, bevor sie ambulant therapiert werden können Psychische Störungen 57 Wann müssen Anorektikerinnen stationär aufgenommen werden? a) bei schweren körperlichen Komplikationen und einem BMI < 13 b) bei akuter Suizidgefahr c) wenn sie trotz Therapie nicht an gewicht zunehmen Patientinnen mit einer „Binge –Eating“ – Störung werden vorwiegend ambulant behandelt. Die Intervention zielt darauf ab, den Patientinnen ein geregeltes Essverhalten zu lernen und einer übermäßigen Kalorienaufnahme entgegenzuwirken. Im Rahmen der Ernährungsumstellung werden Patientinnen angehalten einen Essstil zu lernen, den sie, ohne sich a) biologisch oder psychologisch depriviert zu fühlen, oder b) ohne phobische Ängste gegenüber Nahrungsmittel zu erleben, einhalten können. In den Ernährungsplan werden deshalb von Anfang an „verbotene Nahrungsmittel“ aufgenommen, die die Patientinnen in moderaten Mengen essen lernen. 2.2 Therapie von Körperschemastörungen Um negative emotionale Reaktionen gegenüber dem Körper zu ändern und die Beurteilungskriterien gegenüber der äußeren Erscheinung und Attraktivität zu erweitern, werden folgende Techniken verwendet: (1) Expositionsübungen anhand von Videos und Spiegeln (2) Bewegungsübungen Vorgehen bei einer Figurexposition (1) Zeitlich ausgedehnte Konfrontation mit der Figur/äußeren Erscheinung anhand von Videos und Spiegeln, die eine Ganzkörperbetrachtung erlauben (2) Durchführen der Übungen zu verschiedenen Tageszeiten und in unterschiedlichen Stimmungslagen (3) Patientinnen werden angeregt bei den Übungen unterschiedliche Kleidung zu tragen (4) Es werden Strategien der Gesprächsführung eingesetzt, die den Patientinnen helfen, ihre körperliche Erscheinung genau zu beschreiben sowie Gedanken und Gefühle zu verbalisieren, die sie beim Anblick ihres Körpers erleben. Psychische Störungen 58 (5) Therapeut achtet darauf, dass die Patientinnen nicht durch Vermeidungsstrategien ablenken (6) Übungen werden beendet, wenn die negativen Gefühle deutlich zurückgegangen sind. 2.3 Therapie von Belastungsreaktionen Viele essgestörte Patientinnen zeigen unter belastenden, stressigen Situationen ein gestörtes Essverhalten. So reagieren Bulimikerinnen bei mentalen Stressoren, mit interpersonellem Inhalt, mit einem deutlichen Anstieg ihres Essbedürfnisses. Klinische Beobachtungen deuten darauf hin, dass essgestörte Patientinnen auf zahlreiche Belastungssituationen mit Essanfällen reagieren. Die Art der therapeutischen Intervention, zur Änderung des funktionalen Zusammenhangs zwischen Belastungen und Essverhalten, hängt weitgehend davon ab ob die Patientinnen Fertigkeitsdefizite haben (z.B.: Defizite in Problemlöse – und Stressbewältigungsstrategien) oder übermäßige Reaktionen auf Belastungen zeigen. 1. Problemlösetraining Die Patientinnen definieren zuerst was sie als Problem erleben. Dann zählen sie alle Lösungsmöglichkeiten auf und bewerten diese in Hinblick auf die Effizienz bezüglich der Bewältigung des Problems Patientinnen werden angeregt eine oder eine Kombination von Lösungsmöglichkeiten zu erproben Nach der Erprobungsphase bewerten die Patientinnen inwiefern sie die Lösungsstrategie umsetzen konnten und inwiefern sie das Problem erfolgreich lösen konnten Fällt das Ergebnis unbefriedigend aus, suchen Patientin und Therapeut zusammen nach einer Erklärung für das ungünstige Problemlöseergebnis 2. Stressbewältigungstraining Beim Stressbewältigungstraining sollen die Patientinnen die Belastungssituationen und ihre Belastungsreaktionen, die mit problematischen Essverhalten in Verbindung stehen, beobachten. Danach werden eigene Stressbewältigungs-strategien erarbeitet und eingeübt. 3. Expositionstherapie Wird bei übermäßig starken, emotionalen Reaktionen auf Belastungen oder eine zu geringe Toleranzschwelle gegenüber aversiven Situationen und Gefühlslagen, eingesetzt. Patientinnen werden von Therapeuten in Situationen und Gefühlslagen hineingeführt, die bei ihnen für Psychische Störungen 59 gewöhnlich zu Essanfällen führten. Synchron werden sie mit den Lebensmitteln konfrontiert, die sie während eines Essanfalles zu sich nehmen (können daran riechen und kleine Bissen Essen ). Im Verlaufe der zeitlich ausgedehnten Expositionsübungen geht die anfangs oft starke emotionale Erregung zurück und es werden vermutlich die antizipierten, physiologischen Heißhungerattacken gelöscht. 4. Kognitive Interventionen Kognitive Interventionen nach dem Konzept von Tuschen und Florin basieren weitgehend auf systemimmanenten Strategien der Gesprächsführung. Der Therapeut fühlt sich empathisch in die Patientinnen ein und nimmt zentrale Werte, Befürchtungen, Konflikte etc. vorweg. Gleichzeitig lässt der Therapeut wie zufällig wissenschaftlich fundierte Information einfließen, ohne die Patientinnen dabei zu einer Entscheidung zu drängen. Vorgehen bei einer kognitiven Umstrukturierung (1) Patientinnen identifizieren dysfunktionale Gedanken/Überzeugungen und schreiben diese auf (2) Patientinnen sollen nach Beweisen für diese Gedanken suchen (3) Patientinnen sollen nach Argumenten und Beweisen suchen, die die Glaubwürdigkeit der betreffenden dysfunktionalen Überzeugung in Frage stellen (4) Patientinnen werden angeleitet die Pro – und Contra Argumente sorgfältig gegeneinander abzuwägen, um so zu einer Neueinschätzung zu kommen, die zukünftiges Denken und Verhalten leiten kann. 3. Interpersonelle Therapie Die interpersonelle Therapie zur Behandlung der Bulimia Nervosa konzentriert sich auf die Veränderung der interpersonellen Belastungen, die die bulimische Symptomatik aufrechterhalten. Zu Beginn werden zentrale interpersonelle Probleme diagnostiziert, die vermutlich mit der Essstörung in Zusammenhang stehen. Dafür werden 3 diagnostische Zugänge gewählt: (1) Ausführliche Erfassung lebensgeschichtlicher Bedingungen (2) diagnostische Abklärung der Qualität aktueller Beziehungen (3) Identifikation interpersoneller Probleme Während der Therapie, werden Sichtweisen, Erwartungen und Gefühle der Patientinnen im Hinblick auf den betreffenden Problembereich detailliert herausgearbeitet. Dabei werden auch Psychische Störungen 60 Ansätze zur Veränderung der Probleme erarbeitet und die Patientinnen werden angeregt, diese selbstständig in ihrem sozialen Umfeld umzusetzen. 4. Wirksamkeit der Psychotherapie Für Anorexia Nervosa wenige kontrollierte und methodisch gut durchgeführte Therapiestudien 50% werden geheilt, 30% Verbesserung; 20% Chronifizierung vor allem symptomorientierte kognitiv – verhaltenstherapeutische Interventionen sind systematisch evaluiert Behandlungsprogramme beinhalten vor allem die vorhin besprochenen Interventionen und führen bei der Bulimia Nervosa zu einer Normalisierung des Essstils, Veränderung der dysfunktionalen Einstellung gegenüber Figur & Gewicht und zum Aufbau von Coping – Skills, um Essanfällen und Ess – Brech – Episoden zu widerstehen. 34. Störungen durch psychotrope Substanzen (Jansesberger) 34.1 Klassifikation und Diagnostik 1.Klassifikation Definition Störungsgruppe: Missbrauch und/oder Abhängigkeit von Substanzen, die eine direkte Wirkung auf die Funktion des zentralen Nervensystems ausüben. Es wird zwischen Substanzmissbrauch und Substanzabhängikeit unterschieden: Substanzmissbrauch (sofern Abhängigkeit ausgeschlossen ist) liegt gem. DSM-IV bei Auftreten eines oder mehrer Merkmale innerhalb des letzten Jahres vor: Der wiederholte Substanzgebrauch führt zur Beeinträchtigung der Verpflichtungen am Arbeitsplatz, in der Schule oder zu Hause. Psychische Störungen 61 Wiederholter Gebrauch der Substanzen in Situationen, in denen der Gebrauch ein körperliche Gefährdung darstellt. Wiederholte substanzbedingte Rechtsverstöße. Obwohl durchgehende oder wiederholt auftretende soziale oder interpersonelle Probleme durch die Substanz verursacht oder verstärkt werden, wird diese fortdauernd eingenommen. Substanzabhängigkeit (ausgenommen Coffein) Für eine Diagnose müssen min. drei der folgenden Kriterien in demselben 12-MonatsZeitraum auftreten: Toleranzentwicklung ( Neuroadaptation) definiert durch eines der folgenden Kriterien: a) Verlangen nach Dosissteigerung, um einen Intoxikationszustand oder erwünschten Effekt herbeizuführen, b) deutlich verminderte Wirkung bei fortgesetzter Einnahme derselben Dosis. Entzugssymptome, die sich durch eines der folgenden Kriterien äußern: a) charakteristisches Entzugssyndrom der jeweiligen Substanz (erhöhte Körpertemp., Schwitzen, Tremor, Übelkeit,..) b) dieselbe (oder eine sehr ähnliche) Substanz wird eingenommen, um Entzugssymptome zu lindern oder zu vermeiden. Die Substanz wird in größeren Mengen oder länger als beabsichtigt eingenommen. Anhaltender Wunsch oder erfolglose Versuche, den Substanzgebrauch zu verringern oder zu kontrollierten. Viel Zeit für Aktivitäten, um die Substanz zu beschaffen (z.B. Besuch verschiedener Ärzte oder Fahrt langer Strecken), sie zu sich zu nehmen (z. B. Kettenrauchen) oder sich von ihren Wirkungen zu erholen. Wichtige soziale, berufliche oder Freizeitaktivitäten werden aufgrund des Substanzmißbrauchs aufgegeben oder eingeschränkt. Fortgesetzter Substanzmißbrauch trotz Kenntnis eines anhaltenden oder wiederkehrenden sozialen, psychischen oder körperlichen Problems, das wahrscheinlich durch den Substanz-mißbrauch verursacht oder verstärkt wurde 2. Diagnostik Die Diagnose Abhängigkeit kann objektiv an dem Auftreten von Entzugserscheinungen bzw. über einen pharmakologischen Toleranztest gestellt werden. Bei Missbrauchsdiagnosen ist Psychische Störungen 62 dies schwieriger, man muss sich auf anamnestische und Selbstbeurteilungsinformationen berufen. Die wichtigest Daten betreffen: - Dauer des Substanzmissbrauchs Alter zu Beginn des Missbrauchs Bisherige Behandlungen Suizidversuche Menge des Konsums Örtliche und zeitliche Konsumgewohnheiten Kognitive Bedingungen (Einstellungen, Erwartungen bzgl. Konsum) Schwierigkeiten die Anforderungen des Arbeitsplatzes zu erfüllen Befund soziale Anamnese (Familie, Sozialkontakte, Kommunikationsschwierigkeiten) Die beiden letzten Punkte sollten nach Möglichkeit auch durch eine Fremdbeurteilung validiert werden. Für den Bereich der Alkoholismusdiagnose gibt es eine Reihe von deutschsprachigen Testverfahren, zB. Münchener Alkoholismustest MALT (Diagnose Abhängigkeit) oder den Kurzfragebogen für Alkoholgefährdete KFA (Frühdiagnostik Alkgefährdung). Für den Bereich Medikamenten- und Drogenabhängigkeit fehlen leider Instrumente. 34.2 Ätiologie / Bedingungsanalyse 1. Einleitung Abhängigkeit wird definiert als Ein Cluster von physiologischen, Verhaltens- und kognitiven Phänomenen, in dem die Einnahme einer oder mehrerer Substanzen (Polytoxikomanie) gegenüber anderen Verhaltensweisen, die früher einen hohen Wert für die Person besaßen, eine höhere Priorität einnimmt. Eine zentrale Charakteristik für psychische Abhängigkeit ist das unüberwindbare Verlangen nach der jeweiligen Substanz. Pysische Abhängigkeit kennzeichnet sich durch die körperlichen Entzugssymtome. Die 10 Substanzklassen, die vom DSM IV genannt werden, lassen sich nach ihrer Wirkung auf das ZNS in 3 Kategorien einteilen: - sedierene Wirkung auf ZNS-Aktivität (Alkohol, Opiate, Sedativa) Psychische Störungen - stimulierende Wirkung auf ZNS-Aktivität (Kokain, Amphetamine, Inhalantien, - Nikotin) Halluzinogene (LSD, Meskalin, MMDA (Ecstasy), PCP (angel dust),..) 63 Zwischenstellung: Cannabis-Drogen (3 in einem! ) Generelle Theorien zur Entstehung von Süchten lassen sich kaum aufstellen, man versucht somit einfach bestehende Befunde, ohne Anspruch einer vollständigen Theoriebildung, zu integrieren (multifaktorielles Geschen od. Polykausales Bedingungsgefüge). Diese Befunde stammen aus der genetischen, neurobiologischen und pharmakologischen Forschung einerseits und aus den epide-miologischen, soziologischen und psychologischen Untersuchungen andererseits. 2. Genetische Bedingungen Man geht von einen allgem. Diathese-Streß-Modell aus, wobei eine genetisch bedingte Veranlagung (Mutation Gen bzw. Genorte) den Vulnerabilitätsfaktor definiert. Es ist z.B. aus Familien-untersuchungen, Zwillings- und Adaptionsstudien, bekannt, dass ein phänotypisch definiertes genetisches Risiko für die Entwicklung von Alkoholismus besteht. 3. Biologisch-psychologische Konzepte 3.1 Biochemische Aspekte von Süchten: Drogen hängen in ihrerer Wirksamkeit und Wirkdosis von 4 Charakteristika ab: (1) Art der Einnahme, (2) Leichtigkeit mit der sie das Gehirn erreichen, (3) Interaktion mit Rezeptoren des ZNS und (4) Geschwindigkeit des Abbaus im Körper. A. Drogen können zur Entleerung von Vestikeln innerhalb der präsynaptischen Endigung führen, B. die Transmitterkonzentration vor der präsynaptischen Membran erhöhen, C. sie können den Transmitterausstoß in den synaptischen Spalt blockieren, D. Drogen können Enzyme inhibieren, die Transmitter synthetisieren, E. den Reuptake von Neurotransmittern hemmen, F. sie können Enzyme blockieren, die Neurotransmitter im synaptischen Spalt abbauen, Psychische Störungen 64 G. Drogen können auf Grund ihrer chemischen Ähnlichkeit an postsynaptische Rezeptoren binden und dadurch die natürlichen Transmitter ersetzen oder deren Wirkung blockieren. 3.2 Neurophysiologische Verstärkerwirkung von Drogen: In tierexperimentellen Arbeiten wurde gezeigt, dass sich auch Primaten Substanze (Amphetamin, Koffein, Kokain, Morphin,..) selbst zuführen wenn sie Gelegenheit dazu haben (*machen viele Tiere in der Natur auch, zB. fressen Rentiere Fliegenpilze um high zu werden) Nahezu alle psychoaktiven Substanzen haben eine positive Verstärkerwirkung auf verschiedene Hirnstruk-turen. Eine zentrale Rolle nimmt der nucleus accumbens im Hirnstamm ( Miller & Olds) ein. Es können sich belohnende Drogenwirkungen mit externen und internen Hinweisreizen koppel können, sind auch assoziative Lernprozesse zu erwarten (zb. needle-freak-Phänomen – ex-Fixer erreichen drogenähnliche Wirkung durch das Einstechen einer Nadel). 3.3 Das Opponenten-Prozess-Modell Auf motivationaler Ebene bildet das Opponenten-Prozess-Modell von Solomon und Corbit am besten die neurophysiologischen bzw. -pharmakologischen Vorgänge bei der Suchtentstehung ab. Es Basiert auf drei Phänomenen: (a) positiver Primärfaktor (hedonistischer Zustand durch die Substanzeinnahme) (b) affektive Toleranz (bei wiederholtem Gebrauch nimmt die subjektive Wirkung ab) (c) affektive Entzugsphänomene (negative hedonistische Komponente während Abnahme der Wirkung nach dem Gebrauch) Prozess A initiiert als kompensatorische Reaktion den Prozess B. Eine solche Reaktion besteht z.B. darin, dass sich nach mehrmaligem Konsum postsynaptische Rezeptoren vermehren oder sensitiver werden. Bei Absetzen der Droge oder methabolischer Konzentrationsabnahme (man braucht immer mehr) hält die relativ hohe Feuerungsrate der Nervenzelle an und erzeugt so die Nachwirkungen. Diese können auch bereits bei der Antizipation A-B, bei wiederholtem Konsum, auftreten oder an konditionierte Hinweisreize gekoppelt werden. Psychische Störungen 65 Im linken Teil der Abbildung wird der Verlauf einer einzelnen frühen Drogengebrauchsepisode dargestellt, in der der Wirkungsverlauf unkonditioniert ist. Rechts ist der Primäreffekt bereits habituiert und Prozeß B stark ausgeprägt. In der Abhängigkeitsphase wird die Drogeneinnahme durch die konditionierte Motivation initiiert, Prozeß A herzustellen und Prozeß B zu reduzieren oder zu vermeiden. 3.4 Ein psychophysiologischer Indikator für Alkoholismus Die P300, eine als endogen bekannte Reizantwort im evozierten EEG-Potential ( Klimesch!), tritt bei Alkoholikern mit signigikant verringerten Amplitude auf. Dies trifft auch auf den Großteil von nicht erkrankten Kindern von Alkoholikern zu. 4. Lerntheoretische Konzepte Als entscheidene auslösende Bedingungen für den ersten Substanzkonsum und alle weiteren Substanzeinnahmen werden Neugierde, sozialer Druck, aversive Situationen, Entzugserschein-ungen und ein allgem. Verlangen genannt. Im Sinne einer Zwei-FaktorenLerngeschehens wirken als positive Verstärker die euphorisierende Drogenwirkung, die erlangt soziale Akzeptanz und das verbesserte soziale und emotionale Reaktionsvermögen (vor allem bei Alkis wenn besoffen). Im Sinne der negativen Verstärkung wird konsumiert um Entzugserscheinungen zu beenden, Spannungen, Hemmungen, Minderwertigkeitsgefühle, Langeweile oder Angst zu redu-zieren. Die Spannungsreduktionshypothese besagt dass mangelnde Angst- und Stressbewäl-tigung indirekt für die Entstehung von Drogenabhängigkeit verantwortlich ist. Der Risikofaktor mangelnde Stressbewältigung als Psychische Störungen 66 Ursache für die Entstehung von Abhängigkeit hat jedoch heute nur mehr in sehr eingeschränkten Maß Bedeutung. 5. Sozialisationseinflüsse Die meisten Ätiologiemodelle verschiedenster Suchtformen gehen davon aus, dass Einflüsse der sozialen Umwelt die Ausprägung von Risikofaktoren für die Entwicklung einer Abhängigkeit fördern. 5.1 Milieu- vs familiärbedingter Alkoholismus Das bekannte Modell der „neurogenetisch adaptiven Mechanismen des Alkoholismus“ von Cloninger (1987) unterscheidet 2 Typen von Alkoholikern: Typ I, oder auch milieubeeinflussten, und Typ II Alkoholismus, der nur auf Männer eingeschränkt wird. Milieu wird als das weite soziale Umfeld (Verwandte, Freunde, Bekannte, Arbeitskollegen) definiert. Typ I Alkoholiker: Kinder von TypI Alkoholikern haben ein doppelt so hohes Risiko zu erkrankten als eine Vergleichsgruppe Abhängigkeit entwickelt sich nach dem 25. Lebensjahr Kaum spontanes Bedürftnis nach Alkohol, wenig aggressiv, kaum Probleme mit Gesetz Häufig psychische Abhängigkeit von Alkohol und Kontrollverlust, Schuldgefühle und Angst vor Alkoholismus Haben Tendenz aversive Ereignisse zu vermeiden und starke Abhängigkeit von sozialer Belohnung Geringe Persönlichkeitstendenz sich zu aktivieren und sich neuen Situationen auszusetzen Haben häufiger Lebererkrankungen als Typ II Typ II Alkoholiker: Adoptierte Söhne von Typ II Alkoholikern tragen ein neunfach höheres Risiko, während Töchter kaum ein erhöhtes Risiko für Alkoholabhängigkeit aufweisen Psychische Störungen 67 Abhängigkeit entwickelt sich sehr früh (vor 25 LJ.) Spontanes Verlangen nach Alkohol, physischer Aggression,häufig Gesetzeskonflikte Psychische Abhängigkeit und Schuldgefühle wegen Trinken sind gering Tendenz aversive Ereignisse zu vermeiden und Abhängigkeit von sozialer Belohnung ist gering Suchen gerne neue Situationen auf und mögen stimulierende Aktivitäten Entwickeln mehr soziale und berufliche Probleme als Typ Cloninger schreibt die Unterschiede zwischen diesen zwei Typen verschiedenen Verhaltensregula-tionen im Gehirn zu. Danach werden die Persönlichkeitseigenschaften des Typ I-Alkoholikers über-wiegend durch die Aktivität der serotonerg und noradrenerg arbeitenden Hirnregionen des Verhalt-ensinhibitionssystems und des verhaltensaufrechterhaltenden Belohn-ungssystems vermittelt. Die Verhaltenseigenschaften des Typ II-Alkoholikers werden hingegen überwiegend vom dopaminerg arbeitenden Verhaltensaktivierungssystem gesteuert. 5.2 Persönlichkeitsfaktoren Im Bereich psychopathologischer Auffälligkeiten weisen Personen aus belasteten Familien vor ihrem Dorgenmissbrauch vermehrt Diagnosen von Angst und Depression auf. Diese Störungen sind oft durch das abnorme Verhalten (Partnerschaftsschwierigkeiten...) bedingt. Im Rahmen von Persönlich-keitsuntersuchungen wurden vor allem 2 Merkmale bei Risikoprobanden beschrieben: die antisoziale Persönlichkeitsstörung und die Hyperaktivität und Impulsivität. Häufig wird auch die Determinante broken-home-situation beschrieben. Der familiäre Erziehungsstil scheint ein wichtiger Faktor zu sein. Ein vernachlässigender Erziehungsstil wirkt sich negativ aus, während Jugendliche, die wenig oder keine Probleme mit Drogen aufweisen, oft aus Familien kommen die Wärme und Zuwendung mit klaren Erwartungen verbinden. Somit kann der Erzieh-ungsstil als ein entscheidender protektiver Faktor genannt werden. 6.Soziologische Bedingungsfaktoren Psychische Störungen 68 Historisch betrachtet gab es zu allen Zeiten und in allen Kulturen psychotrope Substanzen. Es existierten jedoch auch kulturelle Gebrauchsnormen und der Zugang zu diesen war über religiöse Tabus oder Prohibition eingeschränkt oder nicht möglich. Auch waren viele Drogen (zB pharma-zeutische Entwicklung der Barbiturate oder Benzodiazepine,...) noch nicht erfunden und der Drogen-handel durch Katelle wurde erst in den 70ern zum big business. Die Verfügbarkeit einer Droge ist immer eine entscheidende Vorraussetzung für das Entstehen einer Sucht. 7. Sozialprotektive Bedingungfaktoren Der am besten dokumentierte psychologisch protektiv wirksame Faktor besteht in der Vermittlung von sozialen Kompetenzen. Primärpräventionsstudien haben gezeigt dass durch frühzeitige Program-me in Schulen gute Erfolge erzielt werden können. Inhalte solcher Programme sind zB. Aufklärung über Suchtmittel, erkennen von sozialem Druck Drogen zu nehmen, sammeln von Argumenten gegen Drogenmissbrauch, Training im Nein-Sagen,... so können sich Jugendliche auch gegen eine negative peer-group oder Umgebung zur Wehr setzen. 34.3 Intervention 1. Symptomatik Das Erscheinungsbild von betroffenen Personen ist sehr unterschiedlich, dennoch wird versucht die gemeinsamen Symptome und Funktionsstörungen aller Substanzabhängigen stärker in den Vorder-grund zu rücken. Für den Behandlungsplan sind individuelle Unterschiede jedoch zu beachten. 2. Gemeinsame Merkmale der Symptomatik und Behandlung aller Klassen der Substanzabhängigkeit 2.1 Symptomatik Die Symptome müssen für den Behandlungsplan auf 3 Ebenen ausdifferenziert werden: Psychische Störungen 69 (1) Behandlungen der körperlichen Auswirkungen - Köperliche Abhängigkeit von einer Hauptsubstanz (Toleranz, Entzug) - Zusätzlicher Missbrauch - Körperliche Begleit- und Folgeerkrankungen (2) Behandlung der psychischen Funktionsstörungen - Wahrnehmungsstörungen (zB. Entzugserscheinungen) - Gedächtnisstörungen (Konzentrationsstörungen) - Denkstörungen/Problemlösestörungen - Sprachstörungen - Emotionale Störungen - Motivationsstörungen - Störungen der Psychomotorik (3) Behandlung der Entwicklungsstörungen im Bereich Lebensführung zB. selbstständige Lebensführung, Schul- und Berufsausbildung, Bezugsgruppe, Lebensperspektiven 2.2 Motivation zu Behandlung Unter Motivation wird verstanden: Grad der Veränderunsbereitschaft in hinblick auf a) Beginn einer Behandlung b) aktive Mitarbeit bei Erreichung Terapieziele bis zum planmäßigen Abschluss c) Vermeidung von Rückfällen nach Terapieende. Prochaska und DiClemente (1986) haben mehrere Phasen der Veränderungsbereitschaft gefunden. Ein Abhängiger durchläuft in der Regel mehrmals diesen Zyklus, da er immer wieder rückfällig wird. Für den Behandlung muss erfasst werden in welcher Phase sich der Patient befindet und entsprechend gehandelt werden. Phasen: 1. Fehlendes Problembewußtsein («precontemplation») • keine Einsicht • keine Veränderungsbereitschaft Therapeutische Maßnahmen: • geringe therapeutische Einflußmöglichkeit • Einfluß durch Umweltfaktoren (z. B. Verlust des Arbeitsplatzes; polizeiliche Verfolgung) und durch innere Faktoren (emotionale und körperliche Schäden) Psychische Störungen 2. Aufbau eines Problembewußtseins («contemplation») • Selbstbeobachtung • Abwägen der Vor- und Nachteile des Drogenkonsums • Beobachtung der Reaktion von Dritten auf den eigenen Drogenkonsum Therapeutische Maßnahmen: • Förderung der Selbstbeobachtung • Betonung negative Konsequenzen des Konsums/positiven Konsequenzen einer Veränderung • Förderung der Entscheidungsbildung • Aufbau einer therapeutischen Allianz • Vereinbarung individueller Ziele 3. Beginn einer Behandlung («action») • Bereitschaft zur Veränderung Therapeutische Maßnahmen: • Vermittlung von Kompetenzen zur Führung eines Lebens ohne Abhängigkeit (zB Entspannung, Selbstbehauptung, Konfliktlösung) • Zukunftsplanung (Lebensgestaltung; Zeitstruktur) 4. Aufrechterhaltung der Behandlungsziele («maintenance») • Bereitschaft zur Aufrechterhaltung der Veränderungen Therapeutische Maßnahmen: • Kompetenzen zur Verminderung des Rückfallrisikos (Beobachtung und Vermeidung kritischer Situationen, Ablehnungstraining) • Kompetenzen zur Bewältigung von Rückfällen 5. Rückfall («relapse») • längere Phasen erneuten Mißbrauchs oder erneuter Abhängigkeit Therapeutische Maßnahmen: • geringe therapeutische Einflußmöglichkeit 2.3 Rückfall und Rückfallprävention Etwa 40-80 % aller behandelten Abhängigen werden spätestens 2-3 Jahre nach Beendigung der Behandlung rückfällig. Eine Abhängigkeitskarriere dauert häufig zwischen 10 und 20 70 Psychische Störungen 71 Jahre, wobei Schweregrad und Häufigkeit der Rückfälle im Verlauf der Jahre sehr variieren. Marlett und Gordon (1985) gehen davon aus, das jedem Rückfall eine Reihe von kognitiven, emotionalen und motori-schen Bedingungen vorangehen. Eine Risikosituation, für die keine adäquaten Bewältigungsstrate-gien zur Verfügung stehen, führt in ihrem Modell zu einer verminderten Bewertung der Selbst-Effektivität (Bandura) und gleichzeitig zu einer positiven Erwarung für die Stubstanzeinnahme. Beides erhöht die Wahrscheinlichkeit eines erneuten Konsums und bedingt damit das Abstinenz-verletzungssyndrom, das im Sinne einer selbsterfüllenden Prophezeiung eine längere Rückfall-episode einleitet. Die therapeutischen Maßnahmen dieses Modells stammen aus dem verhaltensthera-peutischen Methodeninventar, zB. Verständnis des Rückfallkonzepts, Zusammenstellung individuell kritischer Situationen/Vermeidungstraining, Programmierter Rückfall,... 2.4 Therapeutische Versorgungsstruktur Therapievorbereitung Entgiftungsbehandlung Entwöhnungsbehandlung Nachsorgebehandlung Traditionell ist es üblich, dass nach einem ersten Kontakt mit einer ambulanten Einrichtung und vorbereitenden therapeutischen Gesprächen die «eigentliche» Therapie in stationären Spezialeinrichtungen (zB. Suchtkliniken) durchgeführt wird. Nachsorgebehandlungen finden in Regel ambulant, zunehmend auch teilstationär statt (zB. therapeutische Wohngemeinschaften, Drogenberatungsstellen,..). Erst in jüngster Zeit werden vor allem Alkoholabhängige mehr und mehr ambulant behandelt, was in anderen Ländern wie etwa in den USA schon immer der Fall war. Die klassische Versorgungsstruktur wurde in den letzten Jahren durch zahlreiche neue Angebote erweitert, zB.: Notschlafstellen Vor allem im Drogenbereich wurden „niederigschwellige“ Angebote geschaffen, die primär lebenspraktische Hilfen darstellen Qualifizierter Entzug Ist ein Konzept bei Entgiftungseinrichtungen in dem die Schwellen für die Behandlung ganz oder teilweise abgebaut werden und zusätzlich zur Entgiftung Maßnahmen zur Motivierung für eine weitere Behandlung durchgeführt werden. Methadon-Substitution Folgt auch dem Ziel des Abbaus von Schwellen, vor allem durch die Einbeziehung von Arztpraxen und Gründung von Substitutionsambulanzen. Psychische Störungen 72 2.5 Therapeutische Konzepte und Maßnahmen 2.5.1 Medikamentöse Behandlung • Unterstützung bei der Entgiftung (z. B. Beruhigung, Schmerzlinderung) • Behandlung der Begleit- und Folgeerkrankungen • Methadon-Substitution bei Drogenabhängigen (Behandlung mit legalen Ersatzstoffen illegaler Substanzen) • Opiatantagonisten (Blockierung der Opiatrezeptoren, auch bei „Turbo-Entzug“) • Alkoholsensibilisierende Medikamente (z. B. Disulfiram) • Anti-Craving-Substanzen bei Alkoholabhängigen (z.B. Acamprosat) 2.5.2 Psychotherapeutische Behandlung • Verhaltenstherapie (bei emotionalen und kognitiven Problemen, Änderung Lebensführung) • Tiefenpsychologische Therapieformen • Gesprächspsychotherapie (vor allem wenn Klient in Phase der Urteilsbildung) • Eklektische Ansätze (Kombination verschiedener Ansätze) 2.5.3 Soziotherapeutische Behandlung • Therapeutische Wohn- und Lebensgemeinschaft mit ehemaligen Abhängigen als «Personal» • Therapeutische Gemeinschaft mit professionellen Therapeuten (Fachklinik) • Ambulante Selbsthilfegruppen (z. B. AA, Blaukreuz, Guttempler) 3. Behandlung von Alkoholabhängigen 3.1 Therapeutische Maßnahmen und Programme Allgemeine Therapieziele bei einem stationären verhaltenstherapeutischen Programm (Schneider, 1982): – Einsicht in die Notwendigkeit einer langfristigen Abstinenz, – Vermeidung von Rückfällen in kritischen Situationen, – Adäquates Verhalten nach Rückfällen, – Verbesserungen in belastenden Lebensbereichen (z. B. Arbeitsbereich) Psychische Störungen 73 – Beseitigung bzw. Reduzierung individueller Störungen (z.B. Sexual- oder Partnerschaftsstörungen) Maßnahmen zur Erreichung dieser Ziele sind: Funktionale Verhaltensanalyse (Patient erkennt Alkoholmissbrauch als fehlgeschlagene Problemlösung für tiefersitzende Probleme und lernt das komplexe Bedingungsgefüge zu verstehen) Entspannungstraining (Alternativen zur Entspannung in belastenden Situationen) Selbstkontrolltraining/Ablehnungstraining Einübung von Selbstsicherheit Kognitive Umstrukturierung (Belastungstrainings, Patient lernt seine Gefühle kennen und lernt sie zu steuern) Anleitung zu sinnvollen Freizeitgestalung Selbstorganisation (von Tagesplanung bis zur Lebensplanung) Die stationäre Behandlung dauert ungefähr 4 Monate, aus Kostengründen werden in Klinken gruppentherapeutische Maßnahmen durchgeführt. Je nach Problemanalyse werden im Einzelfall noch zusätzlich indikative Gruppen und Einzeltherapie durchgeführt. In dem beschriebenen stationären Programm von Schneider sind 4 Jahre nach Ende der Behandlung 41 % aller aufgenommenen bzw. 50 % aller planmäßig entlassenen Patienten erfolgreich oder ge-bessert (alle in der Katamnese nicht erreichten Klienten wurden als Mißerfolg gewertet). Ziele und Maßnahmen einer ambulanten Behandlung (Vollmer, 1982): Verhaltensbereiche: Alkoholkonsum, Sozialverhalten, Freizeitverhalten, Arbeitsverhalten, Sonstige Verhaltensbereiche Ziele: Alkoholfreiheit oder kontrolliertes Trinken, Adäquate Kommunikation, Kontaktfähigkeit, Selb-stsicherheit, Belastungsfähigkeit, Freizeit selbständig gestalten, Wahl einer Arbeits- oder Ausbild-ungsstelle, Regelmäßige Arbeit, Individuelle Ziele und Maßnahmen Psychische Störungen 74 Maßnahmen: Selbstkontrollverfahren (Verdeckte Sensibilisierung, Coverant-Kontrolle u. a.), Verträge, Ablehn-ungstraining, Entspannungstraining, Sozialtraining (Gruppe), ln-vivo-Übungen, Partnertherapie, Entspannungstraining, Strukturierte Freizeitplanung, Freizeitaktivität mit Therapiehelfer, Indivi-duelle Maßnahmen Auch in diesem Programm werden standardisierte Teile mit individuellen Maßnahmen verbunden. Das Programm dauert etwa 5 Monate mit je ca. 25 Einzel- und Gruppentherapiesitzungen. Nach einer 3wöchigen Reduktionsphase und einer 8wöchigen alkoholfreihen Phase entscheiden Klient und Therapeut gemeinsam, welche weiteren Ziele verfolgt werden (abstinent oder kontrolliertes Trinken). In einer Untersuchung über das ambulante Programm von Vollmer et al. (1982) waren zwei Jahre nach Ende der Behandlung 40 % der Klienten erfolgreich oder gebessert, wobei der Wert für die Untergruppe der Klienten mit dem Therapieziel «Abstinenz» bei 25 % und der für die Gruppe «kontrolliertes Trinken» bei 45 % lag. 3.2 Ergebnisse Süß (1995) untersuchte in einer Metaanalyse die verschiedenen Verfahren bei Alkoholabhängigen. Die generellen Erfolgskriterien waren dauerhafte Abstinenz im gesamten Katamnesezeitraum und erhebliche Besserung. Der Gesamtmittelwert der Abstinenzrate streute zwischen 34 und 48 % generelle Wirksamkeit: „Ein-Drittel-Quote“. Andere Studien, die auch die Qualität der untersuchten Studien berücksichtigt, legen nahe, dass kurze Interventionen sowie Breitband-Fertigkeitstrainings sehr gute Ergebnisse erzielen. Auch Familien- bzw. Paartherapie, kognitiv-behaviorale Ansätze und medikamentöse Behandlung sind sehr effektiv. Weniger bedeutsam: Aversionstherapie, Hypnose, VideoSelbstkonfrontation und Behandlung mit Anxiolytika und Psychedelika. 4. Behandlung von Drogenabhängigen 4.1 Therapeutische Maßnahmen und Programme Ziele und Maßnahmen für ein Progamm zur stationären Behandlung (Bühringer & DeJong, 1980): • Aufbau neuer Verhaltensalternativen in ehemals kritischen Auslösersituationen Psychische Störungen 75 (Rollenspiel, Reizkontrollschritte zur Einengung diskriminativer Stimuli für Drogenmißbrauch) • Selbstkontrollmaßnahmen (Koverantenkontrolle, Gedankenstopptraining, verdeckte Sensibilisierung) • Aufbau neuer bzw. Förderung bestehender Freizeitinteressen (gestuftes Verstärkerprogramm) • Aufbau von Verhaltensweisen, die als Voraussetzung geregelten Arbeits- und Ausbildungslebens gelten (Punktegramm) • Vorbereitung auf die Wiedereingliederung in das Berufs- bzw. Schulleben (Lerntraining, Entscheidungstraining, Rollenspielübungen) • Aufbau neuer Kontakte, Aufbau sozialer Sicherheit und eines effektiven Verstärkeraustausches in sozialen Beziehungen (Training zur Förderung sozialer Kompetenz, ATP) • Verbesserung von Kommunikationsfähigkeiten (ATP, Kommunikationsübungen) • Aufbau von Verhaltensweisen, die ein selbständiges Leben ermöglichen bzw. erleichtern (Kontrakte, Rollenspiele) • Aktive Problembewältigung, überlegtes Entscheidungsverhalten (Problemanalyse und Entscheidungstraining) Das Programm für eine stationäre Einrichtung dauert etwa 6 Monate, wobei je nach individuellem Fortschritt der Aufenthalt zwischen 3 und 10 Monaten variieren kann. Neben einem standardisierten Rahmen für den Aufenthalt in der Einrichtung (Hausregeln, Arbeitstherapie) wird das Programm aufgrund der Problemanalyse möglichst individuell geplant und durchgeführt. 2 Jahre nach Ende der Behandlung sind 32 % der Klienten drogenfrei, bei den planmäßig entlassenen sind es 80 %. Ambulante Konzepte für Drogenabhängige / Substitution: Die für die drogenfreie stationäre Behandlung beschriebenen therapeutischen Maßnahmen können grundsätzlich auch im Rahmen der Substitution durchgeführt werden. Problematisch ist, daß bis auf wenige Substitutionsambulanzen die medizinischen Maßnahmen einschließlich der Substitution von niedergelassenen Ärzten durchgeführt werden, die sonstigen Maßnahmen jedoch von Suchtambu-lanzen. Es fehlt dadurch an einheitlichen Ansätzen für die Diagnostik, Therapieplanung und Psychische Störungen 76 –durchführung, in den meisten Fällen fehlen psychologische oder psychosoziale Maßnahmen völlig. Zu den zentralen Wirkfaktoren für eine erfolgreiche Einrichtung gehören neben einer ausreichend hohen Dosierung des Methadons vor allem gut ausgebildete Mitarbeiter und ein gut ausgebautes psychotherapeutisches und soziales Angebot. 4.2 Ergebnisse: Maddux & Desmond (1992) haben Studien zur Substitution und drogenfreihen Behandlung analysiert, die 5-10 Jahre nach Behandlungsbeginn den Anteil der erfolgreichen Klienten (auch von Methadon drogenfrei und sozial integriert) erfassen: Nach Methadon-Substitution: 15-20 % (1-3 Monate Abstinenz vor Katamnese), 10 % (1-4 J. Abstinenz vor Katamnese) Nach drogenfreiher stationärer Behandlung: 10-20 % bei Katamnese-Zeiträumen von 3-10 J. auch bei Langzeitkatamnesen werden ung. 20-30 % gute therapeutische Ergebnisse erreicht. 35. Schizophrenie (Fellner) 35.1 Klassifikation und Diagnostik 1. Klassifikation Unter dem Begriff Schizophrenie wird eine psychopathologisch und vermutlich auch ätiologisch ähnliche Gruppe von psychischen Störungen zusammengefasst, die erst seit DSM – III (1980) reliabel diagnostiziert werden kann Es kommt bei der Schizophrenie zu einem drastischen Abfall des psycho-sozialen Funktionsniveaus im frühen oder mittleren Erwachsenenalter - dabei sind keine gravierenden Ursachen dafür erkennbar (wie Trauma, zerebraler Schaden etc. Bei der Schizophrenie fehlt das für eine Diagnose spezifische psychopathologische Merkmal/spezifische Merkmalskonfiguration (so treten die häufigsten Positiv – Psychische Störungen 77 Symptome wie Wahngedanken nur bei 75% der schizophrenen Patienten auf, und das auch nur zeitweilig) lange kein Konsens über die schizophrene Leitsymptomatik Probleme bei der Differentialdiagnose, Reliabilität und Stabilität der Diagnose vor allem gegenüber „benachbarten“ bzw. ähnlichen Störungen Schizophrene Patienten unterscheiden sich wesentlich im Krankheitsverlauf und in der Symptomatik Schizophrenie Hepephrene Schizophrenie (desorganisiertes Verhalten, inadäquater Affekt) Katatone Schizophrenie (Störungen der Psychomotorik) In letzter Zeit erlangen Faktorenanalytsiche Modelle an Bedeutung: Man versucht unterschiedliche Symptome zu Syndromen oder Störungs-dimensionen zusammenzufassen, die zumindest in akut psychotischen Phasen miteinander korrelieren Zunächst ging man von einer Zweiteilung aus: 1. Negativ Symptomatik (defizitäres Syndrom) 2. Positive Symptomatik ( akut – psychotisches Syndrom) Doch neuere Arbeiten sprechen für einen 3ten Faktor, der sich aus Paranoide Schizophrenie (dominierende Wahngedanken, akustische Halluzinationen inadäquaten Effekt desorganisiertem Denken und Verhalten zusammensetzt. 2. Diagnostik Psychische Störungen 78 Begrenzter Nutzen von Selbstbeurteilungsverfahren bei schizophrenen Patienten, da sie kaum in der Lage sind Auskünfte über die psychotischen Veränderungen zu geben und auch keine Krankheitseinsicht besitzen. Deshalb werden weitgehend Fremd-beurteilungsverfahren genützt. Bezüglich der Fremdbeurteilungsverfahren sind 2 Entwicklungen festzustellen: 1. Ergänzung diagnosen – übergreifender Verfahren, durch Skalen die typischen negativ und positiv Symptome der Schizophrenie erfassen. 2. Standardisierung der Beobachtungsbedingungen durch Festlegung bestimmter Fragen und Antwort – bzw. Beobachtungskategorien. Ad 2) Erhöhung der Reliabilität, aber wie steht’s mit der Validität? Selbst – und Fremdbeurteilungsverfahren bei schizophrenen Störungen Psychische Störungen Verfahren 79 Zielsetzung Methodik Brief Psychiatric Rating Scale (BPRS) (F) Erfasst 5 Störungsdimensionen bei 18 Items die nach einem stationären Psychiatrie Patienten klinischen Interview beurteilt werden Nurses Observation Scale for Inpatient Evaluation (NOSIE) (F) Das Pflegepersonal und Betreuer führen 30 Items zur Beurteilung eine Verhaltensbeurteilung von des Verhaltens während stationären Patienten auf 7 Faktoren der letzten 3 Tage durch Scale for Assesment of Negative Symptoms (SANS) (F;S) Erfassung schizophrener Minus Symptomatik auf 5 Dimensionen Positive and Negative Syndrome Scale (PANSS) (F) Erfasst schizophrene positiv und Bewertung anhand eines negativ Symptomatik sowie allgemeine Psychopathologie klinischen Interviews und des Verhaltens in den letzten 7 Tagen – Verhaltensbeobachtung und Selbsteinschätzung während eines klinischen Interviews Erfassung subjektiver BeeinParanoid – Depressivitäts – Skala trächtigung durch (1) depressiv – FB mit 43 Items ängstliche Verstimmtheit; (2) paranoide (PD-S) (S) Tendenzen und (3) Krankheitsverleugnung IntentionalitätsSkala (InSka) (F) Frankfurter Beschwerde Fragebogen (S) Erfassung schizophrener Residualsymptomatik (Gesamtscore) 60 Items zur Symptombeurteilung aufgrund des Verhaltens der letzten 2 Wochen Selbsteinschätzung subjektiv erlebter Beeinträchtigungen du Defizite Fragebogen oder Interview (Basissymptome) in 10 Kategorien mit 98 Items 35.2 Ätiologie/Bedingungsanalyse Psychische Störungen 80 1. Epidemiologische Befunde Inzidens von 10 : 100 000 (bei einer engen Schizophreniedefinition und beim Vergleich psychiatrischer Zentren in Europa, Amerika, Afrika und Asien) Auch in der Längsschnittstudie bleibt die Inzidens gleich Inzidens ist geschlechtsunabhängig Es scheint das weder ökonomische, kulturelle noch ethnische Faktoren einen Einfluss darauf ausüben, das verweist auf eine starke Bedeutung biologischer und genetischer Faktoren 2. Genetik sehr gut abgesicherte Aussagen bei den biologischen Verwandten von Schizophrenen wurde ein erhöhtes und nach Verwandtschaftsgrad abgestuftes Morbidätsrisiko gefunden Zwillingsstudien zeigten, dass Kinder von einem Schizophrenen Elternpaar ein Risiko von 46 – 48% haben. Adoptivstudien von Kindern, die von schizophrenen Müttern wegadoptiert wurden, zeigen eine erhöhte Häufigkeit von Schizophrenie und Störungen, die dem schizophrenen Spektrum zugerechnet werden Fazit: Es gibt mit hoher Wahrscheinlichkeit eine genetisch übertragene Disposition zur Entwicklung einer schizophrenen Störung. Es müssen aber auch bestimmte nicht – genetische Umstände hinzutreten, die die Wahrscheinlichkeit erhöhen, dass aus der Disposition eine manifeste Erkrankung wird (z.B. ist das Risiko für einen Eineiigen Zwilling, wenn sein Zwillingsbruder an Schizophrenie erkrankt ist, auch an Schizophrenie zu erkranken < 50%. 3. Biologische Faktoren 3.1 Biochemische Faktoren Mit den Akutsymptomen einer Schizophrenie, wie Halluzinationen und Wahnideen geht eine gesteigerte Dopaminaktivität einher. Vermutung, dass eine dopaminerge Unterfunktion im mesokortico - präfrontalen System mit negativen Symptomen verbunden ist. Bei schizophrenen kommt es häufig zu einer Vergrößerung der Seitenventrikel Psychische Störungen 81 Es wird aber auch eine Volumenverringerung des Temporallappens berichtet In nur wenigen Arbeiten wurden verschiedene Areale gleichzeitig vermessen, deshalb kann keine Aussage über systematische Zusammenhänge zwischen den multiplen Auffälligkeiten gemacht werden. Immunologische Hypothesen gehen von einer Schädigung des sich pränatal entwickelten ZNS durch Viren aus (geringfügige Erhöhung der Geburtsraten Schizophrener nach einer Grippeepedemie und in Winterjahreszeiten). Geschlechtsunterschiede in der Schizophrenie: Frauen erkranken später an Schizophrenie, aber warum? Erklärung: In Tierexperimenten konnte nachgewiesen werden, dass Östrogen eine antidopaminerge Wirkung hat. Während der Menopause kommt die Östrogenproduktion zum Erliegen, dies führt zu einer Zunahme der Vulnerabilität. 3.2 Psychophysiologische Faktoren Veränderung der psychophysiologischen Reaktionsmuster und Funktionsabläufe bei Schizophrenen Hinweise, dass Schizophrene anders als Gesunde auf Reize auf ihre Bedeutung hin analysieren. Es wird ohne Reaktionsanforderung keine zentrale Verarbeitungskapazität zur Verfügung gestellt. „Oddball Paradigma“ (es werden 2 Töne präsentiert, wobei ein Ton als selten deklariert wird. Die VP soll dabei auf den seltenen Ton achten, wenn dieser erklingt, lässt sich eine positive Komponente in der Hirnaktivität nachweisen, die P3000) Im „Oddball Paradigma“ zeigen Schizophrene bei den seltenen Tönen eine erheblich reduzierte P300. P300 ist ein Indikator für kontrollierte Prozesse der Aufmerksamkeit und der Reizbewertung Ergebnis deutet auf eine Störung dieser Prozesse bei Schizophrenen hin. Grillon, Amelli, Chourchesne und Braff (1991) zeigten anhand der P300, dass sich bei Schizophrenen die Aufmerksamkeit ziemlich gleich auf relevante und irrelevante Reize verteilt. Die P300 ist für seltene Reize kleiner, aber größer auf nachfolgende irrelevante Reize. Fehlen von Orientierungsreaktion und die verminderte Kovariation hirnelektrischer Signale mit der Reizbedeutung, verwiesen auf eine Störung der Informationsverarbeitung. Psychische Störungen 82 4. Neurokognitive Defizite erhöhte Ablenkbarkeit Schizophrener Patienten leichte Ablenkbarkeit und Probleme bei konzentrativen Daueranforderungen verweisen auf Störungen der Informationsverarbeitung und Aufmerksamkeit im schizophrenen Verlauf Schizophren nennen seltener das übliche Wort, wenn ein Reizwort genannt wird Hinweis auf das Fehlen hemmender Einflüsse auf die Assoziations-bildung. Könnte auf eine Fehlfunktion des dopaminergen Systems im Frontallappen zurückgeführt werden. 5. Psychosoziale Faktoren 5.1 Prämorbide Sozialisationsbedingungen bei später als Schizophren beurteilten Jungen, gab es laut Lehrerurteil mehr Verstöße gegen die Schulordnung, sie wurden auch als ängstlicher und zurückgezogener beurteilt. Studie anhand einer Bostoner Erziehungsberatungsstelle fand sozialen Rückzug, geringe Impulskontrolle und Tendenz zu bizarren Verhaltensweisen Aber: Frage der Repräsentativität!!! Mütter von Schizophrenen zeigten in einer Kopenhagener Risikogruppen – Untersuchung a) Weniger Verantwortungsbewusstsein b) Weniger emotionale Stabilität Als Mütter in der Kontrollgruppe. double bind (z.B. Ich hab dich lieb; Der Gesichtsausruck passt jedoch nicht) nicht empirisch bewiesen! Psychische Störungen 83 Deutliche Unterschiede in der Kommunikation bei Eltern schizophrener Kinder und Eltern von gesunden Kindern. Aber welche Bedeutung das für die Störung hat, ist nicht geklärt – sie könnte auch als Folge der Störung auftreten Kombination von Kommunikationsstörung und ablehnenden affektiven Stil bei Eltern von Schizophrenen 5.2 Psychosoziale Belastungen höchste Prävalenz für Schizophrenie in von der Unterschicht bewohnten Wohngebieten der Innenstadt Chicagos. Bei Übergang zu besser gestellten Wohngebieten nahm die Prävalenz systematisch ab Zusammenhang zwischen der Prävalenz und sozioökonomischen Status Ist aber nur in Großstädten deutlich, in mittleren Städten schwach und am Land nicht nachweisbar Potentielle Erklärungen: a) Social stress/social causation Hypothese Das Leben unter schwierigen psychosozialen Bedingungen erhöht die Prävalenz für Schizophrenie b) social drift/social selection Hypothese Bereits im Vorfeld der Erkrankung, sind die Fähigkeiten zur Rollenerfüllung eingeschränkt, das führt zu einem Absinken („drift“) in untere Sozialschichten beziehungsweise können die Betroffenen an dem im Rahmen der Generationen üblichen Aufstieg in bessere Lebensbedingungen nicht teilhaben („selection“). es gibt dafür Evidenz c) Lebensverändernde Ereignisse können als psychosoziale Stressoren an der Ätiologie schizophrener Erkrankungen beteiligt sein Studien belegen das lebensverändernde Ereignisse im Zusammenhang mit einem „Rückfall“ stehen Psychische Störungen 84 6. Ausblick Risikofaktoren für schizophrene Erkrankungen: (1) Genetische Faktoren (2) Hirnlesionen (3) Psychosoziale Belastungen Genetische Modelle können die Entstehung der Schizophrenie nur teilweise erklären (vgl. die Diskordanz bei Monozygoten Zwillingen). Befunde über strukturelle Veränderungen des Hirns treffen nicht auf alle Schizophrenie Patienten zu. Es gibt keine Evidenz dafür, das Hirnveränderungen zwangsläufig mit Schizophrenie verbunden sind. Bei psychosozialen Faktoren gibt es einen Zusammenhang zwischen lebensverändernde Ereignissen, EE (expressed emotions) und einem Rückfall. psychosozialen Faktoren sind schwer zu „fassen“ und auch nur Teilfaktoren Es wirken mehrere Risikofaktoren auf die Entstehung von Schizophrenie ein Wahrscheinlich bestimmt die Interaktion der Risikofaktoren die unterschiedlichen Krankheitsbilder, prämorbide Auffälligkeiten und längerfristige Verläufe bestimmt. 35.3 Intervention 1. Behandlungsansätze im Verlauf schizophrener Erkrankungen Aufgrund der Faktorenanalyse wird zwischen 3 Syndromen unterscheiden: a) Positiv Symptomatik (Halluzinationen, Wahnerlebnisse und Ich – Störungen) Psychische Störungen 85 b) Negativ Symptomatik Treten häufig vor den positiven Symptomen auf und bleiben auch nach deren Abklingen teilweise lange bestehen. c) Desorganisiertes Verhalten, Denkstörungen und inadäquater Affekt Hohe Komorbidität (in Industrieländern circa 60%) von Schizophrenie und dem Missbrauch psychotroper Substanzen. Aber warum? Hypothesen: (1) Substanzmissbrauch löst generell oder bei vulnerablen Personen Schizophrenie aus (2) Substanzmissbrauch entsteht aus der Selbstmedikation oder Bewältigung schizophrener Störungen (3) Koinzidenz ätiologisch völlig unabhängiger Störungen 2. Behandlung akut psychotischer Episoden Erstmaliges Auftreten einer akuten schizophrenen Psychose führt zur Aufnahme in ein psychiatrisches Krankenhaus. Erworben Betroffene und Angehörige ein gewisses Verständnis der Erkrankung und Vertrauen in professionelle Hilfe, kann auch ohne Klinikeinweisung behandelt werden. In der Behandlung akuter schizophrener Psychosen liegt derzeit der Schwerpunkt auf der Pharmakotherapie und psychosozialer Betreuung, die komplementär zueinander wirken. 2.1 Antipsychotische Medikation Therapeutische Fragen bezüglich neuroleptischer Behandlung: (1) Erfolgsraten (2) Abgrenzung der pharmakologischen Wirkung gegen Placebo – Effekte (3) Abgrenzung der spezifisch antipsychotischen Wirkung gegenüber unspezifischer Sedierung (4) Erfassung der Art und Häufigkeit unerwünschter Nebenwirkungen Neuroleptika lassen Negativ – Symptome weitgehend unbeeinflusst! Psychische Störungen 86 Nebenwirkungen können einen Abbruch bewirken (bei Cole waren es 3%) einige typische Nebenwirkungen wie Tremor, Rigor und Ruhelosigkeit wurden auch bei medikamentenfreien Patienten beobachtet; Die Beschwerden sind aber bei medikamentös behandelten Patienten ausgeprägter. In der Regel überwiegen die Vorteile der Neuroleptika (besonders die erhebliche Verkürzung der stationären Behandlung) 2.2 Psychosoziale Maßnahmen Therapeutische Grundregeln für Schizophrenie: (1) Möglichst entspanntes, übersichtliches, reizarmes Behandlungsmilieu mit konstanten Personal (2) Personelle und konzeptionelle Kontinuität mit konstanter zentraler Bezugsperson und längerfristiger Koordination der Behandlungsmaßnahme (3) Eindeutige, klare und affektiv – kognitiv kongruente Kommunikation (4) Möglichst einheitliche Informationen und Ansichten bei Patient, Angehörigen, stationären und ambulanten Betreuern über die Störung, die konkreten Ziele der Behandlung und die Prognose (5) Erarbeitung gemeinsamer, möglichst realistisch – positiver Zukunftserwartungen (6) Vermeidung von Über – und Unterstimulation (7) Kombination von Sozio – und Pharmakotherapie Eine Studie von Ciompi in einer kleinen Behandlungseinrichtung, wo er den Schwerpunkt auf psychosoziale Maßnahmen und nur zeitweiser Medikamentation legte, zeigte dass: (1) In der Regel kann eine völlige medikamentenfreie Behandlung auch unter günstigen psychosozialen Bedingungen nicht verwirklicht werden (2) Es reichen deutlich niedrigere Neuroleptikadosen aus, als wie üblicherweise angewandt (3) Die Vorteile einer geringeren Medikamentation ist gegenüber einer längeren Hospitalisierung abzuwägen Psychische Störungen 87 2.2.1 Der Einfluss des Stationsklimas auf den Verlauf der schizophrenen Symptomatik: wenn relativ wenige Mitpatienten aggressives oder irritierendes Verhalten zeigten wenn häufig soziale Kontakte stattfanden deutliche Abnahme der schizophrenen Symptomatik. 2.2.2 Wirkung der Psychotherapie bei der Behandlung Schizophrener Es wurden mehrere Schulen miteinander verglichen und die Effektstärke wurde ermittelt: TOP DREI SCHULEN: (1) Familientherapie (+ 0.28); N= 6 (2) Kognitive Therapie (+ 0.28); N= 6 (3) Körperorientierte Therapie (+ 0.27); N=1 3. Längerfristige Behandlungsmaßnahmen für schizophrene Patienten bei 25% der Betroffenen klingen schizophrene Störungen ohne schwere psychische und soziale Beeinträchtigungen ab bei ≈ 25% kommt es zu einer chronischen Negativ – Symptomatik, mit Tendenz zur Besserung bei 50% ist der Langzeitverlauf instabil mit auftreten von akuten psychotischen Zuständen Langfristige therapeutische Aufgaben: (1) Rückfall – Prävention (2) Behandlung persistierender Defizite und Störungen Psychische Störungen 88 3.1 Pharmakotherapie In einem einjährigen Beobachtungszeitraum erlitten 70% der Patienten unter einem Placebo einen Rückfall 23% der Patienten unter Neuroleptika einen Rückfall Bei kontrollierten Absetzversuchen kam es im Zeitraum von 6 – 24 Monaten zu einer Rückfallquoten von circa 75% Depressivität und sozialer Stigmatisierung kann die Negativ – Symptomatik verstärken es besteht bei neuroleptischer Langzeitbehandlung auch das Risiko irreversibler Spätdyskinesien Spätdyskinesie umfasst qualitativ abnorme, oft stereotype unwillkürliche Bewegungen vor allem von Zunge, Mund und Gesicht (tritt bei 15% der Langzeitbehandelten auf; 1% davon ist irreversibel) Dagegen versuchte man Intervallbehandlungen anzuwenden (bei einem stabilen symptomfreien Zustand setzt man die Medikamentation ab und erst beim Auftreten von Frühwarnzeichen werden Medikamente verabreicht). Doch dabei stiegt die Rückfallquote um 50%. 3.2 Psychosoziale Maßnahmen Schon Bleuler weist darauf hin, das Schizophrene nur bei akuten Anfällen (wegen störenden Benehmens, Suizidgefahr etc.) in die „Anstalt“ gehören. Sobald es möglich ist, sollen sie wieder entlassen werden, da sich sonst Patienten und Angehörige zu stark an den Aufenthalt in der Anstalt gewöhnen. 3.2.1 Stationäre Behandlung chronisch schizophrener Patienten 5 – 10% der Schizophrenen ist stationär In einer Studie über Klinikmilieu und Symptomatik konnte folgendes gezeigt werden: Psychische Störungen 89 (1) Abteilungen mit wenig sozialer Anregung und Anforderung an die Patienten führten zu einer stärkeren Ausprägung der Negativ – Symptomatik (2) Korrelation des Ausmaßes der Symptomatik mit der Aufenthaltsdauer Aber auch eine Überstimulation durch intensives Engagement erhöht das Risiko einer positiven Symptomatik. Mechanistische Maßnahmen eines Verstärkersystems, die soziale Interaktion vorhersagbar und überschaubar machen, können auf Schizophrene heilsam wirken (in einem Versuch gab es damit exzellente Erfolge). 3.2.2 Maßnahmen gegen Rückfälle und Chronifizierung je länger die stationäre Behandlung, desto größer die Gefahr zunehmender Negativ – Symptomatik Deshalb möglichst rasche Entlassung nach Abnahme der Akutsymptomatik und Fortsetzung der Behandlung auf außerklinischer Basis Nach Zubin´s Vulnerabilitäts –Stress Modell sind psychotische Rückfälle das Resultat einer individuell variierenden Anfälligkeit und bestimmter psychosozialer Streß – Faktoren. Bezüglich psychosozialer Streß – Faktoren wurden besonders 2 Faktoren untersucht: a) Lebensverändernde Ereignisse (life events) b) Expressed emotions enger Bezugspersonen Man versucht die sozialen Fertigkeiten zu trainieren, ein soziales Netzwerk aufzubauen und den Stress in zwischenmenschlichen Kontakten zu verringern. Zusätzlich kann man ein wöchentliches Treffen mit Familienmitgliedern arrangieren. Spezifische Behandlungsverfahren bei Störungen und Defiziten schizophrener Patienten Zielverhalten Behandlungsmaßnahmen Soziale Fähigkeiten und Kommunikation Social Skills Training Berufliche Eingliederung Berufl. Rehabilitationsprogramme Lebenspraktische Fähigkeiten Life Skills Training Krankheitsverständnis - & bewältigung Psychische Störungen Kognitive Leistungen Kognitive Trainingsprgramme Körperwahrnehmung; Ich - Empfindung Leiborientierte Therapie Verringerung von Halluzinationen & Wahn Kognitive Verhaltenstherapie 90 Studie von Hogarty und Anderson (1986): 88 Patienten mit neuroleptischer Standard – Medikation aus high EE Familien wurden per Zufall verschiedenen Therapien zugewiesen und mit einer Kontrollgruppe verglichen: Kontrollgruppe: 33% Rückfallquote Familientherapie: 19% Rückfallquote Sozial – Training : 21% Rückfallquote Familientherapie & Sozial – Training: 0% Rückfallquote 36. Depressive Störungen (Schider) 36.1 Klassifikation und Diagnostik 1.Klassifikation Die Multidimensionalität depressiver Störungsbilder wird heute sowohl auf der phänomenologischen als auch auf der ätiologischen Ebene anerkannt und unterstrichen. Unter Depression als Symptom wird eine traurig-gedrückte Stimmungslage verstanden die auch ängstliche/gereizte Züge miteinschließen kann. Unterscheidung von Subtypen war daher in großer Anzahl und auf der Basis sehr heterogener Einteilungskriterien; multiple und v.a. dichotome Klassifikationsansätze ( endogen vs. neurotisch-reaktiv; uni- vs. bipolar ). In der heute gängigen Klassifikation nach ICD-10 und DSM-IV Bestimmung der Subtypen weitgehend nach deskriptiven operational definierten Unterscheidungsmerkmalen. Tab. 1 (S.854): ICD-10-Kategorien: (siehe auch Skriptum) Affektive Störungen Schizophrenie, schizotype und wahnhafte Störungen Neurotische-, Belastungs- und somatoforme Störungen Verhaltens- und emotionale Störungen mit Beginn in der Kindheit und Jugend Psychische Störungen 91 Tab. 2 (S.855): DSM-IV-Kategorien: (siehe auch Skriptum) Affektive Störungen Schizophrenie und andere Psychotische Störungen Anpassungsstörungen 2. Diagnostik Interviewverfahren zur Erstellung von Diagnosen sind stark in den Vordergrund getreten. Daneben Fremdbeurteilungsskalen und Selbstbeurteilungsfragebögen um den Schweregrad der Depression quantitativ zu erfassen. Tab. 4 (S.856): Verfahren zur dimensionalen Depressionsdiagnostik: HAMD (Hamilton-Depression-Scale) Fremdbeurteilungs-Skala (Basis: Interview) MADRS (Montgomery Asberg Depression Scale) Fremdbeurteilungs-Skala (Basis: Interview) BDI (Becks Depressions-Inventar) Selbstbeurteilungs-Fragebogen ADS (Allgemeine-Depressions-Skala) Selbstbeurteilungs-Fragebogen Darüber hinaus gibt es eine Vielzahl an diagnostischen Verfahren zur Messung bestimmter Aspekte depressiver Störungen (Anwendung nicht nur auf diesen Bereich beschränkt), z.B. UBV (Fragebogen zum Umgang mit Belastungen im Verlauf) oder H-Skalen (Skalen zur Hoffnungslosigkeit). 36.2 Ätiologie / Bedingungsanalyse 1.Einleitung Die Entstehung von Depressionen ist multikausal bedingt; ein breites Spektrum von biologischen, umweltspezifischen und psychologischen Faktoren kann zur Genese beitragen. In jüngster Zeit wurden verstärkt einzelne Forschungslinien zu verbinden versucht, d.h. dass derzeit ausgesprochener Trend zur Entwicklung von integrativen „biopsychosozialen“ Depressionsmodellen herrscht. Dieser aktuelle Trend darf allerdings nicht darüber hinwegtäuschen, dass die Beantwortung der Frage nach den Ursachen einer Depression noch keineswegs möglich ist. Abb. 1 (S.860): Grundzüge eines biopsychosozialen Modells: Biologische Faktoren Psychosoziale F. -Genet. Prädisposition, -Belastende Lebens-Neurobiolog. Dysfunkt. -Ereignisse -Ungünstige Umwelteinflüsse im Entwicklungs- Psychologische F. -kognitive Dysfunktionen -Sozial-behaviorale Dysfunktionen Psychische Störungen 92 verlauf Dysregulation der basalen psychobiologischen Adaptationsmechanismen Depressives Syndrom 2. Biologische Faktoren 2.1 Genetische Ansätze Die Familien-, Adoptions- und Zwillingsforschung zeigt, dass genetische Faktoren an der Entstehung von affektiven Störungen beteiligt sein können. Der Einfluss prädisponierender hereditärer Faktoren scheint zu variieren (je nach Art/Schwere d. Störungsform). So betragen die Konkordanzraten bei eineiigen Zwillingen für psychotische unipolare Depressionen 50 %, für nicht-psychotische unipolare Depressionen 40 % und für bipolare affektive Störungen liegen die Werte merklich höher. Die Rolle genetischer Einflüsse bietet bei leichteren depressiven Störungen ein inkonsistentes Bild, scheint jedenfalls geringer ausgeprägt zu sein als obengenannte Störungsformen. 2.2 Neurobiologische Ansätze In den letzten Jahren sind im Kontext depressiver Störungen in bezug auf eine Fülle von biochemischen, neuroendokrinologischen und neurophysiologischen Indikatoren Untersuchungen zum Stellenwert neurobiologischer Dysfunktionen durchgeführt worden. Besonders Ansätze zur Erfassung von Dysregulationen im Neurotransmitterhaushalt, Dysfunktionen der Cortisolsekretion und der Sekretion des Schilddrüsen und Wachstumshormons sowie chronobiologischen Abweichungen nehmen einen breiten Raum ein. Bei Depressivenfinden sich neurobiologische Störungszeichen häufig in signifikanter Ausprägung; der schlüssige Nachweis von neurobiologischen Dysfunktionen steht bisher aber noch aus. Generell richtet sich die Suche heute mehr und mehr auf die Erfassung von gestörten Interaktionsmustern zwischen verschiedenen neuronalen Systemen. 3. Psychosoziale Faktoren 3.1 Kritische Lebensereignisse In so gut wie allen neueren Modellen wird der Einfluss von kritischen Lebensereignissen zur Depressionsgenese anerkannt. Die Auftretenshäufigkeit solcher Ereignisse im Vorfeld Psychische Störungen 93 depressiver Störungen ist signifikant (Zusammenhang empirisch gut gestützt). Ein besonderer Stellenwert wird interpersonellen Verlust- und Separationsereignissen im Vorfeld der Depression zugeschrieben; oder aber sozialen Rang- und Rollenverlusten (evolutionspsychologisches Konzept). Als wesentliches Element der Depressionsgenese ist die Wechselwirkung zwischen belastenden Umweltgegebenheiten und personspezifischen Vulnerabilitätsfaktoren zu betrachten. Das interaktive Stress-Diathese-Konzept ist zwar empirisch gestützt, es gibt aber auch Resultate, die eher für das additive Zusammenwirken verschiedener ungünstiger Variablen in der Entwicklung depressiver Störungen sprechen. 3.2 Belastenden und defizitäre Umfeldbedingungen Im Blickpunkt: der Einfluss von akuten und chronischen psychosozialen Stressoren. Depressive haben in Familie und Partnerschaft häufig dysfunktionale Beziehungen sowie erhöhte Belastung(en) am Arbeitsplatz. Das soziale Umfeld ist nicht durch ausgeprägte aversive Bedingungen, sondern durch ausgeprägte Defizite an hilfreichen und fördernden Kontakten charakterisiert. Ob dies nun Antezedentien oder Folgen sind lässt sich nicht einheitlich beantworten. 3.3 Ungünstige Umwelteinflüsse im Entwicklungsverlauf In zahlreichen Modellansätzen betrachtet man die Möglichkeit dass in der Kindheit eine Prädisposition für das Auftreten von Depressionen im Erwachsenenalter durch ungünstige Lebensereignisse und –Umstände geschaffen werden könnte. Verluste und Deprivationen im familiären Milieu stehen dabei im Mittelpunkt. Die Ergebnisse retrospektiver Studien in Bezug auf den Zusammenhang zwischen einschneidenden Verlustund Separationsereignissen im Kindesalter und der Manifestation depressiver Störungen in späteren Lebensperioden habe sich allerdings als wenig konsistent herausgestellt. Empirisch belegt ist dagegen, dass depressive Erwachsene überdurchschnittlich häufig über ein ungünstiges familiäres Klima (v.a. einen Mangel an adäquater emotionaler Zuwendung seitens der Eltern) berichten. 4. Psychologische Faktoren 4.1 Kognitiv-psychologische Ansätze Global formuliert wird in diesen Modellen dysfunktionalen Denk- und Einstellungsmustern (dysfunktionalen Prozessen der Informationsverarbeitung) eine substantielle Rolle im Psychische Störungen 94 Bedingungsgefüge depressiver Störungen zugemessen; dabei wird auf die Streß-DiatheseHypothesen Bezug genommen. 4.1.1 Die Ansätze von Beck und Seligman Beck (1970) geht in seiner Theorie der „kognitiven Schemata“ davon aus, dass als Basis depressiver Störungsbilder dysfunktionale kognitive Grundmuster zu betrachten sind, die sich primär in 3 Bereichen manifestieren: 1. in den negativen Einstellungen depressiver Personen zu sich selbst 2. zu ihrer Umwelt und 3. zu ihrer Zukunft. Der Ursprung dafür liegt in frühen ungünstigen Umwelterfahrungen, kann später speziell durch belastende Ereignisse analoger Art reaktiviert werden. In der Reformulierung der Konzepts der „Erlernten Hilflosigkeit“ von Abraham, Seligman und Teasdale (1978) sind die ursprünglichen Hypothesen durch attributionstheoretische Annahmen ergänzt und spezifiziert worden. Das Vorhandensein eines „pessimistischen Attributionsstils“ bzw. eines „pessimistischen Explanationsstils“ (Tendenz, negative Umweltereignisse auf internale, stabile und globale Ursachen zurückzuführen) wird als Risikofaktor für die Genese von Depressionen aufgefasst (Buchanan & Seligman,1995). Das gehäufte Vorkommen von dysfunktionalen Einstellungen und negativen Attributionen bei Depressiven wurde durch zahlreiche empirische Studien bestätigt. Die Annahmen zur prädisponierenden Rolle kognitiver Dysfunktionen ließen sich keineswegs durchgehend stützen, vielmehr sprechen die Ergebnisse dafür, dass es sich bei den festgestellten Abweichungen um Korrelate bzw. Konsequenzen der depressiven Störung handelt. Auf dem Hintergrund dieser Daten wird heute die Möglichkeit von Wechselwirkungsbeziehungen zwischen negativen Kognitionsmustern und depressiver Verstimmung zunehmend unterstrichen. 4.1.2 Andere kognitiv orientierte Ansätze Modell der „Hoffnungslosigkeitsdepression“; Im Anschluss an das revidierte „Hilflosigkeitskonzept“ von Abramson, Metalsky und Alloy (1989) vorgelegt; in diesem Modell wird negativen Kognitionsmustern zukunftsbezogener Art eine zentrale Rolle zugewiesen (nur bei best. Subtypen). Hypothese der differentiellen Aktivierung von Teasdale (1988); im Mittelpunkt steht die Annahme, dass die Tendenz zur Psychische Störungen 95 Aktivierung spezifischer negativer Kognitionen in Zuständen leicht depressiver Gestimmtheit als prädisponierender Faktor für die Entstehung klinisch depressiver Störungsbilder aufzufassen ist. Die empirische Fundierung dieser Ansätze bleibt abzuwarten. 4.2 Verhaltenspsychologisch-interpersonelle Ansätze Auch die Annahmen zum prädisponierenden Einfluss dysfunktionaler sozialer Verhaltensmuster haben eine lange Tradition; maßgebliche Impulse kamen dabei v.a. von frühen lernpsychologisch-verstärkungspsychologischen Beiträgen von Lewinsohn. In dessen Konzept wird ursprünglich postuliert, dass massive Reduktion von positiv verstärkenden Umweltrückmeldungen dem Auftreten der Depression zugrunde liegen; am Zustandekommen solcher Verstärkerverluste können sowohl ungünstige Umweltgegebenheiten als auch ungünstige Verhaltensmerkmale (mangelhafte soziale Fertigkeiten/Kompetenzen) der Betroffenen beteiligt sein. Diese Hypothese wird nach wie vor in einer Reihe von theoretischen Ansätzen vertreten und hat die Gestaltung neuerer psychologischer Therapiezugänge mitbestimmt, auch wenn das Konzept in Richtung eines integrativen Modells verändert wurde (Lewinsohn, Hoberman, Teri & Hautzinger, 1985). Ein breites Spektrum von empirischen Befunden die überzufällige Ausprägung von Mängeln in sozialen Fertigkeiten/Kompetenzen bei Depressiven; ebenso dass das interpersonelle Verhalten Depressiver negative Reaktionen hervorruft und somit die Aufrechterhaltung ungünstiger Kreislaufprozesse begünstigt wird. Die Annahme von der möglichen Vorfeldfunktion mangelhafter sozialer Fertigkeiten/Kompetenzen kann empirisch bisher allenfalls partiell gestützt werden. 4.3 Persönlichkeitsorientierte Ansätze Hier stehen globale Konzeptionen im Sinn des Begriffs „prädepressive Persönlichkeit“ neben einer Vielzahl von Konzepten, in denen der Beitrag einzelner Persönlichkeitsmerkmale zur Entwicklung von Depressionen in spezifischer Weise hervorgehoben wird. Auch in diesem Forschungsgebiet erwies sich die Unterscheidung zwischen Antezedentien und Symptomen/Folgen der depressiven Störung als schwierig (empirischer Befundstand eher vorläufig). Zu obengenannten Persönlichkeitsvariablen gehören u.a.: Merkmal der erhöhten interpersonellen Dependenz Merkmal der reduzierten /labilen Selbstwertschätzung; auch hier sind die empirischen Belege eher spärlich. Dasselbe gilt für die Annahme von erhöhten Neurotizismuswerten depressionsanfälliger Personen. Die potenzielle Psychische Störungen 96 Prädiktorfunktion subklinischer depressiver Tendenzen für das Auftreten von Depressionen klinischen Schweregrads wird durch die Ergebnisse mehrerer prospektiver Untersuchungen neueren Datums belegt (Lewinsohn, Hoberman &Rosenbaum, 1988; ...). 5. Ergänzende Aspekte: Komorbidität, demographische Merkmale Wie aus einer Reihe von epidemiologischen Studien zur Komorbiditätsthematik hervorgeht, ist mit einer erhöhten Auftretenswahrscheinlichkeit von Depressionen im Gefolge von Angststörungen zu rechnen (Verläufe in Gegenrichtung merklich seltener). Die Prävalenzraten depressiver Störungen sind bei Frauen fast durchgehend wesentlich höher als bei Männern - wirft naheliegenderweise auch unter ätiologischen Aspekten bedeutsame Fragen auf. Dasselbe gilt für Altersspezifische Prävalenzraten (erhöht Auftretenswahrscheinlichkeit bei jungen Erwachsenen und deutlicher Häufigkeitsanstieg nach der Pubertät; neuerdings mehrfach nachgewiesen). 6. Schlußbemerkungen Die ätiologische Depressionsforschung ist noch in der Pionierphase, die involvierten Prozesse auf der biologischen, psychologischen und der psychosozialen Ebenehaben sich als wesentlich komplexer herausgestellt als angenommen. Die einschlägigen Forschungsaktivitäten werden sich offensichtlich in der nächsten Zeit auf die systematische empirische Überprüfung von integrativen Modellvorstellungen kurzer bis mittlerer Reichweite konzentrieren müssen (von der Erfassung einzelner Risikofaktoren zur Erfassung von „Risikokonstellationen“). 36.3 Intervention 1. Einleitung Sowohl somatische als auch psychologische Behandlungszugänge haben in der Depressionstherapie ihren Platz; auf beiden Ebenen liegt ein breites Spektrum von einschlägigen Verfahren und eine (unüberschaubare) Fülle von empirischen Forschungsbeiträgen vor. Der deutliche Interessensanstieg (für psychologische Depressionstherapie) seit 1970 geht auf zwei Entwicklungslinien zurück: die Entwicklung der Psychische Störungen 97 verhaltenspsychologischen Ansätze und die der kognitiv-psychologischen Ansätze zum Depressionsproblem. Impulse von diesen Richtungen haben die Therapieforschung und – Praxis der letzten beiden Jahrzehnte stark geprägt. Daneben hat sich mit der interpersonellen Psychotherapie (Klerman &Weissman) eine weitere bedeutsame Interventionsform herausgebildet. Alle diese Therapieformen bemühen sich grundsätzlich um die Herstellung von Querverbindungen zu verschiedenen Gebieten der psychologischen Grundlagenforschung und um die systematische empirische Kontrolle des Therapieerfolgs. Inhaltlich haben sie gemein dass sie nicht auf die Veränderung basaler Merkmale der Persönlichkeitsstruktur (auf dem Weg der Aufdeckung und Bearbeitung frühkindlicher Konflikte) abzielen, vielmehr steht die Vermittlung von adäquaten Bewältigungsstrategien im Vordergrund um dem Patienten einen konstruktiven Umgang mit aktuellen Lebensproblemen zu ermöglichen. Tab.1 S. 870: Psychologische Ansätze zur Therapie depressiver Störungen (zusammenfassender Überblick; im Text enthalten) Die Unterscheidung zwischen verhaltensorientiert, kognitiv orientiert und interpersonell orientierten Zugängen ist im Sinn einer Schwerpunktsetzung zu verstehen (die einzelnen Ansätze haben sich im Lauf der letzten Jahre multimodaler Sicht und Vorgehensweisen angenähert). Die Verfahren der Selbstkontroll- und Stressbewältigungsansätze (der „zweiten Generation“) sind explizit auf einer kombinierten kognitiv-behavioralen Basis entwickelt worden (Patienten mit mäßig bis mittelschweren depressiven Episoden; meist erwachsene Depressive zwischen 20-60 Jahren). Die Dauer der Therapien beträgt in der Regel (beträchtliche Schwankungen) einige Monate bei 1-2 Sitzungen pro Woche, wobei der Stellenwert einer positiven und kooperativen Beziehung zwischen Patient und Therapeut durchgehend unterstrichen wird. 2. Verhaltensorientierte Ansätze in der Depressionstherapie Am Beginn steht der Versuch, Konzepte und Befunde aus der experimentellen Lernforschung mit der Genese und der Behebung von Depressionen in Beziehung zu bringen. Der verstärkungspsychologische Ansatz von Lewinsohn ist in diese Richtung besonders stark, daneben kommt grundsätzlich auch dem angstorientierten Ansatz von Wolpe eine bedeutsame Rolle zu. 2.1 Der Ansatz von Lewinsohn 1. Theoretischer Hintergrund: Anknüpfungspunkt bildet die ausgeprägte Verhaltensreduktion (Passivität, Interessenverlust und Antriebsmangel) welche mit dem Wegfall positiver Verstärker in Zusammenhang gebracht wird (Lewinsohn, 1975). Diese ätiologische Modellvorstellung wurde in den folgenden Jahren in Psychische Störungen Richtung eines multifaktoriellen-behavioral-kognitiven 98 Konzepts der Depressionsgenese erweitert. Auch hier hat die Reduktion positiv verstärkender Umweltrückmeldungen eine tragende Rolle in der Entwicklung/Aufrechterhaltung der depressiven Störung. 2. Therapeutische Vorgehensweisen: Primäre Beeinflussung durch die Veränderung inadäquater Verstärkungsbedingungen durch Modifikation bestimmter Verhaltensweisen des Patienten (die eine Nutzung vorhandener Verstärker verhindern) und Modifikation von ungünstigen Umweltgegebenheiten. Zu den basalen Interventionsstrategien gehören: a) Die Veränderung ungünstiger Verstärkungsbedingungen zwischen Patient und seiner Familie/dem Partner (z.B. mittels kontingenzmodifikatorischen Verfahren) b) Das generelle Training sozialer Fertigkeiten um Patienten Zugang zu potentiellen Verstärkern zu ermöglichen c) Erhöhung der Frequenz positiv verstärkender Aktivitäten sozialer und nonsozialer Art (z.B. Freizeit- /Leistungsebene). Wichtige Hilfsmittel sind dabei Aktivitätspläne, Tagesprotokolle und gestufte Aufgaben. In den neuen Therapieprogrammen Entspannungstechniken zur Angstreduktion und verschieden kognitive Interventionsmethoden als Erweiterung. 2.2 Der Ansatz von Wolpe 3. Theoretischer Hintergrund: Bei Wolpes verhaltenstherapeutischen Ansatz steht die Rolle emotionaler Konditionierungsprozesse im Vordergrund. Man nimmt an dass verschiedene (neurotische) Formen der Depression auf der Basis von massiven, langdauernden Ängsten (v.a. im sozialen Bereich) entstehen. 4. Therapeutische Vorgehensweisen: Ziel ist, die sozialen Basisängste des Patienten mittels verschiedener Dekonditionierungsmethoden (system. Desensibilisierung) zu beheben. Diese Therapie wurde in den letzten Jahren nur gelegentlich eingesetzt, dagegen nehmen assertive Trainingsverfahren in neueren multimodalen Depressionstherapien eine wichtige Rolle ein. Das gehäufte Auftreten von Angststörungen im Vorfeld von Depressionen ist in jüngster Zeit mehrfach empirisch bestätigt worden. 3. Kognitiv orientierte Ansätze in der Depressionstherapie Psychische Störungen 99 Die Grundannahme besagt, dass Störungen im Bereich der Wahrnehmungs-, Denk- und Einstellungsprozesse in der Entwicklung der Depression eine Rolle spielen; bei der Therapie steht demzufolge die Veränderung solcher dysfunktionaler Prozesse der Informationsverarbeitung im Vordergrund. 3.1 Der Ansatz von Beck: 5. Theoretischer Hintergrund: dysfunktionale kognitive Grundmuster sind als Basis depressiver Störungsbilder zu betrachten; negative kognitive Schemata die sich primär in der negativen Einstellung zu sich selbst, zur Umwelt und zur Zukunft (kognitive Triade) manifestieren. Diese Schemata haben den Ursprung in frühen ungünstigen Umwelterfahrungen und werden später oft durch geringfügige Belastungen ähnlicher Art reaktiviert. Die Vielfalt potentieller Einflussfaktoren in der Depressionsgenese wird zunehmend unterstrichen. 6. Therapeutische Vorgehensweisen: das spezifische Ziel besteht darin, die negativen Schemata des Klienten zu identifizieren und zu verändern (mit verhaltensorientierten und kognitiven Strategien). Begonnen wird in der Regel mit verhaltensorientierten Strategien (gestufte „Hausaufgaben“, Verhaltensaufzeichnungen) die zu konkreten positiven Aktivitäten anleiten; die dysfunktionalen Denkmuster werden dann im therapeutischen Gespräch aufgezeigt und zu ersetzen versucht. 3.2 Der Ansatz von Seligman: 7. Theoretischer Hintergrund: Grundlage ist das Hilflosigkeitsmodell (wiederholte Erfahrung des Kontrollverlusts führt zu reaktiv-depressiven Prozessen)Nach dem erweiterten Modell von Abraham, Seligman & Teasdale (1978) hängt die Entwicklung davon ab, welche Ursachen den erlebten Kontrollverlusten zugeschrieben werden (v.a. Tendenz zu internalen, globalen und stabilen Ursachen). Das Vorhandensein eines „pessimistischen Explanations- bzw. Attributionsstils“ wird als Risikofaktor für die Genese aufgefasst. 8. Therapeutische Vorgehensweisen: Keine eigene Therapierichtung, nur bestimmte therapeutische Einzelstrategien die an das Konzepte der Hilflosigkeit anknüpfen. Es wird darauf abgezielt, dysfunktionale Attributionen zu verändern (Reattribuierungsstrategien als Zusatzmethode). Psychische Störungen 100 4. Selbstkontroll- und Stressbewältigungsansätze in der Depressionstherapie Konzipiert auf der Basis behavioral-kognitiver Modellvorstellungen; hier die zwei wichtigsten Ansätze: 4.1 Der Ansatz von Rehm 9. Theoretischer Hintergrund: geht von Auffälligkeiten des depressiven Erleben und Verhaltens aus; Personen mit basalen Selbstkontrolldefiziten können im Fall von externen Verstärkerwegfall nicht auf ausreichende internale Regulationsmechanismen zurückgreifen besonders anfällig für die Entwicklung depressiver Störungen. 10. Therapeutische Vorgehensweisen: Selbstkontrollprozesse modifizieren; sodass Patient eine größere Unabhängigkeit von externalen Verstärkern erreicht. Im Verlauf der Therapie werden systematisch verschieden Phasen des Selbstkontrollvorgangs angestrebt Phase der Selbstbeobachtung Phase der Selbstbewertung Phase der Selbstverstärkung Diverse behaviorale und kognitive Strategien kommen (aufeinander abgestimmt) zum Einsatz. - 4.2 Der Ansatz von McLean 11. Theoretischer Hintergrund: behavioral-kognitiver Ansatz; weist ebenfalls viele Querverbindungen zu verstärkungspsychologischen Ansätzen auf. Hebt jedoch die interpersonellen Aspekte der Depression stärker hervor und nimmt auf Konzepte und Befunde aus der Stressforschung Bezug. Man nimmt an dass die Entwicklung von Depression(en) Resultat ineffizienter Bewältigungsstrategien im Umgang mit belastenden Lebenssituationen und –Ereignissen (speziell sozialer Natur) ist. 12. Therapeutische Vorgehensweisen: multimodales Therapieprogramm; verschiedene behaviorale und kognitive Verfahren zur Behebung von Defiziten im bereich von - Kommunikation Psychische Störungen 101 - Verhaltensproduktivität - Soziale Interaktion - Selbstbehauptung - kognitive Selbstkontrolle - Entscheidungsfindung und - Problemlösung. Die Therapeutischen Prozeduren werden auf die Gegebenheiten im Einzelfall zugeschnitten; der/die Ehepartner/in wenn möglich miteinbezogen. 5. Interpersonell orientierte Ansätze in der Depressionstherapie: Ansatz von Klerman und Weissman 13. Theoretischer Hintergrund: die Interpersonelle Psychotherapie nach Klerman & Weissman knüpft an Konzepte aus der sozialpsychiatrischen Forschung unter Einbeziehung entwicklungs- und sozialpsychologischer Konzepte an; dabei wird besonders auf die Attachment- und Unterstützungsforschung bezug genommen. Man postuliert, dass a) enge interpersonelle Beziehungen in der Depression eine wichtige Rolle spielen b) Verluste und Probleme auf interpersoneller Ebene für die Entwicklung/ Aufrechterhaltung der Depression von wesentlicher Bedeutung sind. 14. Therapeutische Vorgehensweisen: Strategien zur effizienteren Bewältigung aktueller Lebensprobleme und –Schwierigkeiten erarbeiten. Es wird ausdrücklich erwähnt, dass es in der Regel notwendig ist den Depressiven durch angemessen stützende Information hinsichtlich Art und Prognose der Störung symptomatisch zu entlasten. Man klärt mit dem Patienten, welcher von vier basalen interpersonellen Themenkreisen - Trauer - Interpersoneller Konflikt - Rollenveränderung und - Interpersonelle Defizite der Beginn der depressiven Entwicklung zu sein scheint; die Behandlung konzentriert sich dann in erster Linie auf den Problemkreis. Die Identifizierung und Veränderung problemrelevanter Emotionen und Kognitionen steht im Mittelpunkt, zugleich Verbesserung inadäquater Kommunikationsmuster und Aufnahme positiver Kontakte und Aktivitäten. Im Unterschied zu kognitiv-behavioralen Therapien werden die Ziele primär durch Vermittlung von Leitlinien zu erreichen gesucht (spezifische Trainingsverfahren nur fallweise). Psychische Störungen 102 6. Zur praktischen Durchführung und Effizienz der neueren psychologischen Depressionstherapien: Kasten 1 S. 876: Therapeutische Fallstudie – behavioral-kognitive (verstärkungsorientierte) Therapie einer Patientin mit reaktiver Depression (ICD-9) Kasten 2 S. 877: Therapeutische Gruppenstudie – Effekte einer kognitiven Therapie nach Beck bei Patienten mit Diagnose „Major Depression“ mit medikamentös behandelter Vergleichsgruppe sowie kombinierter kognitiv-medikamentöser Behandlung. Seit einigen Jahren nehmen die Vergleiche mit pharmakotherapeutischen Behandlungsmethoden (v.a. trizyklische Antidepressiva) zu. Global formuliert spricht die empirische Beweislage dafür, dass mit neueren psychologischen Therapiezugängen wirksame Möglichkeiten zur Behandlung depressiver Störungen zur Verfügung stehen, deren Wirkung sich mit einer Antidepressivatherapie durchaus vergleichen lässt. Nachdrücklich festzuhalten ist, dass die derzeit verfügbaren psychologischen Therapien und somatotherapeutischen Methoden keineswegs ein Allheilmittel darstellen (Responderdaten für beide Interventionsformen bei 60-70 %). Hoffnungen der letzten Jahren auf eine Kombination medikamentöser und psychologischer Verfahren haben sich nur zum Teil erfüllt; die Einzelmodalitäten zeigten sich häufig äquivalent oder kaum weniger effizient. In einigen Studien zeigten sich kognitiv-verhaltenstherapeutisch behandelte Patienten den medikamentös behandelten überlegen; doch bedürfen diese Befunde wegen des hohen Rezidiv- bzw. Rückfallrisikos sorgfältiger Aufmerksamkeit. 7.Abschliessende Bemerkungen Besonderes Augenmerk wird derzeit der Adaptation kognitiv-behavioraler und interpersonelltherapeutischer Verfahren zur Behandlung von depressiven Kindern und Jugendlichen gewidmet, desgleichen gilt für die Behandlung von chronischen und therapieresistenten Depressionen. Im Hinblick auf die Rückfall- und Rezidivprophylaxe sind neuerdings Versuche zur Fortführung der psychologischen Interventionsprogramme auch nach Abklingen der depressiven Symptomatik hinweg in den Vordergrund getreten. Auf ätiologischer Ebene wird heute weitgehend anerkannt, dass depressive Zustandsbilder das Resultat einer Entwicklung (eingeleitet aus psychologisch-psychosozialen und physiologischen Ausgangspunkten) darstellen. In Bezug auf die spezifischen Wirkprozesse und –Faktoren steht das Wissen jedoch noch in den Anfängen, empirische Detailanalysen haben bisher vorläufige und inkonsistente Ergebnisse gebracht. Psychische Störungen 103 37. Angststörungen (Schider) 37.1 Klassifikation und Diagnostik 1. Normale und pathologische Angst Für die spezifische Indikationsstellung einer Angststörung ist die möglichst Trennscharfe Differenzierung von Angst als Primäremotion (mit affektiven, körperlichen und kognitiven Komponenten); Ängstlichkeit als Persönlichkeitsmerkmal; verschiedene Formen pathologischer Angst und die Abgrenzung pathologischer Angst von anderen Formen psychischer Störungen. Übergreifende Merkmale pathologischer Angst sind: 1. Angstreaktionen/Vermeidungsverhalten werden vom Betroffenen als unbegründet, unangemessen stark und unangemessen häufig erlebt; 2. der Patient beginnt zu vermeiden und verliert die Kontrolle über die Angst; 3. Angstreaktionen treten konsistent und überdauernd auf; 4. es kommt zu ausgeprägtem Leiden und Beeinträchtigung der Lebensqualität Pathologische Angst ist das Leitsymptom der Angststörungen; kann jedoch auch bei anderen psychischen Störungen (z.B. Depression) und körperlichen Erkrankungen (z.B. endokrine Störungen) vorkommen. Angstuzstände zeigen sich besonders häufig bei akuten schwergradigen affektiven Störungen, psychotischen Erkrankungen und progredienten Stadien der Substanzabhängigkeit (z.B. während des Entzugssyndroms). Tab. 1 S. 883: Die Klassifikation von Angststörungen in der ICD-10 und im DSM-IV (siehe auch Skriptum) 2. Klassifikation ICD-10 und DSM-IV betonen die Notwendigkeit, spezifische Angststörungen wesentlich differenzierter als in der Vergangenheit zu erfassen. Wann immer nötig sollen auch Diagnosen aus anderen Störungskapiteln vergeben werden, da früh (z.B. in der Kindheit) auftretende phobische Störungen anderen psychischen Störungen vorausgehen und sowohl deren Verlauf wie auch die Auswahl passender Behandlungsstrategien beeinflussen können. Die Aufsplittung von „Angstneurose“ und „Phobie“ in verschiedene Einzeldiagnosen wird mit vielfältigen Befunden aus der Grundlagen- und Anwendungsforschung begründet. Einige relevante Unterschiede zwischen DSM-IV und ICD-10: 1. DSM-IV fasst Angststörungen wesentlich weiter als ICD-10 Psychische Störungen 104 2. in der ICD-10 wird Agoraphobie hierarchisch höher eingestuft als die Panikstörung (bedeutet in der Praxis, dass nach DSM-IV mehr Panikstörungen diagnostiziert werden) 3. Die generalisierte Angsterkrankung wird in der ICD-10 über eine Liste von 22 Symptomen definiert, mindestens 4 (und mind. 1 vegetatives) Symptome müssen erfüllt sein. Das DSM-IV verlangt 3 von 6 vorgegebenen Symptomen (bedeutet in der Praxis, dass nach ICD-10 mehr Diagnosestellungen folgen) 4. ICD-10 verzichtet (im Gegensatz zu DSM-IV) weitestgehend auf spezifische psychosoziale Einschränkungskriterien und schlägt stattdessen die (unscharfe) Formulierung „klinisch“ vor. 5. ICD-10 betont verschiedene, unscharf definierte Mischdiagnosen (im DSM-IV nur im Anhang), sollen Zustandsbilder diagnostizieren, die nie die vollen Kriterien z.B. einer Angststörung erfüllten, aber trotzdem zu klinisch bedeutsamen Leiden führten. 6. DSM-IV betont die Bedeutung von organisch- und substanzbedingten Angstsyndromen (gibt ihnen auch wesentlich mehr Raum) 2.1 Die phobischen Störungen Agoraphobie (F40.0) Die Angst vor/das Vermeiden von Plätzen oder Situationen, in denen eine Flucht beim Auftreten stark beeinträchtigender, panikähnlicher oder extrem peinlicher Symptome schwer möglich oder keine Hilfe zu erwarten wäre. Spezifische Phobie (F40.2) Konsistent auftretende, klinisch bedeutsame Angstreaktionen, die durch die tatsächliche oder befürchtete Konfrontation mit einem bestimmten Objekt/einer bestimmten Situation ausgelöst werden und häufig zu Vermeidungsverhalten führen. Die Person erkennt die Unangemessenheit. Soziale Phobie (F40.3) klinisch bedeutsame, konsistente Angstreaktionen die durch die tatsächliche oder befürchtete Konfrontation mit sozialen oder Leistungssituationen ausgelöst werden und in der Regel zu Vermeidungsverhalten führen. Tab. 2 S. 885: Kriterien für Panikattacken, Panikstörung und Soziale Phobie in der ICD-10 und im DSM-IV (siehe auch Skriptum) 2.2 Panikstörungen und generalisierte Angststörung Psychische Störungen 105 Panikattacke (PA) ist zwar keine kodierbare Störung aber von großer differentialdiagnostischer Bedeutung als zentrales psychopathologisches Syndrom; wird deshalb im DSM-IV ausführlich diskutiert. Als PA wird ein abgrenzbarer Zeitraum bezeichnet, in dem starke, überwältigende Angst, Besorgnis oder Schrecken plötzlich einsetzen und häufig mit dem Gefühl drohenden Unheils einhergehen. Auftretende Symptome: Kurzatmigkeit, Palpitation, Brustschmerzen, körperliches Unbehagen, Erstickungsgefühle, Atemnot, Angst verrückt zu werden oder die Kontrolle zu verlieren. Panikstörung (F41.0) wiederkehrende, unerwartete und für die Betroffenen nicht erklärbare Angst- und Panikattacken; mit letzteren verbunden ist in der Folge die (dauerhafte) Sorge vor dem Auftreten solcher Anfälle und damit verbundenen Konsequenzen. PA werden von einer Vielzahl von körperlichen und psychischen Symptomen sowie einem Gefühl andauernder Bedrohung begleitet; sie steigern sich innerhalb von min zum Höhepunkt und dauern meist 20-30 min an (können aber auch erheblich länger oder kürzer sein). PA entstehen meist ohne für die Betroffenen erkennbare Ursache und sind nicht immer an bestimmte Situationen gebunden. Ohne Behandlung kommt es zu Vermeidungsverhalten in dessen Folge die Betroffenen ihren Lebensstil einschränken und Orte/Situationen meiden in denen PAs auftreten könn(t)en. Generalisierte Angststörung (F41.1) ist durch monatelang anhaltende, übertriebene und unrealistische Ängste und Sorgen gekennzeichnet, die sich meist auf Alltagssituationen und alltägliche Probleme beziehen. Dabei tritt ein charakteristisches Cluster von muskulären, autonomen und kognitiven Symptomen auf. 2.3 Weitere Angststörungen Organische (F06.4) und substanzinduzierte Angststörungen (F1x.8) “Angststörungen aufgrund eines medizinischen Krankheitsfaktors“; charakteristische Angstsymptome welche eindeutig als direkte körperliche Folge eines medizinischen Krankheitsfaktors angesehen werden können; und „substanzinduzierte Angststörungen“ die als direkte Folge einer Droge/Medikaments/toxischen Exposition auftreten. Zwangsstörungen (F42) Hauptmerkmale sind (sehr zeitaufwendige - mehr als 1 std/Tag - oder ausgeprägte Belastungen/Beeinträchtigungen verursachende) wiederkehrende Zwangshandlungen Psychische Störungen 106 oder –Gedanken von denen die Person erkennt, dass sie übertrieben oder unbegründet sind. Zwangsgedanken sind anhaltende Ideen, Gedanken, Impulse oder Vorstellungen die als aufdringlich und unangemessen wahrgenommen werden und ausgeprägte Angst oder Leiden verursachen. Zwangshandlungen sind sich wiederholende Verhaltensweisen (z.B. Händewaschen, Ordnen, Prüfen) oder geistige Handlungen (z.B. Beten, Zählen, Wörter wiederholen) deren Ziel es ist Angst/Unwohlsein zu verringern/reduzieren und nicht Wohlbefinden/Befriedigung hervorzubringen. Zwangshandlungen sind deutlich übertrieben oder stehen in keinem sinnvollen Zusammenhang zu dem was sie zu neutralisieren/verhindern versuchen. Wiedersteht die Person der Zwangshandlung, wachsen Angst und Anspannung; dies nimmt wieder ab wenn der Zwangshandlung nachgegeben wird. Posttraumatische Belastungsstörung (F43.1) ist durch das Wiedererleben einer traumatischen Erfahrung gekennzeichnet. Das Trauma führt initial zu massiver emotionaler Belastung (über viele Mon.) in Form von vielfältigen Symptomen eines erhöhten Arousals, des Wiedererlebens und der Vermeidung von Reizen, die mit dem Trauma assoziiert sind. 3. Diagnostik 3.1 Differentialdiagnostik Zunächst muss abgeklärt werden ob eine Angststörung vorliegt und welche (komplexe Aufgabe!); siehe auch Abb. 1 S. 889: Differentialdiagnose der Angststörungen – Entscheidungsbaum - nach DSM-IV. Verfahren zur standardisierten Befunderhebung nach DSM-IV: DIA-X – Diagnostisches Expertensystem für Psychische Störungen SKID – Strukturiertes klinisches Interview für DSM-IV CIDI – Composite International Diagnostic Interview F-DIPS – Diagnostisches Interview bei psychischen Störungen 3.2 Selbst- und Fremdbeurteilungsverfahren Zur Objektivierung und Quantifizierung von Angstmerkmalen sind eine Vielzahl von Angstskalen (Selbst- und Fremdbeurteilungsverfahren, vgl. Tab. 3 S.890) entwickelt worden; ihre Reliabilität und Validität sind allerdings nur unzureichend gesichert. Zu unterscheiden ist zwischen Breitbandverfahren und störungsspezifischen Fragebögen. Die Mehrzahl der Psychische Störungen 107 Verfahren sind als Selbstbeurteilungsverfahren einzustufen. Die meisten Verfahren werden zur Veränderungs- und Erfolgsmessung eingesetzt; aufgrund des Fehlens Parallelversionen ist dieser Einsatz jedoch als methodisch unbefriedigend zu beurteilen. von 3.3 Tagebücher Für Therapieplanung, -durchführung und Prophylaxe ist eine kontinuierliche, detaillierte Analyse des Problemverhaltens von entscheidender Bedeutung. Je nach Art des Tagebuchs werden Beschwerdenstärke und –häufigkeit Angstauslöser Gedanken, Gefühle, Konsequenzen von der Person festgehalten. Diese Informationen dienen als Grundlage für die Therapieindikation, zusätzlich bieten sie Ansatzpunkte in der anschließenden therapuetischen Intervention. Tagebücher zur Erfassung von Angststörungen: - Marburger Angst-Tagebuch Marburger Aktivitäts-Tagebuch Das generalisierte Angsttagebuch Angsttagebuch für Panikstörungen 4. Schlussbemerkungen Die Diagnostik von Angststörungen bedarf standardisierter Interviews; diese sind zu Beginn der diagnostischen Phase einzusetzen (z.B. Erstgespräch, Anamneseerhebung). Die Interviews erlauben die effiziente Bestimmung psychopathologischer Zielbereiche der Therapie sowie die Ermittlung grober psychopathologischer Ausschlusskriterien einer psychologischen Behandlung. Besondere Beachtung sollte bei der Diagnostik der Komorbidität gewidmet werden (welche Diagnosen beim Patienten im Lebenslauf und in welcher Reihenfolge). 37.2 Ätiologie/Bedingungsanalyse 1. Ätiologie von Angststörungen Die Frage, warum es zu einer Angststörung kommt (Ätiologie) kann weniger gut beantwortet werden als die Frage, wie es zum Vollbild einer behandlungsbedürftigen Angststörung kommt (Pathogenese). Bisherige Ansätze sind primär pathogenetische Modelle; sie sind Psychische Störungen 108 multifaktoriell und nehmen nicht nur ein komplexes Zusammenspiel von verschiedenen personeninternen und –externen Faktoren an, sondern betonen darüber hinaus dass a) Die pathogenetischen Variablen auf das Individuum einwirken und umgekehrt, und b) die pathogenetischen Variablen nicht als Konstanten sondern als in einem dynamischen Prozess veränderliche Variablen aufgefasst werden. Solche komplexe Wechselwirkungsmodelle werden als Diathese-Stress-Modelle bezeichnet; diese gehen davon aus, dass Angststörungen durch aktuelle und chronische Belastungen (Stress) unterschiedlichster Art (biologische, soziale, psychische) vor dem Hintergrund der Veranlagung des Betroffenen (=Diathese) entstehen. Als Diathese werden biologische, genetische, familiengenetische, kognitive und umweltbezogene Faktoren angenommen. Die Störung wird über die dynamische Interaktion prädisponierender, auslösender und aufrechterhaltender Faktoren erklärt. Man nimmt an dass beim Erwerb der Prädispositionen/ bei der Entwicklung/Aufrechterhaltung der Störung operante und klassische Konditionierungsprozesse eine Rolle spielen. In der Bedingungsanalyse wird versucht, die Variablen zu identifizieren, welche die Störung bedingen und aufrechterhalten (Bindeglied zwischen Störungswissen und Interventionsplanung und –durchführung). Die Strategische und konkrete Therapieplanung bzw. –Durchführung muss sich an der (von Patient zu Patient unterschiedlich ausfallenden) individuellen Bedingungsanalyse orientieren. 2. Panikstörungen (PS) und Agoraphobie 2.1 Phänomenologie und Differentialdiagnose Panikstörung: relativ häufig auftretende, schwere Form der Angststörung; gekennzeichnet durch wiederholt auftretende Panikattacken und in der Folge langandauernde Sorgen/Befürchtungen über weitere Attacken sowie deren Konsequenzen/Implikationen. Der Verlauf einer Panikstörung mit Agoraphobie wird durch eine sekundäre Depression oder Substanzmissbrauch verkompliziert. Im Rahmen der Differentaldiagnostik wird geklärt - ob organische Ursachen vorliegen - ob die Symptomatik im Rahmen eines Substanzmittelentzugs oder einer anderen psychischen Störung auftritt. Für die klinische Betrachtung und daraus resultierende therapeutische Konsequenzen sind besonders die psycho-physiologische und die kognitiv-lerntheoretische Konzeptualisierung von Bedeutung. Agoraphobie: Die Angst vor/das Vermeiden von Plätzen oder Situationen, in denen eine Flucht beim Auftreten stark beeinträchtigender, panikähnlicher Symptome schwer möglich oder Psychische Störungen 109 extrem peinlich wäre. Bei Agoraphobie ohne Panikstörung steht die Angst vor dem Auftreten plötzlicher, panikartiger Symptome im Vordergrund. 2.2 Biologische Ansätze zur Entstehung und Aufrechterhaltung der PS Auf unterschiedlichen Ebenen konnte eine Reihe von Faktoren eines gestörten Regelkreises identifiziert werden, die ätiologisch und pathogenetisch für Panikstörungen bedeutsam sind. Abb. 1 S. 895: Panikmodell nach Klein, erweitert nach Wittchen (1996) Die Ausgangshypothese dieses Modells sieht initiale spontane Panikattacken als Ausdruck einer neurobiologischen Funktionsstörung. Bei wiederholtem Auftreten kommt es zur Panikstörung und folglich zu agoraphobischem Vermeidungsverhalten, inadäquatem Bewältigungsverhalten (Alkoholmissbrauch etc.), und Demoralisation (Depression). Hinweise auf die Beteiligung zentralnervöser neurochemischer Prozesse können aus der gut belegten Wirksamkeit pharmakologischer Substanzen gewonnen werden. Ein weiterer Forschungsansatz ist die experimentelle Panikprovokation mit unterschiedlichen Substanzen (z.B. Koffein, CO²-Beatmung). Personen mit Panikstörungen bilden bei CO²-Inhalation signifikant häufiger panikartige Angstsyndrome aus (als Normale); die Befunde führen zur Annahme von CO²-Rezeptor-Hypersensitivität bei Panikern. Andere Studien bestätigen bei Panikern chronisch leichte Hyperventilation. Pharmakologische Substanzen (wie Imipramin, Aplprazolam und Clonazepam) regulieren die CO²-Rezeptorsensitivität herunter und sind deshalb in der Lage, Panikattacken zu blocken. Auch neuropsychologischer Sicht stellt sich die Anfallsangst nicht anders dar als andere aus dem Verhaltenskontext herausgerissene Verhaltensstereotypien. Solche Erlebens- und Verhaltensbruchstücke treten bei abnormen Erregungen in bestimmten Hirnstrukturen auf (können auch durch Reizung d. Regionen produziert werden); die solcherart entstandene Angst hat gleichzeitig alle Merkmale der Panikanfälle. Auch wenn die Mechanismen noch im Dunkeln liegen, besteht kein Zweifel dass auch die Panikanfälle mit Funktionsänderungen der Hirnstruktur verbunden sind. Nachgewiesen ist auch eine genetische Mitbedingung der Panikstörung sowie eine familiäre Psychische Störungen 110 Anhäufung (Erziehung, Sozialisation haben große Bedeutung bei familiärer Weitergabe von Panikstörungen). 2.3 Psychologische Ansätze 2.3.1 Zur Entstehung und Aufrechterhaltung der PS Nach dem Modell von Clark entsteht ein Panikanfall durch als bedrohlich wahrgenommene internale oder externale Reize; auf diese bedrohliche Wahrnehmung reagiert die Person mit Furcht und körperlichen Veränderungen die schließlich als lebensbedrohlich bewertet werden. Dies produziert wiederum weitere körperliche Symptome und so kommt es zum Panikanfall. Nach dem Modell von Barlow (1988) kommt es zuerst zu einer falschen Alarmreaktion auf Stress; die Alarmreaktion beinhaltet eine dysfunktionale Fluchtreaktion. Durch eine Assoziation internaler Reize mit dieser falschen Alarmreaktion können interne Reize selbst eine Panikreaktion auslösen. Eine klinische Panikstörung entwickelt sich in der Folge wenn die Person Erwartungsangst vor weiteren Panikreaktionen aufbaut. Durch diese Erwartungsangst wird die Schwelle für weitere Alarm- und Panikreaktionen weiter gesenkt. Abb. 2 S. 897: Psychophysiologisches Modell der Panikstörung nach Ehlers & Margraf (1989) Dieses Modell betont ebenfalls die Rolle internaler Reize für die Herausbildung eines Panikanfalls. Ein Panikanfall (Ursache: Hitze, Koffein, Erregung etc.) beginnt typischerweise mit physiologischen (z.B. Herzklopfen, Schwindel) oder psychischen (z.B. Gedankenrasen, Konzentrationsschwierigkeiten) Veränderungen; werden diese mit unmittelbarer Bedrohung oder Gefahr assoziiert so reagiert die Person mit Angst. Durch die Angst werden weitere körperliche und kognitive Veränderungen ausgelöst; werden diese wahrgenommen und mit Gefahr verbunden so kommt es zu weiteren Angststeigerungen. Diese Rückkoppelung kann mehrmals eintreten sodass es zu einem Aufschaukelungsprozess und in der Folge zu einem Psychische Störungen 111 Panikanfall kommen kann (psychophysiologischer Teufelskreis). Ein Panikanfall kann nach dem psychophysiologischen Modell auf 2 Arten beendet werden: a) Durch die Wahrnehmung von Bewältigungsmöglichkeiten und b) durch automatisch einsetzende negative Rückkoppelungsprozesse (Habituation, Ermüdung etc.) Als kurzfristige Bewältigungshilfe: Hilfesuch- und Vermeidungsverhalten; weitere Verhaltensweisen wären eine Veränderung der Atmung Ablenkung auf externe Reize Die Reattribution von Körperempfindungen Auf diese Rückkoppelungsprozesse können mehrere Faktoren Einfluss nehmen. Eher langfristig wirken dagegen überdauernde situative Einflüsse und individuelle Prädispositionen (Aufmerksamkeitszuwendung auf Gefahrenreize, lerngeschichtlich erworbene Symptomdeutung, etc.) der Person. Für das psychophysiologische Modell liegt eine Vielzahl von Belegen vor; so konnte zum Beispiel gezeigt werden, dass Panikattacken häufig mit der Wahrnehmung körperlicher Empfindungen beginnen und Paniker dazu neigen, Körperempfindungen mit Gefahr zu assoziieren; sie halten es für wahrscheinlicher (als Andere) dass physiologische Reaktionen Schaden anrichten können. Nicht klären kann das Modell die Frage warum es überhaupt zu einem Panikanfall kommt. Möglicherweise wird familiär eine unspezifische Vulnerabilität weitergegeben während die spezifische Ausformung des spezifischen Störungsbildes eher von Umweltfaktoren beeinflusst wird. Studien von Ehlers (1993) und Schneider (1995) geben Hinweise darauf, wie eine psychologische Transmission der Panikstörung aussehen könnte; etwa könnten spezifische Erfahrungen in der Kindheit und Jugend bedeutsam sein für die Herausbildung einer Panikreaktion; ebenso der elterliche Umgang mit panikrelevanten Symptomen (wichtiger Umweltfaktor). Die Hyperventilationstheorie von Ley (1987) nimmt an, dass die Ursache für die Entwicklung einer Panikstörung Hyperventilation sei; dies konnte allerdings empirisch nicht bestätigt werden; durch Instruktionen konnten z.B. bei Hyperventilation subjektive und physiologische Angstreaktionen hervorgerufen oder beseitigt werden. Margraf & Schneider (1996) weisen darauf hin, dass Hyperventilation heute eher als Therapieansatz (denn als ätiologische Theorie) gesehen werden sollte. Andere Autoren sehen hingegen kognitive Faktoren als entscheidend für Entstehung/Entwicklung einer Panikstörung; ungefährliche Situationen werden demnach inadäquat umgedeutet und als gefahrvoll interpretiert. Spezielle Faktoren für agoraphobe Vermeidensweisen sind Situationen, die tatsächlich bedrohlich sein können (enge, geschlossene oder überfüllte Räume); in diesen Situationen können die Betroffenen ihre Ängste kaum auf Sinngehalt überprüfen. 2.3.2 Erklärungsansätze bei der Agoraphobie Psychische Störungen 112 Die Zwei-Faktoren-Theorie (Mowrer, 1960) war zunächst ein einflussreicher theoretischer Ansatz und dient heute noch häufig als Grundlage für die Indikationsstellung entsprechender therapeutischer Verfahren. Diese Theorie nimmt an, dass bei Phobien neutrale Reize aufgrund traumatischer Ereignisse mit einem zentralen motivationalen Angstzustand assoziiert werden und die darauffolgende Vermeidung dieser Reize durch den Abbau des Angstzustandes verstärkt wird (operante Konditionierung). Diese Theorie erwies sich aber als nicht hinreichend zur Erklärung klinischer Phobien/Agoraphobien (weder können sich Betreffende an traumatische Ereignisse erinnern, noch konnte man erfolgreich Phobien bei Menschen konditionieren/erzeugen; vgl. „Experiment mit dem kleinen Albert“ von Watson & Rayner, 1920). Goldstein & Chambless (1978) unterschieden 2 Arten von Agoraphobie: a) Die einfache, an traumatische Ereignisse gebundene; und b) die (weit häufigere) komplexe Form, die sich primär durch Angst vor der Angst auszeichnet. Goldstein & Chambless betonen ebenfalls die Rolle interozeptiver Konditionierung (Körperempfindungen wie schneller Herzschlag werden zu konditionierten Reizen für Panikanfälle, welche wiederum mit externen Situationen gekoppelt werden können. Die Annahmen zu den spezifischen Prädispositionen und Auslösern sind nach wie vor fraglich; gewisse Faktoren können durchaus prädisponierend wirken, liegen jedoch weit nicht bei allen Patienten vor. Auch dass Panikstörungen vorwiegend in interpersonalen Konfliktsituationen ausgelöst werde konnte nicht bestätigt werden. Die modifizierte Zwei-Faktoren-Theorie bleibt aber immer noch als vereinfachtes (patientenorientiertes) Erklärungsmodell für die Ableitung konfrontativer Interventionsmethoden von großer Bedeutung. Die ursprüngliche neurobiologische Hypothese (initiale unerwartete Panikattacken Beteiligt an Entwicklung von Agoraphobie) bleibt eine wichtige Hypothese. 2.4 Ätiologische Aussagen aus epidemiologischen Befunden Die Lebenszeitprävalenz für die Panikstörung beträgt ca. 2,5-3,2 %; für Agoraphobie 2,110,9 % (Schwankungsbreite aufgrund wechselnder diagnostischer Kriterien), davon nach DSM-IV 7 %. Panikanfälle ohne Entwicklung eines Vollbilds sind häufiger, zwischen 9-15 %. Frauen sind fast doppelt so häufig von Panikstörungen betroffen wie Männer; darüber hinaus lassen sich keine soziologischen Risikovariablen bestätigen. Panikattacken und Störungen treten meist in der Kindheit bis frühes Erwachsenenalter auf; bei Männern zweiter Ersterkrankungspeak (2-gipfelige Verteilung) jenseits des 40. Lebensjahres. Das Alter bei Ersterkrankungen an Agoraphobie ist im Schnitt 2 Jahre höher (Median = 28 J.). Nach einer initialen Panikattacke ist das Risiko statistisch erhöht, eine Panikstörung, Agoraphobie oder andere Angststörung zu entwickeln; das Risiko ist aber diagnostisch relativ unspezifisch da Panikattacken in weiterer Folge mit affektiven, psychotischen, somatoformen und sowie Psychische Störungen 113 Substanzmissbrauch-Störungen assoziiert sein können. Dies unterstreicht die Bedeutung der Panikattacke als Vulnerabilitätsfaktor für psychische Störungen, unterstützt aber auch das Symptomprogressionsmodell welches Panikattacken eine zentrale pathogenetische Rolle für die Entwicklung von Agoraphobie und Panikstörungen zuweist. Ungeklärt ist auch der epidemiologische Befund, der bei Agoraphobikern keine Panikattacken exploriert während klinische Studien bei Agoraphobikern fast immer panikähnliche Symptome nachweisen können. Epidemiologische Studien zeigten auch, dass Panikattacken und –Störungen extrem häufig mit anderen psychischen Störungen assoziiert sind; die Panikstörung speziell mit anderen Angststörungen (GAS), Depressionen und Substanzstörungen. Das Risiko von Personen mit Panikstörung (im Vergleich zu „Normalen“) ist um das 15,8-fache erhöht im weiteren Verlauf eine depressive Störung zu entwickeln; bezüglich Substanzstörungen (v.a. Alkoholmissbrauch und –Abhängigkeit) sogar 21-fach erhöht. Eine Reihe von Langzeitstudien zeigt, dass Personen mit Panikstörung einem wachsenden Risiko ausgesetzt sind, massivere psychosoziale Beeinträchtigungen zu entwickeln (wobei Probleme im Beziehungsbereich, erhöhte finanzielle Abhängigkeit und Probleme im Arbeits- und Freizeitbereich eine entscheidende Rolle spielen). Bei Panikstörungen ist sowohl der körperliche Gesundheitszustand wie auch die psychosozialen Beeinträchtigungen gravierender. Typisch für die Panikstörung und Agoraphobie mit Panikattacken ist ein extrem erhöhtes Hilfesuchverhalten bei verschiedensten (v.a. ärztlichen) Gesundheitsberufen; fast jeder zweite mit Panikstörung hat fachspezifische Behandlungen hinter sich (bei komorbiden Fällen sogar 62,3 %). Die Behandlung ist meist medikamentös (81,3 %) wobei die erfolgversprechenden Therapien (kognitive/behaviorale Verfahren) nur selten angeboten werden. Möglicherweise kommt diesem medizinischen Krankheitsverhalten eine pathogenetische Bedeutung zu; das initiale Auftreten einer Panikattacke ist fast immer mit sofortigem Hilfesuchverhalten beim Arzt verbunden. Die Assoziation der Symptome mit einer realisitschen Gefahrenquelle wird vermutlich durch das medikamentöse und instrumentelle labortechnische Untersuchungsverhalten der Ärzte verstärkt ( Chronifizierung des Krankheitsverhaltens). 2.5 Schlussfolgerungen Ätiologie und Pathogenese der Agoraphobie und der Panikstörung sind von einer vollständigen Aufklärung noch entfernt. Auch was genetisch vermittelt wird und welchen Anteil der genetische Faktor hat ist unklar. Nach dem derzeitigen Stand sind psychologische und biologische Einflussfaktoren beteiligt; eine Verstärkung durch situative Auslösefaktoren, Stress und aktuelle Konflikte fast immer zu beobachten. Diese Angststörungen entstehen somit aus einem Faktorenbündel von dem spezifische Faktoren für bestimmte Störungen von Bedeutung sind, was eine individuell orientierte, klinisch-psychologische Behandlungsmethode nahe legt. Eine genaue Differentialdiagnose, Beachtung der Psychische Störungen 114 Komorbidität und sorgfältige individuelle therapeutische Zielsetzung sind für eine erfolgreiche Therapie unerlässlich. 3. Generalisierte Angststörung (GAS) 3.1 Phänomenologie Fast 10 % aller Allgemeinarztpatienten leiden an GAS, einer häufig auftretenden schweren Form der Angststörung. Hauptmerkmale sind nach ICD-10 länger andauernde, generalisierte, frei flottierende Ängste, Sorgen und Befürchtungen begleitet von einer Vielzahl psychomotorischer, vegetativer und psychischer Symptome und dem Gefühl drohenden Unheils. Die Besorgnis richtet sich meist auf alltägliche Problem /Situationen und wird als unangemessen/übertrieben aber nicht kontrollierbar erkannt. Die GAS ist durch das monatelange Persistieren der Symptomatik gekennzeichnet; Personen mit kürzeren Krankheitsepisoden können als „sonstige Angstzustände“ (ICD-10 F41.8) diagnostiziert werden. Die GAS entsteht ohne für den Patienten ersichtliche Ursachen und ist nicht an bestimmte Situationen oder durch unerwartete Panikattacken gekennzeichnet. Ohne Behandlung kommt es zu Vermeidungsverhalten welches den Patienten stark einschränkt (Lebensstil, Beruf, Hausarbeit, soziale und familiäre Beziehungen). Typische Begleiterscheinungen sind Demoralisation, Entwicklung einer sekundären Depression und Missbrauch/Abhängigkeit von sedierenden Substanzen (Alkohol, Tranquilizer und Hypnotika). 3.2 Biologische Ansätze Psychologische und biologische Vulnerabilitäts- und Einflussfaktoren spielen eine entscheidende Rolle bei der Entstehung und Aufrechterhaltung der GAS. Eine Verstärkung der Problematik durch situative Auslösefaktoren, körperliche Erkrankungen oder Beschwerden, Stress oder aktuelle Konflikte ist deutlicher zu beobachten als bei der Panikstörung. Bestimmte Schlüsselmerkmale der GAS könnten genetisch vermittelt sein (Zwillingsstudien von Kendler et al., 1992); etwa treten ängstlich-nervöse Eigenschaften familiär gehäuft auf. In Tierversuchen konnten besonders ängstliche Nachkommen gezüchtet werden, ängstliche Persönlichkeitseigenschaften korrelieren hoch bei monozygoten Zwillingen (bei die dizygoten nicht). Die empirische Befundlage ist insgesamt als unbefriedigend einzuschätzen. Eine Vielzahl an Studien hat verdeutlicht, dass verschiedene Neurotransmittersysteme eine Schlüsselrolle spielen, z.B. das BZD-, das GABA-Erge, das noradrenerge und vor allem das serotonerge System (siehe auch S 903). Ob Besonderheiten in diesen Systemen spezifisch für die GAS sind kann noch nicht befriedigend beantwortet werden. Psychische Störungen 115 3.3 Psychologische Ansätze Auch die psychologischen Modelle sind eher als Funktions- und weniger als Entstehungsmodelle zu bezeichnen. Auch in diesem Störungsbereich können die vorliegenden psychologischen Ansätze als Diathese-Stress-Modelle bezeichnet werden. Je nach Modell werden unterschiedliche (Neurobiologische, Psychophysiologische oder kognitive) Vulnerabilitäten postuliert, kognitive/neurobiologische Prozesse entscheiden im Rahmen der individuellen Lerngeschichte über das Entstehen und persistieren von GAS. Eine (umstrittene und nicht bestätigte) Familiengenetisch vermittelte Angstbereitschaft wird angenommen. Barlows Modell (1988) Im Mittelpunkt steht die Entwicklung einer konsistenten ängstlichen Erwartung, charakterisiert durch a) eine erhöhte Vigilanz, b) die Annahme, dass zukünftige Ereignisse nicht kontrollierbar/vorhersehbar seien, c) eine durch Lernprozesse (klassische und operante Konditionierung, Modelllernen, Generalisierung) veränderte Aufmerksamkeitsrichtung auf innere Vorgänge. Durch diese wird ein Teufelskreis in Gang gesetzt: die autonome Erregung erhöht sich weiter, die Aufmerksamkeit wird weiter eingeängt, das Individuum wird hypervigilant auf alle möglichen Gefahrenquellen. Bei starker Intensität dieser diffusen ängstlichen Erwartung kommt es zum Zusammenbruch der normalen Konzentration, die Person kann nicht mehr adäquat reagieren und vermeidet sicherheitshalber verschiedenste Situationen. Differenzialdiagnostisch grenzt sich die GAS von anderen Angststörungen dadurch ab, dass der Fokus der Sorgen auf breitere, schlechter beschriebene Reize gerichtet wird. Die Erwartungsangst könnte Folge von früheren (als unkontrollierbar wahrgenommenen) Lebenserfahrungen sein, solche Lebensereignisse konnten bei Panikstörungen nicht nachgewiesen werden, aber es gibt Hinweise, dass bei GAS dies tatsächlich ausschlaggebend sein könnte. Die Wahrscheinlichkeit für eine GAS bei Männern (nicht aber bei Frauen) die im vergangenen Jahr vier oder mehr belastende kritische Lebensereignisse erlebt hatten ist signifikant erhöht, ebenso wenn sie mindestens ein belastendes negatives und sehr wichtiges Ereignis erlebt hatten. In neueren Studien konnte ermittelt werden, das Personen mit einer GAS von mehr traumatischen Ereignissen berichten als Personen ohne GAS. Nach diesen Ergebnissen scheinen traumatische/belastende Erlebnisse dazu zu führen die Welt als bedrohlich/gefährlich zu erleben; da die Angaben retrospektiv erhoben wurden könnten sich ängstliche Personen möglicherweise eher an belastende Ereignisse erinnern als nicht ängstliche Personen und dies den Unterschied erklären. Eysencks Modell (1992) Nimmt eine rein kognitive, durch Lernprozesse determinierte Vulnerabilität an, die Störung wird durch kritische Lebensereignisse ausgelöst. Nach dem Modell Psychische Störungen 116 entwickeln Personen mit hoher Trait-Angst unter Belastung leichter überdauernde Veränderungen ihren Aufmerksamkeit, das ausschlaggebende Charakteristikum ist eine daraus resultierende Hypervigilanz, welche bedingt, dass Ereignisse und Umweltveränderungen generell als gefährlich/bedrohlich wahrgenommen werden; konnte experimentell nicht belegt werden. Borkovec, Shadick und Hopkins (1991) Schlugen ein Modell vor, in dem Sorgen als eine Form geistiger Vermeidung konzipiert werden. Der Prozess des Sorgens dient dazu bildhafte Vorstellungen zu vermeiden und physiologisch-vegetative Begleitreaktionen zu unterdrücken, wodurch wiederum die Sorgen negativ verstärkt werden (experimentell bestätigt). Patienten mit GAS neigen eher zu verbal-linguistischen Repräsentationen einer Situation als zu bildhaften Vorstellungen; die Konfrontation mit bildlichen Vorstellungen eine gefürchteten Situation führt bei GAS zu einer höheren psychophysiologischen Aktivierung als die Konfrontation mit verbalen Artikulationsinhalten. Abb. 3 S. 905: Modell der GAS nach Turowsky und Barlow (1996) Biologische Vulnerabilität für das Erleben von Ängsten ↓ Streß (zurückzuführen auf negative Lebensereignisse) ↓ Erwartungsangst (psychologische Vulnerabilität) ↓ Prozess der Besorgnis Intensive kognitive Verarbeitung Vermeidung bildhafter Vorstellungen ↓ Eingeschränkte vegetative Reaktionen Modifiziert durch Mangel an Problemlösefertigkeiten ↓ GAS Psychische Störungen 117 3.4 Ätiologische Aussagen aus epidemiologischen Studien Aufgrund neuerer Studien kann eine Lebenszeitprävalenzrate für die GAS von 5,1% angenommen werden, diese Zahlen sind bemerkenswert höher als die für die Panikstörung. Auch bei dieser Störung ist die Prävalenz bei Frauen höher als bei Männern, jedoch nicht derart ausgeprägt wie bei der Panikstörung. Die GAS ist die einzige Angststörung, die gehäuft erst im höheren Lebensalter auftritt; es ist darauf hinzuweisen, dass manche Patienten berichten Symptome schon seit ihrer Kindheit gehabt zu haben. Patienten mit einer GAS schildern das Erstauftreten ihrer Erkrankung meist als allmählich und langsam, deswegen ist es möglich, dass diese Erkrankung eine allgemeine charakteristische Eigenschaft der Person darstellen könnte, sich Sorgen zu machen und dazu zu neigen, starke Angst zu erleben. Eine Detailanalyse zeigt, dass junge Menschen häufiger kürzere Angstepisoden haben, wohingegen ältere eher unter überdauernden Angststörungen leiden. Die Psychosozialen Risikofaktoren für die GAS ähneln denen der Panikstörung; gleichzeitig finden wir bei der GAS (im Gegensatz zur Panikstörung/Agoraphobie) jedoch signifikante Schichtund Ausbildungseffekte. Danach sind GAS in den unteren Einkommensschichten als in den höheren, die psychosozialen Einschränkungen der GAS weisen eine wesentlich höhere Streuung auf als Panikstörungen. Schwerste Verläufe werden meist nur bei gleichzeitig massiver Komorbidität mit depressiven Störungen beobachtet, auch das Hilfesuchverhalten ist weniger ausgeprägt als bei Panikstörungen (nur 10% aller Personen mit GAS haben fachspezifische Behandlung aufgenommen). Fast 90% aller Personen mit einer GAS weisen zumindest eine weitere psychische Störung auf, wobei vor allem die Komorbidität mit depressiven Störungen beeindruckt (70%). 4. Soziale Phobie 4.1 Phänomenologie und Differentialdiagnose Hauptcharakteristikum ist eine anhaltende Angst vor bzw. Vermeidung von sozialen oder Leistungssituationen, die Konfrontation mit der Situation ruft fast immer unmittelbar die Angstreaktion hervor, weshalb die Situation vermieden oder unter großer Angst ertragen wird. 4.2 Entstehungsmodelle bei der Sozialen Phobie Zur Erklärung sind eine Reihe von kognitiv- behavioralen Modellen entwickelt worden; besondere Bedeutung haben das Selbstdarstellungsmodell von Schlenker und Leary (1982) Psychische Störungen 118 sowie das Modell der kognitiven Vulnerabilität von Beck und Emery (1985). Im ersten Modell muss die Person ein Ziel haben, auf andere einen besonderen Eindruck zu machen und ihre Fähigkeiten bezweifeln dies auch zu erreichen; in späteren Weiterentwicklungen dieses Modells werden zusätzliche Situations- und Dispositionsfaktoren ergänzend angeführt, welche die Motivation und die Wahrnehmung der Selbstwirksamkeit beeinflussen können. Becks und Emerys Ansatz basiert auf dem Modell der kognitiven Schemata, welche helfen sich an Situationen anzupassen, selektiv relevante Informationen abzurufen und relevante Aspekte der laufenden Situation auszuwählen. Personen mit Angststörungen handeln im folgenden Vulnerabilitätsmodus: sie nehmen an unkontrollierbaren internen und externen Gefahren ausgesetzt zu sein, dies führt zu Verunsicherung und einem Mangel an Selbstsicherheit; die Person lenkt ihre Aufmerksamkeit auf eigene Schwächen/Erlebnisse früheren Versagens. Sozial-ängstliche Personen schätzen permanent das Ausmaß der potenziellen Bedrohung und kalkulieren Möglichkeiten zur Bewältigung ein. Kognitive Verzerrungen (unlogische/negative Gedanken) hindern die Person die Bedrohung und eigene Selbstwirksamkeit richtig einzuschätzen. Ein besonderes Merkmal sozialer Phobie ist, dass die Furcht vor bestimmten Ereignissen im Sinne einer selbsterfüllenden Prophezeiung die Angst hervorrufen kann; diese Furcht hält ängstliche Personen von sozialen Interaktionen fern und verstärken damit die verzerrten Überzeugungen des Vulnerabilitätsmodus. Beide Modelle sind nur in einzelnen Komponenten experimentell überprüft, sie können nicht erklären warum Personen ein Vollbild der sozialen Phobie entwickeln. Hiefür wurde kürzlich ein integriertes Diathese-Stress-Modell vorgelegt (siehe Tab. 1 S. 908). Für die Entwicklung einer sozialen Phobie scheint eine genetische Prädisposition vorzuliegen, ein weiterer wesentlicher Faktor dürfte die Sensibilisierung durch Umwelteinflüsse darstellen (sozial ängstliche Eltern fördern bei Kindern Soziale Angst); außerdem können negative Erfahrungen mit Peergroups oder gegengeschlechtlichen Partnern genannt werden. Aus diesen Erfahrungen ziehen sie den Schluss dass soziale Situationen bedrohlich seien und sie diese Problematik durch perfektes Verhalten lösen können, was aber nicht machbar ist. Folglich erwarten sie Zurückweisung, Erniedrigung, Verlegenheit und Statusverlust; diese subjektiven Überzeugungen/Vorhersagen bewirken dass die Personen sich sozialen Situationen besorgt nähert oder diese gleich vermeidet. Zusätzlich wird ihre Erwartungshaltung hinsichtlich potenziell bedrohlicher Ereignisse sensibilisiert; die Folge ist eine Flut negativer Gedanken (über Unzulänglichkeit und Unfähigkeit mit möglichen Gefahren umzugehen). Die dabei auftretende physiologische Erregung dient als weitere Bestätigung der Gefahr und der Schwierigkeit sie zu meistern. Da diese Angstkonstellation v.a. in der Jugend auftritt, kann es zu einer weiteren Anhäufung echter sozialer Defizite kommen was die Problematik verstärkt. Teilaspekte dieses Modells sind empirisch gestützt. 4.3 Ätiologische Aussagen aus epidemiologischen Befunden Psychische Störungen 119 Das Lebenszeitrisiko für Spezifische Phobien liegt bei 11,5 %, für Soziale Phobien bei 13,3 %. Die Querschnittprävalenz (1-Monatsprävalenz) liegt allerdings mit 5,5 % für die Spezifische und 4,5 für die Soziale Phobie deutlich niedriger. Dies kann bedeuten dass diese Phobien entweder häufig spontan remittieren oder (wahrscheinlicher) häufig einen fluktuierenden Verlauf aufweisen. Im Lebensverlauf Betroffener scheinen häufig Phasen symptomreicher, schwerwiegender Einschränkungen mit solchen relativer Symptom- und Einschränkungsarmut abzuwechseln. Frauen sind zwei- bis dreimal häufiger von Spezifischen Phobien und leicht überwiegender von sozialen Phobien betroffen als Männer (15,5 % zu 11,1%). Spezifische und soziale Phobien sind besonders häufig mit der zeitlich sekundären Entwicklung anderer Angststörungen (5,8 - 8,5fach höheres Risiko als Personen ohne Phobie), depressive Störungen (3,7 – 5,6fach höheres Risiko) sowie Substanzmissbrauch und –Abhängigkeit assoziiert (2faches Risiko). Die Entwicklung von Komorbidität ist mit einem erheblichen Anstieg von symptombezogenen Einschränkungen im Alltagsleben und Beruf verbunden; ebenso erhöht sich die Wahrscheinlichkeit, Hilfe bei Ärzt/innen und Psycholog/innen zu suchen. 5. Schlussbemerkung Sowohl für die Zwangsstörung als auch für die Posttraumatischen Belastungsstörungen wurden verschiedene Modelle unterschiedlicher Komplexität vorgelegt, welche die Entstehung der beiden Störungsbilder zu erklären versuchen. Für die beiden Störungen gilt ebenfalls, dass ihre Ätiologie und Pathogenese noch längst nicht vollständig aufgeklärt sind; die einzelnen Modellvorstellungen können zwar nicht als abgesichert gelten, aus ihrer Grundlage können aber wertvolle Ansatzpunkte für therapeutische Interventionen abgeleitet werden. 37.3 Interventionen 1. Allgemeine verhaltenstherapeutische Interventionsstrategien bei Angststörungen Zunächst sollen einige Diagnoseübergreifende Interventionsaspekte dargestellt werden. Bezüglich der ätiologischen und pathogenetischen Modelle von Angsterkrankungen beziehen sich verhaltenstherapeutische Verfahren meist auf komplexere psychobiologische Konzepte, bei denen Störungen im Ablauf kognitiver und psychophysiologischer Prozesse als Psychische Störungen 120 entscheidend bei der Entstehung und Aufrechterhaltung von Angststörungen identifiziert wurden. Verhaltenstherapie im engeren Sinn ist ein umfassendes Interventions- oder Behandlungsmodell, das die Störungsspezifische Beachtung relevanter psychobiologischer Grundlagenerkenntnisse ebenso erfordert wie die Kenntnis störungsspezifischer und – übergreifender diagnostischer und therapeutischer Vorgehensweisen. Die Auswahl von Strategien und Techniken geschieht auf der Grundlage opernationalisierter Diagnostik, der Problemanalyse der individuellen Problem- und Krankheitsgeschichte sowie der konkreten Behandlungssituation (ambulant oder stationär). Hierzu gehören vor allem verschiedene Varianten der sogenannten Konfrontationsverfahren (systematische Desensibilisierung), kognitive Verfahren (Rational-Emotive Therapie) und komplexere Entspannungsverfahren (progressive Muskelentspannung), wie auch ergänzende Verfahren zur Verbesserung der individuellen Problemlösungskompetenzen. Um die konkrete Durchführung verhaltenstherapeutischer Verfahren in der Forschung und Praxis zu erleichtern und besser durchschaubar zu machen hat sich in den letzten 20 Jahren der Einsatz von verhaltenstherapeutischen Manualen durchgesetzt. Tab.1 S. 912: Therapie-Manuale und Selbsthilferatgeber zur Behandlung von Angststörungen Psychische Störungen 121 Diese Manuale gibt es nicht nur für den Therapeuten/die Therapeutin, sondern auch für die Betroffenen und ihre Angehörigen. Sie erleichtern nicht nur das Lernen neuer Therapieverfahren und helfen oft schon im Sinne einer Selbsttherapie den Betroffenen selbst, sondern scheinen auch besseren Therapieerfolg als individualisierte Therapiestrategien zu versprechen. Die Entwicklung von Therapie-Manualen hat die Beurteilung von Therapieeffekten in der vergleichenden empirischen Therapieforschung erheblich gefördert; Ziel ist herauszufinden, welche therapeutischen Interventionen/Prozesse entscheidend für den Verlauf der Therapie sind und wie die Effektivität verhaltenstherapeutischer Verfahren im Vergleich zu Pharmakologischen Standardstrategien ist. Obwohl Metaanalysen von Therapiestudien mit einer Reihe grundsätzlicher methodischer Probleme behaftet sind, bieten sie zumindest die Möglichkeit einen groben Gesamtüberblick über die Wirksamkeit verschiedener Verfahren zu bekommen. Bei den Ergebnissen der Metaanalyse in Tab.2 muss einschränkend darauf hingewiesen werden, dass nur ein grober Überblick über die Wirksamkeit verschiedener Methoden gegeben wird. Tab.2 S. 914: Ergebnisse einer hypothetischen Stichprobe nach einer Metaanalyse von Michelson und Marchione (1991) Psychische Störungen 122 Beim Vergleich medikamentöser mit psychologischen Therapien kann man zunächst feststellen, dass die drop-out-Raten bei pharmakologischen Strategien etwas höher sind; erwartungsgemäß sind sie bei nebenwirkungsintensiveren trizyklischen Antidepressiva und NAO-Hemmern am höchsten. Die klinischen Besserungsraten liegen am höchsten für kognitive Therapieverfahren und am niedrigsten für Beta-Blocker, niedrig potente Benzodiazepine und die programmierte Praxis. Die Rückfallraten sind (ausser trizyklische Antidepressiva) bei allen pharmakologischen Strategien sehr hoch, bei psychologischen Strategien sehr niedrig. Zusammenfassend ergibt sich aus dem globalen Effektivitätsindex eine eindeutige Überlegenheit der kognitiv-behavioralen Exposure-Verfahren gegenüber allen anderen Therapiestrategien. Was kennzeichnet die im Vergleich zu pharmakologischen Verfahren offensichtliche erfolgreicheren psychologischen und vor allem die kognitivbehavioralen Strategien? 1) Alle Verhaltenstherapeutischen Strategien beziehen sich auf das sogenannte DreiKomponenten-Modell der Angst; dieses geht davon aus, dass Angst sich immer auf drei Ebenen manifestiert: der körperlichen, der kognitiv-emotionalen und der Psychische Störungen verhaltensmäßigen/interaktionalen. Erst bei 123 Berücksichtigung dieser Wechselwirkungen ist ein adäquates Verständnis der Angst und eine sinnvolle Interventionsplanung möglich. Dabei wird die Angstreaktion als grundsätzlich normale, aber übersteigerte Alarmreaktion betrachtet. Diese Annahmen nimmt Bezug auf die Erkenntnis von Angst als einer normalen (im Organismus biologisch verankerten) Reaktionsform, die im Falle einer Angststörung lediglich in krankhafter Weise stark/dysfunktional ausgeprägt ist. Vielfach wird davon ausgegangen, dass ein generell tonisch erhöhtes Anspannungsniveau (Erwartungsangst) dafür verantwortlich sein können, dass Angstpatienten bereits bei alltäglichen Stressoren Angstreaktionen erleben. 2) Alle erfolgreichen Therapiestrategien versuchen den Teufelskreis der Angst zu unterbrechen; dieser besteht darin, dass bestimmte Körpersignale zu körperlichen Veränderungen (Herzschlag, Schwitzen, ...) führen die wiederum wahrgenommen oder bewertet werden womit ein Kreislauf geschlossen ist der zu einem Anstieg des Angstsyndroms führt (biologische wie auch Umwelt- und Verhaltensfaktoren werden explizit mit einbezogen). Der Aufschaukelungsprozess kann an vielen Stellen vorübergehend unterbrochen werden: durch Medikamente, durch Entspannungsverfahren oder durch kognitive Techniken bei denen der Patient lernt, vermeintlich bedrohliche Symptome anders zu bewerten. 3) Dauerhaft wirksam wird der Teufelskreis erst unterbrochen, wenn der behaviorale Anteil der Angst (Vermeidung der Angstauslösenden Situation) unterbunden wird. Dies ist das Ziel von Konfrontationsverfahren deren Durchführung das Erlernen einer Umbewertung der als bedrohlich bewerteten Reize zum Ziel hat. Die befürchteten Konsequenzen bleiben aus und der Betroffenen braucht die Situation nicht länger zu vermeiden. 4) Alle Verhaltenstherapeutischen Verfahren enthalten praktische Übungen, in denen der Umgang mit akuten Angstsituationen (im therapeutischen Setting und alleine zu Hause) erlernt wird. Je nach Art der Therapie liegt der Behandlungsschwerpunkt auf der Veränderung von Einstellungen oder von sichtbaren Verhaltensweisen (auf der Konfrontation mit der Situation). 2. Verhaltenstherapeutisches Vorgehen bei Panikstörung und Agoraphobie 2.1 Diagnostik Diagnostik beschränkt sich nicht nur auf die Exploration der Symptome und Beschwerden (zur Stellung einer Diagnose nach ICD-10 oder DSM-IV) sondern versucht eine detaillierte Aufklärung der derzeitigen und vergangenen Einflussfaktoren. Darüber hinaus werden die Psychische Störungen 124 durchführungstechnischen Aspekte beurteilt die für oder gegen den Einsatz verschiedener therapeutischer Vorgangsweisen sprechen. Die Ergebnisse einer solchen Diagnostik münden in ein individuell angepasstes diagnosespezifisches Bedingungsmodell, das die Bestimmung der Therapiestrategie, sowie patientenspezifische Ergänzungen (Einbeziehung des Ehegatten etc.) ermöglicht. In dieser Stufe fällt auch die Entscheidung über weitere Therapiekomponenten, wie z.B. die Behandlung einer sekundären Medikamenten- oder Alkoholabhängigkeit, die bei vielen Angstpatienten das Störungsbild verkomplizieren kann. 2.2 Aufklärung über das therapeutische Vorgehen Sobald die Diagnose gesichert erscheint, beginnt die Therapie mit einer umfassenden Aufklärung; hierbei soll der Patient aufgeklärt werden über die Diagnose, Modelle der Angst, die kritische Rolle von Gedanken und Gefühlen bei der Angstreaktion und den Teufelskreis von Angst und Vermeidung. Die Aufklärung soll sich an den individuell bestehenden Problemsituationen orientieren und Gelegenheit zur Aussprache und Erklärung bieten (praktische Hilfe in Form von Informationsbroschüren mitgeben). 2.3 Kognitive Phase Die Informationen sollen dem Patienten eine Veränderung seiner Einstellungen erleichtern und die angestrebte Attributionsänderung vorbereiten. Der Patient lernt die Ursachen seiner Angst nicht länger ausschließlich in äußeren Bedingungen oder einer biologischen Dysfunktion zu sehen, sondern in der Art wie er bestimmte Reize gedanklich verarbeitet. Dabei beginnt er zu erkennen wie er sie in Zukunft verarbeiten kann, ohne dass es wiederum zu einem Teufelskreis der Angst kommt. Die kognitive Veränderung wird nicht alleine im Gespräch bewirkt, sondern zum Teil durch so genannte Verhaltenstests (Hyperventilationstests) oder durch kleinere praktische Übungen in angstauslösenden Situationen. Neben der Attributionsänderung gehört die Identifikation und Veränderung dysfunktionaler Kognitionen (Katastrophisieren, absolute Forderungen und das so genannte Muss-Denken) zu den kognitiven Therapiestrategien. Darüber hinaus werden Fehlinterpretationen von Körper- oder Umweltreizen korrigiert und logische Fehler im Denken aufgedeckt und durch rationale Denkweisen ersetzt. 2.4 Planung und Durchführung von Übungssituationen (Exposure) Nach der Vorbereitung durch die kognitive Therapiephase und der Akzeptanz des Patienten sich Situationen auszusetzen kann mit dem praktischen Konfrontationsübungen begonnen Psychische Störungen 125 werden. Die praktischen Übungen werden im Sinne der konfrontativen Verfahren bzw. Exposure-Methoden durchgeführt. Nach bestimmten Regeln soll der Patient einerseits den Teufelskreis durchbrechen, andererseits die Erfahrung der Ungefährlichkeit der bis dahin als bedrohlich erlebten Situation machen. Beim konfrontativen Vorgehen werden zunächst situationsgebundene Hypothesen über das Eintreten bestimmter Konsequenzen aufgestellt und dann in der Konfrontationsübung auf ihren Wahrheitsgehalt hin überprüft. Einige Gruppen legen den Schwerpunkt mehr auf die Bearbeitung der kognitiven Elemente in der Therapiesitzung und üben die Konfrontation in nur wenigen Standartsituationen; den eigentlichen Übungsteil überlassen sie dem Patienten im Sinne von Hausaufgaben (Manual von Margraf und Schneider, 1990). Es setzt implizit voraus, dass der Patient sich lang und intensiv genug und entsprechend der vereinbarten Richtlinien den Angstsituationen auch außerhalb der Therapiesituationen den Angstsituationen aussetzt. Andere (z.B. Wilke und Hand, 1988 oder Fiegenbaum, 1990) heben stärker die Bedeutung der praktischen Konfrontation hervor; die Expositionssitzungen bei denen sich der Patient meist in Begleitung in die befürchtete Situation begibt, dauern meistens mehrere Stunden an (manchmal erstrecken sie sich auch über Tage – für die Routinepraxis nur schwer umsetzbar). Die große Zeitdauer von Exposure-Übungen kann damit begründet werden, dass der Patient die Bewältigung seiner Angst in möglichst vielen unterschiedlichen Situationen körperlich, gedanklich und verhaltensmäßig erfahren muss. Fiegenbaum geht sogar von einer einwöchigen Intensiv-Konfrontationsübung (z.B. Flugreisen ins Ausland) aus; hier wird erwartet, dass durch die praktische Übungskomponente und die konsequente Unterbindung des Vermeidungsverhaltens schneller/umfassender der Angstteufelskreis durchbrochen werden kann. Weitere Modifikationen bestehen darin, dass manche Therapeuten graduiert (mit wachsendem Schwierigkeitsgrad der Konfrontation) vorgehen, etwa systematische Desensibilisierung; während andere (Reizkonfrontation von Fiegenbaum und Tuschen, 1996) mit höchstem Schwierigkeitsgrad beginnen. 2.5 Praktische Umsetzung und Ergänzungen Ist der Konfrontationsübungsteil abgeschlossen, soll der Patient sukzessive sein Angst- und Vermeidungsverhalten im Alltag verändern; hier kann es nötig sein ein allgemeines Problemlösetraining oder ein Training sozialer Fertigkeiten anzuschließen. In dieser Phase wird eine Generalisierung der gemachten Erfahrung angestrebt. 2.6 Rückfallprophylaxe Psychische Störungen 126 Der Einsatz gezielter Maßnahmen zur Rückfallprävention sowie das Üben von Verhaltensweisen im Umgang mit Rückfällen verhaltenstherapeutischer Angstbehandlung. ist ein impliziter Bestandteil 2.7 Perspektive und offene Fragen Sowohl pharmakologische als auch verhaltenstherapeutische Methoden in der Angstbehandlung sind wirksam; die zu Teil noch nicht ganz befriedigenden Erfolgsraten rufen dazu auf weiter in Richtung einer differentiellen Indikation zu speziellen Therapiemaßnahmen zu suchen und besonders der in der Metaanalyse als problematisch beurteilten Effektivität von Kombinationsbehandlungen mit Antidepressiva/PharmakaStrategien genauer nachzugehen. Die Ergebnisse von Kombinationsbehandlungen sind wenig beeindruckend; die Addition einzelner Effektiver Therapieformen führt vielleicht sogar zu schlechteren Ergebnissen. Weitere zukünftige Forschungsarbeiten werden zeigen, ob die Überlegenheit kognitiv-behavioraler Therapieverfahren tatsächlich in diesem Ausmaß Bestätigung findet; kritisch könnte angemerkt werden, dass die kognitiv-behaviorale Therapie immer explizit eine kognitive Umstrukturierung beinhaltet (dies könnte sich möglicherweise auf das Antwortverhalten der Patienten in den Fragebögen auswirken). Diese Überlegenheit kann auch dadurch erklärt werden, dass alle untersuchten verhaltenstherapeutischen Therapien eine Stabilisierungsphase enthalten (schriftlich festgelegtes Programm in Form eines Manuals, sodass der Patient 6, 12 oder 18 Monate nach dem Therapieende implizit weiter „therapeutisch behandelt“ wird). Ferner werden Übungen mit dem Lebenspartner einbezogen, Hilfen vermittelt wie mit depressiven Gefühlen und Abhängigkeitsproblemen umgegangen werden kann und es werden spezielle Hinweisen für den Umgang mit Risikosituationen gegeben. Diese Ausführungen haben deutlich gemacht, dass verhaltenstherapeutische Behandlungen bei Panikstörungen und Agoraphobie außerordentlich komplex sind und ein erhebliches Ausmaß von fachlicher Kompetenz und praktischer Erfahrung erfordern. Nach dem Manual von Margraf und Schneider dauert eine solche Therapie etwa 15 Doppelstunden zzgl. einer längerfristigen Nachbehandlungsphase mit seltenen Therapiekontakten (30 – 40 Sitzungen). Bei diesen Schätzungen muss berücksichtigt werden, dass diese Gruppen mit Therapiemanualen arbeiten die den Ablauf der Therapie erheblich ökonomisieren (bei Individualisierung ist eine erheblich längere Behandlungszeit zu erwarten). Neben der Therapiedauer sind folgende weitere Vorteile zu nennen: a) Die Durchführung der Therapie ist rational nachvollziehbar und leichter von „Anfängern“ erlernbar/überprüfbar; b) Eine erfolgreiche Behandlung ist auch dann möglich, wenn die ursprünglich auslösenden Bedingungen nicht in die Therapie einbezogen werden; c) Die manualisierten Angsttherapien weisen auch im Vergleich mit pharmakologischen Therapien eine gleich hohe/höhere Effizienz auf. Psychische Störungen 127 Von vielen Kritikern dieser Methode wird häufig übersehen, dass Konfrontationsverfahren besonders einer guten und vertrauensvollen therapeutischen Beziehung bedürfen; es ist unabdingbare Voraussetzung jeder Expositionstherapie, dass der Patient dem Therapeuten voll vertraut und nichts ohne eine explizite Aufklärung seitens des Therapeuten und Einwilligung des Patienten erfolgt. 3. Verhaltenstherapeutisches Vorgehen bei der GAS Für die verhaltenstherapeutische Behandlung der GAS liegen wenige Störungsspezifische Strategien vor; solche speziellen Behandlungsmethoden sind erst in der Entstehung begriffen. In der Vergangenheit wurden hauptsächlich behaviorale und kognitiv-behaviorale Behandlungsstrategien angewendet mit eher bescheidenen Effekten. Analog zu Angststörungen wie z.B. der Panikstörung könnte der Schluss gezogen werden, dass als spezifisches therapeutisches Vorgehen die Konfrontation mit bildhaften Vorstellungen indiziert wäre. Als erste haben Brown, O´Leary und Barlow (1993) einen Behandlungsansatz vorgelegt, indem speziell die (für GAS typische) Sorgenkomponente therapeutisch bearbeitet wird. Im Folgenden soll ein Ansatz vorgestellt werden, wie er von Turowsky und Barlow vorgelegt wurde; folgende Behandlungskomponenten werden formuliert: 1) Information und Selbstbeobachtung: Im Vordergrund steht zunächst die Psychoedukation: Was ist Angst, wie äußert sie sich? Es werden die drei Ebenen der Angst (physiologisch, kognitiv, behavioral) in Zusammenhang mit dem Kernproblem der GAS „Sorgen und Befürchtungen“ vorgestellt und die spezifische Problematik des Teufelskreises wird veranschaulicht. Im Rahmen der Selbstbeobachtung soll der/die PatientIn erfahren, dass die übertriebenen Sorgen/Befürchtungen von bestimmten internen oder externen Reizen ausgelöst werden und nicht einfach auftreten. 2) Entspannungstraining: Wird bereits in den ersten Stunden eingeführt damit der Patient die physiologische Ebene der Angst kontrollieren kann (z.B. progressive Muskelrelaxation). 3) Kognitive Therapie: Mittels der klassischen Beck´schen Vorgehensweise der Identifikation automatischer Gedanken, Einschätzung kognitiver Verzerrungen und Veränderung der dysfunktionalen Kognitionen wird dann erarbeitet, welche Gedanken mit dem Auftreten der akuten Sorgen/Befürchtungen unmittelbar verbunden sind, welche kognitiven Verzerrrungen dem Teufelskreis (Sorgen, Befürchtungen, körperliche Angst und Vermeidung) zu Grunde liegen und wie diese in adäquaten Gedanken verändert bzw. ersetzt werden können. Auch hier wird die Konfrontation mit den Störungstypischen Sorgen eingeführt; zunächst wird die Imaginationsfähigkeit (bildhafte Vorstellungen machen zu können) trainiert, anschließend werden die jeweiligen Sorgen vorgegeben und die Person soll sich für jede Sorge den schlimmstmöglichen Ausgang vorstellen (Turowsky und Barlow schlagen ein graduelles Vorgehen vor). Die Vorstellung des schlimmsten Ausganges wird über eine bestimmte Zeit festgehalten und anschließend alternative Vorstellungen entwickelt. Psychische Störungen 128 Die Konfrontation soll beibehalten werden bis der Gedanke weniger Angst hervorruft, in Laufe der Therapie auch außerhalb des therapeutischen Settings. 4) „Prävention“ von Sorgeverhalten: Die Angstreduktion verstärkt Vermeidungsverhalten negativ; als ein Behandlungsziel wird deshalb das Unterlassen dieses Verhaltens angestrebt. Auch hier wird hierarchisches vorgehen vorgeschlagen: zuerst soll das jenige Verhalten beendet werden, dessen Aufgabe am wenigsten bedrohlich erscheint. 4. Schlussbemerkungen Auch für die Behandlung der Zwangsstörung und der posttraumatischen Belastungsstörung werden Verhaltenstherapeutische Interventionsmethoden eingesetzt; primär werden kognitive Verfahren und Konfrontationsverfahren herangezogen. 38. Somatoforme und dissoziative Störungen (Hrudka) 38. Klassifikation und Diagnostik 1. Psychosomatik, Somatisierung, somatoforme Störungen Historische Aspekte und Begrifflichkeiten Altertum: Erkennen eines Zusammenhangs zwischen psychischen Prozessen und körperlichen Beschwerden; aufgrund weniger Beobachtungen wurden komplexe Theorien aufgestellt. Der französische Arzt Paul Briquet (1859) betonte die Notwendigkeit, sich den Krankheitsbildern mehr deskriptiv zu nähern und sie wissenschaftlichen Erhebungen zugänglich zu machen. Neuzeit: Begriff „Psychosomatik“= Lehre des Zusammenhangs körperlicher Krankheiten und seelischer Prozesse. wurde für alle Krankheitsbilder als relevant angesehen. Gegenbewegung dazu: „Psychosomatik“ als Begriff, der nur spezifische Krankheitsbilder umfasst = psychophysiologische Störungen. kein einheitliches Verständnis des Psychosomatik-Begriffs. Bei psychophysiologischen Störungen: große Bandbreite an Entstehungsmöglichkeiten rein organisch biologisch bis stark psychisch. Psychische Störungen 129 Kellner (1994): psychosomatische Störungen = körperliche Krankheiten, psychologische Prozesse spielen bei der Ätiologie eine Rolle. Diese klassischen psychosomatischen Krankheiten werden nach den neuen Klassifikationskriterien primär unter den organischen Krankheiten diagnostiziert. „Somatisierung“: Personen drücken Belastungen, die mit psychosozialen und emotionalen Problemen verbunden sind, in erster Linie durch körperliche Symptome aus. Unterscheidung: Psychosomatische Beschwerden als körperliche Erkrankung mit psychischen Einflussvariablen vs. somatoforme Störungen; trotzdem große Überlappungen. (Somatoforme Störungen = Krankheitsbilder, bei denen körperliche Beschwerden ohne eindeutig organische Ursache im Vordergrund stehen oder bei denen Ängste um die körperliche Gesundheit von krankhaftem Ausmaß sind.) 2. Klassifikation (der somatoformen Störungen) 2.1 nach DSM-IV 7 Untergruppen: - Somatisierungsstörung - Undifferenzierte somatische Störung - Konversionsstörung - Schmerzstörung - Hypochondrie - Körperdysmorphe Störung - Nicht näher bezeichnete somatoforme Störung Somatisierungsstörung: häufigste Gruppe bei somatoformen Störungen; Patienten mit multiplen körperlichen Beschwerden ohne organische Ursache. Schwerste Form dieses Störungsbildes = Somatisierungsstörung. Diagnostische Kriterien für Somatisierungsstörung nach DSM-IV: A) Eine Vorgeschichte mit vielen körperlichen Beschwerden, die vor dem 30. Lebensjahr begann und über mehrere Jahre auftrat und zum Aufsuchen einer Behandlung führten oder zu deutlichen Beeinträchtigungen in sozialen, beruflichen oder anderen wichtigen Funktionsbereichen. B) Jedes der folgenden Kriterien muss erfüllt gewesen sein, wobei die einzelnen Symptome irgendwann im Verlauf der Störung aufgetreten sein müssen: 1) 4 Schmerzsymptome Psychische Störungen 130 2) 2 gastrointestinale Symptome 3) 1 sexuelles Symptom 4) 1 pseudoneurologisches Symptom C) Entweder 1) oder 2): 1) Nach adäquater Untersuchung kann keines der Symptome von Kriterium B vollständig durch einen bekannten medizinischen Krankheitsfaktor oder durch die direkte Wirkung einer Substanz (z.B. Droge oder Medikament) erklärt werden. 2) Falls das Symptom mit einem medizinischen Krankheitsfaktor in Verbindung steht, so gehen die körperlichen Beschwerden oder daraus resultierende soziale oder berufliche Beeinträchtigungen über das hinaus, was aufgrund von Anamnese, körperlicher Untersuchung oder den Laborbefunden zu erwarten wäre. D) Die Symptome sind nicht absichtlich erzeugt oder vorgetäuscht (wie bei der vorgetäuschten Störung oder Simulation.) Undifferenzierte somatoforme Störung: Patienten mit multiplen körperlichen Beschwerden (aufgrund der strengen Kriterienfassung bei Somatisierungs-störungen, fallen viele Patienten unter diese Störungsklassifikation) Konversionsstörung: Symptome im Bereich der Willkürmotorik oder der sensorischen Funktionen angesiedelt und Verdacht auf nicht bestätigte neurologische Erkrankung; Bsp. Personen mit psychogenen Krampfanfällen, Lähmungserscheinungen oder sensorischen Störungen Schmerzstörung: Schmerzsymptome im Vordergrund; Unterscheidung zwischen: eindeutig psychischen Faktoren vs. psychische als auch körperliche Aspekte Hypochondrie: im Vordergrund stehen Ängste vor einer körperlichen Erkrankung oder die Überzeugung krank zu sein; mit körperlichen Beschwerden gekoppelt Körperdysmorphe Störung: Patient empfindet bestimmte Körperteile von sich als schwer missgestaltet, obwohl keine offensichtliche Missbildung vorliegt. Unterschied zu wahnhaften Erkrankungen und anderen Körperschemastörungen. Psychische Störungen 131 2.2 nach ICD-10 Unterscheidung: > Dissoziative Störungen (Konversionsstörungen) vs. > Somatoforme Störungen Dissoziative Störungen: - Kennzeichen = Vorliegen von „pseudoneurologischen Symptomen“ - Diagnostische Kriterien: 1) Kein Nachweis einer körperlichen Krankheit, welche die für diese Störung charakteristischen Symptome erklären könnte. 2) Überzeugender zeitlicher Zusammenhang zwischen den dissoziativen Symptomen und belastenden Ereignissen, Probleme oder Bedürfnissen. - Syndrome: dissoziative Amnesie dissoziative Fugue dissoziativer Stupor Trance- und Besessenheitszustände dissoziative Bewegungsstörung diss. Krampfanfälle diss. Sensibilität- und Empfindungsstörung diss. Störungen gemischt Sonstige dissoziative Störungen Somatoforme Störungen: - ausgeprägteste Form = Somatisierungsstörung - mindestens 6 Symptome aus verschiedenen Organ- und Beschwerdebereichen müssen vorliegen - Körperliche Symptome einer Somatisierungsstörung: Gastro- intestinale Symptome (6) Kardio-vaskuläre Symptome (2) Urogenitale Symptome (3) Haut- und Schmerzsymptome (3) - Einführung der somatoformen autonomen Funktionsstörung = multiple somatoforme Symptome, deren Schwerpunkt bei Symptomen der autonomen (vegetativen) Erregung liegt. Psychische Störungen 132 Bsp.: Für Symptome: Missempfindungen im Herzbereich, Schweißausbrüche, Mundtrockenheit, Hitzewallungen oder Erröten, Kribbeln oder Unruhe im Bauch. 3. Diagnostik Somatoforme Störungen verschiedene Beschwerdelisten: Beschwerdeliste BL Freiburger Persönlichkeitsinventar FPI-R Skala körperliche Beschwerden Freiburger Beschwerdeliste FBL Giessener Beschwerdebogen Symptom-Check-List SCL-90-R (!!) MMPI Subskala „Hypochondrie“ Screening für somatoforme Störungen SOMS (!!) …. uvm. Schmerzsymptome verschiedene Verfahren zur Schmerzdiagnostik Schmerzempfindlichkeitsskala (Geissner; erfasst über 5 Dimensionen versch. Sensorische und affektive Komponenten des Schmerz-erlebens.) Fragebogen zur Erfassung schmerzbezogener Kontrollüber-zeugungen FSK (Flor; Hilflosigkeit und Kontrollierbarkeit im Umgang mit Beschwerden als Dimensionen) Ausmaß der Behinderung Pain Disability Index (ökonomisches Verfahren) Erfassung des Beschwerdeerlebens und relevanten Verhaltensweisen Tagebücher (Verhaltens- und Bedingungsanalyse) 38.2 Ätiologie / Bedingungsanalyse Somatoforme Störung: Keine uniforme Prozesse, sondern verschiedene Risiko-faktoren mit unterschiedlicher Gewichtung liegen vor. 1.Genetische Aspekte Es gibt Indizien für eine genetische Komponente, die jedoch nicht spezifisch für Somatisierungsstörungen sind, sondern antisoziales Verhalten sowie Alkoholproblemen mit Psychische Störungen 133 einschließt und schwächer ausgeprägt ist als bei manchen anderen psychischen Störungen (Bsp. Schizophrenie) 2. Biologische Aspekte 2.1 Biochemische Aspekte Zentralnervöse, endokrine und immunologische Prozesse beeinflussen die Wahrnehmung körperlicher Empfindungen. Parallele zwischen Somatisierungssyndrom und einer depressiven Erkrankung wurde aufgrund eines erhöhten Morgencortisol-Spiegels festgestellt. 2.2 Neurophysiologische Aspekte Verteilung somatoformer Symptome bezüglich bestimmter Körperregionen; Bevorzugung für linke Körperhälfte; Zusammen-hang zur Hemisphärenspezifizierung. Es zeigen sich Besonderheiten im rechtshemisphärischen Bereich, vor allem wenn selektive Aufmerksamkeits-prozesse oder intensive emotionale Reize bei der Untersuchung von Relevanz sind. 2.2 Psychophysiologische Aspekte Erhöhtes psychophysiologisches Aktivier-ungsniveau führt zu einer Wahrnehmungsverzerrung körperlicher Signale, erhöhter physiologischer Reaktionsbereitschaft, fehlende oder reduzierte Fähigkeit zur Habituation. Psychophysiologische Korrelate des Störungsbildes sollten berücksichtigt werden. 3. Umweltkonzepte 3.1 Sozialisation Art des Umgangs mit Körpersignalen, ihre Bewertung sowie Verhaltenskonsequenzen können über eigene Erfahrung oder über Modelle gelernt werden. Psychische Störungen 134 „Chronisches Krankheitsverhalten“: Verhaltensmerkmale wie gehäuftes Aufsuchen von ärztlicher Diagnostik und Behandlung, Selbstmedikation, Ausstellenlassen von Krankheitsunfähigkeits-Bescheinungen; Verhaltens-weisen können von der Umwelt des Betroffenen bestärkt werden. 3.2 Sozialpsychologische Konzepte Typische Einstellungen prägen die Art und Weise, wie Körperempfindungen bewertet werden und welche Verhaltenskonsequenzen ihnen folgen. Patienten neigen dazu, leichte körperliche Missempfindungen als Krankheitssignale zu bewerten. Typische Einstellungen von Somatisierungspatienten: Katastrophisierende Bewertung körperlicher Empfindungen Intoleranz gegenüber körperlichen Beschwerden Körperliche Schwäche 3.3 Belastungen / Stress Erhöhtes Risiko für Entwicklung von Somatisierungs-symptomen bei traumatischen Lebensereignissen: Opfer von Gewalttaten und sexuellen Übergriffen, andere aggressive Handlungen mit Körperbedrohung. 3.4 Soziologische Aspekte Somatisierungsstörungen häufiger bei Frauen; diese sind von den Risikofaktoren häufiger betroffen; typisches Alter bei Erstauftreten der Symptome liegt zwischen 15-25 Jahren; häufiger bei Personen aus unteren sozialen Schichten, städtische Gegend. 4. Persönlichkeitskonzepte Barsky und Wyshak (1990): Wichtigstes Merkmal von Somatisierungspersonen = „somatosensorische Verstärkung“= stabiles Persönlichkeitsmerkmal, körperliche Symptome mehr zu beachten, eine Aufmerksamkeitsfokussierung vorzunehmen, wodurch sich die subjektive Empfindung der körperlichen Sensationen verstärkt und die Gefahr erhöht, dass diese körperlichen Missempfindungen als krankhaft fehlbewertet werden. Bsp. Hypochondrie, Alexithymie (jedoch nicht wissen-schaftlich fundiert) Psychische Störungen 135 5. Die „somatisierte Depression“ und andere psychische Störungen als Risikofaktor für die Entwicklung von Somatisierungssyndromen Bei Somatisierung kann es sich auch um das körperliche Äquivalent von Depressionen handeln, deren affektive Komponente eher im Hintergrund steht; Indiz dafür ist die hohe Komorbidität zwischen Somatisierungssyndromen und Depression. Dennoch sind sowohl Somatisierungsstörungen als auch Depression unabhängig voneinander auftretende Störungsbilder. Ebenfalls deutlich erhöhte Komorbidität zwischen Somatisierung und Angststörungen. Die 3 genannten psychischen Störungen sind als gegenseitige Risikofaktoren zu betrachten. 6. Interozeption und externale Stimulierung 2 Faktoren beeinflussen die Wahrnehmung und Bewertung körperlicher Miss-empfindungen: a) Signalstärke des interozeptiven Reizes (z.B. Stärke des Herzklopfens, der Atmungsgeräusche, Ausmaß der muskulären Verspannung…) b) Ausmaß der externalen Stimulation (z.B. monotone Umgebung vs. interessante, stimulierende Umgebungsbedingungen) 7. Verhaltensmerkmale bei somatoformen Störungen Verhaltensmerkmale sind für die Aufrechterhaltung der Störung von Bedeutung (sind seltener Risikofaktor für die Entstehung). 2 relevante Merkmale: a) Schonverhalten / Vermeidungsverhalten: körperlicher Trainingszustand reduziert sich weiter. Folge: körperliche und psychische Belastungsmomente führen zu stärker wahrnehmbaren körperlichen Veränderungen. Weiters wird vermehrt eine reizarme Umgebung aufgesucht (sozialer Rückzug, passive Frei-zeitgestaltung) b) Kontrollverhaltensweisen („checking behaviour“): den Körper ständig kontrollieren; langfristige Ängste vor körperlicher Krankheiten. 8. Zusammenwirken möglicher Risikofaktoren bei somatoformen Störungen Buch Seite 938; Abb. 2 Zentrales Merkmal dieses Modells ist ein Regelkreis von perzeptiven Prozessen, kognitiven Bewertungsprozessen und Verhaltensweisen. Verhaltensweisen tragen dazu bei, dass sich die Aufmerksamkeitsfokussierung auf körperliche Prozesse erhöht, das beeinflusst wiederum Psychische Störungen 136 deren Wahrnehmung und die Einschätzung als etwas „nicht normales“. Zur Entstehung und Aufrechterhaltung dieses Regelkreises können zeitstabile Faktoren beitragen: Biologische Aspekte, psychische Dispositionen und Umweltfaktoren. 38.3 Intervention 1. Empirische Basis klinisch-psychologischer Intervention bei somatoformen Störungen und dissoziativen Störungen Vorschläge zur Hypochondrie-Behandlung: Kellner (1983): Hypochondrie-Behandlung mittels „natürlichen“ Bedingungen, nicht standardisiert. Inhaltliche Behandlungsmerkmale: ausführliche Information über das Ent-stehen der Symptomatik durch psychophysiologische Prozesse, Heraus-arbeiten der Bedeutung von selektiver Wahrnehmung auf Körperempfind-ungen, weiter Maßnahmen zur Angstbewältigung und Depressionsbe-wältigung. Visser und Bouman (1992): Ihr Therapieansatz lehnt sich stark an Angst-behandlung an. Patienten erhielten verhaltenstherapeutische Maßnahmen und eine kognitive Therapie. Expositionstherapie effektiver als rein kognitive Therapie. Salkovsky (1995): 3 Gruppen (Gruppen 1 und 2 erfolgreicher als Gruppe 3) Gruppe 1: kognitive Verhaltenstherapie Gruppe 2: Programm zum Stressmanagement Gruppe 3: Wartegruppe gemeinsames Merkmal der psychologischen Therapieansätze bei Hypochondrie: Betonung des Prozesses der Umattribution der Bewertung körperlicher Empfindungen. Barsky, Geringer und Wool (1988): Interventionsebenen 1) Aufmerksamkeitsfokussierung und Entspannung 2) Kognitionen und Symptomattribution 3) Situative Aspekte 4) Dysphorischer Affekt (aktive Maßnahmen Stimmungsaufhellung) zur Selbstverstärkung und Vorschläge zur Behandlung von somatoformen Symptomen (ohne hypochondrische Ängste): Das somatoforme Syndrom wird beschrieben als: zur Chronifizierung neigend und veränderungsresident. Psychische Störungen 137 Rief, Hiller, Geissner & Fichter (1995): psychotherapeutischer Ansatz, stationäre verhaltensmedizinische Behandlung; Verbesserung in der somatoformen Symptomatik als auch bei komorbiden Erkrankungen. Smith, Rost, Kashner (1995): wollten Chronifizierungsprozesse verhindern; Informationen zum Verlauf somatoformer Störungen (geringe Mortalität, Neigung zu chronischen Verläufen) sollte dem Patienten geben werden, dass regelmäßige Behandlung in festen Zeitabständen realisiert werden soll, während Arztbesuche vermieden werden sollen. Patienten erlebten sich in ihrer körperlichen Funktionsfähigkeit als verbessert 2. Empirische Basis psychopharmakologischer Intervention Es wird symptomatisch vorgegangen. z.B. hoher Einsatz von niedrigpotenten Neuroleptika, Tranquilizer, Antidepressiva… 3. Ein Therapiemodell zur psychologischen Behandlung beim Somatisierungs-syndrom Der Therapieleitfaden zur psychologischen Behandlung von Patienten mir somatoformen Störungen umfasst folgende Aspekte: 3.1 Beziehungsaufbau und diagnostische Maßnahmen (Warwick, 1995): Behandlerseite: Hilflosigkeit und Unwissenheit über das Störungsbild. Patientenseite: erhöhte Klagsamkeit, negative Beziehungserwartungen. 4 Bereiche in denen auf der Patientenseite Unzufriedenheit entsteht: 1) Diagnostikphase: Anwendung einer Ausschlussdiagnostik, was das Problem nicht ist; Erklärungen für Beschwerden werden selten gefunden. 2) Negativer Bewertungsprozess: Patienten sollten dem Therapeuten eine Zusammenfassung der Therapiesitzung geben, wie der Patient die Information verarbeitet. 3) Patienten kommen mit negativer Erwartungshaltung zur psychologischen Behandlung; man sollte dem Patienten die Glaubhaftigkeit seiner Beschwerden vermitteln. 4) Behandlung meist fremdmoriviert begonnen, ausreichend Informationen geben und in der Anfangsphase der Behandlung die Ängste und Erwartungen thematisieren. Psychische Störungen 138 Weiters: Erhebung der Anamnese und Beschwerdebild des Patienten, Exploration der subjektiven Krankheitsattributionen des Patienten, Gesundheitsbegriff des Patienten explorieren, auch weitere Komponenten und Konsequenzen der Erkrankung erfahren, Durchführen von Symptomtage-büchern. 3.2 Zieldefinition Aufgabe der Therapie ist es, realistische Zieldefinitionen vorzunehmen, die sowohl verschiedene Lebensbereiche als auch verschiedene Abstufungen umfasst. 3.3 Umattribution des organischen Krankheitsmodells des Patienten Krankheitsmodell des Patienten geht von organischen Ursache aus, Patient soll jedoch dieses Krankheitsmodell hinterfragen; psychosomatisches Krankheits-verhältnis oder Erkrankung im psychosozialen Bereich haben Rückwirkungen auf das subjektive Krankheitserleben; können somit auch Teil eines individuellen Krankheitsmodells sein. Verschiedene Techniken: Symptomtagebuch, Verhaltensexperimente, Biofeedback- Sitzungen mit Provokationstests. 3.4 Verhaltensänderungen Ein typisches Verhaltensmerkmal der Erkrankung ist das Durchführen von häufigen Arztbesuchen und das Veranlassen von medizinischen Untersuchungen. Sinnvolles Ziel wäre, auf Arztbesuche zu verzichten oder diese zumindest zeitkontingent durchführen, nach Zeitplan. Weitere Verhaltenskomponente kann das permanente Erfragen von Rückversicherungen über die Unbedenklichkeit der Beschwerden sein. Patient sollte effektive selbstständige Bewältigungsstrategien entwickeln. Bevor Verhaltensänderungen angestrebt werden, sollte eine Phase der kognitiven Vorbereitung und Herstellen der motivationalen Voraussetzungen erfolgen. Kreislauf, der die Komponenten „Bewertung als krank“ -„Erhöhung des Schon- und Vermeidungsverhaltens“ -„Reduktion der körperlichen Belast-barkeit“ -„Häufigere körperliche Missempfindungen“ beinhaltet. 3.5 Weitere Maßnahmen zur psychischen Stabilisierung Psychische Störungen 139 Kommunikationsprobleme (von seelischen Konflikten über körperliche Symptome) können zur Aufrecht-erhaltung der Störung beitragen. Patient wollte eigene Bedürfnisse oder Emotionen direkt mitteilen, ohne den Umweg über Somatisierungssymptome zu nehmen. Z.B. Kommunikationstherapie, Verfahren zum Erwerb von sozialer Kompetenz.. 41. Beziehungs- und Sexualstörungen (Hrudka) 41.1 Klassifikation und Diagnostik 1. Einleitung Eine strikte psychophysiologische Parallelität scheint zwischen diesen Bereichen nicht vorzuherrschen, denn manche Paare tragen ihre Konflikte mehr auf der verbalen, andere mehr auf der sexuellen Ebene aus. Die Störungsbilder werden nach 3 Rubriken geordnet: PaarBeziehung, Sexualität, Familie. 2. Klassifikation 2.1 Beziehungsstörungen Es gibt Störungen, die auf individuelle Persönlichkeitsmerkmale und die entsprechenden neurotische Partnerwahl zurückgehen = Kollusionen, die auf Fixierung in psychosexuellen Phasen (narzistisch, oral, anal und phallisch) zurückführt. Regressive vs. progressive Form der Fixierung, ergänzen sich in PaarBeziehung komplementär. Zeitliche Entwicklung von Beziehungsstörungen: Beziehungen können problematisch werden, wenn sie sich im Laufe der Zeit nicht weiterentwickeln, wenn einer der Partner einen individuellen Entwicklungsschritt im Sinne seiner Individualität vollzieht oder sie können durch eine zunehmende Verhärtung eines zugrunde liegenden neurotischen Konflikts beider Partner kritisch werden Balance-Theorie (Gottman, 1993): Stabilität oder Auflösung einer Beziehung kann anhand 2 Variablen vorausgesagt werden: das Überwiegen von positiven Gesprächsreaktionen (Interesse, positive Zuwendung…) oder von negativern Psychische Störungen 140 Gesprächsreaktionen ( Kritik, Abwertung, abwehrendes Verhalten…). Verhältnis zwischen positiven und negativen Interaktionen sollte bei 5:1 liegen. Auf der Balance-Theorie basiert eine Beziehungstypologie, die 5 Arten von Paaren anhand ihres Sprecher- und Zuhörerverhaltens unterscheidet. 1-3 stabil, 4 u. 5 instabil. 1) Impulsive Paare: emotionale Expressivität in positive und negative Richtung; Streit und lebhafte Auseinandersetzungen; Ausdruck von Interesse , Humor und Zuneigung 2) Sich bestätigende Paare: bewältigen Konflikte in Diskussionen; unterstützender, respektvoller Umgang, arbeiten kooperativ an Lösung 3) Konfliktvermeidende Paare: betonen Gemeinsamkeiten; konflikthafte Themen werden ignoriert 4) Feindselige Paare: verhalten sich bei Konfliktsituationen anklagend und abwehrend; Gedankenlesen, gegenseitige negative Unterstellungen und verallgemeinernde Anklagen 5) Feindselig-distanzierte Paare: wirken im Umgang miteinander emotional gleichgültig, bei trivialen Themen kurze und heftige Auseinander-setzungen, ein Partner attackiert, der andere wehrt ab Therapeut muss entscheiden, ob Schwerpunkt der Therapie a) im sexuellen Bereich b) in der verbalen Kommunikation c) im Austausch auf der Handlungsebene liegt. Sollen d) individuelle neurotische Anteile, die sich eventuell ergänzen, betrachtet werden, oder soll e) die Beziehung zu den Eltern oder Kindern miteinbezogen werden? Unterscheidung von Stufen der Intervention: (LI-SS-IT) Limitierte Intervention Spezifische Suggestion Intensive Therapie 2.2 Sexualstörungen (SS) Zu unterscheiden sind: Sexuelle Funktionsstörungen Störungen der Geschlechtsidentität Störungen der Sexualpräferenz (nur auf diese wird hier eingegangen) Unterscheidung im DSM-IV zwischen 4 Phasen des sexuellen Erlebens: Psychische Störungen 141 Appetenzphase: als Störungen werden Aversion und Mangel oder Verlust des sexuellen Verlangens genannt ( im ICD-10 wird zusätzlich gesteigertes sexuelles Verlangen klassifiziert) Erregungsphase: auch hier kann eine Erregungsschwäche oder ein Erregungsverlust vorliegen; Symptome dafür: Lubrikation der Scheide oder Erektionsschwäche beim Mann. Orgasmusphase: beim Mann – Emission vs. Ejakulation; bei der Frau – einheitlicher Reflex klonischer Kontraktionen bestimmter Muskelgruppen. Orgasmusstörungen: Orgasmus tritt gar nicht oder stark verzögert ein. Weiters: beim Mann – verfrühte Ejakulation (Ejaculation praecox); bei der Frau – 2 Schmerzstörungen: Vaginismus (reflexartige Verkrampfung der Scheidenmuskulatur bei Penetration), Dyspareunie ( Schmerzen, Jucken, Brennen während Geschlechtsverkehr). Resolutionsphase: zu Störungen in dieser Phase zählen Missempfindungen nach dem Geschlechtsverkehr (Schmerzen, Erschöpfung, depressive od. aggressive Verstimmung) Primäre SS: wenn Erregung oder Orgasmus noch nie stattgefunden hat Sekundäre SS: Sexualstörungen kommen nur in bestimmten Situationen vor oder waren zu einem anderen Zeitpunkt abwesend. Vor einer Differenzierung der funktionellen SS, sind organische Störungen der Sexualität abzuklären: misslungene Dammnaht nach Geburt, Verengung der Vorhaut, Missbildungen der äußeren Geschlechtsorgane, Hymenreste… Sexuelle Probleme treten auch unter Drogeneinfluss auf ( Appetenzverlust, Erektionsschwäche oder vorzeitige Ejakulation), bei Drogenabhängigen (Ejakulationsverlust). Weites wirken sich viele Neuroleptika, Antidepressiva, Sedativa, Beta-Blocker… negativ auf die sexuelle Appetenz, Erregung und Orgasmusfähigkeit aus. Psychosexuelle Funktionsstörungen im Überblick: PHASE Appetenz Hemmung Exzess Aversion Erregung Orgasmus Störung mit verminderter sexueller Appetenz ICD: gesteigertes sexuelles Verlangen Störung mit sexueller Aversion Störung der sexuellen Erregung Vaginismus (Frau) Dyspareunie (Frau) Weibliche Orgasmusstörung Psychische Störungen 142 Männliche Orgasmusstörung Ejaculation Praecox (Mann) 2.3 Störungen des Familiensystems Systematische Ansätze der Familientherapie gehen von der regulativen Funktion individueller Symptome aus. Der Symptomträger leistet mit seinem Problem-verhalten einen meist unbewussten Beitrag zur Erhaltung der Familiengemein-schaft. Folgende Möglichkeiten, wie sich eine Störung im Familiensystem äußern kann: 1) Entwicklungsstufe: jede Familie durchläuft unterschiedliche Phasen, die in der Regel mit Übergangskrisen verbunden sind. Bsp. Ehemann wendet sich Ersatzobjekten zu, da sich die Aufmerksamkeitsverlager-ung der Frau nach der Geburt mehr auf das Kind bezieht. 2) Struktur: Innerhalb der Familie existieren funktionelle Subsysteme (Eltern, Kinder, Großeltern). Wenn die Grenzen zwischen den Generat-ionen unklar werden, kommt es zu einer Störung der natürlichen Hierarchie. 3) Regeln: haben die Funktion, die Homöostase im System aufrecht zu erhalten. In symptomatischen Familien können rigide Muster und Regeln die Weiterentwicklung auf systematischer und individueller Ebene verhindern. 4) Sequenzen: Störungen in der Familie zeigen sich in wiederkehrenden markanten Kommunikationsformen und Verhaltenssequenzen. 5) Familienidentität: Wenn es den Kindern übertragen wird, bestimmte Lebensziele zu erreichen, an denen die Eltern gehindert waren, spricht man von Delegation. Entwicklungsfreiheit der Kinder wird einge-schränkt. Olson, Sprenkle, Russel (1979): Konflikte lassen sich auf den Dimensionen Kohäsion und Adaptibilität lokalisieren. - geringe Kohäsion: einzelne Partner leben nebeneinander isoliert - Verstrickung: es gibt keine persönlichen Freiräume mehr, Maß an Intimität ist überzogen - Adaptibilität des Verhaltens innerhalb des Systems kann rigide sein, und unverändert über längere Zeit festgehalten werden - Chaotisches Zusammenleben: keine / ständig veränderte Regeln Extreme Kombinationen sind sehr anfällig für Beziehungsstörungen: chaotisch-isoliert, chaotisch-verstrickt, rigide-verstrickt, rigide-isoliert. Psychische Störungen 143 Konflikt auf Dimension Nähe-Distanz: Intervention bezieht sich auf die Regelung der Distanz. Konflikt auf Dimension Adaptibilität: Intervention geht um die Veränderung der Einflussnahme einzelner Personen und um die Revision der Regeln innerhalb der Familie. Modelle zur Klassifikation und Diagnostik von Familiensystemen: Circumplex-Modell von Olson Beavers-System McMasters Modell 3. Diagnostik Beziehungsstörungen: Instrumente: Interaktionsbeobachtungen (am aufwendigsten) Selbstbeurteilungsfragebögen (am einfachsten) Systematische Verhaltensbeobachtung Sexualstörungen: 2 Fragebögen: LASS – Leitfaden zur Anamnese sexueller Störungen; Fremdbeurteilungsfragebogen TSTT – Tübinger Skalen zur Sexualtherapie; 6 Skalen Störung des Familiensystems: Verfahren: Fragebögen Verhaltensbeobachtung in experimentellen Situationen Skulpturverfahren Projektive Verfahren Zur Diagnose von Paar- und Familiensystemen kann man die oben genannten 5 Betrachtungsebenen durchgehen, um pathologische Muster, Strukturen und Regeln zu analysieren und geeignete Ansatzpunkte für die Intervention zu finden. Die störungsbezogene Diagnostik ist zweckmäßigerweise durch Interaktions-diagnostik zu ergänzen: wie flexibel reagiert die Familie auf Veränderungen, welche Vorerfahrungen können hier aktiviert werden 41.2 Intervention 1. Einleitung Psychische Störungen Psychische Störungen lassen sich als Beziehungsstörungen 144 in der frei gewählten Partnerschaft (Paartherapie) oder innerhalb der Primärfamilie (Familientherapie) auffassen. Unterschiedliche Betrachtungsebenen: a) Ebene der Primärfamilie b) Existenzielle Ebene c) Emotionale Ebene d) Kognitive Ebene e) Handlungsebene f) Ebene der Paarbeziehung g) Ebene des sozio-kulturellen Kontextes Diese unterschiedlichen Betrachtungsweisen sind im Sinne eines Zwiebel-Modells zu verstehen, in dem die äußeren Schalen die inneren implizieren. 2. Aspekte der familiären Bindung Sager (1976) unterscheidet: Romantischen -Typ Egalitären-Typ Kameradschaftlichen-Typ Eltern-Kind-Typ Der zentrale Moment jeder Zweierbindung ist eine affektive Bindung. Kelley (1983) unterscheidet zwischen Liebe und Verbindlichkeit; und zwischen 3 Typen von Liebe: leidenschaftliche, pragmatische, altruistische Liebe Empirische Untersuchungen: 5 deutlich getrennte Aspekte intimer Bindung: Sehnsucht, Körperliche Zuwendung, Sorge, Vertrauen, Toleranz Kelleys 3 Typen lassen sich in diesen 5 Faktoren wieder erkennen: Leidenschaftliche Liebe: Sehnsucht, körperliche Zuwendung, Sorge Pragmatische Liebe: Körperliche Zuwendung, Sorge, Vertrauen Altruistische Liebe: Sorge, Vertrauen, Toleranz Deskriptive Aspekte von Liebesbeziehungen: Leidenschaft Verbindlichkeit Nähe 3. Affektentwicklung und Bindungsverhalten Bowlbys Bindungstheorie (1975): beschreibt Entwicklung und Differenzierung der Affekte in ihrer sozialen Funktion, erklärt wie die affektive Bindung zwischen Psychische Störungen 145 Erwachsenen im Zusammenhang mit der kindlichen Entwicklung des emotionalen Repertoires zu sehen ist. 3 Phasen: Bindungsverhalten, Erkundungsverhalten, Reproduktionsverhalten. Intime Beziehungen entstehen in dieser dritten Erwachsenenphase sind nur dann unbeeinträchtig, wenn eine vertrauensvolle Bindung möglich war und das Erkundungsverhalten entwickelt werden konnte. War dies nicht der Fall, ist die Person in ihrem Bindungsverhalten verunsichert. Bowlby unterscheidet: Angstbindung, zwanghafte Unabhängigkeitsstreben, Über-fürsorglichkeit, emotional isolierte Person. Kollusionskonzept von Willi (1975): Partner wählen sich aufgrund gegenseitig entsprechender emotionaler Profile, wirken sich zunächst auf das wechselseitige Geben und Nehmen positiv aus, können jedoch die Beziehung auf Dauer konflikthaft machen, aber im günstigen Fall kann auch eine Art Bedürfnis-komplementarität bestehen. 4. Intervention in Beziehungssystemen 4.1 Existenzielle Ebene Identität wird im Verlauf der Adoleszenz bewusst. Identität kann in Krisensituationen in Frage gestellt werden aber auch neu erworben werden. In dauerhaften Beziehungen definiert sich die Identität zu einem gewissen Teil über diese Beziehung – in Abgrenzung zum anderen oder in der Gemeinsamkeit mit ihm. Therapeutische Provokation von Farellys und Brandsmas (1986): Technik besteht darin, entweder das Symptom umzudeuten und als kluge Lebenslösung zu preisen oder das Unglück des Betroffenen als Katastrophe zu übertreiben. Man möchte den Widerspruch des Klienten provozieren, damit er mit einer eigenen Sinndeutung aufwartet und auf diese Weise einen Beitrag zu seiner Identität liefert. 4.2 Physiologische Ebene Beziehungsaspekte können sich in physiologischen Parametern niederschlagen. 4.3 Emotionale Ebene Bindungen werden von Emotionen getragen. Emotionen haben eine Lernge-schichte, die das biologische Spektrum mit individueller Gewichtung versieht. Solche Emotionsprofile wurden als Circumplex beschrieben. Psychische Störungen 146 Auffassung der Gestalttherapie: emotionale Muster werden häufig überformt (z.B. eine Ärgerreaktion wird bei entsprechender Lernerfahrung gewohnheitsgemäß von Angst überlagert. Der Therapeut wird auf der Suche nach emotionalen Ressourcen, die den Handlungsspielraum erweitern, diese Anteile in das Bewusstsein der Person heben. In Gesprächen zwischen intimen Partnern kann man eine beiderseits verhärtete Interaktion dadurch auflösen, dass man ein für die Beziehung relevantes Gefühl lebendig werden lässt und verhindert, dass der Partner in gewohnter Weise reagieren kann. Prozessfragen: man fragt nach Wahrnehmung(Was nehmen sie wahr? Woran merken sie, dass sie blockiert sind?), Fühlen Was fühlen Sie in diesem Moment?), Denken (Was denken Sie jetzt?) und dem Handlungsentwurf (Was wünschen Sie sich in diesem Moment? Was hindert Sie daran etwas bestimmtes zu tun?). Das bisherige Schema der negativen Interaktion wird durchbrochen und es wird vom Partner eine neue Reaktionsweise gefordert. 4.4 Kognitive Ebene Übersteigerte Erwartungen und irrationale Gedanken sind für mangelndes Wohl-befinden und Neurosen verantwortlich. Für intime Beziehungen sind das folgende Erwartungen: vom anderen total geliebt zu werden / in jeder Hinsicht anerkannt zu werden, dass der andere sich so verhält wie man es erwartet, dass Streit furchtbar ist, dass die Beziehung ewig halten wird, dass Unverträglichkeiten unerträglich sind. Irrationale Gedanken in gestörten Beziehungen: „der Partner oder die Qualität der Beziehung kann unmöglich verändert werden“; „der Partner soll in der Lage, sein ohne Worte zu wissen, was der andere von ihm will.“ Man sollte irrationale Überzeugungen dann entkräften, wenn sie sich auf die Beziehung negativ auswirken. Wichtige Funktion von kausaler Attribution besteht darin, unsere komplizierte Welt berechenbarer und einfacher zu gestalten. Bei intimen Beziehungen: Attributionsaktivität ist am Beginn der Beziehung besonders ausgeprägt, bis sich stabile Erwartungen bezüglich des Charakters und des Verhaltnes des Partners herausgebildet haben, die in den späteren Stadien der Beziehung als weitgehend automatischer Prozess ablaufen. Unerfreuliche Ereignisse rufen in der Beziehung mehr Attributionsaktivität hervor als angenehme. In gestörten Beziehungen wird das negative Verhalten des Partners attribuiert, aber nicht das ebenfalls auftretende positive Verhalten. Erwünschtes Partnerverhalten wird unstabilen, externen und spezifischen Faktoren zugeschrieben. Negatives Verhalten wird als global, stabil und internal beurteilt. Man sollte destruktive Attributionsprozesse und irrationale Überzeugungen, die eine positive Entwicklung der Beziehung blockieren, auflösen und beziehungs-fördernde, konstruktive kognitive Muster durch kognitive Umstrukturierung herbeirufen. Psychische Störungen 147 4.5 Handlungsebene Es ziehen sich solche Partner an, die in der Lage sind, sich gegenseitig mit attraktiven Verstärkern zu versorgen und die Aussicht auf den zukünftigen Erhalt dieser Verstärker die Entscheidung beeinflusst, eine dauerhafte Beziehung einzugehen. 4 Prozesse, die zur Entwicklung von Beziehungsstörungen beitragen: 1) Auch die schönsten Dinge im Leben verlieren durch ständige Wieder-holung an Attraktivität. 2) Spätestens im ständigen Zusammenleben treten Gegensätze zwischen den Partnern zutage. 3) Es gibt Gegensätze oder Unvereinbarkeiten, die erst durch gemeinsame Lebenserfahrungen entstehen. 4) Entstehen von Gegensätzlichkeiten durch die jeweils individuelle Entwick-lung der Partner Jeder dieser 4 Prozesse bedeutet für mindestens einen der Partner Verstärker-entzug oder Bestrafung. Es beginnt hier ein Kreislauf von aversiver Kontrolle (Patterson, 1982), Kommunikation in gestörten Familien. Maßnahmen der aversiven Kontrolle sind Rückzug, Weinen, Liebesentzug, Wecken von Schuld-gefühlen, körperliche Gewalt. Dominanz eines Partners kann sich auf 2 Arten ausdrücken: 1) Reden: beansprucht die meiste Redezeit, ohne sich für den anderen zu interessieren 2) Nicht-Zuhören: interessiert sich nicht für das, was der andere erzählt, aber auch nichts von sich selbst vermittelt Singer, Wanne, Toohey (1987): in Familien mit gestörten Beziehungen besteht eine bestimmte Art von Kommunikationsdevianz, kommt in tangentialer Bezug-nahme auf den Partner und Mangel an gegenseitiger Validierung zum Ausdruck. 2 Hauptstrategien der verhaltensorientierten Paartherapie: 1) Austausch gegenseitig verstärkender Verhaltensweisen (AV): Ziel – Erreichung einer schnellen emotionalen Entlastung für das Paar, indem die Häufigkeit positiven, verstärkenden Verhaltens gesteigert und negativen, strafenden Verhaltens reduziert wird. 3 Schritte: 1. Wunschliste: jeder richtet seinen Fokus darauf, was der Partner braucht, um sich in der Beziehung wohler zu fühlen und was er selbst dazu beitragen kann. 2. Umsetzung: Wunschlisten in konkretes Handeln umsetzen. Welche Wünsche wann erfüllt werden, bleibt dem Gegebenen selbst überlassen. 3. Verstärkung: gut gemeinten Handlungen sollten gewürdigt und damit auch verstärkt werden, um den positiven Austausch dauerhaft aufrecht zu erhalten. Psychische Störungen 148 AV arbeitet zielorientiert darauf hin, dem Paar möglichst schnell ermutigende Erfolgserlebnisse zu vermitteln und so für eine weitere Bemühung um die Verbesserung der Beziehung zu motivieren. Dabei werden handlung-orientierte Hausaufgaben verteilt und diese nachher mit dem Therapeuten besprochen. 2) Kommunikations- und Problemlösetraining (KPT): hat prozessorientierten Charakter, wird während der Therapiesitzungen durchgeführt. Langsame Veränderungen, aber hohen Präventionswert. Programme zur Förderung der Kommunikationsfähigkeiten: a) Aktives Zuhören: Gesprächspartner üben im Rollentausch sich zuzuhören um später erst Stellung zu beziehen. 1 Partner A - Mitteilung 2 Partner B - Zusammenfassung 3 Partner A – Korrektur (wenn nötig) 4 Partner B – Mitteilung (z.B. Stellungnahme zu 1) 5 Partner A - Zusammenfassung 6 Partner B – Korrektur (wenn nötig) Damit wird möglich, Absicht und Wirkung einer Mitteilung zu vergleichen und der Zuhörer lernt zwischen Verstehen und Reagieren zu unterscheiden. b) Nicht- anklagende Kritik: Training von Ich-Botschaften Gelenkter Dialog: zielt auf Konfliktlösung ab; aktives Zuhören und nicht-anklagende Kritik können kombiniert werden. 7 Phasen: 1) Problemdarstellung gemäß des Schemas des aktiven Zuhörnes und der nicht anklagenden Kritik 2) Wunschdarstellung gemäß des Schemas aktives Zuhören 3) Lösungsmöglichkeiten suchen (Brainstorming) 4) Konkretisierung (Ort, Umfang, Zeit…) 5) Aushandeln gegenseitiger Leistungen und Wünsche 6) Belohnung 7) Überprüfen der Abmachung Therapeutische Manöver im gelenkten Dialog: a) Direkte Verhaltensvorschläge b) Distanzierungs-Manöver c) Paradoxe Manöver c) Akzeptanz: 4 Strategien Psychische Störungen 149 1) Entwicklung eines empathischen Diskussionsstils: behandelt das Problem als gemeinsamen Feind; „geteiltes Leid ist halbes Leid“; Konfliktstoff wird zur Quelle neuer Intimität. 2) Innere Distanzierung von dem Problem: durch Humor oder durch objektive Analyse des typischen Ablaufs einer Problemsituation. 3) Erhöhung der Toleranz gegenüber dem negativen Verhalten des Partners: auf positiven Seiten des Problems hinweisen. Das Paar auffordern, das Problemverhalten und die Reaktion darauf in einer neutralen Situation zu spielen. 4) Entwicklung von mehr Unabhängigkeit: Partner sollen lernen mehr für sich selbst zu sorgen. Unzugänglichkeit wird leichter akzeptiert. Die beschriebenen Interventionen haben auch dann positive Wirkung, wenn sie mit einzelnen Klienten durchgeführt werden, denn es handelt sich im Prinzip um Fertigkeiten des Individuums. 4.6 Sexuelle Ebene Natürliche Sexualfunktion kann von vielerlei Faktoren gestört / gehemmt werden; physiologischer, psychischer, zwischenmenschlicher, kultureller oder situativer Art. Es geht in der Behandlung sexueller Störungen um das Erkennen und Auflösen von Einschränkungen und Blockierungen. Auf der individuellen Ebene: Leistungsängste, Schuldgefühle, Wertvorstellungen, Angst vor Kontrollverlust, überhöhte Erwartungen und Minderwertigkeitsgefühle. Auf der Paarebene: Schuldzuweisungen, Missverständnisse aufgrund mangelnder Kommunikation, Unwissenheit über die Sexualität des anderen Geschlechts. Auf der kulturellen Ebene: Normen, Mythen, moralisch begründete Schamgefühle Sexualtherapie: Einzelpersonen oder Paare; großer Teil der Zeit wird damit verwendet, die Verarbeitung von Frustration, Ärger in der Beziehung, Bedeutung der oben genannten Hemmungen und Blockaden zu klären. Partner werden dazu angeleitet, die durch die Übungen vermittelten Erfahrungen im Gespräch miteinander auszutauschen. Basistechnik: Gefühlskonzentrationsübungen Paar sollte direkte Sexualkontakte sowie genitale Berührungen unterlassen, dadurch sollten Leistungsorientierung und Versagensängste ausgeschaltet werden. Sitzungen zu Hause sollen Spielarten der Zärtlichkeit erweitern und die Orgasmusfixierung abbauen. Zusätzliche spezifische Techniken für einzelne Störungen: Erektionsstörung: Abbau von Leistungsdruck vorrangig, spielerischer Umgang mit Sexualität soll vermittelt werden. Partnerin darin instruieren, durch fraktionierte Masturbation ein wiederholtes Entstehen und Abklingen der Erektion herbeizuführen. Psychische Störungen 150 Ejaculation praecox: Frau stimuliert den Penis des Partners manuell bis kurz vor der Ejakulation und unterbricht dann sofort. Nach Ejakulationsdrang wird fortgesetzt. „StoppStart“ Zyklus endet schließlich mit Ejakulation. „Quetsch-Technik“: während koitalen Stimulation übt die Frau in gewissen Abständen manuellen Druck an der Peniswurzel oder unterhalb der Eichel aus. Orgasmusstörungen: Training, fünfwöchige Behandlung: Gruppendiskussion, physiologische Information über weibliche Anatomie und Sexualität, Heim-übungen (Vertraut werden mit dem eigenen Körper, Training der Becken-muskulatur. Unterstützende sexuelle Phantasien, gestufte Masturbation), Individualunterricht. Vaginismus: Training zur Anspannung und Entspannung dieses Bereiches, Dilatatoren mit zunehmendem Umfang, tägliche Übung. 4.7 Paar-Ebene Geht um Beziehung der Partner zueinander. Annahme, dass Regulative existieren, die zwar mit Disposition und Intention der Individuen im Einklang stehen, sich aber nicht vollständig davon ableiten lassen. In den Naturwissen-schaften entspricht dies dem Popperschen Emergenz-Prinzip. In Bezug auf psychische Reaktionen, kann das Phänomen der freien Entscheidung plausibel gemacht werden. Sager (1976): zwischen den Partnern besteht eine Eltern.Kind-Bindung mit einem impliziten Vertrag der Nichtaggression und Fürsorglichkeit und den Erwartungen immer füreinander da zu sein. Als Intervention: Bewusstmachung dieser Erwartungen und eine Neuverteilung des Vertrages. 5 Bindungstypen: 1) romantische Bindung 2) Eltern-Kind-Bindung 3) Egalitäre Bindung 4) Kameradschaftliche Bindung 5) Pragmatische Bindung Entwicklungsmodell von Bader und Pearson (1988): Unterscheidung zwischen Symbiose, Differenzierung und Konsolidierung in der Ehe-Beziehung. Für jede dieser Phasen sind unterschiedliche Interventionen vorgesehen: Auflösung symbiotischer Verstrickung, Auflösung feindseliger Verstrickung, Förderung der Autonomie. 4.8 Familien-Ebene Systematische Betrachtungsweise: 3 Gesichtspunkte Psychische Störungen 151 1) der Zugewinn an Freiheitsgraden auf höherer Ebene (Emergenz-Prinzip; Popper) 2) die spontane Selbstorganisation von komplexen Systemen und ihre restriktiven Randbedingungen (Synergetik, Hagen) 3) kybernetische Betrachtungsweise von Regelmechanismen Die Parameter, die die Interaktion in Familien regeln und bei solchen Organisationsprozessen Berücksichtigung finden, lassen sich häufig auf die Dimensionen Intimität (Nähe/Distanz) und Kontrolle (Rigidität/Chaos) zurück-führen. Intervention zielt darauf ab, das Ausmaß einer dieser beiden Dimensionen in der Familie zu ändern. Morphostase: In der Kybernetik werden Regelkreise beschrieben, die der Aufrechterhaltung bestimmter Soll-Niveaus dienen (Homöostase). Dies geschieht durch negative Rückkopplung, durch Gegensteuerung. Neben der symptomspezifischen Vulnerabilität wäre auch eine immunsuppressive Wirkung bestimmter Hormone unter Stress möglich. Neben der homöostat-ischen gibt es auch eine zweite Tendenz im biologischen System: die des Wachstums und der Differenzierung von Organismen. Krisen treten dann auf, wenn Wachstum oder Differenzierung durch die Umstände gefordert werden, das System aber an seinem alten Regelmodell homöostatisch festhält. Morphogenese: positive Rückkopplung in der Familienkommunikation. Hier kann es leicht zu einer Schädigung kommen, z.B. körperliche Verletzung des Organismus. Positives Bsp. Gegenseitige erotische Stimulation. Systematische Therapie: Ziel – Familie zur Auflösung einer überholten oder schlecht funktionierenden Regel und zur Adaption an geänderte Bedingungen zu bringen. Dysfunktional gewordene Regeln betreffen dein Informationsfluss in der Familie, die zusammen verbrachte Zeit, die Glaubwürdigkeit einzelner Familienmitglieder, das Ausmaß an Selbstöffnung, Vertrauen und Toleranz, Verteilung von Verantwortung und Ressourcen…. kommen in strukturellen Merkmalen der Familie zum Ausdruck. Grenzen der Subsysteme: Grenzen zwischen Großeltern, Eltern und Kindern sowie der Familie nach außen. 3 Bsp. von Grenzüberschreitungen (S. 1030). Geprägt werden solche Strukturen von entwicklungsgeschichtlichen Dispositionen, die zu Bindungsscheu, Überfürsorglichkeit oder Verlustangst führen können. Bei den systematischen Interventionen wird zwischen strukturellen und strategischen Maßnahmen unterschieden. o Strukturelle Maßnahmen: Ziel – Beziehungsmuster direkt und aktiv umgestalten. 3 Typen: Rekomposition: in Kommunikationsprozess werden Personen eliminiert oder neue Personen hinzugefügt. Symptomveränderung: Unbenennen, Herunterspielen, auf ein neues Symptom hinarbeiten Psychische Störungen 152 Strukturelle Modifikation: Kommunikation in bestimmten Kanälen unterbrechen oder fördern, Verhalten verschieben / verstärken, Koalition auflösen, Kommunikationsfertigkeiten einüben. Bei Appell der Familie an den Therapeuten, das Symptom zu beseitigen, im übrigen jedoch alles andere beim alten zu lassen. o Strategische Maßnahmen: paradoxe Interventionen; Form der Umdeut-ung geht mit einer Form der Symptomverschiebung mitein. Positive Umdeutung des Verhaltens des Symptomträgers allein kann leicht zu Schuldattribution auf die restlichen Familienmitglieder führen. Umdeutung sollte toxisch und wohlwollen zugleich sein. Positive Umdeutung einer negativen Interaktion Provokative Überzeichnung oder Bagatellisierung des Symptoms, um seine Bedeutung in unerwarteter Weise zu ändern. Symptomsimulation und Verschreibung Misserfolgsvorhersage und Warnung vor zu schnellem Fortschritt, um Enttäuschungen zu vermeiden und um die eigene Verantwortung für das Verhalten anzustacheln. Rückfallverschreibung 5. Schlussbemerkung Familientherapie: wird als viel versprechend eingeschätzt; durchschnittliche Verbesserungsrate für Familien in familientherapeutischer Behandlung 73%. Bei psychosomatischen Problemen der Adoleszenz und bei Drogen-abusus häufig angezeigt. Einzeltherapie von Beziehungsstörungen eher ungünstig. Verhaltenstherapeutische Paartherapie: bei mittleren Störungen der Bezieh-ung erfolgreich. Operante Methoden sind bei aggressiven Problemen zwischen Eltern und Kindern sehr erfolgreich. Mangel an kontrollierten Studien.