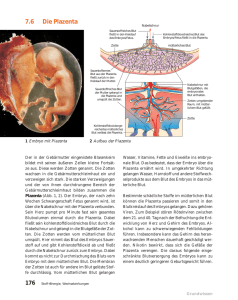
Genitalorgane :
Werbung

weibliche Genitalorgane I: Ovar : Eierstock. weibliche Keimdrüse ________________________________________ - Funktionen: - Quelle für reife Eizellen - endokrines Organ: produziert Steroidhormone - Größe: - geschlechtsreife Frau: pflaumengroß (4x2x1 cm) - nach Klimakterium: mandelgroß - Lage: - Seitenwand des kleinen Beckens (Fossa ovarica) - überwiegend intraperitoneal - Aufhängebänder: - Lig. suspensoriom enthält: A.,V. ovarica, Lymphgefäße und Nerven - Lig. ovarii proprium enthält R. ovaricus der A. uterina - Schichten - Mark (Medulla) Hilum - BG, Blut- und Lymphgefäße, Nerven - Rinde (Cortex) - Follikel + Keimepithel + spinozelluläres Stroma - Kapsel (Tunica albuginea): kubisches Epithel - Bauchfellüberzug - Geschwülste: - Zysten - können sehr groß werden (Rekord: 149 kg) - bösartige Ovarialkarzinome - unter 20 Jahren: 5% - 20-50 Jahre: 10% - über 50 Jahre: 30% weibliche Genitalorgane II: Follikelreifung ________________________________________________________ - vor der Geburt: ca. 200.000 Eizellen pro Ovar - nach der Geburt: keine neuen Mitosen - ca. 400-500 Eizellen reifen: - Differenzierungsstufen: - Primordialfollikel Oocyten I + flache Follikelzellen - Primärfollikel Oocyten I + kubische Follikelzellen - Sekundärfollikel:mehrere Schichten an FZ: - Granulosazellen - Theca interna - Theca externa - Theca interna-Zellen sezernieren Östrogen - Tertiärfollikel Graafscher Follikel (=1-2 cm) - Eihügel mit: - Eizelle (= Oocyte 1. Ordnung) - Zona pellucida (innnere Glashaut) FSH - Corona radiata - Follikelepithel: Stratum granulosum - Bindegewebshülle: Theca folliculi - Theca interna (+ äußere Glashaut) - Ernährung des Eis - Bildung von Östrogenen aus Testosteron durch Aromatase - Sekretion in das Antrum - Theca externa - Eisprung: 14 Tage vor nächster Blutung !! - entleerter Follikel Corpus luteum LH weibliche Genitalorgane III Corpus luteum: Gelbkörper ___________________________________________________ - in dem entleerten Follikel: starke Entspannung - Hohlraum enthält Follikelflüssigkeit + Blut Blut gerinnt Fibringerüst verklebt Geweberiß (Sprungloch) - Wand aus Stratum granulosum + Theca folliculi - mehr oder weniger stark gefaltet - Basalmembran zerfällt Bildung des Corpus luteum - Epithelzellen des S. granulosum vergrößern sich Granulosa-Luteinzellen - bilden Band aus 10-15 Zellschichten - Zellen bilden gelbliche Lipoidtröpfchen = E - aus der Theka wächst BG ein, enthält feine Kapillaren Stroma des Corpus luteum Corpus rubrum: endokrine Drüse - Zellen der inneren Theca Theca-Luteinzellen - kleiner als Granulosa-Luteinzellen - beide Luteinzellarten bilden Steroidhormone - Corpus luteum cyclicum (2 cm groß) - ohne Schwangerschaft: - Abbau durch Histiozyten Corpus albicans (= Narbe) - bei Schwangerschaft: Corpus luteum graviditatis - bildet 3 Monate weibliche Hormone (Progesteron) - wird nach der Geburt abgebaut vgl: Atretische Follikel: Reste von nicht ausgereiften Follikeln weibliche Geschlechtsorgane IV: Tuba uterina, Salpinx: Eileiter ___________________________________________________ - trichterförmiger Schlauch: (12-15 cm lang) - Lage - intraperitoneal - am Ende des Ligamentum latum - befestigt an der Mesosalpinx - Abschnitte - Infundibulum - Ostium abdominale Peritonealhöhle - Fimbrae tubae, (bis 1,5 cm lang) - Fimbria ovarica (bis 3 cm lang) - Ampulla: - erweiterte laterale 2/3 (7-8 cm lang) (4-10 mm dick) - Befruchtungsort des Eis - Istmus: verengtes mediales Drittel (3-6 cm lang) (2-4 mm dick) - Pars uterina - Funktionen - Aufnahme der Eizelle nach dem Eisprung - Transport des Eis durch peristaltischen Sog - Ort der Befruchtung: nach 6-24 h - Transport des befruchteten Eis - Versorgung - R. tubarius der A. uterina - R. tubarius der A. ovarica Uterus weibliche Geschlechtsorgane V: Feinbau der Tuba uterina ___________________________________________________ - Schleimhaut: Tunica mucosa - bildet Längsfalten - in der Ampulle: hoch, schmal, stark verzweigt - nehmen uteruswärts ab - können nach Salpingitis verkleben - Tubenschwangerschaft - beidseitig: Sterilität - Flimmerzellen - in der Mitte des Zyklus hochzylindrisch - sonst kubisch - sehr hohe Zilien Eitransport - Drüsenzellen - keulenförmig, flimmerlos - Oberfläche: Microvilli - Zahl nimmt in der 2. Zyklushälfte zu - leere Zellen: Stiftchenzellen - schleimiges Sekret: ernährt das Ei - resistent gegen Hyaluronidase - verbessert Gleitfähigkeit des Eis - Lamina propria - drüsenlos, feinfaserig - enthält Lymphozyten, Plasmazellen, Mastzellen - Blutkapillaren, Lymphgefäße - Muskulatur: - glatte Muskelzellen - bilden Ring- und Längsmuskulatur - bilden 2 gegenläufige, sich durchflechtende Spiralen - unterstützen Eitransport durch Tube: 4-5 Tage - Tunica serosa weibliche Geschlechtsorgane VI: Uterus: Gebärmutter I ___________________________________________________ - Funktionen - Fruchthalter währen der Schwangerschaft - zyklische Vorbereitung und Erneuerung - beteiligt an der Bildung der Plazenta - Ernährung des fixierten Keims - Muskulatur: Austreibungsmotor bei der Geburt - Form - birnenförmig: ca. 6-7 cm lang, 3-5 cm breit, 2-3 cm dick - Lage - vom Füllungszustand der Nachbarorgane abhängig - im kleinen Becken zwischen Blase und Rektum - im Ligamentum latum uteri (= Bauchfellduplikatur) - Teile: - Corpus uteri - oberer Abschnitt: Fundus uteri - Isthmus uteri: zwischen Körper und Hals - Cervix uteri: Zervicalschleim - hochprismatisches Epithel - Portio vaginalis cervicis + Ostium uteri - mehrschichtiges Plattenepithel - Cavitas uteri - Winkel: - Anteflexio: zwischen Corpus und Cervix - Anteversio: Zwischen Cervix und Vagina weibliche Geschlechtsorgane VII: Uterus: Gebärmutter II ___________________________________________________ - Wand: - Endometrium: zyklische Änderungen - Zona basalis, Zona functionalis - Myometrium (Myome) - Perimetrium - Befestigung: Mutterbänder - Lig latum uteri - Lig. cardinale uteri - transversal, Befestigung an der lateralen Beckenwand - enthält glatte Muskelzellen - Zug hält Gefäße offen - Lig. pubovesicale Lig vesicouterinum: nach vorne - Lig. rectouterinum Lig. sacrouterinum : nach hinten - Lig. teres uteri - zieht durch den Leistenkanal Labia majora - bei Schwäche/Erschlaffung: - Descensus uteri, Uterusprolaps Harninkontinenz - Abhilfe - Beckenbodengymnastik - Hysterektomie = Entfernung des Uterus - weitere Erkrankungen: - Myome - Gebärmutter(hals)krebs - bei Nonnen sehr selten weibliche Geschlechtsorgane VIII: Uterus: Feinbau des Endometriums ___________________________________________________ - Tunica mucosa = Endometrium - Oberflächenepithel - einschichtig, hochprismatisch - Flimmerzellen - Drüsenzellen mit Microvilli - Stratum functionale - Stratum compactum + Stratum spongiosum - unterliegt zyklischen Veränderungen - wird während der Menstruation abgestoßen - zellreiches, faserarmes Bindegewebe (Stroma) = Lamina propria mucosae - sternförmige BG-Zellen - Kollagen- und Retikulin-Fasern (Typ I + III) - metachromatische Grundsubstanz - enthält: - tubuläre Drüsen (Glandulae uterinae) - gewundene Gefäße: Spiralarterien - vereinzelte Nervenfasern - Stratum basale - ca. 1 mm hoch - wird bei der Menstruation nicht abgestoßen - bildet in der Proliferationsphase das Stratum functionale - enthält Enden der Glandulae uterinae - enthält versorgende Basalarterien weibliche Geschlechtsorgane IX: Uterus: Feinbau Myo- und Perimetrium ___________________________________________________ - Tunica muscularis: Myometrium - dickste Schicht der Uteruswand - eng durchflochte Bündel glatter Muskelzellen - 3 Schichten: - innen + außen: longitudinal - Mitte: zirkulär + Stratum vasculosum - in Isthmus + Zervix: überwiegend zirkulär - Bindegewebe - mit Myofibroblasten - 1. Zyklushälfte: faserbildend - 2. Zyklushälfte: kontrahierend - Gefäße - Tunica adventitia - Bindegewebe - Tela subserosa - dünne BG-Schicht - wenig glatte Muskulatur - Tunica serosa: Perimetrium - Peritonealepithel - Parametrium: - BG: stellt Verbindung zur Beckenwand her - glatte Muskelzellen + elastische Fasern - Nerven + Gefäße weibliche Genitalorgane X: Menstruationszyclus: 24-35 Tage ___________________________________________________ I) Proliferationsphase: - 1. Tag: Beginn der Menstruationsblutung - FSH Heranreifung des Follikels im Ovar - Thekazellen von ca. 20 Follikeln produzieren Östrogen Neuaufbau der Uterusschleimhaut - Zervicalschleim nicht passierbar II) Eisprung - physiologischer Geweberiß: Ei springt in Tubentrichter - [Östrogen] maximal LH - Termin sehr variabel: nur Durchschnitt = 14. Tag !! - Zervikalschleim spinnbar = durchlässig - saures Vaginalmilieu - Döderlein-Stäbchen bilden Lactat (pH 4.0) III) Sekretionsphase: regelmäßig 14 Tage ! - Granulosazellen im Gelbkörper sezernieren Gestagene z.B. Progesteron ( Lutealphase) - Uterusschleimhaut optimal für Nidation des Keims - Sägezahndrüsen, Spiralarterien - Störungen: Schmier- und Zwischenblutungen IV) Menstruationsphase - Blutung im Uterus - Abstoßung der funktionellen Uterusschleimhaut weibliche Genitalorgane XI: Vagina: Scheide ______________________________________________________ - elastischer Schlauch - 8-12 cm lang - dünnwandig - von elastischen Fasern umgeben - oberes Ende: - umfaßt die Portio uteri - bildet Gewölbe (Fornix) - Pars anterior, lateralis, posterior - distale Öffnung: - bei Virgo durch dünne Schleimhautfalte (Hymen) eingeengt - Schleimhautfalten: Rugae vaginales - Columna rugarum anterior - Columna rugarum posterior - verschwinden nach mehreren Geburten + im Alter - Funktionen: - weibliches Kopulationsorgan - Schutz für innere weibliche Sexualorgane - distaler Teil des Geburtskanals weibliche Genitalorgane XII: Feinbau der Vagina ___________________________________________________ - Schleimhaut (Tunica mucosa) - Epithel (150-200µm dick) - mehrschichtiges unverhorntes Epithel - keine Drüsenzellen !! - synthetisiert Glycogen stimuliert durch Östrogen - dieses gelangt über abgeschilferte Zellen ins Vaginallumen - wird von Bakterien (Döderlein) in Lactat umgewandelt saures Scheidenmilieu (pH 4,0) verhindert Ansiedlung pathogener Keime - Schleimhautzellen schilfern ab Ausstrichpräparate: typisch für Zyklusabschnitt - Lamina propria - mit Epithel über Papillen verzapft - lockeres BG - reich an elastischen Fasern + Blutgefäßen - enthält Venenplexus - Muskelwand (Tunica muscularis) - schwach entwickelt - Bündel an glatten Muskelzellen - zirkulär und longitudinal - Hüllschicht (Tunica adventitia) - reich an elastischen Fasern - verbindet Vagina mit Umgebung - enthält nervöse Plexus, Nervenfaserbündel - enthält multipolare Ganglienzellen weibliche Genitalorgane XIII: Konzeption ___________________________________________________ Natürliche Familienplanung - periodische Enthaltsamkeit - Kalendermethode (Knaus und Ogino) - Basaltemperaturmethode - Zervixschleimstrukturmetode (Billings) - verlängerte Stillperiode Barrieremethoden - spermizide Schaumpräparate - zerstören Spermien in der Vagina - Scheidendiaphragma - Portiokappe - Kondome Hormonale Methoden - Minipille, Mikropille, Kombinationspräparate: - Ovulationshemmer - liefern erhöhte Spiegel an Hormonen kein Eisprung - Tube für Spermien nicht passierbar - bei unregelmäßiger Einnahme sofort Start der FSHAusschüttung !! Interzeptiva - Irritation der Uterusschleimhaut keine Einnistung der Frucht möglich - medikamentös: "Pille danach" - mechanisch: Intrauterinpessar Sterilisation - Durchtrennung - der Tube - des Samenleiters weibliche Genitalorgane XIV: Schwangerschaft: Ablauf __________________________________________ - Befruchtung des Eis in der Ampulla tubae uterinae - Wanderung des Keims zum Uterus: 2-3 Tage - mehrfache Teilung des Keims (Furchung) Morula 150 µm - Ernährung aus der Tubenflüssigkeit - immer noch von Zona pellucida umgeben - Ordnen und Differenzierung der Furchungszellen - außen: Trophoblast - innen: Embryoblast - Ankunft im Uterus (5. Tag) - erweiterte Interzellularräume konfluieren zu Blastocoele Blastozyste 2-3 mm - bildet schon hCG (im RIA nachweisbar!) - Implantation im Uterus - meist im oberen Drittel der Hinterwand - Keim 6 Tage alt - nach Kontakt mit der Uterusoberfläche: - Verschmelzen der oberflächlichen Trophoblastenzellen Synzytiotrophoblast - übriger, darunterliegender Trophoblast: Zytotrophoblastenzellen - abgeschlossen am 11. Tag - Eindringstelle wird durch Koagulum verschlossen weibliche Genitalorgane XV: Schwangerschaft: Plazenta I __________________________________________ - mütterlicher Anteil: Endometrium - Stromazellen speichern Fett und Glycogen Deziduazellen - Drüsen weiter hoch aktiv - Ernährung des Keims durch Diffusion - Bildung der Decidua graviditatis - Decidua basalis (basal vom Keim) - Decidua capsularis (in Richtung Uteruslumen) - Decidua parietalis (übrige Anteile) - kindlicher Anteil: Trophoblast - bis 12. Tag: Synzytiotrophoblast baut endometriales Gewebe ab histiotrophe Ernährung des Keims - ab dem 8. Tag bilden sich im verdickten Teil des Synzytiotrophoblasten kommunizierende Lücken Lakunen - mütterliche Gefäße werden angegriffen und bluten in diese Lakunen hämatotrophe Ernährung - Synzytiotrophoblast und Zytotrophoblast zwischen Trabekeln und Blastozystenhöhle bilden primäre Chorionplatte - ab 12. Tag: + BG sekundäre Chorionplatte weibliche Genitalorgane XVI: Schwangerschaft: Plazenta II __________________________________________ - aus Chorionplatte und Trabekeln entstehen: Chorionzotten - 13.-14. Tag: Primärzotten - 15.-21. Tag: Sekundärzotten - enthalten mesenchymalen Kern - ab 19. Tag: Tertiärzotten - werden auf der Seite der Implantation vaskularisiert Chorion frondosum - Rest der Keimoberfläche wird zottenfrei Chorion laeve - aus Chorion frondosum und Decidua basalis entsteht die Plazenta - Pars fetalis - Pars materna (Ende 3. Monat) weibliche Genitalorgane XVII: Schwangerschaft: Plazenta III __________________________________________ - Pars fetalis der Plazenta - Chorionplatte - Oberfläche: Amnionepithel - einschichtig, hochprismatisch bis kubisch - von Fruchtwasser überspült - Chorionzotten - ca. 200 Zottenbäume (Kotyledonen) - hängen in den plazentaren Blutraum - Stammzotten - Intermediärzotten - Endzotten - fetale Haftzotten: befestigen Pars fetalis mit Basalplatte - intervillöser Raum - von mütterlichem Blut durchströmt - Basalplatte - bildet den Boden der Plazenta - fetales und maternales Gewebe - Synzytiotrophoblastenzellen: Richtung intervillöser Raum - enthält die Vasa uterina und Drüsenreste - Pars maternalis der Plazenta (Pars uterina - Myometrium weibliche Genitalorgane XVIII: Schwangerschaft: Feinbau der plazentaren Zotten ____________________________________________ - frühe Plazenta: - Trophoblast - Synzytiotrophoblastenzellen - bilden hCG - Zytotrophoblastenzellen (= Langhans-Zellen) - Basalmembran - mesenchymähnliches Bindegewebe - Hofbauer-Zellen (Makrophagen) - fetale Blutgefäße - enthalten kernhaltige Erythrozyten - reife Plazenta - Synzytium - Synzytiotrophoblast - Bindegewebe - Hofbauer-Zellen (Makrophagen) - Zottengefäße - der intervillöse Raum engt sich immer mehr ein - an manchen Stellen bildet sich Fibrinoid - weibliche Genitalorgane XIX: Hormone der frühen und mittleren Schwangerschaft _____________________________________________ - eingenistete Frucht und Uterusschleimhaut bilden die Plazenta - Trophoblast: beginnt mit der Produktion von hCG (= humanes Chorion-Gonadotropin) - Test - normal im Urin: nach Ausbleiben der Blutung - mit RIA: im Blut meßbar ab 1 Woche n.B. - wirkt wie LH Gelbkörper produziert weiter Progesteron und Östrogen Hypophyse bildet kein FSH-/ LH-RH keine weitere Follikelreifung - ab dem 2. Schwangerschafts- Drittel: - die Plazenta übernimmt die Produktion von Progesteron - der Uterus selbst ist in dieser Phase ein schlaffer Beutel - die gMZ sind ungekoppelt und entspannt - Die Portio ist hart, unnachgiebig, verschlossen - Grund: Stabilisierung durch zugfeste Kollagenfasern weibliche Genitalorgane XX: Hormone der späten Schwangerschaft _____________________________________________ 1. der fetale Hypothalamus sezerniert CRH 2. CRH bewirkt in der Adenohypophyse die ACTH-Ausschüttung 3. ACTH stimuliert in der Nebennierenrinde (Adultzone) die Bildung von Cortisol 4a. Cortisol fördert das späte Lungenwachstum 4b. Cortisol stimuliert in der Plazenta die Bildung von CRH 5. plazentares CRH und ACTH stimulieren in der inneren NN-Rinde (Fetalzone) die Abgabe von DHEA-S (Dehydro-Epiandrostensulfat) 6. DHEA-S wird in der Plazenta zu Östrogen umgewandelt 7a. Östrogen führt in der Uteruswand zur Bildung von Connexinen zwischen den gMZ elektrische Kopplung der gMZ koordinierte Kontraktionen während der Wehen 7b. Östrogen fördert auf den gMZ die Bildung von OxytozinRezeptoren kontraktionsfördernd wehenauslösend 7c. Östrogen fördert in der Portiowand die Bildung von Prostaglandinen Abgabe von Kollagenase Lockerung des Muttermunds