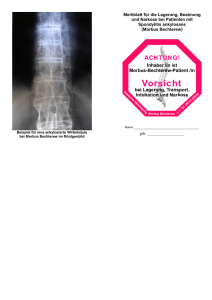
Der Morbus Bechterew, in der Folge MB abgekürzt, ist eine
Werbung

1 Morbus Bechterew W.Ebner Andere Benennungen: Spondylitis ankylosans, Morbus Strümpell-Marie-Bechterew, Spondylitis ankylopoetica, ankylosierende Spondylitis; englisch: ankylosing spondylitis. Definition Der Morbus Bechterew, in der Folge MB abgekürzt, ist eine chronisch entzündliche rheumatische Erkrankung, die vor allem die Wirbelsäule und die Kreuzdarmbeingelenke befällt, wodurch es im weiteren Verlauf zu einer mehr oder weniger starken Versteifung der Wirbelsäule kommt. Zusätzlich können auch Gelenke der Gliedmaßen, insbesondere an den unteren Gliedmaßen (Hüft- u. Kniegelenke) betroffen sein. Der MB ist der Hauptvertreter der Krankheitsgruppe der sogenannten seronegativen Spondyloarthropathien (SSA). Häufigkeit und Vorkommen Die mitteleuropäische Bevölkerung ist in ca 0,3% vom Morbus Bechterew betroffen. Männer befällt die Krankheit etwa dreimal häufiger als Frauen. Der Beginn setzt meist zwischen dem 16. und 40 Lebensjahr ein, mit einem Gipfel im 3. Lebensjahrzehnt. Familienangehörige von MB- oder SSA-Patienten haben ein deutlich höheres Risiko ebenfalls an dieser Krankheit oder an einer anderen Erkrankung aus dem Formenkreis der SSA zu erkranken. Entstehung Die Ursache des MB ist noch immer unbekannt. Mit dem Nachweis einer Beziehung (Assoziation) der Erkrankung zum HLA-B27 konnte zwar eine genetische Komponente aufgezeigt werden, sie stellt aber lediglich eine Neigung (Prädisposition) dar, welche wahrscheinlich auch noch anderer genetischer und exogener (Umwelt-) Faktoren zum Krankheitsausbruch bedarf. Verschiedenste Vermutungen und Theorien wurden bisher erarbeitet, ohne letztlich den Beweis für ihre Richtigkeit erbringen zu können. Die „Infektionstheorie“ ist eine der Vorstellungen über diesen exogenen Faktor, denn in der Anamnese von Bechterew-Patienten finden sich immer wieder Infektionen am HarnGeschlechtstrakt und Entzündungen im Magen-Darmtrakt. 2 Krankheitsbild und Verlauf Das Hauptsymptom des MB ist der tiefsitzende Rückenschmerz, der vor allem in der 2. Nachthälfte auftritt. Da der Schmerz auf Bewegung oft besser wird, treibt er die betroffenen Patienten frühmorgens aus dem Bett. Entzündungshemmende „Rheumamedikamente“, sogenannte nichtsteroidale Antirheumatika (NSAR), wirken bei diesen Schmerzen oft gut. Es kommt in der Folge zu schmerzbedingten Bewegungseinschränkungen der Wirbelsäule, was zu einer allmählich fortschreitenden, mehr oder weniger ausgeprägten Einsteifung der Wirbelsäule führen kann. Der Bewegungsgrad der Wirbelsäule wird durch das Schober’sche und Ott’sche Mass bestimmt. Die Krankheit kann in jedem Stadium zum Stillstand kommen. Im ungünstigsten Fall kann aber die Wirbelsäule auch komplett versteifen und damit praktisch bewegungsunfähig werden. Charakteristisch für den MB sind die nicht selten schon frühzeitig auftretenden Schmerzen im Bereich von Sehnen- und Muskelansatzstellen und Schleimbeuteln. Viele Patienten klagen in einem frühen Stadium über heftige Fersenschmerzen. Wenn die Krankheit mit einer Beteiligung an den Gliedmaßengelenken verläuft, so sind am häufigsten die Hüft-, Knie- und Sprunggelenke betroffen. In seltenen Fällen kann es zu einem der chronischen Polyarthritis ähnlichem Befall kommen. Es können aber auch Krankheitssymptome außerhalb des Skelettbereichs auftreten, was den Verlauf dann auch komplizieren kann. Am häufigsten ist eine Entzündung an der Regenbogenhaut des Auges (Iridozyklitis) und die Entzündung der Prostata (Prostatitis) oder der Harnröhre (Urethritis). Selten wird eine vermehrte und damit krankhafte Bindegewebseinlagerung in den Lungenoberlappen (Lungenfibrose) nachgewiesen. Eine Entzündung an der Basis der Hauptschlagader (Aortitis) wird in ca 3-10% beschrieben. Die Schädigung der Aortenherzklappe kann die Folge sein. Im fortgeschrittenen Stadium kann praktisch immer eine Verminderung der Knochensubstanz (Osteoporose) festgestellt werden. Der Knochen wird bruchanfälliger, was bei Wirbelkörperbrüchen auch zu neurologischen Komplikationen mit Lähmungen führen kann. Solche Komplikationen sind aber sehr selten. Diagnose Die Diagnose eines M. Bechterew wird oft mit beträchtlicher Zeitverzögerung gestellt. Auch heute noch dauert es durchschnittliche 2-5 Jahre bis zur gesicherten Diagnose. Das liegt auf der einen Seite daran, dass an die Krankheit immer hoch zu wenig gedacht wird, auf der 3 anderen Seite aber auch an der recht unterschiedlichen Symptomatik besonders zu Beginn der Erkrankung. Hinweissymptome: Tiefsitzende Rückenschmerzen (Kreuzschmerzen), die besonders in der zweiten Nachthälfte auftreten und auf Bewegung und/oder entzündungshemmende Schmerzmittel besser werden. Klinischer Verdacht einer Kreuzdarmbeingelenksentzündung (Sacroiliitis) durch Druckschmerzhaftigkeit und die positive Menell’sche Probe. Gelenksentzündungen vor allem an den unteren Gliedmassen, insbesondere wenn sie asymmetrisch auftreten. Fersenschmerz und andere Sehnenansatzbeschwerden. Die folgenden Symptome tragen zur weiteren Diagnosesicherung bei: Im Röntgen nachweisbare Sacroiliitis (ein- od. beidseitig). Frühzeichen im Röntgen der Lendenwirbelsäule: Kastenwirbel, shining-corner (glänzende Ecke). Labor: erhöhte Entzündungswerte (Blutsenkung, CRP), pos. HLA-B27. Regenbogenhautentzündung Harnröhrenentzündungen Durchfälle (Darmentzündungen) Sind im direkten Verwandtenkreis seronegative Spondylarthropathien, Schuppenflechte, Regenbogenhaut- oder Darmentzündungen zu finden, so ist dies ebenfalls als diagnostischer Hinweis zu werten. Die Diagnose des Morbus Bechterew wird aber vor allem durch das Röntgenbild gesichert! Typische Röntgenbefunde Beiseitige Kreuzdarmgelenksentzündung mit buntem Bild und Syndesmophyten an den Wirbelkörpern, zuerst meist am Übergang von der Brust- zur Lendenwirbelsäule nachweisbar. Es kommt in der Folge zur knöchernen Verbindung der Wirbelkörper über die Längsbänder, was im fortgeschrittenen Stadium röntgenologisch als Bambusstabwirbelsäule imponiert. Weitere Röntgenbefunde sind die schon erwähnte glänzende Ecke, die Romanus-Läsion, ein Knochendefekt an der vorderen Wirbelkörperkante und eine abakterielle (nicht durch Keime verursachte) Wirbelkörper- und/oder Bandscheibenentzündung (Anderson-Läsion). 4 In der Frühphase der Diagnostik ist die Untersuchung der Kreuzdarmbeingelenke mit der Magnetresonanztomographie (MRT) meist unumgänglich, da damit sehr früh Veränderungen in diesen Gelenken bzw. den angrenzenden knöchernen Anteilen festgestellt werden können. Der Vorteil dieser Untersuchung ist auch die fehlende Strahlenbelastung, der Nachteil die relativ hohen Kosten der Untersuchung. Radiologische Stadieneinteilung: Stadium I: Nachweis der Sacroiliitis Stadium II: Sacroiliitis und Befall eines Wirbelsäulenabschnittes (Lenden-, Brust- od. Halswirbelsäule) Stadium III: Sacroiliitis und Befall von 2 Wirbelsäulenabschnitten Stadium IV: Befall des gesamten Achsenskeletts (Kreuzdarmbeingelenke u. Wirbelsäule) Laborbefunde Die Entzündungswerte sind üblicherweise mehr oder weniger erhöht (Blutsenkung, CRP, Gamma-Globulin in der Eiweisselektrophorese). In mehr als 95% der Fälle ist der Gewebemarker HLA-B27 nachweisbar, welcher in der übrigen Bevölkerung in nur etwa 7% vorkommt. Das HLA-B27 stellt daher keinen Suchtest für die Diagnose des MB dar, da bei dieser Verteilung nur maximal jeder 20igste Träger dieses Moleküls einen MB bekommt. Bei entsprechenden Beschwerden und röntgenologischen Verdachtsmomenten unterstützt der positive Nachweis allerdings die Diagnose und bei klinischem Zweifel an der Diagnose MB kommt dem negativen Befund eine hohe Aussagekraft zum Ausschluss eines MB zu. Andere Hilfsbefunde Weniger zur Diagnosefindung als zum Ausschluss von Organbeteiligungen (siehe diese) oder Komplikationen sollte die augenfachärztliche Begutachtung, eine Lungenfunktionsprüfung und eine EKG-Schreibung durchgeführt werden. Stuhlunregelmäßigkeiten oder auch einfache Bauchbeschwerden erfordern die endoskopische Abklärung. Ein Harnröhrenabstrich beim Mann und ein Abstrich vom Gebärmutterhals bei der Frau ist bei Verdacht auf das Vorliegen einer reaktiven Arthritis notwendig. 5 Therapie Eine Heilung ist dzt. nicht möglich. Ob die zur Verfügung stehenden Therapien (Sulfasalazin, Methotrexat) den Krankheitsverlauf stoppen oder zumindest verlangsamen können, ist dzt. wissenschaftlich nicht bestätigt, da die Krankheit an sich einen sehr wechselnden, individuellen Verlauf nehmen kann. Sie kann in jedem Stadium über mehr oder weniger lange Zeiträume zum Stillstand kommen, weshalb die Bewertung der durchgeführten Therapie problematisch ist. Das Ziel der Behandlung ist es jedenfalls weitgehende Schmerzfreiheit und die Verminderung der Steifigkeit zu erreichen, sowie die Erhaltung einer guten Wirbelsäulenposition und Gelenksfunktion. Medikamentöse Therapie: Schmerztherapie mit nichtsteroidalen Antirheumatika (NSAR). Unterstützend werden Muskelrelaxantien (muskelentspannend) eingesetzt. In akuten Phasen kann fallweise eine systemische Kortisongabe notwendig sein. Kortison sollte aber äußerst zurückhaltend eingesetzt werden, da es erfahrungsgemäß beim MB nicht den von anderen rheumatischen Erkrankungen bekannten deutlichen Erfolg bringt. Basistherapie Verschiedene Studien berichten über einen günstigen Langzeiteffekt von Sulfasalazin (Salazopyrin® Filmtablette zu 500mg) auf die Arthritis an den Gliedmaßen bei MB. Die Dosierung liegt zwischen 2000 und 3000 mg pro Tag ( 2x2 – 3x2 Filmtablette tägl). Ein Effekt auf die Wirbelsäulenveränderungen konnte aber bisher nicht nachgewiesen werden. Eine zur Zeit laufende Studie soll darüber Aufschluss bringen. Der Einsatz von Sulfasalazin ist aber auf jeden Fall bei einer zusätzlichen Darmentzündung, aber auch bei Mitbeteiligung der peripheren Gelenke angezeigt. In letzterem Fall ist auch die Therapie mit Methotrexat, wie von der Behandlung der chron. Polyarthritis und der Arthropathia psoriatica (Arthritis bei Schuppenflechte) bekannt, sinnvoll und wird in der gleichen Dosierung wie dort (1x wöchentlich 10 – 25mg, das entspricht 4 – 10 Tbl) empfohlen. Bei Therapieresistenz kommen in diesen Fällen auch Kombinationen von Basistherapeutika zum Einsatz. Zur Zeit kommen neue, biotechnisch hergestellte Substanzen (Biologika) auch beim MB zum Einsatz und zeigen erstaunliche Behandlungserfolge. Es sind dies Hemmkörper gegen den Tumornekrosefaktor alpha (Anti-TNF-alpha), welche in Infusionsform (Remicade®) oder zur Selbstinjektion unter die Haut (Enbrel®) zur Verfügung stehen. Da diese Medikamente für die Indikation Morbus Bechterew noch nicht zugelassen sind, können sie dzt. nur in Studien oder im klinischen Bereich eingesetzt werden. 6 Physio- und Physikotherapie: Das wesentlichste Therapieprinzip beim MB stellt die spezifische Heilgymnastik dar. Sie ist in jedem Fall und auch in den schmerzfreien Phasen unverzichtbar. Sie muss unter fachlicher Anweisung erlernt und in der Folge konsequent zumindest einmal, besser zweimal täglich durchgeführt werden. Wenn die Möglichkeit besteht, ist die zusätzliche Teilnahme an einer speziellen Bechterew-Gruppengymnastik 1- bis 2mal wöchentlich empfehlenswert. Das ergotherapeutische Beratungsgespräch klärt über wirbelsäulenschonende Verhaltensweisen auf und sollte daher von jedem Bechterew-Patienten wahrgenommen werden. Physikalische Maßnahmen dienen der Entspannung verspannter Muskelgruppen (Massagen, Wärmeanwendungen mittels Packungen, Elektrotherapien, Unterwassermassagen, bei akuten Gelenkentzündungen auch lokale Kältetherapien). Die Bädertherapie bedarf der Beachtung der üblichen Kontraindikationen, ebenso die Stollentherapie, wie sie aus Böckstein bekannt ist. Operative Maßnahmen: Entlastungsoperationen bei drohenden neurologischen Komplikationen. Aufrichtungsoperationen bei massiver Kyphosierung (Vorwärtskrümmung) der Wirbelsäule mit starker Behinderung und psychischer Belastung (Unmöglichkeit des horizontalen Blickkontakts). Synovektomie (Ausschälung der Gelenkskapselinnenschicht) bei therapieresistenten, wiederkehrenden Gelenksentzündungen und/oder Gelenksergüssen. Wiederherstellende orthopädische Eingriffe bis zum künstlichen Gelenksersatz bei entsprechender Indikation. Strahlentherapie: Mit der modernen Dosimetrie ist das Leukämierisiko bei Anwendung der Strahlentherapie gering. Bei Einbeziehung des gesamten Achsenskeletts würde eine Erhöhung der Leukämierate um etwa 0,5% zu befürchten sein. Der Stellenwert der Radiotherapie im Therapiekonzept eines MB ist aber heute, bedingt durch die in umfangreichen Studien belegten Therapierisken, als gering einzustufen. Trotzdem sollte eine solche Therapieform nicht völlig negiert werden, da Einzelfälle, z.B. Kranke, die trotz ausdosierter medikamentöser Therapie weiterhin starke Schmerzen haben, von einer solchen Therapie profitieren können. Der Einsatz der Biologika (Anti-TNF-alpha) lässt aber die Strahlentherapie beim MB für die Zunkunft entbehrlich erscheinen, obwohl korrekterweise eingestanden werden muß, dass auch für diese Therapieformen das Langzeitrisiko noch nicht bekannt ist. 7 Prognose Die Lebenserwartung ist für den MB-Patienten mit unkompliziertem Krankheitsverlauf nicht vermindert. Ein positiver HLA-B27-Befund hat für die Prognose keine erwiesene Bedeutung. Frauen zeigen oft einen milderen Verlauf. Bei späterem Krankheitsbeginn werden ebenfalls mildere Verläufe beobachtet. Sonst ist der durch spontane Krankheitsstillstände und Verschlechterungen charakterisierte Verlauf kaum abzuschätzen. Die überwiegende Zahl der Patienten kommt mir ihrer Erkrankung gut zurecht und bleibt oft über lange Zeit arbeitsfähig. 8 Glossar: Seronegative Spondylarthropathie Darunter versteht man eine Krankheitsgruppe mit teilweise gemeinsamen Symptomen und einer familiären Häufung. Das HLA-B27 ist bei Patienten dieser Krankheitsgruppe in 50-95% nachweisbar. Morbus Bechterew Arthropathia psoriatica Reaktive Arthritis und Morbus Reiter Enteropathische Spondylarthropathien (bei chron. entzündlichen Darmerkrankungen) Unklassifizierbare Spondylarthropathien HLA-B27 Über 95% der M. Bechterew-Patienten sind Träger dieses Gewebemarkers („Klasse I Gen des Haupthistokompatilitätskomplexes). Derartige Moleküle, die auf der Oberfläche fast aller Körperzellen vorkommen und eine wichtige Rolle in der Abwehr spielen, bleiben jedem Menschen das ganze Leben lang erhalten. Die Auseinandersetzung des HLA-B27 mit Keimen der Darmflora oder Bakterien der Harnröhre könnte eine der Ursachen für die Entzündung beim M. Bechterew sein. nichtsteroidale Antirheumatika (NSAR) Kortisonfreie, schmerz- und entzündungshemmende Medikamente. Das Schober’sche und Ott’sche Maß Das sogenannte Schober-Zeichen, auch lumbaler Schober genannt, ist ein Maß an der Lendenwirbelsäule, das deren Bewegungsgrad misst. Das Ott’sche Maß ist die entsprechende Messtechnik an der Brustwirbelsäule. Weitere bei der Untersuchung des M.Bechterew wichtige Maße: Hinterhauptwandabstand (HWA) Fingerspitzenbodenabstand (FBA) Maximale Atemexkursion (MAE) Kinn-Jugulum-Abstand (KJA) 9 Menell’sche Probe Eine Untersuchungstechnik mit Abscherbewegung der Kreuzdarmbeingelenke. Bei vorliegen einer Entzündung verursacht diese Abscherbewegung Schmerzen. Buntes Bild der Kreuzdarmbeingelenkentzündung Im Röntgen sichtbare Gelenksveränderungen, die sowohl Knochendefekte, Knochenverdichtungen wie auch Knochenbrücken (Ankylosierungen) gleichzeitig aufweisen. Üblicherweise sind diese Veränderungen bei einer Gelenksentzündung nacheinander zu sehen. Syndesmophyten / Bambusstab Aus den Wirbelkörpern entlang des Längsbandes wachsende Verknöcherungen, die über eine Spangenbildung zur knöchernen Verbindung der Wirbelkörper führen können. Ihr erster Nachweis gelingt meist am Übergang der Brust- zur Lendenwirbelsäule. Bei Befall der gesamten Brust- und Lendenwirbelsäule vermittelt das Röntgenbild den Eindruck eines Bambusstabes. Reaktive Arthritis Eine Gelenkentzündung, die durch die Auseinandersetzung des Körpers mit einem Keim eintritt. Die Gelenkentzündung ist die Folge einer Fehlreaktion des Immunsystems. Der Keim selbst ist an der Entzündung im Gelenk nicht direkt beteiligt sondern die an der Abwehr mitwirkenden Zellen und deren Enzyme. Typische reaktive Arthritiden sind das Rheumatische Fieber und der Morbus Reiter.