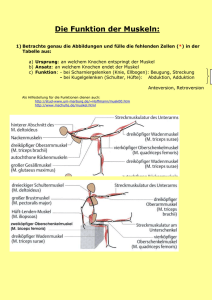
Bewegungsumfänge im Schultergelenk
Werbung

Muskuläre Rehabilitation Systematische Anatomie Wir unterscheiden: Passiver Bewegungsapparat = Skelettsystem (Knochen, Bänder, Gelenke) Aktiver Bewegungsapparat = Muskelsystem RICHTUNGEN IM RAUM medial = zur Mitte lateral = von der Mitte weg proximal = rumpfnahe distal = weiter vom Rumpf entfernt liegend dextra = rechts sinistra = links internus = innen externus = außen anterior = nach vorne zu posterior = nach hinten zu superficialis = oberflächlich profundus = tief ventral = bauchwärts dorsal = rückenwärts superior = weiter oben inferior = weiter unten SCHEMATISCHER AUFBAU EINES GELENKS Zwei Gelenkskörper bilden: Gelenkskopf (=konvex) Gelenkspfanne (=konkav; negative Kopfform) Beide Gelenkskörper sind mit Knorpel überzogen. Zwischen den Gelenkskörpern befindet sich der Gelenksspalt in der sich die Gelenksschmiere (Synovia) befindet. Deren Aufgabe ist es die Reibung zu verhindern und den Knorpel durch Diffusion zu ernähren. Das Gelenk wird von der Gelenkskapsel umgeben. Diese besteht aus zwei Schichten: Äußere Schicht: faserreich, gibt Kapsel den Halt = Stratum fibrosum Innere Schicht: Reich an Gefäßen und Nerven, produziert Synovia = Stratum synovialis -1- Die Kapsel ist meist durch Bänder verstärkt. Wenn der Kopf und die Pfanne nicht aufeinander passen, dann hilft zum Beispiel der Meniskus zur Anpassung. Das Gelenk ist in seiner Bewegungsamplitude limitiert durch: Knochenhemmung: z.B.: Ellbogen (Knochenvorsprung) Bandhemmung: z.B.: Kniegelenk Muskelhemmung: z.B.: Schulter KNOCHEN OBERE EXTREMITÄT SCHULTERGÜRTEL Besteht aus Schulterblatt (scapula) und dem Schlüsselbein (clavicula) Freie Extremitäten: Proximaler Anteil: Mittlerer Anteil: Distaler Anteil: Oberarm (humerus) Elle (radius) Speiche (ulna) Hand: Handwurzel (carpus) Mittelhand (metacarpus) Finger (digiti) Schulterblatt (SCAPULA): Dreieckiger, flacher Knochen der auf der Rückseite durch einen Knochenvorsprung geteilt ist -> Schulterblattgräte (spina scapulae); zwei Abschnitte: fossa supraspinata (oberhalb der Gräte) fossa infraspinata (unterhalb der Gräte) Die Schulterblattgräte verdickt sich nach lateral -> dickstes Ende auf Schulterhöhe (acromion). Das Schulterblatt besteht aus drei Winkel: angulus superior (oben) angulus inferior (unten) angulus lateralis (aussen) = trägt die Gelenkspfanne fürs Schultergelenk und aus drei Kanten: margo medialis margo lateralis margo superior Margo superior (obere Kante) gibt Knochenvorsprung = Rabenschnabelfortsatz (processus coracoideus) der nach vorne zeigt. Die vordere Fläche der Scapula (facies costalis) ist flach und leicht ausgehöhlt (fossa subscapularis). Die Pfanne des Schultergelenkes ist viermal kleiner als der Kopf. Die Pfanne ist seicht und hat daher einen Knorpelaufsatz (= Pfannenlippe; labrum glenoidale). Dieser Faserknorpel ist dem Pfannenrand aufgesetzt, verstärkt die Konkavität und vergrößert die Pfanne. -2- Schlüsselbein (CLAVICULA): Leicht s-förmig gekrümmt und hat zwei verdickte Enden: extremitas sternalis (Brustbein zugekehrt) extremitas acromialis (Scapula zugekehrt) Zwei wichtige Gelenke des Schultergürtels (haben aber nichts mit Schultergelenk zu tun): acromio-clavicular Gelenk sterno-clavicular Gelenk Gelenke der Schulter und des Schultergürtels Man unterscheidet: ECHTE GELENKE: Schultergelenk: Sternoclaviculargelenk Acromioclaviculargelenk Pfanne = Schulterdach Kopf = caput humeri Kopf = Clavicula Pfanne = Sternum Kopf = Clavicula Pfanne = Acromion UNECHTE GELENKE: Schulterblatt – Thoraxgelenk SCHULTERGELENK Das Schultergelenk liegt unter dem Schulterdach und besteht aus Processus coracoideus Acromion Ligamentum coracroacromialis (=Band an der Scapula. Zwischen Processus coracoideus und Acromion. Überbrückt das Schultergelenk) PROXIMAL: Den Kopf bildet der caput humeri. Er besteht aus zwei Höcker: tuberculum major (lateral) und minor (medial vorne). MITTELTEIL: Schaft: ungefähr in der Mitte gibt es eine Rauhigkeit (lateral), die Tuberositas deltoidea. Durch Zug des Deltamuskels hervorgerufen. Wenn man den Schafft nach außen verfolgt findet man zwei Höcker: Epicondylus lateralis (=schwächer) Epicondylus medialis (=mächtiger) DISTAL: Zwei konvexe Gelenkskörper für Ellbogengelenk: Trochlea humeri (Gelenksrolle) und Capitulum humeri (Oberarmköpfchen) dienen der gelenkigen Verbindung mit dem Unterarmknochen. An der Vorderseite befindet sich eine seichte Grube, die Fossa coronoidea An der Hinterfläche befindet sich oberhalb der Trochlea eine tiefe Grube, die Fossa olecrani. -3- Bewegungen im Schultergelenk Anteversion (nach vorne heben) Retroversion (nach hinten heben) Innenrotation Aussenrotation Abduktion (wegspreizen des Armes) Adduktion (beiziehen des Armes): absolut mit ante- und retroversion; d.h. vor oder hinter Körper vorbei ziehen. ELLBOGENGELENK Es gibt ein Gelenk zwischen Humerus und Elle und ein Gelenk zwischen Humerus und Speiche. Drei Gelenke gibt es im Ellbogengelenk. Die Elle liegt immer Kleinfingerwerts!!! Radius ist distal stärker als Ulna. Ulna ist proximal stärker als Radius. Proximal liegen drei Pfannen Incisura trochlearis -> Pfanne an der Elle, die hinten (Olecranon) und vorne (Processus coronoideus) durch einen Knochenvorsprung begrenzt ist. 2.Gelenk: zwischen Humerus und Speiche Cap. Humeri und Radius Köpfchen 3.Gelenk: zwischen Radius und Ulna (proximal) Kopf Pfanne (kleine Einkerbung auf Ulna Beide Knochen nach distal: Distales Radio-Ulnar-Gelenk Distale Gelenkfläche zu Handgelenk Bewegungen im Ellbogengelenk Beugung Streckung Pronation und Supination (im proximalen und distalen Radio-Ulnar-Gelenk) = Kreuzung von Radius und Ulna DIE HAND Die Handwurzelknochen sind jeweils zu viert in einer proximalen und in einer distalen Reihe angeordnet. Radial nach Ulna: Kahnbein, Mondbein, Dreiecksbein, Erbsenbein Distal: großes Vielecksbein, kleines Vielecksbein, Kopfbein, Hackenbein Auf die Handwurzel folgen die Mittelhandknochen. Man unterteilt in drei Abschnitte: Proximal: Basis (in Verbindung mit Handwurzelknochen) Schaft -4- Distal: Köpfchen (in Verbindung mit Finger) Die Finger gliedern sich in: Grundglied Mittelglied Endglied Das proximale Handgelenk liegt zwischen Radius und Handwurzelknochen Das distale Handgelenk liegt zwischen der proximalen und distalen Reihe der Handwurzelknochen. Bewegungen im Handgelenk Radial abduktion Ulnar abduktion Flexion (Beugung zur Handfläche) Dorsalflexion (Beugung zum Handrücken) = alle vier -> Drehbewegung -5- UNTERE EXTREMITÄT BECKENGÜRTEL 1 Kreuzbein 2 Hüftbeine – os coxae (bestehen aus: Darmbein, Schambein, Sitzbein); alle drei bei Bildung von Hüftgelenkspfanne beteiligt Proximaler Anteil: Oberschenkel, Kniescheibe Mittlerer Anteil: Schienbein, Waden Distaler Anteil: Fußwurzel, Mittelfuß, Zehen Darmbein: Os ilium Sitzbein: Osischii Schambein: Os pubis OS ILIUM: Auch als Darmbeinschaufel bezeichnet, verdickt sich am obersten Rand zur crista iliaca und endet nach vorne zu mit dem Knochenvorsprung = spina iliaca anterior superior – vorderer oberer Darmbeinstachel. Nach hinten zu verdickt sich mit hinteren oberen Darmbeinstachel und hinterer unterer Darmbeinstachel. Darmbein geht hinten in Sitzbein über. Der hintere untere Rand des Sitzbeines ist verdickt =Sitzbeinhöcker Hüftgelenk Kopf von Hüftgelenk: Oberschenkelbein Pfanne: Sitzbein, Darmbein, Schambein Der Kopf ist durch den Hals von zwei Muskelhöckern abgetrennt: Trochanter major (lateral) Trochanter minor (dorsal-medial) Beide sind nach vorne zu durch die linea intertrochanterica verbunden. Weiter proximal folgt der Schaft. Auf der Rückseite gibt es eine Linie -> Linea aspera (=Rauhigkeit). Weiter nach proximal verfolgt haben wir eine laterale und eine mediale Lippe! Laterale Lippe: zum Trochanter major Mediale Lippe: zur Linea intertrochanterica Schaft distal: 2 Gelenkskörper: Condylus medialis Condylus lateralis -6- Rückseite: tiefe Grube: fossa intercondylaris = Kopf des Kniegelenks (von hinten) Beide Seitenkanten nach distal: Epicondilus medialis Epicondilus lateralis = beide für Muskel und Sehnen Gelenkskörper -> beide Kondylen Orientierungspunkt am Hüftgelenk: Trochanter major (lateral) Femur Darmbeinschaufel (nach vorne ausgehöhlt) Spina iliaca Vorne: spina iliaca anterior superior Bänder des Hüftgelenks Ligamentum iliofemorale Ursprung: Spina iliaca anterior inferior Ansatz: Linea intertrochanterica = stärkstes Band im menschlichen Organismus. Drei Bänder verstärken die Gelenkskapsel und das Lig. Iliofemorale verstärkt die vordere Kapselwand Ligamentum ischiofemorale Ursprung: hinterer Pfannenrand Ansatz: Innenseite Trochanter major Verstärkt hinteren Bereich der Gelenkskapsel Ligamentum pubofemorale Ursprung: eminentia iliopublica Ansatz: linea intertrochanterica – strahlt in lig. Iliofemorale ein verstärkt medialen Bereich der Gelenkskapsel, hemmt zu starke Abduktion Bewegungen im Hüftgelenk 1. 2. 3. 4. 5. 6. Beugung: alle Bänder entspannt Streckung: Hemmung der Streckung besonders durch Lig. Iliofemorale Abduktion: Hemmung durch Lig. pubofemorale Adduktion: Hemmung durch Lig. iliofemorale Innenrotation: Hemmung durch Lig. ischiofemorale Aussenrotation: Hemmung durch Lig. Iliofemorale und Lig. Pubofemorale SCHIENBEIN & WADENBEIN Tibia: innen Fibula: außen Proximal: Condylus medialis -7- Condylus lateralis Tibia: hat zwei nach oben gerichtete Gelenksflächen. Sie stehen mit den Condylen des Femur in Verbindung. Die Fibula ist NICHT an der knöchernen Verbindung des Gelenkes beteiligt. Die Gelenksflächen sind von einander getrennt, durch eine Erhebung: Eminencia intercondylaris Durch die Trennung ergibt sich: area intercondylaris anterior (kleine Fläche) Hinten ebenfalls Fläche: incondylaris posterior Starke Erhebung unterhalb der beiden Condylen: tuberositas tibiae hervorgerufen durch Quadriceps TIBIA: 2 kleine Flächen: area intercondylaris anterior / posterior Unterhalb der condylen: Rauhigkeit: tuberositas tibiae (durch Zug des m. quadriceps) Distaler Abschnitt: Knochenvorsprung: innerer Knöchel Guter Bezugspunkt für Tibia: tuberositas tibiae (=vorne) FIBULA: Schwächer als Tibia proximal: Wadenbeinköpfchen, Schaft distal: Vorsprung: äußerer Knöchel, seitliche Gelenksfläche für Sprunggelenk KNIEGELENK Stark bandgesichert. Kreuzbänder und Seitenbänder (entspringen von den Condylen) sind die wichtigsten Bänder im Knie. Die Gelenksflächen passen nicht aufeinander – meniskus medialis und lateralis dienen als Stoßdämpfung, gleichen Unebenheiten der Gelenksflächen aus (Flächen passen besser aufeinander). Pfanne: Schienbein, 2 Gelenksflächen oben auf Tibia Kopf: Gelenkrollen Der mediale Meniskus ist mit dem medialen Seitenband verwachsen. SEITENBÄNDER: mediales: Ursprung: epicondylus medialis Ansatz: knapp unterhalb des condylus medialis des Schienbeins laterales: U: epicondylus lateralis A: Wadenbeinköpfchen In gebeugter Stellung sind die Seitenbänder entspannt U: area intercondylaris anterior – Schienbein A: lateraler condylus des femur hinteres: U: area intercondylaris posterior A: medialer condylus des femur Bei Außenrotation sind die Kreuzbänder entspannt, verhindern zu starke Innenrotation KREUZBÄNDER: vorderes: -8- Linkes Knie von vorne Bewegungen im Kniegelenk 1. 2. 3. 4. Beugung (Flexion) Streckung (Extension) Innenrotation: Bänder gekreuzt und gespannt Außenrotation: Bänder parallel und entspannt FUSSKNOCHEN Sieben Fußwurzelknochen: Sprungbein: liegt am weitesten oben. 3 Abschnitte: Körper (Gelenksrolle mit 3 Gelenksflächen: 2 fürs Schienbein, 1 fürs Wadenbein) Kahnbein Fersenbein Würfelbein: am weitesten lateral 3 Keilbeine Vor Kopf des Sprungbeines liegt das Kahnbein, vor dem Kahnbein die 3 Keilbeine, weitesten lateral liegt das Würfelbein. Unter dem Sprungbein liegt das Fersenbein, dass nach hinten zu durch den Zug der Achillessehne verdickt ist = Tuber calcanei Ganz vorne befinden sich die Mittelfußknochen: Basis, Schaft, Köpfchen. Das Köpfchen steht mit den Zehen in Verbindung -9- Oberes Sprunggelenk: Kopf: Gelenksrolle des Sprungbeines Pfanne: Schienbein, Wadenbein (Maleolen-Gabel) Bewegungen: Plantar- u. Dorsal-Flexion Bänder: Seitenband medial: U: innerer Knöchel A: Sprungbein, Kahnbein, Fersenbein Seitenband lateral: U: äußerer Knöchel A: vorderer und hintere Spitze des Sprungbeins, Fersenbein Unteres Sprunggelenk: 2 Abschnitte: 1. vorderer Anteil: Kopf: Kopf des Sprungbeines Pfanne: Kahnbein, Fersenbein, Pfannenband (zw. Kahn- und Fersenbein) 2. hinterer Anteil: Kopf: Fersenbein Pfanne: Sprungbein Bewegungen: Supination (Heben des inneren Fußrandes) Pronation (Heben des äußeren Fußrandes) - 10 - MUSKELN Ursprung ist meist körpernah und der Ansatz meist körperfern. Mehrköpfige Muskeln haben immer gemeinsamen Ansatz! Mehrgelenkig: Bewegung in 2 Gelenken UNTERE EXTREMITÄT: HÜFTGELENK Muskeln die auf das Hüftgelenk wirken INNERE HÜFTMUSKELN: Musculus iliopsoas 1. großer Lendenmuskel (m. psoas major) 2. Darmbeinmuskel (M. iliacus) 1 + 2 = Lendendarmbeinmuskel Muskel M. psoas major M. iliacus Ursprung Th 12 – L 5 Wirbelkörper Ansatz Trochanter minor Fossa iliaca Trochanter minor Funktion Beugung im Hüftgelenk Beugung im Hüftgelenk ÄUSSERE HÜFTMUSKELN: 1. 2. 3. 4. 5. Großer Gesäßmuskel (M. gluteus maximus) Mittlerer Gesäßmuskel (M. gluteus medius) Kleiner Gesäßmuskel (M. gluteus minimus) Schenkelbindenspanner (M. tensor fasciae latae) Birnenförmiger Muskel Fasciae latae: Zwei Muskeln: gluteus maximus und Tensor fasciae latae Die Fasciae ist lateral verstärkt durch den Zug der beiden Muskeln (tractus iliotibus) Muskel Ursprung Ansatz Gluteus maximus Darmbein, Kreubein, Steißbein Tractus iliotibialis Fortsetzung: linea aspera Gluteus medius Gluteus minimus Darmbeinschaufel (aussen) Trochanter major - 11 - Funktion Hüftstreckung (zB.: Stiegensteigen, Aufstehen), Außenrotation, Adduktion Abduktion, Streckung Verhindert Absinken Tensor fasciae latae Vorderer oberer Darmbeinstachel Lateral d. tuberositas tibiae des Beckens zum Spielbein Hüfte: Beugung, Abduktion, Innenrotation Knie: Streckung, Aussenrotation OBERSCHENKEL VORDERER GRUPPE: = Strecker = Extensoren 1. Vierköpfiger Schenkelmuskel (M. quadriceps femoris) 2. Schneidermuskel (M. sartorius) M. rectus femoris, vastus medialis, vastus intermedius, vastus lateralis HINTERE GRUPPE: = Beuger = Flexoren = Hamstrings = Ischiocrurale Muskulatur 1. Zweiköpfiger Schenkelmuskel (M. bizeps femoris) 2. Halbsehnenmuskel (M. semitendinosus) 3. Plattsehnenmuskel (M. semimembranosus) -> 2 Gelenkig: Hüfte und Kniegelenk MEDIALE GRUPPE: Adductoren 1. Kammmuskel (M. pectineus) 2. kurzer Schenkelanzieher (M. adductor brevis) 3. langer Schenkelanzieher (M. adductor longus) 4. großer Schenkelanzieher (M. adductor magnus) 5. Schlankmuskel (M. gracilis) Muskel Rectus femoris (großer Schenkelmuskel) Vastus medialis (Innerer Schenkelmuskel) Vastus intermedius (mittlerer Schenkelmuskel) Vastus lateralis (äußerer Schenkelmuskel) M. sartorius Ursprung Ansatz Vordere Gruppe Funktion Vorderer unterer Darmbeinstachel Tuberositas tibiae (Schienbeinrauhigkeit) Hüfte: Beugung Knie: Streckung Linea aspera Tub. Tibiae Streckung im Knie Femur Vorderfläche Tub. Tibiae Streckung im Knie Linea aspera Tub. Tibiae Streckung im Knie Gänsefüßchen (pes anserinus) Hüfte: Beugung, Außenrotation, Abduktion Knie: Beugung, Innenrotation Vorderer oberer Darmbeinstachel (spina iliaca anterior superior) - 12 - Hintere Gruppe Bizeps femoris (langer Kopf; 2 köpfiger OS-Muskel) Sitzbeinhöcker Wadenbeinköpfchen Hüfte: Streckung Knie: Beugung, einziger Außenrotator Bizeps femoris (kurzer Kopf; eingelenkig) Linea aspera Wadenbeinköpfchen Knie: Beugung, Außenrotation Semitendinosus Sitzbeinhöcker Gänsefüßchen Semimembranosus Sitzbeinhöcker Condylus medialis tibiae Mediale Gruppe Schambein Linea aspera (Os pubis) M. pectineus Adductor brevis Schambein Linea aspera Adductor longus Schambein Linea aspera Adductor magnus Schambein, Sitzbein Linea aspera Gracilis (zweigelenkig) Schambein Gänsefüßchen Innen Ansatz -> Innenrotation Außen Ansatz -> Außenrotation Absolute Adduktion: wenn Bein in Ante- oder Retroversion Relative Adduktion: von Abduktion UNTERSCHENKEL VORDERE GRUPPE: Strecker Vorderer Schienbeinmuskel (M. tibialis anterior) LATERALE GRUPPE: Peronaeusgruppe 1. M. peronaeus longus (langer Wadenbeinmuskel) 2. M. peronaeus brevis (kurzer Wadenbeinmuskel) - 13 - Hüfte: Streckung, Innenrotation Knie: Beugung, Innenrotation Hüfte: Streckung, Innenrotation Knie: Beugung, Innenrotation Hüfte: Adduktion, Beugung Hüfte: Adduktion, Beugung Hüfte: Adduktion, Beugung Hüfte: Adduktion, Beugung Beugung - oberer Anteil Streckung – unterer Anteil Hüfte: Adduktion, Beugung Knie: Beugung, Innenrotation HINTERE GRUPPE: = Beuger = Flexoren Oberflächige Schicht: Drillingsmuskel (=M. triceps surae) 1. Zwillingsmuskel (gastrocnemius) 2. Schollenmuskel (soleus) 3. Sohlenspanner (plantaris) Tiefe Schicht: Hinterer Schienbeinmuskel Muskel Tibialis anterior Ursprung Ansatz Vordere Gruppe Condylus lateralis & Facies lateralis Tibiae 1. Keilbein, 1. Mittelfußknochen Funktion Oberes Sprunggelenk: Dorsalflexion Unteres Sprunggelenk: Supination Peroneusgruppe Peronaeus longus Fibulaköpfchen 1 Keilbein, 1 Mittelfußknochen Peronaeus brevis Fibula (mittleres Drittel) 5. Mittelfußknochen Sprunggelenk: Plantarflexion, Pronation Sprunggelenk: Plantarflexion, Pronation Hintere Gruppe (oberflächige Schicht) Gastrocnemius (medialer Kopf) Condylus med. femoris Fersenbeinhöcker (tuber calcanei) Gastrocnemius (lateraler Kopf) Condylus lat. femoris Fersenbeinhöcker Soleus Fibulaköpfchen, Rückseite fibula und tibia Fersenbeinhöcker Plantaris Oberhalb epicondylus lat. Femoris Hinterer Schienbeinmuskel (tibialis posterior) Fersenbeinhöcker Hintere Gruppe (tiefe Schicht) Kahnbein, Tibia (Rückseite 1.-3. Keilbein, Fibulaköpfchen) 2.-4. Mittelfußknochen Knie: Beugung Sprunggelenk: Plantarflexion, Supination Knie: Beugung Sprunggelenk: Plantarflexion, Supination Sprunggelenk: Plantarflexion, Supination Sprunggelenk: Plantarflexion Supination Knie: Beugung Sprunggelenk: Plantarflexion, Supination Zweigelenkiger Muskel kann nicht gleichzeitig in beiden Gelenken volle Funktion ausüben. - 14 - OBERE EXTREMITÄT: SCHULTERGELENK Muskeln die auf den Schultergürtel wirken: 1. Trapezmuskel (trapezius) 2. Rautenmuskel (rhomboideus) 3. Schulterblattheber (levator scapulae) 4. kleiner Brustmuskel 5. Unterschlüsselbeinmuskel 6. vorderer Sägemuskel Muskeln die am Schultergelenk wirken müssen alle am Oberarm ansetzen: 1. M. teres minor (kleiner Rundmuskel) 2. M. supraspinatus (Obergrätenmuskel) 3. M. infraspinatus (Untergrätenmuskel) 4. M. subscapularis (Unterschulterblattheber) 5. zweiköpfiger Armmuskel (M. biceps brachii) biceps brachii: langer Kopf, kurzer Kopf (gehört nicht zur Rotatorenmanschette) 1-4: Rotatorenmanschette! Zentriert den Humeruskopf in der Pfanne. Biceps brachii hilft bei der Zentrierung Muskel Ursprung Ansatz Teres minor Margo lat. Scapulae Tuberculum majus humeri Supraspinatus Infraspinatus Subscapularis Fossa supraspinata scap. Fossa infraspinata scap. Facies costalis scapulae – Vorderseite Schulterblatt Tuberculum majus humeri Tuberculum majus humeri Tuberculum minus humeri Bizeps brachii Langer Kopf Rauhigkeit oberhalb Schultergelenkspfanne Tuberositas radii Bizeps brachii Kurzer Kopf Proc. Coracoideus Tuberositas radii Sehne des Bizeps verläuft durch das Schultergelenk - 15 - Funktion Außenrotation (Adduktion d. Armes) Abduktion d. Armes (Kapselspanner) Außenrotation Innenrotation Ellbogengelenk: Beugung Schulter: Abduktion Schulter: Adduktion Ellbogengelenk: Beugung, Supination Bewegungsumfänge in den Gelenken (ROM) Nach der neutral - 0- Durchgangsmethode Schulter-Ellbogen-Hüfte-Knie-Sprunggelenk Sagittalebene (S): Ante/ Reroversion Frontalebene (F): Abduktion/ Adduktion Rotation (R): Innen / Außenrotation Neutral –0- Durchgangsmethode 1. Zahl: vom Körper weg 2. Zahl : 0 Stellung 3. Zahl zum Körper hin 0-Stellung: Aufrecht, Handflächen zum Körper Knie, Hüfte, etc. = 0 (Sprunggelenk eigentl. 90° unlogisch) 5-0-20 Schulter F: 5° Abduktion – 0 - 20° Adduktion 0-5-20 Schulter F: 0 - 5° erreicht nicht die 0-Stellung 0-0-20 Bewegungsumfänge im Schultergelenk Phasen der Anteversion 1. Anteversionsphase 0°-60° Gelenk: Schultergelenk Muskulatur: M. deltoideus M. pectoralis major M. coracobrachialis 2. Anteversionsphase 60°-120° Gelenk: Schultergelenk, Sterno-claviculargelenk, Acromio- claviculargelenk, SchulterblattThoraxgelenk Muskulatur: M. trapezius M. serratus anterior Über 90° heben serratus sehr wichtig!!!! - 16 - 3. Anteversionsphase 120°-180° Gelenke: Wirbelsäule, Lateralflexion, Hyperlordosierung Muskulatur: Rückenmuskulatur Phasen der Abduktion 1. Abduktionsphase 0-90° Gelenk: Schultergelenk Musukulatur: M. deltoideus M. supraspinatus gegenseitige Unterstützung, damit sich Humeruskopf nicht heraushebt 2. Abduktionsphase 90°-150° Gelenk: Schultergelenk, Sterno-claviculargelenk, Acromio- claviculargelenk, SchulterblattThoraxgelenk Muskulatur: M. trapezius M. serratus anterior 3. Abduktionsphase 150°-180° Gelenke: Wirbelsäule, Lateralflexion, Hyperlordosierung Muskulatur: M. trapezius M. serratus anterior Mm. errector spinae ( Mm.= mehrer) Normales Bewegungsausmaß der Schulter S: Anteversion / Retroversion: 170-0-40 F: Abduktion (vom Körper weg) / Adduktion: 180-0-40/20 R: Außenrotation / Innenrotation : 70-0-70 (In 90° Abduktion) Bsp.: S: 0-0-40 Ausschließlich 40° Retroversion möglich R: 20-0-40 Kann weder Außen noch Innenrotation in der Schulter - kämmen kann er sich nicht: Abduktion 120°; Außenrotation: 90° - Jacke anziehen: a) 1. Arm Anteversion und Abduktion b) 2. Arm Retroversion und Innenrotation - 17 - Bewegung im Ellbogengelenk Nur 2 Bewegungsebenen S: Extension /Flexion: 10-0-150 - geht bei Streckung über 0 drüber R: Supination/ Pronation: 80/90-0-80/90 Oberarm zum Körper drücken, Ellbogen 90° angewinkelt - Supination: zum Körper weg, Handflächen schauen nach oben - Pronation: zum Körper hin, Handflächen schauen nach unten Gelenke fühlen lassen: z.B. - Daumen noch weiter Abduktion: federnd Bänder, Sehnen, Kapseln - Ellbogen abbiegen: weich Aktiv: Patient alleine Passiv: mit Hilfe weiter nach oben drücken Bewegung in der Hüfte Adduktion: zweites Bein ist im weg deswegen relative Adduktion mit einer Anteversion S: Streckung/ Beugung: 15-0-140/140 F: Abduktion/Adduktion: 45/40-0-30/20 R: Außenrotation / Innenrotation: 40/40-0-30/45 Beurteilung S: Rückenlage; Beugen des Beines, Knie zur Brust Winkel in der Hüfte für: o Schuhe anziehen o Sitzen (mittlere Sitzhöhe) o Bücken o Hocken o Stiegen hinaufsteigen o Stiegen hinuntersteigen o Beine überkreuzen o Hose anziehen 110°-120° 100° 125°-130° 65° 40° Bewegung im Kniegelenk S: Extension/ Felxion: 10/5-0-120/150 Re. Knie: S: 0-0-120: kann okay sein, muss aber nicht deswegen 2. Knie anschauen Li. Knie: 0-5-135:hat ein Problem mit der Streckung - 18 - Normales Bewegungsausmaß im Sprunggelenk S: Plantarflexion/Dorsalflexion: 40/50-0-20/30 R: Supination/Pronation: 35-0-15 (im Mittelfuß bei fixiertem Calcaneus) REHABILITATION = alle Maßnahmen, die der weitgehenden Wiederherstellung und Gesundheit, Leistungsfähigkeit, Lebenstüchtigkeit und Berufstätigkeit nach Krankheiten, Verletzungen, Operationen und Behinderung dienen. Mellerowicz 1985 = Funktionsverbesserung zum Erreichen einer größtmöglichen Eigenaktivität zur weitgehend unabhängigen Partizipation in allen Lebensbereichen WHO Stationärer Aufenthalt Rehabilitative Medizin Gesundheitsproblem Krankheit/Störung Kurative Medizin Reha Potential Funktionsdiagnose Beispiel: Kreuzband-OP 3 Punkte in der Reha interessant: 1. Funktionsstörung: Schmerzen, Schwellung, Kontraktur (=Einschränkung im Gelenk), ROM, Atrophie, Gleichgewicht 2. Einschränkung: Ausdauer, Kraft, Koordination, Gangunsicherheit, Gangstörung (ab 10° unangenehm), ADL - 19 - 3. Begrenzung: öffentliche Verkehrsmittel, Berufsunfähigkeit, Sportunfähigkeit Anforderungen an die Rehabilitation 1. Belastung der betroffenen Struktur ohne die Grenzen der Belastbarkeit zu überschreiten (wenn überschritten: Schmerz, Schwellung) 2. Belastung des Gesamtorganismus zur Aufrechterhaltung der körperlichen Leistungsfähigkeit 3. Kompensation irreversibler Schäden (-> Ausweichmöglichkeit wenn eine Bewegung nicht mehr geht) Abschluss der Rehabilitation = Erreichen der für den Alltag, den Beruf oder sportlicher Leistung erforderlichen Belastbarkeit Parameter zur Beurteilung rehabilitativer Prozesse o o o o o o o o o Subjektive Zufriedenheit Schmerz Schwellung ROM Stabilität des Gelenks bei Aktivitäten des täglichen Lebens Atrophie der Muskulatur Kraft der Muskulatur (Drehmomentsmessung) Stabilität des Gelenks bei sportlichen Aktivitäten Wiederaufnahme des sportlichen Levels (am selben Niveau) Teamarbeit - 20 - Immobilisation Immobilisation führt durch Nichtbenutzen neuromuskulärer Strukturen zu funktionellen (ROM) und strukturellen (Atrophie) Veränderung. Von der Immobilisation betroffen: Muskeln, Gelenke, Bänder, Sehnen, Propriorezeptoren, Knorpel, Kapsel Man unterscheidet: o Vollständige Immobilisation des Gelenkes Gips: alle Freiheitsgrade sind eingeschränkt o Unvollständige Immobilisation des Gelenkes Einschränkung der Bewegung (z.B.: Tapeverband, Schiene) Hängt von der Verletzung ab! Wenn Strukturen verletzt sind die für die Pro- und Supination verantwortlich sind -> Schiene! z.B.: Knieorthese: 0-20-50 (kann nicht strecken, bedingt sitzen) 3R – frühfunktionellen Behandlung Reposition (=Einrenken) – Retention – Ruhigstellung Retention = Fixierung: konservativ – Gips Operativ – Osteosynthese (Metall: Platten, Schrauben,…) 6 Wochen ist die mittlere Verweildauer eines Gipsverbandes. Danach beurteilt das Röntgen: Kalusbildung (Knochenneubildung) Ob Bruch gut steht Folgen der Immobilisation Propriorezeptoren verminderte Funktion Muskel Atrophie Knorpel verminderte Ernährung Kapsel Elastizitätsverlust Bänder/Sehnen verminderte Zugfestigkeit Gelenke Abnahme der Beweglichkeit Richtlinien für die Mobilisation o Keine Schwellung, kein Erguss o Nur bei absoluter Schmerzfreiheit, sonst Schmerzverstärkung – Abnahme der Gelenksbeweglichkeit; Überlastung von Strukturen – muskuläre Dysbalancen, Stereotyp o Stabilisierung des betroffenen Gelenkes. Isometrie vor Dynamik o Statistische Stabilisation der Gelenke vor dynamischem Training o Nicht betroffene Gelenke sowohl statisch als auch dynamisch trainieren o Betroffene Gelenke (freigegebener Rom) und nicht betroffene Gelenke im gesamten ROM beüben (für Flexibilität und Innervationsfähigkeit) - 21 - Übungsbehandlung im Gips/Orthese 1. 2. 3. 4. Entstauende Maßnahmen Muskel aktivieren Beweglichkeit benachbarter Gelenke (Overflow) Propriozeption Ad 2) o Selbst anspannen: Isometrie Overflow (Bewegung im anderen Gelenk fließt auf betroffenes über) Crossing over (Muskulatur der anderen Seite trainieren) o Elektrostimulation Unterschied zwischen Erguss und Schwellung: Erguss: Flüssigkeit im Gelenk (z.B.: Lymphstau, Lymphödem) Schwellung: Flüssigkeit im Gewebe Lymphstau: was tun? Lymphdrenage (ohne Gips) Mit Gips: Finger bewegen, hoch lagern, Arm heben Propriorezeptoren in den Gelenken Typ 1: Ruffiniähnliche Körperchen Typ 2: Paciniähnliche Körperchen Typ 3: Golgiähnliche Körperchen Typ 4: freie Nervenendigungen Gelenksposition Gelenksbewegung Gelenksposition Schmerzen, extreme Gelenksstellung Propriorezeption = Koordination: Propriorezeptoren bekommt Information über Stellung des Gelenkes weitergeleitet zum Rückenmark (afferent) Reflex oder Gehirn Bewertung über efferente Leitungen Muskel antwortet Koordination Sensomotorischer Prozess Präzise und ökonomische Ausführung einer Bewegung Messung der Koordination: Untere Extremität: standardisiertes Verfahren Zusatzinformationen ausschalten: Augen und Ohren sind verbunden, Füße in Fußmanschette > aufgepumpt, dass man die Vibration des Gerätes nicht spürt Der Hebel ist mit dem Fuß verbunden – über Zeit bewegt - Knopf drücken wenn er denkt, dass sich der Fuß bewegt -> Zeit bis Reaktion wird gemessen: Gelenksbewegung - 22 - - Bei gewissem Winkel bleibt die Maschiene stehen -> muss sagen welcher Winkel: Gelenksstellung dient zur Kontrolle ob nach einer Verletzung das Gelenk wieder okay ist Obere Extremität: Schulter (Arm wird verschieden Hoch gehoben) Messung der Sensomotorik o Sensomotorische Tests: Reaktionszeit Stellungssinn o Funktionelle Tests: Einbeinstand, Einbeinsprung (auch von der Muskultar und von der Angst abhängig) o Posturale (=Haltung) Tests: Person auf Messplatte; Schwerpunkt messt wie ruhig er bleibt. Eher Rückmeldung vom Sprunggelenk) WICHTIG: Sensomotorik wirkt auf - Propriorezeptiver Ebene - Augen, Ohr, Gleichgewichtsorgan, Tastsinn Meldung im Rückenmark ins Hinterhorn -> Vorderhorn -> Muskulatur Im Gehirn: Großhirnrinde, dann auf motorische Rinde umgeschaltet; Kleinhirn ist wichtiger Anteil der Propriorezeption und des Gleichgewichtes Methoden zur Quantifizierung rehabilitativer Prozesse - Klinische Untersuchung: Beweglichkeit (ROM), Schwellung, Stabilität etc (Kraft, Umfangsmessung) Scores: sehr subjektiv: Larson, Lysholm, IKDC Aktivitätslevel: Tegener, Lysholm, Noyes Funktionelle Tests: Abhängig von Kraft, Angst (Unsicherheit), Stabilität; Sprungtest, Lauftest etc. Untersuchungsverfahren mit Hilfe von Geräten: Laufband & Rad (für Ausdauer), Leg press & Dynanometer (Kraft), KT, EMG etc. KT…Gerät um Stabilisation im Kniegelenk zu messen EMG…elektrische Entladung der Muskulatur Sensomotorik ist wichtig für die Stellung im Raum. Dass die Bewegung im Raum richtig ausgeführt wird und wie lange er braucht bis die Muskulatur aktiviert wird. Scores HARRIS HIP SCORE Beurteilt: Schmerz Funktion: Hinken, Gehhilfe, Gehstrecke, Stiegensteigen, Schuhe anziehen, Einsteigen in Verkehrsmittel Kontrakturen (z.B.: Schrumpfung von Gelenkskapsel) Bewegungsausmaß - 23 - Maximal: 100 Punkte Bewertung: 91% subjektiv 9% objektiv Punktvergabe: ~ 44 Punkte für Schmerz (bei Schmerz in Ruhe: 0 Punkte) ~ 47 Punkte für Funktion: Gang 33 Punkte, Aktivität 14 Punkte (ROM wird in allen Richtungen beurteil Trendelenburgtest: 5 Punkte (=Einbeinstand -> Standbein -> Gluteus medius; Spielbein darf nicht absinken! Wenn Test positiv -> Kraftgrad ~3 Bewertung: 100-90 sehr gut 89-80 mäßig eingeschränkt 79-70 stark eingeschränkt >69 „sowieso a Katastrophn“ (ála Petschnig *g*) Aktivitätsscore nach Tegener und Lysholm 0 => kein Sport möglich 3 => halbwegs Sport möglich (Schwimmen, Gehen) 4-5 => Durchschnittsperson: 2x/Woche laufen (Hobbysport) 8-9 => Sprungbelastungen, Fremdkontakte über Fremdeinwirkung 10 => Fußball in nationaler und internationaler Klasse (Wettkampf) LYSHOLM – GILLQUIST 1982 (Knie) Beurteilt: Gang, Stiegen steigen, Hocke, Atrophie, Symptome die beim Gehen, Laufen, Springen auftreten: Schmerz, Schwellung, Giving-way (Instabilität) Auswertung: max. 100 Punkte Bewertung: 95% subjektiv 5% objektiv Instabilität: 30 Punkte Schwellung: 10 Punkte Schmerz: 30 Punkte 2 cm Oberschenkeldifferenz: ~50% Unterschied zum gesunden Bein -> ca. 6 Wochen nach einer Kreuzbandoperation -> man sollte nicht mehr als 10% Differenz haben! Bei 50% (ganz normal nach OP) dauert es bis zu einem Jahr bis es wieder zur Normalisation kommt (wenn nicht sportlich). Bei Spitzensportler: 3 Monate Bewertung: IKDC 1992 International Knee Documentation Committee (Von Benedetto -> Innsbruck) 75% objektiv 25% subjektiv Test beurteilt: Subjektiv (durch diverse Fragen) Symptome - 24 - ROM Stabilität Krepitation (Krachen im Knie) Röntgen Funktionelle Tests o Arzt fragt, ob der Patient das selbe Aktivitätslevel wie vor der Operation erreicht hat; fragt nach den Symptomen (Schmerz, Schwellung, Giving way) -> Subjektiv o Objektiv -> bestimmt den ROM, testet alle Bänder im Knie (Extensionsdefizit schlimmer – kann nicht richtig gehen). Krepitation im Femur und im Kniegelenk o Dann beurteilt er das Röntgenbild: auf Knochen bezogen ob Arthrose vorliegt. Röntgen interessant vor der Operation und nach 1-5 Jahren! -> sehr interessant! o Funktionstests: One leg hop test (gibt über Koordination Auskunft) o Beurteilung TEST NACH ROWE (SCHULTER) Schulterluxation Drei Komponenten: 1. Funktion (Schmerz) 30 Punkte 2. Beweglichkeit 20 Punkte 3. Stabilität 50 Punkte Stabilität: ob man die Schulter durch eine bestimmte Bewegung aus der Pfanne luxieren kann => Apprehension Test Beurteilung: 90-100 ausgezeichnet 75-89 Gut 51-74 noch okay < 51 schlecht objektiv: 70% subjektiv: 30% TEST NACH CONSTANT UND MURLEY (SCHULTER) allgemeiner Schulterfunktionstest Bei diesem Test bekommt der Patient entweder z.B.: 2 Punkte oder nicht. Bei den anderen Test ist es so, dass die Punkte abgestuft wurden. Beurteilung: objektiv: 65% Subjektiv: 35% Test beurteilt: Schmerzen 15 Punkte ADL (full work, Sport, schlafen ohne Probleme) 20 Punkte Beweglichkeit (wie weit kommt er mit dem Arm hoch? Über Kopf, Nacken, Schulter, Brust, Hüfte), Kraft, ROM - 25 - Stufen der Rehabilitation Die Rehabilitation ist abhängig von der Art der Verletzung, der Operation, der verletzten Struktur, usw. Die Dauer der einzelnen Phasen ist abhängig, von dem was der Arzt vorschreibt und von folgenden Kriterien. Allgemeine Richtlinien der Rehabilitation I Phase: frühfunktionelle Nachbehandlung Patient hat noch einen Gips, muss aber trotzdem etwas tun! Ziele: - Heilen von verletzten/operierten Strukturen - keine Schmerzen - keine Schwellung/kein Erguss - Vermeiden von Knorpelschädigung - Vermeiden von Kontrakturen - Minimieren der Atrophie Ende der Phase: => wenn der Patient belasten darf! - kein Erguss - keine Schwellung - keine Schmerzen - Belastung Maßnahmen: - statisch trainieren - Over flow/crossing over - Intensionsübungen (Schwellstrom – erzwingt Muskelkontraktion); durch Gipsfenster Elektroden setzen -> Atrophie minimieren II Phase: funktionelle Nachbehandlung Patient darf belasten, ist aber trotzdem noch ruhig gestellt (kein Gips mehr) Ziele: - normaler ROM - normaler Bewegungsablauf - Training nicht verletzter Strukturen - Schulung allgemeiner konditioneller Fähigkeiten - Schulung der Propriozeption - Muskelaufbautraining Training von nicht verletzten Strukturen und die Schulung der Propriozeption sowie die Ausdauer kann auch schon in Phase I gemacht werden – kommt auf den Patienten an. - 26 - Ende der Phase: - normales Gangbild - normaler ROM (wenn nach 6 Wochen keine Besserung geschieht, kann dies an eventuellen Verklebungen liegen – erneute OP wenn Endgefühl hart ist. Endgefühl weich: weiter versuchen solange eine Besserung zu sehen ist. III Phase: Stabilisierungsphase Ziele: - Verbesserung der Kraft - Verbesserung der Ausdauer - Schulung der Koordination Ende: - einbeinige Halbkniebeuge in der Beinachse (Knie darf nicht nach innen oder außen abweichen; Knie sollte zwischen der 1. und der 2. Zehe sein) - langsames Laufen (6-8 km/h) wenn die Kniebeuge nicht in der Beinachse ausgeführt werden kann soll man auch nicht laufen! Allgemein: wenn in einer Phase Schmerz und/oder Schwellung auftritt muss man eine Phase zurückgehen IV Phase: rehabilitatives Training 3-„C“ der Rehabilitation Carrige – Symmetrische/Asymmetrische Übungen Übung: überhüftbreite Stellung: Gewicht links und rechts verschieben Confidence – Vertrauen in komplexe Bewegungen Control – Bewegung unwillkürlich ausführen Ende: - kontrollierter Einsatz der Muskulatur - springen - laufen mit Richtungswechsel - umsetzen antrainierter Eigenschaften im Alltag, Beruf und Sport => Vorraussetzung: Kraft, Koordination und Kondition Rehabilitationen gehen in der Regel bis zur 2. bzw. 3. Phase. Länger zahlt Krankenkasse nicht! Präoperative Maßnahmen bei Hüftendoprothetik Die Hüfte ist das Gelenk, das am öftesten mit einer Prothese versorgt wird. Probleme der Arthrose (=Knorpelschaden + Knochenschädigung): Schmerzen Entzündung ROM (Bewegung durch Bänder begrenzt: Veränderungen im Knochen, Verkürzte Muskulatur, Bänder schrumpfen – Kapselschrumpfung) Betroffene Muskeln: -> Psoas -> Adductoren sind verkürzt -> Gluteus maximus und medius sind abgeschwächt - 27 - Probleme bei der Coxarthrose -> leichte Innenrotation -> Flexion in Hüfte -> keine Abduktion möglich Ziele: - Atrophie - Kontraktur - Beweglichkeit - Belastung Therapie: - Schwellstrom - Unterwasser Heilgymnastik - UW – Druckmassage - Stock auf gesunder Seite - Dehnen/Kräftigen - Gehen mit Krücken lernen (4 Gang) Kräfte die auf das Hüftgelenk wirken Stehen Stehen auf einem Bein Gehen Stiegen steigen Laufen 0,3 x Körpergewicht 2,4-2,6 x KG 1,3-5,8 x KG 3 x KG 4,5 x KG Arten des Hinkens Schmerzhinken: Schmerz auf einem Bein -> Belastung auf schmerzendem Bein ist kürzer Insuffizienzhinken: Muskelschwäche (Gluteus medius), Becken sinkt ab Verkürzungshinken: Kontraktur (Psoas, Adduktore verkürzt), verminderte Beweglichkeit, Becken muss nach vorne gekippt werden Beine können unterschiedlich lang sein – gemessen von spina iliaca anterior superior zum Innen- oder Außenknöchel echte Verkürzung: OS, US unterschiedlich lang scheinbare Verkürzung: durch Blockaden in Gelenken die Becken oder WS zugeordnet sind. Adduktionsverkürzung Test: Rückenlage, Beine aufgestellt, vorne sichtbar wenn Unterschenkel kürzer ist, seitlich wenn Oberschenkel kürzer ist Rehabilitation nach Hüftendoprothetik I Phase: 3-4 Wochen CAVE (=Vermeiden): ~Adduktion + Außenrotation (gefährliche Bewegung), kann sein dass die Hüfte herausspringt. ~Keine Übung mit langem Lastarm Tipps: Beim Schlafen: Polster zwischen die Knie Im Sitzen (Beine ausgestreckt), Kniescheibe muss auf Decke schauen, nicht verdrehen - 28 - Ende: Treppensteigen mit Krücken Gehen mit Krücken im 3 oder 4 Punkt-Gang (immer Bein mit Krücke entlasten) Ziel: Schmerzen (Elektrotherapie) Schwellung (Lymphdrenage, Elektrotherapie) Kontraktur (Psoas, dehnen: Bauchlage) Heilung von operativen Strukturen Muskelaktivierung (in den ersten sechs Wochen nicht adduzieren! Nur wenn Schwerkraft abgenommen wird – z.B.: im liegen) Lagerung Passive Maßnahmen Dehnen (Psoas, Rectus femoris) Isometrische/Dynamische Übungen Crossing over Gangschulung mit Krücken (4 Punkt Gang) II Phase: 3-7 Wochen CAVE: ~kein Überkreuzen der Beine ~keine Adduktion ~keine Aussenrotation Ziel: => Bridging Ende: normales Gangbild mit einer Krücke kein absinken des Beckens Übungen: auf Gangbild achten (auch Unterwasser üben) Bridging Übungen in Bauchlage (mit gestrecktem und gebeugtem Knie) Adduktionsübungen (erst ab 6. Woche -> mit Gewicht) PR (im Sitzen instabile Geräte) Ziele: Atrophie Ausdauer (Aquajoggen, Fahrradergometrie) Sensomotorik Gangbild (Knöchener Einbau) III Phase: 8-16 Wochen Ziele: Gangbild ohne Krücken - 29 - Kraft Koordination Ausdauer Ende: Normales Gangbild ohne Krücken Einbeinstand Übungen: Peziball Laufband ohne anhalten Krafttraining mit Geräten Fahrradergometrie Labile Geräte Übungsparcours Maßnahmen nach Hüftoperation: CAVE: ~keine Adduktion und Außenrotation für sechs Wochen ~keine niederen Sitze ~Beine nicht überkreuzen ~Im Sitzen nicht nach vorne beugen ~nicht hockerln Geeignete Sportarten: Walken, Laufen, Schwimmen, Radergometrie, Radfahren, Krafttraining (1/2 kg) Bedingt geeignete Sportarten: Tischtennis, Golf, Tennis, Skifahren, Kegeln, Skilanglaufen Weniger geeignete Sportarten: Rudern, Eislaufen Verbotene Sportarten: Kontaktsportarten Was der Patient vor der Operation konnte, sollte er auch danach können, keine neuen Sportarten erlernen Folgen der Immobilisation Membrana synovialis: Membrana fibrosa: Verminderung der Kapseldurchblutung Verminderte Bildung von Synovialflüssigkeit Verminderter Knorpel Verkürzung der Bindegewebsfasern Kapselschrumpfung KNORPEL Ernährung des Knorpels durch Diffusion aus der Synovialflüssigkeit durch Gelenkbewegung = „Einwalken“ Verminderte Belastung: Ablagerung von Stoffwechselprodukten an Knorpeloberfläche Freisetzung von lyosomalen Enzymen Knorpelautolyse (=Auflösung) Kurzzeitwirkung: Stoßdämpferfunktion - 30 - SEHNEN Ernährung von ihrer Ansatzstelle am Knochen und durch Diffusion aus dem Sehnengleitgewebe Immobilisationsschäden: Ungenügende funktionelle Ausrichtung der Kollagen- und Faserstrukturen - Abnahme der Zugfestigkeit Ungenügende Gefäßeinsprossung - Versorgung, Regeneration Adhärsionsbildung zwischen Sehnen und Sehnenscheiden Sekundäre Muskelverkürzung BÄNDER Immobilisationsschäden: Ungenügende funktionelle Ausrichtung der Kollagen- und Faserstrukturen - Abnahme der Zugfestigkeit Ungenügende Gefäßeinsrpossung - Versorgung, Regeneration Schwächung der ligamentären Insertion am Knochen Sekundäre Muskelverkürzung Auch nicht betroffene Bandstrukturen werden beeinträchtigt GELENKE Abnahme der Beweglichkeit Schrumpfung der Kapsel Verklebungen im Bereich der Sehnen und Bänder Sekundäre Muskelverkürung ATROPHIE Durch: Ruhigstellung Alter Veränderungen - 31 - Veränderungen zirkulatorischer Parameter nach 20 Tagen Bettruhe Maximale Werte VO2 (L/Min) SV (ml) HMV (L/Min) HF (Schläge/Min) A-VO2 Diff (Vol%) Vor Immobilisation 3,39 104 20 193 16,5 Nach Immobilisation 2,43 74 14,8 197 16,4 Prozent Unterschied -28 -28,8 -26 2,1 -0,6 Saltin (1968, 1997) Immobilisation – Remobilisation Immobilisation dauert nur Wochen Remobilisation dauert Monate! Und dann ist es nicht sicher, ob die 100% von vorhin erreicht werden Die Immobilisation ist bereits nach wenigen Stunden bemerkbar Funktioneller Kraftverlust bei der Immobilisation 1-6% pro Tag Muskelkraftverlust in der 1. Woche Bis zu 45% nach 5-6 Wochen Nomenklatur der Muskelfasern Muskelfasertypen: Myoglobin: rot weiß Enzymgehalt: Oxydative Enzyme Glykolytische Enzyme Myofibrilläre ATPase: langsam (ST) Schnell (FTa) Schnell (FTb) Kombinationen: Myofibrilläre ATPase + Enzymgehalt: Typ I Typ II a Typ II b langsam oxydativ (SO) schnell oxydativ-glykolytisch (FOG) Schnell glykolytisch (FG) - 32 - mATPase-Aktivität der schweren Myosinkette bzw. ihrer Isoformen 3 schnelle Fasertypen => II D oder II X Muskelfaser Ratte: Mensch: Typ I > Typ II A > Typ II D(X) > Typ II B Typ I > Typ II A > Typ II D (X) Hybride: Mischformen zwischen I und IIa, II a und II a und d) Fähigkeit umzuwandeln: adaptives Potential Morphologische Veränderungen o o o o Muskelmasse Muskelfaserquerschnitt Anzahl der Muskelfasern Kapillarisierung Muskelfaserquerschnitt: Typ I Fasern -> primär betroffen Typ II Fasern -> bei akuten Entzündungen beansprucht (Rheuma) I und II Fasern Typ I Fasern regenerieren viel schneller! o o o o o o Typ I Fasern: bei Alltagsmotorik ständig aktiv Proteinbiosynthese Faserquerschnitt Typ I Fasern: höherer Protein Turn over Typ I Fasern atrophieren und regenerieren schneller als Typ II Fasern Typ I Fasern: als erste bei der Arbeit mit niedriger Intensität rekrutiert Atrophie der Typ II Fasern … Anzahl der Fasern bleibt -> nur der Querschnitt nimmt ab. (In der Literatur oft umstritten) Metabolische Veränderungen Aerobe Enzyme: Aktivität der aeroben Enzyme nimmt ab. Anaerobe Enzyme: Unverändert -> nicht betroffen -> bleiben gleich Kapillarisierung o Vom 25. – 65. Lebensjahr: Abnahme der Kapillarendichte um 25% o Abnahme der Kapillarversorgung (Kapillarzahl/Fasern) bis zu 46% im Muskulus soleus. - 33 - FAKTOREN DER KÖRPERLICHEN LEISTUNGSFÄHIGKEIT Konditionelle Fähigkeiten Koordinative Fähigkeiten Ausdauer Kraft Schnelligkeit Orientierungsfähigkeit Differenzierungsfähigkeit Reaktionsfähigkeit Rhythmisierungsfähigkeit Gleichgewichtsfähigkeit (Technische) Fertigkeiten - spezielle konditionelle Fähigkeiten - (Technik) spezifische Fähigkeiten ADAPTION Morphologische und/oder funktionelle Modifikation des Organismus auf äußere Belastung und innerer Beanspruchung gesetzmäßig vorhersehbar Genetische Adaption Extragenetische Adaption 1. Metabolische Adaption (akute Umstellung auf einen Reiz (Hf, O2-Aufnahme) 2. Epigenetische Adaption = Anpassung an Training Adäquate wiederholte Reize strukturelle Veränderungen - 34 - funktionelle Veränderungen Adaptionspotential wenn ein Bereich ins Maximum gebracht wird, dann kann kein anderer Bereich mehr ins Maximum kommen. Dose - Response - Curve je geringer das Ausgangsniveau ist, desto höher ist der Benefit beim Training! Gütekriterien 1. Objektivität (mehrere Prüfer – gleiches Ergebnis) 2. Validität (wenn ich die Ausdauer messen will, dann brauche ich auch einen Test der die Ausdauer misst) 3. Reliabilität (Reproduzierbarkeit des Tests; Monate später das selbe Ergebnis) Weitere Aspekte die berücksichtigt werden müssen: o Normiertheit: Zeitliche Zuordnung des Prüfverfahrens o Ökonomie o Belastbarkeitsdiagnostik -> Sportärztliche Untersuchung o Trainingsbegleitende Maßnahmen -> Beurteilung der Gesamttrainingsbelastung o Leistungsdiagnostik -> Analyse der qualitativen Ausprägung der motorischen Fähigkeiten Teilkomponenten: Rehabilitation Training Wettkampf Äußere Belastung - Innere Beanspruchung LEISTUNGSDIAGNOSTIK Ärztliche Untersuchung Anamnese Eingangsdiagnose Zielsetzung Trainingsplanung Trainingsdurchführung Trainingskontrolle Korrektur Abschlussdiagnose - 35 - Trainingsplanung Zielsetzung Anamnese: fragen nach Alter, Geschlecht, Beruf, Sporttätigkeit (früher, heute; welchen Sport) Funktionelle Diagnostik an der unteren Extremität Testauswahl o Funktionelle Tests: Sprungtest, Lauftest, etc. o Untersuchungsverfahren mit Hilfe von Geräten: Laufband, Rad, Leg press, Dynanometer, KT, EMG, etc. => dabei wird der Fortschritt des Patienten gemessen Leistungsprüfverfahren a) Unspezifische Tests: sekundär betroffene Strukturen der Organsysteme b) Spezifische Tests: primär betroffene Strukturen der Organsysteme a) unspezifische Leistungsprüfverfahren Radergometrie: Voraussetzungen: ROM 0-0-100 Vollbelastung Keine Schmerzen Keine Schwellung Kein Erguss Zielstellung: Objektivierung der motorischen Fähigkeiten, Ausdauer, Kraft(ausdauer) Zeitpunkt: ab 6. Woche postoperativ (z.B.: beim Kreuzband) Normwert: ♂ 20-30 Jahre: 3 Watt/kg Körpergewicht Laufbandergometrie: Voraussetzungen: ROM 0-0-100 Vollbelastung Keine Schmerzen Keine Schwellung Kein Erguss Zielstellung: Objektivierung der motorischen Fähigkeiten, Audauer Zeitpunkt: ab 8. Woche postoperativ (z.B.: Kreuzband) Normwert: ♂ 20-30 Jahre: 14-15 km/h Funktionelle Tests a) Einbeinige funktionelle Tests: Single hop, Triple hop, Time hop, Stairs-hopple Test, Vertical jump Vorteil: man kann beide Beine vergleichen Single hop: - 36 - Triple hop: Time hop: Absprung und Landung am selben Bein. Beurteilung der Weite (cm) bzw. der Zeit (sek.) sowohl für das nicht operierte als auch das operierte Bein. Verlaufskontrolle: Symmetrieindex: Voraussetzung: operiertes Bein/nicht operiertes Bein x 100 Kleiner 85% = pathologisch ROM 0-0-100 Vollbelastung Keine Schmerzen Keine Schwellung Kein Erguss b) Beidbeinige funktionelle Tests: Figure of Eight Test, Schuttle run, Stairs running, vertical jump Nachteil: man braucht Referenzwerte Beurteilung: Höhe, Zeit 1. Verlaufskontrolle 2. Bezug der Höhe bzw. Zeit auf Normkollektive Vorraussetzung: ROM 0-0-100 Vollbelastung Keine Schmerzen Keine Schwellung Kein Erguss ISOKINETIK = Kraftmessverfahren (Am Beispiel der Beinstrecker) o Bewegungsform, bei der eine definierte Geschwindigkeit über einen vorwählbaren Bewegungsumfang apparativ konstant gehalten wird. o Wirken Kräfte auf das Dynanometer, so ändert sich der elektrische Widerstand des Dehnmessstreifens proportional der mechanischen Verformung, die durch die Kraft erzeugt wird. Unterschied zu normalen Kraftgeräten: Bei Kraftgeräten gibt man das Gewicht an, Belastung (z.B. 50 kg) wirkt nur am schwächsten Punkt. Das Gewicht ist fix, aber die Geschwindigkeit ist variabel. Bei der Isokinetik ist die Geschwindigkeit konstant. Wird gemessen in Grad/Sekunde - 37 - 0°/sek -> isometrisch 10°/sek -> langsam 360°/sek -> schnell Man unterscheidet aktive und passive Geräte. Die Grundidee dabei ist, dass die Geschwindigkeit vorgegeben ist. Der Proband versucht den Hebel zu beschleunigen. Das Gewicht wirkt in allen Gelenken. Isokinetische Testparameter o PEAK TORQUE (PT) Der höchste Punkt der Kurve ist der Peak Torque (PT). Je schneller die Geschwindigkeit, desto weiter wandert der PT in die Streckung (zwischen 70° und 50°). Bei der Isometrie findet man den höchsten Kraftwert; je schneller die Geschwindigkeit desto geringer die Kraft. Für den Strecker ist der PT: 50°-70° Für den Beuger ist der PT: 20°-30° (die Kraft ist geringer, je mehr man in die Beugung kommt). Mit steigender Geschwindigkeit wird der Wert der PT niedriger. Der PT nimmt für die Extensoren stärker ab als für die Flexoren (bei steigender Geschwindigkeit). => von 0,7 geht er Richtung 1 o ASD => zusätzlicher Drehmoment Je hoher sie dem PT liegen, desto mehr sind sie reproduzierbar. Die Form der Kurve sollte glatt sein und nicht einbrechen. Wenn das der Fall ist, hat der Patient entweder Schmerzen oder er macht es absichtlich. Deshalb öfter messen, man kann nie absichtlich bei z.B. 75° abbrechen. glatt eingebrochen Die Messung wird herangezogen um eine Seitendifferenz zu messen (gesundes/operiertes Bein). Normal sollte keine Differenz sein, aber bis 10% ist es normal. o Total Work (TW) Einheit: Joule. Es wird die Fläche unter der Kurve berechnet. Korreliert gut zu PT. Es kann vorkommen, dass beide Beine einen gleichen PT haben, aber eine andere TW => Grund: Einbrüche oder andere Beugung/Streckung o Hamsting/Quadriceps Ratio (H/Q Ratio) Einheit: Prozent. =Wie hoch sind die Kraftwerte der Beuger und Strecker. Normwerte sind abhängig vom Alter, Geschlecht und Trainingszustand Männlich, 30 Jahre: 3Nm/kg Körpergewicht Höchsten PT haben 25-30 jährige bis 50 geht er normal bergab Bis 60 fällt er rapide Die Strecker sind stärker als die Beuger! Normales Verhältnis bis ca. 10°-60° = 0,7 0,55 = Beuger zu schwach: hohes Verletzungsrisiko! Muskelfasereinriss o Fatique Index (FI) =Ermüdungsindex der Muskulatur. Patient macht 30 Wiederholungen . Man schaut einzelne Whg. an. - 38 - Varianten von Protokollen: man vergleicht die ersten und die letzen Fünf man misst die Arbeit der ersten (bzw. ersten drei) Whg. und schaut, wann 50% der Kraft auftreten Man nimmt den Ausgangswert und schaut, wie viel % der Kraft in der Mitte oder am Ende noch vorhanden ist. Isokinetische Testparameter 1. 2. 3. 4. Kraft bestimmen Seitendifferenzen aufdecken Beuger/Strecker messen => Ungleichgewicht bestimmen Trainingsüberwachung: vor und nach der Trainingsphase messen Offene Kette (open kinetic chain): Die Bewegung darf nur aus dem Knie kommen. Es wird nur ein Gelenk gemessen, die Person ist am ganzen Körper fixiert außer am Sprunggelenk. Keine Kontraktion aus dem übrigen Körper. Geschlossene Kette (closed kinetic chain): Das distale Gelenk ist gesperrt. Mehrere Gelenke sind bei der Bewegung beteiligt. Es ensteht Kokontraktion (= Zwei Muskeln werden gleichzeitig beansprucht) Vorteil der Isokinetik: Kann genau zuordnen von welchem Muskel die Kraft kommt. Sportler haben eine Seitendifferenz von bis 8% (nie über 10%). Alles was über 20 % ist, ist laut Sapego und Kannus pathologisch. Nach Noyes gibt es folgende Einteilung: Bis 10 % -> normal Bis 20 % minimale Störung Bis 30 % mäßige Störung Über 30 % Katastrophe Seitendifferenz (operiertes Bein : nicht operiertem Bein) x 100 – 100 = % Symmetrieindex (operiertes Bein : nicht operiertem Bein) x 100 Beispiel: Untersuchungsverfahren mit Hilfe von Geräten; am Beispiel Beinstrecker Offene Kette: Bewegung in einem Gelenk, distales Segment frei z.B. Beinstrecker Ab 14. Woche postoperativ Vorraussetzungen: Vollbelastung, keine Schmerzen, Schwellung, Erguss Zielstellung: Objektivierung der motorischen Grundeigenschaften Kraft: betroffene und nicht betroffene Struktur Symmetrieachse: 90% Geschlossene Kette: Bewegung der benachbarten Gelenke, distales Segment gesperrt z.B. Legpress Vorteil: nicht so große Belastung auf dem Knie Kokontraktion: Quadrizeps, Ischicrurale Muskulatur) - 39 - Ab 8. Woche postoperativ Vorraussetzungen: Vollbelastung, keine Schmerzen, Schwellung, Erguss Zielstellung: Objektivierung der motorischen Grundeigenschaften Kraft(ausdauer): betroffene und nicht betroffene Struktur Symmetrieachse: 85% -> dh. 15 % Seitendifferenz Vertical Jump: Aussage über Koordination und Kraft Nachteil OKC – Test: Unphysiologische Bewegung wird getestet = keine Aussage über Funktionelle Bewegung (z.B. gehen) Keine Kokontraktion Kein Rollgleiten im Kniegelenk Festigkeit des Kreuzbandes wird geschädigt CKC Kokontraktion z.B.: Kniebeuge (aufstehen) o Streckung im Knie (M. quadriceps) o Streckung in der Hüfte (M. ischicrurales, M. gluteus maximus) Aus einer Graphik: Leg press und Leg extension Bei ca. 50 -60% ist der Umkehrpunkt Rehabilitation verschiedener Krankheitsbilder Phasen der Rehabilitation 1. Frühfunktionelle Phase 2. Funktionelle Nachbehandlung 3. Stabilisierung 4. rehabilitatives Training Präoperative Maßnahmen Ziele: Schwellung/Erguss ROM Sensomotorik Muskelatrophie Normaler Gang = wesentlich, dass das Gelenk nicht eingeschränkt ist. ROM wäre eingeschränkt = Verklebungen; Gelenk wird kontrakt. ARTHROFIBROSE = Verklebungen im Kniegelenk. = ROM bedingt; keine volle Extension und Flexion o OP darf nicht in warmer Phase erfolgen! (keine Schwellung, Erguss) o Keine volle Extension nach 1. Woche p.o. o Keine Hyperextension nach 2. Woche p.o. (=seitengleich) o Keine Flexion bis 110° in der 6. Woche p.o. Shelbourne et al 1991 Wesentlich für volle Streckung: Patella-Femur-Gelenk mobilisieren. - 40 - VKB-PLASTIK Komplikationen: VKB = vorderes Kreuzband 65% Kraftverlust 24% Streckdefizit (>5°) 19% Patellafemorale Schmerzen Studie nach Sachs et al 1998 Rehabilitation: Präoperativ: Sensomotoriktraining UW-Therapie für das Gangbild ROM Übungen für den ROM: o Bein im sitzen ausgestreckt – Polster unter der Ferse – zur Streckung auf OS drücken. o Bein auf Pezziball – vor und zurück rollen o Zehen anziehen und Kniegelenk zu Bodendrücken 1. Phase: 1. - 10. Tag p.o. Ziele: Wundheilung Muskelatrophie Extension Sensomotorik Schwellung/Erguss o Kryotherapie nach dem Üben o Passive Maßnahmen bei Bedarf Ende: kein Erguss oder Schwellung Keine Schmerzen Zunehmende Belastung 2. Phase: 11. Tag - 6. Woche p.o. Ende: normales Gangbild Normaler ROM (seitengleich) Streckung 2. Woche, Beugung 6.-7. Woche Gangbild Ausdauer Training nicht verletzter Strukturen Ziele: Muskelaufbau ROM Koordination Übungen: o Therapiekreisel (Anfang beidbeinig, Ziel einbeinig) o 1 Bein-Stand (1/3 Kniebeugen -> Beinachse bachten!) o Auf Pezziball sitzen, mit verletztem Bein Alphabet schreiben o Mit Theraband Beinpresse simulieren - 41 - 3. Phase: 7. - 10. Woche p.o. Ziele: Ausdauer Kraft Koordination Ende: normales Laufen Einbeinige Kniebeuge (90°) Übungen: Beinpresse, Fahrrad, alles für Gluteus, Abduktoren und Adduktoren, Kniebeuge an die Wand gelehnt oder am Oberschenkel abstützen (Kniebeuge mit geradem Rücken!), Laufband Trainingsmittel: o Verschiedene Unterlagen o Labile Geräte: Schaukelbrett, Therapiekreisel, Trampolin, etc. o Pezziball o Stepper o Geräteparcours o Partnerübungen o Kombinationen: Schaukelbrett und Theraband (mit OK Übung machen und unten stabilsieren) Grundlagen für die Übungen: - Exakte Bewegungsausführung - Komplexe Bewegung (auch unwillkürlich) - Bewegung in endgradigen Positionen 4. Phase: ab der 11. Woche p.o. Ziel: kontrollierter Einsatz der Muskulatur Ende: Laufen mit Richtungs-/Tempowechsel Springen Stabilität mit Störfaktoren Umsetzen der antrainierten Eigenschaften in den Alltag, Beruf und Sport Übungen: Übungsparcours erstellen. Über etwas drüber laufen, Side-steps, … REHABILITATION NACH MENISKUSNAHT 1. Phase: Rehabilitationsprogramm o o o o o o Aktive Extension –Flexion (60°) ! Isometrie Passive Maßnahmen Dynamische Kräftigungsübungen Sensomotorikschulung Ab der 3. Woche Belastung ! - 42 - 2. und 3. Phase: Rehabilitationsprogramm 1/3 Kniebeugen Legpress Beincurler Radergometertraining Laufband Therapiekreisel Gymnastikball Trampolin => Wichtig: ROM und das Gangbild!!! REHABILITATION: MEDIALES SEITENBAND Laterales Seitenband wird fast immer genäht, mediales meistens nicht. GRAD II ≤ 10 mm Orthese für 4-6 Wochen 1.-2. Woche Orthese: 0-30-60 (0-Streckung-Beugung) 3.-4. Woche Orthese: 0-20-70 Ab der 5. Woche Orthese: 0-0-90 1.-3. Woche: Üben nur in der Orthese 1.Phase: andere Seite trainieren: Fitnesscenter Schwellstrom Propriorezeption im sitzen Bewegen! GRAD III > 10 mm n.o.p. 1.-3. Woche Orthese gesperrt 30° (45) 4.Woche Orthese 0-20-70 Ab der 5. Woche Orthese 0-0-90 1. und 2. Phase Ziele: Heilung des Bandes Schmerz Muskelatrophie Sensomotorik => Mobilisation mit ganzem Sohlenkontakt Wesentlich beim Knie: dass die Patella frei beweglich ist und eine Überstreckung im Knie! Bei einer Kreuzbandverletzung ist dies besonders wichtig. Die Hyperextension ist darum wichtig, dass sich das vordere Kreuzband Implantat anpasst („remodeling“). Sonst kann er zu Verklebungen kommen und man kann nicht mehr in die volle Streckung gehen. Ein genähter Meniskus muss länger nachbehandelt werden als eine Meniskusnaht. Bei einer Kreuzbandverletzung darf man relativ bald zyklische Bewegung ausführen (laufen, Rad fahren, schwimmen; Fitnesscenter). Sportarten wie Schifahren ab 6 Monaten (oder vorher Tests: Jump, Kraftmessung und Seitendifferenz kontrollieren). Kontaktsportarten sind am spätesten erlaubt: ca. 1 Jahr. - 43 - PFSS: PATELLO-FEMORALES STRESSSYNDROM = Dysfunktion des Patellafemoralen Gelenkes (das Gelenk liegt zwischen der Patella und dem Femur und ist wichtig zu mobilisieren). Missverhältnis zwischen Führung der Patella und Gleitbewegung des Femur. Oft bei unsportlichen, leicht übergewichtigen, schnell wachsenden Mädchen im Alter von 14 Jahren. Symptomatik: vorderer Knieschmerz. Es wird zuerst ein Röntgenbild gemacht, da der Schmerz vielleicht anatomisch bedingt ist. 1. strukturell = anatomisch 2. funktionell = muskuläre Dysbalance Probleme: Missverhältnis von M. vastus medialis und M. vastus lateralis M. Gastrocnemius verkürzt (vermehrte Pronation); Beinachse nicht in Ordnung Missverhältnis der Ischiocruralen Muskulatur und des M. rectus femoris => vermehrter Anpressdruck der Patella Straffe laterale Strukturen (M. tensor fascie latae) Therapie: M. vastus medialis/M. vastus lateralis Ansteuerung/Timing Mit Elektrostimulation. An beiden werden Elektroden angelegt. Man kann so Programmieren das der mediale kurz vor dem lateralen kommt. Bei Patienten kommt der laterale zu spät. Sollten aber gleich kommen. Dehnen M. Tractus iliotibialis M. rectus femoris M. ischicrurale M. gastrocnemius M. Tensor fasciae latae: Patient liegt in Seitenlage knapp am Rand auf einer Liege. Das zu dehnende Bein (oben) wird gestreckt nach unten gezogen. Die Hüfte muss dabei auch frei sein. Soleus: Aufpassen auf: Beinachse, Ferse am Boden, Fußspitze noch vorne, Schuhe ausziehen! - 44 - Wadenmuskel: Oberschenkel Vorderseite: SPRUNGGELENK Funktionelle Instabilität Für das Propriorezeptoren Defizit muss das Band nicht gerissen sein -> Überdehnung. Führt zu Muskulären Dysbalancen: anfällig für Reverletzung. Wenn man oft umkippt, erhöht sich die Gefahr, dass das Band reißt. Problem beim Zusammenspiel von afferenter und efferenter Antwort. Propriorezeptoren liefern affernte Infos ins ZNS. Efferente gehen vom ZNS ins Rückenmark zum Muskel. Durch Koordinationstraining erhält man Verbesserung in folgenden Bereichen: Propriorezeptoren werden schneller Umschalten (afferent zu efferent) wird optimiert Schnellere Übertragung vom ZNS zum Muskel Reaktionszeit wird schneller. Therapiegeräte: auf Sitzkissen gehen, Wackelbrett, Therapiekreisel, auf Wackelbrett Ball balancieren. Es ist wichtig schon in der Schule mit dem Training zu beginnen. Alternative Möglichkeiten: An den Tauen festhalten und auf einem Medizinball von einer Seite zur anderen marschieren Über eine Langbank (schräg gestellt) in einen offenen Kasten der mit verschiedenen Bällen gefüllt ist. Darüber balancieren. Bei einer Instabilität im Sprunggelenk: Peronaeus aufbauen (Pronation gegen Widerstand) - 45 - REHABILITATION NACH RUPTUR DER ACHILLESSEHNE I Phase: 1.-6. Woche p.o. Ruhigstellung durch Gips oder Orthese Ziele: Heilung der Struktur Schmerzfrei Keine Schwellung Atrophie verhindern Kopntrakturprophylaxe => alles vermeiden was durch Immobilisation passieren könnte und verletze Strukturen heilen! Ende: Gipsabnahme/Belastung möglich Übungen: Crossing over Over flow (Zehenbewegen) Propriorezeptorenschulung am gesunden Bein Radfahren (einbeinig oder wenn man belasten darf dann mit Gips) Fitnesscenter II Phase: 7.-9. Woche p.o. Keinen Zehenstand! Ziele: normales Gangbild -> Bewegungsauführung ROM Atrophie Belastbarkeit Sensomotorik Ausdauer Kraft Ende: normales Gangbild und normaler ROM Übungen: Gangschulung (am Laufband und im Wasser) Ergometrie Krafttraining der Waden (Theraband; aufpassen wegen Zehenstand) Dehnen Koordinationstraining im sitzen oder beidbeinig Unter Umständen kann noch eine Schwellung vorhanden sein. Vor allem auf die Achillessehne achten! -> passiv behandeln mit zum Beispiel Lymphdrenage. III Phase: 10.-12. Woche p.o. Keinen einbeinigen Zehenstand! Ziele: Kraft Koordination Ausdauer Ende: langsames laufen beidbeiniger Zehenstand alles im Einbeinstand außer Zehenstand! Übungen: Therapiekreisel -> labile Geräte Aufpassen wegen dem Radfahren (Spitzfuß! Nicht mit Clips trainieren) Am Laufband langsam laufen Beidbeiniges Krafttraining Dehnen Schwimmen - 46 - IV Phase: nach 12. Woche Patient darf alles; Band sollte halten Patient darf alles! Übungsparcours, Einbeinstand, Einbeinsprünge, dann sportartspezifisch werden. Kontrolle ob Technik- oder Materielmangel vorliegt. Hauptsächlich passiert ein Achillessehnenriss beim Squasch. Ad II und III Bei der Nachbehandlung aufpassen, dass das Band nicht reißt. Aufpassen beim Stiegensteigen: immer mit ganzem Fuß aufsteigen. Bei allen Bewegungen aufpassen, wo ein Zehenstand passieren kann. REHABILITATION NACH BANDRUPTUR IM SPRUNGGELENK Die Behandlung bei einer Bandruptur kommt auf die Verletzung und auf den Arzt an. 1-Band-Verletzung: konservativ, Gips 3-Band-Verletzung: Operation Egal ob Operation oder nicht: 6 Wochen Ruhigstellung. Achtung: keine Supination/Pronation I Phase: nach 1.-2. Woche Gips/Orthese Orthese kommt nur zum passiven Üben runter. Ziele: Heilung der verletzten Struktur Schmerz Schwellung Atrophie Propriorezeptoren (wird eher nicht möglich sein) Ende: Belastung Schwellung Schmerz Therapie: Over flow, Crossing over, Isometrie, nicht betroffene Strukturen trainieren (Ausdauer, Kraft) Beim Gehen Acht geben auf Bodenkontakt (Schleifkontakt wenn er nicht belasten darf). Übungen: Unter Anleitung ohne Schiene Plantar-/Dorsalflexion -> passiv; um Immobilisation zu verhindern. Dies kommt aber auf den Operateur an ob es erlaubt ist oder nicht. Wenn er leicht belasten darf: Rad, Leg press, Obere Extremität trainieren, … II Phase: nach 3.-6. Woche CAVE: keine Pronation/Supination Ab der 3. Woche darf man auch ohne Orthese üben. Die Orthese muss anfangs auch beim Schlafen getragen werden (Adidasorthese – spezieller Schuh mit Orthese) Ziele: Gangbild allerdings nur Plantar ROM und Dorsal! Sensomotorik Ausdauer Muskelatrophie Ende: keine Orthese mehr normalesGangbild - 47 - Normaler ROM Übungen: Gangbild: Laufband, Ergometer Sensomotorik: Barfuß gehen, im sitzen Tennisball vor und zurückrollen, Brettchen vor und zurückschieben Kraft: Beinpresse, OS-Rückseite, Abductoren, Adductoren III Phase: nach 7.-10. Woche Ende: normales Gangbild normales laufen Einbeinstand Normale Pronation/Supination (Hauptziel!) Ziele: Ausdauer Kraft Koordination Besonders Kräftigen: Peronaeus -> am Ball sitzen und mit Füßen Theraband auseinander ziehen und lateral Fußrand heben. IV Phase: ab 11. Woche Ziele: kontrollierter Einsatz der Muskulatur Ende: umsetzen antrainierter Eigenschaften im Alltag, Beruf und Sport Der Patient sollte zwischen der 12. und 14. Woche abgeschlossen sein. REHABILITATION DER SCHULTER Ziele der Heilgymnastik: Schulter 1. Zentrieren des Humeruskopfes Kräftigen der Rotatorenmanschette; Kräftigen des M. biceps caput longum, Levator, Schulterblattfixatoren 2. Beweglichkeit verbessern Flexion, Abduktion, Rotation 3. Scapulo-Gleno-Humeralen Rhythmus Scapulafixatoren-Rotatoren Bewegungen des Schulterblattes: nach vorne kippen (M. serratus) Zusammenziehen Heben, senken Muskelaufbau: Schulter Reihenfolge des muskulären Trainings: 1. Rotatorenmanschette glenohumerale protectors 2. Schulterblattfixatoren scapulohumerale pivotors 3. Humerusmuskulatur - 48 - Das schlechteste wäre mit dem M. deltoideus anzufangen, da er den Humeruskopf nach oben drückt. IMPINGMENT-SYNDROM = Einklemmen der Rotatorenmanschette Primär: Knöchern Sekundär: Hochstand des Humeruskopfes - Problem zwischen Deltoideus (hebt) und Supraspinatus (schiebt in Pfanne) - verkürzte Schulterblattfixatoren; levator und trapezius (unterer Anteil) Rotatorenmanschette Instabilität Kapselschrumpfung Muskuläre Dysbalancen Stellung der Scapula Kyphose BWS Ziele der konservativen Therapie Entzündungen Schmerz im Oberarm; Schmerzhafter Bogen: Schmerzen zwischen 80° und 120° - dann weiß man dass der Patient etwas an der Rotatorenmanschette hat. Verspannung im Nacken, Trapezius Dysbalancen Humeruskopf steht hoch Übungen um den Humeruskopf zu senken: - Innen- und Außenrotation in der Nullstellung (Ellbogen am Körper, nur Unterarm bewegt sich) - Langen Bizepskopf trainieren. Nullstellung, Unterarm beugt - Schulterblattfixatoren dehnen und kräftigen: Ruderergometer, Theraband nach hinten ziehen, Reverse butterfly Übungen immer in Beckenhöhe beginnen, erst mit der Zeit Richtung Schulter wandern. Ziele: Muskuläre Dybalancen Zentrieren des Humeruskopfes Scapula-Glemo-Humeraler Rhythmus Übungen: Terres minor und Infraspinatus: Ellbogen zusätzlich noch nach unten ziehen, am OK fixiert. - 49 - Trapezius, Rhomboideus: „Leere Kanne“: bis 70° -> supraspinatus Schulterblattfixatoren: II Phase: Ziele: Sensomotorik Kraft Flexibilität Technik - Funktionelle Übungen - Training an Geräten Übungen: Liegestütz auf: Gymnastikbällen oder Sitzkissen (pro Hand ein Gerät) Labyrinth (Kugel muss durch Verlagerung des Gewichtes durch das Labyrinth geführt werden) Exzentrische Übung: Patient liegt am Rücken, Hand neben Kopf, Therapeut lässt Hantel fallen, Patient muss diese auffangen und dabei stabilisieren. - 50 - SCHULTERINSTABILITÄT Zwei Arten: - unidirektional instabil: immer in eine Richtung; meistens unten und vorne, hinten eher selten - multidirektional instabil: Schulter springt in allen Richtungen heraus. Bei der Rehabilitation ein Problem, man muss dem Problem (z.B.: Muskuläre Dysbalancen) entgegenwirken. Ursachen: Muskuläre Dysbalancen Mikrotraumen: Sportarten die „Ausrenkung“ anbahnen Makrotraumen: Wurfbewegung mit Fremdeinwirkung Habituell: Gelenkskapsel, Hypermobilität Möglichkeiten entgegenzuwirken: -> Subscapularis kräftigen (=verstärkt die Kapsel von vorne) Konservative Therapie der Schulterblattinstabilität Muskuläre Dysbalancen Kraft Flexibilität Dehnungsübungen: hintere, untere Kapsel; Aussenrotation Dynamische Stabilisation: Innenrotation, M. biceps langer Kopf Beheben der Dissoziation: Rotatorenmanschette/Scapulastabilisatoren Allgemeine Richtlinien der Rehabilitation Untere Extremität 1. Belastung 2. ROM Gangbild 3. Laufen Einbeinige Kniebeuge Einbeinstand 4. Springen ADL Obere Extremität 1. Abnahme des Verbandes 2. ROM zentrieren des Humeruskopfes 3. Vierfüßerstand Gewichtsverlagerung auf den betroffenen Arm 4. Oberkopfarbeit ADL REHABILITATION SCHULTERLUXATION Meistens nach vorne oben I Phase: 1.-6. Woche(p.o.) Verband Ziele: Heilen der verletzen Struktur Schmerz Schwellung Kontraktur Muskelatrophie Ende: keine Schmerzen Keine Schwellung - 51 - Abnahme des Verbandes Phase I A: 1.-3. (p.o.) Verband Übung: Mit der Hand an einem Stressball kneten Therapie: - Entstauung - Schmerztherapie - Mobilisierung: Schulter passiv Abduktion + Flexion 45° (nie über 90°), aktiv: Handgelenk, Ellbogen - keine Rotation - Übungen für die HWS - Massage (Trapezius verkrampft) Phase I B: 4.-6. Woche - ROM aktiv assistiv, aktive Abduktion + Flexion 90° - Rotation in 0-Stellung: Innenrotation assistiv frei, Aussenrotation passiv bis 30° - Isometrie in 0-Stellung (Innenrotation/Aussenrotation) - Overflow – Crossing over - Sensomotorik - Ergometertraining CAVE: keine Aussenrotation über 30° II Phase: 7.-8. Woche p.o. Ziele: Muskelaufbau ROM Sensomotorik Ausdauer Atrophie Humeruskopf Ende: ROM: Abduktion/Flexion bis 90°, Innenrotation aktiv Zentrieren des Humeruskopfes Übungen: Schulterblattfixatoren Bizepstraining mit Hantel Rotatorenmanschette kräftigen -> Theraband (0-Stellung) Therapie: Automobilisierung Kräftigen (offene und geschlossene Kette) Haltungsschulung UW-Therapie Lageorientierungsübungen Ergometertraining CAVE: keine Außenrotation Überkopf Übungen: - an Wand mit den Händen hinaufklettern - Im Wasser üben - Rückenlage: Hand runterhängen lassen oder seitlich wegrutschen - An die Wand Liegestütz machen aber auf Gymnastikball aufstützen - Beginn Stützübung: am Tisch aufstützen (Arm vor und zurück schieben) - 52 - - Theraband: für Schulterblattfixatoren nach hinten ziehen - Gesunder Arm wird in einer Stellung fixiert, Patient hat die Augen geschlossen und muss mit dem kranken Arm die Stellung nachahmen III Phase: 9.-10. Woche CAVE: keine Aussenrotation in Abduktion Ende: Vierfüßerstand/Liegestütz Gewichtsverlagerung auf betroffenen Arm Ziele: Kraft (dynamische Stabilisation) Ausdauer Koordination ROM aktiv in allen Ebenen Dysbalancen Sensomotorik Ende der dritten Phase: Überkopfübungen => Biofeedback in der 2. und 3. Phase weil viele die Schulter hoch ziehen (Stereotyp) Übungen: Stützübungen Labile Geräte Glenohumeroscapulären Rhythmus beüben Ergometertraining/Laufband Schulterblatt beüben: - Theraband nach hinten ziehen - Im Verband (Schulter senken ->aktiv) HWS beüben: Mobilisierungsübungen +Dehnübungen Übungen mit Pezziball (zur Gewichtsentlastung): IV Phase: 11.-24. Woche Ziele: normaler ROM Umsetzen der antrainierten Eigenschaften im Alltag und im Sport Therapie: - Kräftigen Oberkopf auch in der offenen Kette (=nur Schulter beteiligt) - Oberkopftraining - Ballspielen - 53 - - Exzentrik Dehnen Funktionelle Übungen: sportartspezifisch/berufsbezogen Üben mit Störfaktor REHABILITATION NACH ROTATORENMANSCHETTE RUPTUR I Phase: 1.-6. Woche (p.o.) Abduktionspolster 30°-45° Bei kleinem Riss wird genäht, über 2cm eher keine OP mehr (sonst wird RM zu eng) Ziele: Heilen der verletzen Struktur Schmerz Schwellung Kontraktur Muskelatrophie Propriozeption Ende: Abnahme des Polsters Keine Schmerzen Keine Schwellung Phase I A: 1.-4. Woche - Endstauende Maßnahmen - Schmerztherapie - Massage - Mobilisierung passiv: Schulter 30° Abduktion in scapular Ebene + Flexion Aktiv: Handgelenke, Ellbogen - Übung für die HWS - Overflow – Crossing over Phase I B: 4. – 6. Woche - Endstauende Maßnahmen - Schmerztherapie - Mobilisierung passiv: Schulter Abduktion + Flexion + Außenrotation Aktiv: Handgelenk, Ellbogen - Overflow – Crossing over - Isometrie für den M. subscapularis Übung: II Phase: 7.-8. Woche p.o. Ziele: Muskelaufbau ROM Sensomotorik Ausdauer Atrophie Humeruskopf Kontrakturen Ende: ROM: Abduktion/Flexion bis 90°, Außenrotation (unterschied zu vorher: AR = frei) - 54 - Zentrieren des Humeruskopfes Therapie: Automobilisierung Kräftigen (offene und geschlossene Kette) Haltungsschulung UW-Therapie Lageorientierungsübungen Ergometertraining III Phase: 9.10. Woche p.o. Ende: Vierfüßerstand/Liegestütz Gewichtsverlagerung auf betroffenen Arm Ziele: Kraft (dynamische Stabilisation) Ausdauer Koordination ROM aktiv in allen Ebenen Dysbalancen Sensomotorik Therapie: Stützübungen Labile Geräte Glenohumeroscapular Rhythmus Ergometer/Laufband Übung: Bauchlage, Hantel mit beiden Armen hinter Kopf halten, Schulter dabei unten lassen IV Phase: 11.-20. Woche Ziele: normaler ROM Umsetzen der antrainierten Eigenschaften im Alltag und im Sport Therapie: - Kräftigen Oberkopf auch in der offenen Kette (=nur Schulter beteiligt) - Oberkopftraining - Ballspielen - Exzentrik - Dehnen - Funktionelle Übungen: sportartspezifisch/berufsbezogen - Üben mit Störfaktor - 55 -