Gabe von Analgetika, Cortison – worauf muss der behandelnde Arzt
Werbung

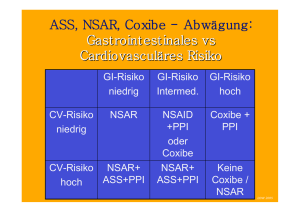
Gabe von Analgetika, Cortison – worauf muss der behandelnde Arzt achten? Ekkehard Genth, Aachen Rheumaklinik und Rheumaforschungsinstitut Aachen Analgetika / NSAR häufige Behandlungsfehler Fehlende Indikation 11 Fehlerhafte Dosierung 10 Therapie versäumt 7 Nebenwirkungen nicht berücksichtigt 4 Therapie obsolet 4 Riskoaufklärungsfehler 4 Ziele des Managements (Beispiel: rheumatische Krankheiten) Schmerzreduktion Klärung der Diagnose Einleitung / Etablierung einer leitliniengerechten Therapie zur Reduktion der Krankheitsaktivität (Ziel: Remission) Kontrolle und Anpassung der Therapie Therapie krankheitsbedingter Schäden Analgetika Nicht-Opioide – Nicht-saure Analgetika • Paracetamol • Pyrazolone (Metamizol, Phenazon) – Nichtsteroidale Antirheumatika, Coxibe – Andere (Flupirtin, Ketamin) Opioide, Opiate Koanalgetica (Antidepressiva, Antikonvulsiva) ASAS/EULAR Empfehlungen für das Management der ankylosierenden Spondylitis NSAR Schulung, Übungen, physikalische Therapie, Rehabilitation, Selbsthilfe Axiale Krankheit Periphere Krankheit Sulfasalazin Lokale Glukokortikoide TNF Inhiitoren A n a l g e t i k a C h i r u r g i e Braun J et al. Ann Rheum Dis 2011 effektiv ineffektiv Periphere Psoriasis-Arthritis + axialer Befall, + Psoriasis Klinisch wirksam Adäquate Behandlung mit NSAR + i.a. Glukokortikoide Axiale Psoriasis-Arthritis wie bei ankylosierender Spondylitis Früh DMARDs bei persistierender (> 3 Monate) oder destruierender Synovitis Adäquate Behandlung mit 2 Standard-DMARDs einzeln und / oder in Kombination (Sulfasalazin, MTX, Ciclosporin A, Leflunomid), evtl. systemische Glukokortikoide Aktive Gelenkerkrankung > 3 schmerzhafte und geschwollene Gelenke Daktylitis = 1 Gelenk 2 Untersuchungen im Abstand von 1 Monat Anti-TNF-Präparat Etanercept, Infliximab, Adalimumab Dokumentation der Wirkung: PsARC-Kriterien und PASI 75 nach 3 Monaten Evtl. anderes anti-TNF-Präparat mod. British Society for Rheumatology; Kyle et al., 2005 Optionen der Arthrose-Behandlung Behandlung Gewichtsreduktion/ Physiotherapie Gering analgetisch wirksam Problem Behandlung Problem Paracetamol Aufklärung, Verhaltensänderung Metamizol RR-Abfall Agranulozytose NSAR COX2Inhibitoren CVRisiko GI-Blutung CVRisiko i.a.Hyaluronsäure i.a.Corticosteroide Keine gesicherte Wirkung Krankheitsbeschleunigung Gelenkersatz Opiate Opioide Geringer Effekt bei rheumatischen Schmerzen ZNS-Beeinträchtigung ACR Guidelines 2006 NSAR GI-Nebenwirkungen Dyspepsie Ösophagitis, Ösophagusstriktur Magen und Duodenum – Petechien, Erosionen, Ulzerationen (20%), Blutung, Perforation (3% klinisch relevant) – Typ C Gastritis Dünn- und Dickdarmulzerationen, -blutungen, -perforationen, -strikturen Exazerbation einer Colitis Antirheumatika und Magengeschwüre Häufigkeit Magengeschwür 1/5 symptomatisches Magengeschwür 1 / 70 Blutung 1 / 150 Todesfall 1 / 1200 nach Bolten, 2000 NSAR-assoziiertes UlkusKomplikationsrisiko Faktor RR anamnestisch kompliziertes Ulkus 13.5 mehrere NSAR (incl. ASS) 9.0 hohe NSAR-Dosis 7.0 Komedikation Antikoagulanz 6.4 Alter >70 Jahre 5.6 Komedikation Gukokortikosteroide 2.2 Selektive Serotonin Reuptake Inhibitoren (SSRIs)* ? Tannenbaum H. J Rheumatol 2006; 33:140 *Paton C. BMJ 2005; 331:529 Endoskopische Ulkusrate in Abhängigkeit von Helicobacterbesiedelung und NSAR NSAR nein ja nein 5.5 % 25 % ja 26 % 49.2 % H.p. Metaanalyse, 5 kontrollierte Studien, 661 Patienten (Huang JQ et al. Lancet 2002) Tannenbaum H et al. J Rheumatol 2006; 33:140 Gastroduodenale Ulkusrate bei Naproxen, Celecoxib und Placebo Incidence of Ulcers Over 12 Weeks of Treatment Simon LS. JAMA 1999;282:1921 Coxibe (selektive COX-2-Hemmer) Senken im Vergleich zu NSAR die Häufigkeit schwerer gastrointestinaler Komplikationen um > 50% (oberer und unterer GI-Trakt) Eine vergleichbare Risikoreduktion lässt sich durch NSAR und PPI erreichen, allerdings nur am oberen GITrakt Coxibe in Kombination mit PPI führen zu einer weiteren Senkung des GI-Risikos ASS hebt den Vorteil von Coxiben in Bezug auf GINebenwirkungen weitgehend auf. Metaanalyse cardiovaskulärer Ereignisse 138 Studien; 145.373. Patienten COXIBe vs. tNSAR (Naproxen/ nonNaproxen) vs. Placebo 0,5 1 1,5 2 2,5 3 RR vs. N=121 Nap. NonNap vs. Placebo Diclo Ibu Nap tNSAR tNSAR MI Stroke Vasc. Death >1J. Placebo COXIBs vs. Vasc. Events Vasc. Events Vasc. Events Vasc. Events Vasc. Events Vasc. Events Vasc. Events Vermindertes Risiko Erhöhtes Risiko Baigents C. pers.com. 22.04.2006 Kearney PM et al. BMJ 2006; 332(7553):1302 GI-Risiko - a CVRisiko Myokardinfarktanamnese Angina pectoris Cerebrovaskuläre Erkrankung Transit. ischämische Attacke Bypass-Operation - • • c NSAR COXIB oder NSAR+PPI* • Gastroprotektion nicht erforderlich • Geringes GI-Restrisiko bleibt • *PPI vermindern nicht das Risiko am unteren GI-Trakt d b NSAR + ggf.: low dose Aspirin + Hohes Alter Ulkusanamnese Allgemeinkrankheit Kortisontherapie Antikoagulantien • Komedikation mit PPI vermindert GI-Restrisiko NSAR +PPI oder COX-2 +PPI • COXIB anstelle tNSAR gewährleistet Dünndarmschutz • plain ASS hat geringeres distales GI-Risiko als retardierte ASS H. pylori Infektion und tNSAR erhöhen unabhängig das Risiko von Ulkuskrankheit und Ulkusblutung (Huang JQ. Lancet 2002;359:14) Dyspeptische Beschwerden werden mit PPI behandelt. Bei Beschwerdepersistenz ist die Endoskopie angezeigt mod nach Bolten WW. Ann Rheum Dis 2006;65:7 Empfehlungen der EMEA (European Medicines Agency) für Celecoxib und Etoricoxib Alle Substanzen sollen für die kürzest mögliche Zeit in der niedrigst sinnvollen Dosierung verwendet werden. Alle Substanzen sind ausgeschlossen bei Patienten mit ischämischer Herzerkrankung und/oder nach Schlaganfällen und/oder bei schweren, peripheren, arteriellen Durchblutungsstörungen. Die Anwendung bei Risikopatienten, das heißt bei Bluthochdruck, Hyperlipidämie und Diabetes, soll nur unter sorgfältiger Risiko-Nutzen-Abwägung erfolgen. EMEA 4/2005 Analgetika - Zusammenfassung Leitlinien und Empfehlungen der Fachgesellschaften beachten Schmerzerzeugende und -verursachende Prozesse behandeln Analgetika-Therapie nach WHO-Schema – Paracetamol (bis 3 g / die; cave: Leberschaden) – Metamizol: Agranulozytose-Risiko beachten – NSAR: • nach Möglichkeit kurze Dauer, episodisch • Risikofaktoren beachten • Gastrointestinale und cardiovaskuläre Schutzmaßnahmen – Opioide: Abhängigkeit beachten Raoul Dufy 1877 - 1953 Glukokortikosteroide Häufige Behandlungsfehler Fehlerhafte Dosierung 15 Anwendung, Art und Weise 12 Risikoaufklärungsfehler 11 Indikation fehlt 8 Systemische Glukokortikoid-Therapie Buttgereit et al., 2002 Glukokortikoide in der Rheumatologie Systemische Therapie – Dosisabhängige Entzündungshemmung – Therapie akuter / aktiver Entzündungen – Basistherapie (DMARD), häufig Teil einer medikamentösen Kombinationstherapie (Überbrückungstherapie, low-dose-LangzeitTherapie) – in hohen Dosen (> 30 mg / die) Immunsuppression Intraläsionale (lokale) Therapie Glukokortikosteroid-Therapie häufig angewendet Rheumatoide Arthritis Alterspolyarthritis Polymyalgia rheumatica Riesenzellarteriitis ANCA-assoziierte Vaskulitiden SLE Poly- / Dermatomyositis andere Dosisreduktion von Glukokortikoiden bei Polymyalgia rheumatica Kremers et al., 2005 Therapie-Algorithmus für die Rheumatoide Arthritis S1-Leitlinie der DGRh 2012 Krüger et al., 2012 Nebenwirkung der Systemischen GlukokortikoidTherapie • Osteoporose* • Osteonekrose • Myopathie • Sehnenrupturen • Hautatrophie*, Ekchymosen • Infektneigung • Diabetes mellitus • Atherosklerose Abhängig von Dosis und Dauer der Therapie • Arterielle Hypertonie • Zunahme des Körpergewichts* • Hintere Schalenkatarakt, Glaukom * auch bei low-dose-Therapie • • • • Elektrolytstoffwechselstörungen ZNS-Symptome „Cortison“allergie Suppression der HypothalamusHypophysen-Achse • Iatrogenes Cushing-Syndrom • Amenorrhoe • Wachstumsverzögerung EULAR-Empfehlungen 1. Information, Beratung, Ausweis 2. Richtige Initialdosis, Reduktion, Langzeitdosis 3. Beachtung von Risikofaktoren, Komorbiditäten und Begleitmedikation 4. Regelmäßige Kontrollen der Notwendigkeit und der Dosis der GC-Therapie 5. Osteoprophylaxe (Vitamin D, evtl. Bisphosphonate) 6. Kontrollen von Körpergewicht, Blutdruck, Ödeme… 7. Gastroprotektion bei gleichzeitiger NSAR-Therapie 8. Perioperative Dosiserhöhung 9. Kein erhöhtes Risiko bei Schwangerschaft 10.Wachstumskontrolle bei Kindern Intraläsionale Glukokortikoid-Therapie Vermeidung von i.m.-Injektionen! Vermeidung von wiederholten Injektion in kurzen Abständen! Unerwünschte Wirkungen intraartikulärer Therapie – – – – – – Infektion Kristall-Synovitis (selten) Knorpelschaden (selten)* Aseptische Knochennekrose* Periartikuläre Verkalkung* Lokale Hautatrophien * Besonders nach wiederholten Injektionen Glukokortikoide Zusammenfassung Risikofaktoren (Begleitkrankheiten, -therapie) prüfen Patient informieren / schulen (Bewegung, Ernährung, Problemsituationen) Dosis, Dauer, GC-sparende KombinationsTherapien, GC-Lokaltherapien, GC-Nebenwirkungen prüfen Vorbeugende Maßnahmen einleiten, empfehlen (Magen-Darm, Osteoporose)