Informationen für Patienten mit Aderhautmelanom
Werbung

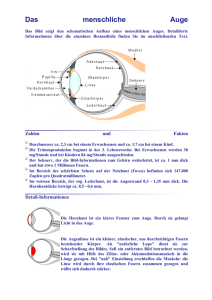
Informationen für Patienten mit Aderhautmelanom Informationen für Patienten mit Aderhautmelanom © 2014 Zentrum für Augenheilkunde - Universitätsklinikum Essen Hufelandstraße 55 45122 Essen Tel.: 0201-723 2969 E-Mail: [email protected] Seite 1 Informationen für Patienten mit Aderhautmelanom Inhalt Aufbau und Funktionen des Auges ...........................................................................3 Aderhautmelanom: Diagnose ...................................................................................5 Therapie des Aderhautmelanoms ...........................................................................14 Strahlentherapie..................................................................................................15 Behandlung mit Strahlenträgern .....................................................................15 Protonenstrahltherapie ...................................................................................19 Wie ist der Verlauf nach einer Strahlentherapie bei Aderhautmelanom? .....23 Andere Formen der Teletherapie ........................................................................26 Laserbehandlung .................................................................................................27 Chirurgische Behandlung (Tumorexzision)..........................................................27 Entfernung des Auges (Enukleation) ...............................................................28 Welche Konsequenzen hat die Entfernung des Auges? ..................................30 Aktuelle Themen der klinischen Forschung ............................................................31 Psychische Auswirkungen der Prognosebestimmung .........................................31 Genetische Veränderungen im Aderhautmelanom ............................................32 Früherkennung metastasierender Erkrankung ...................................................33 Erbliches Risiko für Aderhautmelanom ...............................................................33 Seite 2 Informationen für Patienten mit Aderhautmelanom Aufbau und Funktionen des Auges Abb. 1: Anatomie des Auges Das Auge ist ein Sinnesorgan, dessen Funktion sich am besten mit der einen Kamera vergleichen lässt. Licht fällt durch den klaren Anteil des Auges (die Hornhaut) in das Auge ein. Über die Pupillenweite der Iris wird dieser Lichteinfall reguliert. In dunkler Umgebung ist die Pupille weit, um möglichst viel Lichteinfall zu ermöglichen, und bei Helligkeit eng. Die Lichtstrahlen werden durch die Linse gebündelt und auf die Netzhaut (Retina) gelenkt. Die Hornhaut, Iris und Linse des Auges arbeiten also wie das Objektiv einer Kamera und die Netzhaut entspricht dem Bildsensor. Schon in der Netzhaut werden die Bilddaten durch eine Verschaltung von Nervenzellen vorverarbeitet. Die Daten werden Seite 3 Informationen für Patienten mit Aderhautmelanom dann über Nervenfasern im Sehnerven (Nervus opticus) an das Gehirn weiter geleitet. Die weiße Lederhaut (Sklera) stellt neben der Hornhaut die äußere Hülle des Auges dar und besteht aus kräftigen Bindegewebsfasern. An der Lederhaut setzen insgesamt 6 Augenmuskeln an, die die Beweglichkeit des Auges ermöglichen. Die Bindehaut ist die Schleimhaut des Auges, welche die Lederhaut und Muskeln bedeckt. Die Netzhaut kleidet das Auge auf seiner Innenseite zum größten Teil aus. Am hinteren Augenpol befindet sich an einer winzigen Stelle der Ort, mit dem das scharfe Sehen( z. B. das Lesen) erst möglich wird. Diese Stelle des schärfsten Sehens wird auch Makula genannt. Die Netzhaut wird über netzhauteigene Blutgefäße versorgt. Zusätzlich wird zur Ernährung des Auges aber auch die Aderhaut (Chorioidea) benötigt. Die Aderhaut ist ein dichtes Geflecht aus feinsten Blutgefäßen, die zwischen der Netzhaut und der Lederhaut des Auges wie ein hauchdünner Teppich ausgebreitet ist. Durch dieses sehr stark durchblutete Gefäßnetz erfolgt ebenfalls ein großer Teil der Ernährung der Netzhaut. Die Aderhaut setzt sich nach vorne in den Ziliarkörper fort, in dem Muskeln eingebettet sind, die für die Veränderung der Brechkraft der Linse (Akkomodation) verantwortlich sind. Noch weiter nach vorne schließt sich dann die Iris (Regenbogenhaut) an. Iris, Ziliarkörper und Aderhaut stellen zusammen die innere Gefäßhaut des Auges (Uvea) dar. In dieser Gefäßhaut sind Pigmentzellen (Melanozyten) eingelagert. Seite 4 Informationen für Patienten mit Aderhautmelanom Ausgefüllt wird das Auge von einer gallertigen Masse, dem sogenannten Glaskörper. Dieser besteht größtenteils aus Wasser und Hyaluronsäure. Im Laufe des Lebens verflüssigt er sich, manchmal werden seine Bindegewebsfasern als störende Trübungen („Mouches volantes“) wahrgenommen. Aderhautmelanom: Diagnose Was ist ein Aderhautmelanom? Ein malignes Melanom der Aderhaut bzw. des Ziliarkörpers (im Folgenden der Einfachheit halber Aderhautmelanom genannt) ist der häufigste Augentumor im Erwachsenenalter und entsteht primär in der Aderhaut, im Ziliarkörper oder in der Iris. In Deutschland kommt es zu zirka 700 Neuerkrankungen jährlich. Das häufigste Erkrankungsalter beim Aderhautmelanom liegt im 6. bis 7. Lebensjahrzehnt. Ein Aderhautmelanom kann jedoch auch im jüngeren Erwachsenenalter und in Einzelfällen sogar bei Kindern auftreten. Aderhautmelanome entstehen infolge von Veränderungen des genetischen Programms. Diese Veränderungen sind fast immer auf die Zellen des Tumors beschränkt. Ein familiär gehäuftes Vorkommen des Aderhautmelanoms aufgrund von erblichen genetischen Veränderungen ist extrem selten. Es ist ebenfalls extrem selten, dass Aderhautmelanome in beide Augen auftreten (bilaterales Aderhautmelanom). Das Aderhautmelanom ist ein bösartiger (maligner) Tumor. Es zerstört unbehandelt das Auge und kann aus dem Auge herauswachsen. Der Tumor kann im Körper Absiedlungen (MetastaSeite 5 Informationen für Patienten mit Aderhautmelanom sen) bilden und bedroht dadurch das Leben des Patienten. Daher muss jedes Aderhautmelanom behandelt werden. Das Aderhautmelanom metastasiert im Allgemeinen über die Blutgefäße und kann dann vor allem in der Leber Metastasen bilden. Da es im Inneren des Auges keine Lymphgefäße gibt, kann zumindest in den Anfangsstadien keine Metastasierung über die Lymphgefäße (in Lymphknoten) stattfinden. Trotz der Namensverwandtschaft sind das Aderhautmelanom und das Melanom der Haut völlig unterschiedliche Tumore. Deshalb sind auch die Behandlungskonzepte für das Aderhautmelanom und für das Melanom der Haut unterschiedlich. Therapien, die beim Melanom der Haut spezifisch wirksam sind, lassen sich meist nicht auf das Aderhautmelanom übertragen (und umgekehrt). Abb. 2: Aderhaut-Ziliarkörpermelanom mit Vorwachsen des Tumors in die vordere Augenkammer Seite 6 Informationen für Patienten mit Aderhautmelanom Wie wird ein Aderhautmelanom festgestellt? Bei einem Teil der Patienten wird der Tumor zufällig bei einer Routineuntersuchung beim Augenarzt festgestellt. In manchen Fällen stellt sich der Patient beim Augenarzt vor, weil er einen Schatten, eine Sehverschlechterung, oder ein Flimmern auf dem betroffenen Auge bemerkt. Um ein Aderhautmelanom festzustellen muss der Augenarzt den Augenhintergrund untersuchen. Dies ist eine schmerfreie Untersuchung bei der die Pupille mit Augentropfen erweitert werden muss. Als Hilfsmittel zur Augenhintergrunduntersuchung verwendet der Augenarzt entweder ein Kontaktglas und eine Spaltlampe oder ein sogenanntes indirektes Ophthalmoskop, das in Form einer Brille auf dem Kopf getragen wird (siehe Abb. 3) Abb. 3: Untersuchung des Auges mit dem indirekten Ophthalmoskop Bestimmte Eigenschaften des Tumors, wie z.B. Flüssigkeitsansammlung im Bereich des Tumors (Exsudation), eine Tumorhöhe über 2 mm, orangefarbiges Pigment auf der Tumoroberfläche, eine tumorferne Netzhautablösung und ein dokumentiertes Tumorwachstum erlauben dem erfahrenen Untersucher häufig Seite 7 Informationen für Patienten mit Aderhautmelanom bereits bei dieser klinischen Untersuchung die Diagnose eines Aderhautmelanoms. Welche zusätzlichen Untersuchungen können erforderlich sein? Ergänzende Untersuchungen sind Fotodokumentation und Ultraschallmessung (Echographie), um die Größe des Tumors (Höhen- und Flächenausdehnung) genauer zu ermitteln und zu dokumentieren. Dies ist entscheidend für die spätere Therapie. Zusätzlich kann eine Fluoreszenzangiographie (Gefäßdarstellung) erforderlich sein. Hierzu wird ein spezieller Farbstoff in den Blutkreislauf gespritzt und dieser gelangt so in die Blutgefäße des Auges. Durch eine Reihe von Fotografien mit einer speziellen Kamera kann damit der Blutfluss im Auge und somit die Verteilung der Blutgefäße genau dargestellt werden. Bei der Auswertung dieser Bilder kann anhand typischer Zeichen das Vorliegen eines Aderhautmelanoms festgestellt werden. Eine weitergehende Bildgebung des Auges und seiner Augenhöhle ist durch eine Magnetresonanztomographie (MRT) der Orbita möglich. Diese wird in unserer Klinik in ausgewählten Fällen durchgeführt; zum Beispiel wenn der Verdacht auf ein Wachstum des Tumors über die Grenzen des Auges hinaus besteht oder wenn durch eine Blutung im Auge der Tumor für den Arzt nicht mehr sichtbar ist. Seite 8 Informationen für Patienten mit Aderhautmelanom Was bedeutet das Vorhandensein eines Aderhautmelanoms? Manche Aderhautmelanome scheinen unverändert im Auge über lange Zeit zu bestehen, ohne dass ein Wachstum erkennbar ist. Die meisten Aderhautmelanome zeigen jedoch ein Größenwachstum und führen über eine Zerstörung der Netzhaut zu einer langsamen Verschlechterung des Sehens. Bei fast der Hälfte aller Patienten mit Aderhautmelanom treten Tochtergeschwülste (Metastasen) auf. Metastasen treten am häufigsten in den ersten 2 bis 3 Jahren nach der Diagnose des Augentumors auf. Es kann aber auch noch viele Jahre nach Diagnosestellung zur Metastasierung kommen. Die Metastasen betreffen meist die Leber. Wenn ein Aderhautmelanom erstmals festgestellt wird, findet man nur bei sehr wenigen Patienten schon Tochtergeschwülste. Metastasen können anfangs noch sehr klein sein, so dass sie mit den heute zur Verfügung stehenden Untersuchungsmethoden noch nicht gefunden werden können. Erst im Laufe von Monaten oder Jahren erreichen die Tochtergeschwülste eine klinisch erkennbare Größe. Dieses langsame Wachstum der Tochtergeschwülste ist der Grund, weshalb auch lange Zeit nach der erfolgreichen Therapie des Tumors im Auge noch Metastasen nachgewiesen werden können. Auch kleine Tumore können bereits die Eigenschaft besitzen Absiedlungen im Körper (Metastasen) zu bilden und sich damit zu einer lebensbedrohlichen Krankheit entwickeln. Seite 9 Informationen für Patienten mit Aderhautmelanom Welche Nachsorgeuntersuchung sollte man durchführen lassen? Nach der Therapie des Aderhautmelanoms sollten zunächst viermal im Jahr entsprechende Untersuchungen der Leber (Ultraschall oder MRT) durch den Hausarzt erfolgen. Ergänzend zu den oben erwähnten Untersuchungen der Leber empfehlen wir die Laborkontrolle der sogenannten. „Leberwerte““ (LDH, GOT, GPT, gamma GT und AP). Eine Erhöhung dieser Laborwerte kann ebenfalls auf eine mögliche Metastasierung hindeuten. Normale Blutwerte schließen eine Metastasierung jedoch nicht aus. Ein Tumormarker, welcher sich zur Früherkennung des Aderhautmelanoms (“Screening”) eignet, steht zu Zeit nicht zur Verfügung. Wann ist eine Behandlung notwendig? Wenn die Diagnose eines Aderhautmelanoms gesichert ist, sollte baldmöglichst eine Therapie eingeleitet werden. Es ist allerdings nie erforderlich eine Behandlung “notfallmäßig” durchzuführen. Wichtig ist, dass ein für den Einzelfall optimaler Behandlungsplan mit allen beteiligten Fachdisziplinen entwickelt und umgesetzt wird. Seite 10 Informationen für Patienten mit Aderhautmelanom Kann bestimmt werden, wie die Erkrankung bei mir verlaufen wird (Prognosebestimmung)? Der Verlauf der Erkrankung hängt wesentlich davon ab, ob es zu einer Metastasierung kommt. Seit langem ist bekannt, dass Tumore mit großem Durchmesser und solche die vorne im Auge wachsen häufiger Metastasen entwickeln, als kleine Tumoren im Bereich des hinteren Augenpols. Inzwischen ist aber bekannt, dass der Verlauf ganz wesentlich von der genetischen Ausstattung des Tumors bestimmt wird. Bei geeigneten Tumoren bieten wir an, eine genetische Untersuchung an einer Probe des Tumors durchzuführen. Dadurch wird es im Einzelfall möglich zu bestimmen, ob das Aderhautmelanom bei einem Patienten ein hohes oder eine niedriges Metastasierungsrisko hat. Wenn eine augenerhaltende Therapie geplant ist, kann diese Probe durch eine Biopsie-Operation (transretinale Tumorbiopsie) gewonnen werden. Dies ist eine zusätzliche Operation, die meist in Vollnarkose durchgeführt wird und die vor der eigentlichen Tumortherapie erfolgen muss. Bei der „Biopsie-Operation” wird der Glaskörper, eine gelartige Masse im Augeninneren, entfernt. Ein kleines Loch wird im Bereich des Tumors in die Netzhaut gemacht, über das dann zwei Proben aus dem Tumor entnommen werden. Eine Probe ist für die feingewebliche (histologische) Untersuchung im Institut für Pathologie bestimmt und die andere Probe wird genetisch untersucht (Institut für Humangenetik). Die Biopsiestelle wird anSeite 11 Informationen für Patienten mit Aderhautmelanom schließend mit einem Laserstrahl verschlossen und das Auge mit Luft oder Gas gefüllt. Bevor die Therapie des Augentumors erfolgen kann, muss zunächst das Gas, bzw. die Luft, vom Körper resorbiert und vom Körper durch Flüssigkeit ersetzt werden. Die Verweildauer von Gas (Schwefelhexafluorid) im Auge beträgt zirka 2 Wochen, Luft ist nach 5 Tagen in der Regel vom Körper komplett durch körpereigene Flüssigkeit ersetzt. Falls eine augenerhaltende Therapie nicht mehr möglich ist, ist für die genetische Untersuchung des Tumormaterials keine spezielle” Biopsie-Operation” erforderlich. Aus dem entfernten Auge kann eine Probe für die genetische Analyse entnommen werden. Wenn eine operative Entfernung des Tumors unter Erhalt des Auges (s. unten) durchgeführt wird, kann ebenfalls Tumormaterial für die genetische Analyse gewonnen werden. Die Entscheidung, ob man als Patient sein persönliches Metastasierungsrisiko wissen möchte, bedarf sorgfältiger Überlegung. Der Nachweis eines erhöhten Metastasierungsrisikos hat keine direkten Auswirkungen auf die Therapie. Viele Patienten wollen aber dennoch über ihre Prognose möglichst genau informiert werden. In unserer Klinik bieten wir insbesondere für Patienten mit nachgewiesenem hohem Metastasierungsrisiko die Teilnahme an Studien an: Seite 12 Informationen für Patienten mit Aderhautmelanom ● Risikoadaptierte Nachsorge bei Patienten mit Aderhautmelanom (RAN-AM, gefördert durch die Deutsche Krebshilfe) ○ Psychosoziale Auswirkungen der Prognosebestimmung ○ Früherkennung der Metastasierung ○ Erbliches Risiko ● Studie zur adjuvanten Therapie in Phase III. Nähere Informationen zu diesen Studien finden Sie im Anhang/auf unseren Webseiten. Welche Behandlungsmöglichkeiten gibt es? Grundsätzlich ist die individuelle Therapie des Aderhauttumors von seiner Größe, d.h. Höhe und Durchmesser des Tumors, sowie von seiner Lage abhängig. Sofern möglich wird versucht, das Auge und möglichst viel Sehvermögen zu erhalten. Als augenerhaltende Therapien stehen operative Therapien wie eine Strahlentherapie mit einem Applikator, sowie bei Tumoren mit kleinem Durchmesser die operative Entfernung nach vorheriger Bestrahlung von außen zur Verfügung. Die Protonentherapie stellt eine weitere Therapieoption dar. In einigen Fällen muss jedoch das Auge entfernt werden, um das Tumorwachstum zu stoppen. Im folgenden Abschnitt werden die möglichen Behandlungsoptionen genauer dargestellt. Seite 13 Informationen für Patienten mit Aderhautmelanom Therapie des Aderhautmelanoms Die übliche Behandlungsmethode des Aderhautmelanoms war bis zu den 1970er Jahren die Entfernung des Auges, in der Fachsprache Enukleation genannt. Seitdem hat sich die Behandlungsstrategie entscheidend geändert. Heutzutage wird eine augenerhaltende Therapie angestrebt. Die Bestrahlung ist mittlerweile die am häufigsten angewandte Form der Therapie beim Aderhautmelanom. Eine zusätzliche Möglichkeit der Behandlung des Aderhautmelanoms besteht in der chirurgischen Entfernung des Tumors aus dem Auge. Dieser technisch sehr aufwendige Eingriff ist nur bei wenigen Formen des Aderhautmelanoms sinnvoll möglich. Sollte diese Form der Therapie in Ihrem speziellen Fall in Frage kommen, werden Sie hierüber durch Ihren behandelnden Arzt ausführlich aufgeklärt. Für alle genannten augenerhaltenden Therapien des Aderhautmelanoms gilt, dass keine Garantie für die Zerstörung des Tumors oder den Erhalt der Sehfähigkeit gegeben werden kann. Nach allen bisher bekannten Daten hat es jedoch keinen Einfluss auf das Metastasenrisiko, welche Form der Therapie zur Anwendung kommt. Keine der Methoden, einschließlich der Entfernung des Auges, hat im Hinblick auf das Überleben einen offensichtlichen Vorteil gegenüber einer anderen Methode. Auch nach abgeschlossener Therapie können noch Tochtergeschwülste (Metastasen) auftreten. Diese Metastasen haben sich wahrscheinlich schon vor Beginn der Therapie gebildet und kön- Seite 14 Informationen für Patienten mit Aderhautmelanom nen durch die lokale Therapie des Tumors im Auge nicht mehr beeinflusst werden. Die einzelnen Therapieformen werden im Folgenden nochmals ausführlicher erläutert. Strahlentherapie Die Strahlentherapie des Aderhautmelanoms kann auf zwei verschiedene Arten erfolgen: Bei der Brachytherapie wird ein Strahlenträger außen auf das Auge ( auf die Lederhaut) aufgenäht, wobei der Strahlenträger so gelegt wird, dass er den gesamten Tumor abdeckt. Es handelt sich um die am häufigsten angewandte Form der Strahlentherapie. Bei der Teletherapie werden Strahlen von außen in das Auge geführt. Die am häufigsten durchgeführte Form ist die Protonenstrahltherapie. Beide Therapieformen haben spezifische Vor- und Nachteile, auf die im Folgenden näher eingegangen wird. Behandlung mit Strahlenträgern Zur Durchführung der Therapie werden Strahlenträger im Rahmen einer Operation auf die Lederhaut aufgenäht, und zwar genau an der Stelle, an der sich an der Innenseite des Auges der Tumor befindet. Diese Strahlenträger, auch Applikatoren genannt, sehen wie kleine, aus einer Kugeloberfläche ausgeschnittene Münzen aus (siehe Abbildung 4). Die Innenseite der Wölbung wird dabei mit einem strahlenden Material beschichtet. Seite 15 Informationen für Patienten mit Aderhautmelanom Anwendung finden gegenwärtig hauptsächlich zwei strahlende Elemente. Das am häufigsten verwendete strahlende Material ist Ruthenium-106. Dieses relativ langsam zerfallende Element sendet Beta-Strahlen (darunter versteht man schnell fliegende Elektronen) aus. Diese Elektronen werden vom Gewebe aufgenommen und geben dabei ihre Energie an die Zellen ab. Dies führt dann zur Zerstörung der Zellen. Mit diesen Applikatoren können in der Regel Tumoren mit einer Höhe von bis zu 6 mm behandelt werden. Wir verfügen über eine Vielzahl unterschiedlicher Applikatortypen, so dass sowohl eine Bestrahlung von sehr breiten als auch sehr kleinen Aderhautmelanomen möglich ist. Bei größeren Tumoren muss auf ein anderes strahlendes Element (Jod-125) zurückgegriffen werden. Die vom Jod-125 abgegebene Gamma-Strahlung ist energiereicher und dringt tiefer in das Gewebe ein. In unserer Klinik verwenden wir sogenannte Kombiapplikatoren die sowohl Jod-125 als auch mit Ruthenium106 verwenden, so dass auch größere Tumoren behandelt werden können. Bei Kombiapplikatoren ist die Belastung der gesunden Strukturen des Auges im Vergleich zu reinen Jod-125 Applikatoren geringer. Mit allen Applikatoren ist es möglich, in den meisten Fällen eine sichere Zerstörung des Tumors zu erreichen. Ein erneutes Wachstum des Tumors im Auge (sog. Rezidiv) ist sehr selten. Der Vorteil der Applikatoren besteht darin, dass die Strahlenwirkung nur in eine Richtung, also in Richtung auf den Tumor, ab- Seite 16 Informationen für Patienten mit Aderhautmelanom gegeben wird, während durch die Metallplatte des Applikators die umgebenden Gewebe vor der Strahlung geschützt werden. Beim Kombi-Applikator besteht jedoch aufgrund der andersartigen Strahlung und der Anwendung bei größeren Tumoren auch eine unvermeidbar stärkere Bestrahlung der vom Tumor nicht befallenen Gewebe im Auge. Dies kann später zu Komplikationen führen. Aufgrund der Komplikationen kann ein so ungünstiger Verlauf eintreten, dass es zu einer nicht reparablen Verschlechterung des Sehvermögens kommen kann. Zur Durchführung der Therapie mit Strahlenträgern ist die stationäre Aufnahme notwendig. In einer Operation wird der Strahlenträger von außen auf die Lederhaut des Auges genau an der Stelle aufgenäht, an der auf der Innenseite des Auges der Tumor liegt. Am Ende der Operation wird die vorher zur Seite geschobene Bindehaut wieder über dem Strahlenträger vorläufig zusammengenäht. Nach der Durchführung der Operation wird eine exakte Berechnung durchgeführt, wie lang der Strahlenträger auf dem Auge verbleiben muss, damit der Tumor eine ausreichende Strahlendosis erhält. Seite 17 Informationen für Patienten mit Aderhautmelanom Abb. 4: Intraoperatives Bild: Strahlenträger nach Aufbringung auf der Tumorbasis Die Zeit, die der Strahlenträger auf dem Auge verbleiben muss, hängt von der Größe des Tumors und von der Aktivität des verwendeten Strahlenträgers ab. Als Anhaltswert kann eine Liegedauer des Strahlenträgers von mehreren Tagen angegeben werden. Aufgrund der gesetzlichen Bestimmungen (Strahlenschutzverordnung) können Patienten während dieser Zeit keinen Besuch empfangen. Nachdem der Tumor durch den Strahlenträger eine ausreichende Strahlendosis erhalten hat, muss der Strahlenträger wieder vom Auge entfernt werden. Dieser Eingriff dauert kürzer als das Aufbringen des Applikators auf das Auge und wird in der Regel auch in örtlicher Betäubung durchgeführt. Während dieser Operation wird der Strahlenträger wieder von der Lederhaut abgehoben und die Augenmuskeln wieder in ihrer alten natürlichen Position am Auge fest vernäht. Patienten können in der Regel bereits am Tag nach der Entfernung des Strahlenträgers die Klinik wieder verlassen. Seite 18 Informationen für Patienten mit Aderhautmelanom Zum Zeitpunkt der Entlassung sieht man noch keine Schrumpfung des Tumors. In einigen Fällen reagiert der Tumor auf die Bestrahlung mit vermehrter Flüssigkeitsabsonderung und einer begleitenden Netzhautablösung. Das Risiko hierfür ist umso größer je größer der Tumor ist. Bei großen Tumoren geben wir daher bereits zum Zeitpunkt der Applikatorauflage (in der Regel handelt es sich um Kombiapplikatoren) Medikamente in oder neben das Auge, welche dieser Flüssigkeitsabsonderung entgegenwirken. Wenn die Tumorzellen zerstört werden, beginnt der Tumor in der Folge langsam zu schrumpfen. Jedoch verschwindet der Tumor meist nicht vollständig. Es verbleibt auch bei erfolgreicher Therapie oftmals noch ein deutlich sichtbarer Tumorrest in der Strahlennarbe. Zur Überprüfung, ob die Therapie erfolgreich war, müssen in der Folge regelmäßige Kontrolluntersuchungen des Auges durchgeführt werden. Diese Nachuntersuchungen werden in der Regel in Abstimmung mit dem überweisenden Augenarzt in unserer Poliklinik ambulant durchgeführt. Protonenstrahltherapie Eine Alternative zur Behandlung mit Strahlenträgern kann in ausgewählten Fällen die Bestrahlung von außen mit Protonen (Kernen des Wasserstoff-Atoms) darstellen. Die Protonenstrahltherapie ist technisch extrem aufwendig und erfordert einen Kreisbeschleuniger (Cyclotron). Ein entscheidender Vorteil der Protonenstrahltherapie besteht in einem sehr steilen Dosisabfall zur Seite und am Ende des Bestrahlungsvolumens. Je nach benötigter Eindringtiefe werden Seite 19 Informationen für Patienten mit Aderhautmelanom die Teilchen mit der benötigten Energie erzeugt, die dann am berechneten Ziel ihre Energie abgeben und sehr genau die Strahlendosis am gewünschten Ort erzeugen. Das Gewebe seitlich und hinter dem Tumor wird weitgehend geschont. Ein wesentlicher Nachteil besteht in der Strahlenbelastung der vorderen Augenabschnitte, die mit einem Applikator in der Regel vermieden werden kann. Zusätzlich hat die physikalische Präzision des Protonenstrahls ihre Grenze in der Biologie des Tumors, dessen Grenzen nicht immer ausreichend sicher festgelegt werden können, so dass ein Sicherheitsabstand von mindestens 2 mm in das gesunde Gewebe erforderlich ist. Die Protonenstrahltherapie wird beim Aderhautmelanom schon seit Mitte der 1970er Jahre und in Essen seit 1991 eingesetzt. Am besten sind die Resultate bei relativ kleinen Tumoren, die zwar am hinteren Augenpol liegen, aber keinen Kontakt zu den Sehnerven oder zur Stelle des schärfsten Sehens (Makula) haben. Zur Durchführung der Protonenstrahltherapie müssen die Ränder des Tumors am Auge markiert werden. Dies ist notwendig, um mit dem Protonenstrahl exakt auf den Tumor im Auge zielen zu können. Hierzu wird in einer Operation außen auf dem Auge der Rand des Tumors durch die Aufnähung von kleinen Metallscheibchen (Tantalum-Clips) auf der Lederhaut markiert. Zur exakten Planung der Bestrahlung müssen nach Durchführung der Operation nochmals spezielle Röntgen- Schichtuntersuchungen in Form einer Computertomographie durchgeführt werden. Nachdem die Ränder des Tumors mit den Tantalum-Clips markiert sind und die Größe und Form des Tumors im Auge präzise bestimmt wurde, kann nach umfangreiSeite 20 Informationen für Patienten mit Aderhautmelanom cher Planung die Bestrahlung des Tumors durchgeführt werden. Die Bestrahlung erfolgt dann im Behandlungsraum des Cyclotrons. In Essen wird die Protonenstrahltherapie zusammen mit dem Westdeutschen Protonenzentrum Essen (WPE) und dem Centre Antoine Lacassagne Nizza (Frankreich) durchgeführt. Die Tantalumclips können auch nach Bestrahlung des Auges auf dem Auge belassen werden und stören in der Regel den Patienten nicht. Auf Wunsch können die Tantalumclips aber auch nach abgeschlossener Therapie entfernt werden. Im Behandlungsraum befindet sich das Strahlrohr, aus dem der Protonenstrahl austritt. Es ist der letzte Teil der Strecke, die der Teilchenstrahl bei seiner Beschleunigung durchläuft. Mit einem präzise gesteuerten Behandlungsstuhl wird der Patient dicht vor die Austrittsöffnung des Strahlrohres gefahren. Eine Maske und ein Beißblock helfen, den Kopf zu fixieren (siehe Abbildung 5); eine Narkose ist nicht erforderlich. Mit Hilfe der zuvor in der Klinik auf das Auge aufgenähten Tantalum-Plättchen lässt sich nun die Position des Tumors mit Hilfe von Röntgenaufnahmen exakt bestimmen. Seite 21 Informationen für Patienten mit Aderhautmelanom Abb. 5: Cyclotron (Centre Antoine Lacassagne Nizza) (links), Augenbehandlungsstuhl am Westdeutschen Protonenzentrum in Essen (Mitte), Patient in Bestrahlungsposition mit Maske und Beißblock (rechts) So kann der Patient auch bei wiederkehrenden Behandlungen mehr als einen Millimeter genau positioniert werden. Aus einem Kontrollraum geschieht die Überwachung der Protonenbestrahlung. Eine Bestrahlungssitzung, von der der Patient selbst nichts spürt, dauert etwa eine Minute. Zur Behandlung sind in der Regel vier Sitzungen erforderlich, die innerhalb einer Woche durchgeführt werden. Für die Vorbereitung des Patienten, zu der z.B. die Anfertigung einer eigenen Gesichtsmaske gehört, muss nochmals ca. eine Woche gerechnet werden, so dass für die gesamte Behandlung ein Zeitraum von ca. 2 Wochen benötigt wird. Ob diese spezielle Form der Therapie in Ihrem Fall in Frage kommt, muss in einem individuellen Gespräch mit Ihrem Arzt geklärt werden. Nach der Bestrahlung kommt es normalerweise im Laufe von Monaten zu einer langsamen Verkleinerung des Tumors. Ob die Therapie erfolgreich war, muss durch regelmäßige Untersuchungen des Auges kontrolliert werden. Diese KonSeite 22 Informationen für Patienten mit Aderhautmelanom trollen werden normalerweise ambulant in unserer Tumorsprechstunde durchgeführt. Wie ist der Verlauf nach einer Strahlentherapie bei Aderhautmelanom? Normaler Verlauf nach Strahlentherapie Die Wahrscheinlichkeit, ein Auge mit einem Aderhautmelanom nach einer Strahlentherapie zu erhalten, beträgt je nach Tumorgröße und Lage mehr als 90%. Bei großen Tumoren mit einer Höhe von mehr als 7-8 mm verschlechtert sich diese Chance. In fast allen Fällen kommt es allerdings, unabhängig von der gewählten Strahlenart (Applikatoren bzw. Protonenstrahltherapie), zu einer Verschlechterung des Sehvermögens, die umso ausgeprägter ist, je näher der Tumor zum hinteren Augenpol und zur Stelle des schärfsten Sehens (Makula) liegt. In den allermeisten Fällen wird der Tumor durch die Bestrahlung unwiderruflich geschädigt. Die abgestorbenen Tumorzellen werden im Auge durch Fresszellen (sogenannte Makrophagen) abtransportiert. Meist verschwindet der Tumor in der Folge nicht vollständig, sondern es verbleibt ein Tumorrest in einer Strahlennarbe. Die Entwicklung einer solchen Strahlennarbe ist nicht immer gleich und am zentralen Tumorrand meist schwächer ausgeprägt. Im ehemaligen Tumorareal entsteht für den Patienten ein Gesichtsfelddefekt, da die Nervenfasern an dieser Stelle durch die Bestrahlung und den Tumor zerstört sind. Dies lässt sich auch durch Hilfsmittel wie eine Brille nicht verbessern. Seite 23 Informationen für Patienten mit Aderhautmelanom Es gelingt jedoch nicht immer, durch die Strahlentherapie das Tumorwachstum aufzuhalten. Es ist daher notwendig, nach der Bestrahlung in regelmäßigen Abständen über lange Zeit hinweg den Befund im Auge zu kontrollieren. Sollte sich dabei zeigen, dass der Tumor nicht vollständig zerstört ist und weiterhin ein Wachstumsverhalten aufweist, so müssen weitere therapeutische Schritte, wie z.B. eine erneute Bestrahlung, veranlasst werden. Mögliche Komplikationen nach Strahlentherapie Komplikationen der Strahlentherapie können sich insbesondere durch die Mitbestrahlung der Netzhaut selbst entwickeln. Dieses Krankheitsbild wird Strahlenretinopathie genannt. Sollte der Sehnerv selbst eine hohe Strahlendosis erhalten haben, so kann dies in einem teilweisen oder vollständigen Verlust von Nervenfasern einmünden. In einigen Fällen kann es infolge der Netzhaut- oder Sehnervenbestrahlung zu Blutungen und Durchblutungsstörungen im Auge kommen. Dies kann beim Patienten zu einer deutlichen Sehverschlechterung bis hin zur Erblindung führen. Im Falle einer solchen Strahlenerkrankung der Netzhaut ist in einigen Fällen eine Laserbehandlung der Netzhaut notwendig, um ein Wachstum von neugebildeten Gefäßen zu verhindern. In der letzten Zeit hat sich auch die Gabe von Medikamenten in das Augeninnere bewährt, die in gleicher Weise bei anderen Gefäßerkrankungen des Auges, wie der diabetischen Netzhauterkrankung, bewährt haben (anti-VEGF Therapie). Diese Medikamente sollen unter anderem Flüssigkeitsansammlungen im BeSeite 24 Informationen für Patienten mit Aderhautmelanom reich des Sehzentrums (Makula) vermindern und somit das Sehen verbessern. Eine solche Therapie ist jedoch nur erfolgsversprechend falls es im Bereich der Makula keine Mangeldurchblutung (Ischämie) gibt. Neugebildeten Gefäße im Auge (Proliferationen) können zu Blutungen im Augeninneren, Netzhautablösungen und schmerzhaften Erhöhungen des Augeninnendrucks durch Gefäßwucherungen im vorderen Anteil des Auges führen (Sekundärglaukom). Diese Spätkomplikationen können dann ebenfalls zu einem teilweisen oder vollständigen Verlust des Sehvermögens führen. Die Bestrahlung großer Tumoren kann zu erheblichen Komplikationen durch die entzündlichen Reaktionen führen, die durch den Abbau eines großen abgestorbenen Tumors im Auge entstehen; in Einzelfällen kann dies zum Verlust des Auges führen. Wenn dies technisch möglich ist, bevorzugen wir deshalb bei großen Tumoren die chirurgische Entfernung des Tumors aus dem Auge (s. unten). Infolge einer Mitbestrahlung der Linse kann sich diese in der Folge eintrüben und eine sog. Strahlenkatarakt entwickeln. Die getrübte Linse kann dann gegebenenfalls mittels einer Operation, wie sie auch bei altersbedingten Linsentrübungen (grauer Star) routinemäßig angewendet wird, durch eine Kunstlinse ersetzt werden. Nach der Bestrahlung des Auges kann es zu einem chronischen Trockenheitsgefühl (trockenes Auge) und eine Irritation des äußeren Auges kommen. Diese Beschwerden können durch die Seite 25 Informationen für Patienten mit Aderhautmelanom regelmäßige Anwendung von Augentropfen (künstliche Tränen) oftmals gut therapiert werden. Durch die notwendige Mitbestrahlung der Lederhaut kann es zu einer starken Verdünnung dieser Hülle des Auges kommen. Wenn diese Verdünnung im Laufe der Zeit weiter fortschreitet, kann dies zu gravierenden Komplikationen führen, die evtl. eine erneute Operation erforderlich machen. Wenn es infolge der Bestrahlung im Bereich der Augenhöhle zu entzündlichen Verwachsungen zwischen den Augenmuskeln und den umgebenden Geweben der Augenhöhle kommt, kann die Beweglichkeit des Augapfels eingeschränkt sein. Der Patient nimmt dann durch die eingeschränkte Beweglichkeit des betroffenen Auges Doppelbilder wahr, die allerdings nur in sehr seltenen Fällen eine erneute Operation erfordern. Das Auftreten von Komplikationen kann im Einzelfall nicht sicher vorhergesagt werden. Jedoch kann oftmals aufgrund der Lage und Größe des Tumors abgeschätzt werden, mit welcher Wahrscheinlichkeit Sie mit dem Auftreten von etwaigen Komplikationen rechnen müssen. Ihr behandelnder Arzt in der Klinik wird Sie hierüber in einem persönlichen Gespräch gezielt aufklären. Andere Formen der Teletherapie Bei einigen Patienten wurden andere Formen der Teletherapie wie das sog. Cyberknife und Gamma-Knife angewandt. Verglichen mit den oben dargestellten Therapiemodalitäten haben diese Techniken Nachteile, die u.a. aus dem sehr viel größeren Bestrahlungsvolumen resultieren. Daher werden diese TheraSeite 26 Informationen für Patienten mit Aderhautmelanom pien in unserer Klinik nicht routinemäßig, sondern nur bei den wenigen, dafür in Frage kommenden Patienten angewandt. Laserbehandlung Kleine Aderhauttumoren können in Ausnahmefällen durch eine Laserbehandlung (Transpupilläre Thermotherapie) behandelt werden. Dabei wird der Tumor in örtlicher Betäubung mit dem Laser stark erhitzt, so dass die Proteine in den Tumorzellen koaguliert werden und die Zelle somit abstirbt. Bei alleiniger Therapie mit dieser Technik ist die Tumorkontrolle jedoch deutlich schlechter als mit einer Brachy- oder Protonentherapie (s. 3a), so dass diese Technik in den meisten Fällen nur in Kombination mit einer Brachytherapie zum Einsatz kommt. Eine Anwendung findet diese Technik zum Beispiel bei unzureichender zentraler Tumorzurückbildung oder einem flachen Tumorrezidiv. Chirurgische Behandlung (Tumorexzision) Bei großen Tumoren mit schmaler Tumorbasis bietet die chirurgische Entfernung des Tumors aus dem Auge die beste Chance, das Auge und Sehvermögen zu erhalten. Wenige Tage vor einer solchen Operation muss der Tumor durch eine sog. stereotaktische Bestrahlung abgetötet (devitalisiert) werden. Dies soll eine Verschleppung von lebenden Tumorzellen während der Operation verhindern. Würde man den bestrahlten Tumor ohne weitere Maßnahmen im Auge belassen, so würde dieser eine entzündliche Reaktion auslösen, die meist letztendlich zum Verlust des Auges führt. Daher wird der bestrahlte Tumor operativ im Seite 27 Informationen für Patienten mit Aderhautmelanom Rahmen einer Glaskörperoperation (Vitrektomie) aus dem Auge entfernt (transretinale Endoresektion). Während der Operation wird der ehemalige Tumorbereich mit Laser behandelt. Anschließend wird das Auge mit Silikonöl gefüllt. Bei einigen Patienten muss dann noch ein radioaktiver Strahlenträger aufs Auge aufgenäht werden, damit ein möglicher Tumorrest durch Bestrahlung inaktiviert wird. Da das Aderhautmelanom hierbei aus der Aderhaut, einem stark gefäßhaltigen Gewebe, entfernt werden muss, wird während der Narkose der Blutdruck durch den Narkosearzt stark abgesenkt. Dies soll um die Gefahr von Blutungen verringern. Dennoch besteht während sowie nach der Operation ein erhöhtes Blutungsrisiko, und daher ist eine engmaschige Überwachung des Auges nach der Operation erforderlich. Falls in Ihrem Fall eine solche Therapie erwogen wird, werden Sie durch Ihren behandelnden Arzt nochmals ausführlich aufgeklärt werden. Entfernung des Auges (Enukleation) Die Entfernung des Auges (Enukleation) ist nicht zu umgehen, wenn das Auge durch den Tumor funktionslos geworden ist, eine Therapie eine Erblindung zur Folge hätte oder eine augenerhaltende Therapie nicht zum gewünschten Erfolg geführt hat. Die Operation wird unter Vollnarkose durchgeführt. Die Entfernung des Auges ist ein unwiderruflicher Eingriff. Nach der operativen Entfernung des Auges wird ein Kunststoffimplantat (Porex Implantat) als Platzhalter in die Augenhöhle eingesetzt, um den Volumenverlust auszugleichen. Die Augenmuskeln sowie die Seite 28 Informationen für Patienten mit Aderhautmelanom Bindehaut werden über diesem Implantat vernäht, so dass es später nach der Operation von außen nicht sichtbar ist. In der Regel können die Patienten am 1. oder 2.Tag nach einer Entfernung des Auges das Krankenhaus wieder verlassen. Unmittelbar nach der operativen Entfernung des Auges (Enukleation) können für einige Tage Schmerzen auftreten, die durch Schmerzmittel gut beherrscht werden können. Mögliche Komplikationen dieses Eingriffes sind insbesondere ein Bluterguss im Bereich der Augenhöhle sowie sehr selten eine Infektion, die die Entfernung des eingesetzten Implantats aus der Augenhöhle notwendig werden lassen kann. Ernsthafte Komplikationen bei diesem Eingriff sind jedoch sehr selten. Zwei Wochen später, nach endgültiger Abheilung der Wunde, wird von einem Spezialisten (Okularisten) eine Prothese (künstliches Auge aus Glas) angefertigt. Diese Prothese ist eine Schale und wird in den Spaltraum hinter den Augenlidern eingeführt. Wenn sich das verbleibende Auge bewegt, wird über die in der Augenhöhle verbliebenen Augenmuskeln auch die eingesetzte Augenprothese mitbewegt, was den natürlichen Augenbewegung nahekommt aber nicht vollständig entspricht. Die im Alltag auftretenden Augenbewegungen werden von dem Glasauge in der Regel normal mitgemacht, so dass eine gut angepasste Glasprothese in Alltagssituationen kaum von einem natürlichen Auge unterschieden werden kann. Seite 29 Informationen für Patienten mit Aderhautmelanom Abb. 6: Porex-Implantat (links) und schematische Zeichnung einer Augenprothese (rechts) Welche Konsequenzen hat die Entfernung des Auges? Die Entfernung des Auges entfernt auch gleichzeitig den Tumor, der sich in dem Auge befindet. Eine vollständige Sicherheit, dass keine Tochtergeschwülste entstehen können, ist damit allerdings nicht gegeben. Da nur noch ein intaktes Auge nach dem Eingriff verbleibt, resultiert ein eingeschränktes Gesichtsfeld auf der Seite, auf der das Auge entfernt wurde. Für praktische Belange bedeutet dies z.B. im Straßenverkehr, dass von der Seite des entfernten Auges kommende Fahrzeuge erst sehr viel später wahrgenommen werden. Mit dem Verlust eines Auges verliert man gleichzeitig auch das räumliche Sehvermögen (Stereopsis). Durch Übung im Rahmen alltäglicher Tätigkeiten kann eine Anpassung erreicht werden, so dass für praktische Belange nur eine begrenzte Beeinträchtigung besteht. Seite 30 Informationen für Patienten mit Aderhautmelanom Viele Menschen haben durch Unfälle oder andere Ereignisse im Laufe ihres Lebens ein Auge verloren und führen trotzdem ein völlig normales Leben. Die kosmetischen Ergebnisse nach der Entfernung eines Auges und der folgenden Anpassung eines künstlichen Glasauges sind in der Regel so gut, dass das Vorhandensein einer Augenprothese im Alltag in der Regel von der Umgebung nicht bemerkt wird. Wenn das verbleibende Auge eine normale Funktion aufweist, ist auch das Führen eines Kraftfahrzeugs nach einer Übergangsphase von mehreren Monaten möglich. Aktuelle Themen der klinischen Forschung Psychische Auswirkungen der Prognosebestimmung Durch eine Unter-su-chung des Tumors kann das Risiko, dass Metastasen auftreten werden, genauer bestimmt werden (Prognosebestimmung). Da die Entwicklung von Metastasen über die Prognose der Erkrankung entscheidet und diese Metastasen auch noch lange Zeit nach er-folg-rei-cher lokaler Therapie des Tumors im Auge auftreten können, ist die Diagnose einer schlechten Prognose schwerwiegend. In einem von der Deutschen Krebshilfe geförderten Projekt sollen die Auswirkungen der Prognosebestimmung auf die Psyche der untersuchten Personen (psychische Symptombelastung) sowie auf die gesundheitsbezogene Lebensqualität untersucht werden. Nähere Informationen zu diesem Projekt finden Sie in unserer PatientenSeite 31 Informationen für Patienten mit Aderhautmelanom information (siehe Anhang Abschnitt 5.b, Risikoadaptierte Nachsorge bei Patienten mit Aderhautmelanom, Projektteil I). Genetische Veränderungen im Aderhautmelanom Aderhautmelanome entstehen infolge von Veränderungen des genetischen Programms von Körperzellen. Diese Veränderungen sind fast immer auf die Zellen des Tumors beschränkt. In den letzten Jahren wurden einige dieser Veränderungen identifiziert. Dies sind insbesondere die Gene GNAQ, GNA11, BAP1, SF3B1 und EIF1AX. Anhand des Musters einiger dieser Genveränderungen können Aderhautmelanome von anderen bösartigen Tumoren des Auges unterschieden und in Bezug auf ihr klinisches Verhalten klassifiziert werden. Neben der Erforschung genetischer Veränderungen in primären (d.h. im Auge wachsenden) Aderhautmelanomen ist auch wichtig, die Muster von Genveränderungen in Metastasen dieses Tumors aufzuklären. Durch Bestimmung von Ähnlichkeiten und Unterschieden zwischen Primärtumoren und Metastasen können Einblicke in die für die Metastasierung relevanten zellbiologischen Mechanismen gewonnen werden. Die weitere Aufklärung der für Tumorwachstum und Metastasierung verantwortlichen Änderungen des genetischen Programms wird in Zukunft neue diagnostische Möglichkeiten der Klassifizierung und Prädiktion eröffnen und Angriffspunkte für die Entwicklung tumorspezifischer Therapien aufzeigen. Seite 32 Informationen für Patienten mit Aderhautmelanom Früherkennung metastasierender Erkrankung Zurzeit gibt es keine Verfahren zur frühen Erkennung von Metastasen. Es ist gut möglich, dass durch frühzeitige Erkennung des Auftretens von Metastasen eine bessere Behandlung möglich wird. In einem von der Deutschen Krebshilfe geförderten Projekt sollen Methoden zur Bestimmung tumorspezifischer Mar-ker in Blutproben entwickelt werden, die es erlauben, eine metastasierende Erkrankung früh zu er-kennen. Des Wei-te-ren soll geprüft werden, ob durch eine solche Analyse auch die Tumorlast bestimmt wer-den kann. Zum jetzigen Zeitpunkt ist allerdings für teilnehmende Patienten noch kein direkter Nutzen aus der Teilnahme an diesem Forschungsvorhaben zu erwarten. Nähere Informationen zu diesem Projekt finden Sie in unserer Patienteninformation (siehe Anhang Abschnitt 5.b, Risikoadaptierte Nachsorge bei Patienten mit Aderhautmelanom, Projektteil II). Erbliches Risiko für Aderhautmelanom Die Veränderungen des genetischen Programms, die zur Entwicklung eines Aderhautmelanoms führen, sind fast immer auf die Tumorzellen beschränkt. Erbliche Veränderungen sind für die Entstehung des Aderhautmelanoms nur bei wenigen Patienten bedeutsam. Diese seltenen Patienten haben jedoch ein erhöhtes Risiko auch für andere Tumore. Des Weiteren kann auch bei Angehörigen dieser Patienten ein erhöhtes Tumorrisiko bestehen. Eines der für diese erbliche Tumorneigung verantwortlichen Gene ist be-reits bekannt (BAP1). Patienten mit erblichen Mutationen in diesem Gen können von gezielter Vorsorge profiSeite 33 Informationen für Patienten mit Aderhautmelanom tieren. Es muss jedoch noch erforscht werden, welche Tumore bei diesen Patienten gehäuft auftreten. Zusätzlich müssen auch die Faktoren, die das Tumorrisiko mitbestimmen, aufgeklärt werden. In einem von der Deutschen Krebshilfe geförderten Projekt soll bei Patienten, die an diesem Projekt teilnehmen wollen, das mögliche Vorliegen einer erblichen Tumorneigung erkannt werden. Den Patienten, bei denen eine erblichen Tumorneigung vorliegt, wird ein Nachsorgeprogramm angeboten. Nähere Informationen zu diesem Projekt finden Sie in unserer Patienteninformation (siehe Anhang Abschnitt 5.b, Risikoadaptierte Nachsorge bei Patienten mit Aderhautmelanom, Projektteil III). Seite 34