Katheterablation von Vorhofflimmern Vorhofflimmern ist die
Werbung

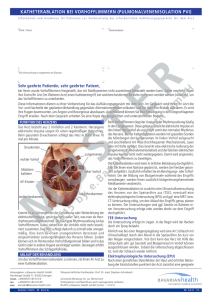
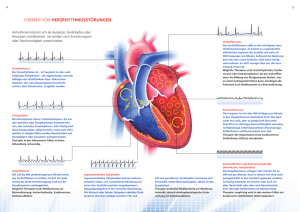
Katheterablation von Vorhofflimmern Vorhofflimmern ist die häufigste Rhythmusstörung des Menschen. Die medikamentös, sinusrhythmuserhaltende Therapie hat sich hierbei als wenig effektiv erwiesen. Selbst mit Amiodaron können über den Zeitraum eines Jahres weniger als rund die Hälfte der Patienten im Sinusrhythmus gehalten werden. Zusätzlich haben verschiedene Studien gezeigt, dass eine medikamentöse, sinusrhythmuserhaltende Therapie nicht geeignet ist das arterielle Embolierisiko zu senken. Die somit letztlich ernüchternden Ergebnisse der medikamentösen Therapie haben den Wunsch geweckt, nicht medikamentöse Therapieverfahren einzusetzen. Prof. Dr. med. Volker Kühlkamp Seit langem weiss man, dass die, auch von den Herzchirurgen unseren Kliniken durchgeführte Maze-Operation ein sehr effektives Verfahren ist zur dauerhaften Wiederherstellung von Sinusrhythmus ist. Allerdings handelt es sich bei diesem Eingriff um einen ausgedehnten, herzchirurgischen Eingriff mit den entsprechenden Risiken, der daher häufig in Kombination mit einer ohnehin notwendigen Herzoperation vorgenommen wird. Die Therapie der Wahl bei vielen Formen paroxysmaler, supraventrikulärer Tachykardien ist seit mehr als 20 Jahren die Katheterablation. Es war daher nahe liegend dieses Verfahren auch für die Therapie von Vorhofflimmern einzusetzen. In den letzten Jahren wurden eine ganze Reihe von Ablationsverfahren bei Patienten mit Vorhofflimmern erprobt. Hierbei wurde einerseits versucht, die Maze-Operation mittels Kathetertechnik zu imitieren. Auf der anderen Seite wurde versucht durch die Elimination von Triggerarrhythmien das Auftreten von Vorhofflimmern zu verhindern. Auch derzeit sind sicher noch Fragen zum optimalen Vorgehen offen. Im Folgenden möchten wir unser Vorgehen bei der Ablation von Vorhofflimmern exemplarisch bei einer Patientin mit Z. n. ASD-Verschluss und Abbildung 1:Rekonstruktion des linken Vorhofs und Markierung der Lungenvenen (links), Segmentierter linker hochsymptomatischen Vorhof aus einem CT (rechts) zunächst nur intermittierendem, dann persistierendem Vorhofflimmern beschreiben. Das von uns gewählte Vorgehen beinhaltet eine Isolation nicht nur der Lungenvenen, sondern des gesamten Vorhofareals, in dem die Lungenvenen münden. Um eine optimale Planung der Ablation zu ermöglichen erhalten Patienten vor der Ablation ein MRT oder ein CT des Herzens. Mittels dieser Bilddaten werden mit Mapping-Systemen der linke Vorhof und die Lungenvenen rekonstruiert (Abbildung 1). Dieses Vorgehen haben wir auch bei unserer Patientin angewandt. Nach doppelter transeptaler Punktion wurde zunächst die linksatriale Geometrie aufgezeichnet, dann anhand des segmentierten CTs des linken Vorhofes korrigiert. Typischerweise führen wir zunächst eine circumferentielle Linie um die rechtseitigen Lungenvenen. Mit Schliessen der Ablationslinie ist üblicherweise auch das Areal, in I dem die Lungenvenen münden, elektrisch vom linken Vorhof isoliert. Da bei der Patientin III chronisches Vorhofflimmern bestand, wurden die V1 circumferentielle Ablationslinien zusätzlich mit einer linksatrialen CS 9-10 Dachlinie verbunden, darunter kam es zu einer zunehmenden Regularisierung von CS 7-8 Vorhofflimmern, schliesslich terminierte Vorhofflimmern und CS 5-6 Sinusrhythmus bestand (Abbildung 2). Die Wahrscheinlichkeit mit einer CS 3-4 Katheterablation dauerhaft Sinusrhythmus zu etablieren ist hoch. Unsere Erfahrung hat CS 1-2 gezeigt, dass wir wenigstens 8 von 10 Patienten ohne schwere begleitende Herzerkrankung Abbildung 2: Ableitung während der Ablation.. Mit zunehmender dauerhaft im Sinusrhythmus halten Regularisierung von Vorhofflimmern schließlich spontane Terminierung; Oberflächen-EKG und Ableitung aus dem können, selbstverständlich ohne Coronarvenensinus (CS) zusätzliche antiarrhythmische Therapie. Die Katheterablation hat inzwischen auch Eingang in die Richtlinien sowohl der amerikanischen als auch der europäischen Gesellschaft für Kardiologie gefunden. Hier wird die Katheterablation sowohl bei Patienten mit paroxysmalen, als auch bei Patienten mit permanentem Vorhofflimmern empfohlen, wenn durch das Vorhofflimmern bedingte klinische Symptome bestehen und Antiarhythmika nicht ausreichend effektiv sind, bzw. der Patient eine antiarhythmische Therapie nicht verträgt. In einer Publikation des Jahres 2004 (evtl. nähere Angaben von wem?) wurde aufgezeigt, dass das Risiko einer Katheterablation aber auch die Erfolgschance wesentlich von der Erfahrung des Zentrums abhängt, das den Eingriff durchführt. Im Jahr 2006 wurden in der Elektrophysiologie unserer Kliniken mehr als 400 Ablatationen durchgeführt – davon über 200 Vorhofflimmerablationen. Damit liegt unsere Abteilung in dem Bereich, in dem mit der höchsten Erfolgs- und der niedrigsten Komplikationsrate zu rechnen ist. In den nächsten Jahren wird sich das Verfahren zur Katheterablation von Vorhofflimmern sicherlich noch deutlich verändern. Grosse Fortschritte sind durch technische Verbesserungen der Kathetersteuerung zu erwarten. Der wesentliche Vorteil von Steuersystemen für Katheter ist sicherlich in der deutlich reduzierten Einarbeitungszeit für neue Mitarbeiter zu sehen. Ob damit auch höhere Erfolgsquoten bei der Katheterablation erzielt werden können oder ob sich die Prozeduren, die derzeit doch noch zwischen 3 und 4 Stunden dauern, erreicht werden können, bleibt offen. Insgesamt stellt die Katheterablation von Vorhofflimmern einen enormen Fortschritt bei der Behandlung dieser für viele Patienten doch schwer einschränkenden Arrhythmie da. Dies ist von umso grösserer Bedeutung, da wesentliche Fortschritte bei der medikamentösen Therapie von Vorhofflimmern in den nächsten Jahren wohl nicht zu erwarten sind. Literatur: 1. ACC/AHA/ESC Guidelines for the management of patients with atrial fibrillation. Circulation 2006; 114: e257-e354 2. Worldwide survey on the methods, efficacy, and safety of catheter ablation for human atrial fibrillation. Cappato R., et al. Circulation 2005; 111: 1100-1105