Akute Ataxie rasch differenzieren
Werbung

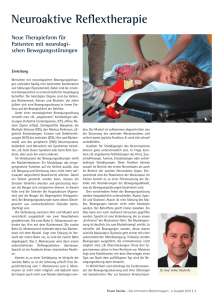
Quelle: abd/bmp von Angelika Bauer-Delto Als „Ataxie“ wird eine Störung der Koordination und Feinabstimmung von Willkürbewegungen sowie der Kontrolle der Körperhaltung bezeichnet. Ein 20 Monate alter Junge wird wegen einer Gangstörung in der neurologischen Ambulanz vorgestellt. Er ist das erste Kind gesunder konsanguiner Eltern. Sein geradezu „clownesker“ Gang fiel bereits auf, als er mit etwa 14 Monaten laufen lernte. Schon als älterer Säugling sei er etwas „tapsig“ gewesen, berichten die Eltern. Außerdem leide ihr Kind häufig unter Atemwegsinfekten. Die Untersuchung ergibt eine ausgeprägte, geradezu grotesk wirkende Gang- und Standataxie. Ständig drohen Stürze, die das Kind meist aber noch abwenden kann. Wenn der Junge die Blickrichtung ändert, wirft er zunächst den Kopf herum, um dann mit einer konjugierten Bulbusbewegung die Augen „nachzusteuern“. „Diese Kombination aus clownesker Ataxie und okulärer Apraxie bei einem Kleinkind ist charakteristisch für die autosomal rezessive Ataxia teleangiectatica, das Louis-Bar-Syndrom“, erklärt PD Dr. Knut Brockmann vom Sozialpädiatrischen Zentrum (SPZ) des Universitätsklinikums Göttingen. Die charakteristischen Teleangiektasien der Konjunktiven treten meist erst ab dem dritten Lebensjahr auf. Die Verdachtsdiagnose kann dann durch molekulargenetische Untersuchungen gesichert werden. Akute Ataxie rasch differenzieren „Wird dem Kinder- und Jugendarzt in der Pra- xis ein ataktisches Kind vorgestellt, steht er zunächst vor der diagnostischen Herausforderung, keine akut lebensbedrohliche Erkrankung zu übersehen“, betont Brockmann. Der zeitliche Ablauf der Ataxie erlaubt hier oft eine erste diagnostische Weichenstellung. Vertraut ist dem Pädiater die subakute Ataxie infolge einer Zerebellitis. Eine akute, seit Stunden bestehende Ataxie eines allgemein verlangsamten Kindes spricht für eine Intoxikation, besonders häufig durch Benzodiazepine. Eine seit wenigen Wochen zunehmende Ataxie bei einem Klein- oder Schulkind, das auch noch über Kopfschmerzen klagt und nüchtern erbricht, lässt an einen Tumor in der hinteren Schädelgrube denken. Kleinkinder erkranken gelegentlich an einer Formen zerebraler Bewegungsstörungen Art: spastisch, dyston/dyskinetisch und/oder ataktisch Lokalisation: • Diparese: vorwiegend Beine • Tetraparese: Beine und Arme, evtl. Kopf und Rumpf • Hemiparese: Halbseitenlähmung Pädiatrix 7/2006 5 Chronische Ataxie meist durch Kleinhirnläsionen bedingt Die meisten chronischen Ataxie-Formen stellen Kleinhirnerkrankungen dar oder sind auf Läsionen in einem der Kleinhirn-afferenten Systeme zurückzuführen, erklärt Brockmann. Auffälligstes Symptom ist der ataktische Gang, der breitbasig, wackelig und unsicher ist. Das Kind droht ständig zu stürzen. Bei Erkrankungen des Kleinhirnwurmes finden sich typischerweise Ausgleichsbewegungen des Rumpfes oder Kopfes, sogenannte Titubationen. Läsionen der Kleinhirnhemisphären sind eher durch gerichtete Fallneigung und ipsilaterale Hypotonie und Dysmetrie gekennzeichnet. Weitere wichtige Kleinhirnsymptome sind Dysarthrie mit skandierender Sprache, Intentionstremor und Augenzittern. Bei jeder Ataxie nimmt die Balancestörung mit geschlossenen gegenüber offenen Augen zu (positives Romberg-Zeichen). Bei bestimmten Gangstörungsmustern, die sich oft erst im Klein- oder Schulkindalter manifestieren, muss auch an genetische Ursachen gedacht werden, erklärt Brockmann. Häufigste Form ist die autosomal-rezessive Friedreich-Ataxie. Die Symptomatik ist unaufhaltsam progredient und reicht von der Dysarthrie, Hohlfußbildung, Erlöschen der Muskeleigenreflexe an den Beinen, Kardiomyopathie, Hörstörung und Skoliose bis hin zum Diabetes mellitus. Neben Kleinhirnfehlbildungen können eine lange Reihe seltener metabolischer Erkrankungen zu einer chronischen Ataxie führen. Die Ataxia teleangiectatica ist dafür ein Beispiel. Eine kausale Therapie der Ataxien ist nur in wenigen Ausnahmefällen möglich, so bei der Ataxie mit isolierter Vitamin-E-Defizienz. Brockmann empfiehlt in der Regel eine sympPädiatrix 7/2006 tomatische Behandlung mit Krankengymnastik, Ergotherapie und Logopädie sowie eventuell erforderliche orthopädische Hilfsmittel. Manche Dyskinesien sprechen auf L-Dopa an Ein achtjähriges Mädchen wird im SPZ vorgestellt mit der Frage, ob eine Botulinumtoxin-Therapie zu einer Besserung ihrer Spitzfußstellung beitragen könnte. Seit dem sechsten Lebensjahr hat sich ein allmählich zunehmender pes equinovarus entwickelt. Gesteigerte Muskeleigenreflexe und positives Babinski-Zeichen führten zur Diagnose einer spastischen Spinalparalyse. Bei der Untersuchung im SPZ fallen aber auch eine dystone Armhaltung sowie ein wechselnd ausgeprägter muskulärer Schiefhals auf. Die Mutter berichtet, dass sich die Bewegungsstörung ihrer Tochter meist im Laufe des Tages verschlechtere: So zeige sie vormittags nur die Spitzfußstellung, könne nachmittags aber nicht mehr frei gehen, nur noch krabbeln. Neben Dystonien zählen auch Bewegungsstörungen wie Ballismus, Chorea, Tic, Tremor und Myoklonien zu den Dyskinesien. Entscheidendes pathophysiologisches Moment ist die abnorme Kokontraktion von Agonisten und Antagonisten. Für die Chorea sind kurze, plötzlich einschießende, regellose unwillkürliche Bewegungen charakteristisch. Die Athetose ist durch langsamere, schlängelnde, gewundene Bewegungen gekennzeichnet. Ballistische Bewegungen sind heftig schleudernd. Diese extrapyramidalen Bewegungsstörungen sind oft nicht sicher voneinander abzugrenzen. Allen gemeinsam ist, dass Praxie, also die zweckmäßige Ausführung von Bewegungen, und Willkürmotorik relativ intakt sind, dass sich die Symptomatik bei emotionaler Anspannung verstärkt und im Schlaf sistiert, erläutert Brockmann. Für den Pädiater, dem ein Kind oder Jugendlicher mit einer Dystonie vorgestellt wird, kann der zeitliche Ablauf eine erste Klassifizierung einer Dyskinesie in akute oder chronische Formen erlauben. Pädiatrisch gut bekannt ist beispielsweise die akute Dystonie nach Einnahme von Metoclopramid. Im Säuglingsalter treten auch transiente benigne Dystonie-Formen auf. Chronische dystone Syndrome können vielfältige metabolische und genetische Ursachen haben. Bei den geschilderten Auffälligkeiten sollte der Kinder- und Jugendarzt eine entsprechende Diagnostik und spezifische Behand- Bewegungsstörungen ganz abrupt auftretenden Ataxie mit Augenzittern und Schwindel, sodass sie sich nicht auf den Beinen halten können. Nach wenigen Minuten sistieren die Symptome ebenso spontan, und die Kinder sind im Intervall beschwerdefrei. Diese benigne anfallsartige Vertigo – laut Brockmann eine Variante der Migräne – kann ein- bis mehrmals im Monat rezidivieren. Die Ergebnisse aller Zusatzuntersuchungen erweisen sich als normal. In seltenen Fällen hat eine rezidivierende, episodische Ataxie genetische Ursachen (z. B. Ahornsiruperkrankung, mitochondriale Zytopathien). „Dystonien“ sind Bewegungsstörungen mit unwillkürlichen, anhaltenden Muskelkontraktionen, die zu drehenden und wiederholten Bewegungen oder abnormen Haltungen führen. 6 Bewegungsstörungen lung in einem spezialisierten neurologischpädiatrischen Zentrum in die Wege leiten. Bei chronischen Dystonien mit unklarer Ursache empfiehlt Brockmann einen Behandlungsversuch mit L-Dopa. Schwerkranke Kinder und Jugendliche mit generalisierten Dystonien können auch von einer neurochirurgischen Tiefenhirnstimulation deutlich profitieren. Zerebralparese meist mit Spastik verbunden Als „Zerebralparesen“ fasst man eine Gruppe von zerebralen Bewegungsstörungen mit nicht progredienten, aber sich ändernden sensomotorischen Störungen zusammen. Eigenmotivierte motorische Aktivitäten unterstützen eine zentralnervöse Reorganisation. Abb.: Motorisches Lernen mit Hilfe des Laufbandtrainers Quelle: Prof. Dieter Karch Schon in der 29. Schwangerschaftswoche erblickte der Junge per Notsectio das Licht der Welt. Bereits in den ersten Lebensmonaten wurde eine beidseitige periventrikuläre Leukomalazie festgestellt. Im weiteren Verlauf bestätigen sich die Befürchtungen: Der Junge entwickelt eine bilaterale spastische Zerebralparese. Die Hüftgelenke weisen eine milde Subluxation auf. Die kognitive Entwicklung verläuft altersentsprechend. Mit zweieinhalb Jahren dann wird der Junge erstmals in der Botulinumtoxin-Sprechstunde des Dr. von Haunerschen Kinderspitals München vorgestellt. Das klinische Muster der Bewegungsstörung imponiert mit einer deutlichen Hüftbeugekontraktur und einem erheblichen Kniestreckdefizit. Die proximal betonte spastische muskuläre Hypertonie erschwert insbesondere eine aufrechte Haltung und führt zu einem typischen Kauermuster im Stand. „Durch ein multimodales Therapiekonzept konnte eine deutliche, anhaltende funktionelle Verbesserung erreicht werden“, fasst Dr. Ingo Borggräfe die erfolgreiche Behandlung seines Patienten zusammen: Der Junge erhielt insgesamt fünfmal eine sonografisch gesteuerte Injektion mit Botulinumtoxin A. Kombiniert wurde die Behandlung mit einer intensiven Physiotherapie. Außerdem wurde der kleine Patient mit orthopädischen Hilfsmitteln versorgt. Er kann jetzt mit Vier-Punkt-Stöcken selbständig gehen und ausdauernd stehen. Zerebralparesen sind die häufigsten zerebralen Bewegungsstörungen bei Kindern. Die infantile Zerebralparese entsteht infolge einer Schädigung des Gehirns während der Prä-, Peri- oder Postnatalzeit oder einer Hirnanomalie. Zu anderen Formen zerebraler Bewegungsstörungen kann es auch durch ein schweres Schädel-Hirn-Trauma, eine Enzephalitis oder neurodegenerative und neurometabolische Erkrankungen kommen. In der Folge können Körperhaltung und Bewegungsmuster gestört sein. Auch eine Verzögerung der motorischen, sprachlichen oder intellektuellen Entwicklung sowie Einschränkungen der visuellen oder akustischen Wahrnehmung sind möglich. Der Pädiater sollte bei Anzeichen von Gedeih- und Funktionsstörungen oder Bewegungsarmut, bei einer abnormen Körperhaltung und auffällig steifen, schlaffen oder stockenden Bewegungsmustern frühzeitig eine neuropädiatrische Abklärung in die Wege leiten. Multimodal behandeln „Die Physiotherapie ist der wichtigste Baustein im Behandlungskonzept zerebraler Bewegungsstörungen“, erklärt Prof. Dr. Dieter Karch vom Kinderzentrum Maulbronn. In den vergangenen Jahrzehnten wurden bevorzugt Übungsprogramme auf neurophysiologischer Grundlage nach Vojta und Bobath praktiziert. Diese geben zwar wichtige Anstöße zur motorischen Entwicklung und können Folgeschäden verringern helfen. „Ihre Wirksamkeit konnte allerdings bislang in Evaluationsstudien nicht ausreichend belegt werden“, räumt Karch ein. Nach heutigem Wissen gelingt motorisches Lernen am besten, wenn die Eigenaktivität des Kindes durch systematische Übungen angeregt und nicht durch therapeutischen Aktionismus gehemmt wird. „Eigenmotivierte motorische Aktivitäten unterstützen eine zentralnervöse Reorganisation und verbessern gleichzeitig Pädiatrix 7/2006 7 Pädiatrix 7/2006 Ergänzend zur Physiotherapie können orthopädische Maßnahmen und Hilfsmittel sowie eine medikamentöse Behandlung erforderlich werden. Viele Kinder benötigen zusätzlich Logopädie und Ergotherapie. „Wichtig sind stets auch pädagogisch und psychosozial orientierte Maßnahmen“, ergänzt Karch. Weiterführende Informationen • Themenschwerpunkt in: Neuropädiatrie in Klinik und Praxis 2006; 5. Jg., Heft 3; S. 92-117 • Publikationen von Karch D et al.: www.kize. de (Fortbildung > Publikationen > Zerebrale Bewegungsstörungen: Infantile Zerebralparesen) • Worldwide Education and Awareness for Movement Disorders: www.wemove.org • MD Virtual University: www.mdvu.org/li brary/pediatric/ Anzeige NEU +++ NEU +++ NEU +++ NEU +++ NEU Die Mediadaten 2007 für Pädiatrix Jetzt online downloaden! www.paediatrix.com NEU +++ NEU +++ NEU +++ NEU +++ NEU Bewegungsstörungen die Fertigkeiten und Fähigkeiten des Kindes“, erläutert Karch. Diesen neuen Erkenntnissen trägt das modifizierte Bobath-Konzept Rechnung: Alltagsaktivitäten regen entsprechend dem Entwicklungsstand motorische Lernvorgänge an und ermöglichen so neue sensomotorische Erfahrungen. „Erkenntnisse über die neuronale Plastizität des motorischen Kortex, insbesondere die Adaption des ZNS an sich ändernde Umgebungsbedingungen, haben zur Erforschung neuer Therapiestrategien geführt“, erklärt PD Dr. Volker Mall vom Zentrum für Kinderheilkunde und Jugendmedizin in Freiburg. Zahlreiche Studien belegen, dass erfolgreiches motorisches Lernen an neuronale Plastizität gekoppelt ist. So konnte mittels der funktionellen Magnetresonanztomographie (fMRT) und der transkraniellen Magnetstimulation (TMS) gezeigt werden, dass wirksames motorisches Training mit kortikalen Veränderungen einhergeht und eine gezielte kortikale Reparation induzieren kann. Bei Kindern mit spastischer Hemiparese sind „forced use“-Verfahren sehr erfolgversprechend. Bei der „constraint induced movement therapy“ beispielsweise handelt es sich um ein Handfunktionstraining. Dabei wird der gesunde Arm, der oft alle motorischen Funktionen übernimmt, ruhig gestellt und die funktionell vernachlässigte betroffene Seite in alltagsrelevanten Situationen zum Handeln „gezwungen“. Ein weiterer interessanter Ansatz bei spastischer Diparese ist das Gehtraining auf einem Laufband (siehe Abbildung S. 6), wie es bereits bei erwachsenen Schlaganfallpatienten erfolgreich praktiziert wird und bei Kindern noch weiter evaluiert werden muss. In jüngster Zeit hat sich auch das medikamentöse Behandlungsspektrum erweitert. Um die Überaktivität der Muskeln bei spastischen Bewegungsstörungen fokal zu reduzieren, hat sich die intramuskuläre Injektion von Botulinumtoxin etabliert. Bei sehr ausgeprägter, multifokaler Spastik reicht jedoch manchmal die injizierbare Dosis nicht aus. Als weiteres antispastisches Medikament bei schwerer spastischer Tetraparese steht Baclofen zur Verfügung, das sinnvollerweise intrathekal mittels einer Pumpe verabreicht wird. In der Praxis hat es sich vielfach bewährt, die einzelnen Therapieoptionen in ein multimodales Behandlungskonzept zu integrieren. Mit Botulinumtoxin lassen sich spastische Bewegungsstörungen effektiv und sicher behandeln.