Bundeswehrzentralkrankenhaus Koblenz
Werbung

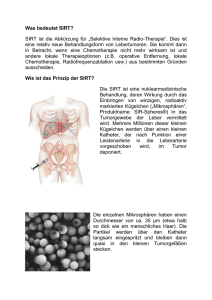
Bundeswehrzentralkrankenhaus Koblenz Akademisches Lehrkrankenhaus der Johannes-Gutenberg-Universität Mainz Nuklearmedizin Selektive Interne Radiotherapie (SIRT) bei malignen Lebertumoren Was versteht man unter einer Selektiven Internen Radiotherapie ? Die Selektive Interne Radiotherapie (SIRT) ist eine Form der Strahlentherapie zur Behandlung fortgeschrittener Tumoren und Metastasen in der Leber. Anders als bei der herkömmlichen Bestrahlung werden bei der SIRT die Krebszellen nicht von außen, also durch gesundes Gewebe hindurch, sondern direkt in der Leber bestrahlt. Hierzu werden radioaktiv markierte Kunstharzkügelchen über die Leberarterie in die Leber geleitet. Die Mikrokugeln gelangen so unmittelbar zum erkrankten Gewebe. Dort lagern sie sich ab, verkleinern den Tumor oder zerstören ihn sogar ganz. Die SIRT wird vor allem dann eingesetzt, wenn eine Operation oder Chemotherapie nicht erfolgreich war oder nicht in Frage kommt. Wie wirkt die SIRT ? Die SIRT ist eine minimal-invasive Therapie: Über einen Katheter werden Millionen Kunstharzkügelchen, die mit radioaktivem Yttrium-90 versehen sind, in die Leberarterie eingeschwemmt und auf diese Weise direkt zum erkrankten Gewebe geleitet. Diese sogenannten Mikrosphären (ca.35 µm Durchmesser) lagern sich in unmittelbarer Nähe des Tumors ab, verschließen dort die kleinsten versorgenden Gefäße und geben ihre Strahlung ab. Dies behindert einerseits die Durchblutung des Tumors, andererseits kann die Strahlung direkt auf das erkrankte Gewebe wirken. Yttrium-90 setzt dabei Strahlen frei, die maximal einen Zentimeter in das umliegende Gewebe eindringen. Benachbartes Gewebe oder angrenzende Organe sind von der Bestrahlung deshalb kaum betroffen. 1 Wer kommt für eine Behandlung in Frage ? Eine SIRT ist in den Fällen anwendbar, in denen eine operative Entfernung des Lebertumors nicht möglich ist und auch andere Verfahren, wie z.B. die systemische Chemotherapie kein oder nur ein begrenztes Ansprechen des Tumors bewirkt haben. Indikation für eine SIRT –Therapie sind primäre [z.B. Hepatocelluläres Carcinom (HCC), Cholangiocelluläres Carcinom (CCC)] und sekundäre (z.B. Metastasen eines Colorektalen Carcinoms, eines Mammacarcinoms, eines Melanoms, Karzinoide) bösartige Tumore der Leber. Voruntersuchungen Vor der Therapie mit den Mikrosphären wird zunächst eine ausführliche Anamnese des Patienten erhoben. Alle bereits vorliegenden Befunde müssen außerdem kritisch in Hinblick auf die Indikationsstellung und das Vorliegen möglicher Kontraindikationen hin überprüft werden. Zur diagnostischen Abklärung sind weitere Voruntersuchungen erforderlich. Dafür sollte auf jeden Fall eine kontrastmittelverstärkte Computertomographie des Brust- und Bauchraumes durchgeführt werden. Unter Umständen kann auch eine Magnetresonanztomographie notwendig sein. Um Tumormanifestationen außerhalb der Leber sicher Abb. 1 FDG-PET/CT-Aufnahmen der Leber mit Tumormanifestation ausschließen zu können, ist darüber hinaus eine Positronen–Emissions-Tomographie (PET) erforderlich, die in unserer Abteilung mit Hilfe einer sog. hochauflösenden (HD) PET/CT erfolgt. Neben der Tumorausbreitung muss auch die Leberfunktion durch Blutuntersuchungen überprüft werden. Etwa 2 Wochen vor der SIRT wird eine angiographische Darstellung der Oberbaucharterien in der Abteilung Radiologie durchgeführt, über die die arterielle Gefäßversorgung der Leber, atypische Gefäßverläufe und makroskopisch sichtbare 2 Umgehungskreisläufe zu benachbarten Organen dargestellt werden. Gefäße, die z.B. den Magen und den Zwölffingerdarm versorgen, werden verschlossen, um ein Abfließen der Mikrosphären in diese Organstrukturen zu verhindern. Falls das Gefäß, das die Gallenblase arteriell versorgt (die Arteria cystica) kaliberstark ausgebildet ist, ist auch ein Verschluss dieses Gefäßes zu erwägen. Um Kurzschlussverbindungen zwischen Leber und Lunge (Shunts) ausschließen zu können, injiziert man an Eiweiß gebundene Technetium-Partikel (MAA, makroaggregiertes Albumin mit Technetium99), die sich ähnlich wie die später bei der Therapie verwendeten Yttrium – 90 – Mikrosphären verhalten. In der Nuklearmedizinischen Abteilung wird dann eine szintigraphische Untersuchung durchgeführt, bei der die von Leber und Lunge ausgehende Strahlung gemessen und zueinander ins Verhältnis gesetzt wird. Das so ermittelte Shuntvolumen darf nicht größer als 10 % (max.15 %) der insgesamt verabreichten Radioaktivität sein. Die Indikationsstellung zur Therapie erfolgt in enger Zusammenarbeit zwischen der nuklearmedizinischen, radiologischen und onkologischen Abteilung. Kontraindikationen: Hier muss man zwischen relativen und absoluten Kontraindikationen (Ausschlusskriterien) unterscheiden. Absolute Kontraindikationen • Vorherige Bestrahlung der Leber • Aszites (Bauchwasser) • Deutlich eingeschränkte Leberfunktion (Bilirubin über 1,8 – 2,0 mg/dl, Gerinnungsparameter, Albumin) • Shuntvolumen zwischen Leber und Lunge > 15 % • In der Vorbereitungs-Angiographie Nachweis eines Rückstromes (Stromumkehr des Blutes) in andere Organe • Tumormanifestationen außerhalb der Leber (Ausnahmen möglich) • Behandlung mit Capecitabine: Therapiepause vor SIRT 4-6 Wochen, nach SIRT 6 Wochen erforderlich • Vollständige Portalvenenthrombose bzw. Flussumkehr • Karnofsky – Index < 60 % 3 • Lebenserwartung < 3 Monate • Schwangerschaft • Alter < 18 Jahre • Technisch nicht sicher platzierbarer Katheter Relative Kontraindikationen • Nachweis von Knochenmetastasen, die unter systemischer Therapie stabil oder rückläufig sind, während die hepatische Tumormasse einen Progress aufweist. • Shuntvolumen zwischen Leber und Lunge > 10% und < 15%; hier kann bei einer entsprechenden Dosisreduktion die Therapie ggf. dennoch durchgeführt werden. • Teilthrombose der Pfortader. 4 Wie kann man sich eine Behandlung mit SIRT vorstellen ? Begründet auf eine interdisziplinäre Indikationsstellung (Onkologie, Nuklearmedizin und Radiologie) und Sichtung der Laborergebnisse, der Schnittbilduntersuchungen und der PET/CT-Untersuchung erfolgt die Therapie. Durchführung: Nach lokaler Betäubung der Haut im Bereich der Leiste wird ein kleiner Schnitt (Inzision) gemacht, um einen dünnen Plastikschlauch (Katheter) in die Schlagader des Beckens einzuführen. Unter Kontrastmitteleinspritzung und Durchleuchtungskontrolle (Angiographie) wird der Katheter bis in die Leberarterie geschoben. Zunächst werden die bereits in der Voruntersuchung verschlossenen Gefäße überprüft. Sollten sich Umgehungskreisläufe (Kollaterale) gebildet haben, müssen diese occludiert werden. Anschließend sondiert man selektiv die linke und rechte Leberarterie mit dem Katheter und die eigentliche Behandlung wird durchgeführt. Abhängig vom Ausmaß des Tumorbefalls werden ein Leberlappen oder beide Leberlappen behandelt. Nach jeder Injektion der Mikrosphären sowie jeder Umpositionierung des Katheters erfolgt eine Kontrastmitteleinspritzung und Durchleuchtungskontrolle. Abb. 2 Applikation der Yttrium-90-markierten Mikrosphären im Angiographieraum 5 Abb. 3 Spezielle Apparatur zur Applikation der Sphären Abb. 4 SIRT erfolgt durch ein Ärzteteam bestehend aus Nuklearmediziner und Radiologe Durch die Betäubung der Haut spürt der Patient von dem Einbringen des Katheters in die Schlagader nichts. Bei der wiederholten Injektion von Kontrastmittel über den Katheter entsteht im entsprechenden Organbereich ein Wärmegefühl, das jedoch innerhalb weniger Sekunden wieder vergeht. Um ggf. auftretende Nebenwirkungen wie ein Druckgefühl im Oberbauch oder z.B. durch die längere Liegezeit bedingte Schmerzen im Rücken zu verhindern, werden dem Patienten entsprechende Medikamente appliziert. Bereits vor der SIRT erfolgt eine medikamentöse Einleitung auf der Onkologischen Therapiestation. Zusätzlich wird praetherapeutisch ein Blasenkatheter gelegt, insbesondere um Unruhezustände während der Angiographie und den darauffolgenden Kameraaufnahmen zu verhindern. 6 Nach Beendigung der SIRT wird ein Druckverband an der Einstichstelle in der Leiste angelegt und der Patient aufgefordert ca. 6 Stunden Bettruhe einzuhalten. Im Anschluss an die Therapie werden in der Nuklearmedizinischen Abteilung eine Szintigraphie der Leber (Bremsstrahlung) sowie SPECT / CT- Aufnahmen des Oberbauchs zur Dokumentation der regelrechten Implantation und zum Ausschluss einer Verschleppung der Mikrosphären durchgeführt. Dauer: Die Behandlung an sich dauert etwa 2-3 Stunden. Anschließend müssen die Patienten drei Tage lang auf der Onkologischen Station beobachtet werden, bis der Großteil der Strahlenenergie von den Mikrosphären an das befallene Gewebe abgegeben worden ist. Strahlenbelastung Bei der SIRT wird ein kurz wirksamer Betastrahler in die tumorversorgenden Gefäße eingebracht. Betastrahler haben im Lebergewebe eine Reichweite von nur wenigen Millimetern bis zu ca. 1 cm. Dadurch wird in der Leber bzw. im Tumorgewebe eine sehr hohe Strahlendosis erreicht, während das gesunde Lebergewebe bzw. die umliegenden Organstrukturen in nur geringem Maße Strahlen ausgesetzt sind. Innerhalb der Leber entsteht allerdings durch Wechselwirkung mit dem Gewebe Röntgenbremsstrahlung, die eine größere Reichweite als Betastrahlung aufweist. In Deutschland ist nach Empfehlung der Strahlenschutzkommission (SSK) ein mindestens 48-stündiger stationärer Aufenthalt erforderlich. Die Halbwertszeit des Yttriums liegt bei ca. 3 Tagen. Nach ca. 11 Tagen ist keinerlei Strahlenemission mehr nachweisbar. Innerhalb der ersten Woche sollte daher ein enger Kontakt zu anderen Personen vermieden werden, d.h. der Patient sollte z.B. nicht im selben Bett wie sein Partner schlafen und nicht länger als zwei Stunden im Flugzeug oder Zug neben einem Mitreisenden sitzen. Vor allem von Kindern und Schwangeren muss in den ersten Tagen nach der SIRT etwas Abstand eingehalten werden. 7 Welche Nebenwirkungen und Komplikationen können auftreten ? Nebenwirkungen: Kurze Zeit nach der Behandlung kommt es häufig zu Schmerzen im Bereich der Leber und des Oberbauches, dazu auch Übelkeit oder Fieber. Verursacht wird dies durch die Embolisation der kleinen Lebergefäße. Die Beschwerden können jedoch mit Medikamenten effektiv behandelt werden. Komplikationen: Die SIRT ist bei erfahrenen Untersuchern ein sehr sicheres Verfahren. Eine durch die SIRT möglicherweise auftretende Komplikation ist eine Implantation von Mikrosphären z.B. in die Gallenblase oder den Magen. Hierdurch kann es zur Entstehung einer Gallenblasenentzündung bzw. eines Magengeschwürs kommen. Bei eingeschränkter Leberfunktion kann es in seltenen Fällen in den Wochen nach der Therapie zu einer Strahlenhepatitis (Leberentzündung) kommen. Durch Umgehungskreisläufe (Shunts) zwischen Leber und Lunge kann es auch zu einer Verschleppung von Sphären in die Lunge und dadurch zu einer Strahlenpneumonitis (Lungenentzündung) kommen. Eine weitere denkbare Komplikation könnte eine Infektion sein. Im Regelfall lassen sich diese Komplikationen medikamentös beherrschen. Wie ist der Erfolg bei einer SIRT-Behandlung einzuschätzen ? Bisher wurden weltweit über 6.500 SIRT-Therapien durchgeführt. Die bisher veröffentlichten Ergebnisse sind überaus positiv. Nahezu alle Autoren beschreiben eine deutliche Größenabnahme der Lebertumore, verbunden mit einem starken Rückgang der Tumormarker im Serum. Insbesondere die Positronen-Emissions-Tomographie (PET) als Verfahren zum Nachweis von Stoffwechselaktivität im Tumor zeigt eine deutliche Abnahme der Tumoraktivität. Andere Autoren berichten im Vergleich mit etablierten Therapieformen eine signifikante Überlebensverlängerung. Es gilt zu bedenken, dass es sich bei der SIRT um eine palliative Therapieoption handelt, die das Überleben der Patienten vermutlich verlängert, jedoch nur in vereinzelten Ausnahmefällen eine Heilung der Tumorerkrankung erzielen kann, indem nach der SIRT durch eine deutliche Größenregredienz der Tumormanifestation beispielsweise eine Operation möglich wird. 8 Was passiert nach der Behandlung ? Der Patient sollte im Anschluss an die Intervention für ca. 6 Stunden Bettruhe einhalten. Am Therapietag muss der Patient nüchtern bleiben. Zwieback und leichte Kost ist am Folgetag möglich. Bereits am 3. Tag ist eine normale Kost unbedenklich. Bei der Therapie mit radioaktiven Stoffen schreibt der Gesetzgeber darüber hinaus einen stationären Aufenthalt von mindestens 48 Stunden vor. Zur Kontrolle erfolgen in regelmäßigen Abständen körperliche Untersuchungen, sowie CT- oder MRT- Aufnahmen der Leber. Da die Größenabnahme des Tumors jedoch nicht unbedingt eine verminderte Tumoraktivität bedeutet, entsteht erst durch wiederholte PETAufnahmen und die Untersuchung des Blutes im Labor ein vollständiges Bild über den Behandlungserfolg. Kurzes Ablaufschema • Arztbrief des Onkologen, CT-Befunde und CT-Bilder sowie Laborbefund gehen ein und werden bzgl. einer Indikationsstellung geprüft (Interdisziplinäre Besprechung Nuklearmedizin/Radiologie/Onkologie). Danach telefonischer Kontakt durch Frau Dr. Hoffmann mit dem behandelnden Onkologen. Bei geplanter Therapie erhält der Patient eine telefonische Information durch die MTA Frau Schmidt oder die Leitende MTA Frau Metternich über die Termine sowie eine schriftliche Informationsbroschüre. • PET/CT und ggf. CT/Angio (ggf. stationärer Aufenthalt auf der Onkologischen Therapiestation). • Vorbereitungsangiographie (2 Tage stationärer Aufenthalt auf der Onkologischen Therapiestation). • 2 Wochen später Therapie (3 Tage stationärer Aufenthalt auf der Onkologischen Therapiestation). • 3 Monate nach Therapie: PET/CT Da der behandelnde Onkologe weiterhin federführend im Therapieregime des Patienten ist, erfolgen jegliche Befundinformationen, z.B. PET/CT-Befund etc. an den Onkologen, nicht an den Patienten selbst. 9 Welche Informationen benötigen wir im Vorfeld zur Begutachtung des Falles ? • Einen ausführlichen Arzt-Bericht des behandelnden Onkologen mit Schilderung der Beschwerden, den bisher bereits durchgeführten Therapiemaßnahmen, den relevanten Vor- und Begleiterkrankungen und den Laborwerten (insbesondere Bilirubin-Wert).. • Aktuelle CT-Untersuchung (Computertomographie mit Kontrastmittel) des gesamten Brust- und Bauchraumes; ggf. eine MRT-Untersuchung (Bilder und Befunde). • Überweisungsschein. • Schriftlich richten an: Bundeswehrzentralkrankenhaus Koblenz Abteilung Nuklearmedizin Rübenacher Straße 170 56072 Koblenz • Telefonische organisatorische Informationen richten an: MTA Frau Lein oder MTA Frau Wilhelmi Telefonnr. 0261-281-3552 oder 3553 oder 3515 Durchführende Ärztin der Abteilung Nuklearmedizin Oberstabsarzt Dr. med. Manuela Hoffmann Fachärztin für Nuklearmedizin 10