Hinterabschnitt Übungsfall 00010
Werbung

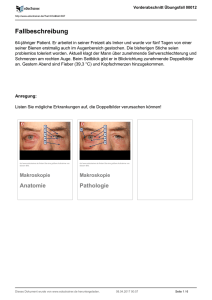
Hinterabschnitt Übungsfall 00010 http://www.edoctrainer.de/?kat=K34&fall=761 Fallbeschreibung 72-jährige Patientin. Sie ist seit Jahren bei Ihnen aufgrund von morgendlichen Schulter- und Beckengürtelschmerzen in Behandlung. Sie erscheint heute ohne Termin und berichtet über plötzlich aufgetretene, pochende Kopfschmerzen im Bereich der linken Schläfe und Schmerzen beim Kauen. Diese bestünden seit 4-5 Tagen und sie fühle sich seitdem auch „richtig krank“. Heute Morgen konnte sie zudem mit Ihrem linken Auge kaum noch etwas sehen. Anregung: Listen Sie die Ursachen einseitig auftretender Kopfschmerzen auf! Auf www.edoctrainer.de finden Sie ein interaktives Material zu diesem Bild. Funduskopie Funduskopie Dieses Dokument wurde von www.edoctrainer.de heruntergeladen. 18.05.2017 17:44 Seite 1 / 6 Hinterabschnitt Übungsfall 00010 http://www.edoctrainer.de/?kat=K34&fall=761 Fragen zum Fall 1. Welche Struktur des Auges ist bei der klinischen Befundkonstellation‚ äußerlich reizfreies Auge, Schmerzen und schnell eintretende Sehverschlechterung am wahrscheinlichsten betroffen? (A) Hornhaut (Kornea) (B) Linse (C) Glaskörper (D) Netzhaut (Retina) (E) Papille 2. Sehen Sie sich die gezeigte Funduskopie an. Welche Aussage ist richtig? (A) 1 zeigt auf eine retinale Arterie. 2 auf eine retinale Vene. (B) 1 zeigt auf eine retinale Vene. 3 zeigt auf den Rand der Papille. 4 zeigt auf einen Normalbefund. (C) (D) (E) Die mit '1' bezeichneten Gefäße sind deutlich pathologisch verändert. Die mit '2' bezeichneten Gefäße sind deutlich pathologisch verändert. 3. Welche Diagnose liegt am wahrscheinlichsten vor? (A) Akutes Winkelblockglaukom (B) Arteriitis temporalis (C) Migräneanfall (D) Thrombotisch-thrombozytopenische Purpura (E) Arteriosklerotische anteriore ischämische Optikusneuropathie (AION) Dieses Dokument wurde von www.edoctrainer.de heruntergeladen. 18.05.2017 17:44 Seite 2 / 6 Hinterabschnitt Übungsfall 00010 http://www.edoctrainer.de/?kat=K34&fall=761 4. Sie haben den Verdacht einer Arteriitis temporalis. Welche der genannten Untersuchungen ist zur Abklärung Ihrer Verdachtsdiagnose als nachrangig zu betrachten? (A) Bestimmung der Blutsenkungsgeschwindigkeit (BSG) (B) Langzeit-Blutdruckmessung (C) Kleines Blutbild (D) (Doppler-)Sonografie der Arteria temporalis superficialis (E) Bestimmung der Kreatinkinase im Serum 5. Welche Therapie muss bei Verdacht auf eine Arteriitis temporalis mit neu aufgetretenem Visusverfall erfolgen? (A) (B) (C) (D) (E) Lokale Applikation von kortikosteroidhaltigen Augentropfen Hochdosierte systemische Gabe von Prednisolon Initiale Gabe von Adalimumab oder Infliximab, danach Basistherapie mit Kortikosteroiden über eine Woche Sofortige Gabe von Acetylsalicylsäure (ASS) zur Durchblutungsförderung und Einschleichen einer Basistherapie mit Kortikosteroiden für zwei Jahre Eine Behandlung ist in der Regel nicht erforderlich, da die verschlossenen Gefäße nicht wieder zu eröffnen sind. Dieses Dokument wurde von www.edoctrainer.de heruntergeladen. 18.05.2017 17:44 Seite 3 / 6 DIAG Hinterabschnitt Übungsfall 00010 http://www.edoctrainer.de/?kat=K34&fall=761 DIAGNOSENBLATT DIAGNOSENBLATT DIAGNOSENBLATT Diagnose zum Fall Arteriitis temporalis bei dem weiteren Verdacht auf eine vorbestehende Polymyalgia rheumatica (Schmerzen im Schulter- und Beckengürtel). Auflösung der Nummerierung: 1: Retinale Vene 2: Retinale Arterie 3: Rand der Papilla nervi optici 4: Einblutung in der Papilla nervi optici Anregung: Listen die verschiedenen Vaskulitiden auf und ordnen Sie Ihre Auflistung nach der Größe der betroffenen Gefäße! Richtige Lösungen zu den Fragen 1. (E), 2. (B), 3. (B), 4. (B), 5. (B) Dieses Dokument wurde von www.edoctrainer.de heruntergeladen. 18.05.2017 17:44 Seite 1 / 3 DIAG Hinterabschnitt Übungsfall 00010 http://www.edoctrainer.de/?kat=K34&fall=761 DIAGNOSENBLATT Didaktische Hinweise Arteriitis cranialis Definition: Die Arteriitis cranialis zählt zu den zu der Gruppe der Riesenzellarteriitis und geht mit einer granulomatösen Entzündung in der Gefäßwand von mittleren und großen Arterien (zumeist im Versorgungsgebiet der Arteria carotis) einher. Synonyme: Arteriitis temporalis, Morbus Horton, arteriitische anteriore ischämische Optikusneuropathie DIAGNOSENBLATT Die Erkrankung tritt mit einer jährlichen Inzidenz von 30/100.000 Einwohnern auf, wobei die meisten Patienten älter als 50 Jahre und häufiger Frauen betroffen sind. DIAGNOSENBLATT Epidemiologie: Symptome: Ätiopathologie: Die Arteriitis cranialis ist eine Autoimmunerkrankung und stellt eine meist bilaterale granulomatöse Vaskulitis der mittleren und großen Arterien des Kopfes dar. Diese kann segmentweise auftreten und betrifft vorzugsweise die A. temporalis superficialis, wobei auch andere Äste der A. carotis (z.B. A. ophthalmica) involviert sein können. Histopathologisch ruft die autoimmun-vermittelte Reaktion eine lympho-histiozytäre Entzündung mit Riesenzellen in der Intima und Media der betroffen Gefäße hervor. Dieser Prozess kann zu einer Wanderverdickung und Einengung des betroffenen Gefäßlumens mit konsekutiver Minderperfusion der nachgeschalteten Stromgebiete und damit zu einer Sehminderung oder zu einem Sehverlust führen kann. Es besteht ein Zusammenhang mit der Polymyalgia rheumatica, die bei etwa 50% der Patienten Arteriitis cranialis zusätzlich auftritt. Die Patienten berichten meist über ein allgemeines Krankheitsgefühl mit Gewichtsverlust, Leistungsabfall und Nachtschweiß. Sie empfinden häufig einen starken pochenden, pulssynchronen Schläfen- bzw. Kopfschmerz, Schmerzen beim Kauen (Masseterschmerz, Claudicatio masticatoria ausgelöst durch Ischämie) sowie Parästhesien beim Kämmen im Bereich der Schläfe. Die A. temporalis superficialis kann hier auch verdickt, druckdolent und pulslos sein. Bei einer Beteiligung des Auges (in 30% der Fälle) kann es zu Augenschmerzen oder auch einer Amaurosis fugax kommen. Bei einer Beteiligung der A. centralis retinae können im Verlauf von wenigen Tagen bis Wochen zunächst meist einseitige, abrupte Sehverminderung oder sogar eine Erblindung auftreten (arteriitische anteriore ischämische Optikusneuropathie). Diagnostik: Hier werden die ACR-(American College of Rheumatology)-Kriterien nach Hunder angewandt: Dieses Dokument wurde von www.edoctrainer.de heruntergeladen. 18.05.2017 17:44 Seite 2 / 3 DIAG Hinterabschnitt Übungsfall 00010 http://www.edoctrainer.de/?kat=K34&fall=761 DIAGNOSENBLATT DIAGNOSENBLATT DIAGNOSENBLATT 1. Alter > 50 a 2. Neuartige bzw. neu aufgetrene Kopfschmerzen 3. Abnormer Untersuchungsbefund der Temporalarterie 4. Histopathologischer Befund im Sinne einer Riesenzellarteriitis im Biopsat der Gefäßwand der Temporalarterie 5. Blutsenkungsgeschwindigkeit (BSG) > 50 mm/h („Sturzsenkung“) Liegen 3 der 5 Kriterien vor liegt mit 90%iger Sensitivität und Spezifität eine Arteriitis cranialis vor. Bei einer Beteiligung des Auges finden sich häufig ein Visusverlust und/oder ein eingeschränktes Gesichtsfeld. In der Funduskopie kann sich bei Beteiligung der A. centralis retinae eine weißliche und ödematös geschwollene Papille mit unscharfer Randbegrenzung zeigen. Laborchemisch fallen neben einer Leukozytose und gelegentlicher Anämie in der Regel erhöhte Werte des C-reaktiven Proteins (CRP) auf. Zu einer Erhöhung der Kreatinkinasewerte (CK) kommt es nicht, wodurch sich Polymyositis bzw. Dermatomyositis differentialdiagnostisch abgrenzen lassen. In der Dopplersonographie der A. temporalis superficialis können teilweise ein echoarmes Halo (konzentrische Wandverdickung) sowie Stenosen (Sanduhrförmiger Verlauf der Arterie) oder Gefäßverschlüsse beobachtet werden. Ein negatives Ergebnis einer Gewebebiopsie der Arteriitis temporalis superficialis schließt die Erkrankung aufgrund des segmentalen Entzündungsmusters nicht zwingend aus. Ein promptes Ansprechen auf die Gabe von Kortikosteroiden spricht für die Diagnose. Therapie: Eine Augenbeteiligung stellt einen medizinischen Notfall dar! Es sollte daher sofort eine hochdosierte systemische Kortikosteroidtherapie erfolgen (250 mg bis 1000 mg Prednisolon i.v.), da die Erkrankung zu einer starken Sehminderung bzw. zur Erblindung (in 40% der Fälle auch des anderen Auges) oder durch Beteiligung zerebraler Gefäße zu einem Schlaganfall führen kann. Beachten Sie, dass die Aussagekraft der Biopsie innerhalb der ersten Tage durch die Steroidtherapie nicht beeinträchtig wird!. Nach Besserung der klinischen Symptomatik und der Laborparameter (BSG, CRP) kann die Dosis reduziert werden. Zur Rezidivprophylaxe sollte über ein bis zwei Jahre jedoch eine Erhaltungsdosis verabreicht werden. Prognose: Ohne Behandlung tritt eine Erblindung in etwa bei 30% der Patienten auf, während es bei konsequenter Therapie meist innerhalb von 1 bis 2 Jahren zu einer Ausheilung kommt. Dieses Dokument wurde von www.edoctrainer.de heruntergeladen. 18.05.2017 17:44 Seite 3 / 3