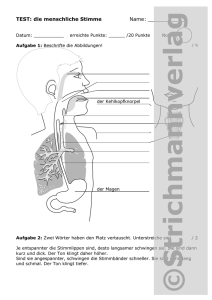
- Thieme Connect
Werbung

Phoniatrie und Hörgeräteversorgung . . . 942 25 Hörgeräteversorgung . . . 965 Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 24 Phoniatrie ................................................................................. 24 Phoniatrie H. J. Schultz-Coulon 24.1.1 l Funktionelle Stimmstörungen Wenn nicht organpathologische Veränderungen an den Stimmlippen, sondern fehlerhafte Bewegungsabläufe im „Phonationsapparat“ (Atmungsapparat + Kehlkopf + Ansatzrohr) hauptverantwortlich für Heiserkeit und/oder Belastungsschwäche der Stimme sind, spricht man von funktionellen Störungen der Stimme. Grundsätzlich kann dabei die phonatorische Fehlfunktion durch einen übermäßigen (Hyperfunktion) oder einen zu geringen Einsatz (Hypofunktion) muskulärer Kräfte gekennzeichnet sein. Sie betrifft nicht nur die laryngeale Ebene, sondern auch Atmungsapparat und Artikulationsmuskulatur. Phoniatrie und Hörgeräteversorgung Hyperfunktioneller Formenkreis Hyperfunktionelle Dysphonie Symptome. Diese bei weitem häufigste Stimmfunktionsstörung betrifft vor allem stimmbelastete Berufsgruppen (z. B. Lehrer, Erzieher im Kindergarten, Schauspieler). Leitsymptom ist eine chronische Heiserkeit, deren Ausprägung in Abhängigkeit von der Stimmbelastung wechselt und sich gelegentlich bis zum Stimmversagen steigern kann. Begleitend wird über Räusperzwang und Druckgefühl bis zu Schmerz im Kehlkopfbereich und Kratzen im Hals geklagt. Betrifft die Belastungsschwäche ausschließlich die Singstimme, spricht man von „Dysodie“. Ätiologie. Ätiologisch werden im Wesentlichen 3 Faktoren mit individuell jeweils unterschiedlicher Gewichtung dafür verantwortlich gemacht: l Ein habituell übermäßiger und damit unökonomischer Stimmgebrauch kann die stimmliche Belastbarkeit beeinträchtigen, wenn mit fehlerhafter Stimmtechnik gesprochen wird (Tab. 24.1). Überwiegt diese Ursache, so spricht man auch von „ponogener“ Dysphonie (griech. πόνομαι = sich bemühen). Tabelle 24.1 Wichtige hyperfunktionelle Phonationsfehler. l zu lautes Sprechen bei zu hoher Sprechstimmlage l harte Stimmeinsätze l fehlerhafte Atemtechnik l retrograd verlagerte Artikulation 942 l Zusätzlich oder überwiegend kann eine psychosomatisch bedingte Steigerung des Muskeltonus die Schwingungssymmetrie der Glottis durch neuromuskuläre Diskoordination stören und das Ausmaß phonatorischer Über- und Fehlfunktionen verstärken. Das Spektrum reicht von Affektlabilität über fehlerhafte Stress- und Konfliktverarbeitung bis zur reaktiven oder latenten Depression. Dabei ist zu beachten, dass das Erlebnis des Stimmversagens in Anforderungssituationen stress- und damit im Sinne eines Circulus vitiosus symptomverstärkend wirken kann. Überwiegt die psychogene Komponente, so spricht man von psychogener hyperfunktioneller Dysphonie. Selten liegt primär ein leistungsschwach angelegtes Stimmorgan vor, das der erhöhten Leistungsanforderung nicht gewachsen ist. Asymmetrien im Glottisbereich (Überkreuzungsphänomen der Aryknorpel, Sulcus glottidis) und zarte hypoplastische Stimmlippen gelten als anatomische Korrelate eines schwach angelegten Stimmorgans. Diagnose. Die Diagnose ergibt sich aus dem Missverhältnis zwischen Stimmbeschwerden und dem Fehlen bzw. der Geringfügigkeit organpathologischer Kehlkopfveränderungen. Als Ausdruck der vermehrten mechanischen Belastung findet man gelegentlich eine verstärkte Gefäßinjektion der Stimmlippenschleimhaut, die zur Fehldiagnose „chronische Laryngitis“ führen kann. Weitere Hyperfunktionssymptome sind Anspannung der Halsund Nackenmuskulatur sowie gestaute Halsvenen beim Sprechen. Als charakteristische stroboskopische Symptome gelten eingeschränkte Schwingungsamplituden mit verlängerten Schlussphasen und eine phonatorische Schlussinsuffizienz im dorsalen Glottisdrittel (sog. Transversusdreieck). Das Leistungsprofil der Stimme ist geprägt von den Hyperfunktionszeichen, d. h. hyperfunktionellen Atmungsfehlern (z. B. Überwiegen der Brustatmung), harten Stimmeinsätzen und zu hohem und zu lautem Sprechen. Das Stimmfeld zeigt meist Einschränkungen hinsichtlich Tonhöhenumfang und Stimmdynamik („Verlust des Pianos“), kann jedoch auch normal sein. Therapie. Entsprechend der Mischätiologie muss auch die Therapie der hyperfunktionellen Dysphonie vielschichtig sein. Im Mittelpunkt steht ohne Frage die logopädische Behandlung mit 3 Zielrichtungen: l Abbau der „Dauerfehlüberspannung“ durch gezieltes Entspannungstraining Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 24.1 Stimmstörungen .............................................................. l ......... Training der physiologischen Phonationsatmung, d. h. einer gleichmäßigen Bauch-/Brustatmung (Flankenatmung) in der Nähe der Atemruhelage Abbau hyperfunktioneller Phonationsfehler durch entsprechende Stimm- und Artikulationsübungen Oft ist zu Beginn der Behandlung eine mehrwöchige Stimmruhe (mit entsprechender Arbeitsunfähigkeit) nicht zu vermeiden. Stimmruhe oder ‑schonung ist dabei keineswegs mit einem Sprechverbot gleichzusetzen. Es gilt, möglichst wenig und möglichst leise zu sprechen. Voraussetzung für eine Stimmtherapie ist eine sowohl berufliche als auch private Motivation des Patienten hinsichtlich einer Verbesserung seiner Stimmleistung. Bestehen Anzeichen für eine begleitende oder hauptverantwortliche psychosomatische Ätiologie der Stimmstörung, so ist entsprechend vorzugehen. Gelingt es, die auslösenden Ursachen im Gespräch zu klären, so kann dies bereits eine wesentliche Besserung zur Folge habe. Anderenfalls sollte eine begleitende Psychotherapie angestrebt werden. Abb. 24.1 „Weiche“ Stimmlippenknötchen am Übergang vom vorderen zum mittleren Glottisdrittel. Man beachte auch die verstärkte Gefäßzeichnung (28-jährige, im Kindergarten tätige Erzieherin). Stimmlippenknötchen 24 Ätiologie. Stimmlippenknötchen – auch „Phonationsverdickungen“ genannt – sind reaktive knötchenförmige Schleimhautverdickungen am Ort der größten Schwingungsamplitude, d. h. an den Stimmlippenkanten zwischen vorderem und mittlerem Stimmlippendrittel. Stets sind sie Folge eines chronischen hyperfunktionellen Stimmgebrauchs. Stimmlippenknötchen sind immer paarig und meist auch seitengleich (Abb. 24.1). Histologisch handelt es sich anfangs um ein subepitheliales fibrinoidhyalines Ödem (sog. weiche Knötchen), später kommt es zur Epithelverdickung und Faservermehrung (sog. harte Knötchen). Diagnose. Das stroboskopische Schwingungsbild zeigt, dass die Knötchen einen vollständigen phonatorischen Glottisschluss verhindern. Vor und hinter den Knötchen bleibt ein kleiner Restspalt offen („Sanduhrglottis“). Die Schwingungsamplituden sind meist auffallend klein. Weiche Knötchen stören die Randkantenverschiebung der Stimmlippenschleimhaut noch nicht, harte dagegen mehr oder weniger stark. Das Leistungsprofil der Stimme ist ähnlich verändert wie bei der hyperfunktionellen Dysphonie; besonders deutlich ist dabei die Einschränkung der Stimmdynamik durch Verlust des Pianos im Stimmfeld, d. h. die Unfähigkeit, leise zu sprechen. Therapie. Bei weichen Knötchen wird man zunächst mit einer logopädischen Übungsbehandlung beginnen. Bleibt die Rückbildung der Knötchen aus, muss man sie mikrolaryngoskopisch entfernen und anschließend die logopädische Therapie fortsetzen. Bei harten Knötchen führt die primäre chirurgische Entfernung schneller zum Ziel. Im Gegensatz zu weichen Knötchen bilden sie sich niemals durch Übungstherapie allein zurück. Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. l Stimmstörungen Abb. 24.2 Breitbasige Stimmlippenknötchen bei 7-jährigem Jungen mit pueriler Dysphonie. Puerile Dysphonie Ätiologie. Chronische Heiserkeit bei Kindern im Vor- und Grundschulalter ist relativ häufig (ca. 7 % bei Erstklässlern). Fast immer ist übermäßiger Stimmgebrauch die Ursache. Entweder liegt eine gewohnheitsmäßige Nachahmung des familiären Vorbilds (familiäre Dysphonie) oder eine psychopathologische Verhaltensauffälligkeit („Trotzkinder“) vor. Rezidivierende Infekte der oberen Luftwege begünstigen die Entwicklung einer puerilen Dysphonie sehr. Diagnose und Differenzialdiagnose. Lupenlaryngoskopisch finden sich 2 unterschiedliche Erscheinungsbilder: Entweder sieht man kolbig verdickte, hyperämische Stimmlippen oder breitbasige Stimmlippenknötchen (Abb. 24.2). Sehr charakteristisch ist das Stimmfeld dieser 943 24 Phoniatrie ................................................................................. dB(A) 120 C c1 c c2 Abb. 24.3 Stimmfelder eines 10-jährigen Jungen mit pueriler Dysphonie. Gelb: prätherapeutisches Stimmfeld; blau: posttherapeutisches Stimmfeld; rot: Normstimmfeld für Männerstimmen. Die Kreise markieren das sog. konstruierte Sprechstimmfeld vor (dreieckiges Symbol) und nach Behandlung (viereckiges Symbol; konstruiertes Sprechstimmfeld = der bei einer individuellen Sprechstimmlage theoretisch für Umgangssprache zu verwendende Lautstärkeund Tonhöhenbereich). c3 110 100 90 80 70 60 40 G1 A1 49 55 Phoniatrie und Hörgeräteversorgung C E 65,5 G A 98 82,5 110 c e 131 g a 196 165 220 c1 e1 g1 a1 226 392 330 440 c2 e2 g2 a2 c3 524 784 660 Kinder: Sowohl die untere als auch die obere Tonhöhengrenze ist zu den tiefen Frequenzen verschoben, als Folge der größeren Stimmlippenmasse. Die Stimmdynamik ist durch einen deutlichen Verlust des Pianos eingeengt (Abb. 24.3). Hierin drückt sich die mangelnde Fähigkeit aus, mit leiser Stimme zu sprechen oder zu singen. Beim Versuch, einen leisen Ton zu summen, bricht die Stimme ab. Bei chronischer kindlicher Heiserkeit sind differenzialdiagnostisch insbesondere die juvenile Kehlkopfpapillomatose, eine Stimmlippenzyste oder ein Diaphragma laryngis auszuschließen. Therapie. Meist reicht die Beratung der Eltern über die Möglichkeiten einer Stimmschonung. Der Versuch einer logopädischen Behandlung ist erst im Schulalter sinnvoll. Operative Maßnahmen sind nicht indiziert. e3 g3 1048 880 1568 1320 Hz In der Regel ist die Taschenfaltenstimme eine erwünschte Ersatzstimme bei organischer Glottisinsuffizienz, z. B. nach Tumorteilresektion. Sehr viel seltener tritt sie als „unerwünschte“ Taschenfaltenstimme auf, d. h. als eine durch funktionspathologische supraglottische Konstriktion hervorgerufene phonatorische Taschenfaltenvibration trotz schwingungsfähiger Stimmlippen. Solche Fälle muss man als Sonderform einer psychogenen hyperfunktionellen Dysphonie auffassen und entsprechend therapieren (s. u.). Therapie. Das therapeutische Ziel ist im Anfang nicht klar abzustecken: Zunächst wird die Wiederherstellung der Glottisfunktion angestrebt. Ist die Taschenfaltenstimme jedoch kräftiger und brauchbarer, so wird sie schrittweise durch logopädische Übungen verbessert. Kontaktgranulom Taschenfaltenstimme Symptome und Diagnose, Ätiologie. Wenn bei der Stimmgebung nicht die Stimmlippen, sondern die Taschenfalten adduziert und vom exspiratorischen Luftstrom in Schwingungen versetzt werden, spricht man von einer Taschenfaltenstimme. Die meist unregelmäßigen Schwingungsbewegungen lassen sich stroboskopisch gut beobachten. Der resultierende Stimmklang ist stark rau-heiser und hinsichtlich Klangcharakter, Lautstärke und Tonhöhe nur wenig modulierbar. Während der Taschenfaltenphonation sind die Stimmlippen stroboskopisch nicht zu beobachten, da sie durch die unregelmäßig schwingenden Taschenfalten optisch verdeckt sind. 944 Ätiologie. Die Entstehung des Kontaktgranuloms wurde bisher als Folge einer psychosomatisch bedingten hyperfunktionellen Fehlkoordination im Sinne einer relativen Überfunktion des M. thyroarytaenoideus lateralis aufgefasst. Diese Überfunktion bewirkt bei jedem Stimmeinsatz ein überstarkes Zusammenschlagen der Processus vocales („Hammereffekt“), wodurch eine lokale Epithelläsion mit nachfolgender reaktiver Granulombildung entsteht. Neben dieser psychosomatischen Theorie wird eine direkte lokale Schleimhautschädigung durch einen gastroösophagealen Reflux diskutiert (Gastroesophageal Reflux Disease, GERD). Wahrscheinlich gilt Beides, denn tatsächlich findet man bei diesen Patienten sehr häufig einen Re- Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 50 .............................................................. Stimmstörungen ......... flux. Andererseits werden Kontaktgranulome aber auch ohne nachweisbaren Reflux beobachtet. Symptome. Das Beschwerdebild gleicht dem der hyperfunktionellen Dysphonie, geprägt von leichter bis mäßiger Heiserkeit, Stimmermüdung, Globusbeschwerden und Räusperzwang. Therapie. Der wahrscheinlichen Mischätiologie entsprechend besteht das therapeutische Konzept in einer logopädischen Übungsbehandlung mit Berücksichtigung der psychosomatischen Entstehungskomponente sowie einer konsiliarischen gastroenterologischen Untersuchung. Im Falle einer Refluxkrankheit behandelt man mit Protonenpumpenblockern (PPI, z. B. 40 mg Pantoprazol 1 – 0 – 1). Eine mikrolaryngoskopische Entfernung des Granuloms zur Gewinnung einer Histologie ist nur einmal indiziert. Mit konsequenter logopädischer Behandlung, Abbau von Stressfaktoren und Antirefluxtherapie bildet sich das Granulom immer spontan zurück, manchmal allerdings erst nach Jahren. Psychogene hyperfunktionelle Dysphonie Ätiologie und Symptome. Eine plötzliche, sozusagen von einer auf die andere Minute einsetzende Heiserkeit, die nach unbestimmter Zeit ebenso schlagartig wieder verschwindet, hat immer einen psychogenen Hintergrund, d. h. ist Ausdruck einer psychopathologischen Erlebnisreaktion. Phänomenologisch begegnet man dieser psychogenen Stimmstörung in allen Varianten, d. h. von einer „hyperfunktionellen Aphonie“ mit phonatorischer Adduktionshemmung (die straff gespannten Stimmlippen bleiben in Abduktionsstellung stehen) über unterschiedliche Dyskinesieformen mit variierenden Schwingungsbildern bis zur stridorösen spastischen Taschenfaltenstimme. Pathognomonisches Symptom ist, dass trotz heiserer Sprechstimme reflektorische Lautäußerungen wie Husten, Räuspern oder Stöhnen immer mit klanghafter Stimme produziert werden. Therapie. Über diese reflektorischen Lautproduktionen lässt sich die Stimme durch Aufmerksamkeitshinlenkung und mit entsprechenden Stimmübungen meist rasch wieder normalisieren. Bei therapieresistenter Phonationsspastik lässt sich durch einseitige Injektion von Botuli- Abb. 24.4 Kontaktgranulom rechts (46-jähriger Kaufmann). numtoxin in den Stimmlippenmuskel eine Spannungslösung bewirken. Allerdings darf die Normalisierung der Stimme niemals alleiniges Behandlungsziel sein. Stets ist das Therapieergebnis durch eine psychotherapeutische Beratung und Behandlung zu sichern. Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Diagnose. Betroffen sind überwiegend Männer im mittleren Lebensalter. Laryngoskopisch sieht man eine polypartige Pachydermie an einem Processus vocalis mit schüsselförmiger Nische der kontaktierenden Gegenseite (Abb. 24.4). Stroboskopisch auffällig ist der Kontrast zwischen einerseits einem sehr festen phonatorischen Schluss der Processus vocales und andererseits einem hypofunktionellen Schwingungsbild mit ovalärem Restspalt und großen Schwingungsamplituden. Der Schwingungszyklus wird selbst von großen Granulomen kaum gestört. Das Stimmleistungsprofil ist nur wenig reduziert. 24 Spasmodische Dysphonie Symptome. Die therapeutisch am schwierigsten zu beeinflussende Stimmstörung aus dem hyperfunktionellen Formenkreis ist die spasmodische Dysphonie, die in 2 Varianten auftritt: l Die häufigste Form ist der phonatorische Stimmritzenkrampf, die sog. spasmodische Adduktorendysphonie. Jeder Stimmversuch wird durch Spasmen der Atmungs- und Phonationsmuskulatur gestört. Mit stark erhöhtem Anblasedruck muss der Patient sich mühsam anstrengen, um eine gepresste, hohe und gelegentlich sakkadierende Stimme zu produzieren. Charakteristisch ist die Unterbrechung betonter Vokale („Silbenstottern“). Beim Singen und Kehlkopfspiegeln (!) kann die Stimme normal sein. l Bei der spasmodischen Abduktorendysphonie kommt es nach stimmlosen Explosivlauten am Wortanfang (z. B. „P‑ASS“) zu stoßartigem aphonem Luftaushauchen infolge krampfhafter Stimmlippenabduktion. Diagnose. Bei der laryngoskopischen Untersuchung zeigt der Kehlkopf in beiden Fällen außer einer leichten Belastungshyperämie der Stimmlippenschleimhaut nichts Besonderes. Das stroboskopische Schwingungsbild ist normal. Ätiologie. Allgemein wird akzeptiert, dass es sich in der Regel um eine schwere phonatorische Organneurose handelt. Es gibt jedoch auch neurologische Krankheitsbilder mit spasmodischer Dysphonie, z. B. der spastische Tortikollis. Frauen sind etwas häufiger betroffen als Männer, überwiegend im 5. und 6. Lebensjahrzehnt. 945 24 Phoniatrie Therapie. Die Behandlung ist schwierig und langwierig und auch bei Kombination von Psychotherapie und Logopädie nur in etwa der Hälfte der Fälle erfolgreich. Die Injektion von Botulinumtoxin in die Stimmlippenmuskulatur verbessert das Ergebnis der Übungsbehandlung ganz wesentlich. Eine Thyreoplastik Typ II nach Isshiki kann ebenfalls eine wesentliche Stimmverbesserung herbeiführen. Die einseitige Durchtrennung des N. recurrens nach Dedo hat sich nicht durchgesetzt. Hypofunktioneller Formenkreis Phonasthenie Unter Phonasthenie versteht man heute ein leistungsschwach angelegtes Stimmorgan mit hypodynamischer, leicht ermüdbarer Stimme ohne sonstige pathologische Erkrankung. Eine Phonasthenie ist also kein eigentliches Krankheitsbild, sondern lediglich eine konstitutionell schwache Stimme. Phoniatrie und Hörgeräteversorgung Hypofunktionelle Dysphonie Symptome und Diagnose. Pathophysiologische Grundlage einer krankhaften Stimmschwäche ist eine allgemein zu geringe Muskelspannkraft, nicht nur im Kehlkopfbereich, sondern der gesamten Persönlichkeit. Die Stimmleistungen sind insgesamt eingeschränkt, die Stimme klingt hauchig, monoton und hypodynam; sie ist kaum belastungsfähig. Dieser Stimmleistung entspricht der „schlaffe“ Ausdruck des Patienten mit kraftloser, energiearmer Ausstrahlung, wenngleich es sich typischerweise um durchsetzungsbemühte, gewissenhafte und fast zwanghaft genaue Charaktere handelt. Stroboskopische Charakteristika sind vergrößerte (schlaffe) Schwingungsamplituden und Randkantenverschiebungen sowie ein unvollständiger Glottisschluss. Alle Variationen sind möglich: l Internusschwäche (ovalärer Spalt) l Transversusschwäche (dorsales Dreieck) l Lateralis-Transversus-Schwäche (dreieckiger Spalt im mittleren und dorsalen Glottisdrittel) l Internus-Transversus-Schwäche („Schlüssellochglottis“) Häufig führt der Versuch, die mangelhafte Stimmleistung durch erhöhten Kraftaufwand zu kompensieren, zu sichtbaren sekundären Hyperfunktionszeichen. Diese sind laryngoskopisch an der supraglottischen Konstriktion („Taschenfaltenquetschen“) zu erkennen. Von dieser sekundären Hyperfunktion bei primärer Hypofunktion ist der umgekehrte Fall, die sekundäre hypofunktionelle Dysphonie, nicht immer leicht zu unterscheiden, da in beiden Fällen hyper- und hypofunktionelle Symptome gemeinsam auftreten. Die sekundäre hypofunktionelle Dysphonie ist als Erschöpfungszustand nach jahrelang hyperfunktionellem Stimmgebrauch (z. B. als 946 Lehrer) aufzufassen. Die Gesamtpersönlichkeit bleibt „hyperfunktionell“, die Stimme wird jedoch zunehmend matter, hypodynam und leistungsschwach, sie klingt hauchig bis heiser. Entsprechend zeigt die Stroboskopie sowohl bei primärer als auch bei sekundärer Hypofunktion erweiterte Schwingungsamplituden und eine vergrößerte Randkantenverschiebung, oft auch eine Internusschwäche. Bei der sekundären Hypofunktion kontrastiert das Schwingungsbild jedoch mit der oft ausgeprägten supraglottischen Konstriktion, d. h. der phonatorischen Annäherung der Taschenfalten. Für die Differenzierung sind die Anamnese und das Bild der Gesamtpersönlichkeit weiterführend. Differenzialdiagnostisch ist die primäre ebenso wie die sekundäre Hypofunktion von der symptomatischen hypofunktionellen Dysphonie abzugrenzen, wie man sie bei der Myasthenia gravis oder bei Restparesen nach Stimmlippenlähmung antrifft. Therapie und Prognose. Therapeutisch wird man bei hypofunktionellen Dysphonien versuchen, durch logopädische Atmungs- und Stimmübungen die Stimmleistung und durch Artikulationstraining die Tragfähigkeit der Stimme zu verbessern. Sekundäre Hyperfunktionen müssen durch Entspannungsübungen abgebaut werden. Bei symptomatischer Hypofunktion steht die Behandlung der zugrunde liegenden Krankheit im Vordergrund. Die sekundäre hypofunktionelle Dysphonie ist die prognostisch ungünstigste Form, da jeder Versuch der Stimmkräftigung Gefahr läuft, die hyperfunktionellen Fehler zu verstärken. Psychogene Aphonie Symptome. Wie bei der hyperfunktionellen Form der psychogenen Dysphonie kann eine psychopathologische Erlebnisreaktion schlagartig die Stimme versagen lassen („Ihm blieb vor Schreck das Wort im Halse stecken.“). Plötzlich kann der Patient infolge einer psychogenen Adduktionshemmung der Stimmlippen nur noch flüstern. Beim Hüsteln und Räuspern und oft beim Kehlkopfspiegeln schließen die Stimmlippen wieder normal und produzieren einen normalen Stimmklang. Therapie. Meist gelingt es sehr schnell, durch willkürlichen oder erzwungenen Hustenstoß (eventuell Berührung der Glottis mit einem Watteträger oder einer Kugel [Muck 1916]), die Stimme zu normalisieren. Wichtig ist dabei, dass dieser symptomatischen Soforttherapie eine eingehende psychotherapeutische Beratung folgen muss. 24.1.2 Mutationsstimmstörungen Normalerweise verläuft der Stimmwechsel nahezu unbemerkt: Die hormonell gesteuerte Kehlkopfvergrößerung während des pubertären Wachstumsschubs führt bei Knaben zu einer Senkung der Sprechstimme um fast eine Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. ................................................................................. .............................................................. Stimmstörungen ......... Oktave, bei Mädchen um etwa eine Terz. Bei Jungen können dabei Phasen leichter Heiserkeit und das bekannte Umkippen der Stimme nach oben oder unten vorkommen, ohne dass man bereits von einer Mutationsstörung sprechen kann. Ätiologie. Von einer funktionellen Mutationsstörung spricht man erst dann, wenn sich die Stimme trotz normalen Kehlkopfwachstums und normaler Geschlechtsentwicklung nicht normal mitentwickelt. So können die typischen Stimmbruchsymptome bei raschem Kehlkopfwachstum besonders ausgeprägt sein („stürmische Mutation“) oder auch über den Wachstumsschub hinaus noch jahrelang anhalten („Mutatio prolongata“). Psychologisch besonders interessant sind jene Fälle, in denen sich Jungen mit überstarker Mutterbindung und Aversion gegen den Vater unbewusst vor dem Erwachsenwerden fürchten und ihre Stimme trotz normalem Kehlkopfwachstum entweder zu spät („Mutatio tarda“) oder unvollständig („Mutatio incompleta“) sinken lassen. Gelegentlich wird ihre Stimme sogar zur sog. Mutationsfistelstimme, d. h. noch höher als vor der Pubertät. Symptome und Therapie. Pathognomonisch für eine Mutationsfistelstimme ist das Missverhältnis zwischen normaler männlicher Kehlkopfgröße und der kindlichen Sprechstimmlage. Heiserkeit und reaktive Stimmlippenrötung werden allerdings leider in Unkenntnis dieses Störungsbilds oft als „chronische Laryngitis“ fehlgedeutet und entsprechend fehlbehandelt. Dabei ist die Mutationsfistelstimme denkbar einfach zu therapieren: Ein Daumendruck auf den Adamsapfel überwindet durch Rückwärtskippung des Schildknorpels den psychosomatischen Spasmus des M. cricothyroideus (Bresgen-Handgriff, Abb. 24.5). Meist kann man allein schon durch diese Demonstration zusammen mit einer entsprechenden Aufklärung die Stimme dauerhaft auf die normale männliche Tiefe einstellen. Gelingt dies nicht, ist eine logopädische Behandlung indiziert. Eine psychotherapeutische Betreuung erübrigt sich in der Regel. Vollständigkeitshalber sei erwähnt, dass in sehr seltenen Fällen auch das Gegenteil vorkommt, d. h. eine übermäßig tiefe Sprechstimmlage bei Jungen („Mutationsbass“) und auch bei Mädchen („perverse Mutation“). Endokrine Mutationsstörungen Abb. 24.5 Schematische Darstellung der Wirkung des sog. Bresgen-Handgriffs bei der Mutationsfistelstimme: Ein Daumendruck auf den Adamsapfel überwindet den Spasmus des M. cricothyreoideus, dreht den Schildknorpel dorsalwärts und verkürzt so die Stimmlippen. märer und sekundärer Hypogonadismus oder die Dystrophia adiposogenitalis. Bei Mädchen kann sich eine pathologische androgene Hormonproduktion von Nebennieren-, Hypophysen- oder Ovarialtumoren in einer Vertiefung der Stimmlage äußern (endokrine perverse Mutation). Sehr selten ist die geschlechtliche Frühreife (Pubertas praecox) mit einem um Jahre vorgezogenen Stimmwechsel verbunden. Stimme bei Transsexualität Bei dieser psychosexuellen Störung mit Wunsch zur Geschlechtsumwandlung ändert sich für die/den Transsexuelle(n) die Stimme während der Pubertät nicht in der gewünschten Richtung. Therapie. Bei der transsexuellen Frau ist eine Stimmvertiefung durch entsprechende androgene Hormontherapie leicht zu erreichen. Bei Männern ist eine hormonelle Anhebung der Stimme jedoch nicht möglich. Hier kann eine gewisse Stimmerhöhung durch chirurgische Verstärkung der Stimmlippenspannung oder eine Stimmlippenverkürzung erreicht werden. 24.1.3 Ätiologie. Bei allen Mutationsstimmstörungen muss stets an etwaige endokrine Ursachen gedacht werden. Funktionsstörungen der männlichen Keimdrüse verzögern auch das Kehlkopfwachstum; die Kinderstimme bleibt als hörbares Zeichen der ausbleibenden Geschlechtsentwicklung nahezu unverändert bestehen (persistierende Knabenstimme, Eunuchenstimme). Beispiele hierfür sind pri- Hormonstimmstörungen Symptome und Therapie. Bei den meisten endokrinen Krankheitsbildern treten Stimmstörungen unterschiedlicher Art als Begleitsymptom auf, so etwa die akromegale Vertiefung und Resonanzvermehrung der Stimme oder 947 Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Funktionelle Mutationsstörungen 24 24 Phoniatrie das raue, zittrige Tremolo bei der Hyperthyreose, die leise und heisere Stimme beim Myxödem, die Neigung zum tetanischen Stimmritzenkrampf bei Hypoparathyreoidismus oder die bereits angesprochenen Stimmstörungen bei Unter- oder Überproduktion von Sexualhormonen. Für die phoniatrische Praxis sind 2 hormonelle Störungsformen wichtig: l Die zyklusabhängigen Stimmstörungen können durch Hyperämie, Ödem und vermehrte Schleimproduktion Sängerinnen zu schaffen machen. Die prämenstruelle und menstruelle Dysodie kann Sängerinnen vorübergehend arbeitsunfähig machen, da die Stimme während der Menstruation weniger tragend und modulationsfähig ist. Während der Schwangerschaft können sich derartige Störungen viel ausgeprägter entwickeln (Laryngopathia gravidarum). Außer Stimmschonung sind weitere therapeutische Maßnahmen weder möglich noch erforderlich. l Die Frauenstimme kann durch androgene Hormone und anabole Steroide (Metenolon, Stanozolol, Nandrolon u. a.) irreversibel verändert werden. Durch eine Zunahme der Stimmlippendicke und ein Größenwachstum des Kehlkopfs vertieft sich die Stimme deutlich. Eine logopädische Behandlung vermag bestenfalls, eventuell reaktive Hyperfunktionen abzubauen oder zu verhüten. Die Gabe von Ovulationshemmern mit einem Testosteronderivat als Progesteron (Norethisteron) ist für die Stimme ungefährlich; in seltenen Fällen kann es allerdings zu periodischen Stimmschwierigkeiten kommen, ähnlich der menstruellen Dysodie. Stimmlippenschleimhaut, auf deren Boden sich reaktive Granulationen bilden. Diese Granulationen können abheilen, aber auch irreversible Narben hinterlassen (Abb. 24.6 c). Die Variationsbreite reicht dabei von kaum sichtbaren Form- und Elastizitätsveränderungen der Stimmlippen mit resultierender Postintubationsdysphonie bis zu schwersten glottischen und subglottischen Narbenstenosen. Die Postintubationsdysphonie kann besonders Sängern und Schauspielern sehr zu schaffen machen. Die Stimmbeschwerden reichen von einer gering eingeschränkten Tonhöhenleistung und Lautstärke bis zu einer regelrechten Heiserkeit. In solchen Fällen darf erst nach längerfristiger Stimmruhe vom Logopäden und/oder Gesangspädagogen versucht werden, die ursprüngliche Stimmleistung vorsichtig wieder aufzubauen. Beim erwachsenen Kehlkopf entwickeln sich gelegentlich auf dem Boden intubationsbedingter Druckläsionen ein- oder beidseitig reaktive Intubationsgranulome. Sie entstehen fast immer im dorsalen Drittel und können beträchtlich Größe erreichen (Abb. 24.6 b). Frauen sind sehr viel häufiger betroffen als Männer; meist müssen die Granulome chirurgisch entfernt werden. Gelegentlich verschwinden sie aber auch von selbst. Intubationsbedingte Scheuerverletzungen an korrespondierenden Stellen können bei ausgeprägter Granulationsgewebsbildung zu Synechiebrücken führen (Abb. 24.6 d). Sehr selten ist eine einseitige, in der Regel reversible Rekurrensparese. Wahrscheinlich entsteht sie bei subglottisch liegender Tubusmanschette durch den Manschettendruck auf den am kaudalen Schildknorpelrand in das Larynxinnere eintretenden Nerv. 24.1.4 Organische Stimmstörungen Jeder organpathologische Prozess im Kehlkopfbereich, der Masse, Form und Gewebebeschaffenheit der Stimmlippen beeinträchtigt, führt zu einer Veränderung und meist zu einer Verschlechterung der Stimme. Für die einzelnen organischen Kehlkopfkrankheiten (vgl. Kap. 13 „Larynx und Trachea“) ergeben sich aus phoniatrischer Sicht unterschiedliche klinische Aspekte. Laryngeale Intubationsschäden Bei langen Intubationsnarkosen und insbesondere bei Langzeitintubation (mehr als 24 h) lassen sich irreversible Schäden an den Stimmlippen mit dauerhafter Stimmstörung nicht immer vermeiden. Einerseits gibt es direkte Intubationsverletzungen der Stimmlippenschleimhaut, die stimmfunktionsstörende Narben hinterlassen können. Andererseits kann ein Aryknorpel bei der Intubation nach vorn luxiert werden – ein meist irreversibles Ereignis, das eine dauerhafte Heiserkeit hervorruft (Abb. 24.6 a). Druckläsionen durch den Tubus führen zu unterschiedlichen postoperativen Schäden. Vor allem beim engen kindlichen und beim weiblichen Kehlkopf entstehen Druckulzera der 948 Akute Laryngitis Ätiologie und Stimmfunktion. Eine akute Entzündung des Kehlkopfs kann durch eine bakterielle oder eine virale Infektion, aber auch durch eine akute Extrembelastung der Stimme („Party-Laryngitis“) verursacht sein. Pathognomonisch sind die laryngoskopisch gut erkennbare Rötung und Schwellung der Stimmlippenschleimhaut als Ursache der akuten Heiserkeit. Eine Stimmfeldmessung verbietet sich, da sie für die akut-entzündlich veränderte Stimmlippenschleimhaut eine zu hohe Belastung bedeuten würde. Therapie. Wichtigstes therapeutisches Mittel ist die Stimmschonung. Dies heißt nicht Sprechverbot, heißt aber auch nicht Flüstern. Stimmschonung heißt, so leise und so wenig wie möglich stimmhaft zu sprechen, sich nicht zu räuspern, nicht zu rufen, aber auch nicht zu rauchen. Patienten in Sprechberufen müssen so lange arbeitsunfähig geschrieben werden, bis die objektiv feststellbaren Störungssymptome verschwunden sind. Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Phoniatrie und Hörgeräteversorgung ................................................................................. Stimmstörungen ......... Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. .............................................................. 24 Abb. 24.6 Laryngeale Intubationsschäden. a Aryluxation rechts; der Aryknorpel ist nach vorne verlagert, die Stimmlippe verkürzt. b Traumatische Granulation am Aryknorpel links nach Intubation mit großvolumigem Tubus (sog. Intubationsgranulom). Chronische Laryngitis Ätiologie und Stimmfunktion. Die chronisch-entzündliche Infiltration von Schleimhaut, Submukosa und Ligamentum vocale schränkt die Verformbarkeit des Stimmlippenkörpers ein. Ein entsprechend erhöhter Anblasedruck ist dann erforderlich, um eine Stimmlippenschwingung zu erzwingen. Daraus folgt, dass sich jeder chronischen Laryngitis eine mehr oder weniger starke hyperfunktionelle Phonationstechnik aufpfropfen muss, die ihrerseits die mechanische Stimmlippenbelastung erhöht. Dieser ätiologische Kofaktor kann die hyperplastischen Schleimhautveränderungen unterhalten und sogar verschlimmern. Umgekehrt kann eine hyperfunktionelle Stimmstörung wesentliche Mitursache einer chronischen Laryngitis sein. Therapie. Die therapeutischen Konsequenzen liegen auf der Hand: Die antiphlogistischen Behandlungsmaßnahmen müssen durch Stimmschonung und logopädische Therapie zum Abbau der Hyperfunktionssymptome ergänzt werden. Zu denken ist auch an eine eventuell hohe Lärmexposition am Arbeitsplatz oder an eine Schwerhö- c Narbig veränderte Glottis nach Langzeitintubation mit Ausbildung einer segelförmigen Synechie vorn. d Interarytänoide Synechiebrücke nach Langzeitintubation. rigkeit, beides Faktoren, die ein gewohnheitsmäßig zu lautes Sprechen zur Folge haben. Reinke-Ödem Inzidenz und Stimmfunktion. Diese Sonderform der chronischen Laryngitis mit meist beidseitigen subepithelialen Stimmlippenödemen tritt überwiegend bei Frauen auf. Der charakteristische Patientinnentyp ist die stimmbelastete Raucherin. Die Stimme ist charakteristisch tief und rau, bleibt anfangs jedoch noch belastungsfähig. Erst bei sehr ausgeprägten Ödemen wird die Stimme zunehmend heiser und instabil. Sehr große Ödeme können sogar Atmungsschwierigkeiten verursachen. Therapie. Therapeutisch hilft nur die mikrolaryngoskopische Schlitzung der Stimmlippenschleimhaut mit Absaugen der subepithelialen Ödemflüssigkeit. Bei stark überschüssiger Schleimhaut darf eine Streifenreduktion auf der Stimmlippenoberfläche stattfinden, jedoch sollte immer genügend Schleimhaut zum Bedecken der Wundflächen verbleiben. Die Operationsindikation sollte vorsichtig und nur bei entsprechenden Beschwerden (Stimmver949 24 Phoniatrie ................................................................................. sagen, Atmungsbehinderung) gestellt werden, da die Ödemverkleinerung keineswegs immer die Stimmfunktion verbessern kann, sie gelegentlich (ca. 15 % der Fälle) sogar verschlechtert. Als adjuvante Behandlungsmaßnahmen sind logopädische Übungen, antiphlogistische Medikation und Nikotinkarenz wichtig. durch verhütet oder abgebaut, ein hoher phonatorischer Luftverbrauch durch entsprechende Atmungsübungen (Stützübungen) reduziert und ökonomisch verbessert werden. 24.1.5 Peripher-neurogene Stimmstörungen Stimmlippenpolyp Therapie. Die Behandlung ist immer chirurgisch, wobei die mikrolaryngoskopische Resektion streng im subepithelialen Raum (Reinke-Raum) zu erfolgen hat. Eine logopädische Stimmübungsbehandlung nach der Polypentfernung ist zur Rezidivprophylaxe erforderlich, wenn Anzeichen einer hyperfunktionellen Stimmstörung vorliegen. Kehlkopfpapillomatose Die virusbedingte Kehlkopfpapillomatose kann äußerst rezidivfreudig sein. Das Rezidiv kündigt sich in der Regel durch die Stimmverschlechterung an. Eine erneute mikrolaryngoskopische Papillomabtragung sollte jedoch so lange wie möglich hinausgezögert werden, da jeder erneute Eingriff die Gefahr einer Vernarbung und damit einer irreversiblen Stimmverschlechterung vergrößert. Eine adjuvante logopädische Behandlung kann sehr zum Erhalt einer brauchbaren Stimmfunktion beitragen. Stimmlippendefekte Nach Tumorresektionen oder Verletzungen sind Stimmlippendefekte oder Narbenbildungen unvermeidbar. Die resultierende Stimmstörung ist abhängig von der Größe des Gewebsdefekts bzw. der Beschaffenheit der Narbe. Besonders charakteristisch für organische Stimmlippendefekte ist der deutlich erhöhte phonatorische Luftverbrauch mit Verkürzung der maximalen Phonationszeit. Gelegentlich lässt sich die Glottisschlussinsuffizienz durch phonochirurgische Stimmlippenaugmentation (Knorpel-, Kollagen-, Fettinjektion usw.) mildern oder sogar beseitigen. Bei funktionsbehindernden Narben droht das Aufpfropfen einer hyperfunktionellen Stimmtechnik. Eine postoperative logopädische Behandlung ist in mehrfacher Hinsicht sinnvoll: Eine sekundäre Hyperfunktion soll da950 Einseitige Stimmlippenlähmung Eine Läsion des N. recurrens führt zwar zum Stimmlippenstillstand der betroffenen Stimmlippe und zu einer Glottisschlussinsuffizienz, jedoch kann die gelähmte Stimmlippe dank der intakten Innervation des M. cricothyroideus (äußerer Stimmlippenspanner) noch verlängert werden, da der N. laryngeus superior funktionsfähig ist (straffe Lähmung). Daraus resultiert ein charakteristisches „wurmförmiges“ Stimmfeld. Während der Tonhöhenumfang nahezu unverändert bleibt, ist die Stimmdynamik erheblich eingeengt: Das Piano geht verloren. Andererseits kann für laute Stimmproduktionen ein ausreichender Glottiswiderstand nicht mehr aufgebaut werden: Es resultiert der Verlust des Forte. Im Falle einer Läsion des N. vagus ist die Glottisschlussinsuffizienz noch ausgeprägter, denn jetzt ist auch die Stimmlippenspannung durch den M. cricothyroideus ausgefallen. Dadurch wird die Tonhöhenregulation stark eingeschränkt, so dass insgesamt ein kleines Stimmfeld resultiert. Ein weiteres funktionspathologisches Charakteristikum ist die Unfähigkeit zu einem harten Stimmeinsatz. Vokalanlautende Wörter werden mit einem initialen Hauchlaut gesprochen, also „h-am h-Abend“ statt „am Abend“. Durch den hohen phonatorischen Luftverbrauch ist das Tonhaltevermögen (maximale Phonationsdauer) oft auf weniger als 5 s verkürzt (normal sind 13 – 15 s). Therapie. Anfangs sind die Störungssymptome am stärksten ausgeprägt, sie bessern sich jedoch immer spontan mit zunehmender Kompensation durch die kontralaterale Stimmlippe. Eine logopädische Behandlung ist immer indiziert, um diese Kompensation zu beschleunigen. Gelingt eine ausreichende Kompensation nicht, so gibt es eine Reihe von Möglichkeiten zur Stimmverbesserung: l Stimmlippenaugmentation durch mikrochirurgische endoskopische Knorpelimplantation oder durch endoskopische Kollagen-, Hyaloronsäure-, Polysiloxanoder Fettinjektion l Medianverlagerung der paretischen Stimmlippe durch Einbringen eines Knorpelspans oder eines Keramik-, Silikon- oder Titanimplantats von einem seitlichen Schildknorpelfenster aus l Rotation des Aryknorpels zur Medianstellung des Processus vocalis (ebenfalls als Eingriff von außen) Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Phoniatrie und Hörgeräteversorgung Ätiologie und Symptome. Eine wesentliche pathogenetische Komponente der Stimmlippenpolypen stellt die mechanische Belastung der Stimmlippen dar (starkes Husten, überlautes Räuspern, Schreien). Entsprechend dieser Pathogenese finden sich Stimmlippenpolypen meist am Übergang vom vorderen zum mittleren Drittel der Glottis (maximale Schwingungsamplitude). Die Stimmsymptome variieren je nach Lokalisation und Größe erheblich: So stört ein kleiner Polyp auf der Stimmlippenoberfläche den Schwingungsmechanismus kaum, während ein flottierender Polyp an der Stimmlippenkante eine erhebliche Heiserkeit und eventuell Doppeltönigkeit (Diplophonie) hervorruft. .............................................................. Symptome. Nach beidseitiger Rekurrensschädigung hängt das Beschwerdebild von der jeweiligen Fixationsstellung der Stimmlippen ab. Bei Paramedianfixierung steht der inspiratorische Ruhestridor mit entsprechender Atemnot im Vordergrund. Das Exspirium ist infolge des niedrigen Glottiswiderstands (schlaffe Stimmlippen) nicht gestört, wohl aber das Inspirium, da sich infolge der beschleunigten inspiratorischen Luftströmung der Bernoulli-Effekt auf die Stimmlippen auswirkt. Sie werden angesaugt und in Vibrationen versetzt. Daher ist das besonders im Schlaf oft auffällige unwillkürliche „inspiratorische Tönen“ pathognomonisch für die bilaterale Stimmlippenlähmung. Bei Intermediärstellung beider Stimmlippen kann der Glottisspalt ausreichend weit bleiben, um eine für Ruhe und leichte körperliche Betätigung ausreichende Atmung zu gestatten. Ein inspiratorischer Belastungsstridor tritt jedoch auch hier auf. Die Sprechstimme ist weitgehend normal, das Stimmfeld jedoch durch Einschränkung sowohl des Tonhöhenals auch des Dynamikumfangs deutlich verkleinert. Therapie und Aufklärung. Das therapeutische Vorgehen richtet sich nach den Atmungsbeschwerden. Oft muss zunächst eine Tracheotomie durchgeführt werden, bevor ein glottiserweiternder Eingriff erfolgt. Besteht Hoffnung auf Rückkehr der Nervenfunktion, kann unter Umständen eine Tracheotomie durch passagere Lateralzügelung einer Stimmlippe nach Lichtenberger vermieden werden. Bei noch ausreichender Ruheatmung ist die Indikation zur operativen Glottiserweiterung nicht immer leicht, denn der Patient muss für die Verbesserung seiner Atmung eine Stimmverschlechterung in Kauf nehmen. Ist eine Glottiserweiterung erforderlich, so gilt als Therapie der Wahl die mikrolaryngoskopische Lateralfixation (Methode nach Kleinsasser oder Lichtenberger) oder die Erweiterung des dorsalen Dreiecks unter Verwendung des CO2-Lasers (Laserchordotomie). Vor jeder Glottiserweiterung ist es wichtig, den Patienten korrekt zu beraten: Bei suffizienter Lungenfunktion „verliert“ er keineswegs seine Stimme, sondern wird durch die Operation „nur heiser“. Der Operateur muss im Sinne der Stimmerhaltung und der aspirationsfreien Schluckfunktion stets einen Kompromiss zwischen Atmung und Stimme eingehen. Deshalb wird nach erfolgreicher Glottiserweiterung die Atmung nur für alltägliche Verrichtungen, nicht aber für körperliche Höchstleistungen ausreichen. Vorsicht ist geboten bei Patienten mit fortgeschrittener obstruktiver Atemwegserkrankung. Bei ausgeprägtem Emphysem kann schon eine geringfügige Glottiserweiterung die stark eingeschränkte exspiratorische Atemkraft nicht mehr ausreichen lassen, um den für die Stimmlippenschwingungen erforderlichen Atemstrom aufzubringen. Diese Patienten werden möglicherweise aphon, „verlieren“ also tatsächlich ihre Stimme und können auch mit ihrer Flüsterstimme aufgrund des extrem hohen Luftverbrauchs kaum noch zusammenhängende ......... Sätze sprechen. In solchen Fällen ist die Sprechkanüle die bessere Alternative. Lähmung des Musculus cricothyroideus Ätiologie und Symptome. Sehr viel häufiger als bekannt kommt es während einer Strumaresektion zur Schädigung des R. externus des N. laryngeus superior und damit zur Lähmung des stimmlippenverlängernden und ‑spannenden M. cricothyroideus. Die Folge ist eine starke Einschränkung des Tonhöhenumfangs: Das Kopfstimmregister geht vollständig verloren, das Stimmfeld wird gewissermaßen halbiert. Gleichzeitig verliert die Stimme an Steigerungsfähigkeit und klingt gelegentlich etwas hauchig. Meist ist die Sprechstimme jedoch so unauffällig, dass die Stimmstörung nur solchen Patienten auffällt, die privat oder beruflich singen. Diagnose. Laryngoskopisch wirken die Stimmlippen bei beidseitiger Lähmung verkürzt und schlaff. Stroboskopisch besteht eine geringe ovaläre Schlussinsuffizienz in Glottismitte. Die Schwingungsamplituden und Randkantenverschiebungen sind etwas vergrößert. Bei einseitiger Lähmung steht der Glottisspalt schräg, mit (scheinbarer) Verschiebung der vorderen Kommissur zur nicht gelähmten Gegenseite. Therapie. Die therapeutischen Möglichkeiten sind gering. Eine logopädische Übungsbehandlung kann durch Mobilisieren von Ersatzfunktionen etwas an Stimmtonhöhe zurückgewinnen, jedoch niemals den früheren Tonhöhenumfang wiederherstellen. 24.1.6 Zentral-neurale Stimmstörungen Ätiologie und Symptome. Krankheitsprozesse des ZNS können nicht nur Sprache und Sprechen (s. „Aphasie“, S. 962, und „Dysarthrie“, S. 963), sondern auch die Koordinations- und Kontrollprozesse des Phonationsvorgangs stören. Dies geschieht oft in einer für die jeweilige Krankheit charakteristischen Weise: l Nach Pyramidenbahnschädigung tritt eine „spastische Dysphonie“ mit rauer, gepresster Stimmqualität infolge übermäßiger Stimmlippenadduktion auf. l Eine „ataktische Dysphonie“ entsteht bei zerebellären Läsionen, die sich durch einen ausgeprägten Stimmtremor mit plötzlichen Lautheitsausbrüchen auszeichnet. Gelegentlich können zerebelläre Krankheitsprozesse einen palatopharyngolaryngealen Myoklonus mit rhythmischen Stimmaussetzern auslösen. l Die extrapyramidale Dysarthrophonie gibt es bei Morbus Parkinson mit leiser zittriger und monotoner Stimme. Laryngoskopisch ist ein Stimmlippentremor nachweisbar. l Eine bulbäre hypofunktionelle Dysphonie mit nahezu aphoner Stimme und verwaschener Artikulation kann Symptom einer Bulbärparalyse sein. 951 Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Beidseitige Stimmlippenlähmung Stimmstörungen 24 24 Phoniatrie ................................................................................. l l Bei fortgeschrittener multipler Sklerose entwickelt sich eine charakteristische Dysphonie mit rau-heiserer, monotoner Stimme, Intentionszittern der Stimmlippen und gelegentlichem Umschlagen der Stimme ins Falsett. Unwillkürliche Phonationsausbrüche mit Grunzen, Schreien und Bellen sind charakteristisch für das Gilles-de-la-Tourette-Syndrom. Manche Missbildungssyndrome haben infolge einer Fehlentwicklung bestimmter zentral-nervöser Strukturen auch pathognomonische Stimm- und Schreimuster. So ist für das Cri-du-Chat-Syndrom (Deletion in Genregion 5p15.2 – 5p15.3) ein katzenschreiähnlicher Säuglingsschrei charakteristisch. 24.1.7 Stimmrehabilitation Rehabilitation nach Tracheotomie Phoniatrie und Hörgeräteversorgung Vorgehen bei Erwachsenen Nach einer Tracheotomie ist die Wahl der richtigen Kanüle für die Stimmrehabilitation des Patienten, aber auch für die Pflege der Trachea essenziell. Wird eine normale Kanüle aus Silber oder Kunststoff (heute meist Silikon) benutzt, so muss für eine Stimmproduktion ein ausreichender Raum zwischen Kanülen- und Trachealwand vorhanden sein, damit bei Fingerverschluss ein exspiratorischer transglottischer Luftstrom an der Kanüle vorbeigleiten kann. Eine Sprechkanüle mit Perforation an der Konvexkurvatur erleichtert die Umlenkung des Luftstroms. Wird ein Sprechventil eingesetzt, ist handfreies Sprechen möglich, vorausgesetzt, der Kehlkopf ist ausreichend weit. Sprechventile dürfen nicht verwendet werden, wenn durch narbige oder tumoröse Stenosen der Glottis oder Subglottis der Ausatmungswiderstand deutlich erhöht ist. Vorgehen bei Kindern Das mit der Tracheotomie verbundene KommunikationsHandicap hat für Säuglinge und Kleinkinder eine sehr viel größere Bedeutung als für den erwachsenen Patienten. Tracheotomierte Säuglinge ohne Möglichkeit einer Stimmbildung zeigen in Abhängigkeit von der Dauer des Kanülentragens und vom Zeitpunkt der Dekanülierung eine mehr oder weniger starke Verzögerung der Sprachentwicklung, ganz abgesehen von dem durch die Sprachlosigkeit unter Umständen hervorgerufenen psychischen Schaden. Grundsätzlich sind auch im Säuglings- und Kleinkindalter die Kanülentechniken der Erwachsenen zur Stimmrehabilitation anwendbar. Hier müssen Arzt und Logopädie aber dafür sorgen, dass die Eltern den Phonationsmechanismus mit der Kanüle verstehen, insbesondere dass man zur Stimmbildung die Kanülenöffnung manuell verschließen muss. Schon 1-jährige Kinder lernen, die Kanüle mit dem Finger oder dem Kinn zu verschließen. 952 Rehabilitation nach Laryngektomie Ösophagusersatzstimme (Ruktus) Der Ruktus ist das seit über 100 Jahren bevorzugte Verfahren: Durch Zusammenpressen der Lippen mit gleichzeitiger Rückwärtsbewegung der Zunge wird das in der Mundhöhle verfügbare Luftvolumen in den Rachen geschoben und durch einen unmittelbar folgenden Schluckvorgang (möglichst synchron mit einer Inspirationsbewegung) in den Ösophagus „injiziert“ (oder überwiegend „inhaliert“). Das oberhalb der Kardia gesammelte Luftreservoir wird durch eine gezielte Bauchmuskelaktivität regurgitiert (Ruktus). Dadurch werden Schleimhautfalten des Ösophaguseingangs als „Neoglottis“ in Schwingungen versetzt. Der resultierende rau-heisere Stimmklang kann dann durch die artikulatorischen Bewegungen des unverändert erhaltenen Rachen- und Mundraums (sog. „Ansatzrohr“) zu Sprachlauten umgeformt werden. Ein Vorteil der Ösophagusersatzstimme ist das unabhängig von Hilfsmitteln handfreie Sprechen. Nachteilig ist der häufig unterbrochene Redefluss, da der Ösophaguswindkessel nur ein Reservoir von etwa 50 ml erlaubt. Nur etwa 50 – 60% der laryngektomierten Patienten erlernen diese Ersatzstimme ausreichend gut. Stimmprothese Bei einer Stimmprothese handelt es sich prinzipiell um ein kragenknopfähnliches Silikonröhrchen (7 mm Durchmesser) mit eingebautem Klappenventil. Sie erlaubt die aspirationsfreie Umlenkung des Exspirationsstroms von der Trachea in den Hypopharynx (Abb. 24.7). Hierzu wird die Stimmprothese („Shunt-Ventil“) in einen Punktionskanal durch Tracheahinter- und Ösophagusvorderwand (tracheoösophagealer Shunt) eingesetzt. Beim Verschluss des Tracheostomas mit dem Finger wird Luft beim Ausatmen durch die Stimmprothese in den Hypopharynx eingeblasen, um hier durch Vibrationen von Schleimhautfalten („Neoglottis“) einen rauen Stimmklang zu erzeugen. Das Klappenventil verhindert den Übertritt von Flüssigkeiten und Nahrungsbestandteilen in die Trachea. Durch die zusätzliche Benutzung eines Tracheostomaventils ist handfreies Sprechen mit Stimmprothese möglich. Dieses Tracheostomaventil kann entweder auf die Haut geklebt oder – nach einer Tracheostomaplastik – in das Tracheostoma eingesetzt werden. Vorteile der Stimmprothese sind: l fließendes Sprechen und der Erhalt der individuellen Sprechakzente l sofortige Stimmrehabilitation, wenn die Prothese während der Laryngektomie eingesetzt wird l keine Behinderung beim Erlernen der Ösophagusersatzstimme Nachteilig ist der bisher unvermeidliche Kandidabewuchs der Prothese, der ein regelmäßiges Wechseln notwendig Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. l Abb. 24.7 Funktionsschema der Stimmprothese mit Fingerverschluss des Tracheostomas. Stimmstörungen stimme auch mithilfe externer Schallgeber erzeugt werden. Am häufigsten wird ein elektromechanischer Körperschallgeber in Form eines batteriebetriebenen Membranvibrators verwendet (Elektrolarynx). Durch Aufsetzen auf die suprahyoidale Halshaut wird die Luftsäule des Rachen- und Mundraums in Schwingungen versetzt, die für die Artikulation von Sprachlauten benutzt werden können. Alternativ gibt es externe Klanggeneratoren, deren Schallschwingungen über Schlauch oder Rohr in die Mundhöhle geleitet werden. Die pneumatische Stimmhilfe wird dabei vor das Tracheostoma gehalten und durch die Exspirationsluft angetrieben; die „Pipa di Tecchioni“ ist ein pfeifenförmiger elektromagnetischer Vibrator. Der Vorteil dieser Schallgeber ist, dass ohne jede Anstrengung beliebig lange gesprochen werden kann; nachteilig sind die unnatürliche monotone „Maschinenstimme“, ihre Auffälligkeit und die umständliche Handhabung. Zusätzlich ist zu berücksichtigen, dass bei Ausfall der Stromversorgung der Patient nahezu kommunikationsunfähig wird. Somatische, soziale und psychische Rehabilitation macht. Dadurch bleibt der Patient von einem mit der Stimmprothese vertrauten HNO‑Arzt abhängig, sei es zum Prothesenwechsel oder zur Behandlung von Komplikationen, wie z. B. Undichtigkeit des Shunts, Spontanverlust der Prothese, Entwicklung von Granulationsgewebe u. a. mehr. Chirurgische Stimmrehabilitation Seit etwa Mitte des vergangenen Jahrhunderts haben sich zahlreiche HNO‑Chirurgen bemüht, zur Wiederherstellung der Stimme operativ einen Schleimhaut- oder HautShunt zwischen Trachea und Hypopharynx zu schaffen, doch ist es erst Hagen in den 90er-Jahren gelungen, eine einigermaßen zuverlässig erfolgreiche Operationsmethode zu entwickeln. Bei der „Neoglottis nach Hagen“ wird ein mikrochirurgisch revaskularisierter Radialislappen schlauchförmig vom kranialen Tracheaende über den Zungenbeinkörper zum Hypopharynx geführt. Zur Stimmbildung erlaubt dieser Shunt bei digitalem Verschluss des Tracheostomas das Einblasen von Luft in den Hypopharynx. Beim Schluckakt verschließt das dabei kranialwärts gezogene Zungenbein das Shunt-Rohr ventilartig, so dass nicht aspiriert wird. Gegenüber der Stimmprothese hat diese Methode den großen Vorteil, dass sie hinsichtlich der Stimmrehabilitation unabhängig vom Arzt macht. Nachteilig ist, dass der Operationsaufwand sehr viel höher als das Einsetzen einer Stimmprothese ist. Externe Schallgeber Wenn eine Stimmprothese nicht funktioniert (oder kontraindiziert ist – z. B. bei fortgeschrittener obstruktiver Emphysembronchitis) und die Ösophagusersatzstimme nicht in ausreichendem Maße erlernt wird, kann die Ersatz- Abgesehen vom Verlust der Stimme hat die Kehlkopfentfernung verschiedene körperliche Beschwerden und Funktionsausfälle zur Folge, für deren Behandlung und Linderung der Kehlkopflose technische Hilfsmittel braucht. So benötigt er ein elektrisches Absauggerät nicht nur für die Tracheobronchialtoilette wegen der verstärkten Schleimabsonderung, sondern auch zur Reinigung der Nase bei Schnupfen, da Schnäuzen nicht möglich ist. Die Pflege der Tracheobronchialschleimhaut bedarf einer regelmäßigen Luftbefeuchtung und einer Inhalationstherapie. Ein ständiger Tracheostomaschutz (Tücher, Rollkragen usw.) ist aus ästhetischen Gründen und vor allem zur Verhinderung einer Fremdkörperaspiration notwendig. Daneben gibt es einen speziellen Duscheschutz, ein Schwimmgerät, ein Signalrufgerät und andere Hilfsmittel, die dem Laryngektomierten das tägliche Leben erleichtern. Maßnahmen zur sozialen Rehabilitation des Laryngektomierten beziehen sich sowohl auf die Wiedereingliederung in das berufliche als auch in das private Umfeld („Transfer“). Kehlkopflosigkeit bedeutet nicht zwangsläufig Arbeitsunfähigkeit. Lediglich Berufe mit starker Staubund Hitzebelastung (Hochofen, Bäckerei usw.) verbieten sich für Kehlkopflose. Eine berufliche Wiedereingliederung ist durchaus möglich und sollte immer angestrebt werden. Die Wiedereingliederung in den Familien- und Freundeskreis wird sehr erleichtert, wenn man dem Laryngektomierten zeigt, mit welchen Hilfsmitteln und mit welchen situationsangepassten Verhaltensweisen er wieder unbeschwert am öffentlichen und gesellschaftlichen Leben teilnehmen kann. Die Wiederherstellung der Stimme, die Gewöhnung an die veränderten Körperfunktionen und die soziale Wiedereingliederung sind von großer Bedeutung für die psychische Rehabilitation. Fast jeder Patient reagiert auf den Verlust seines Kehlkopfs mit depressiver Verstimmung, 953 ......... Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. .............................................................. 24 24 Phoniatrie ................................................................................. Minderung seines Selbstwertgefühls und affektiver Erregbarkeit. In etwa der Hälfte der Fälle ist mit abnormer Erlebnisreaktion bis zu schwerer Depression mit Suizidneigung zu rechnen. Je intensiver die rehabilitativen Maßnahmen, desto besser lassen sich solche psychopathologischen Reaktionen auffangen. Rehabilitation des Laryng- ektomierten bedeutet daher eine gemeinschaftliche Aufgabe für HNO‑Arzt, Logopäden, Sozialdienste, Arbeitsamt, Versorgungs- und Versicherungseinrichtungen sowie Selbsthilfegruppe der Kehlkopflosen (Kehlkopflosenverbände). Sprache ist ein nach bestimmten, durch Konvention festgelegten Regeln strukturiertes System bedeutungstragender akustischer und optischer Zeichen (Lautsprache, Schriftsprache) zum Zwecke der zwischenmenschlichen Kommunikation. Die Fähigkeit, ein solches symbolhaftes Zeichensystem für Gegenstände und abstrakte Begriffe zu schaffen, besitzt der Mensch im Sinne einer elementaren Fundamentaldisposition (G. E. Arnold, 1970). Sprechen und Schreiben sind dagegen Sprachhandlungen, d. h. die Produktion einer hör- bzw. sichtbaren, regelhaft strukturierten, bedeutungstragenden Zeichenfolge. Aus sprachwissenschaftlicher Sicht unterscheidet man 4 Ebenen des Sprachsystems: l Lautebene: Lautstruktur (Phonetik); Lautanwendung (Phonologie) l Wortebene: Wortschatz (Lexikologie); Wortbildung (Morphologie) l Satzebene: Satzbau (Syntax) l Bedeutungsebene: Bedeutung (Semantik); situationsabhängige Sprachanwendung (Pragmatik) Störungen können sich auf eine einzelne, mehrere oder auch alle dieser 4 Funktionsebenen beziehen, und zwar sowohl hinsichtlich der Produktion (expressive Störungen) als auch der Wahrnehmung (perzeptive Störungen). Voraussetzung für einen normalen Spracherwerb ist die Funktionsfähigkeit des Hör-Sprach-Systems. Störungen innerhalb dieses Funktionskreises beeinträchtigen die Aufnahme und/oder Wiedergabe von Sprache, wobei die jeweilige Ausdrucksform der Sprach- oder Sprechstörung 1. vom Läsionsort innerhalb des Hör-Sprach-Systems und 2. vom Zeitpunkt der Schädigung abhängt. Angeborene Gehörlosigkeit beispielsweise verhindert beim Kind die Sprachentwicklung (prälinguale Ertaubung). Eine erworbene Gehörlosigkeit beim Erwachsenen (postlinguale Ertaubung) kann lediglich Artikulationsmodus und Sprachakzente (Prosodie) beeinflussen. Eine Schädigung der sensorischen Sprachregion beeinträchtigt beim Erwachsenen das Sprachverstehen (Wernicke-Aphasie), aber nicht die erlernten Artikulationsmuster. Eine Gaumensegellähmung bedingt beim Erwachsenen lediglich eine Artikulationsstörung (Dysglossie), beim Kind dagegen können sich fehlerhafte sprachliche Hörmuster mit entsprechender Lautdifferenzierungsschwäche einschleifen. 954 24.2.1 Sprachentwicklungsstörung/ -verzögerung Sprache ist nicht nur interindividuell, sondern auch intraindividuell das wichtigste Kommunikationsmittel, denn der „Umweg“ über die sprachliche Begriffsbildung fördert ganz wesentlich das strukturierte schöpferische Denken. Der Spracherwerb ist somit wichtigste Voraussetzung für die Entwicklung der geistigen Fähigkeiten. Ausbleiben oder Störung der Sprachentwicklung bedeutet daher eine besonders schwere Behinderung für das betroffene Kind. Von einer „Sprachentwicklungsstörung“ (SES) spricht man bei jeglicher zeitlicher und struktureller Abweichung vom normalen Spracherwerb. Der Begriff „Sprachentwicklungsverzögerung“ (SEV) bezeichnet dagegen lediglich eine pathologische Verlängerung der Sprachentwicklung. Da aber jede Verzögerung ihre Störungsursache hat und jede Entwicklungsstörung eine Entwicklungsverzögerung bedeutet, lassen sich Sprachentwicklungsstörung und ‑verzögerung nicht scharf trennen. Normale Sprachentwicklung Während der ersten Lebenswochen bestehen die Lautäußerungen eines Säuglings ausschließlich in „Reflexschreien“. Nach 6 – 8 Wochen führt der motorische Bewegungsdrang zu ersten ungeformten Lautproduktionen, dem Lallen. Diese Lalllaute steigern sich im 1. Lebenshalbjahr zu „Lallmonologen“. Nach dem 4. – 5. Lebensmonat ist die Großhirnrinde so weit gereift, dass die für die Sprachentwicklung entscheidende auditive Rückkopplung wirksam werden kann. Der Säugling ahmt zunächst sich selbst nach und beginnt ab etwa dem 7. Lebensmonat, die Laute der Mutter bzw. der Umgebung nachzuahmen. Typisch sind in dieser Zeit Wiederholungen von Konsonant-Vokal-Verbindungen („dadadada“) mit schon erkennbaren sprachspezifischen Intonationsmustern. Gelegentlich werden einzelne kurze Wörter nachgesprochen, jedoch ohne Sinnverstand (Echolalie). Daneben entwickelt sich ein erstes Sprachverständnis. Sprachproduktionen werden jetzt absichtlich zum Erreichen bestimmter Ziele (intentional) genutzt. Das Kind begreift schrittweise den Symbolwert des Wortes und erreicht (mit 12 – 18 Monaten) das Stadium des 1-Wortsatzes. Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Phoniatrie und Hörgeräteversorgung 24.2 Sprach- und Sprechstörungen ....................................................... Tabelle 24.2 Normale Sprachentwicklung. Präverbales Stadium (0 bis ca. 12 Monate) 0 – 1,5 Monate reflektorisches Schreien 1,5 – 4 Monate 1. Lallperiode (spielerisch, ohne auditive Rückkopplung) 4 – 12 Monate 2. Lallperiode (auditive Rückkopplung, Selbst-, Fremdnachahmung) Verbales Stadium (1 bis ca. 4 Jahre) ca. 12 – 18 Monate 1-Wortsätze ca. 18 – 24 Monate 2-Wortsätze und Wortaggregate ca. 24 – 36 Monate Mehrwortsätze ca. 36 – 60 Monate zunehmend komplexe Satzstrukturen Psychosoziale Ursachen Ursachen von Sprachentwicklungsstörungen Im Wesentlichen lassen sich 6 Ursachen für eine Sprachentwicklungsstörung differenzieren (Tab. 24.3). Spezifische Sprachentwicklungsstörung (SSES) Infolge eines Gendefekts (wahrscheinlich Mutation des Chromosoms 7 [genannt „FOXP2“]) kann es in den ersten Lebensjahren zu einer Verzögerung der Sprachentwicklung kommen, die sich auf bestimmte Teilbereiche konzentriert. In der Regel manifestiert sich die spezifische Sprachentwicklungsstörung als Sprachentwicklungsverzögerung mit bis ins Schulalter anhaltender multipler Dyslalie und Dysgrammatismus sowie anhaltender Leseund Rechtschreibschwäche im Sinne einer Residualstörung. Tabelle 24.3 Wichtigste Voraussetzung für eine normale Sprachentwicklung sind ausreichende sprachliche Anregung und korrigierende Rückkopplung, d. h. korrekte Wiedergabe eines vom Kind fehlerhaft gesprochenen Worts durch eine Bezugsperson. Sind diese Voraussetzungen nicht gegeben, d. h. wird beispielsweise durch Vernachlässigung, längerfristigen Heimaufenthalt mit mangelhafter Betreuung, exzessiven Medienkonsum oder auch durch mehrsprachiges Umfeld die Sprachanregung mangelhaft, so kann dies die normale Sprachentwicklung erheblich beeinträchtigen. Organische Ursachen Eine allgemein verzögerte körperliche Entwicklung, wie man sie beispielsweise bei Frühgeborenen kennt, lässt sehr oft auch die Sprachentwicklung später als normal einsetzen. Ursachen von Sprachentwicklungsstörungen. Ursachen Form der Sprachentwicklungsstörung genetische Ursachen spezifische Sprachentwicklungsstörungen (familiäre Sprachschwäche) psychosoziale Ursachen mangelhafte Sprachanregung (Verwahrlosung usw.), Mehrsprachigkeit, Medienabusus organische Ursachen l allgemein verzögerte körperliche Entwicklung l Erkrankungen der Sinnesorgane (Schwerhörigkeit, Amaurose) l orofaziale Fehlbildungen/Entwicklungsstörungen (z. B. Lippen-Kiefer-Gaumen-Spalte) neurologische Erkrankungen zentral-organische Schäden, Hirnnervenlähmungen, Anfallsleiden psychiatrische Erkrankung l Autismus l Intelligenzdefekte l expressive Sprachentwicklungsstörung l rezeptive Sprachentwicklungsstörung, auditive Verarbeitungs- und Wahrnehmungsstörung expressive und rezeptive Leistungsdefizite ......... 955 Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Unter fortlaufender Weiterentwicklung seiner phonetischen (Lautbildung) und phonologischen (Lautanwendung) Fähigkeiten durchläuft das Kind in der 2. Hälfte des 2. Lebensjahrs das 2-Wortsatzstadium. Am Ende des 3. Lebensjahrs werden zunehmend richtig strukturierte Mehrwortsätze gebildet. In Tab. 24.2 ist eine Zeittafel der Sprachentwicklung zusammengestellt. Der Zeitgang der Sprachentwicklung variiert interindividuell außerordentlich stark, so dass man den einzelnen Entwicklungsstadien große zeitliche Toleranzbreiten einräumen muss. Sog. „Late Talker“ beginnen deutlich verspätet mit dem Sprechen, holen dann aber meist auf. Etwa die Hälfte der Late Talker schafft den Anschluss an den normalen Entwicklungsgang bis zum Beginn des 4. Lebensjahrs. Wenn allerdings ein Kind am Ende des 3. Lebensjahrs noch nicht von fremden Personen einigermaßen verstanden werden kann, besteht der dringende Verdacht auf eine Sprachentwicklungsstörung. Sprach- und Sprechstörungen 24 24 Phoniatrie ................................................................................. Phoniatrie und Hörgeräteversorgung Neurologische Ursachen Durch prä-, peri- und/oder postnatale Hirnschädigung infolge von Infektionen oder Sauerstoffmangel (Apgar-Index!), Blutung oder Trauma können neurologische Defektsyndrome zurückbleiben, die die Sprachentwicklung behindern können. Die klinischen Erscheinungsbilder variieren in Abhängigkeit von Zeitpunkt, Lokalisation und Ausdehnung des Schadens von kaum merklichen Teilleistungsstörungen bis zu schweren Mehrfachbehinderungen. Bei Verdacht auf eine frühkindliche Hirnschädigung (Risikokinder!) besteht die Aufgabe der Differenzialdiagnostik darin, die einzelnen Teilleistungen testmäßig abzufragen, um therapeutisch gezielt eingreifen zu können. Hierbei sind das Wahrnehmungsverhalten (visuelle, auditive, taktile, gustatorische, olfaktorische und kinästhetische Wahrnehmungsfähigkeiten), das motorische und das kognitive Verhalten (Merk-, Auffassungs-, Assoziations-, Kombinationsfähigkeit und Kreativität) sowie das soziale Verhalten gezielt zu beachten. Psychiatrische Ursachen Eine geistige Behinderung mit globaler Einschränkung der intellektuellen Fähigkeiten setzt der Sprachentwicklung naturgemäß enge Grenzen. Die Sprachentwicklungsdiagnostik ergibt einen gleichmäßigen Rückstand aller verbalen und nonverbalen Teilleistungen. Der Autismus ist die schwerste und prognostisch ungünstigste Kommunikationsstörung (bei annähernd normaler Intelligenz). Zentralsymptom ist die vollständige interpersonelle Kontaktsperre. Die Kinder setzen weder Sprache noch Mimik noch Gestik zur Kontaktaufnahme zu ihren Eltern oder Betreuern ein; sie bleiben entspre956 chend in ihrer Persönlichkeitsentwicklung zurück. Man unterscheidet den frühkindlichen Autismus (Kanner-Syndrom) mit fast vollständig ausbleibendem Spracherwerb von der autistischen Psychopathie (Asperger-Syndrom), bei der die Kinder zwar Sprache erlernen, doch die Sprachanwendung vermeiden. Vom Autismus abzugrenzen sind autistische Symptome aufgrund einer reaktiven neurotischen Fehlentwicklung, z. B. bei Deprivation oder elterlicher Misshandlung, oder aber aufgrund von Schwerhörigkeit oder auditiver Wahrnehmungsstörung. Expressive und rezeptive Leistungsdefizite Expressive Sprachentwicklungsstörung Nicht selten begegnet man dem merkwürdigen Phänomen, dass Kinder kaum sprechen, aber gut hören und gut verstehen können. Jegliche Anzeichen einer hirnorganischen Schädigung fehlen. Visuelle und auditive Teilleistungen sind altersgerecht entwickelt. Die Kinder können aber nur einzelne Laute oder einige kurze Wörter bilden. Ihnen fehlt die Fähigkeit, eine linguistisch strukturierte Folge phonematischer Artikulationsmuster zu realisieren. Durch Wahrnehmung ihrer sprachlichen Leistungsdefizite entwickeln sie leichter ein Störungsbewusstsein mit Verhaltensauffälligkeiten als Kinder mit rezeptiven Sprachentwicklungsstörungen. Rezeptive Sprachentwicklungsstörung Die Unfähigkeit, Schallreize wahrzunehmen, d. h. zu erkennen und sinnvoll zu verarbeiten, nennt man auditive oder akustische Agnosie. Unter Berücksichtigung der Tatsache, dass zum Erkennen und Verarbeiten von Schallreizen zahlreiche Teilleistungen erforderlich sind, wird heute die Bezeichnung „auditive Verarbeitungs- und Wahrnehmungsstörung (AVWS)“ vorgezogen. Die wichtigsten, für das Erlernen von Sprache erforderlichen Teilleistungen sind: l auditive Aufmerksamkeit l auditive Merkfähigkeit l Richtungshören l Lautdiskrimination l Selektion (Heraushören eines bedeutungstragenden Schallsignals aus dem Hintergrundrauschen) l Lautanalyse l Lautsynthese l Lautergänzung In ausgeprägten (seltenen) Fällen bezieht sich das Wahrnehmungsdefizit auf alle Schallreize, d. h. auf Wörter, Klänge und Geräusche („globale Agnosie“). Solche Kinder reagieren nicht auf Schallreize, verhalten sich also taub, obwohl objektive Hörprüfungsmethoden (Ableitung otoakustischer Emissionen oder der frühen akustisch evozierten Hirnstammpotenziale) eine regelrechte Funktion von Kochlea und N. acusticus nachweisen. Die Kinder sind normal intelligent, ihre visuellen und taktilen Wahrnehmungsleistungen sind im Gegensatz zu den auditiven nor- Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Eine Gehörlosigkeit schließt ohne entsprechende Versorgung (Cochlear Implantation) eine spontane Sprachentwicklung aus. Schwerhörigkeit führt ohne Hörgerät und ohne hörpädagogische Maßnahmen in Abhängigkeit vom Schweregrad zu mehr oder weniger stark verzögerter oder defekter Sprachentwicklung (audiogene Dyslalie). Häufigste Schwerhörigkeitsursache ist der chronische Paukenerguss (chronisches Mukotympanum). Bei monate- oder sogar jahrelangem Bestehen kann hierdurch die Sprachentwicklung zwar verlangsamt, nicht aber verhindert werden. Besonders nachteilig wirkt sich ein chronischer Paukenerguss bei bereits aus anderen Ursachen sprachentwicklungsgestörten Kindern aus. Weniger bekannt ist, dass auch Sehfehler (z. B. Strabismus) infolge mangelhafter Aufnahme von Gestik und Artikulationsbewegungen der Bezugsperson die Sprachentwicklung nachteilig beeinflussen können. Spaltbildungen im Bereich der Lippen oder des Gaumens oder andere Fehlbildungen der Artikulationsorgane, die operativ nicht ausreichend behoben wurden oder werden konnten, führen je nach Ausprägung und Lokalisation zu unterschiedlich starken bleibenden Artikulationsfehlern (organische Dyslalie). ....................................................... Therapie und Differenzialdiagnose. Die Behandlung der auditiven Verarbeitungs- und Wahrnehmungsstörung richtet sich nach den testmäßig festzulegenden Leistungsdefiziten. Da Kinder mit einer auditiven Verarbeitungsund Wahrnehmungsstörung oft konzentrationsschwach und unaufmerksam sind und gelegentlich hyperkinetisch wirken, ist es in jedem Fall wichtig zu entscheiden, ob die auditive Unaufmerksamkeit Symptom einer tatsächlichen Wahrnehmungsstörung ist oder ob eine hyperkinetische Verhaltensstörung die Wahrnehmung behindert, d. h. ob ein Aufmerksamkeitsdefizits-/Hyperaktivitätssyndrom (ADHS) vorliegt. Hierzu bedarf es einer interdisziplinären Differenzialdiagnostik in Zusammenarbeit mit der Neuropädiatrie, Phoniatrie, Logopädie und Kinderpsychiatrie. Lese- und Rechtschreibschwäche (Legasthenie) Lese- und Rechtschreibschwäche oder Legasthenie ist eine Entwicklungsstörung der Schriftsprache. Es gibt sie als isoliertes Phänomen oder als spätes Teilsymptom einer Sprachentwicklungsstörung. Leitsymptom ist die Unfähigkeit der Kinder, Lesen und Schreiben zeitgerecht in der Schule zu lernen. Ursache ist eine phonematische Analyse- und Syntheseschwäche, d. h. die Kinder können das Schallbild eines Wortes nicht in Phoneme auflösen und nicht in entsprechende Schriftzeichen (Grapheme) übertragen, und umgekehrt gelingt ihnen nicht die phonetische Synthese einer Phonem- bzw. Graphemfolge. Kompensationsmöglichkeiten dieser Störung gibt es nur durch spezielle pädagogische Förderungsmaßnahmen. ......... Therapeutische Prinzipien bei Sprachentwicklungsstörungen Die Behandlung soll möglichst frühzeitig erfolgen. Es gilt immer noch das „phasenspezifische Therapieprinzip“ von Schilling (1960), d. h. die Behandlung soll auf der jeweiligen sprachlichen Entwicklungsstufe des Kindes beginnen, um die noch nicht abgelaufenen Entwicklungsschritte in normaler Reihenfolge nachzuholen. Die therapeutischen Anforderungen müssen spielerisch und lustbetont gestellt und dem Lernvermögen des Kindes angepasst sein. Eine Leistungsüberforderung muss in jedem Fall vermieden werden. Gleichzeitig spielen sprachliche Anregung und korrigierende Rückkopplung durch Eltern und Betreuungspersonen eine entscheidende Rolle bei dieser Förderung. Deshalb ist auch eine Eingliederung in einen Normalkindergarten unter Umständen besser als die in eine sprachheilpädagogische Einrichtung. Die therapeutische Sprachentwicklungsförderung darf sich nicht ausschließlich auf die verbalen Leistungen konzentrieren, sondern hat auch nonverbale Bereiche (motorisches Training, kognitive Leistungen und soziales Verhalten) zu berücksichtigen. Dabei darf es jedoch nicht zu einem therapeutischen Überangebot kommen. 24.2.2 Sprechstörungen Störungen der Aussprache (Dyslalie) Als Dyslalie (früher: „Stammeln“, engl.: „Stammering“) bezeichnet man die Unfähigkeit, bestimmte Sprachlaute richtig zu bilden (phonematische Dyslalie) und/oder anzuwenden (phonologische Dyslalie). Im 1. Fall haben die Kinder das Artikulationsmuster noch nicht gelernt, im 2. können sie den Laut bilden, jedoch nicht richtig gebrauchen. Sie lassen den betreffenden Laut daher aus (Elision: „tinken“ statt „trinken“), ersetzen ihn durch einen anderen (Paralalie: „Taffee“ statt „Kaffee“), wählen die verkehrte Reihenfolge (Metathesis: „Afpel“ statt „Apfel“), schieben einen Laut ein (Anaptyxis: „Kalappe“ statt „Klappe“) oder gleichen Laute aneinander an (Assimilation: „paputt“ statt „kaputt“). Ätiologie. In ätiologischer Hinsicht sind es die gleichen ursächlichen Faktoren wie bei der Sprachentwicklungsstörung, also z. B. Nachahmungsstammeln durch fehlerhaftes Vorbild, eine audiogene Dyslalie infolge einer Hochtonschwerhörigkeit oder eine dysgnostische Dyslalie infolge einer auditiven Wahrnehmungsstörung. Ursächlich mitverantwortlich kann auch eine dispositionelle expressive Schwäche mit einer sich verzögert entwickelnden Koordinationsgeschicklichkeit sein. Hierzu gehört auch die nicht seltene orofaziale Dysfunktion (s. u.). 957 Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. mal entwickelt. Ihre Sprachentwicklung setzt entweder überhaupt nicht oder um Jahre verspätet ein. Die Behandlung dieses schwersten auditiven Wahrnehmungsdefekts ist schwierig und langwierig. Sie besteht aus einem Hörtraining und Einschulung in eine Schwerhörigenschule. Hörgeräte helfen diesen Kindern nicht. Weitaus häufiger sind Kinder mit mehr oder weniger ausgeprägten Teilleistungsschwächen, die, je nach Art und Grad die Sprachentwicklung, unterschiedlich stark behindern. Leitsymptom bei diesen Fällen, die durch ihr hartnäckiges Stammeln und anhaltend fehlerhafte Grammatik auffallen, ist die auditive Unaufmerksamkeit. Erst eine vielseitige, testgestützte Differenzialdiagnostik kann Art und Ausprägung der Teilleistungsstörung aufdecken, wie etwa: l auditive Merkschwäche: Unfähigkeit, kurze Zahlen-, Wort-, Silbenfolgen zu behalten l phonematische Diskriminationsschwäche (früher: Lautagnosie): Schwierigkeit oder Unfähigkeit, ähnlich klingende Phoneme zu unterscheiden (z. B. danken – tanken) l Selektionsstörung: Schwierigkeiten, Sprache im Lärm zu verstehen (Synonym: zentrale Fehlhörigkeit; diese Kinder fallen insbesondere durch ihre Lärmempfindlichkeit auf) l akustische Lokalisationsschwäche: Einschränkung des Richtungshörens Sprach- und Sprechstörungen 24 24 Phoniatrie Klassifikation. Die linguistische Klassifikation der Dyslalien erfolgt nach quantitativen und qualitativen Gesichtspunkten. So spricht man in Abhängigkeit von der Zahl der verstammelten Laute von partieller (1 – 2 Laute), multipler (mehrere Laute) und universeller Dyslalie. Der einzelne Stammelfehler erhält seine Bezeichnung durch Anhängung der Doppelsilbe „-tismus“ oder „-zismus“ an den griechischen Namen des verstammelten Lautes. Gleichzeitig weist eine Zusatzbezeichnung (z. B. ‑addentalis) auf Art und Ort des Artikulationsfehlers hin. Weitaus am häufigsten sind die S- und Zisch-Lautstörungen (Sibilanten), allen voran der interdentale und addentale Sigmatismus: Bei Bildung von „S“ oder „Z“ wird die Zungenspitze fehlerhaft zwischen die Zahnreihen gesteckt oder an die Zähne angelegt. Viel seltener, aber auch viel schwieriger zu therapieren sind die lateralen „S“-Lautfehlbildungen (Sigmatismus lateralis, bilateralis oder lateroflexus), bei denen die Luft seitlich im Bereich der Molaren oder Eckzähne austritt, so dass ein schlürfender S‑Laut resultiert. Schetismus und Chitismus sind häufig Begleiterscheinungen des Sigmatismus. Gelegentlich sind es aber auch nur mundartliche Besonderheiten, die ein „Ch“ zum „K“ (Bayern: „Kemie“ statt „Chemie“) oder zum „Sch“ (Niederrhein: „Schemie“) werden lassen. Weitere Dyslalien können das „R“ (Rhotazismus), das „L“ (Lambdazismus) und das „K“ (Kappazismus) betreffen. Therapie. Bevor eine logopädische Therapie beginnt, ist zu entscheiden, ob noch eine physiologische oder bereits eine pathologische Dyslalie vorliegt. Jedes Kind durchläuft während seiner Sprachentwicklung eine mehr oder weniger lange sprachlabile Phase, insbesondere im 3. und 4. Lebensjahr. Die logopädische Therapie wird bei phonetischer Dyslalie, d. h. Störung der Lautbildung, versuchen, das richtige Artikulationsmuster anzutrainieren. Bei phonologischer Störung, d. h. fehlerhaftem Lautgebrauch, steht zunächst eine Art Hörtraining im Vordergrund, das durch Diskriminationsübungen an sog. Minimalpaaren (z. B. „Nadel-Nagel“) das Kind auf seinen fehlerhaften Lautgebrauch aufmerksam machen soll. Dysgrammatismus Definiert ist der Dysgrammatismus als Unfähigkeit des Kindes, lautsprachliche Mitteilungen nach den gültigen grammatischen Regeln morphologisch syntaktisch zu strukturieren. In der Regel ist der Dysgrammatismus Teilsymptom von Sprachentwicklungsstörungen. Poltern (Tachyphemie) Symptome. Das Poltersyndrom ist eine meist angeborene und konstitutionelle Störung der Sprachgestaltung in Rede und Schrift. Auffälligstes Symptom ist die überhastete, unpräzise artikulierte Rede, die durch Artikulationsfehler, Formulierungsschwächen und Verschleifen sowie 958 Auslassen ganzer Silben schwer verständlich wird. Die Schrift ist ähnlich ungeschickt und schwer lesbar, mit Verschmieren von Buchstaben und Silben, besonders an Wortenden. Oft besteht später eine Lese- und Rechtschreibschwäche. Die musikalisch-rhythmische Veranlagung ist gewöhnlich mangelhaft, die mathematische Begabung dagegen gut. Die Intelligenz ist normal bis überdurchschnittlich. Der Polterer verhält sich hastig und sprunghaft, wirkt aber nur scheinbar unaufmerksam und unkonzentriert. Seine überhastete Redeweise bessert sich auf Aufforderung und durch Konzentration. Therapie. Polterer haben wenig Störungsbewusstsein und sind daher meist auch nur geringgradig therapiemotiviert. Therapeutisches Prinzip ist das Bewusstmachen der Störung und die Verbesserung der Selbstkontrolle beim Sprechen. Stottern (Balbuties) Symptome. Mit Stottern (engl.: „Stuttering“) bezeichnet man textsemantisch unabhängige Unterbrechungen des Redeflusses, die durch unwillkürliche Atem-, Stimmund Artikulationshemmung entstehen. In wechselnder Häufigkeit und Stärke kommt es meist am Wortanfang entweder zu krampfartigen, längerfristigen Kontraktionen der Atem-, Kehlkopf- und Artikulationsmuskulatur mit vollständiger Sprechhemmung (Lautdehnungen und/oder Lautblockaden; klassische Bezeichnung: „tonisches Stottern“) oder zu schnellen Kontraktionswechseln mit raschen Laut- oder Silbenwiederholungen (klassische Bezeichnung: „klonisches Stottern“). Bei beginnendem Stottern im Kleinkindesalter (3. – 4. Lebensjahr) beobachtet man auch schnelle Wortwiederholungen (Iterationen). Neben diesen Primärsymptomen entwickeln sich Sekundärsymptome. Hierzu gehören Atemstörungen (Atemvorschieben, Atemschlürfen), Diskoordination zwischen Bauch- und Brustatmung und pathologische Mitbewegungen der mimischen Muskulatur sowie Arm- und Beinschlagen. Stottersensible Laut- und Wortkombinationen werden durch veränderte Wortwahl vermieden. Hinzu treten vegetative Symptome wie Erröten und Schweißausbruch als Zeichen der Scheu und Überwindungsangst. Stotterer entwickeln schnell ein erhebliches Störungsbewusstsein mit Sprechangst, Minderwertigkeitsgefühl und depressiver Verstimmung. Daraus resultiert, dass sich die Stottersymptomatik bei Aufmerksamkeitshinlenkung verstärkt („Hör doch auf zu stottern!“). Wird die Sprechangst z. B. durch Alkoholeinfluss reduziert, so mildert sich oder verschwindet das Stottern sogar vorübergehend. Singen und Flüstern sind meist stotterfrei. Ätiologie. Zur Ätiologie des Stotterns sind zahlreiche Hypothesen vorgelegt worden, ohne eine einheitliche Ursache klären zu können. Neben einer familiären Disposition sind eine regelmäßig Störung der Eltern-Kind-Beziehung Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Phoniatrie und Hörgeräteversorgung ................................................................................. ....................................................... Diagnostik. Die Diagnostik hat bei Kindern zunächst zu klären, ob noch von einem beginnenden Stottersyndrom gesprochen werden kann. Bei beginnendem Stottern werden überwiegend Iterationen und nur gelegentlich Sprechblockaden beobachtet. Das Kind hat noch kein Störungsbewusstsein! Bei manifestem Stottern treten regelmäßig Toni und Kloni während der Spontansprache auf, gelegentlich bereits mit pathologischen Mitbewegungen. Das aufkommende Störungsbewusstsein produziert psychische Auffälligkeiten. In jedem Fall sind elterliche Verhaltensweisen, die Eltern-Kind-Beziehung sowie die das Stottern auslösenden Bedingungen subtil zu analysieren. Therapie und Prognose. Die Therapie richtet sich vor allem nach dem Alter. Bei beginnendem Stottern stehen Verhaltensbeobachtungen und ‑beratung der Eltern im Mittelpunkt, mit dem Ziel, eine vertrauensvolle ElternKind-Beziehung wiederherzustellen. Beim manifesten Stottersyndrom im Kindesalter liegt das Hauptgewicht ebenfalls auf der Elternberatung. Gleichzeitig aber muss versucht werden, mit übenden und eventuell psychotherapeutischen Verfahren die Stottersymptomatik zu bekämpfen. Beim jugendlichen und erwachsenen Stotterer lässt sich die Symptombesserung nur mit langwieriger und mehrstufiger Behandlung erreichen. Moderne Therapiekonzepte beinhalten im Wesentlichen 3 Komponenten: l Entspannungs-, Atmungs- und Sprechübungen („Fluency Shaping“) l Ursachenanalyse und Bewusstmachung stotternauslösender Stimuli l Konfrontation mit angstbelasteten sprachlichen Kommunikationsanforderungen in graduell steigendem Schwierigkeitsgrad zum Abbau der Sprechangst Dieser heute allgemein akzeptierte Therapieansatz geht auf das sog. „Non-Avoidance-Konzept“ von van Riper (1973, 1986) zurück. Die Prognose ist nur bei beginnendem Stottersyndrom günstig. Für das manifeste Stottersyndrom gilt die Erfahrungsregel, dass unabhängig von der Behandlungsmethode ⅓ der Fälle symptomfrei wird, ⅓ sich deutlich verbessert, aber ⅓ therapieresistent bleibt. ......... Näseln Unter Näseln versteht man eine Veränderung des Sprachklangs durch entweder zuviel (offenes Näseln) oder zuwenig Nasenresonanz (geschlossenes Näseln). Offenes Näseln kann gleichzeitig auch eine Störung der Artikulation bedeuten. Offenes Näseln (Rhinophonia aperta, Hyperrhinophonie) Ätiologie und Symptome. Normalerweise wird der Nasenrachen bei der artikulatorischen Formung von Sprachlauten durch Kontraktion des Gaumensegels und des Passavant-Ringwulstes geschlossen. Als Ausnahme gelten die Nasallaute „M“ und „N“. Gelingt der Nasenrachenverschluss nicht – organisch oder funktionell –, so erhalten Vokale und Konsonanten einen mehr oder weniger näselnden Beiklang, wobei während der Phonation Luft auch durch die Nase entweicht. In leichten Fällen resultiert nur die Sprachklangveränderung ohne wesentliche Artikulationseinbußen („Offiziersnäseln“). Eine ausgeprägte Schlussinsuffizienz bedeutet jedoch eine tief greifende Artikulationsstörung („velare Dysglossie“), unter der die Verständlichkeit erheblich leiden kann. Dabei ist vor allem die Bildung der Plosive und Frikative („P“, „T“, „K“, „Ch“, „S“, „Z“) erschwert oder unmöglich. Lautbildungen in der 3. Artikulationszone sind nicht mehr möglich. Es kommt durch Rückverlagerung der Artikulation zur pharyngealen oder laryngealen Ersatzlautbildung. Die Schlussinsuffizienz des Nasenrachens kann organische, neurogene, myogene und funktionelle Gründe haben. l Organisch bedingtes offenes Näseln: Weitaus am häufigsten entsteht ein offenes Näseln aufgrund einer Lippen-Kiefer-Gaumen-Spalte in allen ihren Variationsmöglichkeiten. Die submuköse Gaumenspalte zeigt sich als V‑förmiger Knochendefekt in der Mitte der dorsalen Gaumenplatte. Der Defekt ist palpatorisch und inspektorisch leicht zu erkennen (Abb. 24.8). Die submuköse Gaumenspalte führt nur selten zu Funktionsstörungen. Erst wenn durch Adenotomie der Abstand zwischen Gaumensegel und Rachenhinterwand vergrößert und die Aktivität des Passavant-Ringwulstes beeinträchtigt wurde, kann eine Schlussinsuffizienz resultieren. Entsprechend zurückhaltend sollte hierbei die Indikation zur Adenotomie gestellt werden. Konnatale Gaumensegelverkürzungen werden nur sehr selten beobachtet. Iatrogen treten Defekte des weichen Gaumens nach Tumorresektion auf. Ein irreversibles offenes Näseln nach Adenotomie ist extrem selten. Es kann durch übermäßige Vernarbung des Epipharynxmuskels, aber auch rein funktionell bedingt sein (s. u.). 959 Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. durch ein Fehlverhalten der Eltern und eine neurotische Erlebnisverarbeitung des Kindes zu finden. Stottern beginnt meist im Kindesalter bei noch nicht abgeschlossener Sprachentwicklung. Sehr selten kommt es erst im Jugend- oder Erwachsenenalter infolge einer hirnorganischen Schädigung zum Stottern. Ein physiologisches Stottern gibt es nicht; regelmäßig auftretende Iterationen (Kloni), Dehnungen und Blockierungen (Toni) sind auch im Kindesalter immer pathologisch. Sprach- und Sprechstörungen 24 24 Phoniatrie ................................................................................. Phoniatrie und Hörgeräteversorgung l A‑I‑Probe: Spricht der Patient die Vokale „A“ und „I“, so verändert sich ihr Klang bei Zuhalten der Nase deutlich. Spiegelprobe: Auf einer unter die Nase gehaltenen glänzenden Metallplatte lässt sich die Stärke des nasalen Luftaustritts anhand der Größe des Beschlags seitengetrennt quantitativ abschätzen. Therapie. Die Therapie des offenen Näselns richtet sich nach der Ursache. Gaumenspalten werden noch innerhalb des 1. Lebensjahrs geschlossen. Bleibt dennoch ein offenes Näseln bestehen, wird man im 3. Lebensjahr eine Velopharyngoplastik durchführen. Grundsätzlich erfolgt die Therapie von Lippen-Kiefer-Gaumen-Spalten multidisziplinär nach einem allgemein akzeptierten Zeitplan (Abb. 24.9). Kieferchirurgie, HNO‑Heilkunde, Kieferorthopädie, Phoniatrie und Logopädie müssen Hand in Hand arbeiten und das Kind bis in das Erwachsenenalter hinein betreuen. Hierbei wird die logopädische Therapie zu einem besonderen Schwerpunkt, zumal häufig zusätzliche Sprachentwicklungsschwierigkeiten mit Stammelfehlern, Dysgrammatismus usw. vorliegen. Zum logopädischen Grundkonzept der Behandlung gehört die Verbesserung des artikulatorischen Nasenrachenschlusses mithilfe von Blas-, Saug-, Gähn-, Bläh- und Rufübungen. Eine Verbesserung der kinästhetischen Kontrolle des Gaumensegels kann mithilfe von Vibrationsmassagen erzielt werden. Abb. 24.8 Submuköse Gaumenspalte mit Uvula bifida bei einem 10-jährigen Jungen. l l l Neurogenes offenes Näseln: Eine Gaumensegelparese ist vieldeutig und kann sowohl auf ein zentralvenöses Krankheitsbild (z. B. Bulbärparalyse) als auch auf periphere Hirnnervenläsionen (V3 oder IX) hinweisen. Entsprechend steht die neurologische Diagnostik im Vordergrund. Myogenes offenes Näseln: Ein während des Sprechens auftretendes und sich zunehmend verstärkendes offenes Näseln ist – zusammen mit zunehmender Artikulations- und Stimmschwäche – pathognomonisch für die Myasthenia gravis. Funktionelles offenes Näseln: Fast regelmäßig beobachtet man nach einer Adenotomie und Tonsillektomie eine leichte Hyperrhinophonie für einige Tage infolge einer Schonstellung des Gaumensegels. Diagnose. Die Diagnostik des offenen Näselns ist einfach. Hierbei leisten die A‑I‑Probe (Gutzmann) sowie die Spiegelprobe (Czermak) wertvolle Dienste: 960 Geschlossenes Näseln (Rhinophonia clausa, Hyporhinophonie) Ätiologie. Bei subtotaler oder totaler Verlegung der Nasenhaupthöhlen oder des Nasenrachens durch organpathologische Prozesse kann der Nasenraum nicht oder nur unvollständig an der Klangformung der Nasallaute und ihrer Lautübergänge (Transienten) teilnehmen. Diese Klangverschiebung bezeichnet man als geschlossenes Näseln oder Rhinophonia clausa. Ursächlich kommen gutartige und bösartige raumfordernde Prozesse infrage. Bei Kleinkindern finden sich am häufigsten hyperplastische Rachenmandeln, bei Erwachsenen Muschelhyperplasien und Nasenpolypen. Therapie. Die Therapie besteht in der Beseitigung des jeweils verursachenden pathologischen Befunds. Gemischtes Näseln (Rhinophonia mixta) Bestehen Gaumensegelinsuffizienz und Nasenobstruktion nebeneinander, so resultiert eine eigenartige nasale Klangmischung, die oft nicht entscheiden lässt, ob es sich um ein überwiegend offenes oder geschlossenes Näseln handelt. Therapeutisches Ziel muss sein, die Nasenatmung zu verbessern, ohne das offene Näseln zu verschlechtern. Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. l ....................................................... Kinderarzt U1+ U3 7 – 12 13 – 18 19 – 24 3 4 Jahre U4 Kieferorthopäde Trinkplatte HNO-Arzt Phoniater Hörprüfung U5+ U6 Operationen Abb. 24.9 6 7 8 9 10 11 12 13 14 15 16 17 18 U8 Behandlung im Wechselgebiss Phoniater Logopäde Zahnarzt U7 5 Sprachförderung Behandlung im bleibenden Gebiss Sprachbehandlung Kariesverhütung Lippenoperation evtl. Velumverschluss ......... Prothetik Kiefer-GaumenVerschluss verschiedene Korrekturoperationen Nasenkorrektur Zeitplan der interdisziplinären Behandlung von Kindern mit Lippen-Kiefer-Gaumen-Spalte. 24.2.3 Orofaziale Dysfunktion bleiben und die periorale sowie die Kaumuskulatur hypoton sind, fällt die Diagnose leicht. Unter einer orofazialen Dysfunktion versteht man bei Kindern Fehlhaltung und fehlerhafte Bewegungsabläufe von Zunge, Lippen und Unterkiefer. Sie interessieren Phoniater und Kieferorthopäden gleichermaßen, da zwischen der orofazialen Dysfunktion und der Kieferentwicklung eine Wechselbeziehung besteht: Fehlerhafte Bewegungsmuster im sog. stomatognaten System unterstützen anatomische Fehlentwicklungen von Kieferform und Zahnstellung. Diese erschweren ihrerseits das Erlernen sprachlicher Artikulationsmuster. Therapie. Die Therapie richtet sich nach dem Alter und der Entwicklung des Kindes. Für Säuglinge mit Intelligenzdefekten ist die funktionelle Förderung der Mundmotorik nach Castillo-Morales hilfreich, bei der durch orale Stimulation neuromuskuläre Reflexe gebahnt werden. Bei älteren Kindern hat sich zur Unterstützung der kieferorthopädischen Behandlung die myofunktionelle Therapie nach D. Garliner (1974) durchgesetzt. Hierbei werden spezielle Schluck- und Artikulationsübungen durchgeführt. Eine Tonsillenhyperplasie sollte beseitigt werden. Ätiologie. Ätiologische Faktoren sind die Tonsillenhyperplasie, hyperintensive Lutschgewohnheiten, die fehlerhafte Umstellung der frühkindlichen Saugbewegung auf die kindliche Kau- und Schluckbewegung sowie konnatale Kieferfehlbildungen, wie z. B. beim Pierre-Robin-Syndrom. Die wichtigsten klinischen Zeichen sind: l fehlender Lippenschluss mit interdentaler Zungenprotrusion l Zusammenpressen der Lippen und Grimassieren beim Schluckakt l frontoffener Biss mit interdentaler Zungenprotrusion l hoher harter Gaumen infolge chronischer Mundatmung 24.2.4 Ein pathologisches Schluckmuster liegt vor, wenn beim Schlucken die Zunge gegen oder zwischen die Frontzähne gepresst wird oder sich ihre Ränder zwischen die Prämolaren drücken. Wenn gleichzeitig die Zahnreihen geöffnet Organpathologische Stimmstörungen Dysglossie Artikulationsstörungen infolge von Organschäden an den Artikulationsorganen oder von Lähmungen des N. hypoglossus bzw. N. facialis werden als Dysglossie bezeichnet. Aufgrund der Lokalisation lassen sich unterschiedliche Dysglossien differenzieren: l Eine velare Dysglossie ist Folge einer Gaumenspalte (s. o.). l Labiale Dysglossien treten bei Lippenspalten, Lippenhämangiomen, operationsbedingten Lippendefekten sowie bei Lähmung des N. facialis auf. Sie erschweren die Lautbildung in der 1. Artikulationszone, können aber in der Regel gut kompensiert werden. 961 Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 0–3 4–6 Monate Sprach- und Sprechstörungen 24 24 Phoniatrie ................................................................................. Die lingualen Dysglossien entstehen nach Zungenteilresektion oder durch Lähmung des N. hypoglossus. Einseitige Hypoglossuslähmungen werden erstaunlich gut durch artikulatorische Ersatzmechanismen kompensiert. Eine doppelseitige Hypoglossusparese beeinträchtigt dagegen Sprech-, Kau- und Schluckfunktion schwerwiegend und irreversibel. Ein verkürztes Zungenbändchen (Ankyloglossie) ist niemals Ursache einer Sprachentwicklungs- oder Lautbildungsstörung! In extremen Fällen kann allerdings die Bildung des Zungenspitzen-„R“ etwas erschwert sein. Eine Durchtrennung des Zungenbändchens hilft also nicht der Sprachentwicklung, sondern nur dem unbehinderten Herausstrecken der Zunge. 24.2.5 Phoniatrie und Hörgeräteversorgung Erworbene zentrale Sprachund Sprechstörung Organpathologische Hirnprozesse können zu Störungen des Sprach- und/oder des Sprechvermögens führen. Bei Läsionen der kortikalen Sprachzentren resultieren Aphasien, bei subkortikalen Schäden Dysarthrien. l Aphasien sind prinzipiell supramodal, d. h. sie betreffen grundsätzlich alle expressiven und rezeptiven Modalitäten der Laut- und Schriftsprache auf phonetischer, phonologischer, lexikalischer, syntaktischer und semantischer Ebene. l Dysarthrien sind dagegen Störungen der subkortikalen Koordination erlernter Artikulationsmuster; sie sind also reine Sprechstörungen. In etwa 80 % der Fälle sind Gefäßinsulte die Ursache von Aphasie und Dysarthrie, so dass in der Regel erwachsene Personen im fortgeschrittenen Lebensalter betroffen sind. Bei jüngeren Patienten sind insbesondere Traumen, Tumoren oder Hirnabszesse verantwortlich. Aphasien Ätiologie. Aphasien entstehen durch Schädigung bestimmter Kortexregionen, d. h. sog. Sprachzentren. Diese liegen als kortikale Repräsentation aller wesentlichen expressiven und rezeptiven Sprachleistungen immer in der dominanten Großhirnhemisphäre und damit bei 95% der Menschen auf der linken Seite. Linkshänder haben in etwa 70 % der Fälle ebenfalls eine linksseitige Hemisphärendominanz. Die Sprachzentren befinden sich im Versorgungsgebiet der A. cerebri media. Durchblutungsstörungen dieser Hirnarterie können eine Aphasie hervorrufen. Einteilung. 6 wichtige Aphasieformen sind zu unterscheiden: l Broca-Aphasie l Wernicke-Aphasie 962 l l l l globale Aphasie amnestische Aphasie Leitungsaphasie transkortikale Aphasie Bei der Broca-Aphasie befindet sich die Schädigung etwas oberhalb des von Paul Pierre Broca (1824 – 1880, Paris) 1861 beschriebenen motorischen Sprachzentrums (Fuß der 3. Stirnwindung). Das auffälligste Symptom ist das langsame, stockende und angestrengte Sprechen in unstrukturierten 2- bis 3-Wortsätzen. Daher resultiert die englische Bezeichnung „Non-fluent-Dysphasia“. Beim spontanen Sprechen treten fehlerhafte Wortwahl und Lautbildungsfehler auf; das Nachsprechen selbst von kurzen Wörtern ist unmöglich, Gegenstände können nicht benannt werden. Beim Schreiben zeigen die Patienten ähnliche Schwierigkeiten und Fehler wie beim Sprechen. Das Sprachverständnis und auch das Leseverständnis sind dagegen weitgehend erhalten. Oft werden Artikulation und Sprechakzent durch eine kortikale Dysarthrie (s. u.) zusätzlich beeinflusst. Wenn nicht nur das Broca-Zentrum, sondern auch angrenzende motorische Zentren der Gesichtsmuskulatur geschädigt sind, sind solche Patienten nicht in der Lage, auf Aufforderung gezielte Mund- und Zungenbewegungen auszuführen (z. B. Mund spitzen, Zungen herausstrecken), d. h. bei ihnen besteht zusätzlich eine sog. bukkofaziale Dyspraxie oder Apraxie. Der Läsionsort der von Carl W. Wernicke (1848 – 1905, Berlin) 1874 beschriebenen Wernicke-Aphasie ist die Dorsalregion der 1. Schläfenwindung. Die Sprachstörung zeichnet sich dadurch aus, dass die Patienten viel, schnell und flüssig sprechen, ihre Sprache aber falsch ist. Deshalb lautet die englische Bezeichnung für diese Erkrankung „Fluent Dysphasia“. Ihre relativ langen Sätze (mehr als 4 Worte) werden durch zahlreiche Lautbildungs- und Wortwahlfehler verunstaltet, gelegentlich bis zur völligen Unverständlichkeit (Jargon-Aphasie). Das Sprachverständnis der Patienten ist ebenfalls schwer gestört. Auf alle Fragen antworten die Patienten jedoch mit langer und unverständlicher Rede. Beim Nachsprechen und Benennen von Gegenständen werden die Zielwörter fehlerhaft artikuliert und durch Wörter ähnlicher Bedeutung oder sinnlose Wortneuschöpfungen (Neologismen) ersetzt. Die Mehrzahl der Patienten kann weder schreiben noch lesen. Bei der schwersten Aphasieform, der globalen Aphasie, ist das gesamte Versorgungsgebiet der A. cerebri media betroffen. Das sprachliche Kommunikationsvermögen ist nahezu erloschen, d. h. die Patienten können weder verstehen noch sprechen. Allenfalls sind sie zu wenigen, von Neologismen durchsetzten sprachlichen Automatismen und Floskeln in der Lage. Für manche Patienten sind sog. „Recurring Utterances“ typisch, d. h. Silben- und Wortwiederholungen. Weder Schreiben noch Lesen ist möglich. Neben bukkofazialer Dyspraxie treten zusätzlich Gliedmaßendyspraxien auf. Die amnestische Aphasie kommt als Folge eines diffusen Hirnschadens oder eines Restzustands anderer Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. l ....................................................... Diagnose. Eine grobe klinische Klassifikation der zugrunde liegenden Aphasieform gelingt in der Regel innerhalb weniger Minuten: Schon bei der Begrüßung des Patienten und der Frage nach seinem Befinden wird sich schnell zeigen, wie es um seine Sprachfähigkeit und sein Sprachverständnis bestellt ist. Zusammen mit der Überprüfung des Nachsprechens und des Benennens von Gegenständen sowie der Bewegung von Mund und Zunge auf Aufforderung gelingt die Einteilung in die 6 Aphasieformen. Als Therapiegrundlage ist eine Analyse der sprachlichen Fehlleistungen auf allen linguistischen Ebenen erforderlich. Hierzu eignet sich der Token-Test oder der nach psychometrischen Kriterien und linguistischen Regeln zusammengestellte Aachener Aphasietest. Therapie und Prognose. Die 1. Phase der Aphasietherapie hat zum Ziel, Frustration und die oft schwere reaktive depressive Verstimmung aufzufangen und zu mildern. Für die eigentliche Aphasietherapie gibt es 3 prinzipiell unterschiedliche Ansätze: l Das Kompensationsverfahren nutzt und fördert die noch intakten verbalen und nonverbalen Kommunikationskanäle, um gestörte Sprachfunktionen zu ersetzen. l Die indirekten Stimulationsmethoden versuchen, mittels visueller und auditiver Stimuli noch vorhandene, aktuell aber nicht verfügbare Sprachleistungen zu deblockieren. l ......... Das syndromspezifische Verfahren behandelt störungsbildorientiert mithilfe von linguistischen Methoden unter Nutzung von elektroakustischen, audiovisuellen und computergestützten Hilfsmitteln. Die Therapiedauer kann mehr als 1 Jahr betragen. Die Prognose ist abhängig von der Grundkrankheit und dem Alter des Patienten. Kinder können infolge der noch großen Plastizität ihrer Hirnstrukturen selbst große Substanzdefekte oft erstaunlich gut kompensieren. Dysarthrien Dysarthrien sind erworbene zentral-neurale Sprechstörungen infolge kortikaler und subkortikaler Krankheitsprozesse. Da nicht allein die Artikulation, sondern auch Sprechatemrhythmus und Stimmbildung von der zentralen Koordinationsstörung betroffen sind, spricht man im klinischen Bereich auch von „Dysarthrophonien“. Aus funktioneller Sicht unterscheidet man zwischen schlaffer, spastischer, rigid-hyperkinetischer, ataktischer und dyskinetischer Dysarthrie. Die klinische Einteilung folgt dem Schädigungsort: l Die kortikale Dysarthrie (auch: Hemisphärendysarthrie) tritt meist zusammen mit der Broca-Aphasie auf. Die Patienten sprechen mühsam, zögernd und abgehackt und artikulieren verwaschen. l Die extrapyramidale Dysarthrie (auch Stammgangliendysarthrie) äußert sich in einer Bewegungsarmut (Hypokinese) oder einem Bewegungsüberschuss (Hyperkinese). Am häufigsten begegnet man der Stammgangliendysarthrie beim Morbus Parkinson. Charakteristisch ist dabei das verlangsamte monotone Sprechen mit bewegungsarmer Artikulation. Das Sprechen ist so stark verlangsamt, dass die Atmung oft nicht ausreicht, den Satz zu Ende zu sprechen. l Für die zerebelläre Dysarthrie ist die ataktische Stimmgebung mit skandierender Sprechweise charakteristisch. Hierbei wechseln sich stark verhauchte und stimmhafte Lautproduktionen ständig ab. l Die bulbäre und pseudobulbäre Dysarthrie entsteht aufgrund einer bilateralen degenerativen Erkrankung der motorischen Hirnnervenkerne. Hierzu gehören die Bulbärparalyse und die amyotrophe Lateralsklerose. Stimmgebung und Artikulation sind ausgesprochen schlaff, d. h. die Sprechstimme ist stark verhaucht bis heiser, oft mit näselndem Beiklang aufgrund einer Gaumensegelinsuffizienz. Typisch sind begleitende Schluckstörungen mit transnasaler Regurgitation. l Die suprabulbäre Dysarthrie entsteht bei doppelseitiger Läsion des Tractus corticonuclearis der Pyramidenbahn. Sie ist ähnlich wie die kortikale Dysarthrie spastisch mit besonders auffälligem offenem Näseln. 963 Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Aphasieformen vor. Sie stellt die leichteste Aphasieform dar. Das Sprachverständnis dieser Patienten ist nahezu erhalten bzw. wiederhergestellt. Sie sprechen fließend und verständlich, fallen jedoch durch häufige Wortfindungsstörungen auf, die sie ins Stocken geraten lassen. Sie reagieren mit umständlichen umschreibenden Satzkonstruktionen. Auch beim Benennen von Gegenständen wählen sie Umschreibungsstrategien. Das Nachsprechen ist nicht beeinträchtigt. Beim spontanen Schreiben machen sich die gleichen Wortfindungsstörungen bemerkbar; die Lesefähigkeit ist nicht eingeschränkt. Bei isolierter Läsion im Bereich des Fasciculus arcuatus, der die Wernicke-Region mit dem Broca-Zentrum verbindet, kommt es zu dem der Wernicke-Aphasie ähnlichen Krankheitsbild der Leitungsaphasie. Das Sprachverständnis ist jedoch deutlich besser, so dass die Patienten ihre Sprachäußerungen relativ gut kontrollieren können. Sie sprechen etwas langsamer, um ihre Lautbildungsfehler korrigieren zu können. Leitsymptom ist die mangelhafte Fähigkeit, selbst einfache Wörter nachzusprechen. Liegt der Läsionsort frontoparietal oder temporookzipital, d. h. marginal zur Broca- bzw. Wernicke-Region, so kann eine transkortikale Aphasie resultieren. Ihr Leitsymptom ist die gut erhaltene Fähigkeit, Wörter und Sätze einwandfrei nachzusprechen, obwohl der Patient entweder schlecht spontan sprechen kann (transkortikale motorische Aphasie) oder ein stark gestörtes Sprachverständnis aufweist (transkortikale sensorische Aphasie). Sprach- und Sprechstörungen 24 24 Phoniatrie ................................................................................. 964 Literatur Albert ML, Goodglass H, Helms NA et al. Clinical Aspects of Dysphasia. Berlin: Springer; 1981 Aronson AE. Clinical Voice Disorders. 3rd.ed. Stuttgart: Thieme; 1990 Bigenzahn W. Orofaziale Dysfunktion. 2. Aufl. Stuttgart: Thieme; 2003 Böhme G. Sprach-, Sprech-Stimm- und Schluckstörungen. 4. Aufl. Band 1: Klinik, Band 2: Therapie. München: Urban & Fischer; 2003 Friedrich G, Bigenzahn W, Zorowka P. Phoniatrie und Pädaudiologie. 3. Aufl. Bern: Huber; 2005 Nejedlo I. Zur Behandlung von Patienten mit Lippen-Kiefer-Gaumen-Spalten. HNO‑Inform 1992; 17: 50 – 56 Schönweiler R, Ptok M. Lehrbuch „Phoniatrie und Pädaudiologie“. 3. Aufl. Lübeck: Schönweiler; 2004 Schultz-Coulon H – J. Stimmfeldmessung. Berlin: Springer; 1990 Schultz-Coulon H – J. Die Stimmprothese. Sprache Stimme Gehör 1997; 21: 13 – 19 Tesak J. Einführung in die Aphasiologie. 2. Aufl. Stuttgart: Thieme; 2006 Wendler J, Seidner W, Eysholdt U. Lehrbuch der Phoniatrie und Pädaudiologie. 4. Aufl. Stuttgart: Thieme; 2005 Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Phoniatrie und Hörgeräteversorgung Therapie und Prognose. Nur bei posttraumatischen und postoperativen Dysarthrien kann eine logopädische Behandlung eine Artikulationsverbesserung herbeiführen, wenngleich die Prognose hinsichtlich einer vollständigen Sprechrehabilitation schlecht ist. Bei progressiven Krankheitsbildern hat die logopädische Betreuung nur in den Anfangsstadien einen gewissen funktionserhaltenden Sinn.