Glykosylierungsmuster könnten angreifbare Schwachstellen sein
Werbung

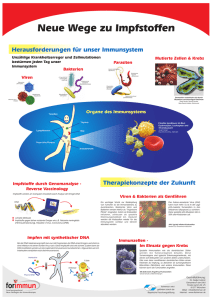
Powered by Seiten-Adresse: https://www.gesundheitsindustriebw.de/de/fachbeitrag/aktuell/glykosylierungsmusterkoennten-angreifbare-schwachstellen-sein/ Glykosylierungsmuster könnten angreifbare Schwachstellen sein Tumoren entwickeln raffinierte Strategien, um der Immunabwehr zu entkommen. Eine davon ist die Ausbildung einer veränderten Zuckerhülle. An die Zucker binden bestimmte Rezeptoren der Immunzellen, so dass die Krebszelle vom Immunsystem unentdeckt bleibt. Mediziner der Universität Tübingen erforschen die Mechanismen und suchen therapeutische Ansatzpunkte. Alle Zellen im Körper werden glykosyliert, das heißt, auf ihrer Oberfläche werden Zuckerstrukturen angehängt. Daran können Lektine andocken, also Proteine , die darauf spezialisiert sind, Zuckerstrukturen zu erkennen und zu binden. Dr. Ingo Müller von der Tübinger Universitätsklinik für Kinder- und Jugendmedizin (Foto: privat) Normalerweise dienen solche Mechanismen dazu, zelluläre Kommunikations- und Transportprozesse zu vermitteln, auch bei Zellen des Immunsystems. Krebszellen nutzen die Mechanismen jedoch, um die Immunabwehr zu überlisten. Auffällig ist die ungewöhnliche Glykosylierung auf der Oberfläche von Krebszellen. „Die Veränderung der Glykosylierung ist eines der ersten Ereignisse bei der Entartung einer Zelle, das ist ein Indiz dafür, wie wichtig die Zuckerhülle ist“, erklärt Dr. Ingo Müller von der Tübinger Universitätsklinik für Kinder- und Jugendmedizin. Müller untersucht die Vorgänge an der Hülle von Neuroblastom-Zellen. Neuroblastome sind heimtückische Tumoren, die vor allem in den Nebennieren auftreten. Bei Kindern ist es die zweithäufigste Tumorart überhaupt und die häufigste außerhalb des Nervensystems. „Der Handlungsdruck ist auch wegen der ungünstigen Prognose so besonders hoch, die Überlebensrate beträgt nur 40 bis 60 Prozent“, betont Müller. Mit insgesamt fünf Mitarbeitern erforscht er im Rahmen eines Projekts im BMBF-Arbeitsgruppenwettbewerb Glykobiotechnologie, wie die Zuckerhülle von Neuroblastomzellen mit Immunzellen interagiert. Im Mausmodell Wechselwirkungen der Zuckerstrukturen untersuchen Müllers Team nutzt ein besonderes Mausmodell, in dem erstmals Wechselwirkungen von Neuroblastomzellen mit menschlichen Immunzellen im lebenden System untersucht werden können. Müller arbeitete in Memphis, USA, in der Abteilung von Prof. Dr. Rupert Handgretinger. Handgetinger war an der Entwicklung des Mausmodells beteiligt und brachte es mit nach Tübingen. Das Besondere daran: Den Mäusen werden Blutstammzellen des Menschen transplantiert, die menschliche Immunzellen produzieren. „In unserem Mausmodell können wir alle Zellen des menschlichen Immunsystems regenerieren. Bisher wurde in dem Modell vor allem die Entstehung des Immunsystems studiert, jetzt soll es uns dazu dienen, die immunologischen Wechselwirkungen mit den Zuckerhüllen der Neuroblastomzellen zu untersuchen“, erklärt Müller. Eine natürliche Killerzelle (NK-Zelle, gelb) des Immunsystems greift eine Krebszelle (rot) an. (Foto: © eye of science, Probe: Prof. Dr. Rupert Handgretinger) Die Zuckerstrukturen auf Neuroblastomzellen sind im Wesentlichen Sialinsäuren, sehr saure Zuckerketten, die mit bestimmten Membranlipiden verbunden sind. Der häufigste Komplex ist GD2, ein Disialogangliosid mit Zuckerbäumchen, die zwei Sialinsäuren tragen. GD2 kommt fast nur bei Neuroblastomzellen vor. Deshalb ist das Molekül nicht nur ein geeigneter Marker für diese Tumorart, sondern auch ein potenzieller Angriffsort für spezifische Therapien. Die Tübinger Mediziner nutzten GD2 bereits im Rahmen einer Immuntherapie. Es wurden Antikörper gegen GD 2 entwickelt, die an das Molekül binden und es der Zellvernichtungsmaschinerie des Immunsystems zuführen. Antikörper gegen Zuckerstrukturen zeigen bereits therapeutische Wirkung „Die antikörperinduzierte zytotoxische Reaktion funktioniert sowohl in Zellkultur als auch bei der Anwendung beim Patient. Wir wollen die Antikörper nun so verändern, dass sie noch effektiver werden. Weitere Therapiemöglichkeiten soll uns die Erforschung der Struktur von GD2 und seiner Bindungspartner liefern“, sagt Müller. Wichtige Bindungspartner sind zwei Gruppen von Lektinen: die Siglecs (sialic acid-binding proteins) und die Galektine sind im Fokus der Forscher. Siglecs sind unter anderem auf der Oberfläche von natürlichen Killerzellen (NK-Zellen) des Immunsystems zu finden. Wenn sie an die Sialinsäuren der Krebszellen binden, wird damit auf noch weitgehend unbekannte Weise eine Immunreaktion unterbunden. Die molekularen Strukturen und Wechselwirkungen erforscht Müller jetzt mit seinem Team. „Die Struktur von Siglec-7 ist bereits aufgeklärt, in Zusammenarbeit mit Prof. Dr. Thilo Stehle wollen wir das Molekül nun gemeinsam mit GD2 kokristallisieren, um die Struktur des Gesamtkomplexes zu erhalten“, so Müller. Forschung an Zuckerstrukturen auf Krebszellen steht noch am Anfang Hat er ein exaktes Bild davon, hofft er, geeignete Zielstrukturen zu finden für eine Blockade der verhängnisvollen Abläufe. „Erst die Kenntnis der genauen Struktur des Zucker-Siglec-Verbunds wird uns die Möglichkeit geben, spezifische Inhibitoren zu entwickeln, kleine Moleküle, die an die Siglecs binden und damit verhindern, dass Sialinsäuren binden können. In der Regel sind solche kleinen Moleküle gut verträglich. Mit metabolischen Problemen ist nicht zu rechnen. Allergien gegen derart kleine Moleküle sind zum Beispiel nicht beschrieben“, sagt Müller. Insgesamt steht die Erforschung der Tumorglykobiologie noch ganz am Anfang, so dass noch viele Zusammenhänge zu klären sind. Sialinsäuren gibt es zum Beispiel auch auf der Oberfläche von bestimmten Zellen bei Leukämien. „Die T-Zell-Leukämien haben Sialinsäuren, die B-Zell-Leukämien des Kindesalters nicht. Nun ist die Prognose bei einer T-Zell-Leukämie schlechter als bei einer B-Zell-Leukämie“, sagt Müller. Welche Mechanismen hier dahinter stecken, gilt es ebenfalls noch zu erforschen. Fachbeitrag 25.01.2008 leh BioRegio STERN Weitere Informationen Universitätsklinikum Tübingen Klinik für Kinder- und Jugendmedizin Abteilung Allgemeine Pädiatrie, Hämatologie und Onkologie Dr. med. Ingo Müller Hoppe-Seyler-Straße 1 72076 Tübingen Tel.: 07071 29-87199 Fax: 07071 29-5203 E-Mail: ingo.mueller(at)med.uni-tuebingen.de