Prävention und Behandlungsmanagement der oralen Mukositis
Werbung
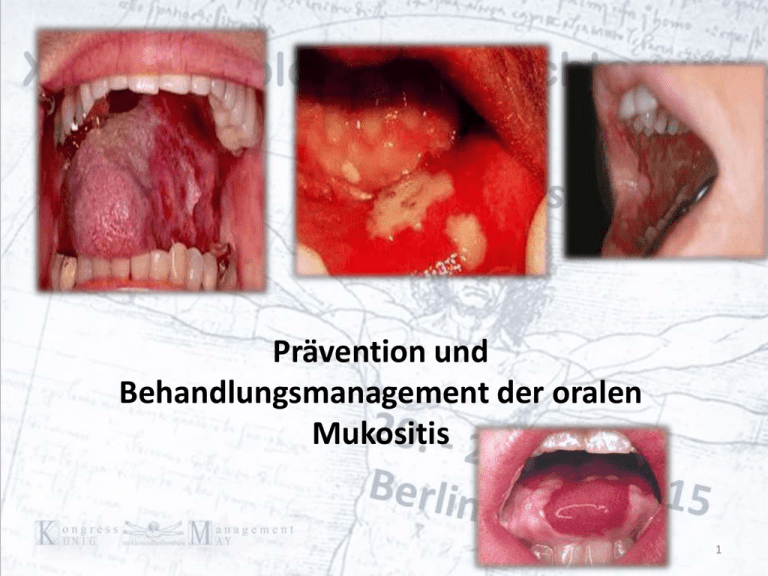
Prävention und Behandlungsmanagement der oralen Mukositis 1 2 Prävention und Behandlungsmanagement der oralen Mukositis Einleitung Pathophysiologie Lebensqualität Risikofaktoren Assessment-Instrumente, Erfassen und Beurteilen pflegerische Interventionen bei oraler Mukositis Hindernisse in der Umsetzung 3 Einleitung tritt bei den meisten Patienten auf, die radio- und chemotherapeutisch behandelt werden der Ausprägungsgrad kann sehr unterschiedlich sein ist häufig unterschätzt Therapie-Reduzierung bis hin zu Therapieabbrüchen unterschiedliche Behandlungsempfehlungen (Richtlinien) 4 Einleitung 97% der Patienten unter Strahlentherapie im HNO-Bereich leiden unter OM über 70% der KMT-Patienten entwickeln eine OM ca. 40% der Chemotherapie-Patienten leiden unter OM 5 Einleitung Begriffserklärung: Mukositis wird als orale Mukositis bezeichnet, wenn sie durch Chemo- und Radiotherapie hervorgerufen wird und man ausdrücklich den Mund- und Rachenraum benennt. 6 Pathophysiologie 5-Phasen der oralen Mukositis 1. Phase: Initiierung (Entzündung), Schleimhaut ist noch intakt 2. Phase: Signalübertragung, Zellschädigung, Apoptose der geschädigten Zellen beginnt 3. Phase: Amplifikation, Schleimhaut-Epithel ist zerstört, Schädigung greift auf die Submukosa über, ist schmerzhaft und es entstehen Rötungen 4. Phase: Ulzeration, Ulzerationen und Infektionen 5. Phase: Heilung 7 8 9 Pathophysiologie 10 Risikofaktoren chemische Schädigung durch Zytostatika - Applikationsform, Dosis, Zyklusdauer - Bleomycin, Cytarabin, Cyclophosphamid, Daunorubicin, Doxorubicin, MTX, Paclitaxel physikalische Schädigung durch Radiotherapie - Dosis, Bestrahlungsfeld (Kopf-HalsNackenbereich) 11 12 Risikofaktoren Grunderkrankung (Hämatologische Erkrankungen, Tumore im Mundbereich) mangelnde Mundhygiene Nikotin und Alkohol GVHD (Graft-versus-host-disease) Xerostomie schlechte Immunabwehrlage 13 Lebensqualität Was ist Lebensqualität für den Patienten? Lebensqualität ist das, was der Patient äußert, was für ihn Lebensqualität ist. Im Vordergrund steht der Erhalt oder das Erreichen einer bestmöglichen Funktionsfähigkeit, sowie einer stabilen und akzeptablen Situation unter der oralen Mukositis 14 15 Lebensqualität zusätzliche Symptome die die Lebensqualität beeinträchtigen: Schmerzen Geschmacksveränderungen Ernährungsprobleme Xerostomie Kommunikationsbeeinträchtigung Gingiva-Hyperplasie Superinfektionen Hospitalisierung 16 17 Assessment-Instrumente Erfassen und Beurteilen Um ein Auftreten der oralen Mukositis frühzeitig zu erkennen und genau zu beurteilen, ist das Erfassen der Mundschleimhaut vor, während und nach der Therapie unerlässlich! Es gilt als wichtigster Teil der Mundpflege! 18 Assessment-Instrumente Erfassen und Beurteilen Taschenlampe Einmalhandschuhe Spatel feuchte Kompresse Erfassen der Mundschleimhaut sollte immer im gleichen Ablauf erfolgen: 1. Ober- und Unterlippenmukosa 2. beide Wagentaschen 3. Mundboden 4. weicher Gaumen 5. Zahnfleisch 19 20 Assessment-Instrumente Erfassen und Beurteilen Zur Beurteilung der Mukositis ist für alle weiteren Maßnahmen der Schweregrad von Bedeutung. Verschiedene Instrumente stehen zur Verfügung : 1. Oral Toxicity Scale der WHO (WHO-OTS) 2. National Cancer Institute – Common Toxicity Criteria (NCI-CTC) 21 Assessment-Instrumente Erfassen und Beurteilen WHO-OTS 5 Stufig Oral Toxicity Scale der WHO Grad 0 Grad 1 Grad 2 Grad 3 Grad 4 normale Mundschleimhaut, keine Veränderung Rötung, Schwellung, Schmerzen Analgetikagabe Rötung Schwellung Ulzerationen Schmerzen (VAS>3) Analgetikagabe eingeschränkte Nahrungsaufnahme Rötung Schwellung Ulzerationen Schmerzen Analgetikagabe flüssige Kost Rötung Schwellung Ulzerationen Schmerzen dauerhafte Analgetikagabe keine orale Nahrungsaufnahme Ab dem 3. Grad spricht man von einem schweren Verlauf der oralen Mukositis. Instrumente zur Schmerzerfassung müssen eingesetzt werden 22 23 Assessmentinstrumente Erfassen und Beurteilen NCI-CTC 5 Stufig National Cancer Institute – Common Toxicity Criteria Stufe 0 Stufe 1 Stufe 2 Stufe 3 Stufe 4 intakte Mundschleimhaut Erytheme aufgelockerte Mundschleimhaut Ulcerationen eingeschränke Nahrungsaufnahme Ulcerationen flüssige Kost Ulzerationen keine Nahrungsaufnahme Instrumente zur Schmerzerfassung müssen immer mit eingesetzt werden 24 Ziele der Pflegerischen Interventionen Erhalten eines guten Ernährungszustandes rasche Abheilung der oralen Mukositis Schmerzlinderung Vermeidung einer Superinfektion 25 Ratsam für die Praxis Allgemein Erfassen und Beurteilen der Mukosa tägliche Mundinspektion Zahnreinigung/Sanierung vor der Therapie weiche Kinderzahnbürste Mikrofaser-Fingerlinge nutzen Einmal-Mundspülbecher milde Zahncreme verwenden keine Manipulation vornehmen 26 Ratsam für die Praxis Allgemein Häufiges Mundspülen (4-6 mal tgl) Mundpflege auch bei schwerem Grad der Mukostis Ernährung anpassen - keine scharfkantigen Speisen - keine trockenen Speisen - keine heißen Speisen - Babynahrung verwenden - Kinderlöffel - Trinkhalm - Vermeiden von säurehaltigen Speisen (Ulcerationen) 27 Ratsam für die Praxis Allgemein Kryotherapie der Mundschleimhaut unter bestimmter Zytostatika-Gabe (5-FU,Melphalan) CAVE: Kontraindiziert bei Oxaliplatin Spül- und Reinigungsmittel - Wasser - Natriumchlorid - Natriumbicarbonat Basis - Natriumchlorid und - bicarbonat 28 Ratsam für die Praxis Xerostomie eine individuelle und kreative Mundpflege ist gefragt 29 Xerostomie schwerfälliges Sprechen Zunge klebt am Gaumen Geschmackspapillen werden weniger Geschmacksverlust = Appetitverlust Parodontose Soor 30 Ratsam für die Praxis Xerostomie so oft wie möglich, so oft wie nötig keine Zitronen-Glycerinstäbchen feuchte Raumluft 31 Ratsam für die Praxis Xerostomie 32 Ratsam für die Praxis bei Schmerzen Die Mundschleimhaut ist sehr geeignet für die lokale Applikation: Xylocain-Gel Viscös 2% Dynexan-Gel Morphinlösung zur lokalen Applikation systematische Schmerztherapie 33 Ratsam für die Praxis bei Blutungsneigung 34 Ratsam für die Praxis bei Blutungsneigung weiche Kinderzahnbürste nutzen Mikrofaser-Fingerlinge nutzen Einmal-Mundspülbecher Trinkhalm Nahrungsanpassung lokale Kühlung Spülen: - 1l steriles Aqua oder NaCl 0.9%, 3 Amp. Cyklokapron, 3 Amp. Vitamin B12 Komplex 35 Ratsam für die Praxis bei Soor lokale Antimykotika Prophylaxe - 20 min Einwirkzeit beachten - Geschmack erträglich machen (aus konzentrierten Fruchtsaft Eiskugeln herstellen) - Nystatin (Alternative) systemische Antimykotika Prophylaxe geschmacksverstärkte Speisen anbieten Milchprodukte meiden 36 Von Fall zu Fall zu entscheiden künstlicher Speichel verschiedene antibakterielle Mundspüllösungen und Lutschtabletten (GelClair, Caphosol, MuGrad) „Magic Mouthwash“ 37 nicht ratsam für die Praxis Zahnseide Munddusche Chlorhexidin Betaisodona-Mundspülung Ulcogant (erzeugt Übelkeit) 38 Hindernisse in der Umsetzung Therapieziel Umsetzung Mitarbeit des Patienten Faktoren die es dem Patienten schwer machen, das Ziel umzusetzen individuelle Bedürfnisse des Patienten, Können diese mit einbezogen werden? Ist das multiprofessionelle Team mit den Assessment-Interventionen vertraut? 39 Zum Schluss Eine unentdeckte und unbehandelte Ulzeration in der Mundhöhle, kann zu einer lebensbedrohlichen Infektion führen. Eine präzise Einteilung der oralen Mukositis, gibt die Möglichkeit zu einer optimalen Behandlung. Dadurch entsteht für den Patienten eine verbesserte Lebensqualität. 40 Danke für Ihre Aufmerksamkeit 41



