PDF herunterladen - Medizintechnologie.de
Werbung
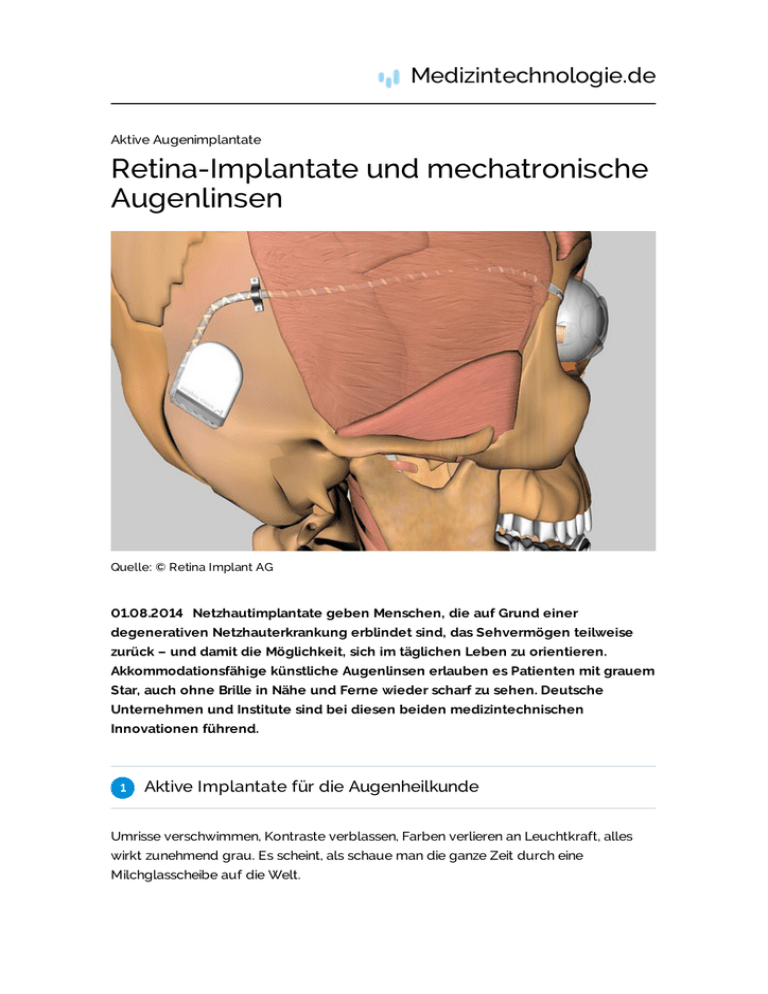
Medizintechnologie.de Aktive Augenimplantate Retina-Implantate und mechatronische Augenlinsen Quelle: © Retina Implant AG 01.08.2014 Netzhautimplantate geben Menschen, die auf Grund einer degenerativen Netzhauterkrankung erblindet sind, das Sehvermögen teilweise zurück – und damit die Möglichkeit, sich im täglichen Leben zu orientieren. Akkommodationsfähige künstliche Augenlinsen erlauben es Patienten mit grauem Star, auch ohne Brille in Nähe und Ferne wieder scharf zu sehen. Deutsche Unternehmen und Institute sind bei diesen beiden medizintechnischen Innovationen führend. 1 Aktive Implantate für die Augenheilkunde Umrisse verschwimmen, Kontraste verblassen, Farben verlieren an Leuchtkraft, alles wirkt zunehmend grau. Es scheint, als schaue man die ganze Zeit durch eine Milchglasscheibe auf die Welt. Wie sehr ein grauer Star das Sehvermögen beeinträchtigt, müssen rund um den Globus Millionen Menschen am eigenen Leib erfahren. Denn die zumeist altersbedingte Trübung der Augenlinse zählt zu den weitest verbreiteten Augenleiden weltweit. Allein in Deutschland sind über 90 Prozent der 65- bis 75Jährigen von der im medizinischen Schematischer Aufbau des künstlichen Fachjargon Katarakt genannten Akkommodationssystems (mechatronische Linse) Erkrankung betroffen – in mehr oder minder großem Ausmaß. Quelle: © KIT /IAI Die einzige Behandlungsmöglichkeit besteht bislang darin, die natürliche Linse durch eine künstliche zu ersetzen. 850.0001.000.000 solcher Katarakt-Operationen werden laut Gemeinsamem Bundesauschuss hierzulande jährlich durchgeführt. Damit handelt es sich um einen der häufigsten chirurgischen Eingriffe überhaupt. Doch die Therapie hat eine entscheidende Schwäche, berichtet Georg Bretthauer. „Die Transparenz des optischen Apparats lässt sich damit wieder herstellen, die Fähigkeit, zu akkommodieren geht aber verloren“, erläutert der Leiter des Instituts für Angewandte Informatik (IAI) am Karlsruher Institut für Technologie. Mechatronische Augenlinse verändert Brechkraft Vom Ozeandampfer am Horizont bis zur Zeitung vor der Nase – mit Hilfe der Akkommodation kann das Auge auf Objekte in unterschiedlichster Entfernung fokussieren, so dass stets ein scharfes Abbild auf der Netzhaut entsteht. Verantwortlich für diesen Anpassungsprozess ist die Elastizität der Augenlinse, die es ihr erlaubt, sich abzurunden beziehungsweise abzuflachen und damit ihre Brechkraft zu verändern. Die starren Intraokularlinsen (IOL), die Patienten mit grauem Star eingesetzt werden, sind dazu nicht in der Lage. Um Abhilfe zu schaffen, entwickelt Georg Bretthauers Team in Zusammenarbeit mit der Universitätsaugenklinik Rostock eine mechatronische Linse. Sie wird wie die gängigen IOLs ins Auge implantiert, kann die Brechkraft des gesamten optischen Apparats aber um mindestens drei Dioptrien ändern. „Das künstliche Akkomodationssystem ermöglicht es Menschen nach einer Katarakt-Operation, ohne Brille sowohl in der Nähe als auch in der Ferne wieder scharf sehen zu können“, sagt Bretthauer. Integration verschiedener Subsysteme Die Idee entstand 2003, als Bretthauer und Rudolf Guthoff, Leiter der Rostocker Augenklinik, sich am Rande einer Konferenz trafen. 2005 startete das vom BMBF geförderte Gemeinschaftsprojekt, an dem auch das Institut für Implantattechnologie und Biomaterialien e.V. beteiligt ist. Das momentane Nahziel lautet, bis Ende 2014 ein Funktionsmuster im Maßstab 2:1 aufzubauen. „Das künstliche Akkommodationssystem besteht aus mehreren Subsystemen, die in einem sehr kleinen Gehäuse zusammengeführt werden müssen“, erklärt Liane Koker. Die Ingenieurin arbeitet in Karlsruhe am letzten Schritt, der Systemintegration. Ihre Dissertation zu diesem Thema wurde 2012 mit dem Bertha-Benz-Preis ausgezeichnet. Kernstück des Systems ist eine Optik, die ihre Brechkraft dem Akkommodationsbedarf entsprechend ändert. Hier verfolgen die Forscher zwei Wege. Beim einen gibt es vorne und hinten jeweils eine Vorsatzlinse, zwischen denen eine dritte Linse entlang der optischen Achse verschoben wird. „Dadurch lässt sich der Fokuspunkt variieren – wie bei einem Fotoapparat, wenn man die Schärfe einstellt“, erklärt Koker. Die Alvarez-Humphrey-Optik hingegen besteht aus zwei Linsenteilen, die senkrecht zur optischen Achse gegeneinander verschoben werden. Antrieb mit Piezoaktor und Siliziumgetriebe Um die Optik zu bewegen, benötigen beide Prinzipien einen Antrieb. Als Motor dient dabei ein Piezoaktor, der sich abhängig von der angelegten Spannung verformt. Das Getriebe ist aus Siliziumteilen gefertigt. Sie übersetzen die winzigen Auslenkungen des Piezo in den erforderlichen, sehr viel größeren Stellweg der Linse und stellen gleichzeitig deren präzise Führung sicher. Wie beim normalen Auge muss das künstliche Akkommodationssystem aber wissen, wohin sein Träger gerade schaut. Erst dann kann die Brechkraft auch dem momentanen Bedarf entsprechend eingestellt werden. Hier machen sich die Forscher zunutze, dass sich die Augenstellung mit der Entfernung des betrachteten Objekts verändert. Beim Blick in die Ferne sind beide Augen parallel ausgerichtet, rückt der betrachtete Gegenstand näher heran, drehen sie sich mehr und mehr ein. „Anhand des Winkels, den die Augen einnehmen, können wir errechnen, auf welchen Abstand der Mensch gerade fokussiert“, sagt Liane Koker. Die Drehbewegungen der Augäpfel werden mit KompassSensoren gemessen. Der zur Ermittlung des Akkommodationsbedarfs notwendige Austausch dieser Informationen zwischen dem linken und dem rechten Auge erfolgt per Funk, die Verrechnung übernimmt ein Mikrocontroller. „All diese Bauteile sollen in das Implantat integriert sein“, so Koker. 2 Kooperationspartner gesucht „Das Grundprinzip funktioniert, und auch die einzelnen Subsysteme haben wir in unserem Demonstrator bereits erfolgreich erprobt“, fasst Georg Bretthauer den derzeitigen Projektstand zusammen. Die größte Herausforderung sei momentan, das künstliche Akkomodationssystem auf das Maß der natürlichen Augenlinse zu verkleinern – konkret auf 9,5 Millimeter Durchmesser und 3,5 Millimeter Dicke. „Man hat dann nur 70 Kubikmillimeter Raum, auf denen sämtliche Komponenten des Systems untergebracht werden müssen“, sagt Bretthauer. Um ihre Kunstlinse in dieser Größe zu realisieren, bräuchten die Forscher statt der bislang überwiegend Labormuster des künstlichen verwendeten Standardbauteile aber Akkommodationssystems Komponenten, die eigens für sie gefertigt würden. Das treibt die Kosten Quelle: © KIT /IAI in die Höhe. „Wenn das Projekt erfolgreich zu Ende gebracht werden soll, muss man jetzt wirklich Geld in die Hand nehmen“, stellt Bretthauer klar. Die Suche nach Kooperationspartnern läuft bereits und dürfte, so hofft er, mit der für Ende des Jahres avisierten Vorstellung eines komplett funktionsfähigen 2:1Modells einen wichtigen Schub bekommen. „Ich bin überzeugt, dass es in fünf Jahren ein künstliches Akkomodationssystem gibt, das ins menschliche Auge eingesetzt wird“, sagt der Leiter des IAI. Im Idealfall mit der Operationsmethode, die heute beim grauen Star üblich ist. Um die Narbenbildung möglichst gering zu halten, macht der Arzt nur einen zwei bis drei Millimeter langen Schnitt in die Hornhaut, über den er die aufgerollte Kunstlinse dann implantiert. „Weil wir diese OP-Technik beibehalten wollen, muss unser System ebenfalls faltbar sein“, erläutert Bretthauer. Zuverlässige Funktion über 30 Jahre, keinerlei Beeinträchtigung von physiologischen Prozessen wie dem Kammerwasserabfluss, problemlose Materialverträglichkeit sind weitere Anforderungen an das mechatronische Implantat. System auf Kontaktlinse als Alternative Die Forscher aus Karlsruhe und Rostock arbeiten allerdings an einem alternativen Ansatz, der manches davon umschiffen würde – ein künstliches Akkommodationssystem auf einer Kontaktlinse. Anders als das Implantat, wird es nicht ins Auge eingesetzt sondern auf dessen Oberfläche getragen. „Weil das die Zulassung sehr viel einfacher macht, könnte man dieses System schneller auf den Markt bringen“, sagt Georg Bretthauer. Und damit einen neuen, riesigen Markt erschließen: die Milliarden Menschen mit Altersweitsichtigkeit. Da die Elastizität der Augenlinsen mit zunehmender Zahl der Lebensjahre natürlicherweise nachlässt, bekommt jeder Erdenbürger ab dem 40. Geburtstag zunehmende Probleme, in der Nähe scharf zu sehen. Sich dann ein künstliches Akkomodationssystem operativ ins Auge einsetzen zu lassen, würden wohl nur die wenigsten in Erwägung ziehen. Schließlich ist die Implantation mit Risiken behaften, die nur zu rechtfertigen sind, wenn medizinische Notwendigkeit besteht – wie bei Patienten mit grauem Star. Bei einer akkommodationsfähigen Kontaktlinse, die so gut verträglich und leicht zu handhaben ist, wie eine ganz normale Kontaktlinse, wäre das anders. Ein solches System hat das Potenzial, eines der ältesten medizintechnischen Geräte ins Museum zu verbannen – die Lesebrille. Retina-Implantate – Hoffnungsträger bei unheilbaren Netzhauterkrankungen 3 Auch ohne Akkommodationsfähigkeit können Augenärzte das Sehvermögen beim grauen Star mit den derzeit verfügbaren Intraokularlinsen erhalten. Der Retinitis pigmentosa hingegen stand die Medizin bislang weitgehend machtlos gegenüber. Das könnte sich bald ändern. Der Begriff Retinitis pigmentosa fasst eine Gruppe von erblich bedingten Augenerkrankungen zusammen, bei denen die Lichtsinneszellen der Netzhaut – die so genannten Fotorezeptoren – nach und nach zerstört werden. Zuerst sterben die Stäbchen ab, die für das Dämmerungsund Nachtsehen verantwortlich sind, später die Zapfen, die sich vor allem im Zentrum der Netzhaut (Retina) befinden und das Farbsehen ermöglichen. Erstes Anzeichen ist eine meist im Jungendalter oder den mittleren Lebensjahren einsetzende Funktionsschema eines Retina-Implantats: Statt der Netzhaut nimmt der Retina-Chip das durch die Linse einfallende Licht auf und setzt es in elektrische Signale um. Quelle: © Retina Implant AG Nachblindheit. Im weiteren Verlauf verengt sich das Sichtfeld dann zunehmend, bis hin zur Erblindung. Ein oft Jahrzehnte dauernder Prozess, der weder verlangsamt, noch gestoppt oder gar verhindert werden kann. Zwei Netzhaut-Implantate mit CE-Kennzeichen Doch seit gut vier Jahren gibt es für Patienten mit Retinitis pigmentosa – in Deutschland sind es 30.000 – 40.000, weltweit geht man von einem Betroffenen unter 3.000 – 7.000 Menschen aus – neue Hoffnung: Im März 2011 erhielt das US-Unternehmen Second Sight erstmals die CE-Zertifizierung für ein elektronisches Retina-Implantat namens Argus 2. Im Juli 2013 bekam auch das Netzhaut-Implantat der Retina Implant AG in Reutlingen das CEKennzeichen und damit die Zulassung für den europäischen Markt. Beide Systeme wandeln Licht in elektrische Signale um, die dann über Elektroden die Nervenzellen der Netzhaut stimulieren. Von dort gelangen die Nervenimpulse weiter über den Sehnerv zu den visuellen Zentren im Gehirn, wo die Bildinformationen dann verarbeitet werden. Das natürliche Sehvermögen vollständig zurück bringen, kann ein Retina-Implantat bei weitem nicht. „Aber es ermöglicht Patienten mit einer Retinitis pigmentosa im Endstadium, sich im täglichen Leben wieder zu orientieren“, sagt Walter-G. Wrobel, Vorstandvorsitzender der Retina Implant AG. „Dieser Gewinn an Eigenständigkeit ist für die Betroffenen ein großer Fortschritt.“ Gleiches Ziel – verschiedene Ansätze Um die Funktion der untergegangenen Fotorezeptoren zu ersetzen, verfolgen die beiden Hersteller unterschiedliche Wege. Das subretinale Implantat der Reutlinger wird an der Stelle des schärfsten Sehens unter die Netzhaut eingepflanzt. Der Konkurrent aus Kalifornien hingegen setzt auf ein epiretinales System. Kernstück von Argus II ist ein Array mit 60 Stimulations-Elektroden, der operativ auf die Netzhaut implantiert wird. Diese hauchdünne Elektrodenmatrix ist über ein Kabel mit einer aus Computerchipgehäuse und Antenne bestehenden Empfangseinheit verbunden, die im gleichen Eingriff seitlich auf der Oberfläche des Augapfels fixiert wird. Die Bilder liefert eine kleine in ein Brillengestell integrierte Videokamera. Per Funk werden sie an eine Videoverabeitungseinheit gesendet, die der Patient bei sich trägt. Von diesem MiniComputer gelangen die prozessierten Bilddaten per Kabel an einen ebenfalls in das Brillengestell eingebauten Sender, der die elektrischen Signale dann wiederum per Funk an das Implantat überträgt. Dass das System eine externe Kamera benötigt, bringt allerdings eine Schwierigkeit mit sich. Denn anders als es die Träger des Argus-II-Implantats aus der Zeit, als sie noch sehen konnten, gewohnt sind, bewegt sich der Bildeindruck nicht mit den Augen mit, sondern nur mit dem Kopf. „Wenn die Patienten etwas anschauen sollen, müssen sie den Kopf bewegen und die Augen starr halten“, sagt Walter-G. Wrobel. „Das zu lernen, ist sehr mühsam.“ Nicht zuletzt deshalb favorisieren die Reutlinger ihr subretinales Implantat, das aus dem ins Auge fallenden Licht direkt vor Ort elektrische Impulse generiert. 4 Alpha-IMS-Implantat – Netzhaut-Chip mit 1500 Pixeln Das Alpha-IMS genannte System besteht aus einem drei mal drei Millimeter großen und nur 70 Mikrometer dicken Chip, auf dem insgesamt 1500 Elemente oder „Pixel“ nebeneinander angeordnet sind. Jedes dieser Pixelfelder enthält eine Mikrofotodiode, einen Verstärker und eine Stimulationselektrode. Je mehr Licht auf die Fotodiode fällt, desto stärker das elektrische Signal, das die Elektrode abgibt. „Das optische Bild, das auf den Chip fällt, wird so eins zu eins zu eins in ein Ladungsbild umgewandelt“, erläutert Wrobel. Nichts anderes machen letztlich die IMS-Netzhaut-Chip mit 1500-Pixel-Sensor Fotorezeptoren der Retina. Dass die Quelle: © Retina Implant AG Elektroden des Implantats ihre Signale vor allem an die Bipolarzellen weiter „Neues“ Sehen erfordert Training Wie Studien belegen, lassen sich mit dem subretinale Ansatz nicht nur hinsichtlich der Stabilität des Seheindrucks, sondern auch bei der Sehschärfe bessere Ergebnisse erzielen als mit dem epiretinalen Implantat. Dies hängt auch damit zusammen, dass der US-Chip nur 60 Bildpunkte besitzt, während der aus Reutlingen mit 1500 Pixeln auflöst. Demgegenüber trägt die gesunde Netzhaut des Menschen mehr als 130 Millionen Fotorezeptoren. Das zeigt schon, dass man sich von Retina-Implantaten keine biblischen Wunderheilungen erhoffen kann. Unabhängig vom System müssen die Patienten nach der Implantation erst lernen, die Informationen des Chips zu verarbeiten. Das Training übernehmen von der Retina Implant AG ausgebildete Clinical Engineers, die mit dem Träger beispielsweise durch die engen Gassen der Tübinger Altstadt gehen – laut Wrobel „ein perfekter Hindernislauf“ – und ihm erklären, was er da erkennen kann und sollte. In der Regel erfordert es nur wenige Tage Übung, bis die Patienten mit den neuen, einem grobpixeligen Computerbild in Schwarz-Weiß ähnelnden Seheindrücken etwas anfangen können. Weiterführende Informationen auf medizintechnologie.de: News "Licht ins Dunkel" (Patienten-Studie, Teilnahme NUB-Verfahren) 5 Das Ziel: Optimales Sehergebnis für jeden Patienten 44 Alpha-IMS-Implantate wurden bis dato weltweit eingesetzt, durchweg bei Menschen, die auf Grund einer Retinitis pigmentosa im Endstadium blind sind. Gegenstände identifizieren und greifen, auch kleine wie den Kaffeelöffel auf dem Tisch, Gehweg, Straße und Hindernisse erkennen, im Idealfall sogar große Buchstaben und die Uhr lesen – all das kann der Mikrochip ihnen wieder ermöglichen. Warum manche Träger aber deutlich besser sehen als andere, wissen auch die Entwickler aus Reutlingen noch nicht genau. „Das hängt wohl damit zusammen, dass sich die Verschaltungen in der Netzhaut von Mensch zu Mensch unterscheiden“, Röntgenaufnahme eines menschlichen Schädels mit Retina-Implantat Quelle: © Retina Implant AG sagt Walter-G. Wrobel. „Wir arbeiten daran, das Implantat bei jedem Patienten so einzustellen, dass die Sehergebnisse optimal sind.“ NUB-Verfahren ermöglicht Kostenübernahme An einem tragbaren Steuerkästchen können Arzt, Clinical Engineer und auch der Patient selbst Parameter wie Kontrast oder Helligkeit verändern. Das zigarettenschachtelgroße Gerät beherbergt zudem die Stromversorgung für das Implantat. Die Energieübertragung erfolgt durch elektromagnetische Induktion. Die Empfängerspule ist hinter dem Ohr unter die Haut implantiert und über ein dünnes Silikonkabel mit Golddrähten sowie eine Polyamidfolie mit dem Chip verbunden. Die Primärspule wird über der Sekundärspule magnetisch fixiert. Der Preis für das Alpha-IMS liegt bei 95.000 Euro, inklusive des Vor-Ort-Trainings durch die Clinical Engineers. Hinzu kommen die Kosten für die Operation und den Krankenhausaufenthalt. Das Argus-II-Implantat bewegt sich in ähnlichen Regionen. „Sechs Kliniken in Deutschland dürfen im Rahmen des NUB-Verfahrens unser Implantat einsetzten und bekommen die Behandlung von den gesetzlichen Krankenkassen auch bezahlt“, berichtet Retina-Implant-Vorstand Wrobel. NUB steht für Neue Untersuchungs- und Behandlungsmethoden und reguliert die Einführung und Kostenerstattung medizintechnologischer Innovationen. Seit dem Erhalt des CE-Kennzeichens sind die Reutlinger verstärkt dabei, in anderen europäischen Ländern Augenzentren zu finden und die Ärzte so auszubilden, dass die Operation auch dort durchgeführt werden kann. Wenn das gelingt, dürften die rund 100 Alpha-IMS-Implantate, die dieses Jahr am Rand der schwäbischen Alb hergestellt werden, nicht mehr ausreichen. „Mit den Fertigungseinrichtungen, die wir haben, können wir aber bis zu 1500 Stück produzieren“, verrät Walter-G. Wrobel. „Das müsste ausreichen, um den Bedarf in Europa zu decken.“ Quellen und weiterführende Informationen Konzept Künstliches Akkommodationssystem Sunir Garg: Retinal Prostheses Offer Hope to Blind Patients. In: Review of Ophthalmology, 2013, 20(3), S.60-63 Gerste, R.: Retinitis pigmentosa: Retinaimplantat bessert mehrere visuelle Funktionen. Deutsches Ärzteblatt 2012, 109(10), A-486 Homepage Retina Implant AG Homepage Second Sight © medizintechnologie.de/uk

![Netzhautersatz (Retinachip) [Klicken für weitere Informationen]](http://s1.studylibde.com/store/data/002740816_1-52042cd94eb76258540bc6111ce2a5b3-300x300.png)
