Notfallmedikame und Infusionslösunqen
Werbung

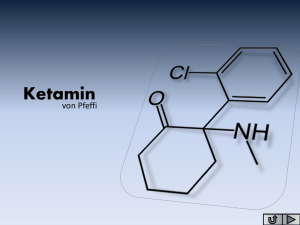
6 Notfallmedikamente und Infusionslösungen 6.1 Applikationswege – 122 6.2 Pharmakagruppen und Indikationsspektren – 123 6.3 Infusionstherapie – 125 6.3.1 6.3.2 Infusion und Injektion von Medikamenten Volumenersatztherapie – 127 – 126 6.4 Katecholamine und Sympathomimetika – 133 6.4.1 6.4.2 Wirkungsweise und Indikationen – 133 Medikamente – 134 6.5 Vasodilatoren und Sympatholytika – 136 6.5.1 6.5.2 Wirkungsweise und Indikationen – 136 Präparate – 137 6.6 Analgesie – 140 6.6.1 6.6.2 6.6.3 6.6.4 Dosierung und Substanzgruppen – 140 Fiebersenkende Analgetika – 140 Opioide – 143 Ketamin – 145 6.7 Sedierung – 147 6.8 Präklinische Narkose – 148 122 Kapitel 6 · Notfallmedikamente und Infusionslösungen > > Lerninhalte Die Infusionstherapie und die intravenöse medikamentöse Therapie des Notfallpatienten stellen einen wesentlichen Teil der präklinischen Behandlung dar. Wichtigste Indikation der Infusionstherapie ist ein ausgeprägter Volumenmangelzustand (Volumenersatztherapie). Hier sind kristalloide (NaCl 0,9 %, Ringer-Lösung), kolloidale (HAES, Gelatine) oder initial auch hyperonkotisch-hyperosmolare Lösungen indiziert. Die meisten und wichtigsten Notfallmedikamente entstammen den Bereichen Sympathomimetika, Sympatholytika und Vasodillatanzien sowie Analgetika, Sedativa und Narkotika. Das präklinisch bedeutsamste Sympathomimetikum ist das Katecholamin Adrenalin. Die wichtigsten vasodilatorisch wirkenden Pharmaka sind Nitroglycerin und Urapidil. Gängige Analgetika sind das fiebersenkende Paracetamol, das entzündungs- und thrombozytenaggregationshemmende ASS, das schwach wirksame Opioid Tramadol, das stark wirksame Opioid Morphin (oder Piritramid) und Ketamin. Die meistverwendeten Sedativa sind Diazepam und Midazolam. Die präklinische Narkose, die möglichst immer als Intubationsnarkose durchgeführt werden sollte, kann mit einem Injektionshypnotikum wie Propofol oder Etomidate oder Ketamin eingeleitet und einem Opioid oder Ketamin plus Midazolam aufrechterhalten werden. 6 6.1 Applikationswege Intravenös (i. v.). Pharmaka werden im Rettungsdienst überwiegend intravenös verabreicht. Nur so kann sichergestellt werden, dass die gesamte Dosis auch rasch in die Blutbahn und damit an den Wirkort gelangt. Es werden nur dann andere Applikationswege gewählt, wenn kein intravenöser Zugang geschaffen werden kann, wenn die Medikamente auf einem anderen Applikationsweg ähnlich gut oder sogar besser wirksam sind oder wenn die Pharmaka nicht in Injektionsform vorliegen bzw. nicht zur intravenösen Injektion zugelassen sind. > Notfallmedikamente werden vorzugsweise intravenös verabreicht. Intramuskulär (i. m.) und subkutan (s. c.). Diese Injektionsformen sind für die Not- fallversorgung normalerweise nicht geeignet. Die Resorption der Pharmaka aus Muskel- oder Subkutangewebe ist gerade im Schockzustand nicht sicher vorhersagbar. Ausnahmen sind Pharmaka wie Ketamin (Analgetikum, Narkosemittel), die nachgewiesenermaßen auch i. m. rasch resorbiert werden, oder andere wie Terbutalin (Antiobstruktivum), die nicht für die i. v.-Injektion zugelassen sind. Weitere Ausnahme: Adrenalin bei Anaphylaxie (7 Kap. 9.4). Intraossär (i. o.) verabreichte Medikamente und Infusionslösungen haben praktisch den gleichen Effekt wie nach intravenöser Gabe. Dieser Applikationsweg wird in 123 6.2 · Pharmakagruppen und Indikationsspektren 6 bedrohlichen Situationen ohne venösen Zugang vor allem bei Kindern empfohlen (7 Kap. 5.2.1). Pulmonal. Zur Therapie einiger pulmonaler oder tracheobronchialer Erkrankungen ist die topische Applikation von Antiobstruktiva (β2-Mimetika) und Kortikosteroiden per inhalationem (p. i.) indiziert. Eine systemische Resorption der Pharmaka ist nicht erwünscht, findet jedoch in unterschiedlichem Ausmaß dennoch statt. Im Falle der β2-Mimetika macht man sich die systemische Resorption für die Indikation »Wehenhemmung« zunutze. Durch Instillation von Medikamenten tief in das Tracheobronchialsystem können Adrenalin, Atropin und Lidocain verabreicht werden, wenn unter Reanimation noch kein i. v.-Zugang gelegt werden konnte, der Patient aber schon intubiert ist. Dann ist die möglichst rasche systemische Resorption und Wirkung unbedingt erwünscht. Tatsächlich können damit auch meist therapeutische Plasmakonzentrationen erreicht werden. Sublingual (s. l.). Vor allem Nitropräparate werden sehr gut sublingual resorbiert und können als Kapsel (die vorher zerbissen werden muss) oder Spray auf diese Art verabreicht werden. Oral (p. o.). Die orale Medikamentengabe ist bei Notfallpatienten normalerweise nicht geeignet, da die Zeit bis zum Wirkungseintritt meist zu lang ist und Magendarmfunktion und somit Medikamentenresorption zudem in Schockzuständen gestört sind. Ausnahme: Nifedipin wird, wenn die Kapsel im Mund zerbissen und der Inhalt hinuntergeschluckt wird, rasch zum großen Teil noch im Magen resorbiert. Rektal. Vor allem bei Kindern können Medikamente als Suppositorien oder Rek- tiolen verabreicht werden: Kortikoide, Diazepam und Paracetamol. Intrakardial. Intrakardiale Injektionen (mit Adrenalin) werden nicht mehr durch- geführt, da sie komplikationsreich (Verletzung der Herzkranzgefäße, des Herzmuskels oder der Lungen) und nicht effektiver als intravenöse Injektionen sind. 6.2 Pharmakagruppen und Indikationsspektren Pharmakagruppen. Die Notfallmedikamente können in folgende Gruppen einge- teilt werden (. Tabelle 6.1): 4 Pharmaka mit vorwiegender Wirkung auf das Herz-Kreislauf- System 4 Pharmaka mit vorwiegender Wirkung auf die Atmung 4 Pharmaka mit vorwiegender Wirkung auf das zentrale Nervensystem 4 sonstige Pharmaka inkl. Antidote. 124 Kapitel 6 · Notfallmedikamente und Infusionslösungen . Tabelle 6.1. Einteilung der Notfallmedikamente (in Klammern gängige Beispiele) Pharmaka mit vorwiegender Wirkung auf das Herz-Kreislaufsystem 5 Infusionslösungen/Volumenersatzmittel (Ringer-Lösung, HAES, Dextrane, Gelatine) 5 Inotropika (Adrenalin, Dopamin, Dobutamin) 5 Vasokonstriktoren (Adrenalin, Noradrenalin, Dopamin, Vasopressin) 5 Vasodilatoren und Antihypertensiva (Nitroglycerin, Nifedipin, Urapidil) 5 Antianginosa (Nitroglycerin, β-Blocker) 5 Anticholinergika (Atropin) 5 Diuretika (Furosemid) 5 Antiarrhythmika (Amiodaron, Lidocain, β-Blocker, Verapamil, Adenosin, Digoxin) 5 Antikoagulanzien (Heparin, ASS) 5 Fibrinolytika (Streptokinase, rt-PA) Pharmaka mit vorwiegender Wirkung auf die Atmung 5 Antiobstruktiva (Fenoterol, Reproterol, Theophyllin) Pharmaka mit vorwiegender Wirkung auf das zentrale Nervensystem 5 Analgetika (Morphin, Piritramid, Tramadol; ASS, Diclofenac, Paracetamol, Metamizol) 5 Sedativa (Diazepam, Midazolam, Promethazin) 5 Neuroleptika (Haloperidol) 5 Narkosemittel (Etomidate, Thiopental, Propofol, Fentanyl) 5 Antikonvulsiva (Diazepam, Thiopental) Sonstige 5 Antiallergika (Methylprednisolon, Clemastin, Fenestil) 5 Antihypoglykämika (Glukose) 5 Muskelrelaxanzien (Succinylcholin, Rocuronium) 5 Spasmolytika (Butylscopolamin, Nitroglycerin) 5 Tokolytika (Fenoterol) 5 alkalisierende Medikamente (Natriumbikarbonat) 5 Antidota (Atropin, 4-DMAP) 6 Ein Beispiel für eine mögliche medikamentöse Ausstattung eines Notarztwagens mit kursorischen Erläuterungen gibt die Medikamententabelle im Anhang. Medikamentenauswahl. Die konkrete Medikamentenauswahl wird je nach regio- nalen Gepflogenheiten und Vorlieben der Einsatzleiter vorgenommen, so dass die Ausstattung verschiedener Notarztwagen durchaus unterschiedlich sein kann. Bei der Auswahl müssen die begrenzten räumlichen Gegebenheiten in NAW, RTW, RTH und erst recht im Notarztkoffer bedacht werden. Es ist nicht sinnvoll, 125 6.3 · Infusionstherapie 6 mehrere Medikamente mit ähnlichem Wirkmechanismus mitzuführen, die sich nur marginal unterscheiden. Viele Medikamente haben Eigenschaften, die zu verschiedenen Indikationsgruppen passen. Solche Medikamente sind aus bevorratungsökonomischen Gründen für die Rettungsmedizin besonders geeignet (Beispiele: Diazepam oder Midazolam, Nitroglycerin). 6.3 Infusionstherapie Infusionslösungen. Im Rettungsdienst werden folgende Lösungen verwendet: 4 4 4 4 kristalloide elektrolythaltige kristalloide glukosehaltige kolloidale alkalisierende. Aus jeder Gruppe sollte eine Infusionslösung im Rettungswagen vorhanden sein (. Tabelle 6.2). Indikationen. Die Infusionstherapie ist vor allem zum Volumenersatz und zur Medika- mentenapplikation indiziert. Vielfach wird aber eine Infusion auch nur angelegt, um ein Verschließen eines venösen Zugangs durch Koagulation zu verhindern (Offen. Tabelle 6.2. Infusionslösungen (in Klammern Beispiele für Handelsnamen) Kristalloide Lösungen Kolloidale Lösungen Alkalisierende Lösungen Glukosehaltige Lösungen 5 Glukose 5 % 5 Glukose 40 % Vollelektrolytlösungen 5 NaCl 0,9 % (physiologische Kochsalzlösung) Ringer- Lösung, Ringer-Laktat, Ringer-Acetat Hydroxyaethylstärke 5 5 5 5 Dextrane 5 Dextrane 60 000 6 % (Makrodex) 5 Dextrane 40 000 10 % (Onkovertin N) Gelatine 5 succinylierte Gelatine 4 % (Gelafundin) 5 Oxypolygelatine 5,5 % (Gelifundol) 5 harnstoffvernetzte Gelatine 3,5 % (Haemaccel) HAES 450 000 6 % (Plasmasteril) HAES 200 00 10 % (HAES-steril) HAES130 00 6 % (Voluven) HAES 70 000 6 % (Expafusin) 5 Natriumbikarbonat 8,4 % 5 Tris-Puffer (THAM; Trishydroxymethylaminomethan) 36 % 126 Kapitel 6 · Notfallmedikamente und Infusionslösungen halten eines Zugangs durch eine Elektrolytlösung). Wird ein Medikament zugespritzt, beschleunigt die Infusion außerdem das Einschwemmen ins Gefäßsystem. ! Eine (versehentliche) schnelle Volumenapplikation und Überinfusion kann insbesondere bei Patienten mit Herzinsuffizienz zum Lungenödem führen. Bedroht von einer akzidenziellen Volumenüberladung sind zudem kleine Kinder. Hier sollten zur Sicherheit von vornherein kleinere Gebinde (250-ml- oder 100-ml-Beutel) verwendet werden. 6.3.1 Infusion und Injektion von Medikamenten 6 Infusionslösungen werden auf folgende Weise zur Medikamentenapplikation verwendet: 4 Die Infusionslösung ist selbst das Medikament, z. B. Glukose 40 % und alkalisierende Lösungen. 4 Eine kleine Menge Infusionslösung wird verwendet, um ein Medikament vor der intravenösen Injektion zu verdünnen. Notfallmedizinisch relevante Beispiele: Adrenalin liegt üblicherweise in 1-ml-Portionen zu 1 mg vor und wird üblicherweise zur i. v.-Injektion mit NaCl 0,9 % auf 10 ml verdünnt. Das Antiarrhythmikum Amiodaron (300 mg) soll vor der Injektion auf 20 ml G5 % verdünnt werden. Die meisten Medikamente sind mit einer Elektrolytlösung kompatibel, einige jedoch nur mit G5 % (z. B. Amiodaron). 4 Die Infusionslösung fungiert als Trägerlösung für Medikamente, die erst noch zugespritzt werden müssen, bis die gewünschte Konzentration erreicht ist. Diese können dann kontinuierlich verabreicht werden, wie es besonders für Vasodilatoren (z. B. Nitroglycerin) und Katecholamine (z. B. Dopamin) sinnvoll ist. Die Infusion wird sodann über einen Tropfenzähler, eine Infusionspumpe oder (meist in 50-ml-Portionen) über eine Motorspritzenpumpe verabreicht (. Abb. 6.1). Ist dergleichen nicht vorhanden, so kann die Infusionsgeschwindigkeit nach einer Faustregel abgeschätzt werden. > 20 Tropfen entsprechen etwa 1 ml. . Abb. 6.1. Motorspritzenpumpe 127 6.3 · Infusionstherapie 6 6.3.2 Volumenersatztherapie Indikationen. Eine Volumenersatztherapie ist immer dann indiziert, wenn ein ab- soluter oder relativer Volumenmangel vorliegt: 4 Bei einem absoluten Volumenmangel ist Blutvolumen aus dem Gefäßsystem verloren gegangen. 4 Beim relativen Volumenmangel ist aufgrund einer Vasodilatation nicht mehr ausreichend intravasales Volumen vorhanden. Auswirkungen. Ein Volumenmangel liegt insbesondere bei allen Schockformen (außer dem kardiogenen/obstruktiven Schock) vor; die präklinisch bedeutsamste Indikation ist der hämorrhagische Schock. Blutkonserven oder andere sauerstoffträgerhaltige Lösungen stehen zurzeit präklinisch nicht zur Verfügung. Somit hat jede Infusionstherapie zwangsläufig einen Verdünnungseffekt und geht mit einer Abnahme des arteriellen Hämoglobin- und Sauerstoffgehalts einher (anämische Hypoxämie, 7 Kap. 8.1.2). Eine anämische Normovolämie wird jedoch erheblich besser toleriert und führt zu weniger Organkomplikationen als eine normämische Hypovolämie. In der Klinik wird die Transfusion von Erythrozytenkonzentraten meist erwogen, wenn die Hämoglobinkonzentration unter 7–8 g % liegt. > Zur Infusionstherapie können grundsätzlich kristalloide und kolloidale Lösungen oder eine Kombination beider verwendet werden. Kristalloide elektrolythaltige Lösungen Zur Volumenersatztherapie sind lediglich Elektrolytlösungen geeignet, die das wichtigste extrazelluläre Kation (nämlich Natrium) in einer Konzentration enthalten, die in etwa der des Plasmas entspricht (normale Natriumkonzentration im Plasma: ca. 135–145 mmol/l). Diese Voraussetzung erfüllen nur die sog. Vollelektrolytlösungen, die per definitionem eine Natriumkonzentration über 120 mmol/l haben. Die Lösungen verteilen sich rasch gleichmäßig im gesamten Extrazellulärraum (. Abb. 6.2), der insgesamt etwa 4-mal so groß ist wie der Intravasalraum. Zur Volumentherapie weit verbreitete Vollelektrolytlösungen sind: 4 Physiologische Kochsalzlösung (NaCl 0,9 %): enthält 155 mmol/l Natrium und 155 mmol/l Chlorid 4 Ringer-Lösung (RL): enthält etwa 145 mmol/l Natrium (plus weitere Kationen wie Kalium und Kalzium) und etwa 150 mmol/l Chlorid. Die erwähnten Lösungen enthalten als Anion ausschließlich Chlorid, das zur Bewahrung der Elektroneutralität deutlich höher konzentriert sein muss als im Plasma (normale Chloridkonzentration im Plasma: ca. 100 mmol/l). Andere Vollelektrolytlösungen enthalten auch metabolisierbare organische Anionen wie Laktat 128 Kapitel 6 · Notfallmedikamente und Infusionslösungen 6 . Abb. 6.2. Verteilungsvolumina der Infusionslösungen (vereinfachtes Schema beim Erwachsenen) (z. B. Ringer-Laktat-Lösung) oder Acetat (Ringer-Acetat-Lösung) mit einer zum Ausgleich niedrigeren Chloridkonzentration. Dieser Unterschied kann bei Infusion großer Mengen bedeutsam werden: Die Zufuhr einer großen Infusionsmenge mit hohem Chloridgehalt in kurzer Zeit kann eine Azidose auslösen: genauer eine mineralische bzw. hyperchlorämische Azidose, auch Dilutionsazidose genannt (7 Kap. 13.2.2). Allerdings ist bislang nicht geklärt, ob dieser Aspekt für die Volumenersatztherapie eine entscheidende Bedeutung hat. > Vollelektrolytlösungen sind die Infusionslösungen der Wahl bei geringeren Blutverlusten (500–1000 ml), können aber auch zur ausschließlichen Volumenersatztherapie im schweren hypovolämischen Schock verwendet werden. Kristalloide glukosehaltige Lösungen Zu den kristalloiden Lösungen gehören auch Zuckerlösungen wie Glukose 5 %. Sie enthalten kein Natrium. Die Lösung ist zwar ungefähr isoton, verhält sich aber nach 129 6.3 · Infusionstherapie 6 Verstoffwechselung der Glukose wie freies Wasser und verteilt sich im gesamten intra- und extrazellulären Raum (. Abb. 6.2). Der Volumeneffekt ist also sehr gering. Zudem können intrazelluläre Ödeme verstärkt werden und es kommt zur Hyperglykämie. Glukoselösungen sind zur Volumentherapie nicht indiziert, beim Schädel-Hirn-Trauma sogar kontraindiziert. Auch glukosehaltige Elektrolytlösungen sind zur präklinischen Infusionstherapie ungeeignet. Glukoselösungen (vorzugsweise als Konzentrate; 40–50 %) werden präklinisch vor allem zur Therapie der akuten Hypoglykämie benötigt. > Reine Glukoselösungen, aber auch glukosehaltige Elektrolytlösungen sind zur präklinischen Volumentherapie nicht indiziert. Kolloidale Lösungen Kolloidale Lösungen verbleiben überwiegend im Intravasalraum (vorausgesetzt, es liegt kein ausgeprägtes Kapillarlecksyndrom vor; . Abb. 6.2). Sie haben daher einen deutlich besseren Volumeneffekt als reine Vollelektrolytlösungen. Ist die Volumenwirkung sogar größer als die infundierte Menge – was bei hyperonkotischen Lösungen der Fall ist – so werden diese Lösungen auch als Plasmaexpander bezeichnet. > Indiziert sind kolloidale Lösungen in der Notfallmedizin vor allem bei größeren Blutverlusten (über 500–1000 ml). In der Regel werden sie mit Vollelektrolytlösungen kombiniert. Körpereigene und künstliche Kolloide Die wichtigsten körpereigenen kolloidalen Lösungen sind Humanalbuminlösungen. Allerdings haben sie in der Volumenersatztherapie keine wesentlichen Vorteile gegenüber den künstlichen kolloidalen Lösungen und sind aufgrund ihres hohen Preises in der präklinischen Volumentherapie daher nicht indiziert (. Tabelle 6.3). Stattdessen werden die folgenden künstlichen Kolloide eingesetzt: 4 Hydroxyaethylstärke: HAES-Lösungen werden auf der Basis von Stärke hergestellt. HAES-Präparate sind u. a. in verschiedenen Konzentrationen (3 %, 6 %, 10 %) und mit unterschiedlichem mittlerem Molekulargewicht (450 000, 200 000, 130 000, 70 000) erhältlich. 3 %ige Lösungen sind hypoonkotisch, 6 %ige etwa isoonkotisch und 10 %ige hyperonkotisch. Hochmolekulare Lösungen (450 000) werden kaum mehr verwendet. Am gängigsten für die präklinische Volumentherapie sind 6 % HAES 200 000 oder 130 000. 4 Gelatine-Lösungen: Sie werden auf Protein- bzw. Kollagenbasis unter Verwendung verschiedener Vernetzungsmittel hergestellt. 4 Dextrane-Lösungen: Sind auf Zuckerbasis synthetisiert, werden jedoch in Deutschland eher selten verwendet. 130 Kapitel 6 · Notfallmedikamente und Infusionslösungen . Tabelle 6.3. Eigenschaften der kolloidalen Volumenersatzmittel 6 Präparat initialer Volumeneffekt ( %) Dauer des Volumeneffektes (h) Blutgerinnungshemmende Wirkung Verbesserung der Fließeigenschaften des Blutes (haemorrheo-logische Effekte) Dextran 60 6 % +++ (150) +++ (8) +++ +++ HAES 450 6 % ++ (100) +++ (8) + + HAES 200 10 % +++ (130) ++ (5) + ++ HAES 130 6 % +++ (100) + (4) + ++ HAES 70 6 % ++ (100) + (4) + ++ Gelatine 3,5 %–5 % + (90) + (3) (+) + Humanalbumin 5 % ++ (100) +++ (8) (+) + Durch jede körpereigene oder künstliche kolloidale Lösung können anaphylaktische oder anaphylaktoide Reaktionen ausgelöst werden. Schwere Reaktionen sind sehr selten. Zwischen den verschiedenartigen kolloidalen Lösungen besteht keine Kreuzallergenität. Die anaphylaktischen Reaktionen auf Dextran waren besonders gefürchtet, konnten aber durch Einführung des Haptens »Promit« (Dextran 1) deutlich (etwa um den Faktor 10) reduziert werden. Dennoch wird Dextran aufgrund der Bedenken wegen der Auslösung lebensbedrohlicher anaphylaktischer Reaktionen hierzulande kaum mehr verwendet. > Wird Dextran infundiert, so gilt die Regel: Vor der ersten Dextraninfusion sind 20 ml (0,3 ml/kg) Promit zu verabreichen. Diese Regel gilt nur für Dextran, nicht für andere Kolloide! Vergleich der Volumenersatzlösungen Eine suffiziente präklinische Volumenersatztherapie kann sowohl mit kolloidalen Infusionslösungen als auch mit Vollelektrolytlösungen erfolgen. Es ist bislang unklar, ob die Verwendung einer bestimmten kolloidalen oder Vollelektrolytlösung klinische Vorteile bringt. Kolloidale Lösungen. Bei Verwendung aller kolloidaler Lösungen (insbesondere Dextrane- und hochmolekulare HAES-Präparate) ist mit einer Beeinträchtigung der Gerinnung zu rechnen. Das kann gerade bei traumatologischen Notfällen zu erhöhtem Blutverlust führen. Andererseits lässt sich mit Kolloiden eine blutungs- 131 6.3 · Infusionstherapie 6 bedingte Hypotension rascher beheben als mit Kristalloiden, und die Mikrozirkulation in den Geweben wird schneller wiederhergestellt. Kristalloide Lösungen. Diese diffundieren zwangsläufig überwiegend ins Inter- stitium und können daher ein interstitielles Ödem verstärken. Die klinische Bedeutung dieses Aspektes ist jedoch nach wie vor unklar. Die regionalen und nationalen Vorlieben sind sehr unterschiedlich. So sind z. B. zurzeit die am meisten verwendeten kolloidalen Volumenersatzlösungen in Deutschland HAES-Präparate und in England Gelatine-Präparate. In den USA werden oft auch bei großen Volumenverlusten ausschließlich Vollelektrolytlösungen verabreicht. > Die in Deutschland bei weitem am häufigsten verwendete Kolloide zur präklinischen Therapie ausgeprägter Volumenmangelzustände und des hämorrhagischen Schocks sind HAES-Präparate. Hypertone-hyperonkotische Lösungen (Small Volume Resuscitation) Eine stark hypertone Kochsalzlösung (NaCl 7,2–7,5 %ig) kombiniert mit einer hyperonkotischen kolloidalen Lösung (6 % Dextrane oder 10 % HAES) führt schon in sehr kleinen Mengen zu einer sehr schnellen, jedoch vorübergehenden Wiederherstellung der Zirkulation. Dies geschieht durch rasche Volumenmobilisation aus dem interstitiellen und intrazellulären Raum (Erythrozyten, Endothelzellen) in den Intravasalraum (. Abb. 6.2). Als Dosierung werden im hämorrhagischen Schock 4 ml/kg KG empfohlen. Beim Erwachsenen entspricht das einer Menge von nur etwa 250 ml. Eine wiederholte Gabe ist wegen der Möglichkeit schwerer Elektrolytimbalancen (Hypernatriämie) nicht indiziert, d. h. nach einer Small Volume Resuscitation muss die Volumenersatztherapie mit konventionellen kristalloiden oder kolloidalen Lösungen fortgesetzt werden. Sowohl Dextrane- als auch HAES-haltige hypertone-hyperonkotische Lösungen sind mittlerweile in 250-ml-Portionen kommerziell erhältlich (HyperHAES bzw. RescueFlow). Die Small Volume Resuscitation erscheint besonders zur Therapie ausgeprägter Volumenmangelzustände mit begleitendem schwerem Schädel-Hirn-Trauma geeignet. Insgesamt ist bislang jedoch nach wie vor unklar, ob sie im Vergleich mit einer konventionellen Volumenersatztherapie mit Kristalloiden und/oder Kolloiden einen entscheidenden klinischen Vorteil bringt. Dosierung der Infusionsmenge Volumenersatzlösungen werden vor allem nach ihrer hämodynamischen Wirkung dosiert. Das Ziel besteht meist ein einer Erhöhung des Blutdrucks und ein dem Rückgang der Herzfrequenz. 132 Kapitel 6 · Notfallmedikamente und Infusionslösungen Die erforderliche Menge hängt von der Größe des Volumenverlustes und dem verwendeten Präparat ab. Präklinisch können mehrere Liter kristalloider und/oder kolloidaler Infusionslösungen erforderlich sein. > Prinzipiell gilt für die zur Auffüllung des Gefäßsystems notwendige Infusionsmenge nach Blutverlust: Bei Infusion von 5 Vollelektrolytlösungen ist die benötigte Menge etwa 4-mal so groß wie der intravasale Volumenverlust 5 kolloidalen Lösungen ist die benötigte Menge etwa gleich groß 5 hyperton-hyperonkotischen Lösungen ist sie erheblich geringer (1/4–1/8 des Blutverlustes). 6 Obergrenzen. Ein prinzipielles oberes Limit ist grundsätzlich durch die zunehmen- de Blutverdünnung ohne gleichzeitige Gabe von Sauerstoffträgern (Blutkonserven, Erythrozytenkonzentraten) gegeben. Ansonsten gibt es keine Mengenbegrenzung für Vollelektrolyt- und Gelatinelösungen. Für HAES- und Dextrane-Lösungen wird hingegen eine Höchstdosis von (je nach Konzentration der Lösung) etwa 1500– 2500 ml/die angegeben. Gefahren der präklinischen Volumentherapie Grundsätzlich ist die Wiederauffüllung des zirkulatorischen Systems bei schweren Volumenmangezuständen gleich welcher Ursache ein wichtiges (oft das wichtigste) Ziel der Therapie. Bei bestimmten Verletzungen kann die rasche Beseitigung von Hypovolämie und Hypotension jedoch die Prognose des Patienten verschlechtern. Das trifft besonders auf unstillbare manifeste Blutungen zu, vor allem bei einem Thorax- und abdominellem Trauma bzw. einer Aortenruptur oder Ruptur einer anderen großen Arterie. In dieser Situation kann eine aggressive Volumentherapie – bevor die Blutung chirurgisch gestillt ist – das Ausbluten fördern. In solchen Situationen kann also präklinisch eine zurückhaltende Infusionstherapie unter bewusster Inkaufnahme eines niedrigen arteriellen Blutdrucks erforderlich sein. Die weitere Volumentherapie muss in der Klinik begleitend zu den chirurgischen Blutstillungsmaßnahmen erfolgen. Eine weitere prinzipielle Gefahr der präklinischen Volumentherapie besteht in der Überinfusion, die besonders bei vorbestehender Herzinsuffizienz zum Lungenödem führen kann. Durch besonnenes Vorgehen kann das jedoch vermieden und ggf. durch Diuretikagabe therapiert werden. 6 133 6.4 · Katecholamine und Sympathomimetika 6.4 Katecholamine und Sympathomimetika 6.4.1 Wirkungsweise und Indikationen Wirkung. Je nach verwendetem Präparat und gewählter Dosierung wirken die Katecholamine folgendermaßen (in Klammer die für die Wirkung vorwiegend verantwortlichen Rezeptoren; . Tabelle 6.4): 4 positiv inotrop (β1): Erhöhung der myokardialen Kontraktilität 4 positiv chronotrop (β1): Herzfrequenzsteigerung 4 vasokonstringierend (α): Anstieg des peripheren Widerstands 4 vasodilatierend (β2): Abfall des peripheren Widerstands 4 bronchodilatierend (β2): Senkung des Atemwegswiderstands 4 tokolytisch (β2): Wehenhemmung. Indikationen. Daraus ergeben sich folgende notfallmedizinischen Indikationen für den Einsatz von Katecholaminen (in Klammern die erwünschten Katecholaminwirkungen): 4 Reanimation (Vasokonstriktion, evtl. Inotropiesteigerung, evtl. Chronotropiesteigerung) 4 Schock jeglicher Genese (Inotropiesteigerung, Vasokonstriktion, evtl. Vasodilation) 4 schwere Bradykardie (Chronotropiesteigerung) 4 akute Herzinsuffizienz (Inotropiesteigerung, Vasodilation) 4 Status asthmaticus und akute dekompensierte COPD (Bronchodilation) 4 vorzeitige Wehen (Tokolyse). Je nach der gewünschten Wirkung und dem Indikationsbereich stehen eine Reihe von Katecholaminen mit unterschiedlicher Rezeptoraffinität zur Verfügung (. Tabelle 6.4 und 6.5). . Tabelle 6.4. Rezeptoraktivität der Katecholamine bzw. Sympathomimetika Katecholamin DA β1 β2 Alpha Dopamin +++ ++ + +++ Dobutamin 0 +++ ++ + Noradrenalin 0 +++ 0 +++ Adrenalin 0 +++ ++ +++ Fenoterol und Salbutamol 0 + +++ 0 Orciprenalinund Isoprenalin 0 +++ +++ 0 DA = Dopaminrezeptor 134 Kapitel 6 · Notfallmedikamente und Infusionslösungen . Tabelle 6.5. Dosierungen wichtiger Katecholamine und Sympathomimetika 6 Medikament Verabreichungsform Dosierung Adrenalin Bolusgabe kontinuierliche Gabe Reanimation: 1 mg i. v. sonst: 0,05–0,2 mg i. v. 0,1–1 μg/kg/min i. v. Akrinor Bolusgabe 0,5–2 ml i. v. Dobutamin kontinuierliche Gabe 2–10 μg/kg/min i. v. Dopamin kontinuierliche Gabe 2–30 μg/kg/min i. v. Noradrenalin Bolusgabe kontinuierliche Gabe 0,05–0,2 mg i. v. 0,05–1 μg/kg/min i. v. Orciprenalin Bolusgabe kontinuierliche Gabe 0,05–0,2 mg i. v. 0,05–1 μg/kg/min i. v. Fenoterol Spray kontinuierliche Gabe 2 Hübe à 0,1 mg PI 1–2(-5) mg/min i. v. Terbutalin Bolusgabe 0,25–0,5 mg SC Reproterol langsam i. v. 0,09 mg i. v. 6.4.2 Medikamente Adrenalin Adrenalin (internationale Bezeichnung: Epinephrin, der Handelsname: Suprarenin) ist das wichtigste Katecholamin in der Notfallmedizin. Es wirkt immer positiv inotrop und chronotrop. Die Wirkung auf das Gefäßsystem in der Peripherie ist jedoch dosisabhängig: 4 in niedriger Dosis (bis 5 μg/min) vasodilatierend 4 in höherer Dosis (über 5 μg/min) vasokonstringierend (vasopressorisch). Adrenalin ist das klassische Medikament zur medikamentösen Unterstützung der Zirkulation während der kardiopulmonalen Reanimation. Hier ist die vasokonstringierende Wirkung entscheidend. Es kann jedoch auch bei Bradykardie, Schock und schwerem Bronchospasmus intermittierend oder als kontinuierliche Infusion eingesetzt werden. Adrenalin liegt in 1-ml-Ampullen zu 1 mg/ml (1:1000) und 10-ml-Fertigspritzen zu 1mg/10ml (1:10 000) vor. Zur Bolusapplikation wird meist eine Lösung 1:10 000 verwendet. Die 1-ml-Ampullen müssen dazu auf 10 ml NaCl 0,9 % verdünnt werden; dann entsprechen (wie in den Fertigspritzen) 1 ml 0,1 mg bzw. 10 ml 1 mg. 135 6.4 · Katecholamine und Sympathomimetika 6 Dopamin Dopamin kann im Notarztdienst per infusionem zur Blutdruckstabilisierung nach Reanimation, im Schock und bei akuter Myokardinsuffizienz eingesetzt werden. Es wirkt dosisabhängig auf alle Katecholaminrezeptoren: 4 in niedriger Dosierung (bis 3 μg/kg/min) vorwiegend vasodilatierend im Nierenstromgebiet über eine Stimulation der Dopaminrezeptoren 4 in mittlerer Dosierung (3–10 μg/kg/min) vorwiegend postitiv inotrop über eine Stimulation der β-Rezeptoren 4 in hoher Dosierung (über 10 μg/kg/min) vorwiegend vasokonstringierend über eine Stimulation der Alpharezeptoren. Dobutamin Dobutamin wirkt vorwiegend positiv inotrop und ist vor allem bei Herzinsuffizienz ohne ausgeprägte Hypotension indiziert, um das Herzzeitvolumen zu steigern, ohne den peripheren Widerstand zu erhöhen. Es kann bei niedrigem Blutdruck im Verhältnis 1:1 oder 2:1 mit Dopamin kombiniert und gemischt (in einer Spritze aufgezogen) werden. Noradrenalin Noradrenalin (international: Norepinephrin, Handelsname: Arterenol) wirkt vasokonstringierend und positiv inotrop. Es kann alternativ zu Adrenalin oder Dopamin eingesetzt werden, wenn in erster Linie eine Vasokonstriktion erwünscht ist, also beim schweren anaphylaktischen, neurogenen oder septischen Schock. Es ist auch bei Reanimation effektiv, jedoch nicht Mittel der Wahl. Orciprenalin Orciprenalin (Handelsname: Alupent) wirkt β1- und β2-Rezeptor-stimulierend und somit positiv inotrop, broncho- und vasodilatierend. Aufgrund seiner β1-mimetischen Wirkung wurde es früher in Deutschland zur Reanimation eingesetzt. Es zeigte sich jedoch, dass Orciprenalin aufgrund seiner vasodilatierenden Wirkung für diese Indikation wesentlich schlechter als Adrenalin, ja sogar schlechter als Placebo geeignet ist (sog. »Alupent-Irrtum«). Orciprenalin kann aufgrund seiner β2-mimetischen Wirkung auch zur bronchodilatierenden Therapie verwendet werden, hat aber keine wesentlichen Vorteile gegenüber spezifischeren β2-Mimetika oder (in schweren Fällen) Adrenalin. Heute wird es (wenn überhaupt) nur noch zur Therapie atropinresistenter Bradykardien eingesetzt. Auch hier ist jedoch die vasodilatierende Wirkung problematisch. Nach den aktuellen ERC-Empfehlungen ist es bei dieser Indikation lediglich eine mögliche Alternative zu Adrenalin. Die American Heart Association urteilte bereits 1990 über das qualitativ ähnlich wirkende, in USA erhältliche Isoproterenol folgendermaßen: »Patienten, die krank genug sind, um Isoproterenol zu brauchen, sind wahrscheinlich zu krank, um es zu vertragen«. 136 Kapitel 6 · Notfallmedikamente und Infusionslösungen ! Orciprenalin und Isoproterenol sind kontraindiziert bei Reanimation, Schock und Hypotension! Auch bei atropinresistenter Bradykardie wird heute stattdessen eher Adrenalin empfohlen. Daher ist Orciprenalin in der Notfallmedizin heute verzichtbar. 6 Akrinor Akrinor ist ein Mischpräparat aus einem Adrenalin- und einem Theophyllinderivat (Theodrenalin und Cafedrin). Es wirkt tonuserhöhend auf die venösen Kapazitätsgefäße und positiv intotrop und wird bei Hypotension (z. B. begleitend zur Volumenersatztherapie) verwendet. Vorteilhaft ist bei Schwangeren die offenbar fehlende Beeinträchtigung der Uterusdurchblutung. Die Wirkdauer ist länger als die der anderen Katecholamine. Akrinor kann daher gut intermittierend verabreicht werden. Beta-2-Mimetika Fenoterol, Reproterol, Salbutamol und Terbutalin wirken im Wesentlichen auf β2-Rezeptoren stimulierend und werden zur Bronchodilatation (z. B. beim Asthmaanfall) oder Wehenhemmung verwendet. Als unerwünschte Wirkung tritt trotz der relativen β2-Selektivität oft eine Tachykardie auf. In seltenen Fällen wurde bei Schwangeren die Entwicklung eines akuten nichtkardiogenen Lungenödems beobachtet (Fenoterol-assoziiertes Lungenödem). Fenoterol kann per inhalationem und i. v. appliziert werden, Salbutamol nur p. i. und Terbutalin nur s. c. Reproterol ist zur Bolusapplikation i. v. beim schweren Asthmaanfall zugelassen. 6.5 Vasodilatoren und Sympatholytika 6.5.1 Wirkungsweise und Indikationen Wirkung. Im Notarztdienst werden vor allem eingesetzt: 4 4 4 4 4 stickstoffhaltige Vasodilatoren wie Nitroglycerin und Dihydralazin Kalziumantagonisten wie Verapamil und Nifedipin α1-Antagonisten wie Urapidil α2-Agonisten wie Clonidin β-Blocker wie Esmolol und Metoprolol. Andere Pharmakagruppen wie ACE-Hemmer oder Phosphodiesterase-III-Hemmer sind im Notarztdienst zurzeit unüblich. 137 6.5 · Vasodilatoren und Sympatholytika 6 . Tabelle 6.6. Dosierungen wichtiger Vasodilatoren und Sympatholytika Medikament Verabreichungsform Dosierung Clonidin 0,075–0,15 mg i. v. Dihydralazin 6,25–12,5 mg i. v. Esmolol 35 mg (0,5 mg/kg) über 1 min i. v.; dann evtl. 50–100 μg/kg/min kontinuierlich i. v. Metoprolol 2,5–5 mg i. v. Nifedipin 5–10 mg p. o. Nitroglycerin Spray Bolusinjektionen kontinuierliche Gabe 2–3 Hübe à 0,4 mg sublingual, eventuell repetitiv im Abstand von einigen Minuten 1 mg i. v., evtl. repetitiv 0,3–3 μg/kg/min i. v. Urapidil 25–50 mg i. v. Verapamil 5 mg i. v. Indikationen. Vasodilatoren und Sympatholytika sind bei folgenden Erkrankungen indiziert (. Tabelle 6.6): 4 hypertensive Krise: Nitroglycerin, Nifedipin, Urapidil, Clonidin, Verapamil, Dihydralazin 4 Linksherzinsuffizienz und Lungenödem: Nitroglycerin 4 Angina pectoris (reversible Myokardischämie): Nitroglycerin, Verapamil, β-Blocker 4 Myokardinfarkt: Nitroglycerin, β-Blocker 4 supraventrikuläre Tachykardien: Verapamil, β-Blocker 4 kolikartige Schmerzen: Nitroglycerin. 6.5.2 Präparate Nitrate Glyceroltrinitrat = Nitroglycerin oder Isosorbiddinitrat = ISDN wirken vasodilatierend, indem die Freisetzung des körpereigenen »Endothelium-derived relaxing Factor« (EDRF = Stickstoffmonoxid = NO) aus dem Gefäßendothel stimuliert wird. Nitrate haben folgende Wirkungen: 4 Sie wirken vorwiegend im venösen Schenkel und sind daher überwiegend Vorlastsenker. 4 In höheren Dosen werden auch die arteriellen Widerstandsgefäße dilatiert. 138 Kapitel 6 · Notfallmedikamente und Infusionslösungen 4 Nitrate bewirken einen Abfall des arteriellen und pulmonalarteriellen Blutdrucks sowie eine Verminderung des venösen Rückstroms und damit eine myokardiale Entlastung. 4 Nitrate wirken außerdem auf andere glatte Muskeln (Gallenblase, Darm, ableitende Harnwege, Uterus) dilatierend. 6 Das Nitroglycerin ist eines der am häufigsten verwendeten Notfallmedikamente und wird eingesetzt bei: 4 Angina pectoris 4 akutem Koronarsyndrom 4 Linksherzinsuffizienz 4 Lungenödem 4 hypertensiver Krise 4 Koliken. Vorsicht ist jedoch geboten, wenn eine Hypotension mit Blutdruckwerten unter 100 mmHg vorliegt. Unerwünschte Wirkungen sind Reflextachykardie sowie Kopfschmerzen und Hirndrucksteigerung durch Dilatation zerebraler Gefäße. Dihydralazin Dihydralazin wirkt vorwiegend im arteriellen Schenkel vasodilatierend und ist daher ein überwiegender Nachlastsenker. Die Wirkung tritt mit bis zu 20 min Verzögerung ein. Relativ oft kommt es zu unerwünschten Nebenwirkungen (ausgeprägte Reflextachykardie, Kopfschmerzen). Dihydralazin ist daher nur ein Reservetherapeutikum bei hypertensiver Krise, galt jedoch lange als Mittel der Wahl bei Schwangeren mit Präeklampsie, da die Uterusdurchblutung unter Dihydralazin nicht abnimmt. Mittlerweile werden jedoch auch hier eher Urapidil oder Nifedipin empfohlen. Bei Tachykardie ist eine Kombination mit Clonidin oder β-Blockern möglich; dabei müssen aber die sich potenzierenden Wirkungen auf den Blutdruck beachtet werden! Kardioselektive Kalziumkanal-Blocker Kardioselektive Kalziumkanal-Blocker wie Verapamil und Diltiazem wirken vasodilatierend, blutdrucksenkend, negativ inotrop und negativ dromotrop. Sie sind zudem sog. Klasse IV-Antiarrhythmika (. Tabelle 8.11). Die Hauptindikation im Notarztdienst ist die supraventrikuläre Tachykardie (außer bei Wolff-ParkinsonWhite-Syndrom, 7 Kap. 10.2). ! Bei Kombination von Verapamil mit β-Blockern kann es zu schweren Bradykardien und Blutdruckabfällen kommen! Bei ventrikulärer Tachykardie kann Verapamil deletäre Folgen haben. Daher im Zweifelsfall kein Einsatz bei Tachykardien mit breiten Kammerkomplexen! 139 6.5 · Vasodilatoren und Sympatholytika 6 Vasoselektive Kalziumkanal-Blocker vom Dihydropyridin-Typ Vasoselektive Kalziumkanal-Blocker vom Dihydropyridin-Typ, z. B. Nifedipin, Nitrendipin und Nimodipin wirken vorwiegend arteriolär vasodilatierend (Nachlastsenkung), nur gering negativ inotrop und kaum negativ dromotrop. Nifedipin ist vor allem bei hypertensiver Krise indiziert, auch im Rahmen einer Präeklampsie. Es wirkt nicht frequenzsenkend oder antiarrhythmisch, sondern erzeugt eher eine unerwünschte Reflextachykardie. Die negativ inotrope Wirkung ist schwach ausgeprägt. Es wird schnell zum großen Teil im Magen resorbiert und kann daher gut p. o. verabreicht werden. Man lässt die Kapsel zerbeißen und hinunterschlucken. Die i. v.-Gabe ist möglich, aber im Notarztdienst unüblich. Urapidil Urapidil bewirkt eine Blockade der α1-Rezeptoren und eine Stimulation bestimmter zentraler Serotonin-Rezeptoren (5-HT1A-Rezeptoren). Es wirkt zuverlässig blutdrucksenkend über eine Vasodilatation im arteriellen und venösen Strombett, ohne den Hirndruck wesentlich zu erhöhen und ohne eine nennenswerte Reflextachykardie auszulösen. > Zur Therapie der hypertensiven Krise ist Urapidil ein Antihypertensivum der ersten Wahl und wird besonders bei hypertensiven neurologischen Notfällen bevorzugt, sofern dabei eine Blutdrucksenkung notwendig ist. Clonidin Clonidin senkt vorwiegend über eine zentrale Stimulation der α2-Rezeptoren den Sympathotonus und wirkt dadurch ebenfalls ohne Auslösung einer Reflextachykardie antihypertensiv. Es ist für die Indikation »hypertensive Krise« ein Alternativpräparat zu Urapidil, wirkt jedoch weniger rasch und weniger zuverlässig. Clonidin muss langsam injiziert oder infundiert werden, da bei schneller Injektion der Blutdruck initial noch erhöht werden kann. Da es keine Tachykardie induziert, sondern im Gegenteil eher zu Bradykardie führt, ist es auch bei Patienten mit koronarer Herzerkrankung und Angina pectoris günstig. Darüber hinaus hat Clonidin sedierende und antidelirante Effekte und verstärkt die analgetische Wirkung von Opioiden. β-Blocker Sie wirken negativ inotrop, negativ chronotrop und negativ dromotrop. Der myokardiale Sauerstoffverbrauch wird vermindert. Eine vasodilatierende Komponente fehlt. In der Notfallmedizin werden fast ausschließlich β1-Antagonisten ohne intrinsische Wirkung verwendet, um einerseits die Gefahr der unerwünschten Bronchokonstriktion (β2-vermittelt) zu minimieren und andererseits keine eigene Erhöhung des myokardialen Sauerstoffverbrauchs zu bewirken. Hauptindikationen 140 Kapitel 6 · Notfallmedikamente und Infusionslösungen sind die supraventrikuläre Tachykardie und das akute Koronarsyndrom (Myokardinfarkt und instabile Angina pectoris). Beim Infarkt führen β-Blocker über eine Reduktion des myokardialen Sauerstoffverbrauchs zu einer günstigen Beeinflussung der Nekrosezone. Voraussetzung für die Anwendung ist, dass weder eine Hypotension noch eine ausgeprägte Bradykardie vorliegt. Esmolol hat eine sehr kurze Halbwertzeit (unter 10 min) und ist daher in der Anwendung besser steuerbar als Metoprolol, aber etwas komplizierter in der Anwendung. ! Eine Kombination von β-Blockern mit Verapamil ist kontraindiziert. Hingegen ist eine Kombination mit Kalziumantagonisten vom Dihydropyridin-Typ möglich. 6 6.6 Analgesie 6.6.1 Dosierung und Substanzgruppen Dosierung. Notfallpatienten reagieren sehr unterschiedlich auf Analgetika. Einerseits kann der Bedarf aufgrund starker Schmerzen sehr hoch sein, andererseits ist gerade im Schock, bei vermindertem Blutvolumen oder evtl. bestehender Alkoholisierung der Bedarf deutlich vermindert. Gelegentlich können schon durch geringe Dosen erhebliche respiratorische und kardiozirkulatorische Komplikationen ausgelöst werden. Daher sind die Patienten auch nach Gabe vermeintlich geringer Dosen dieser Pharmaka kontinuierlich zu überwachen (. Tabelle 6.7). Dies gilt auch für die Anwendung von Sedativa und Narkotika, und insbesondere für die kombinierte Gabe von Analgetika und Sedativa. > Die Dosierung von Analgetika, Sedativa und Narkotika muss stets vorsichtig erfolgen und nach Wirkung titriert werden. Substanzgruppen. Eine adäquate Analgesie ist bei allen Erkrankungen oder Verletzungen indiziert, die mit starken Schmerzen einhergehen. Wirkliche Kontraindikationen gibt es nicht. Grundsätzlich kommen für den präklinischen Einsatz folgende Substanzen infrage: 4 antipyretisch wirksame Analgetika 4 Opioide 4 Ketamin. 6.6.2 Fiebersenkende Analgetika Wirkungsweise. Die fiebersenkend wirkenden Analgetika entfalten ihre Wirkun- gen über eine periphere und/oder zentrale Hemmung der Zyklooxygenase (COX), 141 6.6 · Analgesie 6 . Tabelle 6.7. Dosierungen wichtiger Analgetika, Sedativa und Narkosemittel Medikament Dosierung Zyklooxygenaseinhibitoren 5 5 5 5 5 ASS Parecoxib Metamizol Paracetamol (bei Erwachsenen) Paracetamol (bei Kindern) 500–1000 mg i. v. 40 mg i. v. (zur postoperativen Schmerztherapie) 1–2,5 g langsam i. v. 1000 mg als Kurzinfusion 125–250–500 mg als Suppositorium (Anhalt: initial 30–40 mg/kg; Folgedosen 10–20 mg/kg) Opioide 5 5 5 5 Morphin Piritramid Tramadol Fentanyl (zur Narkose) 5–10 mg (0,1 mg/kg) 5–10 mg (0,1 mg/kg) 100–200 mg (3 mg/kg) 0,1–0,3 (-0,5) mg i. v. (1–4 μg/kg) Ketamin 5 analgetische Dosierung 5 narkotische Dosierung 20–40 mg (0,2–0,5 mg/kg) i. v. 100–200 mg (1–2 mg/kg) i. m. 50–200 mg (1–2 mg/kg) i. v. 300–1000 mg (5–12 mg/kg) i. m. (Beachte: bei Verwendung von S-Ketamin jeweils etwa die Hälfte) Benzodiazepine 5 Diazepam, Injektionslösung Rectiolen (beim Kind) Tabletten 5 Midazolam 5–10 mg (0,1 mg/kg) i. v. 5 mg (bis 15 kg) oder 10 mg (über 15 mg) rektal 5–10 mg p. o. 2–8 mg (0,05–0,1 mg/kg) i. v. Neuroleptika 5 Promethazin 5 Haloperidol 25–50 mg (0,5 mg/kg) i. v. 5–10 mg (0,1 mg/kg) i. v. Injektionshypnotika 5 Etomidate 5 Propofol 5 Thiopental 15–30 mg (0,2–0,4 mg/kg) i. v. 70–200 mg (1–2,5 mg/kg) i. v. 200–500 mg (2–5 mg/kg) i. v. Muskelrelaxanzien 5 5 5 5 Succinylcholin Vecuronium Rocuronium Atracurium 1–1,5 mg/kg i. v. 0,05–0,1 mg/kg i. v. 0,5–1 mg/kg i. v. 0,4–0,6 mg/kg i. v. 142 Kapitel 6 · Notfallmedikamente und Infusionslösungen die eine zentrale Rolle in der Prostaglandinsynthese spielt. Sie werden daher global auch Zyklooxygenaseinhibitoren (COX-Inhibitoren) genannt. Nach heutigem Kenntnisstand werden im Wesentlichen 3 Isoenzyme der COX unterschieden: 4 COX-1 ist ubiquitär vorhanden und immer exprimiert. Über COX-1 wird auch die thrombozytenaggregationshemmende Wirkung der COX-Inhibitoren vermittelt. 4 COX-2 wird vor allem im Rahmen von Entzündungsreaktionen exprimiert. 4 COX-3 wird im zentralen Nervensystem und Myokard nachgewiesen. Klassen. Je nach den bevorzugt gehemmten Isoenzymen werden mehrere Klassen 6 von COX-Inhibitoren unterschieden: 4 Unselektive COX-Inhibitoren wie Acetylsalicylsäure (ASS), Ibuprofen und Diclofenac wirken analgetisch, fiebersenkend, entzündungshemmend und thrombozytenaggregationshemmend. ASS führt zu einer irreversiblen, entsprechend dem Thrombozytenumsatz mehrere Tage anhaltenden Hemmung der Thrombozytenfunktion, und alle anderen zu einer reversiblen, nur einige Stunden anhaltenden Hemmung. 4 Selektive COX-2-Inhibitoren wie Rofecoxib und Parecoxib (die sog. »Coxibe«) wirken ebenfalls analgetisch, fiebersenkend und entzündungshemmend, haben jedoch keine thrombozytenaggregationshemmende Wirkung. Zurzeit kann nur Parecoxib i. v. verabreicht werden; es ist bislang nur zur postoperativen Schmerztherapie zugelassen. Rofecoxib ist 2004 weltweit vom Markt genommen worden, weil es offenbar die Wahrscheinlichkeit für ein ACS erhöht. Coxibe sind bei KHK kontraindiziert. Zur Zeit gibt es keine Indikation für eine präklinische Anwendung. 4 Zentrale COX-Inhibitoren wie Paracetamol (amerik.: Acetaminophen) und Metamizol (amerik.: Dipyrone) wirken über eine COX-3-Hemmung zentral analgetisch und fiebersenkend (aber nicht entzündungshemmend oder thrombozytenaggregationshemmend). Metamizol hat wahrscheinlich die stärkste analgetische Wirkung aller fiebersenkenden Analgetika, insbesondere bei abdominalen und kolikartigen Schmerzen. NSAID. Alle COX-Inhibitoren wirken fiebersenkend und sind daher auch Antipyretika. Nur Substanzen der ersten beiden Klassen hingegen (die unselektiven wie die COX-2-Inhibitoren) sind auch entzündungshemmend und bilden die Gruppe der nichtsteroidalen antiinflammatorischen Pharmaka (NSAID). Indikationen. Der große Vorteil aller COX-Inhibitoren gegenüber den Opioiden ist die fehlende Gefahr der Atemdepression. Die analgetische Potenz ist jedoch für die meisten notfallmedizinisch relevanten, schweren Schmerzzustände (bei alleiniger Gabe) zu gering. Bei unzureichender Wirkung kann die Analgesie aber durch zu- 143 6.6 · Analgesie 6 sätzliche Opioidgaben ergänzt werden. Metamizol hat zudem eine spasmolytische Wirkung und ist daher bei kolikartigen Schmerzen besonders effektiv. Die fiebersenkende Wirkung von Paracetamol wird notfallmedizinisch auch beim Fieberkrampf im Kindesalter ausgenutzt. Außerdem sind Antipyretika zur Therapie einer erhöhten Körpertemperatur nach Reanimation und Schlaganfall indiziert (allerdings ist dies eher eine Therapiemaßnahme in der Klinik). Eine notfallmedizinisch wichtige Spezialindikation ergibt sich aus der langanhaltenden thrombozytenaggregationshemmenden Wirkung der ASS: das akute Koronarsyndrom (Herzinfarkt, instabile Angina pectoris, 7 Kap. 11.1.2). Unerwünschte Wirkungen. Hierzu gehören: 4 Auslösung eines ACS insbesondere durch die Coxibe, aber möglicherweise auch durch andere NSAID (außer ASS) 4 Verlängerung der Blutungszeit bei den unselektiven COX-Inhibitoren 4 Hemmung des protektiven Effekts der Prostaglandine auf die Magenschleimhaut bei den unselektiven COX-Inhibitoren und in etwas geringerem Maße auch bei den COX-2-Inhibitoren 4 Verminderung der Nierendurchblutung besonders im Volumenmangelschock (bei allen NSAID) 4 Lebertoxizität bei Überdosierung von Paracetamol 4 anaphylaktoide Reaktion bei zu schneller Injektion von Metamizol. Daher sollte Metamizol sicherheitshalber nur als Kurzinfusion in z. B. 100 ml NaCl 0,9 % verabreicht werden 4 sehr selten: Agranulozytose bei Metamizol. Kontraindikationen. Für die einzelnen Gruppen der COX-Inhibitoren gelten auf- grund der unerwünschten Wirkungen folgende Kontraindikationen: 4 unselektive COX-Inhibitoren: manifeste Blutungen, floride Magen-DarmUlzera, Volumenmangel und präexistente Nierenfunktionsstörungen 4 selektive COX-2-Inhibitoren: koronare Herzerkrankung, floride MagenDarm-Ulzera, Volumenmangel und präexistente Nierenfunktionsstörungen 4 Paracetamol: schwerste Leberfunktionsstörungen. 6.6.3 Opioide Opioide sind die wichtigsten und wirksamsten Präparate zur präklinischen Analgesie. Dabei ist der Einsatz schwach wirksamer und stark wirksamer Opioide möglich. Alle Opioide entfalten ihre Wirkung über die Stimulation spezifischer Opiatrezeptoren, vor allem dem sog. μ-Rezeptor. Einige Opioide haben darüber hinaus auch nichtopiatrezeptorvermittelte analgetische Eigenschaften (wie vor 144 Kapitel 6 · Notfallmedikamente und Infusionslösungen allem Tramadol) oder auch nichtanalgetische Eigenschaften (wie eine spasmolytische Komponente bei Pethidin). Schwach wirksame Opioide. Sie sind präklinisch indiziert für die Therapie leichter bis mittlerer Schmerzen. Hierzu gehören z. B. Codein und Tilidin. Für den Rettungsdienst besonders bedeutsam und weit verbreitet ist Tramadol. Vorteilhaft ist, dass Tramadol nicht dem Betäubungsmittelgesetz (BTM) unterliegt und daher einfacher bevorratet und verwendet werden kann als starke Opioide. Außerdem fehlt weitgehend die bei anderen Opioiden ansonsten vorhandene atemdepressive Wirkung. 6 Stark wirksame Opioide. Hierzu gehören u. a. Morphin, Piritramid und Pethidin (Meperidin). Sie sind präklinisch indiziert für die Therapie mittlerer bis starker Schmerzen. Fentanyl ist ein sehr stark und kürzer wirkendes Analgetikum, das üblicherweise vor allem im Rahmen einer Narkose verwendet wird. Die noch kürzer wirkenden Opioide Sufentanil, Alfentanil und Remifentanil sind in der klinischen Anästhesie gängig, aber im Rettungsdienst unüblich. Alle stark wirksamen Opioide unterliegen dem Betäubungsmittelgesetz und müssen gesondert aufbewahrt werden (z. B. in einer abschließbaren BTM-Box oder beim Notarzt). Jedes Opioid kann mit einem fiebersenkenden Analgetikum kombiniert werden; dies steigert oft die Effektivität der analgetischen Therapie. Bei sehr starken Schmerzen kann auch die Kombination mit Ketamin sinnvoll sein (multimodale Analgesie). Opioidantagonisten. Sowohl bei versehentlicher therapeutischer Überdosierung als auch bei einer Opioidintoxikation infolge Drogenmissbrauchs kann die atemdepressive, aber auch die analgetische Wirkung am μ-Rezeptor durch den Opioidantagonisten Naloxon aufgehoben werden (7 Kap. 20.1.2 und . Tabelle 20.2). Partiell antagonistisch wirkende Opioide. Einige Opioide verfügen über nennenswerte partiell antagonistische Wirkungen am μ-Rerzeptor. Die Gefahr der Atemdepression soll etwas geringer sein als bei reinen Opioidagonisten. Allerdings ist für die notfallmedizinische Therapie insgesamt kein bedeutsamer Vorteil gegenüber den reinen Agonisten zu erkennen. Vertreter sind vor allem Buprenorphin und Nalbuphin. Letzteres war stellenweise sehr beliebt in der Rettungsmedizin, da es nicht dem BTM-Gesetz unterlag; es ist jedoch zur Zeit in Deutschland nicht erhältlich. Unerwünschte Wirkungen. Notfallmedizinisch relevante Nebenwirkungen sind Atemdepression, Blutdruckabfall, die Verstärkung einer Spastik der glatten Muskulatur sowie Übelkeit und Erbrechen. 145 6.6 · Analgesie 6 4 Die atemdepressive Wirkung soll bei verschiedenen Präparaten in äquianalgetischen Dosen in folgender Reihenfolge zunehmen: Tramadol < Piritramid < Morphin < Fentanyl. Allerdings ist die Gefahr einer relevanten Atemdepression bei vorsichtiger, titrierender Gabe des Opiods sehr gering. Bei eingetretener Atemdepression (z. B. durch versehentliche Überdosierung) kann diese durch den Opioid-Antagonisten Naloxon wieder aufgehoben werden (Antidote, 7 Kap. 20.1.2), allerdings können dann auch die Schmerzen wiederkehren. 4 Die blutdrucksenkende Eigenschaft der Opioid ist bei Volumenmangel besonders ausgeprägt. Sie ist bei Morphin und Pethidin stärker als bei Piritramid, Fentanyl oder Tramadol. 4 Die Tonuserhöhung an der glatten Muskulatur im Gallengangs- und ableitenden Harnwegssystem ist gerade bei Koliken in diesem Bereich unerwünscht. Opioide sollen deshalb bei einer Kolik (wenn überhaupt) nur in Kombination mit einem Spasmolytikum wie Butylscopolamin oder Nitroglycerin verwendet werden. Das in diesem Fall am besten geeignete Opioid ist das Pethidin, das die geringste spasmogene (oder sogar eine spasmolytische) Wirkung aufweisen soll. 4 Die emetische Wirkung kann bei allen Opioiden auftreten und durch langsame Injektion oder Verabreichung als Kurzinfusion oft vermieden oder vermindert werden. In schlimmen Fällen wird die zusätzliche Gabe eines potenten Antiemetikums wie Haloperidol (2,5 mg i. v.) empfohlen. > Opioide sind die wichtigsten Medikamente zur Analgesie des Notfallpatienten. Ein häufig verwendetes schwach wirksames Opioid ist Tramadol. Das Referenzpräparat für die Gruppe der stark wirksamen Opioide ist das Morphin. ! Bei Überdosierung von Opioiden drohen eine lebensgefährliche Atemdepressionen! Jeder Notfallpatient muss nach Opioidgabe kontinuierlich überwacht werden! 6.6.4 Ketamin Wirkungsweise. Ketamin wirkt in hohen Dosen narkotisch und in niedrigen Dosen analgetisch. Es erzeugt in narkotischen Dosen über seine NMDA-Rezeptorantagonistische Wirkung eine sog. dissoziative Anästhesie: Der Patient ist nicht bei Bewusstsein, kann jedoch die Augen geöffnet haben. Wirkungen von Ketamin auf verschiedene Bereiche Atmung. Ketamin erzeugt keine nennenswerte Atemdepression. Der Schluckreflex bleibt weitgehend erhalten. Seine ausgeprägte bronchodilatierende Wirkung lässt Ketamin als geeignetes Mittel zur Narkoseeinleitung und -aufrechterhaltung beim 146 Kapitel 6 · Notfallmedikamente und Infusionslösungen Asthmapatienten erscheinen und führt manchmal gar zur Durchbrechung eines ansonsten therapierefraktären Status athmaticus. Kreislauf. Ketamin wirkt eher blutdrucksteigernd. Dieser Effekt ist im Schock er- wünscht, bei Patienten mit koronarer Herzkrankheit (KHK) jedoch problematisch, da der myokardiale Sauerstoffverbrauch erhöht wird. Hypertonie sowie manifeste KHK und Myokardinfarkt gelten daher als Kontraindikationen für Ketamin (sofern kein Schock vorliegt). Allerdings lassen sich die stimulierenden Auswirkungen von Ketamin durch Kombination mit einem Benzodiazepin oder Opioid vermindern. 6 Psyche. Ketamin ist ein Halluzinogen. Die halluzinatorischen Effekte können sich bei alleiniger Gabe von Ketamin bis zum Horrortrip entwickeln. Die halluzinatorischen und kardiozirkulatorischen Nebenwirkungen des Ketamin können durch Kombination mit einem Benzodiazepin oder Propofol deutlich reduziert werden. Hirndruck. Die alleinige Gabe von Ketamin kann den Hirndruck steigern. Zu einem nennenswerten Anstieg kommt es bei Patienten mit Schädel-Hirn-Trauma allerdings nur, wenn der Patient nicht beatmet wird. Im Gegensatz zu früheren Empfehlungen ist Ketamin beim Schädel-Hirn-Trauma nach heutiger Ansicht daher nicht kontraindiziert, wenn gleichzeitig für eine adäquate Beatmung gesorgt wird. Im Gegenteil. > Ketamin gilt bei schweren Verletzungen mit begleitendem Schädel-Hirn-Trauma heute wegen seiner kardiozirkulatorisch stabilisierenden Wirkung und möglichen zerebroprotektiven Begleiteffekten als besonders geeignet. Notfallmedizinische Indikationen für Ketamin Ketamin wird aufgrund seines Wirkprofils besonders in unübersichtlichen Situationen (eingeklemmter Patient, mehrere Verletzte), beim polytraumatisierten Patienten (auch und gerade mit begleitendem Schädel-Hirn-Trauma), im Schock und zur Narkose beim schweren Asthmaanfall eingesetzt. Die Wirkung hält etwa eine Viertelstunde an. Zur Not kann Ketamin ausnahmsweise auch in etwa fünffach höherer Dosis intramuskulär gegeben werden. Ketamin und S-Ketamin. Bei Ketamin handelt es sich um ein Razemat, dessen R-(–)-Enantiomer nicht wesentlich zum erwünschten Wirkprofil beiträgt. Neuerdings ist neben dem razematischen Ketamin auch das Enantiomer S-(+)-Ketamin (als gewissermaßen »gereinigtes« Ketamin) verfügbar. Es wirkt etwa doppelt so stark und soll etwas weniger unangenehme Nebenwirkungen haben. Allerdings ist bislang unklar, ob die Verwendung des (teureren) S-Ketamin für den notfallmedizinischen Indikationsbereich gegenüber dem traditionellen (und preiswerteren) Ketamin nennenswerte Vorteile bringt. 147 6.7 · Sedierung 6 s Praktisches Vorgehen Analgesie des Notfallpatienten (Kontraindikationen und Gefahren siehe Text!): 5 leichtere Schmerzen: Paracetamol (i. v. oder bei Kindern rektal) oder Metamizol (als Kurzinfusion) oder ASS 5 mittelstarke Schmerzen: Tramadol oder niedrige Dosen Morphin bzw. Piritramid (Kombination mit Zyklooxygenasehemmstoffen möglich) 5 starke Schmerzen: Morphin oder Piritramid (Kombination mit Zyklooxygenasehemmstoffen möglich) 5 starke Schmerzen beim Patienten im Schock: Ketamin, evtl. kombiniert mit Opioiden 5 kolikartige Schmerzen: Metamizol*, evtl. kombiniert mit einem Opioid wie Pethidin (akutes Abdomen, 7 Kap. 12.2). * oder ein anderes fiebersenkendes Analgetikum, kombiniert mit einem Spasmolytikum wie Buscopan, und/oder Nitroglycerin-Spray 6.7 Sedierung Benzodiazepine. Sie wirken sedierend, anxiolytisch, antikonvulsiv und in hohen Dosen auch hypnotisch. Benzodiazepine sind indiziert bei aufgeregten, ängstlichen oder agitierten Patienten, gelegentlich auch bei Angehörigen oder Umstehenden. Weitere Indikationen sind Krampfanfälle und in höherer Dosierung die Aufrechterhaltung einer Narkose. Benzodiazepine vermindern zudem die unangenehmen halluzinatorischen Nebenwirkungen von Ketamin. Für die Notfallmedizin geeignet sind vor allem Diazepam und das kürzer wirkende Midazolam. Letzteres wird heute auch präklinisch zumeist bevorzugt. > Benzodiazepine sind die wichtigsten Substanzen zur präklinischen Sedierung und antikonvulsiven Therapie. ! Benzodiazepine können die Atemdepression der Opioide deutlich verstärken! Neuroleptika. Sie gehören zu den Sedativa im weiteren Sinn (Major Tranquillizers). 4 Promethazin ist ein Phenothiazin mit überwiegend sedativem und praktisch fehlendem neuroleptischen Charakter. Vorteilhaft ist die fehlende Atemdepression. 4 Haloperidol dagegen ist ein hochpotentes Neuroleptikum aus der Gruppe der Butyrophenone mit nur geringer sedierender Komponente und besonders beim agitierten, deliranten Patienten indiziert. Butyrophenone sind darüber hinaus außerordentlich stark wirksame Antiemetika. Haloperidol, Promethazin und auch Benzodiazepine können in schweren Fällen bei stark agitierten und deliranten Patienten kombiniert werden. 148 Kapitel 6 · Notfallmedikamente und Infusionslösungen ! Neuroleptika können besonders bei Hypovolämie zu Blutdruckabfall durch Vasodilation führen! 6.8 Präklinische Narkose Indikationen. Eine präklinische Narkose ist unter folgenden Umständen indiziert: 6 4 4 4 4 4 schwere, sonst nicht beherrschbare Schmerzzustände schwere Traumen und Polytraumen psychisch stark belastende Verletzungen (z. B. Amputationen, Zerquetschungen) chirurgische oder schmerzhafte Eingriffe am Unfallort instabile Patienten, die mit dem Hubschrauber transportiert werden müssen. Durchführung. Notfallpatienten sind nie sicher nüchtern. Somit besteht in Narkose immer die Gefahr der Aspiration. Daher soll die Narkose beim Notfallpatienten nur als Intubationsnarkose mit künstlicher Beatmung durchgeführt werden. Nur wenn eine Narkose unbedingt erforderlich, aber eine konventionelle endotracheale Intubation nicht möglich ist, kann auch eine Narkose unter Beatmung über eine Larynxmaske oder eine andere Tubusalternative erwogen werden. Eine weitere Ausnahme stellt die Ketaminnarkose unter schwierigen Bedingungen dar (eingeklemmter, unzugänglicher Patient). Auch hier sollte aber so bald wie möglich eine Intubation erfolgen (7 Aus der Notfallpraxis). ä Aus der Notfallpraxis Der Fahrer eines schweren Lastwagens fährt auf einen anderen Lastzug auf und wird im Führerhaus eingeklemmt. Er ist bei Eintreffen des Notarztes bewusstseinsklar, kreislaufstabil und hat sehr starke Schmerzen in beiden Beinen. Die Befreiung durch die Feuerwehr ist schwierig und dauert lange, da die beiden schweren Lastzüge ineinander verkeilt sind. Der Notarzt steigt durch die Frontscheibe zum Fahrer in die enge, zusammengedrückte Kabine, legt ihm eine Infusion an, infundiert insgesamt 1500 ml Ringer-Lösung und verabreicht 7,5 mg Piritramid. Die Schmerzen lassen nach. Nach ausgiebiger Aufdehnung der Fahrerseite mit hydraulischen Spreitzern und Herausschneiden großer Teile der Fahrertür wird klar, dass das rechte Bein des Fahrers unterhalb des Knies subtotal amputiert ist. Mit zunehmender Dekompression des Beins nimmt außerdem die Blutung zu. Es ist nicht sicher, ob das Bein in toto befreit werden kann, oder ob es bei der Befreiung zur vollständigen Abtrennung des Unterschenkels kommt. Eine Intubationsnarkose ist räumlich unmöglich. Der Notarzt verabreicht dem Fahrer unmittelbar vor der detailliert geplanten und mit dem Patienten besprochenen Befreiung 70 mg Ketamin i. v. In Narkose wird der gut spontan atmende Patient zügig mitsamt Unterschenkel durch das auf der Fahrerseite geschaffene Loch gezogen und auf die bereitgestellte 6 149 6.8 · Präklinische Narkose 6 Trage gelegt. Er wird dann in Ruhe mit 20 mg Etomidate intubiert, die Narkose wird mit 10 mg Midazolam supplementiert, die Blutungsquelle wird komprimiert und der Patient stabil in der Klinik eingeliefert. Dort wird der nur noch durch eine Hautbrücke mit dem Körper verbundene Unterschenkel replantiert. Komponenten der Narkose. Eine Narkose besteht grundsätzlich aus folgenden 4 Komponenten: 4 Hypnose (Tiefschlaf): Zur Hypnose werden präklinisch Benzodiazepine und Injektionsanästhetika verwendet (Barbiturate, Etomidate oder Propofol). 4 Analgesie: Zur Analgesie dienen Opioide und/oder Ketamin (wirken beide in hohen Dosen auch hypnotisch). 4 Muskelrelaxierung: Eine Muskelrelaxierung ist (insbesondere im Rettungsdienst) nicht obligat. Wenn notwendig werden depolarisierende (Succinylcholin) oder nichtdepolarisierende (z. B. Rocuronium) Muskelrelaxanzien verwendet. 4 Vegetative Dämpfung: Eine ausreichende vegetative Dämpfung soll vor allem hypertensive und tachykarde Kreislaufentgleisungen verhindern und wird meist durch eine adäquate Dosierung der Analgetika und Hypnotika, evtl. auch durch Zusatz von Neuroleptika oder Clonidin erreicht. Phasen der Narkose. Bei der Durchführung einer Narkose werden folgende drei Phasen unterschieden: 4 Narkoseeinleitung 4 Narkoseaufrechterhaltung 4 Narkoseausleitung. Einleitung der Narkose. Zur Narkoseeinleitung werden wie in der Klinik schnell und kurz wirksame Injektionshypnotika wie Thiopental, Etomidate, Propofol oder auch Ketamin verwendet. Dabei ist die kreislaufdepressive, hypotensive Wirkung der Pharmaka zu beachten. Sie nimmt in folgender Reihenfolge zu: Ketamin < Etomidate < Thiopental < Propofol. Ketamin führt oft eher zu einem Blutdruckanstieg und Etomidate beeinflusst den Blutdruck in der Regel auch im Schock und bei schlechter Myokardfunktion nur wenig; dafür bietet Propofol die besten Intubationsbedingungen ohne Verwendung eines Muskelrelaxans. Die Kombination Ketamin plus Poropofol in jeweils etwas reduzierter Dosis ist möglich und sinnvoll, ebenso wie die Kombination Etomidate plus Midazolam (evtl. plus Ketamin). Zur Erleichterung der Intubation kann die zusätzliche Verwendung eines schnell und kurz wirkenden Muskelrelaxans erwogen werden; allerdings ist die Indikation hierzu gerade im Rettungsdienst strittig (7 Kap. 4.2.3). Succinylcholin ist dabei nach wie vor das einzige Relaxans, das die Kriterien »schnelle Anschlagzeit« und »kurze Wirkdauer« in sich vereint. Wird zur weiteren Aufrechterhaltung der Narkose und Erleichterung der Beatmung eine weitere Muskelrelaxierung für notwendig er- 150 Kapitel 6 · Notfallmedikamente und Infusionslösungen achtet, so kann diese durch repetitive Gaben nichtdepolarisierender Relaxanzien wie z. B. Rocuronium erfolgen. 6 s Praktisches Vorgehen Narkoseeinleitung 5 Der Patient wird so weit als möglich über das Vorhaben aufgeklärt. 5 Er wird auf den Rücken gelagert; der Notarzt steht oder kniet hinter ihm. 5 Intubationszubehör (möglichst auch Absaugvorrichtung) muss bereit sein und ein sicherer venöser Zugang liegen. 5 Wenn immer möglich, wird dem Patienten Sauerstoff verabreicht (Präoxygenierung). 5 Das Injektionshypnotikum wird injiziert, z. B. Propofol 1–2,5 mg/kg i. v.; ggf. sofort darauf Injektion von Succinylcholin 1 mg/kg i. v. 5 Ein Helfer drückt den Schildknorpel gegen die Wirbelsäule (Sellick-Handgriff ), um eine Regurgitation des Mageninhalts zu verhindern. 5 Auf eine Maskenbeatmung wird möglichst verzichtet (sofern die psaO2 > 90 % bleibt). Der Patient wird nach etwa 40–60 s intubiert (weiteres Vorgehen 7 Intubation). Aufrechterhaltung der Narkose. Meist wird präklinisch eine Kombinationsnar- kose mit Opioiden und Benzodiazepinen oder mit Ketamin und Benzodiazepinen durch repetitive Injektionen der Einzelsubstanzen durchgeführt. Als Opioid kommt besonders das stark und relativ kurz wirksame Fentanyl infrage. Aber auch andere Opioide wie Morphin können verwendet werden. s Praktisches Vorgehen Narkoseaufrechterhaltung (Beispiele): 5 Morphin 0,1 mg/kg alle 10–30 min plus Diazepam 0,1 mg/kg alle 10–30 min i. v. oder 5 Fentanyl 1–4 μg/kg alle 10–30 min i. v. plus Midazolam 0,05–0,1 mg/kg alle 10–30 min i. v. oder 5 Ketamin 0,5–1 mg/kg alle 10–15 min plus Midazolam 0,05–0,1 mg/kg alle 10– 15 min i. v., 5 wenn notwendig, jeweils plus Rocuronium 0,1–0,2 mg/kg alle 30–60 min repetitiv i. v. Ausleitung der Narkose. Die Ausleitung einer präklinisch begonnenen Narkose bleibt grundsätzlich der Klinik vorbehalten. Nur in Ausnahmefällen wird der Patient präklinisch wieder extubiert. Der Tubus kann entfernt werden, wenn der Patient sicher kreislaufstabil, atemsuffizient und bei Bewusstsein ist sowie intakte Schluck- und Hustenreflexe vorhanden sind.