über das Thema Demenz finden Sie hier als Artikel zum
Werbung

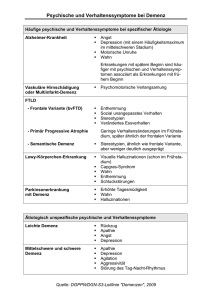
von Christian Luksch Demenz, aus dem lateinischen de (= weg) und mens (= Geist) heißt wörtlich übersetzt soviel wie „Der Geist (oder die geistigen Fähigkeiten) ist weg.“ In der Psychiatrie versteht man darunter eine organisch bedingte Beeinträchtigung der allgemeinen Hirnleistungsfähigkeiten, verbunden mit negativen Auswirkungen auf die sozialen Funktionen. Ursachen Demenz kann sowohl die Folge einmaliger schwerer Hirnerkrankungen (Trauma), wie auch die Folge chronisch toxischer Einwirkungen auf das Gehirn (Alkohol) oder fortschreitender Hirnabbauprozesse (M. Alzheimer) sein. Demenz ist charakterisiert durch den Verlust von Gedächtnis und intellektuellen Fähigkeiten, Orientierungsstörungen, Urteilsschwäche und Persönlichkeitsveränderungen. Zu den, nicht-altersbedingten dementiellen Abbauprozessen zählen neben eher seltenen Erkrankungen wie M. Creutzfeld-Jakob, M. Pick, BSE und die sogenannte AIDSDemenz, die im Rahmen eine HIV-Infektion in 60% aller Fälle von Aids-Erkrankung auftreten kann. Etwa 15% haben vaskuläre Ursachen (MID = Multiinfarkt-Demenz), 60 – 65% der Demenzen sind degenerativer Natur (M. Alzheimer, M. Pick). Oft wird zwischen senilen und präsenilen Demenzen unterschieden, wobei diese Differenzierung nicht ganz zulässig ist, da die sogenannten präsenilen Demenzen auch im Senium (über dem 65. Lj.) auftreten können und der Ausdruck „Senile Demenz“ impliziert, dass Demenz eine quasi natürliche Folge des Alterns sei. Dies ist aber nicht richtig. Tatsächlich beträgt die Rate der an SDAT erkrankten Menschen zwischen dem 65. und 85. Lj. 5-10%. Ab dem 85. Lj. kann diese Rate, abhängig vom sozialem Umfeld und persönlicher Lebensgeschichte auf bis zu 30% ansteigen. Das heißt aber, das 9590% aller Menschen zwischen 65 und 85, bzw. 80-70% aller Menschen über dem 85. Lj. keine Demenz haben. Alte Menschen somit obligatorisch eine mehr oder minder ausgeprägte Demenz zu unterstellen, ist daher unzulässig und unmoralisch. Zum Problem wird das Krankheitsbild einerseits durch die sogenannte Überalterung der Gesellschaft, die aber nicht so sehr auf das Mehrwerden der alten Menschen zurückzuführen ist, als auf das Wenigerwerden der Jüngeren, da die Durchschnittsfamilie der heutigen Zeit aus nur mehr einem Kind besteht, während noch unsere Eltern mindestens zwei Geschwister hatten. Ein weiteres Problem ergibt sich aus der Aufwendigkeit der Pflege der alten Menschen, die bislang in keiner Art und Weise den Anforderungen gerecht wird und geradezu dementielle Dekompensationen alter Menschen provoziert. Einsparungsmaßnahmen des Gesundheitswesens auf dem Rücken alter und dementer Menschen und deren Betreuer sind mit allen Mitteln vehement zurückzuweisen. Hier muss Pflege in einem umfassenden Sinn auch politisch werden. Multi-Infarkt-Demenz (MID) Die MID ist durch multiple, vaskulär bedingte Hirnläsionen gekennzeichnet, die bei ihrem Auftreten zu vorübergehenden oder auch bleibenden neurologischen Defiziten geführt haben und bei denen es in zeitlicher Übereinstimmung schrittweise zu entsprechenden kognitiven Einbußen kommt. Ursachen und Risikofaktoren sind Hypertonie, Hyperlipidämie, Diabetes, kardiovaskuläre Erkrankungen, Alter, genetische Veranlagung und Rauchen. Diese vaskulär bedingte Demenz ist vor allem durch die begleitende neurologische Symptomatik und die vaskulären Veränderungen gekennzeichnet. Im CCT und MRT lassen sich relativ früh Hinweise auf eine MID finden. Im Anfangsstadium stehen bei der MID Gedächtnisstörungen weniger häufig im Vordergrund als bei der SDAT. Wichtigstes Unterscheidungsmerkmal ist allerdings der plötzliche Beginn der Verwirrung, die meist nachts auftritt und oft von relativ kurzer Dauer ist. In der Anamnese finden sich häufig Arteriosklerose, Schlaganfälle und in vielen Fällen eine ausgeprägte Hypertonie. Von therapeutischer Seite her sind MID relativ gut zu behandeln, wenn die Therapie früh genug einsetzt. An erster Stelle steht dabei die Beseitigung der Risikofaktoren, also eine gute und stabile Einstellung der Hypertonie bzw. des Diabetes, eine Beseitigung der Hypercholesterinämie und die Nikotinabsenz. Ergänzt wird die Therapie durch eine Verbesserung der Hämodynamik durch eine Behandlung der Herzinsuffizienz bzw. der Herzrhythmusstörungen, eine allfällige Senkung des Hämatokrits und der Gabe von Acetylsalicylsäure in einer Dosierung von 100 – 300 mg/d (Kinderaspirin). Zur Behandlung von kognitiven Störungen sind wie bei den degenerativen Abbauprozessen Nootropika indiziert. Wichtig sind allerdings auch hier kognitive und mnestische Trainingsformen und ein vernünftig durchstrukturierter Tagesablauf. Demenz vom Alzheimer-Typ (SDAT, M. Alzheimer, Alzheimer Desease) Erstmals 1907 von Alois Alzheimer beschrieben, zeichnet sich diese, eigentlich präsenile Demenz durch massive Hirnatrophie, pathologische Fibrillenveränderung und sogenannte amyloide Plaques aus. Da sie sich in morphologischer und psychopathologischer Hinsicht nur wenig bis gar nicht von der senilen Demenz unterscheidet, werden sowohl M. Alzheimer, als auch die senile Demenz vom Alzheimer Typ als ein Krankheitsbild angesehen. Ehe ein M. Alzheimer diagnostiziert werden darf,müssen alle anderen hirnorganischen Erkrankungen ausgeschlossen werden, insbesondere vaskuläre, entzündliche und raumfordernde Krankheiten. Zwar können in CCT und MRT atrophische Prozesse nachgewiesen werden, allerdings sagen diese nichts über die kognitive Leistungsfähigkeit aus. Ein Morbus Alzheimer kann also nicht aufgrund einer Hirnatrophie diagnostiziert werden! Symptome In milden oder frühen Formen der Demenz besteht die Schwierigkeit im Aufrechterhalten der geistigen Leistungsfähigkeit. Oft stellen sich für den Betroffenen typische Charaktereigenschaften übertrieben dar. Aus dem Sparsamen wird dann der Geizige, aus dem gutmütigen der Willenlose. Aber auch eine generelle Verlangsamung, Antriebsminderung, erhöhte Reizbarkeit, gesteigerte emotionale Labilität affektive Einengung und depressive Verstimmung gehören zu den Frühsymptomen einer Demenz. Charakteristische Symptome der Demenz sind gekennzeichnet durch Störungen des Gedächtnisses der Orientierung der Wahrnehmung der intellektuellen Funktionen der Urteilsfähigkeit der Entscheidungsfähigkeit des seelischen Empfindens des sozialen Verhaltens der Impulskontrolle der Persönlichkeit Mögliche Störungen sind weiters: Aphasie, Agnosie, Apraxie, Alexie, Agraphie, und Akalkulie Um ihre kognitive Störungen nicht offensichtlich werden zu lassen, entwickeln die Patienten Vermeidungsstrategien, z.B. Witzchen machen, Phrasen dreschen, Ablenken des Fragenden auf andere Weisen. Wir sprechen in diesem Zusammenhang auch von einer Fassade des Patienten, ein äußeres Erscheinungsbild, daß mitunter sehr kunstvoll zurechtgemacht ist und nur sehr schwer, bei intensiverer Kommunikation mit dem Patienten offensichtlich wird. Das Bewusstsein der Patienten bleibt jedoch weitgehend ungestört. Bei Fortschreiten der Demenz werden Leistungseinbußen häufiger, sie verlegen sich auf alltägliche Aufgaben, so daß der Patient schließlich die notwendigen täglichen Verrichtungen nicht mehr alleine bewerkstelligen kann. In schweren Fällen der Demenz kann der Patient nur mehr sehr intensiv bzw. früh Gelerntes behalten, neue Informationen werden schnell vergessen. Schließlich vergessen die Patienten die Namen ihrer Angehörigen, ihren Beruf, sogar ihren Namen. Schwer demente Patienten können schließlich autistisch werden. Diagnose Die klinische Diagnose eines dementiellen Patienten beruht auf der Anamnese des Patienten und den Angaben aller verfügbaren Daten, insbesondere der Angehörigen. In der Regel kommt der Patient aber erst dann zum Arzt, bzw. in die Klinik, wenn die Defizite so offensichtlich sind, dass bereits ein schwerer Einschränkungsgrad der Erfüllung der ATLs vorliegt. Als Screening-Untersuchung hat sich die Mini-Mental-State-Untersuchung bewährt. Wenn ein Patient bei diesem Testverfahren weniger als 24, von 30 erreichbaren Punkten erreicht, so ist dies eine Bestätigung der klinischen Diagnose. Es gibt aber noch eine Menge anderer Untersuchungsmethoden, z.B. den ADL –Test oder den Benton Test. Wichtig ist der differentialdiagnostische Prozess: Demenz muss von anderen hirnorganischen Erkrankungen ohne nachweisbare Ursache unterschieden werden. Die erste wichtige Unterscheidung ist dabei zum Delir zu ziehen, welches sich von der Demenz unterscheidet durch: Plötzliches Auftreten von Bewusstseinstrübung mit relativ kurzer Dauer. Ein weiteres schwieriges Problem ist die Unterscheidung zwischen Depression und Demenz, vor allem deswegen, weil eine depressive Symptomatik häufig die Demenz begleitet bzw. eine mögliche Reaktion auf das Erkennen der Leistungseinbußen ist. Besonders schwierig wird die Differenzierung, wenn ein depressives Krankheitsbild die kognitiven Leistungen so beeinflusst, dass daraus das Bild einer Demenz entsteht. Wir sprechen dann auch von einer sogenannten Pseudodemenz. Teilweise kann hier nur durch den Verlauf oder durch das Ansprechen auf Antidepressiva eine Differenzierung erfolgen. Manchmal kann bei der Pseudodemenz auch ein konkreter Beginn der Symptome von den Angehörigen angegeben werden. Seitens der Pflegediagnostik muss unbedingt ebenfalls ein differential-diagnostischer Prozess vollzogen werden, der sich hier allerdings nicht auf die Differenzierung zu anderen Krankheitsbildern bezieht, sondern auf die Differenzierung der Einschränkungen im Bezug auf das soziale Umfeld, also zwischen dem des Krankenhauses und dem des primären Umfeldes. Erschwert wird diese Differential-Pflegediagnostik durch den Umstand, dass viele Patienten sich bereits in einem Rückorientierungsprozess befinden und sich an Erlebnisinhalte erinnern, die mit dem unmittelbaren vorigen Umfeld nichts mehr zu tun haben. Das Seniorenheim, aus dem sie kommen ist also nicht mehr das gewohnte soziale Umfeld, in dem eine Reaktivierung möglich ist, da es im Rahmen des Reuorientierungsprozesses nicht als „Zuhause“ erkannt wird. Therapie und Pflege Je früher ein dementieller Prozess beginnt, desto schneller schreitet er voran. Je früher er erkannt wird, desto wirksamer ist eine Therapie. Tatsächlich können aber lediglich 10% der erkannten dementiellen Prozesse auch geheilt werden. In der Regel ist eine ursächliche Therapie der degenerativen Demenz nicht möglich, weshalb sich eine symptomatische Therapie empfiehlt. Dies bedeutet in pharmakologischer Richtung vor allem den Einsatz von sogenannten Nootropika, sowie bei depressiver Symptomatik den Einsatz von Antidepressiva, wobei allerdings auf Antidepressiva mit anticholinergen Eigenschaften weitgehend verzichtet werden sollte, da diese ein pharmakogenes Delir provozieren können und den zugrundeliegenden pathologischen Prozess beschleunigen. Nootropika heilen die Demenz nicht, können den Krankheitsverlauf allerdings verlangsamen. Dieser Effekt tritt aber nur dann auf, wenn der pharmakologischen Therapie auch psychotherapeutische Maßnahmen beigestellt sind, etwa durch mnestisches und kognitives Training (Gedächtnistraining). Dieses ist wiederum nur dann wirksam, wenn es mit dem Patienten vertrauten „Markern“, also Erinnerungsinhalten, gestaltet wird, welche sich wiederum nach dem individuellen Krankheitsbild bzw. dem entsprechenden Patienten richtet und möglichst hochfrequent durchgeführt wird. Zweimal pro Woche eine halbe Stunde Gedächtnistraining oder einmal täglich Nootropil ist eindeutig zuwenig. Größte Vorsicht ist im Umgang mit Neuroleptika geboten, da speziell ältere Patienten eine weitaus höhere Responsialität haben. Zudem wirken sich Neuroleptika negativ auf die kognitiven Fähigkeiten älterer Patienten aus. Eine Dauermedikation von v.a. mittelund hochpotenten Neuroleptika, wie etwa Haloperidol ist abzulehnen. Tranquilizer, insbesondere Barbituriate sind ebenfalls strikt abzulehnen, da sie pharmakogene Delirien provozieren und durch die hohen Halbwertszeiten und den damit verbundenen Hang-over lebensgefährliche Stürze insbesondere Nachts und am Morgen zur Folge haben. Vor allen in den Anfangsstadien haben sich psycho- und sozialtherapeutische Maßnahmen, wie die o.a. kognitiven und mnestischen Trainingsmaßnahmen sowie in fortgeschrittenen Stadien Reorientierungsverfahren und Selbsterhaltungstrainings als sinnvoll erwiesen. Österreichischer State of the Art ist die Biographische Pflege nach Böhm, aber auch Valdation nach Feil in fortgeschrittenen Stadien haben ihren Sinn. Mittel der Wahl ist in so gut wie jeden Fall die möglichst rasche Rehabilitation in das gewohnte Umfeld, wobei die Bedenken von Ärzten und Pflegepersonal, insbesondere was hygienische Umstände betrifft, zweitrangig sind. Dem muss aber immer auch eine intensive Aufklärung der Angehörigen folgen, sowohl bezüglich der Krankheit, als auch der Betreuung des Patienten, insbesondere durch mobile und ambulante Professionisten. Dementielle Dekompensation Unter einer Dekompensation wird die plötzliche und akute Verschlechterung der Symptome der Demenz verstanden. Sie kann sowohl im Rahmen körperlicher Erkrankungen, etwa eines simplen grippalen Infektes entstehen, vor allem verbunden mit der durch Fieber verbunden Exsikkose entstehen, oder aber auch durch schwere Verlusterlebnisse, etwa den Tod des Partners oder der Wohnung. Eine häufige Ursache dementieller Dekompensation ist die Spitalseinweisung oder auch eine Transferierung. Hier reichen oft die noch vorhandenen Copings des Patienten nicht mehr aus, um die Vorgänge intellektuell nachzuvollziehen. Meist entwickelt sich bereits zu Beginn eine akute Orientierungsstörung bis zum einfachen Verwirrtheitszustand, also eine umfassende Desorientierung mit Verworrenheit im Denken und Handeln. Die Menschen erscheinen ratlos und erstaunt. In diesem Zustand besteht eine große Chance zur Rekompensation, vor allem durch möglichst rasches Zurückbringen in gewohnte Umstände (Wohnung, Bezugsperson, persönliche Orientierungsmarker). Wird hier nicht rekompensierend eingegriffen kommt es so gut wie immer zur Verschlechterung in Form deliranter Zustände. Das heißt, es kommt zusätzlich zu Halluzinationen und psychomotorischer Unruhe. Dies wird oft als Paranoid verkannt und mit Neuroleptika behandelt. Dadurch tritt eine Sedierung ein, die mehr oder weniger lange aufrecht erhalten wird. Nach dem Absetzen dieser Neuroleptika ist eine Rekompensation nicht mehr möglich. Grundsätzlich ist die Pflege dementer Menschen nach Gesichtspunkten des biopsychosozialen Paradigmas auszurichten, der Patient also als Produkt seiner körperlichen, kognitiven, affektiven, sozialen und vor allem biographischen Zusammenhänge zu sehen. Das bedingt höchste Rücksichtnahme auf die gewordene Persönlichkeit, die Beistellung einer direkten Bezugsperson für den Patienten während seines Krankenhausaufenthaltes, die Einbeziehung seines primären lokalen und sozialen Umfeldes und die möglichst rasche Rehabilitation in dieses.