Wann und wie?
Werbung

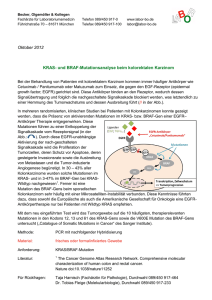
ZIELGERICHTETE MOLEKULARE DIAGNOSTIK Wann und wie? Es gibt prädiktive, prognostische und diagnostische Indikationen für molekularpathologische Tests, die für jede Tumorentität und deren histologische Subtypen in den Kontext der klinischen Daten gestellt werden müssen. m Zuge der individualisierten, zielgerichteten onkologischen Therapie hat die Molekularpathologie („companion diagnostics“) rasant an Bedeutung gewonnen (1–3). Hierbei werden therapeutisch beeinflussbare Zielstrukturen und/oder mögliche Resistenzfaktoren in Tumorzellen bestimmt. Die Voraussetzungen und Besonderheiten der Molekularpathologie sind: ● Indikationsstellung unter Berücksichtigung der histopathologischen Klassifikation, ● Auswahl des geeigneten Tumorareals, ● Auswahl des geeigneten Nachweisverfahrens, ● morphologisch-kontrollierte Präparation für die molekularpathologischen Tests und ● Befundung und Interpretation der molekularpathologischen Ergebnisse in Synopse mit klinisch-pathologischen Daten und Integration einer Therapieempfehlung. Prädiktive molekularpathologische Tests sind vor allem für epitheliale Neoplasien etabliert und nehmen im Zuge der individualisierten, zielgerichteten onkologischen Therapie einen immer größeren Stellenwert in der klinischen Pathologie ein. Prognostische molekularpathologische Tests sind ebenfalls vor allem für epitheliale Neoplasien bedeutsam. Einige Entitäten wie kolorektale Karzi- I TABELLE 1 Ausgewählte Methoden der Molekularpathologie 8 Veränderung Methoden Dauer Expression, Expressionsausfall, Überexpression Semi-quantitative Immunhistochemie (IHC) 1 Tag Translokation In-situ-Hybridisierung 2–4 ● Chromogene in-situ-Hybridisierung (CISH) Tage ● Fluoreszenz in-situ-Hybridisierung (FISH) nome oder jüngst Magenkarzinome werden aufgrund spezifischer Genveränderungen in sogenannte molekulare Subgruppen unterteilt (4), die prognostisch wichtig sind. Bei den kolorektalen Karzinomen ist zusätzlich zur morphologischen Graduierung bei bestimmten Konstellationen ein molekulares Grading über die molekularpathologische Untersuchung der Mikrosatelliten zur Abschätzung der Prognose nach der aktuellen S3-Leitlinie notwendig. Diagnostische molekularpathologische Tests, die spezifische molekulare Merkmale von Tumorentitäten messen, sind zur Klassifikation von mesenchymalen und hämatologischen Neoplasien inzwischen zentraler Bestandteil der pathologischen Diagnostik. Alle molekularpathologischen Tests sind am Formalin-fixierten, Paraffin-eingebetteten Gewebe (Standard Gewebe Prozessierung in der klinischen Pathologie) des Patienten möglich. Einschränkend kann durch die zunehmend minimalinvasiven Techniken allein die verfügbare Gewebemenge sein. Die Untersuchung zirkulierender Tumorzellen beziehungsweise zellfreier DNA im Rahmen einer „Flüssigbiopsie“ (liquid biopsy) kann dies gegebenenfalls zukünftig unterstützen. Eine zuverlässige Aussage ist hierbei aber nur in Zusammenschau mit morphologisch basierten molekularpathologischen Tests gesichert (5). Im Folgenden werden die prädiktiven molekularpathologischen Tests für ausgewählte Neoplasien besprochen: Lungenkarzinome Punktmutationen, Sequenzierung komplexe Mutationen, ● Sanger Sequenzierung einzelne Gene, ● targeted Next Generation Sequencing Gen Panels, große Gene (tNGS) ohne feste Hotspots 5–7 Tage einzelne Mutationen, Hotspots Polymerase Chain Reaction ● PCR ● digitale PCR 1 Tag Mikrosatelliteninstabilität Mikrosatelliten-(MSI-)Analyse 5–7 Tage In der IPASS-Studie wurde gezeigt, dass Adenokarzinome der Lunge mit aktivierenden Mutationen in EGFR (membranständige Rezeptorproteinkinase) ein deutlich besseres Ansprechen gegenüber einer Therapie mit spezifischen Tyrosinkinaseinhibitoren (zum Beispiel Gefitinib) zeigen als gegenüber der bis dato Standardchemotherapie. Seither wird die EGFR-Mutationsanalyse von allen primär Chemotherapie bedürftigen Patienten in der Biopsie diagnostizierten nicht-kleinzelligen Lungenkarzinomen beziehungsweise am Operationspräparat diagnostizierten nicht-kleinzelligen Lungenkarzinomen mit adenoider Differenzierungskomponente empfohlen (6–9). Perspektiven der Onkologie 1/2016 | Deutsches Ärzteblatt Zahlreiche zusätzliche potenzielle therapeutische Zielstrukturen sind mittlerweile beschrieben worden: Gentranslokationen in ALK, ROS1 und RET, die für ein gutes Ansprechen gegenüber einer Therapie mit einem ALK/MET/ROS1-Inhibitor (zum Beispiel Crizotinib) sprechen; aktivierende Mutationen in ERBB2 („HER2“), die in prä-/klinischen Studien prädiktiv für eine Therapie mit ERBB2-Inhibitoren sind; sowie Mutationen in GRAFIK Workflow pathologische Diagnostik bei Lungenkarzinomen BRAF, die laut Einzelfallberichten sensitivierend für ein Ansprechen auf BRAF-Inhibitoren (zum Beispiel Vemurafenib) sind (10). Für KRAS- und bestimmte EGFR-Mutationen (zum Beispiel T790M) ist ein schlechtes Ansprechen gegenüber EGFR-Inhibitoren beschrieben. Gerade die T790M-Mutation tritt häufig als sogenannte Resistenzmutation unter Therapie mit EGFR-Inhibitoren auf. Die molekularpathologische Untersuchung von aktuellem Tumorgewebe (zum Beispiel aus neu aufgetretenen Metastasen oder gegebenenfalls auch aus einer „liquid biopsy“) sollte daher im Vordergrund stehen. Die oben genannten Genveränderungen der einzelnen Zielstrukturen treten je nach histologischem Subtyp des Lungenkarzinoms in unterschiedlicher Häufigkeit auf (Tabelle 2). Auch gibt es Hinweise, dass die Expression von PDL1 (programmed cell death protein-1) auf den Tumorzellen mit einem über Immunzellen vermittelten Ansprechen auf PD-1 gerichtete Inhibitoren korreliert (11). Eines der neuesten therapierbaren Veränderungen in Lungenkarzinomen sind die MET-Exon14-Mutationen in Adenokarzinomen, die in einer aktuellen Studie sehr gut auf MET-Inhibitoren angesprochen haben (12). Adenokarzinome von Magen und gastroösophagealem Übergang Workflow der prädiktiven molekularpathologischen Tests am Beispiel des Lungenkarzinoms Aus Formalin-fixiertem, in Paraffin-eingebettetem (FFPE-)Gewebe werden Serienschnitte (Anzahl variiert nach Gewebemenge) für die molekularpathologischen Tests angefertigt. Die Analysen beinhalten die Histologie zur Sicherung der Diagnose (H&E-Färbung) inklusive des histologischen Subtyps (Immunhistochemie; IHC), ggf. der PDL1-Expression (IHC), die In-situ-Hybridisierungen (CISH/FISH) für die Analyse von Translokationen sowie die Sequenzierung mittels tNGS für die Analyse eines Gen Panels (modifiziert nach 1.) 10 Durch die europäische Arzneimittelbehörde (EMA) ist auf der Basis der TOGA-Studiendaten Trastuzumab für die Therapie des metastasierten Adenokarzinoms des Magens und des ösophagogastralen Übergangs zugelassen. Voraussetzung ist der Nachweis einer HER2-Überexpression mittels immunhistochemischer Färbungen beziehungsweise bei indifferentem Testergebnis der Nachweis einer HER2-Amplifikation über In-situHybridisierung (ISH) – entweder mittels Chromogen (CISH) oder mittels Fluoreszenz (FISH). Für die Beurteilung der immunhistochemischen Färbergebnisse von HER2 im Magen ist ein eigenes Scoring-System etabliert. Ein positives Testergebnis ist in etwa 20 Prozent der Magenkarzinome zu erwarten, wobei vor allem die besser differenzierten beziehungsweise die des intestinalen Subtyps (31,8 versus 6,1 Prozent beim diffusen Subtyp) positiv sind. Ein positives HER2-Testergebnis (entsprechend einem Score 3 nach Rüschoff et al.) oder der Nachweis einer HER2-Amplifikation ist prädiktiv für ein gutes Ansprechen auf Trastuzumab. Auch in Magenkarzinomen wurden mittlerweile zahlreiche Studien zu potenziellen weiteren neuen Zielstrukturen veröffentlicht. Einige Zielstrukturen wie zum Beispiel FGFR2 werden bereits in klinischen Studien untersucht. Die Voraussetzung für eine gegen FGFR2-gerichtete Therapie mit einem Tyrosinkinaseinhibitor ist der molekularpathologische Perspektiven der Onkologie 1/2016 | Deutsches Ärzteblatt TABELLE 2 Zielstrukturen prädiktiver molekularpathologischer Test-ausgewählter* Entitäten Entität Gen/Protein/ Veränderung(en) Test Medikament(e)/ Bemerkung Nicht-kleinzellige Lungenkarzinome (NSCLC) Adenokarzinom*** EGFR KRAS ALK ROS RET MET Punktmutationen und komplexe Mutationen Punktmutationen Translokation Translokation Translokation Amplifikation und Mutation FGFR1 ERBB2 Amplifikation Punktmutation BRAF Punktmutation EGFR KRAS ALK MET FGFR1 Punktmutationen und komplexe Mutationen Punktmutationen Translokation Amplifikation Amplifikation TKI (z. B. Erlotinib, Gefitinib, Afatinib) TKI (z. B. Erlotinib, Gefitinib, Afatinib) ALK/MET/ROS1 Inhibitor (z. B. Crizotinib) ALK/MET/ROS1 Inhibitor (z. B. Crizotinib) TKI (z. B. Nintedanib; Phase-III-Studien) Adenokarzinom des gastroösophagealen Übergangs/ Magens HER2 FGFR2 Überexpression oder Amplifikation Amplifikation MAK gegen HER2 (z. B. Trastuzumab) TKI (z. B. Dovitinib; Phase-II-Studie erfolgreich) Kolorektales Karzinom KRAS NRAS BRAF MMRProteine MSI PIK3CA Punktmutationen Punktmutationen Punktmutationen Expressionsausfall MAK gegen EGFR (z. B. Cetuximab, Panitumumab) MAK gegen EGFR (z. B. Cetuximab, Panitumumab) Prognostisch PD-1 Inhibitioren (z. B. Pembrolizumab); Molekulares Grading (siehe oben). ASS KIT PDGFRA Punktmutationen und komplexe Mutationen Punktmutationen TKI (z. B. Imatinib) TKI (z. B. Imatinib) HR Mib-1/Ki67 HER2 PIK3CA Expression Expression Überexpression oder Amplifikation Punktmutationen PTEN Expression CDK4 Genexpressionstests Amplifikation ***** Antihormonelle Therapie Prognostisch MAK gegen HER2 (z. B. Trastuzumab) PIK3CA Inhibitoren (z. B. GDC-0032, BYL719, GSK2636771) Expressionsverlust unterstützend für PIK3CA Inhibitoren bei Nachweis einer aktivierenden Mutation in PIK3CA CDK4/6 Inhibitoren (z. B. Palbociclib, Aabemaciclib) Unterstützend für Indikation zur Chemotherapie Plattenepithelkarzinom TKI**** (z. B. Erlotinib, Gefitinib, Afatinib) TKI (z. B. Erlotinib, Gefitinib, Afatinib) ALK/MET/ROS1 Inhibitor (z. B. Crizotinib) ALK/MET/ROS1 Inhibitor (z. B. Crizotinib) MET/RET Inhibitor (z .B. Cabozantinib) ALK/MET/ROS1 Inhibitor (z. B. Crizotinib) MET/RET Inhibitor (z. B. Crizotinib, Cabozantinib); klinische Studie erfolgreich) TKI (z. B. Nintedanib; Phase-III-Studien erfolgreich) ERBB2 Inhibitoren (z. B. Lapatinib; präklinische Studien erfolgreich) MAK gegen BRAF (z. B. Vemurafenib; in Einzelfallberichten erfolgreich) Gastrointestinale Tumoren Gastrointestinaler Stromatumor (GIST) Instabilität Punktmutationen Gynäkologische Tumoren Mammakarzinom High grade seröses Ovarialkarzinom TP53 BRCA1 BRCA2 Punktmutationen Punktmutationen und komplexe Mutationen Punktmutationen und komplexe Mutationen Diagnostisch und prognostisch PARP Inhibitoren (z. B. Olaparib) PARP Inhibitoren (z. B. Olaparib) Melanom Punktmutationen Punktmutationen Punktmutationen Punktmutationen Punktmutationen MAK gegen BRAF (z. B. Vemurafenib) MEK Inhibitoren (in präklinischen Studien) KIT Inhibitoren (z. B. Imatinib) Prognostisch Prognostisch BRAF NRAS KIT GNAS GNAQ Perspektiven der Onkologie 1/2016 | Deutsches Ärzteblatt 11 Nachweis einer FGFR2-Amplifikation im Tumorgewebe, die in etwa acht Prozent der Magenkarzinome zu erwarten ist. Kolorektale Karzinome Seit der PRIME- und FIRE3-Studie ist laut S3-Leitlinie bei metastasierten kolorektalen Karzinomen der Nachweis eines Wildtyps in „Pan-RAS“ – aktuell definiert als KRAS Exons 2, 3, 4 und NRAS Exons 2, 3, 4 – Voraussetzung für eine Therapie mit EGFR-gerichteten Antikörpern (zum Beispiel Cetuximab, Panitumumab). Der Nachweis einer Mikrosatellitenstabilität ist ein positiver Prädiktor für das Ansprechen gegenüber einer Monotherapie mit 5-Fluoruracil (5-FU), nicht jedoch für Kombinationstherapien. Zudem scheint eine Mikrosatelliteninstabilität auch mit einem Ansprechen auf die gegen PD-1 gerichtete Therapie mit dem Immuncheckpoint-Inhibitor Pembrolizumab verbunden zu sein (14). Bereits 2012 zeigten Liao X und Kollegen, dass der Nachweis einer PIK3CA-Mutation prädiktiv für die adjuvante Therapie mit Acetylsalicylsäure ist (13). bei EGFR („Hotspot“ Exons 18–21) – über die gesamte Nukleinsäurensequenz, so dass insgesamt 51 Exone sequenziert werden müssen. Dies kann nur durch die Technik der massiven Parallelsequenzierung (Next Generation Sequencing) effizient gewährleistet werden. Fazit ● Es gibt prädiktive, prognostische und diagnos- ● Mammakarzinome Nach der aktuellen S3-Leitlinie sollen bereits an der Stanzbiopsie die Hormonrezeptoren und der HER2-Status bestimmt werden. Die Proteinexpression von Östrogen- und Progesteronrezeptoren wird mittels semi-quantitativer Immunhistochemie bestimmt und ist prädiktiv für eine antihormonelle Therapie. Die Bestimmung von HER2 mittels immunhistochemischer Färbungen ist die Voraussetzung für die Gabe gegen HER2 gerichtete Antikörper (zum Beispiel Trastuzumab). Bei indifferentem Testergebnis (entsprechend einem Score 2) wird zur weiteren Absicherung eine zusätzliche In-situHybridisierung durchgeführt. Das Scoring für HER2 ist in Mammakarzinomen dabei unterschiedlich zu oben genannten Untersuchungen beim Magenkarzinom. In zahlreichen klinischen Studien werden weitere zielgerichtete Therapien evaluiert. Hierbei scheinen gegen PIK3CA gerichtete Antikörper vielversprechend zu sein und können bei Aktivierung des PIK3CA-AKT-mTorSignalwegs im Rahmen individueller Heilversuche beantragt werden. Eine Aktivierung des PIK3CAAKT-mTor-Signalwegs liegt bei spezifischer PIK3CA-Mutation – idealerweise in Kombination mit einem Expressionsverlust von PTEN – vor (15). ● ● ● tische Indikationen für molekularpathologische Tests, die für jede Tumorentität beziehungsweise deren histologischen Subtypen spezifisch für den individuellen Patienten in Kontext der klinischpathologischen Daten gestellt werden müssen. Klar ist, dass die zielgerichtete molekulare Diagnostik in der klinischen Pathologie damit einen entscheidenden Beitrag zur Krankenversorgung des individuellen Patienten leistet. Aufgabe der Pathologie in der interdisziplinären onkologischen Krankenversorgung ist es, die je nach Tumorentität relevanten Zielstrukturen (Tabelle 2) mit den geeigneten, qualitätsgesicherten Methoden (Tabelle 1) zu untersuchen, die Ergebnisse unter Berücksichtigung der aktuellen Literatur und Studiendaten in einem strukturierten Befundbericht kritisch in Zusammenschau mit klinisch-pathologischen Daten zu kommunizieren und im Falle eines prädiktiven Tests eine Therapieempfehlung abzuleiten. Eine Herausforderung dabei ist die sich rasant entwickelnde Publikations- und Studienlandschaft, aus der die klinisch relevante und umsetzbare Datenlage bestimmt werden muss. Die enge Kooperation und der stete interdisziplinäre Austausch zwischen Pathologen und Klinikern fördert dabei die zielführende, individualisierte, medizinisch notwendige und kosteneffiziente prädiktive Pathologie und onkologische Behandlung. Ferner können als Schnittstelle zwischen Forschung, klinischen Studien und klinischer Anwendung molekulare Tumorboards unterstützen, indem sie die diversen wissenschaftlichen Erkenntnisse kritisch und patientenbezogen bewerten und daraus eine Empfehlung zu individuellen Heilversuchen oder Studienteilnahmen erarbei▄ ten. DOI: 10.3238/PersOnko/2016.02.12.02 Dr. med. Lisa Lutz Dr. rer. nat. Britta Weddeling Prof. Dr. med. Silke Lassmann Prof. Dr. med. Martin Werner Institut für Klinische Pathologie Universitätsklinikum Freiburg Ovarialkarzinome Poly-ADP-Ribose-Polymerase-(PARP-)Inhibitoren sind seit 2015 als Monotherapie bei Platin-sensitiven Rezidiven eines high grade serösen Ovarialkarzinoms bei Nachweis einer pathogenen BRCA1oder BRCA2-Mutation zugelassen. Die Mutationen in BRCA1 und BRCA2 verteilen sich – anders als 12 Interessenkonflikt: Die Autorin Lutz hat keine Interessenkonflikte. @ Literatur im Internet: www.aerzteblatt.de/lit0616 Perspektiven der Onkologie 1/2016 | Deutsches Ärzteblatt ZIELGERICHTETE MOLEKULARE DIAGNOSTIK Wann und wie? Es gibt prädiktive, prognostische und diagnostische Indikationen für molekularpathologische Tests, die für jede Tumorentität und deren histologische Subtypen in den Kontext der klinischen Daten gestellt werden müssen. LITERATUR 1. Lassmann S, et al.: Predictive Pathology on routine diagnostics of solid tumors. Histol Histopathol 2012; 3: 289–96. 2. Masters GA, et al.: Clinical cancer advances 2015: Annual report on progress against cancer from the American Society of Clinical Oncology. 3. Gagan J, et al.: Next-generation sequencing to guide cancer therapy. Genome Med 2015; 7: 80. 4. Cristescu R, et al.: Molecular analysis of gastric cancer identifies subtypes associated with distinct clinical outcomes. Nat Med 2015; 21: 449–56. 5. Dahl E, Lassmann S, et al.: Chancen und Risiken der blutbasierten molekularpathologischen Analytik zirkulierender Tumorzellen (CTC) und zellfreier DNA (cfDNA) in der personalisierten Krebstherapie. Der Pathologe 2015, 1: 92–7. 6. Leighl NB, et al.: Molecular testing for selection of patients with lung cancer for epidermal growth factor receptor and anaplastic lymphoma kinase tyrosine kinase inhibitors: American Society of Clinical Oncology endorsement of the College of American Pathologists/International Association for the study of lung cancer/ association for molecular pathology guideline. J Clin Oncol 2014; 32: 3673–9. 7. Rekhtman N, et al.: Molecular testing for selection of patients with lung cancer for epidermal growth factor receptor and anaplastic lymphoma kinase tyrosine kinase inhibitors: american society of clinical oncology endorsement of the college of american pathologists/international association for the study of lung cancer/association for molecular pathology guideline. J Oncol Pract 2015; 11: 135–6. 8. Lindeman NI, et al.: Molecular testing guideline for selection of lung cancer patients for EGFR and ALK tyrosine kinase inhibitors: guideline from the College of American Pathologists, International Association for the Study of Lung Cancer, and Association for Molecular Pathology. J Mol Diagn 2013; 15: 415–53. 9. Wiliam D. Travis, et al.: WHO Classification of Tumours of the th Lung, Pleura, Thymus and Heart (4 edition). IARC: Lyon 2015. 10. Hyman DM, et al.: Vemurafenib in Multiple Nonmelanoma Cancers with BRAF V600 Mutations. N Engl J Med 2015; 373: 726–36. 11. Topalian SL, et al.: Safety, activity, and immune correlates of anti-PD-1 antibody in cancer. N Engl J Med 2012; 366: 2443–54. 12. Paik PK, et al.. Response to MET Inhibitors in Patients with Stage IV Lung Adenocarcinomas Harboring MET Mutations Causing Exon 14 Skipping. Cancer Discov 2015; 5: 842–9. 13. Liao X, et al.: Aspirin use, tumor PIK3CA mutation, and colorectal-cancer survival. N Engl J Med 2012; 367: 1596–606. 14. Le DT, et al.: PD-1 Blockade in Tumors with Mismatch-Repair Deficiency. N Engl J Med 2015; 372: 2509–20. 15. Fadoukhair Z, et al.. Evaluation of targeted therapies in advanced breast cancer: the need for large-scale molecular screening and transformative clinical trial designs. Oncogene advance online publication 29 June 2015. 5 Perspektiven der Onkologie 1/2016 | Deutsches Ärzteblatt