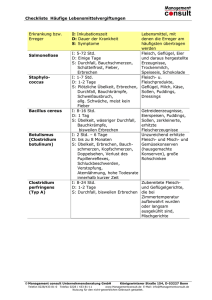
Erbrechen und Übelkeit - schlehen
Werbung

Adam Wille, Schlehen-Apotheke Leipzig – 01.12.2011 Erbrechen und Übelkeit Was rein geht, geht auch wieder heraus… Erbrechen und Übelkeit Abbildung aus dem Tacuinum Sanitatis, 14. Jahrhundert Übelkeit und Erbrechen • Übelkeit: – Gefühl des Erbrechens OHNE ERBRECHEN selbst! (“flaues Gefühl im Magen”) • Erbrechen: – schwallartige Entleerung von Magen und/oder Speiseröhre entgegen der “natürlichen Richtung” • wo liegt das Problem? − Flüssigkeits- und Elektrolytverlust (“Cola&Salz”) Übelkeit und Erbrechen Übelkeit und Erbrechen • Steuerung durch Brechzentrum im Hirn • vielerlei Auslöser für Brechreflex – physikalisch: Hirndruckanstieg – chemisch: Substanzen im Blut – Reizung von Rachen- und Magenschleimhaut – Reizung von Geruchs- und Geschmacksorgan – Reizung des Gleichgewichtsorgans – optische und akustische Reize Übelkeit und Erbrechen Estler: Pharmakologie und Toxikologie: Lehrbuch für Mediziner, Veterinärmediziner, Pharmazeuten und Naturwissenschaftler. 1995, S. 404 Übelkeit und Erbrechen • am Brechreflex beteiligte körpereigene Überträgerstoffe (Transmitter/Hormone) Substanz P Serotonin Histamin Brechreflex Endorphine Acetylcholin GABA Dopamin Übelkeit und Erbrechen • wichtigste klinische Formen – postoperative Übelkeit & Erbrechen (PONV) – chemotherapie-induziertes Erbrechen – Erbrechen bei Infektionen des Verdauungstraktes – opioid-induziertes Erbrechen – Vergiftungen (Alkohol!) – Schwangerschaftserbrechen – stenotisches Erbrechen (Speiseröhre, Magen, Darm) – Migräne Übelkeit und Erbrechen • stenosierte Speiseröhre I http://www.endoskopiebilder.de Übelkeit und Erbrechen • Speiseröhre I nach Bougierung http://www.endoskopiebilder.de Übelkeit und Erbrechen • stenosierte Speiseröhre II nach Verätzung http://www.endoskopiebilder.de Übelkeit und Erbrechen • Speiseröhre II 1 Woche nach Verätzung http://www.endoskopiebilder.de Übelkeit und Erbrechen • “Erbrechen als Therapie”? – Intoxikationen • Verminderung der sonst aufgenommenen Giftmenge • nicht bei: – Säuren & Laugen – schäumenden Substanzen – bewusstlosen Patienten – Bulimia nervosa • “Therapie”? − Abwehr von Erregern (Bsp. Norovirus) Übelkeit und Erbrechen • PONV: – engl. “post-operative nausea and vomiting” – durchnittliches Vorkommen: ~ 30% – diverse Risikofaktoren • lassen sich vor OP beurteilen – entsprechender Umgang mit Anästhesie, je nachdem wie hoch PONV-Risiko liegt Übelkeit und Erbrechen • PONV: – Risikofaktoren seitens Patient: • weibliche Patienten: 3fach höheres Risiko • Nichtraucher: 2fach höheres Risiko • Schon mal PONV in der Vergangenheit erlebt? • junge, sonst eher gesunde Patienten Übelkeit und Erbrechen • PONV: – Risikofaktoren seitens Operation/Anästhesie: • Allgemeinanästhesie: 5fach höheres Risiko • Verwendung von inhalativen Anästhetika/Lachgas • intraoperative und/oder postoperative Verwendung von Opioiden zur Schmerzstillung • Länge der Operationsdauer Übelkeit und Erbrechen • PONV: – nach Möglichkeit daher: • Regionalanästhesie statt Allgemeinanästhesie • keine Verwendung von inhalativen Anästhetika, dafür total intravenöse Anästhesie (TIVA, → Kombination aus Schlafmittel + Schmerzmittel) • sparsamer Gebrauch von Opioiden post-OP • und: Prophylaxe mit antiemetisch wirksamen Substanzen! Übelkeit und Erbrechen Medikamentöse Therapie von Übelkeit und Erbrechen Übelkeit und Erbrechen • Antiemetika: – freiverkäufliche Antiemetika: • Dimenhydrinat (Vomex A®, Reisetabletten®) – Blockierung von Histamin im Brechzentrum – milde Wirkung gegen Übelkeit & Erbrechen – Einsatz vor allem bei Reiseübelkeit durch Gleichgewichtsschwankungen – Nebenwirkungen: Mundtrockenheit, verstopfte Nase, Muskelschwäche, Benommenheit, Schwindel, erschwertes Wasserlassen Übelkeit und Erbrechen • Antiemetika: – freiverkäufliche Antiemetika: • Dimenhydrinat (Vomex A®, Reisetabletten®) – gerade für Kinder bewährter Wirkstoff, bis in’s Säuglingsalter ab 6kg erprobt – auch in Zäpfchen (Anwendung?) – für (Klein-)Kinder geschickte Aufmachung in Form von Kaugummis (sonst oft erschwertes Einnahmeproblem) Übelkeit und Erbrechen • Antiemetika: – freiverkäufliche Antiemetika: • Vitamin B6 – Einsatz nur bei Schwangerschaftserbrechen (Hyperemesis gravidarum) – therapeutischer Effekt und Stellenwert fraglich – eher Versuch als echte Therapieoption Übelkeit und Erbrechen • Antiemetika: – alle weiteren (bekannten) Arzneimittel gegen Übelkeit ab hier verschreibungspflichtig, unterliegen der Verordnung durch einen Arzt! – außer: • pflanzlichen Arzneimitteln (Ingwer) • homöopathischen Arzneimitteln (Cocculus) • Nichtarzneimitteln • … Übelkeit und Erbrechen • Antiemetika: – NICHT freiverkäufliches Antiemetikum bei Reisekrankheit: • Wirkstoff Scopolamin (Scopoderm TTS®) – Pflaster mit antiemetischer Wirkung – wird in Ohrnähe geklebt – teils sehr ausgeprägte Nebenwirkungen Übelkeit und Erbrechen • Prokinetika: – Metoclopramid (“MCP”, Paspertin®) • Blockierung von Dopamin im Brechzentrum • Prokinetikum: beschleunigt Magenentleerung in natürliche Richtung • Dosierung von Tropfen kann von Anbieter zu Anbieter unterschiedlich sein, bspw.: – Paspertin: – MCP Ratiopharm: jeweils 30 Tropfen jeweils 45 Tropfen jeweils genutztes Präparat im Klinikum beachten Vermeiden von pauschalen Denkweisen und Aussagen wie “ MCP immer 30 Tropfen” Übelkeit und Erbrechen • Prokinetika: – Metoclopramid (“MCP”, Paspertin®) • Einnahme bis zu 30min vor Mahlzeit! (warum?) • wichtigste Nebenwirkung: Verstärkung von Parkinson-Symptomen keine Gabe bei bekannten Parkinson-Patienten! hier besser: – Domperidon (Motilium®) • Wirkweise identisch mit MCP, aber schwächer wirksam • keine ZNS-Nebenwirkungen (Parkinsonoid, Müdigkeit) Übelkeit und Erbrechen • Prokinetika: – Metoclopramid (“MCP”, Paspertin®) – Dyskinesien bei MCP sicher Raritäten, aber möglich! (v.a. im Langzeit-Gebrauch >3 Monate) – im Akutfall Akineton® (Biperiden) als Gegenmittel Übelkeit und Erbrechen • Prokinetika: – Erythromycin • eigentlich Antibiotikum, dort jedoch Verwendung im höheren Dosisbereich • neben antibiotischer Wirkung wird auch Magenentleerung gefördert • Einsatz vor allem bei Diabetes-bedingter Magenlähmung (diabetische Gastroparese) und im intensivmedizinischen Bereich • Einsatz eher auf therapieresistente Entleerungsstörungen (kein MCP-Ansprechen) beschränkt, oftmals jedoch in letzter Instanz wirksam! Übelkeit und Erbrechen • Antiemetika: – Neuroleptika (“Nervendämpfer”) • ganze Wirkstoffklasse vergleichbar wirksam, kein bestimmter Wirkstoff hervorzuheben • Blockierung von Dopamin im Brechzentrum • sonst hauptsächlich in der psychiatrischen Therapie beheimatet • Antiemesis eher “Nebenwirkung” • haben zusätzlich sedierenden Effekt • häufiger als bei MCP ZNS-Nebenwirkungen möglich, die zu Bewegungsstörungen führen können Übelkeit und Erbrechen • Antiemetika: – Neuroleptika • Bsp. für antiemetisch eingesetzte Neuroleptika – Promethazin (Atosil®, Prothazin®) – Haloperidol (Haldol®) – Droperidol (Xomolix®) – Alizaprid (Vergentan®) – Tiaprid (Tiapridex®) • können Dyskinesien hervorrufen Übelkeit und Erbrechen • Antiemetika: – “Setrone”: • Blockierung von Serotonin ( Namensgebung “Setron”) im Brechzentrum • derzeit potenteste Wirkstoffe für den breiten Einsatz • Anwendung bei allen Varianten heftigen akuten Erbrechens – postoperative Übelkeit & Erbrechen – Erbrechen bei Chemotherapie – Schwangerschaftserbrechen (Hyperemesis gravidarum) Übelkeit und Erbrechen • Antiemetika: – “Setrone”: • Ondansetron (Zofran®, Ondansetron Hexal®, …) • Dolasetron (Anemet®) • Tropisetron (Navoban®) • Granisetron (Kevatril®, Granisetron Hexal®, …) • Palonosetron (Aloxi®) allesamt vergleichbar starke Wirkung, Palonosetron evtl. etwas stärker wirksam Übelkeit und Erbrechen • Antiemetika: – Dexamethason (“Dexa”, Fortecortin®): • Einsatz bei postoperativer Übelkeit & Erbrechen und zur Emesisprophylaxe bei Chemotherapien • Wirkmechanismus weitgehend unklar • andere Corticoide wirken auch, werden aber kaum eingesetzt • typische antiemetische Dosen: 4mg und 8mg • Nebenwirkungen: – v.a. Blutzuckerspiegel-Beeinflussung – perianale Irritationen bei zu schneller Injektion (Juckreiz, Brennen) Übelkeit und Erbrechen • Antiemetika: – Aprepitant (Emend®, Ivemend®) • neuartigste antiemetische Substanz, seit Ende 2003 • Wirkmechanismus nicht komplett erschlossen, aber komplexer als derer anderer Antiemetika • Einsatz nur bei chemotherapiebedingtem Erbrechen in Kombination mit anderen Antiemetika ( Kombination Emend/Ivemend + Ondansetron + Dexamethason) • lediglich dreitägige Gabe ab Tag des Chemo-Beginns – Tag 1: 120mg – Tag 2: 80mg – Tag 3: 80mg Übelkeit und Erbrechen – chemotherapie-induziert • chemotherapie-induziertes Erbrechen – akute(s) Erbrechen und Übelkeit • 0h – 24h nach Chemotherapie-Gabe – verzögerte(s) Erbrechen und Übelkeit • 24h – 120h nach Chemotherapie-Gabe – antizipatorische(s) Übelkeit und Erbrechen • Zeitpunkt nicht einheitlich • Erbrechen allein aus Angst vor Chemotherapie oder Gewohnheit des Erbrechens heraus (psychisch) Übelkeit und Erbrechen – chemotherapie-induziert • chemotherapie-induziertes Erbrechen verzögert akut Emetogene Potenz von Zytostatika (i.v.- appliziert) Potenz Wirkstoffe Hoch >90% Cisplatin Cyclophosphamid (> 1500mg/m²) Dacarbazin Lomustin Moderat 30% - 90% Carboplatin Irinotecan Doxorubicin 5- FU Gering 30% - 10% Docetaxel Minimal < 10% Bleomycin Busulfan Vincristin Hormone Übelkeit und Erbrechen – chemotherapie-induziert • chemotherapie-induziertes Erbrechen Übelkeit und Erbrechen – chemotherapie-induziert • chemotherapie-induziertes Erbrechen – v.a. beim akuten Erbrechen wirksam: alle “Setrone” • Gabe fast ausschließlich am Tag der Chemotherapie – v.a. beim verzögerten Erbrechen wirksam: Dexamethason (Fortecortin®) Aprepitant (Emend®) • Gabe deshalb auch an Folgetagen der Chemotherapie Übelkeit als UAW von Arzneimitteln • • • • • • • • Opioide Zytostatika Nicht- steroidale Antirheumatika Antibiotika Eisen L- Dopa Orale Antidiabetika Glucocorticoide Exkurs: Sodbrennen, Gastritis, Ulkus • Sodbrennen: Speiseröhrensphinkter schließt nicht richtig → Reflux von Magensäure → Verätzung + Entzündung • Gastritis: Entzündung der Magenschleimhaut, Bildung von Erosionen, Beeinflussung der Prostaglandinsynthese • Ulcus: Geschwür in der Schleimhaut des Magens (Ulcus ventriculi)/ des Zwölffingerdarm (Ulcus duodeni) • Gastritis- Ursachen: A- autoimmun 3- 6% B- bakteriell 50- 90% C- chemisch 10- 50% Gastritis durch Helicobacter pylori • Eradikationstherapie: 1. Wahl: „italienische“ Triple- Therapie • Über 7 Tage: PPI Clarithromycin Metronidazol 2. Wahl: „französische“ Triple- Therapie • Über 7 Tage: PPI Amoxicillin Clarithromycin oder Reservetherapie bei Resistenzen: Quadrupel- Therapie Pharmakotherapie bei magensäureassoziierten Erkrankungen Therapiestrategien – Verminderung der Magensäuresekretion H /K - ATPase) + + • Protonenpumpenhemmer (PPI) • H2- Rezeptor- Antagonisten • M- Rezeptor- Antagonisten – Rekonstitution des Schleimhautschutzes • Sucralfat • Prostaglandin-E- Derivate • Bismutsalze – Pufferung der Magensäure • Antazida (Hemmung der Wirkstoffe Protonenpumpenhemmer • Hemmen irreversibel H+/K+- ATPase • Magensaftresistenter Überzug → Freisetzung im Duodenum • Nüchtern einnehmen (1h vor einer Mahlzeit) • Maximale Säurehemmung nach 3- 4 Tagen – – – – – Omeprazol (Antra®) Pantoprazol (Pantozol®) Lansoprazol (Agopton®) Rabeprazol (Pariet®) Esomeprazol (Nexium®) H2- Rezeptorantagonisten • Konkurrieren mit Histamin um Rezeptor und hemmen die HCl-Freisetzung • Geringere Potenz im Vergleich zu PPI, 2. Wahl • Toleranzentwicklung möglich → Wirkverlust • Indikation: Magen-, Duodenalulzera, Refluxösophagitis, Sodbrennen Ranitidin (Zantic®) Femotidin (Pepdul®) Muskarinrezeptorantagonisten • Hemmen Muskarinrezeptoren am N. Vagus → weniger Histamin freigesetzt, Belegzellenfunktion vermindert • Indikation: Prophylaxe arzneimittelbedingter Schleimhautschäden, Gastritis, dyspep. Beschwerden • Nebenwirkungen: anticholinerg: Mundtrockenheit, Akkomodationsstörungen • Sehr selten eingesetzt Pirenzepin (Gastrozepin®) Antazida • Verbindungen aus mehrwertigen Metallionen (Ca2+, Mg2+, Al3+) • Wirken über Neutralisation säurepuffernd, absorbieren Gallensäure, fördern Schleim- & Hydrogencarbonatsekretion • Wirken schnell und kurz → keine Dauertherapie • Ind.: Dyspepsie, Sodbrennen und andere säurebedingte Erkrankungen, (nicht bei Ulkus) • NW.: Al → Obstipation Mg → Diarrhö (nicht zusammen mit Zitrusfrüchten/Säure) • Einnahme 1- 2h nach den Mahlzeiten und zur Nacht • Häufige WW 9 2- 3h Abstand zu anderen AM Antazida – Präparate Rennie® Ca- carbonat, Mg- Carbonat Maaloxan® Al-oxid, Mg- hydroxid Simagel® Al- Mg- silikathydrat (Almasilat) Talcid® Al- Mg- hydroxid- carbonathydrat Riopan® Al- Mg- hydroxid- sulfathydrat Gaviscon® Na- Alginat, Kaliumhydrogencarbonat Protektiva der Schleimhaut (Mukosaprotektiva) • Sucralfat (Ulcogant®) – Basisches Bismutsalz des Saccharosesulfates – Wirkt nur im Sauren (keine Kombination mit PPI,...) – Steigert die Schleim- und Hydrogencarbonatproduktion – Absorbiert Gallensäure • Indikation: galliger Reflux, Stressulkusprophylaxe • Nebenwirkung: Obstipation hoher Aluminiumgehalt → u.U. AlIntoxikation (Enzephalopathie) • Einnahmeabstand zu anderen Arzneimitteln: 1-3h Misoprostol • Prostaglandin , kein FAM in Dtl am Markt→ fördert Bildung von hydrogencarbonathaltigem Schleim und hemmt Säuresekretion • Wirkt am gesamten GIT • Häufige Nebenwirkungen! (KS, Diarrhö )→ Reservemittel • KI: Schwangerschaft/ Stillzeit Bismutsalze • Antimikrobiell, schleimhautprotektiv • In Kombination zur Eradikation von H. pylori • NW: Schwarzfärbung des Stuhls