Erweiterte Chlamydia trachomatis
Werbung

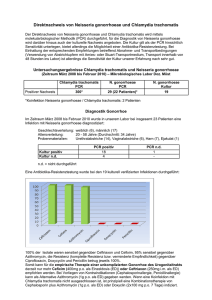
Diagnostika Chlamydia trachomatis Aktuelle Erkenntnisse Erweiterte Chlamydia trachomatisSerologie und Tubenfaktor-Infertilität 1 Gesellschaft für klinische Spezialpräparate mbH • GE Diagnostika • Theaterstraße 6 • D-22880 Wedel Telefon 04103 8006 0 • Fax 04103 8006 359 • www.medac.de pELISA21 Diagnostika Etwa 15% aller Paare in Deutschland sind ungewollt kinderlos. grund on f u a hluss n-Infekti c s r e env ydie ursache b m u a l T h terale renden C ste Einzel a l i b r De persistie häufig nsch. m r e t e i ein ei we Kinderwu b e i d n ist rfüllte e n u für Etwa jed e Chlamy 4. Frau mit ein die e nachfolg n-Infektion ist r genitalen d ende St erilität b urch eine etroffen. De ch r kom un lamy bini erl d Ch diale erte Tu aubt lamy m Hi Nach be die dia tze we nv ers Risi trac -Sch is vo ch koa hom ock n lus ses bsch atis- -Prot ätz An ein . un tikö 60 g e rp ine ern s 2 Infektionen in der Reproduktionsmedizin Einfluss von Chlamydien-Infektionen auf die Fertilität der Frau Neben hormonellen Ursachen können chronische Infektionen für Infertilität/Sterilität beim Mann und der Frau verantwortlich sein und spielen daher im Zusammenhang mit der Reproduktionsmedizin in vielerlei Hinsicht eine bedeutende Rolle. Obwohl Chlamydia trachomatis nach wie vor die häufigste bakterielle sexuell übertragbare Erkrankung darstellt, ist das klinische Bewusstsein über Art und Ausmaß der damit verbundenen Erkrankungen und deren Spätfolgen nach wie vor schwach ausgeprägt und bei den betroffenen Patientinnen kaum vorhanden. Dies wird dadurch belegt, dass wir in Deutschland in den letzten 10 Jahren keinerlei Prävalenzrückgang zu verzeichnen haben. Oophoritis: Unter Laien wird oft von einer „Eierstockentzündung“ gesprochen. Gemeint ist damit eine Adnexitis, die aber fast ausschließlich die Tuben und nicht die Ovarien betrifft. Wie die Hoden sind auch die Ovarien vor aszendierenden Infektionen weitgehend geschützt. Tuboovarialabszess: Hierbei handelt es sich meistens um ein einseitiges Tubenempyem aber nicht um eine direkte Infektion des Eierstocks. Ein Tuboovarialabszess wird in der Regel durch aszendierende Keime der Vaginalflora wie Anaerobier, Enterobacteriaceen oder Streptokokken hervorgerufen. Wahrscheinlich treten Tuboovarialabszesse gehäuft bei Frauen auf, die eine lokale Abwehrschwäche des Tubenepithels aufweisen, die durch oft viele Jahre zurückliegende Chlamydien- oder Gonokokkensalpingitis verursacht wurde. Dafür spricht, dass die Mehrzahl der Frauen mit Tuboovarialabszess Chlamydia trachomatis-spezifische Antikörper aufweisen (12). Salpingitis durch Chlamydia trachomatis: Salpingitis, die Entzündung des Eileiters, beruht auf einer Infektion. Entzündungen der Eileiter können zu Verklebungen der Innenwandungen dieser feinen Röhren führen und somit Unfruchtbarkeit zur Folge haben (Oestergaard's Lexikon, 1936). Chlamydia trachomatis ist weltweit das häufigste sexuell übertragene Bakterium (19). Der bilaterale Tubenverschluss aufgrund einer genitalen Chlamydien-Infektion ist die bei weitem häufigste Einzelursache für unerfüllten Kinderwunsch bei Frauen - auch in Deutschland - und ist in allen gesellschaftlichen Gruppen gleichermaßen stark verbreitet (12). Nahezu 90% aller Frauen mit Tubenverschluss weisen Chlamydia trachomatisspezifische Antikörper auf (5). Daraus lässt sich ableiten, dass der Tubenverschluss auf eine Chlamydien-Salpingitis zurückzuführen ist. Da die Chlamydien-Infektion in diesen Fällen aber oft schon sehr viele Jahre zurückliegt, ist bei den Frauen der Chlamydien-Direktnachweis im Zervixabstrich so gut wie immer negativ. Die Chlamydien sind schon lange aus der Umgebung der Eintrittspforten verschwunden, bis in die Tuben aufgestiegen und daher gut mit Chlamydia trachomatis-spezifischer Serologie nachweisbar. 3 Nach den Erfahrungen von Clad et al. sinkt bei einer unbehandelten genitalen Chlamydia trachomatis-Infektion die Erregerzahl nach etwa 2 Jahren unter die Nachweisgrenze der DNA-Amplifikationstests. Anschließend kann diese persistierende Infektion nur noch serologisch nachgewiesen werden (7). Eine Salpingitis kann auch durch Neisseria gonorrhoeae hervorgerufen werden. Die Gonokokken-Infektion ist aber seit den 1970iger Jahren in Ländern mit häufigem Antibiotikaeinsatz dramatisch zurückgegangen und kommt heute in westlichen Ländern nur noch in Hochrisikogruppen vor. Mycoplasma genitalium wird ebenfalls als Salpingitiserreger diskutiert. Abb. 1: Die Altersverteilung der genitalen Chlamydia trachomatis-Infektionen ist typisch für eine sexuell übertragene Infektion (nach Clad et al., 7) Alter: 40-50 Männer Frauen 35-39 30-34 25-29 20-24 15-19 10 8 6 4 2 0 2 4 6 8 10 Prävalenz von C. trachomatis (%) chlamydiales Heat Shock Protein (cHSP) Heat Shock Proteine sind hochkonservierte intrazelluläre Proteine, deren Aufbau sich im Verlauf der Evolution nicht wesentlich geändert hat. Als Antwort auf Stress-Stimuli (physikalisch, chemisch, immunologisch etc.) wird die Synthese der Heat Shock Proteine der Chlamydien stark gesteigert, wobei cHSP60 eines der immunologisch vorherrschenden mikrobiellen Proteine wird. Sterilität aufgrund von vollständigem Tubenverschluss (aus dem angloamerikanischen: Tubenfaktor-Infertilität, TFI) gehört zu den bekannten Spätfolgen von asymptomatischen persistierenden Chlamydia trachomatis-Infektionen des oberen Genitaltraktes (17). Antikörper gegen cHSP60 sind stark mit TubenfaktorInfertilität assoziiert und von hohem prädiktiven Wert (3, 9, 16, 24, 25). 4 Statistische Betrachtungen Es gibt bisher keine wirklich verlässlichen Angaben, wie häufig eine genitale Chlamydien-Infektion zur Sterilität aufgrund eines beidseitigen Tubenverschlusses führt. Nach verschiedenen Autoren beträgt die Prävalenz der genitalen ChlamydienInfektion in Europa ca. 4-5% (26). Etwa 15% aller Paare in Deutschland sind ungewollt kinderlos, wobei die Ursache in ca. 40% jeweils bei Mann oder Frau liegt (20% unklare Ursache), d.h. etwa 6% aller Frauen im gebärfähigen Alter sind infertil bzw. steril. Bei 25% aller Frauen, die reproduktionsmedizinisch behandelt werden, ist die Indikation eine Tubenpathologie. Laut dem Deutschen IVF-Register von 2004 liegt die TFI-Indikation zur assistierten IVF der Frau sogar bei ca. 41%. Bei einem Tubenverschluss liegt die Ursache in ca. 90% bei einer Chlamydia trachomatis-Infektion. Die restlichen 10% beruhen auf peritubaren Verwachsungen aufgrund einer Endometriose oder eines Abszesses. Daraus ergibt sich folgende Überschlagsrechnung: Von 10 Mio. Frauen im gebärfähigen Alter in Deutschland sind 600.000 Frauen (6%) infertil bzw. steril. Dabei ist bei 150.000 dieser Frauen (25%) eine Tubenpathologie ursächlich für die Kinderlosigkeit. Schätzungsweise sind also weit über 100.000 Frauen in Deutschland aufgrund einer persistierenden Chlamydien-Infektion kinderlos bzw. müssen sich zur Erfüllung des Kinderwunsches entsprechenden therapeutischen Maßnahmen unterziehen. Bei einer Chlamydia trachomatis-Prävalenz von 4-5% bei Frauen im gebärfähigen Alter und einer Prävalenz des Tubenverschlusses von etwa 1% bedeutet dies, dass jede 4. oder 5. Frau mit einer chronischen genitalen Chlamydien-Infektion durch eine nachfolgende Sterilität betroffen ist. 5 Abb. 2: Der Weg von Eizelle und Spermien im weiblichen Genitaltrakt Diagnose des Tubenverschlusses: Bei Frauen mit unerfülltem Kinderwunsch erlaubt die Chlamydia trachomatisspezifische Serologie, aber nicht der Direktnachweis im Zervixabstrich oder Urin, einen Rückschluss auf die Wahrscheinlichkeit eines Tubenverschlusses. Weiterhin lässt sich der positive Vorhersagewert für einen Tubenverschluss durch zusätzliche Bestimmung von cHSP60-IgG-Antiköper bei Frauen mit positivem Chlamydia trachomatis-Antikörpertest deutlich erhöhen. Der kombinierte Nachweis von cHSP60-IgG- und Chlamydia trachomatis-IgGund -IgA-Antikörper stellt im Rahmen der Infertilitäts-Basisuntersuchung eine schnelle, nichtinvasive und ökonomische Methode zur Risikodiagnose eines Tubenverschlusses dar. 6 Chlamydien-Serologie in der Reproduktionsmedizin Seit Punnonen und Mitarbeiter 1979 bei ungewollt kinderlosen Frauen einen klaren Zusammenhang zwischen dem Vorhandensein von Serumantikörpern gegen Chlamydia trachomatis und Tubenschädigungen aufzeigen konnten (23), hat die Chlamydien-Serologie in vielen Einrichtungen bei der Sterilitätsdiagnostik einen festen Platz eingenommen. Land und Mitarbeiter (Gynäkologie und Geburtshilfe des Akademischen Krankenhauses Maastricht) setzen seit 1992 in der Fertilitätssprechstunde routinemäßig die Bestimmung der Chlamydia trachomatis-Antikörper ein. Ihre Untersuchungen zeigen auf, dass bei Frauen mit Fertilitätsproblemen die Chlamydien-Serologie schwere Tubenschädigungen weit besser vorhersagt als eine röntgenologische Untersuchung mittels Kontrastmitteleinsatz (Hystersalpingographie) (14). In neueren methodisch orientierten Publikationen wurde geklärt, welcher kommerziell verfügbare serologische ELISA-Test sich bezüglich Sensitivität, Spezifität, Routinetauglichkeit und Wirtschaftlichkeit am geeignetsten erweist, schwere Tubenschädigungen (ausgedehnte periadnexale Adhäsionen und/oder distale Verschlüsse beider Tuben – per Laparoskopie nachgewiesen) als Ursache weiblicher Sterilität vorherzusagen (15). Neben der Mikroimmunfluoreszenz (MIF) als Referenztest kamen 3 kommerziell erhältliche ELISAs zum Einsatz: Chlamydia trachomatis-IgG-pELISA (medac), Sero-CT-IgG (Savyon) und Chlamydia trachomatis IgG EIA (Anilabsystems). Auf der Grundlage der im Labor ermittelten Werte wurden die relativen Risiken (ausgedrückt als Odds Ratios) bei positiver Chlamydien-Serologie an einer Tubenschädigung zu leiden, errechnet. Der MIF Test wird zwar als Goldstandard anerkannt, ist aber weder Gold noch Standard, da eine Vielzahl von laborinternen Varianten eingesetzt werden. Von den 3 ELISAs zeigte der medac pELISA mit einer Odds Ratio von 8,2 mit Abstand die bei weitem beste diagnostische Performance. Mit 45% war der positive Vorhersagewert (PPV) und mit 91% der negative Vorhersagewert (NPV) ebenfalls für den medac pELISA am höchsten. Abb. 3: Chlamydien-Serologie und Tubenpathologie (TP) (nach Land et al., 15) Patienten mit Sensi- Spezi- (n=315) tivität fität PPV NPV Test Odds Ratio pos. TP und pos. Serologie Serologie pELISA medac 62 28 55 87 45 91 8,2 EIA Anilabsystems 53 19 37 87 36 88 4,0 ELISA Savyon 87 25 49 77 29 89 3,1 % 7 Des Weiteren wurden die eingesetzten Teste auf mögliche Kreuzreaktivität mit Antikörpern gegen Chlamydophila pneumoniae überprüft. Einzig die Ergebnisse des Chlamydia trachomatis pELISA (medac) zeigten keine Kreuzreaktivität. Bei allen anderen Testen waren Kreuzreaktivitäten signifikant auffällig. Die erweiterte Chlamydia-Serologie erhöht die diagnostische Aussagekraft Persistierende Infektionen mit Chlamydia trachomatis gelten als Hauptursache (90%) für die Tubenfaktor-Infertilität (5). Nach Untersuchungen von Morré et al. (13) hatten ca. 45% infizierter Frauen, die keine Krankheitssymptomatik zeigten und folglich auch unbehandelt blieben, den Erreger nach 1 Jahr eliminiert. Umgekehrt bedeutet das aber, dass es immerhin bei über der Hälfte (55%) der Frauen zu einer Persistenz der Chlamydien gekommen war. Die Vermutung liegt nahe, dass genau diese persistierenden Infektionen die chronisch entzündlichen Reaktionen im distalen Tubenbereich bewirken, die eine bedeutende Rolle bei der Entwicklung einer Tubenfaktorpathologie spielen (8). Nach einer Chlamydien-Infektion bildet das Immunsystem nicht nur Antikörper gegen Strukturproteine der Chlamydien-Zellmembran (MOMP) sowie gegen das chlamydiale Lipopolysaccharid (LPS), sondern auch gegen das Heat Shock Protein 60 (cHSP60), dessen Expression zudem im Infektionsgeschehen deutlich hochreguliert ist. Da Heat Shock Proteine hoch immunogen sind, werden cHSP60-Antikörper heute bereits vielfach routinemäßig zur serologischen Charakterisierung einer Chlamydia trachomatis-Infektion mit einbezogen. Vor allem in der Sterilitätsdiagnostik findet dieser serologische Parameter immer mehr Beachtung. Für die von Chlamydien verursachten ausgedehnten Entzündungsreaktionen, die letztendlich zum Verschluss der Tuben führen, wird das cHSP60 maßgeblich mitverantwortlich gemacht. In mehreren internationalen Studien wurde geprüft, ob serologische Infektionsmarker subfertile Frauen mit einer Tubenpathologie zu identifizieren vermögen und bestehende diagnostische Aussagen weiter verbessern können. Den Hartog et al. (9) untersuchten, ob neben der routinemäßig als Screening eingesetzten Bestimmung von Chlamydia trachomatis-spezifischen IgG-Antikörpern die Hinzunahme weiterer serologischer Parameter den Vorhersagewert für eine Tubenschädigung erhöht. Zum Einsatz kamen die Chlamydia trachomatisspezifischen IgA- und IgG-Antikörper, das Akute-Phase-Protein CRP (im hochsensitiven Bereich) und IgG-Antikörper gegen das chlamydiale Heat Shock Protein 60 (cHSP60). Im Ergebnis zeigte sich, dass im Vergleich mit der Kontrollgruppe alle 4 serologischen Marker eine signifikant höhere Prävalenz bei den Frauen mit vorhandenem Tubendefekt aufwiesen. 8 Abb. 4: Verteilung positiver Serologie-Ergebnisse (nach Den Hartog et al., 9) % Tubenpathologie 60 Kontrollkollektiv 54,2 54,2 50 50,8 40 37,4 35,6 30 20 15,0 10 8,3 7,9 0 C. trachomatis-IgG C. trachomatis-IgA cHSP60-IgG CRP hoch sens. Eine internationale Arbeitsgruppe um Paavonen (25) untersuchte die Rolle der durch Chlamydia trachomatis induzierten humoralen und zellvermittelten Immunreaktionen und deren Wertigkeit in der Vorhersage einer Tubenfaktor-Infertilität (TFI). Die Entstehung und Progression der TFI wird durch anhaltende verstärkte Immunreaktionen – insbesondere gegen chlamydiales Heat Shock Protein (cHSP60) – verursacht. Die Immunpathogenese der TFI schließt zellvermittelte Mechanismen mit ein und cHSP60 scheint auch dabei eine Schlüsselrolle zu spielen. Die humorale Immunantwort wurde mit den Chlamydia trachomatis-IgG-pELISA (medac) und cHSP60-IgG-ELISA (medac) gemessen. Die zellvermittelte Immunantwort wurde mit Lymphozyten Proliferation Assays bestimmt. Abb. 5: Verteilung positiver Serologie-Ergebnisse (nach Tiitinen et al., 25) % TFI Kollektiv 70 Kontrollkollektiv 68,2 60 59,1 50 40 43,2 30 27,6 20 10 22,1 13,5 0 C. trachomatis-IgG cHSP60-IgG C. trach.-IgG und cHSP60-IgG 9 Distale Tubenschädigungen waren mit höheren cHSP60-IgG-Antikörperspiegeln vergesellschaftet als proximale oder nicht sichtbare Veränderungen. Diese Unterscheidung war mit Chlamydia trachomatis-spezifischem IgG nicht ganz so deutlich ausgeprägt. Die gemessene zellvermittelte Immunität war ebenfalls in der TFI Gruppe höher als im Kontrollkollektiv. Allerdings sind diese Assays derzeit noch nicht standardisiert und nur in Speziallaboratorien durchführbar. Abb. 6: C. trachomatis- (CTR) und cHSP60-spezifische Antikörper (nach 25) Mit der cHSP60-IgG-Serologie konnte die Tubenfaktor-Infertilität von allen Testen am Besten nachgewiesen werden. Die Vorhersage einer TFI kann durch die erweiterte Serologie – Chlamydia trachomatis-Antikörper und cHSP60-IgG – deutlich verbessert und damit der diagnostische Nutzen erhöht werden. Da der persistierende Erreger für die Entwicklung eines pathologischen Tubenverschlusses verantwortlich ist, zeigen die Ergebnisse erneut die Unverzichtbarkeit der Chlamydien-Serologie, um subfertile Frauen mit einer – meist asymptomatischen – persitierenden Chlamydia trachomatis-Infektion zu diagnostizieren. Das Chlamydia trachomatis-spezifische IgG erweist sich alleine schon als sehr guter Marker. Durch die Kombination mit cHSP60-IgG lässt sich die diagnostische Aussagekraft deutlich erhöhen. Auch die Ergänzung durch Chlamydia trachomatis-spezifisches IgA verstärkt noch einmal die diagnostische Aussagekraft. 10 Abb. 7: Interpretation serologischer Laborbefunde Laborergebnis C. trachomatis ELISA cHSP60 ELISA Interpretation IgG IgA IgG + + + + - + + + - Aktive Chlamydia trachomatis-Infektion, Tubenfaktor-Infertilität möglich + - - Zurückliegende Chlamydia trachomatisInfektion. TFI eher unwahrscheinlich - - + Kein Hinweis auf TFI, Kreuzreaktion möglich - - - Kein Hinweis auf eine Chlamydia trachomatis-Infektion Hohe Wahrscheinlichkeit einer Chlamydien-induzierten Tubenfaktor-Infertilität (TFI) Kosten-Nutzen-Betrachtungen Der Nutzen der Chlamydien-Serologie in der Fertilitätsdiagnostik liegt darin, Patientinnen mit hohem Risiko einer tubaren Sterilität von Patientinnen mit niedrigerem Risiko zu differenzieren. Frauen mit positivem Chlamydia trachomatisAntikörperspiegel können als „Hochrisiko-Gruppe“ eingestuft und primär einer Laparoskopie zugeführt werden, während Frauen mit einer negativen Serologie als „Niedrigrisiko-Gruppe“ initial mit der weniger aufwändigen, nichtinvasiven Hystersalpingographie untersucht werden sollten. Nur wenn sich im Hystersalpingogramm Auffälligkeiten zeigen oder aber 6 Monate später noch immer keine Schwangerschaft eingetreten ist, sollten auch diese Patientinnen laparoskopiert werden (10). 11 Abb. 8: Analytisches Entscheidungsmodell zur Risikoabklärung der Tubenfaktor-Infertilität (nach Fiddelers et al., 10) Frauen mit serologischem Screening auf C. trachomatis Antikörper positiv Hohes Risiko einer Tubenpathologie Laparoskopie negativ Röntgenologische Kontrastmitteluntersuchung positiv negativ Laparoskopie Management natürliche Schwangerschaft negativ Laparoskopie Die Praktikabilität des obigen Diagnostikschemas unter Einbeziehung der Chlamydia trachomatis-Serologie wurde in einer Kosten-Nutzen-Analyse untersucht (10). Die Frauen, die alle laparoskopiert worden waren, wurden mit verschiedenen Diagnosestrategien analysiert, von der jede mit dem Einsatz eines serologischen Tests begann. Als Referenzstrategie diente eine direkte Laparoskopie ohne vorherige Bestimmung der Chlamydien-Antikörper. Das Ergebnis der Analyse zeigte, dass sich bei Einsatz des Chlamydia trachomatis pELISA (medac) die effektivste Kosten-Nutzen-Relation ergab. So beliefen sich die Kosten pro Patientin bei Verwendung des medac pELISA auf 221,40 € (Kosten für Antikörpertest, Hystersalpingogramm und/oder Laparoskopie). Mit 287,30 € pro Patientin lagen die Kosten der Referenzstrategie (initiale Laparoskopie ohne Chlamydienserologie) hingegen deutlich höher (Stand 2005). 12 Zusammenfassung Bei Frauen mit unerfülltem Kinderwunsch erlaubt die Chlamydia trachomatis-spezifische Serologie, aber nicht der Direktnachweis im Abstrich oder Urin, einen Rückschluss auf die Wahrscheinlichkeit eines Tubenverschlusses. Der positive Vorhersagewert für einen Tubenverschluss lässt sich durch zusätzliche Bestimmung von cHSP60-IgG-Antikörper bei Frauen mit positiver Chlamydia trachomatis-Serologie deutlich erhöhen. Der kombinierte Nachweis von cHSP60-IgG- und Chlamydia trachomatis-IgG- und -IgA-Antikörpern stellt im Rahmen der InfertilitätsBasisuntersuchung eine schnelle nicht invasive Methode zur Risikodiagnose eines Tubenverschlusses dar. Auch aus ökonomischen Gründen sollte am Beginn einer Diagnostik subfertiler Frauen immer die erweiterte Chlamydien-Serologie stehen. 13 Literatur 1. Bax, C.J.; Oostvogel, P.M.; Mutsaers, J.A.E.M.; Brand, R.; Craandilk, M.; Trimbos, J.B.; Dörr, P.J.: Clinical characteristics of Chlamydia trachomatis infections in a general outpatient department of obstetrics and gynaecology in the Nederlands. Sex. Transm. Infect. 78, E6, 2002 2. Bax, C.J.; Mutsaers, J.A.E.M.; Jansen, C.L.; Trimbos, J.B.; Oostvogel, P.M.: Comparison of serological assays for detection of Chlamydia trachomatis antibodies in different groups of obstetrical and gynaecological Patients. Clin. Diagn. Lab. Immunnol. 10, 174-176, 2003 3. Bax, C.J.; Dörr, P.J.; Trimbos, J.B.; Spaargaren, J.; Oostvogel, P.M.; Pena, A.S.; Morré, S.A.: Chlamydia trachomatis heat shock protein 60 (cHSP60) antibodies in women without and with tubal pathology using a new commercial available assay. Sex. Transm. Infect. 80, 415-416, 2004 4. Böttcher, M.: Ungewollte Kinderlosigkeit durch Chlamydia trachomatis-Infektionen. Publikation medac Diagnostika, 2003 5. Clad, A., Meyer, T.: Chlamydien – häufigste Sterilitätsursache der Frau. Der Gynäkologe 40 (3), 207-217, 2007 6. Clad, A.; Petersen, E.E.; Dettlaff, S.: Antibodies to Chlamydia trachomatis heat shock protein 60 (cHSP60) and Chlamydia trachomatis major outer membrane protein (MOMP) in women with different tubal status. Int. J. STD AIDS 13, Suppl. 1,28,2002 7. Clad, A.; Prillwitz, J.; Hintz, K.C.; Mendel, R.; Flecken, U.; Schulte-Monting, J.; Petersen, E.E.: Discordant prevalence of Chlamydia trachomatis in asymptomatic couples screening using urine ligase chain reaction. Eur. J. Clin. Microbiol. Infect. Dis. 20, 324-328, 2001 8. Den Hartog, J.E.; Land, J.A.; Stassen, F.R.; Slobbe-vanDrunen, M.E.; Kessels, A.G.; Bruggeman, C.A.: The role of Chlamydia genus-specific and species-specific IgG antibody testing in predicting tubal disease in subfertile women. Hum. Reprod. 19, 1380-1384, 2004 9. Den Hartog, J.E.; Land, J.A.; Stassen, F.R.; Kessels, A.G.; Bruggeman, C.A.: Serological markers of persistent C. trachomatis infections in women with tubal factor subfertility. Hum. Reprod. 20, 986-990, 2005 10. Fiddelers, A.A.A.; Land, J.A.; Voss, G.; Kessels, A.G.H.; Severens, J.L.H.: Cost-effectiveness of Chlamydia antibody tests in subfertile women. Hum. Reprod. 20, 425-432, 2005 11. Gijssen, A.P.; Land, J.A.; Goossens, V.J.; Leffers, P.; Bruggeman, C.A.; Evers, J.L.H.: Chlamydia pneumoniae and screening for tubal factor subfertility. Hum. Reprod. 16, 487-491, 2001 12. Keck, C.; Clad, A.: Infektionen in der Reproduktionsmedizin Der Gynäkologe 7, 607-617, 2004 13. Morré, S.A.; van den Brule, A.J.; Rozendaal, L.; Boeke, A.J.; Voorhorst, F.J.; de Blok, S.; Meijer, C.J.: The natural course of asymptomatic Chlamydia trachomatis infections: 45% clearance and no development of clinical PID after one-year follow-up. Int. J. STD AIDS 13, Suppl. 2, 12-18, 2002 14. Land, J.A.; Evers, J.L.; Goossens, V.J.: How to use Chlamydia antibody testing in subfertility patients. Hum. Reprod. 13, 1094-1098, 1998 14 15. Land, J.A.; Gijsen, A.P.; Kessels, A.G.H.; Slobbe, M.E.P.; Bruggeman, C.A.: Performance of five serological Chlamydia antibody tests in subfertile women. Hum. Reprod. 18, 2621-2627, 2003 16. Nawroth, F.; Ludwig, M.; Jacobeit, J.W.: Ungewollt kinderlos: Was Sie überprüfen müssen… AP Gynäkologie 1, 28-32, 2007 17. Neuer, A.; Spandorfer, S.D.; Giraldo, P.; Dieterle, S.; Rosenwaks, Z.; Witkin, S:S:: The role of heat shock proteins in reproduction. Hum. Reprod. Update 6, 149-159, 2000 18. Öhman, A.; Tiitinen, A.; Halttunen, S.; Birkelund, S.; Christiansen, G.; Koskela, M.; Lehtinen, M.; Paavonen, J.; Surcel, H.-M.: IL-10 polymorphism and cell-mediated immune response to Chlamydia trachomatis. Genes and Immunity 7, in press, 2006 19. Paavonen, J.; Eggert-Kruse, W.: Chlamydia trachomatis: impact on human reproduction. Hum. Reprod. Update 5, 433-447, 1999 20. Persson, K.; Osser, S.; Birkelund, S.; Christiansen, G.; Brade, H.: Antibodies to Chlamydia trachomatis heat shock proteins in women with tubal factor Infertility are associated with prior infection by C. trachomatis but not by C. pneumoniae. Hum. Reprod. 14, 1969-1973, 1999 21. Petersen, E.E.: Infektionen in Gynäkologie und Geburtshilfe. Thieme Verlag, Stuttgart, 2003 22. Petersen, E.E.; Clad, A.; Pichlmeier, U.; Böttcher, M.: The extended Chlamydia trachomatis diagnosis in patients with pelvic inflammatory disease – a better approach for the diagnosis of upper genital tract infections. Int. J. STD AIDS 13, Suppl. 1, 29, 2002 23. Punnonen, R.; Terho, P.; Nikkanen, V.; Meurman, O.: Chlamydia serology in infertile women by immunofluorescence. Fertil. Steril. 31, 656-659, 1979 24. Spaargaren, J.; Bax, C.J.; Oostvogel, P.M.; Trimbos, J.B.; Dörr, P.J.; Pena, A.S.; Morré, S.A.: Chlamydia trachomatis heat shock protein 60 (cHSP60) antibodies in women without and with tubal pathology using a new commercial available assay. Proceedings of the Fifth Meeting of the European Society for Chlamydia Research, Budapest Sept. 1-4, 2004, Judith Deák (Ed.), University of Szeged, p. 227 25. Tiitinen, A.; Surcel, H.-M.; Halttunen, M.; Birkelung, S.; Bloigu, A.; Christiansen, G.; Koskela, P.; Morrison, S.G.; Morrison, R.P.; Paavonen, J.: Chlamydia trachomatis and chlamydial heat shock protein 60-specific antibody and cellmediated responses predict tubal factor infertility. Hum. Reprod. 21, 1-6, 2006 26. Wilson, J.S.; Honey, E.; Templeton, A.; Paavonen, J.; Mardh, P.A.; Stray-Pedersen, B.: A systematic review of the prevalence of Chlamydia trachomatis among European women. Hum. Reprod. Update 8, 385-394, 2002 27. Witkin, S.S.: Immunity to heat shock proteins and pregnancy outcome. Infect. Dis. Obstet. Gynecol. 7, 35-38, 1999 15 Ausgabedatum: Juli 2006 Aktualisierte Auflage: September 2007 Weitere Infos unter 04103-8006-333 oder -347 [email protected] / [email protected] 16