Demenz
Werbung

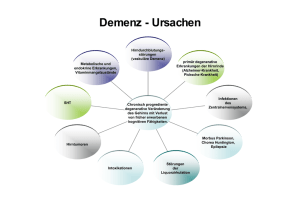
Demenz wenn Verwirrtheit zur Verwirrung führt Lat.: dementia = „von Sinnen“ Hella „Demenz“ Dr. André Diel Bühl "Ich habe mich sozusagen selbst verloren" (Auguste Deter bei der Anamneseerhebung durch Alois Alzheimer 1901) Demenz - Definition - Eine schwerwiegende Hirnveränderung führt zu einem Verlust geistiger Fähigkeiten und damit zu einer nachhaltigen Beeinträchtigung der Alltagsbewältigung „Bewusstseinsklarheit“ Ausschluss einer Depression Dauer der Symptomatik mindestens sechs Monate Kriterien nach ICD-10 (International Statistical Classification of Diseases and Related Health Problems) Größter Risikofaktor • Der größte Risikofaktor an Demenz zu erkranken ist das Alter • Aber: Alter ist keine Krankheit ….. Altersvergesslichkeit oder Demenz Spricht eher für eine gutartige Altersvergesslichkeit Spricht eher für eine Demenz Beginn der Symptome im Alter von über 60 Jahren. Beginn der Symptome im Alter von unter 60 Jahren. Lediglich vorübergehendes Auftreten von Die Vergesslichkeit dauert an und wird im Verlauf von Monaten sogar stetig schlimmer. Vergesslichkeit. Die Schwierigkeiten (Verlegen von Brille, Schlüssel etc., Vergessen von Namen) treten nur gelegentlich auf. Das Verlegen oder Vergessen häuft sich, insbesondere bei wichtigen Gegenständen, auf die man normalerweise gut achtet (Geldbörse, Scheckheft, Ausweis). Durch intensives Nachdenken oder Konzentration fällt dem Betroffenen das Vergessene meist wieder ein. Der Betroffene vergisst ganze Erlebnisbereiche und Gedächtnisinhalte und kann sich trotz intensiven Nachdenkens auch später nicht daran erinnern. Der Betroffene weiß sich durch bestimmte Merkhilfen (z.B. Notizzettel) zu helfen. Selbst Notizzettel und Merkhilfen nützen nichts mehr. Epidemiologie Morbiditätsrisiko der Demenz Risiko in Prozent 120 100 80 60 40 20 0 65 70 75 80 85 90 95 100 Alter Derzeit gibt es in Deutschland ca 1,4 Millionen Menschen, die unter einer Demenz leiden! Prognosen sagen eine deutliche Steigerung voraus (Schätzung im Jahr 2040: 2 Mio. Menschen mit Demenz) www.berlin-institut Verteilung der Demenzformen Andere Parkinson Frontotemporale Demenzen Lewy-Körperchen Demenz Vaskuläre Demenz AlzheimerKrankheit Gemischte Demenz Einteilung der Demenzformen – Förstl, Maelicke, Weichel, Taschenatlas Spezial Demenz, 2005 Pathophysiologie: Alzheimer-Demenz I) Generalisierte Degeneration Beginn im Hippocampus und mediobasalen Temporallappen ( Gedächtnis) Ausbreitung auf den a) Temporallappen ( Aphasie) b) Parietallappen ( Apraxie) c) Occipitallappen ( Agnosie) M. Jüptner: Morbus Alzheimer und Parkinson; Neue Ansätze in der Demenztherapie „Die zehn Warnsymptome“ 1. Vergesslichkeit 2. Schwierigkeiten bei Alltagsaktivitäten Schwierigkeiten bei Alltagsaktivitäten „Die zehn Warnsymptome“ 3. Sprachverarmung 4. Keine örtliche und zeitliche Orientierung 5. Probleme bei der Beurteilung von Situationen 6. Probleme beim abstrakten Denken 7. Verlegen von Gegenständen Verlegen von Gegenständen „Die zehn Warnsymptome“ 8. Schwankungen der Stimmung und des Verhaltens 9. Veränderungen der Persönlichkeit 10. Mangel von Antrieb und Initiative Alzheimer und die fünf „A“ Aphasie (zentrale Sprachstörung) Agnosie (Störung des Erkennens) Apraxie (Störung von Handlungen und Bewegungsabläufen sowie Unfähigkeit, Gegenstände sinnvoll zu verwenden) Abstraktionsstörung Assessmentstörung (Verlust von Urteils- und Kritikfähigkeit) Schwierigkeiten bei der Früherkennung der Demenzen Therapeutischer Nihilismus bei Behandlern und in der Öffentlichkeit Schwierigkeiten, Demenzen von altersassoziiertem Gedächtnisverlust zu differenzieren Zeit und Kosten notwendig, um die Diagnose zu bestätigen Furcht vor der Diagnose (Stigmatisierungsängste) Verleugnung und mangelhaftes Bewusstwerden der Defizite von Seiten des Patienten (und/oder der Familie) Wichtige und sinnvolle diagnostische Methoden Anamnese (Eigen-und Fremdanamnese) Körperliche Untersuchung Psychometrische Tests Labordiagnostik EEG/EKG CT/MRT Liquordiagnostik (SPECT/PET/Doppler) Frühe Diagnose-Frühe Therapie-Warum? Demenzähnliche aber behandelbare Krankheitsbilder werden erkannt ca. 10% der Demenzerkrankungen sind bei früher Diagnose behandelbar Je früher die Diagnose, umso effektiver die medikamentöse und nichtmedikamentöse Therapie Behandelbare Demenzen Normaldruckhydrozephalus (Trias: Gang, Inkontinenz, Demenz) ➢ Raumforderungen (–Metastasen, Hirneigene Tumore) ➢ Enzephalitis (Herpes !) ➢ Vitamin B12 Mangel ➢ Vergiftungen ➢ Morbus Wilson ➢ Schilddrüsendysfunktion ➢ Alkoholencephalopathie ➢ FDG-PET zur Demenz-Diagnostik Gesunde Kontrolle DAT – 60 Jahre, männlich Schwere DAT – 64 Jahre, weiblich MID – 50 Jahre, männlich M. Pick – 69 Jahre, weiblich DAT-Aphasie – 59 Jahre, weiblich Typische Testergebnisse in der psychometrischen Diagnostik der Demenz Glutamaterge, cholinerge und andere Neurotransmittersysteme bei AD Basales Vorderhirn (Nucleus basalis Meynert) Neurotransmitter: Acetylcholin Neuronenverlust: bis zu 80% Neokortex (Lamina III und V) Hippocampus (v.a. CA1) Neurotransmitter: Glutamat Locus coeruleus Neurotransmitter: Noradrenalin Neuronenverlust: 50%–70% Raphekerne Neurotransmitter: Serotonin Neuronenverlust: 20%–40% Modifiziert nach T. Arendt, aus: Demenzen, K. Beyreuther et al., Thieme 2002 Therapie Heilung ist zum aktuellen Stand nicht möglich Realistische Therapieziele Verzögerung des Krankheitsverlaufs Erhalt der Selbständigkeit bei der Alltagsbewältigung Möglichst langer Verbleib in der gewohnten Umgebung bei guter Lebensqualität Individuell große Unterschiede im Krankheitsverlauf State of the Art: Therapie der Alzheimer-Demenz Antidementive Medikation mit klarer Evidenz1 mit unklarer Evidenz1 • Galantamin • Donepezil • Rivastigmin • • • • Zugelassen für die leichte und mittelschwere AD Ginkgo biloba Nimodipin Dihydroergotoxin Piracetam • Memantine Zugelassen für die mittelschwere und schwere AD 1 Leitlinien der Arzneimittelkommission der deutschen Ärzteschaft Wie viel Prozent der Alzheimer-Patienten werden Ihrer Meinung nach leitliniengerecht therapiert? Arzneiverordnungsreport 2005 20% Arzneiverordnungsreport 2005, Springer-Verlag Gründe für das Abweichen von Leitlinien 60 Anteil (%) 50 40 30 20 10 0 Hobbs & Ehrhardt Fam Pract 2002 Arzneiverordnungsreport 2011 Ausgaben für Antidementiva 500 467 450 400 Mio € 350 327 300 250 177 200 150 100 50 0 1992 2004 2011 Arzneiverordnungsreport 2011, Springer-Verlag Rückblick auf über ein Jahrzehnt Medikamente bei Alzheimer Demenz 1995: Zulassung von Tacrin (Cognex®) (Hepatotoxizität) 1997: Zulassung von Aricept® 1998: Zulassung von Exelon® 2001: Zulassung von Reminyl® 2005: Reminyl®retard 2005: Memantine (Axura®, Ebixa®), schwere AD 2006: Memantine, moderate AD 2006: Zulassung von Exelon für Parkinson-Demenz-Komplex 2006: Bewertung durch NICE 2006: Aricept®Schmelztablette „evess“ 2007: Exelon®Pflaster 2009: Bewertung durch IQWIG 2008: Memantine in Einmaldosierung 20 mg/Tag 2012: Cholinesterasehemmer werden generisch, Ausnahme: Exelon Pflaster(erst zum 1.8.13), große Preisunterschiede, bis Faktor 10 Preisunterschiede Original-Generikum Aricept 10mg 402,49 Donepezil 10mg 37,52 Seit 1.4.2012 Exelon 4,5mg Kapseln (2x/die) 225,02 Rivastigmin 4,5mg Kapseln 47,77 Seit 1.5.2012 Reminyl 16mg 370,98 Galantamin 16mg 165,40 Seit 1.5.2012 Axura 20mg 366,85 Memantine 20mg 132,83 Seit 1.10.2012 Exelon 9,5mg 344,39 (Pflaster) Rivastigmin 9,5mg 268,38 Seit 1.8.2013 Weitere Aussichten?? … aktuell sehr bescheiden.... Eine Studie bezüglich Impfung mit monoklonalen Antikörpern wurde 2012 abgebrochen, da ein Effekt beim Menschen (anders als bei der Ratte...) nicht nachweisbar war. Aktuell gibt es wahrscheinlich keine Substanz, die in den nächsten 5 Jahren zur Anwendung auf den Markt kommt..... Zusammenspiel der Therapiekomponenten bei Demenz sko g a t l Al Bew ältig u nz e t e mp LEBENSQUALITÄT ng d er P fl ege Kognition Patienten- und Angehörigenberatung nicht-medikamentöse Therapie AntidementivaTherapie Andere Psychopharmaka Kausale Therapie spezifischer zerebraler Erkrankungen Behandlung von Risikofaktoren (Hypertonie, Diabetes, Hyperlipidämie....) Allgemeinmedizinische Basisbehandlung (z.B. Infektionen, Schmerzen) Frust für die Betreuer…. Tipps für den Umgang mit Demenz-Patienten In einfachen kurzen Sätzen sprechen langsam, aber deutlich und bestimmt sprechen dem Patienten Zeit zum Reagieren lassen wichtige Informationen wiederholen Diskussionen vermeiden Anschuldigungen ignorieren geduldig sein Tipps zur Umgebung Sorgen Sie für Beständigkeit und Routine im Tagesablauf Einfache Regeln – feste Gewohnheiten Jede Veränderung so langsam wie möglich vornehmen Hilfen anwenden, um die Orientierung zu erhalten Tipps zur Pflege Jede Tätigkeit loben, die der Patient selbst verrichtet Das Selbstwertgefühl stärken, zu Aktivität animieren Überforderungen vermeiden Bequeme, einfach anzuziehende Kleidung ist vorteilhaft Auf ausreichende Flüssigkeitszufuhr achten !!! Günstig:tägliche Gymnastik/Bewegung (z.B. Spaziergang) Potentiell wirksame Maßnahmen zur Verringerung des Demenzrisikos im Alter Körperliche, geistige und soziale Aktivität erhalten Ernährung - fettarm, nicht hyperkalorisch - häufiger Verzehr von Fisch - reichlich Obst, Gemüse, Vollkornprodukte Frühzeitige Kontrolle vaskulärer Risikofaktoren - Hypertonie - Diabetes - Rauchen Gewichtsnormalisierung Cholesterinsenkung Homozysteinsenkung Frühstadium der Demenz (MMST 27-19) 1. Welt: Kognitive Erfolglosigkeit • Trauer, Angst, Kränkung, Verunsicherung • brauchen Unterstützung in den Aktivitäten • basale ATL erhalten, Oft schon Einschränkungen in instrumentellen ATL Medikation • in erster Linie SSRI • in zweiter Linie AchE-Hemmer Frühstadium der Demenz (MMST 27-19) 1. Welt: Kognitive Erfolglosigkeit Als ausgezeichneter Lebensraum für diese Phase der Alzheimerdemenz eignet sich die betreute Wohngemeinschaft mit 6-8 Bewohnern, da hier für jeden Mitbewohner die Möglichkeit besteht, individuelle Aktivitäten, welche bei Bedarf begleitet werden, zu unternehmen. Quelle:Demenzzentrum Olten Mittelstadium der Demenz (MMST18-12) 2. Welt: Kognitive Ziellosigkeit • Zielloses Verhalten, Ablenkung durch Reize Therapieziel è Ruhiger werden • Verlust von Sinn und Wertigkeit der Dinge • Orientierungsstörung Therapieziel è Geschütze Welt • basale ATL eingeschränkt Medikation: • AChE-Hemmer, Neuroleptika (atypische), Anxiolyse (Benzodiazepine, Trazodon Serotonin (5HT2)-Antagonist and Reuptake Inhibitor) Mittelstadium der Demenz (MMST18-12) 2. Welt: Kognitive Ziellosigkeit Weil der Sinn für Eigentum und Privatsphäre abnimmt, nehmen Alzheimerkranke in dieser mittleren Demenzphase oft fremde Gegenstände oder Kleider an sich, gehen in fremde Zimmer und legen sich in fremde Betten. Auch der Toilettengang kann in dieser Phase nicht mehr selbständig erledigt werden; häufig findet der Stuhlgang oder Wasserlösen mitten in öffentlichen Räumen statt. In nicht spezialisierten Heimen kann dies zu Streit mit den nicht dementen Menschen führen. In dieser Phase ist entweder eine intensive häusliche Einzelbetreuung oder ein spezialisiertes Heim die ideale Wohnform. Quelle:Demenzzentrum Olten Endstadium der Demenz (MMST <12) 3. Welt: Kognitive Schutzlosigkeit • Regression, „menschliche Hüllen“. • Welt wird klein: Bett und was darum ist • Rufen, Schreien, unkontrollierte Bewegungen • Bettlägerigkeit, Volle Pflege(Inkontinenz, Kontrakturen usw.)) Basale Stimulation. Vertraute Reize setzen. Medikation: • Risperidon, Analgetika, Anxiolytika Endstadium der Demenz (MMST <12) 3. Welt: Kognitive Schutzlosigkeit Ein speziell gestaltetes Milieu mit Musik, Klängen, Düften, leisem Sprechen der Betreuenden schützt den Bewohner einerseits vor Reizüberflutung und Aufregung und andererseits vor Deprivation, wie sie demente, bettlägerige Patienten erleben, die alleine in ihrem Zimmer den ganzen Tag an eine Decke starren müssen. Es ist deshalb von Vorteil, wenn zwei oder mehrere schwerstdemente Bewohner zusammen in einem grösseren Raum zusammenleben. Palliative Care konzentriert sich auf die Linderung der Symptome einer Krankheit und verzichtet auf lebensverlängernde Massnahmen. Quelle:Demenzzentrum Olten Demenz? Die Medikamente waren schuld! Ein Beispiel für die Probleme der Arzneimitteltherapie im Alter ist die 72jährige Patientin B., die mit Schwindel, Husten und Herzrasen ins Krankenhaus eingeliefert wurde. Dortwurden eine Bronchitis, eine Herzerkrankung und – weil die Patientin stark verwirrt war – eine Demenz diagnostiziert. Bei der Entlassung nahm die Frau zehn unterschiedliche Medikamente ein und war weiterhin verwirrt. Erst nachdem der Hausarzt sieben der zehn Medikamente abgesetzt hatte, verschwand die Verwirrung wieder – und damit auch die angebliche Demenz! In diesem konkreten Fall war es wahrscheinlich die Kombination einer Herztablette mit einer starken Wassertablette, die die Probleme verursacht hat.(Quelle: WDR „Quarks & Co”, 24. Januar 2012) Rechtliche Grundlagen Veränderungen der Medikation oder andere medizinische Behandlungsmaßnahmen durch den Arzt sind bei Demenzkranken, die die Tragweite solcher Maßnahmen nicht einschätzen können, außer in Notfällen nur mit Einwilligung des "gesetzlichen Betreuers“ oder des "Bevollmächtigten“ des Kranken erlaubt. Andernfalls macht sich der Arzt wegen Körperverletzung strafbar bzw. kann angezeigt werden. Man spricht in diesem Zusammenhang auch von der fehlenden Einwilligungsfähigkeit des Kranken. Der Arzt muss vor jeder Behandlungsmaßnahme die Einwilligung des Patienten oder seines rechtlichen Vertreters einholen. Kann eine Operation den Verlauf der AlzheimerErkrankung beeinflussen? Inhalationsanästhetika, die bei größeren operativen Eingriffen zur Narkose eingesetzt werden, können in der Tat die Bildung und „Verklumpung“ (Oligomerisation) von Beta-Amyloid im Gehirn erhöhen und damit zumindest theoretisch den Verlauf der AD negativ beeinflussen. Hier sind insbesondere die Narkosemittel Halothan und Isofluran zu nennen. Es ist im Übrigen nicht selten zu beobachten, dass es gerade bei älteren Personen nach einer großen Operation – zumindest zeitweise – zu einer Verschlechterung der kognitiven Leistung kommt. Allerdings dürfen diese Überlegungen nicht dazu führen, lebensnotwendige Operationen aufzuschieben oder gar nicht erst durchführen zu lassen. Es muss stets eine sorgfältige Abwägung erfolgen unter besonderer Berücksichtigung der Konsequenzen auf Leben und Gesundheit, wenn eine erforderliche Operation vermieden würde. (Quelle:Webseite Alzheimerforschung.de) Dürfen Demenzkranke Auto fahren? In einem Gutachten des Bundesverkehrsministeriums und des Ministeriums für Jugend, Familie und Gesundheit wird eindeutig festgestellt, dass Menschen, die unter einer senilen oder präsenilen Hirnkrankheit leiden, nicht fahrtauglich sind. Angehörige und der betreuende Arzt sollten deshalb frühzeitig auf den Kranken einwirken, um mögliche Risiken zu vermeiden. Bei zunehmenden Einschränkungen in anderen Lebensbereichen kann das Auto fahren als wichtige Aktivität verbleiben, die die eigene Kompetenz und Unabhängigkeit für den Kranken erfahrbar macht. Für Angehörige ist es deshalb nicht leicht, einzuschätzen, ab wann beim Fahren Risiken mit möglicherweise schwerwiegenden Folgen entstehen. Während "automatisierte" Vorgänge beim Auto fahren, wie Kuppeln, Schalten, Lenken, Bremsen usw. aufgrund der langjährigen Routine zunächst meist nicht beeinträchtigt sind, treten die ersten Probleme häufig bei der räumlichen Orientierung auf, und es fehlt die innere Weitsicht bei der Einschätzung von Verkehrssituationen. Gewohnte Strecken sind deshalb wesentlich risikoärmer als unbekanntere Fahrtstrecken. Eine freiwillige Prüfung der Fahrtauglichkeit ist bei der Führerscheinstelle des TÜV möglich. Diese Prüfung kann auch z.B. von Angehörigen angeregt und dann amtlich angeordnet werden. Die Kosten (ca. 150 Euro, bzw. bei der angeordneten Prüfung ca. 270 Euro) sind selbst zu tragen. …der Mond ist heruntergefallen… Demenz – Verwirrtheit muss nicht zur Verwirrung führen Lat.: dementia = „von Sinnen“ Danke für Ihre Aufmerksamkeit Dr. André Diel Bühl