Bewegungsapparat: Knochen und Knorpel - content
Werbung

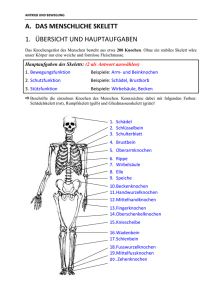
Kapitel 1 Bewegungsapparat: Knochen und Knorpel 1.1 Grundlegendes zum Bewegungsapparat Die kleinste Bewegung ist von großer Bedeutung für die Natur. Das ganze Meer verändert sich, wenn ein kleiner Stein hineingeworfen wird. -Blaise Pascal. Erkrankungen des Bewegungsapparates (muskuloskelettales System) betreffen alle Teile des Systems, die am Bewegungsvorgang beteiligt sind. Dies betrifft Knochen, Gelenke (auch Menisken und Schleimbeutel) und Bänder sowie Muskeln und ihre Sehnen. Der Bewegungsapparat hat Stütz- und Bewegungsfunktionen. Typische Folgen einer Erkrankung sind daher Bewegungseinschränkungen sowie die dadurch verursachten Ausweichbewegungen. Dies führt zu Überlastungsschäden sowie zu erhöhten Verletzungsrisiken bei außergewöhnlicher Belastung (z.B. Sport). Charakteristische Symptome sind meist lokale Schmerzen, Schwellungen und Entzündungen. Erkrankungen des Bewegungsapparates gehören zu den häufigsten Beschwerden und Erkrankungen. Sie sind verantwortlich für eine hohe Zahl an Krankenständen und Frührenten, und die Therapie ist in vielen Fällen teuer. Besonders häufig sind Erkrankungen des rheumatischen Formenkreises, Arthritis, 1 2 KAPITEL 1. KNOCHEN UND KNORPEL Arthrose und degenerative Wirbelsäulenerkrankungen. Die Muskeln werden im Kapitel „Neuromuskuläres System“ näher behandelt. 1.2 Knochen und Knorpel Skelett (gr. skeletos - ausgetrockneter Körper, Mumie) = Übertriebener Striptease - Unbekannt. Knochen (lat. os) sind sehr hartes Stützgewebe, das das Skelett bildet. Das Skelett stützt den Körper von innen und ist Ansatzpunkt bzw. Ursprungsort für Bänder und Muskeln. Die einzelnen Knochen des Skeletts haben je nach Lage und Funktion unterschiedliche Formen. Knochen haben neben der Stützfunktion auch die Aufgabe, die inneren Organe zu schützen (z.B. Herz, Lunge), und bilden durch das Knochenmark im Inneren Blutkörperchen. 1.2.1 Begriffe und Definitionen Bewegungsapparat (auch Bewegungsorgane) Sammelbegriff für Bänder, Gelenke und Knochen (passiver B.) sowie Skelettmuskeln (aktiver B.). Bänder (lat. ligamenta) Bindegewebsstrang, der bewegliche Teile des Knochenskeletts verbindet. Bänder verbinden Knochen mit Knochen, Sehnen hingegen Knochen mit Muskeln. Gelenke (lat. articulatio) Bewegliche Verbindung von zwei oder mehreren Knochen. Knochen (lat. os) Sehr hartes Stützgewebe, das das Skelett bildet. Ansatz- und Ursprungsort für Bänder- und Skelettmuskeln sowie Lager für Knochenmark, welches Blutkörperchen bildet. Skelettmuskeln Muskeln, die Stützfunktion übernehmen oder für aktive und willkürliche Bewegungen des Körpers zuständig sind. Sehnen (lat. tendo) Bindegewebsstrang des Muskels, der mit Knochen verbindet. Sehnen verbinden Knochen mit Muskeln, Bänder hingegen Knochen mit Knochen. Kallus (lat. callus) junges Knochengewebe. 1.3. ANGEBORENE STÖRUNGEN 3 Gewebe Verbände gleichartig spezialisiert ausgebildeter (= differenzierter) Zellen, z.B. Muskel- oder Nervengewebe. Läsion (lat. laesio) Störung einer Funktion oder Struktur im lebenden Organismus. Die „gestörte Funktion“ (lat. functio laesia) ist u.a. das Leitsymptom (wichtigstes Zeichen bei der Diagnose) eines Knochenbruchs. 1.3 Angeborene Störungen Angeborene Fehlbildungen sind überwiegend genetisch bedingt. Man unterscheidet grob in generalisierte Störungen des Knochenwachstums (Dysplasie) und Störungen individueller Knochen (Dysostose). Eine spezifische Therapie ist bei diesen Störungen oft sehr schwierig bzw. unbekannt. Osteochondrodysplasie (Skelett-Dysplasien) sind überwiegend Fehlbildungen bei der generellen Knochen- und Knorpelentwicklung aufgrund genetischer Defekte. Am häufigsten sind der Kleinwuchs mit kurzen Extremitäten und normalem Rumpf (Achondroplasie) sowie die hohe Knochenbrüchigkeit aufgrund gestörten Kollagenstoffwechsels (Osteogenesis imperfecta = Glasknochenkrankheit). Siehe ergänzend auch Wachstumsstörungen der Wirbelsäule im Kindesalter unter Kapitel 2 (Fokus Wirbelsäule). 1.4 1.4.1 Metabolische Osteopathien Grundlegendes Der menschliche Knochen besteht aus Grundsubstanz (Matrix) und Knochenzellen (Osteoblasten, Osteozyten, Osteoklasten), welche den 30 Prozent betragenden organischen Anteil bilden, sowie aus 70 Prozent Mineralien (95 Prozent Hydroxylapatit= Kalzium, Phosphat und Magnesium sowie 5 Prozent andere Mineralien). Im Wachstumsalter wird Knochen durch Mineralisation von Knorpelgewebe der Wachstumszonen gebildet, im Erwachsenenalter entsteht er aus bindegewebigen Elementen dort, wo Dehnung und Deformation (zu sehen bei Zug- und Drucktrajektorien nach Zug und Druck ausgerichtete Knochenbälkchen) stattfinden. 4 KAPITEL 1. KNOCHEN UND KNORPEL Abbildung 1.1: Menschliches Skelett (1. Skelett von vorn. 2. Schädel, von links. 3. Schädelbasis. 4. Erster Halswirbel (Atlas), von oben. 5. Zweiter Halswirbel (Epistropheus), von oben und von der Seite. 6. Mittlerer Brustwirbel, desgl. 7. Vierter Lendenwirbel, desgl. 8. Schulterblatt, von hinten. 9. Kreuzbein, von vorn. 10. Steißbein, desgl. 11. Rechter Fuß, von oben. 12. Rechte Hand, desgl. 13. Männliches, 14. Weibliches Becken, von oben. Brockhaus (1911). 1.4. METABOLISCHE OSTEOPATHIEN 5 Daher kommt es bei Störung des Gleichgewichts zwischen Belastbarkeit und Belastung zu pathologischen Knochenumbauvorgängen mit Gefahr der Deformierung und evtl. einer Ermüdungsfraktur. Minderbelastung hingegen führt zu einer Inaktivitätsatrophie. Hauptfunktionen des Knochens sind neben dem Bilden des Grundgerüsts (Skelett) des Bewegungsapparates die Kalziumbindung (Kalziumreservoir des Körpers) sowie das Beitragen zum Gleichgewicht des Mineralstoffwechsels und Hormonhaushaltes. Der stetige Auf- und Abbau des Knochens wird durch verschiedene Hormone (Parathormon, Kalzitonin, Östrogene, Androgene, Kortikosteroide, Schilddrüsenhormone, Hypophysenhormone-ACTH und STH) und Vitamin D geregelt. Wichtig für den Körper ist der Serum-Kalzium-Spiegel (= Kalziumgehalt im Blut)! • Parathormon (PTH) wird in der Nebenschilddrüse gebildet und aktiviert die Osteoklasten, sodass Kalzium aus dem Knochen freigesetzt werden kann. Zudem stimuliert es die Vitamin-D3-Bildung in der Niere, somit indirekt die Kalziumaufnahme im Darm, weiters erhöht es die Kalziumrückresorption in der Niere und steigert die Phosphatausscheidung. • Kalzitonin wird in der Schilddrüse gebildet und ist ein wichtiger Antagonist des Parathormons. Es hemmt die Osteoklasten und steigert die Aktivität der Osteoblasten. (Daher wird es z.B. auch bei M. Paget und Osteoporose als Medikament eingesetzt). • Kortikosteroide führen zum Knochenabbau durch Hemmung der Osteoblasten, vermehrter renaler (= über die Niere) Kalziumausscheidung und verminderter Kalziumresorption im Darm. • Vitamin D3 (aktiviertes Vitamin D, Calcitriol) wird in der Haut unter UV-Strahlung gebildet oder im Darm aufgenommen, es stimuliert die Kalzium- und Phosphatresorption in Darm und Niere und hemmt die Bildung von Parathormon. 1.4.2 Osteopathien bei Nierenerkrankungen Die Niere reguliert den Kalzium- und Phosphatstoffwechsel durch die renale Ausscheidung – Nierenerkrankungen führen zu einer gestörten Ausscheidung bzw. 6 KAPITEL 1. KNOCHEN UND KNORPEL Rückresorption. Dadurch kann die Niere dann auch nicht wie sonst das inaktive Vitamin D zu aktivem Vitamin D3 metabolisieren (= „verstoffwechseln, verarbeiten“), sodass zum einen vermehrt Kalzium über die Niere verloren geht, zum anderen weniger Kalzium über den Darm resorbiert wird. Das im Blut reduzierte Kalzium wird vom Körper über Vermittlung des dann vermehrt ausgeschütteten Parathormons im Knochen abgebaut. Im Kindesalter kommt es zur ausgeprägten generalisierten Wachstumsstörung („renaler Zwergwuchs“), beim Erwachsenen zeigt sich das Bild der Osteomalazie. Beispiele: FanconiSyndrom, Phosphatdiabetes (genetisch vererbte Nierentubuluszellstörungen) 1.4.3 Osteopathien bei endokrinen Störungen 1. Hyperparathyreoidismus (syn. Osteodystrophia fibrosa generalisata) Hyperparathyreoidismus bedeutet vermehrte Sekretion von Parathormon. Ursächlich dafür sind: • primär – Adenom (gutartiger hormonproduzierender Tumor) der Nebenschilddrüse. • sekundär – vermehrte Parathormonsekretion wegen Vitamin D-Mangel bei Fehlernährung. • tertiär – Hyperplasie der Nebenschilddrüse nach sekundärem H. Durch die vermehrte Parathormonsekretion kommt es zu Aktivierung der Osteoklasten und allgemeiner Knochenresorption, kompensatorisch (ausgleichend, ersatzweise) ersetzt der Körper mit Bindegewebe (Fibrose). Durch die verminderte Stabilität entstehen Spontanfrakturen und ausgedehnte intraossäre Blutungen, v.a. in den langen Röhrenknochen und in der Wirbelsäule. Das nun vermehrt in der Blutbahn vorkommende Kalzium bindet sich mit Phosphat und kristallisiert, die Ablagerungen der kristallisierten Komplexe verursachen dann weitere Symptome: Gelenksbeschwerden, Magenulzera (= Geschwüre), Nephrolithiasis (= Nierensteine). Therapie je nach auslösender Ursache (z.B. Entfernung des Nebenschilddrüsenadenoms) 2. Hypophysendysfunktion STH- Somatotropin wird von der Hypophyse ausgeschüttet und kontrolliert unter anderem das Skelettwachstum. Bei Mangel kommt es zu hypophysärem, proportioniertem Zwergwuchs. Ein Überschuss im Wachs- 1.5. OSTEOPOROSE 7 tumsalter bedingt hypophysären Riesenwuchs (Gigantismus), beim Erwachsenen entsteht Akromegalie, d.h. die Körperendglieder oder vorspringenden Teile des Körpers (= Akren, z.B. Hände, Füße, Unterkiefer, Kinn, Nase und Augenbrauenwülste) werden bei kontinuierlichem Wachstum immer größer und ausgeprägter. 1.5 Osteoporose Definition: Generalisierter pathologischer Knochenschwund (organischer und Mineralanteil des Knochens gleichermaßen betroffen). Epidemiologie: Ca. 30 Prozent der weißen Bevölkerung erleiden eine osteoporosebedingte Fraktur bis zum 75. Lebensjahr Ätiologie und Pathogenese: Die größte Knochenmasse besitzt der Mensch im 4. Lebensjahrzehnt, danach beginnt ein sukzessiver, altersbedingter Knochenabbau auf ca. 50 Prozent des Knochenbestandes eines 30- Jährigen (Altersatrophie). Bei Osteoporose kommt es durch vermehrten Knochenabbau und verminderten Knochenaufbau zu einer deutlichen Beschleunigung dieses Vorgangs und durch die verminderte Belastbarkeit zu pathologischen Frakturen (Fraktur ohne adäquates Trauma), am häufigsten in der Wirbelsäule (Keil- und Fischwirbel). Wenn mehrere Wirbel betroffen sind, kommt es zur verstärkten Kyphose (dorsal konvexe Form der Wirbelsäule) und Verringerung der Körperhöhe. Risikofaktoren: Geringe Sonnenexposition, wenig Gewicht, Kalzium- und Vitamin D-arme Ernährung, wenig Bewegung, (hormonelle) Kastration beim Mann (z.B. beim Prostata-CA oder bei Hormonblockade), Nikotinabusus, postklimakterisch (nach dem „Wechsel“ der Frau), Anorexie Diagnostik: Laborparameter zur Differentzialdiagnose (Osteomalazie, renale Osteopathie; M. Paget, Hyperparathyreodismus), röntgenologisch, Messung der Knochendichte (Photonenabsorptionsmessung oder quantitative Computertomografie) Therapie: Bei akuten Beschwerden Schmerztherapie und evtl. Miederversorgung, Physiotherapie, physikalische Therapie, Medikamente (Vitamin D, Bisphosponate, SERM-selektive Östrogen-Rezeptor-Modulatoren) 8 KAPITEL 1. KNOCHEN UND KNORPEL Operativ: Vertebro- oder Kyphoplastie (Einspritzen von Knochenzement in spongiösen Hohlraum des Wirbelkörpers) Allgemein: Körperliche Aktivität, ausreichende Versorgung mit Vitamin D und Kalzium 1.6 Rachitis/Osteomalazie (Mineralisationstörungen) Bei Rachitis und Osteomalazie handelt es sich um eine durch Vitamin D-Mangel oder durch Störung des Vitamin-D-Stoffwechsels ausgelöste Verringerung nur des Mineralanteils (70 Prozent des Knochengesamtanteils) des Knochens, was zur Störung der enchondralen Ossifikation führt. Der organische Teil (30 Prozent des Knochengesamtanteils) ist im Gegensatz zur Osteoporose unangetastet. Der Knochen wird in der Folge weich und biegsam. Wie bei der Osteoporose bilden sich Fisch- und Keilwirbel. Rachitis tritt bei Kindern und Osteomalazie bei Erwachsenen (= Rachitis des Erwachsenen) auf. Sie sind heute durch Vitamin D-Prophylaxe in Europa eher selten. Knochenverbiegungen können durch regelmäßige ausreichende Vitamin Abbildung 1.2: Rachitis, US D-Gaben meist wieder ganz ausheilen. Department of Health and Rachitis (bei Kindern) Das wachsende Kno- Human Services. chenskelett erhält nicht ausreichend Vitamin D. Um den nötigen Kalziumspiegel im Körper aufrechtzuerhalten, baut der Körper Skelettkalzium ab. Dadurch werden die Knochen geschwächt, verbiegen sich und brechen leichter. Die Symptome einer Rachitis durch Mangelernährung sind z.B. Zahndefekte, Minderwuchs, rachitischer Rosenkranz (Verknöcherungsstörung an der Knorpel-Knochengrenze der Rippen mit kugeliger Auftreibung) sowie Kraniotabes (Eindrückbarkeit