Wasserlösliche Vitamine Vitamin B – Thiamin
Werbung

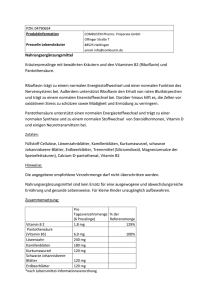
03.11.2011 Wasserlösliche Vitamine 1 Vitamin B1 – Thiamin 2 1 03.11.2011 Thiamin – Struktur, Dosierungsformen, aktive Formen Thiamin NH2 CH2 N CH3 + N S N Pyrimidin CH2 — CH2 — OH Thiazol Thiamindiphosphat (=Thiaminpyrophosphat) NH2 CH2 N CH3 + N S N Pyrimidin CH2 — CH2 — OH - O - Thiazol Dosierungsformen 1 mg Thiamin = 1,27 mg Thiaminhydrochlorid = 42 IE Thiamin Aktivität O O ║ ║ P—O—P—O │ │ O─ O─ Physiologisch aktive Formen Thiaminpyrophosphat (TPP) als Coenzym Thiamintriphosphat (TTP) als “Nervenvitamin” 3 Thiamin - Quellen Sojabohnen Hefe Vollgetreide Empfindlich gegenüber O2 Champignons HCO3 - Sonnenblunemkerne Schweinefleisch O2 HCO3 - Sauerstoff alkalisches Milieu Hitze 4 2 03.11.2011 Absorption und Transport von Thiamin Nahrung: TMP, TPP, TTP Magen-Darm-Trakt: Spaltung zu freiem Thiamin Absorption: aktiv (bei hohen Thiaminaufnahmen auch passiv) Darmmukosa: Rephosphorilierung zu TMP und TPP Blut: freies Thiamin u. Phosphatester; an Erythrozyten und Protein gebunden Thiaminkonzentration in den Zielzellen: Leber > Herz > Niere > Skelettmuskulatur > Gehirn Ausscheidung: freies Thiamin und TMP im Urin 5 Verminderte Verfügbarkeit Alkoholismus Thiaminasen z.B. in rohem Fisch, Polyphenole z.B. in Kaffee, Tee, Heidelbeeren, Schwarzen Johannisbeeren, Rotkraut 6 3 03.11.2011 Funktionen von Thiamin Auf Körperebene Cofaktor im Kohlenhydratstoffwechsel Auf Zellebene TPP ist Coenzym bei der Übertragung von α-Ketoresten (Pyruvat-Dehydrogenase, α-Ketoglutaratdehydrogenase, Transketolase) TTP ist an der Durchlässigkeit der Nervenzellmembran für Na+-Ionen beteiligt O ║ —C— α-Ketorest 7 Beurteilung des Thiaminstatus Versorgungsparameter Ausscheidung im Urin vermindert Funktionsparameter Aktivitätsabnahme der α-Transketolase in den Erythrozyten (α-ETK) 8 4 03.11.2011 Thiamin Mangel Thiaminmangelkrankheit Beri Beri Feuchte Form: das Herz-Gefäß-System ist betroffen, Ödeme, Herzvergrößerung Trockene Form: Nervenschädigungen in der Peripherie Infantile Form: bei Säuglingen mit angeborenen Thiaminstoffwechselstörungen Thiaminmangelsyndrome bei Alkoholikern Polyneuropathie (Nervenschädigungen) Wernicke Enzephalopathie (Gehirnschädigungen) Korsakoff-Psychose mit Amnesie (psychische Störungen) Fetales Alkoholsyndrom Schädigung des Ungeborenen durch Alkoholmissbrauch der Mutter 9 Empfehlungen Frau: 0,5 mg Thiamin pro 1000 kcal ≈ 1,0 mg/d Mann: 0,5 mg Thiamin pro 1000 kcal ≈ 1,3 mg/d Schwerstarbeiter und Sportler benötigen aufgrund des hohen Energieumsatzes mehr Thiamin. UL: Keine Angabe 10 5 03.11.2011 Vitamin B2 – Riboflavin 11 Riboflavin – Struktur, Dosierungsform, aktive Formen O O HN O N N CH3 N CH3 CH2 │ (CHOH)3 │ CH2OH Riboflavin Dosierungsform Riboflavin ATP AMP HN O N N CH3 N CH3 O ATP PPi HN O N CH2 │ (CHOH)3 │ CH2 — P FMN N CH3 N CH3 CH2 │ (CHOH)3 │ CH2 — P — P + Ribose + Adenin FAD Physiologisch aktive Formen Riboflavin, Flavinmononucleotid (FMN) Flavinadenindinucleotid (FAD) 12 6 03.11.2011 Riboflavin - Quellen Milchprodukte Milch Hefe Empfindlich gegenüber Leber Champignons Licht Auslaugung 13 Absorption und Transport von Riboflavin Nahrung: FMN, FAD, Flavoproteine, glykosylierte Formen Blut: freies Riboflavin, FMN, FAD; proteingebunden Magen-Darm-Trakt: Spaltung der Phosphatester Absorption: freies Riboflavin, aktiv Zielzellen: Synthese von FMNund FADenthaltenden Oxidoreduktasen Darmmukosa: Resynthese von FMN und FAD Ausscheidung: Riboflavin und seine Metabolite im Urin 14 7 03.11.2011 Verminderte Verfügbarkeit von Riboflavin Alkoholismus Absorptionsstörungen Medikamente wie Antidepressiva, orale Kontrazeptiva 15 Funktionen von Riboflavin Auf Körperebene Cofaktor im Energiestoffwechsel Auf Zellebene FMN und FAD sind Bestandteile von Oxidoreduktasen und übertragen H+-Ionen (z.B. in der Atmungskette) FAD ist Bestandteil der Glutathionreduktase (antioxidatives Enzym vor allem in den Erythrozyten) Synergismus Mit Folsäure, Vitamin B6, Vitamin K und Niacin Bei Vitamin B2-Mangel kommt es zu Störungen im Funktionsbereich dieser Vitamine 16 8 03.11.2011 Beurteilung des Riboflavinstatus Versorgungsparameter Ausscheidung im Urin vermindert Funktionsparameter Gemessen wird die Aktivitätszunahme der erythrozytären Glutathionreduktase (EGR) nach Gabe von FAD. Nimmt die Aktivität um 20% oder mehr zu, besteht ein Vitamin B2Mangel 17 Riboflavin Mangel Frühe Symptome Läsionen der Mundwinkel seborrhoische Dermatitis (ölige, schuppende Hautausschläge) Späte Mangelsymptome normozytäre normochrome Anämie Trübungen der Augenlinse 18 9 03.11.2011 Empfehlungen Frau: 0,6 mg Riboflavin pro 1000 kcal ≈ 1,2 mg/d Mann: 0,6 mg Riboflavin pro 1000 kcal ≈ 1,5 mg/d Der Bedarf ist bei gesteigertem Stoffwechsel erhöht (z.B. Fieber, Muskelarbeit). UL: Keine Angabe 19 Vitamin B6 20 10 03.11.2011 Vitamin B6 – Struktur, Dosierungsform, aktive Formen (PO3) ↓ CH2OH CHO CH2OH OH CH3 N OH CH3 Pyridoxin = Pyridoxol (Pyridoxinphosphat) Dosierungsform 1 mg Pyridoxin = 1 mg Pyridoxal = 1 mg Pyridoxamin = 1,2 mg Pyridoxinhydrochlorid (PO3) ↓ CH2OH N OH CH3 Pyridoxal (Pyridoxalphosphat) (PO3) ↓ CH2OH CH2NH2 N Pyridoxamin (Pyridoxaminphosphat) Physiologisch aktive Formen Pyridoxalphosphat (PLP), in Transaminasen auch Pyridoxaminphosphat (PMP) 21 Vitamin B6 - Quellen Fisch (Sardine, Lachs, Makrele Vollgetreide Empfindlich gegenüber Fleisch Kartoffeln Leber Sonnenlicht Hitze 22 11 03.11.2011 Absorption und Transport von Vitamin B6 Nahrung: Pyridoxin, Pyridoxal und Pyridoxamin; Protein-, phosphatgebunden, glykosylierte Formen Leber: Phosphorylierung; Umwandlung aller Formen ineinander Magen-Darm-Trakt: Spaltung zu freien Formen Absorption: passiv Blut: PLP an Albumin gebunden Darmmukosa: Rephosphorylierung, vor der Abgabe ins Blut Dephosphorylierung Zielzellen: Synthese von phosphorylierten Coenzymen Ausscheidung: v.a. Pyridoxinsäure im Urin 23 Verminderte Verfügbarkeit von Vitamin B6 Medikamente wie orale Kontrazeptiva, Tuberkulostatika, Antikonvulsiva 24 12 03.11.2011 Funktionen von Vitamin B6 Auf Körperebene Cofaktor im Proteinstoffwechsel Auf Zellebene Transaminierungen (PLP und PMP) Decarboxylierungen: z.B. Bildung biogener Amine α-β-Eliminierung: Stoffwechsel OH- und SHhaltiger Aminosäuren (Threonin, Serin, Cystein) 25 Die Rolle von Vitamin B6 bei der Transaminierung (am Beispiel der GPT) Glutamat COOH │ CH2 │ CH2 │ CH — NH2 │ COOH SchiffBase + CH3 CH2NH2 CH2O-PO3 + CH3 N HO CH2O-PO3 CH2O-PO3 Umlagerung Pyridoxaminphosphat HO CH2NH2 CHO HO N + GPT + CH3 Pyruvat CH3 │ C=O │ COOH α-Ketoglutarat Pyridoxaminphosphat Pyridoxalphosphat GPT Umlagerung N Alanin Pyridoxalphosphat CHO HO CH3 CH2O-PO3 COOH │ CH2 │ CH2 │ C=O │ COOH + CH3 │ CH — NH2 │ COOH N 26 13 03.11.2011 Beurteilung des Vitamin B6 Status Versorgungsparameter Pyridoxalphosphat in Urin und Plasma Funktionsparameter Aktivitätszunahme der erythrozytären Transaminasen nach Gabe von PLP. Nimmt die Aktivität um 20% oder mehr zu, besteht ein Vitamin B6-Mangel Tryptophanbelastungstest: je mehr Xanthurensäure im Urin, umso größer der Vitamin B6-Mangel Methioninbelastungstest: die Cysteinkonzentration im Urin wird gemessen (Abbau von Methionin zu Cystein ist PLP-abhängig) 27 Vitamin B6 Mangel Frühe Symptome unspezifisch Späte Mangelsymptome Seborrhoide Dermatiden (fettige Schuppen auf der Haut) Glossitis („geographische Zunge“ mit verminderter Geschmacksempfindung) Neurologische Störungen „geographische Zunge“ 28 14 03.11.2011 Empfehlungen Frau: 0,02 mg Vitamin B6 /1g Protein ≈ 1,2 mg/d Mann: 0,02 mg Vitamin B6 /1g Protein ≈ 1,5 mg/d Der Bedarf ist bei gesteigertem Stoffwechsel erhöht (z.B. Wachstum, Kälte). Erhöhter Bedarf in Schwangerschaft und Stillzeit. UL: 25 mg/d 29 Folsäure 30 15 03.11.2011 Folsäure – Struktur, Dosierungsform, aktive Formen hier binden die C1Einheiten O ║ C — NH — CH — COO⎯ │ CH2 │ CH2 │ COO¯ OH 10 5 CH2 — NH N N H H H H N N H2N Pteridin-p-Aminobenzoesäure Folsäure, Tetrahydrofolsäure Dosierungsform 1 µg Folatäquivalent = 0,5 µg freie Folsäure (Pteroylmonoglutamat) = 1 µg Nahrungsfolat (Pteroylpolyglutamate) hier können weitere Glutamatreste hängen (maximal 6) Physiologisch aktive Formen Tetrahydrofolsäure, THF 31 Folsäure - Quellen Weizenkeim, Vollkornbrot Leber Empfindlich gegenüber Hefe O2 Grüne Blattgemüse Bohnen O2 Sauerstoff Licht Hitze 32 16 03.11.2011 Absorption und Transport von Folsäure Nahrung: Pteroylmonound Polyglutamate im Verhältnis 1:1; verschieden substituiert; oxidiert und reduziert Leber: Reduktion und Synthese von THF Blut: freies Folat; 5-Methyl-THF proteingebunden Magen-Darm-Trakt: Hydrolyse durch Polyglutamathydrolase Absorption: Monoglutamatformen aktiv; bei Megadosierung auch passiv Zielzellen: Aufnahme von reduzierten Monoglutamatformen; intrazellulär entstehen Polyglutamate Darmmukosa: Reduktion oxidierter Formen und Synthese von 5-MethylTHF Ausscheidung: über Harn und Galle; enterohepatischer Kreislauf 33 Verminderte Verfügbarkeit von Folsäure bei Vitamin B12-Mangel (weil Methyl-THF nicht zu THF regeneriert werden kann) Absorptionsstörungen Alkoholmissbrauch Medikamente (Zytostatika, Antiepileptika, Antimalariamittel) 34 17 03.11.2011 Funktionen von Folsäure Auf Körperebene Cofaktor bei der Synthese von Purinen und Pyrimidinen Cofaktor bei der Synthese von Aminosäuren (z.B. Methionin) Cofaktor bei der DNA-Synthese Auf Zellebene Übertragung von C1-Körpern Methyl-THF überträgt die CH3-Gruppe auf Homocystein, das damit zum Methionin wird Methylen-THF (mit ═CH2-Gruppe) stellt CH3 für DNASynthese zur Verfügung Formyl-THF (-CHO) stellt C1-Körper für die Purinsynthese zur Verfügung 35 Beurteilung des Folsäurestatus Versorgungsparameter Folsäurekonzentration im Serum bzw. in den Erythrozyten Funktionsparameter Formiminoglutamat-Ausscheidung im Harn nach Histidinbelastung erhöhte Homocysteinkonzentration im Blut 36 18 03.11.2011 Folsäure Mangel Erhöhte Homocysteinspiegel und erniedrigte Methioninspiegel im Blut In der Schwangerschaft: vermehrtes Auftreten von Aborten, Neuralrohrdefekten, Missbildungen, Entwicklungsstörungen aufgrund der mangelhaften DNA-Synthese Megaloblastäre Anämie Neuralrohrdefekt: Spina bifida 37 Empfehlungen 400 µg Folat-Äquivalente pro Tag für Erwachsene Frauen mit Kinderwunsch sollten wenigstens einen Monat vor bis 3 Monate nach Eintritt der Schwangerschaft täglich 400 µg synthetische Folsäure (= Pteroylmonoglutamat) einnehmen, um Neuralrohrdefekten beim Kind vorzubeugen. UL: 1000 µg/d (Pteroylmonoglutamat) 38 19 03.11.2011 Vitamin B12 – Cobalamin 39 Cobalamin – Struktur, Dosierungsformen, aktive Formen R -R = -CH3 -R = -5’Desoxyadenosyl Dosierungsformen Cobalamin Physiologisch aktive Formen Methyl-Cobalamin, 5’Desoxyadenosyl-Cobalamin 40 20 03.11.2011 Cobalamin - Quellen Nur Mikroorganismen produzieren Vitamin B12 Huhn Innereien Empfindlich Fisch (Makrele, Hering, Forelle) gegenüber Topfen, Käse Hühnerei Fleisch Hitze Auslaugung 41 Absorption und Transport von Cobalamin Nahrung: proteingebundene Formen, Methyl-, Desoxy-adenosyl-, Aquo- und Cyanocobalamin Transportproteine im Blut: Transcobalamin II (Zielzellen), Transcobalamin I und III (Speicherorte) Magen: freies Cobalamin wird an Intrinsic Factor gebunden Absorption: Endozytose des Vit.B12-IF-Komplexes im Ileum Zielzelle: Rezeptorvermittelte Endozytose von HoloTranscobalamin II Darmmukosa: Bindung von freiem Vit. B12 an Transcobalamin II Ausscheidung: über Galle, Reabsorption über enterohepatischen Kreislauf 42 21 03.11.2011 Verminderte Verfügbarkeit Exzessiver Alkoholkonsum hemmt die Cobalamin-Absorption Megadosen an Vitamin C (5 bis 10 faches der täglich empfohlenen Menge) inaktivieren Vitamin B12 durch Reduktion 43 Funktionen von Cobalamin Auf Körperebene Blutbildung Homocysteinstoffwechsel (hohe Homocysteinkonzentrationen schädigen Blutgefäße und Gehirn) Auf Zellebene Methyl-Cobalamin überträgt als Coenzym Methylgruppen (-CH3). Beispiel: Homocystein + CH3 = Methionin 5’Desoxyadenosyl-Cobalamin ist an intramolekularen Umlagerungen beteiligt. Beispiel: Stoffwechsel ungeradzahliger Fettsäuren 44 22 03.11.2011 Beruteilung des Cobalaminstatus Versorgungsparameter niedriger Transcobalamin II-Spiegel im Blut niedrige Vitamin B12-Konzentration in den Erythrozyten Funktionsparameter Schilling Test (ein Malabsorptionstest): radioaktives Cobalamin wird verabreicht; liegt eine intestinale Absorptionsstörung vor, so erscheint der Vitamin-B12Intrinsic Factor-Komplex im Harn erhöhte Homocysteinkonzentration im Blut (tritt auch bei Vitamin B6- und Folsäuremangel auf) 45 Cobalamin Mangel Frühe Symptome Störung der Zellteilung im Knochenmark Späte Symptome Perniziöse Anämie mit abnormen Erythrozytenvorstufen (sog. Megaloblasten) Funiculäre Myelose: Schädigung des Rückenmarks (Differentialdiagnose zum Folatmangel) Megaloblasten im Knochenmarksausstrich (abnorm große Erythrozytenvorstufen) 46 23 03.11.2011 Empfehlungen Erwachsene: 3 µg/d UL: Keine Angabe 47 Niacin 48 24 03.11.2011 Niacin – Struktur, Dosierungsform, aktive Formen Niacin ist der Sammelname für Nicotinsäure und Nicotinsäureamid (= Nicotinamid). O ║ C — NH2 O ║ C — O¯ N N Dosierungsform 1 mg Niacinäquivalent = 1 mg Nicotinsäure = 1 mg Nicotinamid = 60 mg Tryptophan* Physiologisch aktive Formen Nicotinamid *In der Schwangerschaft: 18 mg Tryptophan = 1 mg Niacinäquivalent 49 Niacin - Quellen Milchprodukte Milch Sardinen Empfindlich gegenüber Hefe Leber Fleisch Auslaugung 50 25 03.11.2011 Absorption und Transport von Niacin Nahrung: Nicotinamid (tierische Lebensmittel), Nicotinsäure (Pflanzen) Magen-Darm-Trakt: keine Veränderung Absorption: Nicotinsäure, Nicotinamid; geringe Mengen aktiv, große Mengen auch passiv Darmmukosa: keine Veränderung Blut: Nicotinamid in den Erythrozyten Zielzellen: Synthese der Coenzyme NAD und NADP Ausscheidung: Niacinmetabolite im Urin 51 Verminderte Verfügbarkeit von Niacin Orale Antibiotika Bei Vitamin B6-Mangel ist die Niacinsynthese vermindert 52 26 03.11.2011 Funktionen von Niacin Auf Körperebene Cofaktor im Energiestoffwechsel Auf Zellebene NAD (Nicotinamid-Adenin-Dinucleotid) und NADP (Nicotinamid-Adenin-Dinucleotidphosphat) sind Coenzyme von Dehydro-genasen und übertragen H+-Ionen Die reduzierten Formen der Coenzyme gehen unterschiedliche Wege im Stoffwechsel: NADH gelangt zur Energiegewinnung in die Atmungskette (kataboler Stoffwechsel) NADPH wird für Synthesen (Fettsäuren, Steroide) verwendet (anaboler Stoffwechsel) 53 Beurteilung des Niacinstatus Versorgungsparameter Niacin-Metabolite im Urin Niacin bzw. Tryptophanmetabolite im Urin nach oraler Niacin- bzw. Tryptophanbelastung NAD in den Erythrozyten 54 27 03.11.2011 Niacin Mangel Frühe Symptome unspezifisch (Appetitverlust, Erbrechen, Schwindel) Späte Mangelsymptome: Pellagra Dermatitis mit Verfärbung der Sonnenexponierten Hautareale Diarrhöen ev. Demenz oder neurologische Störungen 55 Empfehlungen Frau: 13 mg Niacinäquivalente/d Mann: 17 mg Niacinäquivalente/d UL: 900 mg/d als Nicotinamid 56 28 03.11.2011 Biotin 57 Biotin – Struktur, Dosierungsformen, aktive Formen H N O (CH2)4 — COOH S N H NH — Enzym (= Amidbindung an einen Lysinrest des Enzyms) ¯OOC— CH2—R (= Carboxylgruppe bindet hier unter ATP-Spaltung) Dosierungsformen Biotin Physiologisch aktive Formen Biotin ist als prosthetische Gruppe an ein Enzym gebunden 58 29 03.11.2011 Biotin - Quellen Milch Innereien Empfindlich gegenüber O2 Eigelb Biotin entstammt neben der Nahrung auch dem körper-eigenen Carboxylase-Turnover. Ranzige Fette Nüsse Hülsenfrüchte O2 Sauerstoff Sonnenlicht 59 Absorption und Transport von Biotin Nahrung: Lysylbiotin, proteingebundenes und freies Biotin Blut: v.a. freies Biotin Magen-Darm-Trakt: Spaltung der gebundenen Formen Absorption: freies Biotin; aktiv, hohe Konzentrationen auch passiv Zielzellen: Biotin wird an Lysinreste verschiedener Enzyme gebunden Darmmukosa: über einen Na+-unabhängigen Carrier verlässt Biotin die Mukosazellen Ausscheidung: freies Biotin und Metabolite im Urin; im Stuhl erscheint von Darmbakterien gebildetes Biotin 60 30 03.11.2011 Verminderte Verfügbarkeit Avidin, ein Glycoprotein im rohen Eiklar, bindet Biotin und macht es damit unwirksam. Längeres Erhitzen denaturiert Avidin und setzt Biotin wieder frei. 61 Funktionen von Biotin Auf Körperebene Cofaktor im Energiestoffwechsel Zellwachstum, Stimulierung der DNA- und Proteinsynthese Einfluss auf Wachstum und Erhaltung von Haut und Haaren Auf Zellebene überträgt COOH-Gruppen (z.B. bei der Gluconeogenese und im Fettsäurestoffwechsel) 62 31 03.11.2011 Beurteilung des Biotinstatus Versorgungsparameter Konzentration von Biotin und gewissen Metaboliten im Harn Funktionsparameter Anteil ungeradzahliger Fettsäuren in Phospholipiden steigt bei Biotinmangel an (Messung z.B. im Serum) 63 Biotin Mangel Frühe Symptome unspezifisch Späte Symptome seborrhoische Dermatitis Depressionen Störungen des Fettstoffwechsels 64 32 03.11.2011 Empfehlungen 30 - 60 µg Biotin pro Tag für Erwachsene (Schätzwert) UL: Keine Angabe 65 Pantothensäure 66 33 03.11.2011 Pantothensäure und Coenzym A Coenzym A Adenin NH2 N N N CH3 O O │ ║ ║ HS — CH2 — CH2 —HN — C — CH2 — CH2 —HN — C — CH — C — CH2 — P — P — CH2 │ │ Cysteamin ß-Alanin O OH CH3 Pantoinsäure Pantothensäure Dosierungsform 1 mg Pantothensäure = 2,2 mg Calciumpantothenat = 1,1 mg Natriumpantothenat P N Ribose 3’-Phosphat OH Physiologisch aktive Formen Coenzym A 67 Pantothensäure - Quellen Innereien In fast allen Lebensmitteln enthalten Empfindlich gegenüber Vollkornprodukte Pilze Hitze Auslaugung 68 34 03.11.2011 Absorption und Transport von Pantothensäure Nahrung: vorwiegend Coenzym A Magen-Darm-Trakt: Spaltung zu freier Pantothensäure und Phosphorsäureestern Absorption: freie Pantothensäure; aktiv Blut: freie Pantothensäure Zielzellen: Über einen natriumabhängigen Mechanismus gelangt Pantothensäure in die Zelle, wo Coenzym A gebildet wird. Ausscheidung: überwiegend mit dem Harn in freier Form und als Phosphorsäureester 69 Funktionen von Pantothensäure Auf Körperebene Acetyl-Coenzym A steht im Zentrum kataboler und anaboler Prozesse beim Abbau von Fetten, Kohlenhydraten und Aminosäuren bei der Bildung von Fettsäuren, Cholesterin, Gallensäuren, Ketonkörpern und Porphyrin Auf Zellebene Pantothensäure ist Bestandteil der Fettsäure-Synthase Aktivierung der Acetyl- bzw. Acylreste: Bei der Spaltung von Acetylbzw. Acyl-Coenzym A wird etwa so viel Energie frei wie bei der ATPSpaltung O O O ║ ║ ║ CH3 — C — S — CH2 — CH2 —HN — C — CH2 — CH2 —HN — C — CH — │ Acetyl-Coenzym A OH CH3 │ C — CH2 — O — R │ CH3 70 35 03.11.2011 Pantothensäure Mangel Frühe Symptome Unspezifisch (Kopfschmerzen, Müdigkeit, Übelkeit) Späte Symptome Parästhesien, „burning feet syndrom“ Beim Menschen werden klinische Mangelsymptome normalerweise nicht beobachtet 71 Empfehlungen Erwachsene: 6 mg Pantothensäure/d UL: keine Angabe 72 36 03.11.2011 Vitamin C – Ascorbinsäure 73 Vitamin C – Struktur, Dosierungsform, aktive Formen HO O O HO HO — CH CH2OH L-Ascorbinsäure Dosierungsform Ascorbinsäure O O O O HO — CH CH2OH L-Dehydroascorbinsäure Physiologisch aktive Formen Ascorbinsäure, Dehydroascorbinsäure 74 37 03.11.2011 Vitamin C - Quellen Zitrusfrüchte Paprika Empfindlich gegenüber Kartoffeln Lagerung Warmhalten Kohlarten Licht Hitze 75 Absorption und Transport von Vitamin C Nahrung: v.a. L-Ascorbinsäure Absorption: L-Ascorbinsäure aktiv; Dehydroascorbinsäure passiv Darmmukosa: Reduktion von Dehydroascorbinsäure zu Ascorbinsäure Blut: überwiegend L-Ascorbinsäure Zielzellen: aktive Aufnahme von L-Ascorbinsäure, passive Aufnahme von Dehydroascorbinsäure Ausscheidung: Ascorbinsäure, Dehydroascorbinsäure und Metabolite im Harn 76 38 03.11.2011 Verminderte Verfügbarkeit von Vitamin C Durch die Einnahme von oralen Kontrazeptiva, Sulfonamiden und Cortison Durch die Einnahme von Acetylsalicylsäure (Aspirin) vermehrte Ascorbinsäureausscheidung Raucher haben verminderte Ascorbinsäurespeicher 77 Funktionen von Vitamin C Auf Körperebene Antioxidans Verbesserung der Eisenabsorption Cofaktor bei der Bildung des Bindegewebes (Wundheilung) Cofaktor bei der Hormon- und Neurotransmitterbildung (Noradrenalin, Dopamin, Cortison) Cofaktor bei der Carnitin-Bildung (Carnitin transportiert Fettsäuren durch die Mitochondrienmembran) Beteiligt bei der Bildung von Gallensäuren aus Cholesterin Auf Zellebene: Übertragung von C1-Körpern Ascorbinsäure überträgt Wasserstoffionen (bzw. Elektronen) und wirkt somit als Redox-System 78 39 03.11.2011 Beurteilung des Vitamin C Status Versorgungsparameter Vitamin C-Gehalte in Blutplasma, Leukozyten und Körperpools Ausscheidung im Urin nach Vitamin CGaben 79 Vitamin C Mangel Frühe Symptome Störungen des Immunsystems Späte Symptome Skorbut beim Erwachsenen (Blutungen, Zahnausfall, gestörte Wundheilung, Leistungsschwäche, psychische Störungen) Möller-Barlow-Krankheit beim Säugling (Störungen der Knochenbildung und des Wachstums) Hautbild bei Skorbut (Petechien) 80 40 03.11.2011 Empfehlungen Erwachsene: 100 mg Vitamin C/d 150 mg für Raucher Erhöhter Bedarf in Schwangerschaft und Stillzeit UL: Für die EU noch nicht endgültig etabliert. (In den USA gilt ein UL von 2000 mg/d) 81 41