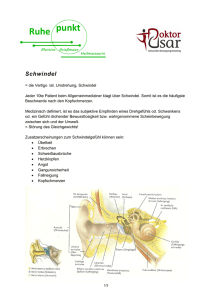
Schwindel
Werbung

Rohfassung der DEGAM LL „Schwindel“ Vorgelegt von H.-H. Abholz 1 1. Zielstellung der Leitlinie Ziel der Leitlinie ist es, Patienten mit dem Beschwerdebild "Schwindel" als präsentiertem Behandlungsanlass eine qualitativ hochwertige, aber primär nicht extensive Diagnostik im Sinne einer angemessenen und kosteneffektiven Versorgung zukommen zu lassen. Die Schnittstellen zur diagnostischen und zur therapeutischen Versorgung durch Spezialisten werden benannt. Dabei bezieht sich die Leitlinie nur auf den akut aufgetretenen Schwindel, also nicht auf den chronischen oder chronisch rezidivierenden. Entsprechendes gilt für den Bereich der "symptomatischen Therapie", auf die hier allein eingegangen wird. Die Therapien hingegen, die beim Stellen einer speziellen Diagnose – wie z.B. Migräne, M. Menière etc. – als Schwindelursache angezeigt sind, werden hier nicht abgehandelt. Immer wenn möglich, soll auf Studienbasis ein Vorgehen begründet sein (StudienEvidenz); dies ist aber bei diesem Thema nur sehr selten möglich. 2. Epidemiologie des Gesundheitsproblems Zur Epidemiologie des Schwindels generell sowie speziell zu der in der Allgemeinpraxis gibt es nur sehr wenige, dann auch nur nicht repräsentative Untersuchungen. Diese stammen überwiegend nicht aus Deutschland. Aus rund einem Dutzend Studien mit Kollektiven zwischen ca. 100 und 3000 Personen, die überwiegend in Großbritannien, Kanada, den USA und Schweden angefertigt wurden, weiß man, dass Patienten, insbesondere ältere, relativ häufig Schwindel haben. Verlässliche epidemiologische Daten für die deutsche Bevölkerung und die Hausarztpraxis gibt es nicht, weil die wenigen untersuchten Kollektive alle sehr klein und nicht als repräsentativ anzusehen sind. Die im Folgendem dargestellten Daten können damit nur die Größenordnung des Symptoms Schwindel und seiner Verursachung illustrieren. 2 Colledge und Mitarbeiter (1994) haben bei einer Befragung von 75-jährigen und älteren Patienten gefunden, dass etwa 30 Prozent im letzten Jahr mindestens einmal pro Monat Schwindel hatten. Yardley et al (1998 b) fanden in einer ähnlichen Befragung bei 18 – 64-Jährigen, dass von 20 Prozent angegeben wurde, Schwindel sei mindestens einmal pro Monat aufgetreten. Sloane et al (1989 a) fanden bei einer Befragung bei über 60-Jährigen eine 1-Jahres-Prävalenz des Schwindels (mindestens einmal aufgetreten) von rund 20 Prozent und Evans et al – bei über 65Jährigen - sogar eine von rund 40 Prozent. Untersuchungen in Hausarztpraxen zeigen bei den dort ja unselektionierten Patienten eher niedrigere Prävalenzen als die, die aus Studien bei Spezilisten und Spezialeinrichtungen für den Schwindel stammen. Die Studie von Bird aus englischen Hausarztpraxen weist nur eine 1-Jahres-Prävalenz des Schwindels von 2,2% nach. ? In Deutschland haben Kruschinski et al. über den Zeitraum von retrospektiv fast 2 Jahren aus 138 Hausarztpraxen die in der Praxisdatei dokumentierten Patienten mit Schwindel analysiert. Bezogen auf diesen Zeitraum von fast 2 Jahren ergab sich eine Prävalenz von 3,4%. Wobei die Autoren aber auch darstellen, dass der DatenZugang über das Praxis-Verwaltungssystem zu erheblichen Fehlein-, also überwiegend Unterschätzungen bei der Zahl wirklich Betroffener beitragen könnte. In der deutlich größeren Auswertung von deutschen Praxisdaten aus Hausarztpraxen (CONTENT) findet sich eine ähnliche, hier 1-Jahres-Prävalenz von 3.6 Prozent. Sandholzer et al. fanden in deutschen Hausarztpraxen bei den nur alten Patienten, die befragt wurden und im Durchschnitt 76 Jahre alt waren, dass 50 Prozent Schwindel als Symptom (Punktprävalenz) angegeben wurde. Bei Renteln-Kruse waren es in einem ähnlich alten Kollektiv aus Deutschland fast 60 Prozent, die Schwindel bei Untersuchung angaben. In der Rangliste der Behandlungsanlässe steht „Schwindel“ bei deutschen Patienten an 6. Stelle (Göpel) bzw. in CONTENT, einer neueren Erhebung aus Hausarztpraxen, lag dieser Behandlungsanlass an 13. Stelle. In einem amerikanischen allgemeinmedizinischen out-patient department (Kroenke 1989,1990,1994 a) steht der Schwindel an 9. Stelle der Behandlungsanlässe. 3 Je älter die untersuchte Population, desto höher liegt der Prozentsatz der vom Schwindel betroffenen Personen (Hale, Sloane 1989 b, Yardley 1998 c) sowie dem Grad der Lebensqualitätseinschränkung durch den Schwindel (Baily, Boult, Grimby, Hansson, Sloane 1989). Und kommt es zu Schwindel, so ist der Prozentsatz bleibenden Schwindels - bei Nachverfolgungszeiten zwischen 3 und 12 Monaten bei alten Menschen am größten (Hale, Lawson, Madlon, Meyer, Sloane 1989 b). Unter Schwindel wird in den zitierten epidemiologischen Untersuchungen Unterschiedliches verstanden respektive operationalisierend vorgegeben, teilweise wurden zudem Diagnosen einfach aus den analysierten Praxisdateien übernommen. Bei Befragungen als Datenbasis wurde es den Befragten überlassen, was sie unter Schwindel verstehen. Dies und die unterschiedlichen Altersgruppen in den Untersuchungen allein schon begründen eine deutliche Bandbreite von Zahlenangaben zur Häufigkeit des Schwindels. Hinzu kommen Selektionen der Patienten bei Befragungen und bei Einschluss in eine Studie; diese Selektionen lassen fast immer eine Überschätzung der Prävalenzen resultieren. (Wilm) Die Hausarztpraxis mit ihren Daten aus einem Kollektiv, was fast als repräsentativ für die Bevölkerung anzusehen ist, ist dabei noch die beste Datenquelle (Wilm) Auf Hintergrund dieser methodischen Probleme muss man davon ausgehen, dass die Mehrzahl der hier angegebenen Raten – im Vergleich zu einer gedachten repräsentativen Bevölkerungsgruppe – zu hoch sein werden. Dennoch blebt: Schwindel ist ein häufiges Krankheitssymptom in der Bevölkerung und in der Hausarztpraxis. Weitere, dabei detaillierende epidemiologische Daten finden sich im Abschnitt über die unterschiedlichen Ursachen des Schwindels (Abschnitt 4). 3. Definition und Systematik Unter Schwindel wird in der hier vorliegenden Leitlinien die vom Patienten angegebene Unsicherheit im Raum, d. h. der Verlust sicherer räumlicher Orientierung verstanden. 4 Schwindel kommt immer dann zustande, wenn eine Inkonsistenz zwischen den verschiedenen, peripher gewonnenen Informationen zur Lage im Raum – vermittelt über das Gleichgewichtsorgan, das Sehen, das Hören, die Muskelrezeptoren in den Beinen, dem Nacken etc. – vorliegt, also zentral eine „Desinformation“ entsteht. Schwindel kann aber auch dadurch entstehen, dass eine derartige "Desinformation" zentral zustande kommt (zentrale Verursachung) oder erlebt wird (psychogener Schwindel). 3.1. Hausärztliche Systematik des Schwindels – Schwindelart Schwindel kann unterschiedlich systematisiert werden: nach Entstehungsort, Ursachen, Dauer, der Art des „Schwindelgefühls“ (Symptomatik). Für die Hausarzt-Praxis hat sich eine Systematik, d.h. eine Einteilung nach Schwindelart bewährt, die sich an dem festmacht, was der Patient zur Art seines „Schwindelgefühls“ berichtet (s. Tbl. 1) (Baloh 1992, 1998, Drachmann 1972, 1979, Sloane 1996). Das vom Patienten berichtete oder von ihm erfragte „Schwindelgefühl“ kann unterschiedlichen - hier vier - Kategorie zugeordnet werden. Ausgehend von diesen Kategorien kann man dann über die detaillierende Anamnese zu z.B. Dauer, Auslösefaktoren und zusätzliche Symptomatik eine weitere Differenzierung infrage kommender Ursachen meist leicht erreichen. Das „Schwindelgefühl“ lässt sich in die folgenden Kategorien differenzieren (Drachmann 1972): I. Sekundenschwindel II. Gangunsicherheit – mit klarem Kopf III. Drehschwindel 5 IV. Unsicherheit im Raum – ohne klaren Kopf Im folgendem sind die typischen Patienten-Angaben wiedergegeben: I. Sekundenschwindel/ Gefühl Drohender Ohnmacht: Hier wird beschrieben, dass der Schwindel durch das Aufrichten (Orthostase), das den Nacken-nachhinten oder seitlich-Wenden (Carotissinus und zervikogener Schwindel) ausgelöst wird. Wird die Angabe gemacht, es werde einem schwindlig, wenn man den Arm heben würde, schwer mit den Armen Hebe etc., dann ist an ein Subclavian steal Syndrom zu denken. Tachykardie Rhythmusstörungen als Ursache werden als Rhythmusstörungen in der Regel gespürt. Bei bradykarden Rhythmusstörungen mit Schwindel liegen häufig auch gleichzeitig Synkopen vor (man fand sich ohne Prodomi am Boden wieder). Der Schwindel hält jeweils nur Sekunden bis Minuten an. Ein Gefühl von Übelkeit kann vorliegen, Erbrechen meist nicht – es sei denn nach einem orthostatischen Kollaps oder nach einer Synkope aufgrund von insbes. tachycarden Rhythmusstörungen. II. Gangunsicherheit mit klarem Kopf: Bei Schwindel dieser Art ist der Kopf eigentlich frei von Schwindel, zumindest ist durch Kopfbewegungen Schwindel nicht auslösbar, sondern – wenn überhaupt - durch das Gehen. Der Schwindel hält meist nur so lange an, wie der Körper bewegt wird. Kein Erbrechen/Übelkeit. Angegeben wird oft, dass man unsicher durch den Raum gehen würde, in die Leere träte. III. Drehschwindel: Beinhaltet ein Drehen (Karusselfahren) oder Hoch- bzw. Wegwandern nach unten. Eine solche Aussage wird praktisch nie - außer als erste „Redewendung“ des Patienten - bei den anderen Arten des Schwindels gemacht. Daher sollte immer, wenn vom „Drehen“ gesprochen wird, gefragt werden, ob es sich wirklich wie im Karussel drehe. Meist tut es dies nicht, sondern dieser Ausdruck wird als Bild für Schwindel genutzt bzw. soll die Stärke der Beeinträchtigung verdeutlichen. 6 Dieser Schwindel hält – je nach Ursache - Minuten, Stunden, Tage bis Wochen an. Erbrechen oder Fast-Erbrechen ist meist immer vorhanden, wenn der Drehschwindel länger als Minuten anhält. Dies ist beim Drehschwindel die Regel. Dies gilt mit einer Ausnahme, dem Benignen Lagerungsschwindel (BLS). IV. Unsicherheit im Raum ohne klaren Kopf (light headedness): Ein Trieseligsein, ein Nachschwanken, ein komisches Gefühl im Kopf oder das Gefühl des Wegsinkens (hier Nähe zu Kategorie III) werden beschrieben. Diese Sensationen sind aber ohne oder zumindest ohne anhaltendes Drehgefühl. Der Schwindel dieser Kategorie dauert - je nach Ursache - über Minuten, häufiger aber über Stunden oder gar Tage. Teilweise, weil unterschiedlich nach Ursachen, wird er immer wieder unterbrochen, tritt dann unter bestimmten „Auslösebedingungen“ wieder auf. Er wird häufig durch Kopfbewegungen oder durch Lageveränderungen verstärkt. Erbrechen oder Übelkeit gibt es nur selten (Ausnahme bei Migräne, cerebrovaskuläre Erkrankungen). Hinter den aufgeführten 4 Schwindelarten wiederum stehen unterschiedliche Ursachen und damit Diagnosen von Schwindel hervorrufenden Erkrankungen. Die wichtigsten sind in Tbl.1 wiedergegeben. Beim diagnostischen Vorgehen lassen sich - mittels Anamnese – sehr schnell die Kategorien I und II sowohl zueinander als auch von den restlichen trennen. Die Kategorien III und IV sind nicht immer so leicht voneinander abgrenzbar, erfordern also ein detailliertes Befragen. Aber auch hier erreicht man fast immer eine Zuordnung, wenn man dem Patienten verdeutlicht, wie wichtig seine genaue Symptombeschreibung ist. 7 Tbl.1: Diagnostische Zuordnungen in Bezug auf die häufigsten Schwindelursachen geordnet nach Art des Schwindels (fett = eher häufiger) Schwindelart Erkrankung/Dauer Zusatzsymptomatik I. Sekundenschwindel Rhythmusstörungen Orthostase Sensibler Carotissinus Ohnmacht meist ohne Prodrom Synkope mit Prodomi Prodromi II. Drehschwindel Benigner Lagerungsschwindel Min. Lage-abhängig Lagerungstest Vestibularisausfall Tage, Wochen weitere Störg. fehlen Neuritis vestib. Tage Neurol./Hörstör. M. Menière Hörstörung Cerbellärer Infarkt nicht immer mit Hirnstammsympt. Vertebrobasiläre Insuffizienz Tägl./anhaltend Temporale Knochen u. Cerebellopontine Tumoren anhaltend III. Gangunsicherheit mit klarem Kopf Polyneuropathie anhaltend neurol.auff. Muskelerkrankungen anhaltend IV. Unsicherheit im Raum”: light headedness” (ohne klaren Kopf) psychogen (Phobischer S.) oft mit Angst Medikamente Hyperventilation 8 Sehstörung (neue Brille) Zervikogener Schw. Segmentale Bewegungsstörung „Altersschwindel“ weitere Zeichen des körperlichen Abbaus Migräne meist Kopfschmerz Cerebrale Erkr. Mit neurolog Auff. Akkustikusneurinom 3.2. Klassische Schwindeleinteilung In der hier vorliegenden Leitlinie wird die oben (3.1.) dargestellte hausärztliche Kategorisierung benutzt, weil diese, phänomenologisch am geschilderten Symptom orientierte Einteilung deutlich einfacher zu nutzen ist und in der Hausarztpraxis fast immer zu einer Diagnosezuordnung ausreicht. Dennoch soll die sog. Klassische Einteilung (Systematisierung) der Schwindelarten, die in der Regel von den Spezialisten benutzt wird, nicht unerwähnt bleiben; sie ist im Anhang I. dargestellt. Eine solche zusätzliche Darstellung ist vorgenommen, weil dies für die Kommunikation mit Spezialisten hilfreich sein kann. 9 4. Ursachen 4.1. Epidemiologische Daten Aufgrund unterschiedlicher Definitionen von Schwindel als auch insbesondere aufgrund unterschiedlicher Patientenselektionen erklärt sich die große Bandbreite von Zahlenangaben aus den jeweiligen Studien. Da Hausärzte definitionsgemäß unselektionierte Patienten versorgen, ist hier die Bandbreite von Schwindelursachen besonders groß und zugleich auch deren prozentuale Ursachen-Anteile deutlich unterschiedlich zu denen von Spezialeinrichtungen. Hinzu kommt, dass im hausärztlichen Bereich ein nennenswerter Teil der Patienten mit Schwindel keiner definierten Diagnose – selbst wenn im Rahmen einer Studie intensivere als übliche Diagnostik betrieben wurde – zugeordnet werden kann. Nach Kroenke (1989, 1992, 1994b) sowie Lawson (1999) sind es in der Allgemeinpraxis nur 20 Prozent der Patienten, bei denen eine belegbare Ursache nachweisbar ist, wenn sie sich wegen eines Schwindels vorstellen. Auch andere Autoren finden, dass nur bei 20 bis 35 Prozent der Patienten mit Schwindel als vorrangigem Behandlungsanlass wirklich beweisend oder hoch-plausibel eine Diagnose gestellt werden kann (Cooper, Diane, O`Mahony, Skiendzielewski, Sloane 1994, Warner). Meyer et al haben ein kleines Kollektiv von knapp 100 Patienten aus drei deutschen Hausarztpraxen untersucht, bei denen der Schwindel zum Zeitpunkt der Erstvorstellung deswegen länger als 14 Tage bestand. Nur bei 25 Prozent der Patienten war eine gut belegte Zuordnung zu einem organischen Krankheitsbild möglich. Bei rund 60 Prozent derjenigen unter 60 Jahre wurde der Schwindel von den Ärzten als "psychogen" eingeordnet. Bei einer Nachuntersuchung nach einem Jahr wurde keine übersehene ernste Schwindelursache neu entdeckt bzw. hatte sich keine im Laufe des Jahres herausgestellt. Bei der Mehrzahl - rund 80 Prozent - der 10 Patienten unter 60 Jahren war der Schwindel verschwunden; die entsprechende Zahl für die über 60-Jährigen lag bei 65 Prozent. Ähnliches finden Kroenke (1992, 1994, 1997) und Yardley 1998 c) sowie Diane bei ähnlichen sowie bei noch längeren Zeitverläufen der Nachverfolgung. Bei älteren Patienten ist die Prognose in der Tendenz etwas schlechter. (Davis, Kroenke 1992, 1994 b, Skiendzielewski). In der Arbeit von Kruschinski et al. aus deutschen Hausarztpraxen, die auf PraxisRoutine-Daten basiert, wird gefunden, dass rund 80% der „Schwindeldiagnosen“ ohne spezifische Diagnosen versehen sind, bei gut 4% wird der benigne Lagerungsschwindel kodiert, bei 2% M. Menière, bei knapp 7% weitere vestibuläre Ursachen. Schwindel zentralen Ursprungs wird bei rund 4% in den Akten vermerkt. Zur Frage der ätiologischen Zuordnung des Schwindels, der in der ambulanten spezialärztlichen Versorgung betreut wird, gibt es ebenfalls nur einige wenige Untersuchungen aus dem Bereich der HNO und der Neurologie. In diesen Untersuchungen lassen sich immerhin zwischen 40 und 70 Prozent der Schwindelzustände bei den in Spezialeinrichtungen übererwiesenen Patienten ätiologisch zuordnen (Brandt 2000, 2004, Hardt, Katsarkas, Kentala, Nedzelski). In der Arbeit von Nedzelski - einer Spezialklinik zur Schwindeldiagnostik - sind immerhin auch 20 Prozent der vorgestellten Schwindel ätiologisch nicht klärbar; weitere 20 Prozent werden „psychischen Ursachen“ zugeordnet. In einem zusammenfassenden Überblick zu zwölf, qualitative Mindestanforderungen erfüllenden Studien zur Abklärung von Schwindel in Spezialeinrichtungen (mit Kollektiven um die meist 100 bis 200 Patienten; nur zwei Studien mit 1000 bzw. 2000 Pat.) finden Hoffmann et al. eine Rate von nicht klärbaren Fällen zwischen 10 und 25 Prozent; weitere 10 bis 25 Prozent wurden als psychogen eingestuft. Periphere vestibuläre Störungen, hierbei ganz überwiegend der benigne Lagerungsschwindel, machten zwischen 35 und 35 Prozent der Ursachen in den Studien aus. Drei Viertel der Diagnosen ließen sich im Schnitt allein durch Anamnese und körperliche Untersuchung klären, brauchten also keine technisch belegende 11 Diagnostik. Dabei ist nochmals festzuhalten, dass alle 12 Studien aus Spezialeinrichtungen, also von vorselektionierten Patienten stammten. Das Diagnosespektrum in Spezialeinrichtungen für Schwindeldiagnostik ist dabei in Bezug auf die führenden Ursachen - nicht die Prozent-Häufigkeiten - gar nicht so sehr unterschiedlich zur Hausarztpraxis, wie die Studie von Brandt et al (2004) als Beispiel zeigt: Dort werden 32% der Patienten, die in der Spezialambulanz für Schwindel vorgestellt werden, mit der Diagnose vestibulärer Schwindel versehen – hälftigste Diagnose darunter ist der Benigner Lagerungsschwindel. 16% bekommen die Diagnose psychogener Schwindel und immerhin 4% explizit „nicht erklärter“ Schwindel sowie 13% „weitere Ursachen“, wobei zu vermuten ist, dass auch hier noch „unklare Fälle“ – weil nicht beweisend diagnostiziert - enthalten sein werden. Die einzige methodisch solide und große deutsche Community Studie mittels validiertem Fragebogens zur speziellen Frage des Vorliegens von vestibulärem Schwindel in der Gemeinde stammt von Neuhauser et. Al. Sie weist 1-JahresPrävalenz von 5% vestibulärer Schwindelformen – überwiegend wiederum der Benigne Lagerungsschwindel - nach. Im Alter nimmt die Häufigkeit von Schwindel – wie in Abschnitt 2 angesprochen – deutlich zu. Dabei wird davon ausgegangen, dass hier nicht selten mehrere, aber alle gering ausgeprägte Störungen zusammenkommen, also eine Festlegung auf eine Ursache schon deswegen schwer fällt. Es sind dann z.B. leichte Störungen im Bereich des Vestibularsystems, der Muskelspindeln sowie des Hörens oder Sehens, die zusammen genommen zu zentralen „Fehlinformationen“ mit dem daraus resultierenden Gefühl des Schwindels beitragen. Dies kann dann in Studien, die eine ursächliche Zuordnung eines Schwindels versuchen, dazu beitragen, dass gerade im Alter ein sehr hoher Anteil nicht ursächlich zuordenbareren Schwindels gefunden wird. (Colledge 1996,Hanley, Kao, Katsarkas, Tinetti) Nimmt man diese Kombination von jeweils geringeren, oft nicht gut beweisbaren Einzel-Störungen als Krankheitsentität, so kommt man zu der Diagnose „Schwindel im Alter“, bei dem postuliert wird, dass im höheren Alter die beim Gleichgewicht 12 beteiligten Systeme alle oder zu nennenswerten Anteilen jeweils leicht gestört sind. (Drachmann 2000, Tinetti, Kao) Damit ist vereinfachend und eine Orientierung gebend festzuhalten: - Die Mehrzahl der Schwindelzustände in der Hausarztpraxis ist diagnostisch nicht beweisend zuzuordnen (60% - 70%). - Dabei handelt es sich – als Orientierung - mehrheitlich um Schwindel der mit „psychogener Schwindel“ oder als „Schwindel im Alter“ sowie – seltener – „cervicogener Schwindel“ kategorisiert wird. - Unter den diagnostisch beweisbaren Diagnosen stehen Vestibuläre Störungen an erster Stelle – hierbei ganz überwiegend der Benigne Lagerungsschwindel. - Schwindel aufgrund von Rhythmusstörungen und Orthostase, cerebralen Störungen und Polyneuropathien sind selten. 4.2. Die einzelnen Krankheitsbilder Nur zu den häufigsten, in der Hausarztpraxis vorkommenden Krankheitsbildern werden einige klinische Angaben gemacht. Es wird dabei Bezug auf die hausärztliche Systematik der Schwindelart genommen. 4.2.1. Psychogener Schwindel Er gehört zur Schwindelart „Unsicherheit im Raum ohne klaren Kopf“. Er zeichnet sich meist schon in der Art der Beschreibung des Schwindels durch den Patienten aus (Eckhardt-Henn, Huppert): Es sind häufig relativ dramatische Darstellungen des Schwindels bei zugleich wenig sichtbarer Beeinträchtigung des Patienten. Der Schwindel wird oft mit „Alles dreht sich“ charakterisiert, erbrochen wird aber fast nie – etwas was bei vestibulär, aber auch bei cerebral ausgelöstem Drehschwindel fast unvermeidbar ist. Zudem passen Auslöser, Dauer und Art des Schwindels fast nie stimmig zueinander: Es ist eher das Erleben von „mir schwindelt es“ als ein somatisch ausgelöster Schwindelmechanismus, über den berichtet wird. Die 13 Patienten sind meist erheblich beunruhigt, verängstigt. Nicht selten ist auch die Formulierung – ggf. auf Nachfrage des Arztes – zu hören, man gehe wie auf „Wolken“ oder „Watte“ und habe so einen „komischen Kopf“; oder, es sei einem „schummerig“- den ganzen Tag. Es scheinen eher ungenaue, zumindest nicht auf einen systematischen Mechanismus hinweisende Angaben beim Versuch, eine detaillierte Schilderung zu erhalten, in dieser Gruppe von Patienten eher häufig zu sein. Man findet beim GutZuhören und Befragen fast immer weitere Hinweise auf psychische – häufig angstbezogene – Symptome bzw. weitere am besten psychosomatisch interpretierbare Beschwerden. (Kampfhammes, Pollak, Strupp 2003, Sullivan) Oft sind es auch typische Verunsicherungssituationen im Lebenszusammenhang. In einer Population ambulanter Patienten findet sich diese Form des Schwindels – besonders bei Jüngeren – in der Größenordnung von 15 bis 30 Prozent aller vorgestellten Schwindelzustände. (Eagger, Huppert, Kroenke 1997, Meyer) Durch die Studie von Nagarkar et al wird allerdings deutlich gemacht, dass aber auch Patienten mit anderem Schwindel – hier untersucht am Benignen Lagerungsschwindel – sehr wohl psychische Auffälligkeiten aufweisen können. Ähnliches finden Clark et al in Bezug auf eine Symptom-Überlappung bei Patienten mit Phobischen und HNO-ärztlichen Diagnosen. Einen Überblick zu diesem Thema gibt Stark. 4.2.2. Benigner Lagerungsschwindel (BLS) Der BLS ist der Schwindelart „Drehschwindel“ zuzuordnen. Wegen der Kürze der jeweiligen Schwindelattacken wäre grundsätzlich auch eine Zuordnung zu „Sekundenschwindel“ möglich. Nur unterscheidet der sich der BLS von allen anderen Formen des Sekundenschwindels durch die Drehkomponente des Schwindels, wird also durch die Kürze der jeweiligen Attacke plus der Charakteristik des Drehschwindels leicht identifizierbar. Es handelt sich um einen Schwindel, der nur mehrere Sekunden bis Minuten anhält und immer nur bei Lagerungsänderung des Kopfes oder des Körpers auftritt. Meist tritt er beim Aufrichten aus liegender Position auf und verschwindet nach kurzer Zeit 14 – insbes.nach mehrmaliger energischer Kopfbewegung - dann wieder; dies aber wiederholt sich über Tage. Die wahrscheinlich zutreffende Erklärung für das Entstehen dieses Schwindels sind Canalolithen im – insbes. posterioren - Bogengang des Vestibularorgans. Diese werden durch die entsprechende Körper-/Kopfbewegung zur „Irritation“ der im Bogengang befindlichen sensiblen Strukturen gebracht und „melden“ so – entgegen anderer Informationen zum Gleichgewicht – eine Bewegung. Darüber kommt eine Fehlinformation zur Lage des Kopfes zustande, die zu Schwindel führt. In dem Moment, wenn die/der Canalolyth sich in dem Bogengangssystem an einer Stelle wieder „verankert“, verschwindet der Schwindel. Die Symptomatik kann von allein verschwinden oder sie wird durch ein Trainingsprogramm in der Regel in wenigen Tagen zum Verschwinden gebracht (s. Therapie). Dabei werden konsequent die Lagerungsmanöver ausgeführt, die diesen Schwindel erst einmal auslösen, um dann zu einer solchen Verankerung des Canalolyths zu führen und so Schwindelfreiheit zu erreichen. Insgesamt ist der Verlauf gutartig (vgl. Abschnitt „Therapie“). Tbl. 3: Benigner paroxysmaler Lagerungsschwindel (BLS) V.a. im höheren Alter, nach Schädelprellungen und längerer Bettlägerigkeit, häufig Rezidive Auslösung durch Änderungen von Kopfhaltung und Lage (je schneller, desto stärker) Drehschwindelattacke von 10-30‘‘ bis Minuten Dauer – wenn wesentlich länger, an andere Diagnose denken! Bei Lagerung zum betroffenen Ohr mit Latenz einsetzender Nystagmus zum unten liegenden (betroffenen) Ohr. Ermüdbarkeit von Schwindel und Nystagmus bei mehrmaliger Lagerung Oft im Liegen schon auftretend – also nicht kreislaufbedingt! 4.2.3 Schwindel im Alter Dieser Schwindel ist der Schwindelart „Unsicherheit im Raum ohne klaren Kopf“ zuzuordnen. Dieser Schwindel stellt keine allgemein akzeptierte Entität dar. Es gibt keine beweisenden Befunde, sondern die Diagnose ist nur nach Ausschluss anderer 15 Ursachen zu stellen. Dabei weist insbes. auf diesen Schwindel hin, wenn mehrere leichtere Störungen mit Beitragsmöglichkeit zur Schwindelentstehung vorliegen (Seh, Hörstörungen, muskuläre Schwäche in den Beinen, Polyneuropathie etc.) Was zu einer solchen Einordnung Berechtigung gibt, sind folgende Befunde: Schwindel nimmt im höheren Alter deutlich zu und der Anteil des Schwindels, der nicht ursächlich einzelnen umschriebenen Krankheitsbilder zuordenbar ist, nimmt dabei ebenfalls deutlich zu. (Colledge 1996) Plausibel erscheint daher, dass Schwindel im Alter aus der Gesamtheit von Abbau und Funktionsverlust der Organe und Systeme resultiert, die das Gleichgewichtsgefühl des Menschen regulieren. Es werden hierfür Abbauvorgänge im Gehirn, an den Nervenspindeln, aber auch der Hör- und Sehverlust im Alter angeschuldigt, die dann meist auch noch miteinander vergesellschaftet sind. Aus diesen zusammen resultiert dann ein Unsicherheitsgefühl im Raum – meist ohne klaren Kopf. Die Menschen fühlen sich damit andauernd unsicher im Raum, haben einen „wackligen Gang“, häufig nach vorn gebeugt und tippelnd gehend (Sloane 1989 b, 1996). Da dieser Zustand ja langsam und stetig einritt, kommt es z. T. auch zu einer Adaptation an den Zustand bzw. wird dieser auch teilweise als dem Alter zugehörig empfunden. Differentialdiagnostisch ist es nicht selten schwierig, diesen Schwindel zu zervikogenem Schwindel und cerebrovaskulär verursachtem Schwindel abzugrenzen. 4.2.4. Orthostatischer Schwindel Dieser ist dem „Sekundenschwindel“ zuordenbar. Er kann – je nach Altersgruppe bis zu 10 Prozent der Schwindelzustände in der Hausarztpraxis erklären (Pollak 2005, Tilvis, Wee). Er ist leicht identifizierbar durch die Lageabhängigkeit und – oft das Gefühl drohender Ohnmacht. Letzteres allerdings wird nicht selten auch beim psychogenen Schwindel angegeben. Kommt der Patient dann zum Sitzen oder Läuft er, dann verschwindet der Schwindel erst einmal. 16 Ähnlich in der Symptomatik, aber ohne Lagerungsabhängigkeit, ist der Schwindel, der über Rhythmusstörungen ausgelöste wird. Diese wiederum gibt es deutlich häufiger im Alter. Bei den Rhythmusstörungen bradycarder Natur wird dies vom Patienten als langsamer Herzschlag, langsames „Holpern“ des Herzens gespürt - es sei denn es kommt zu einem Adam-Stokes-Anfall, der in der Regel ja zur SekundenBewusstlosigkeit führt, bei dem man sich auf dem Boden wieder findet, ohne sich an den Fall zu erinnern. Bei den Tachycarden Rhythmusstörungen führen sowohl supraventrikukäre als auch ventrikuläre zu einem Schwindelgefühl – fast immer als mit „Herzjagen“ zusammenfallend gespürt. Fernerhin ist der Sekundenschwindel hiervon abzugrenzen, der bei bestimmten Kopfdrehungen entsteht und auf einen sog. sensiblen Carotissinus hinweisen kann. Schließlich gibt es als Auslöser von Sekundenschwindel das Subclavian steal syndrom, das durch eine Über-dem-Kopf-Armnutzung (Wäsche aufhängen) als Auslöser - bei Einengung der A. subclavia – als Auslöser hat. 4.2.5. Zervikogener Schwindel Dieser ist der Schwindelart „Unsicherheit im Raum ohne klaren Kopf“ zuzuordnen (Galm). Er wird oft, aber nicht immer, durch Bewegung – insbesondere im HWSBereich - ausgelöst oder verstärkt. Fast immer haben die Patienten weitere Symptome eines sog. HWS-Syndroms. Als Beleg für das Vorliegen eines zervikogenen Schwindels wird genommen, dass dieser nach Physiotherapie und/oder Chirotherapie oft verschwindet (Karlberg). Lange Zeit ist diese Ursachen-Entität mit konzeptioneller Annahme von MuskelSpindeln in der Halsmuskulatur von den Spezialisten nicht anerkannt worden, wird es inzwischen aber. 4.2.6. Neuritis vestibularis/ Akuter Labyrinth-Ausfall Dieser Schwindel ist der Schwindelart „Drehschwindel“ zuzuordnen. Er wird als viral oder paraviral verursachte Erkrankung angesehen und ist von mit erheblichem Drehschwindel, Fallneigung zur kranken Seite sowie Übelkeit und fast immer 17 Erbrechen begleitet. Ein Nystagmus ist meist ohne Frenzel-Brille sichtbar. Ein Überblick zur Untersuchung gibt Fife. Die Symptomatik hält in der Regel über Tage bis Wochen an und bedarf häufig einer Gabe von Antivertigonosa. Tbl. 4: Neuritis vestibularis• • Akuter/subakuter einseitiger Labyrinth-Ausfall Horizontaler Spontannystagmus zur gesunden Seite, Fallneigung zur kranken Seite • Tage bis Wochen dauernder Schwindel • Dauerschwindel und Erbrechen • Mobilisation ohne Erbrechen und Gehen ohne Hilfe meist innerhalb 3-4 Tagen möglich • Oft 1-2 Monate bis zur vollen Arbeitsfähigkeit • In 40-50% vollständige, in 20-30% partielle Restitution 4.2.7. Polyneuropathie Das hierüber entstehende „Schwindelgefühl“ ist der Schwindelart „Gangunsicherheit mit klaren Kopf“ zuzuordnen. Auf genaues Befragen der Patienten sind die auffälligsten Zeichen, dass der Kopf als völlig klar beschrieben wird, man dennoch irgendwie beim Laufen – nie beim Sitzen oder Liegen – eine Unsicherheit habe. Die betroffenen Menschen reden oft von Schwindel, wenn man sie dann fragt, ob dies im Kopf sei, sagen sie meist sehr deutlich, dass der Kopf ganz klar sei, sie aber „stacksen, wie in die Leere treten“. Manchmal liegen zudem schon weitere Symptome einer Polyneuropathie wie z.B. Parästhesien vor. Prüfung des Vibrationsempfindens an den Füßen mit z.B. kalibrierter Stimmgabel sichert diese Zuordnung ab. Die Grunderkrankung ist herauszufinden. 4.2.8. M. Menière Schwindelart hierbei ist der „Drehschwindel“. Es handelt sich um eine Erkrankung mit Anfallscharakter, die über ein bis mehrere Tage dauert und zunehmend auch mit Einschränkung des Hörens und Tinnitus verbunden ist. Bei einem Teil der Patienten bestehen vor der Schwindelattacke (Drehschwindel) Ohrdruck oder Hörstörungen. 18 Tbl.5: Morbus Menière • Genese - wohl endolymphatischer Hydrops • Abrupter Beginn, Decrescendo, 1 bis 20 Stunden Dauer, aber meist 2-3 Tage bis wieder normal • Typische Trias: Drehschwindel, Hörminderung, Tinnitus; dazu: Fallneigung, Nystagmus • Familien-Anamnese nicht selten positiv • Prävalenz 5/10.000 • Wirksamkeit Betahistidin und salzarme Diät (dies nicht mit Studien belegt) 4.2.9. Vestibularisparoxysmie Es handelt sich um Sekunden bis wenige Minuten anhaltende Attacken von Drehoder Schwankschwindel mit oder ohne Hörstörungen (Tinnitus, Hörminderung). Manchmal sind die Attacken durch bestimmte Kopfbewegungen auslösbar. Das Bild erinnert an Trigeminusneuralgie und spricht auch therapeutisch auf Carbamazepin an. 4.2.10. Medikamente, Neue Brille Nicht selten sind Schwindelzustände der Einordnung „Unsicherheit im Raum ohne klaren Kopf“ bei Einnahme bestimmter Medikamente sowie nach Anpassung einer bzw. einer neuen Brille. Es ist besonders deutlich bei „Gleitsichtgläsern“. Der Schwindel legt sich nach Absetzen des Medikamentes bzw. nach 1 bis 2 Wo. des regelmäßigen Tragens der Brille. (vergl. zu den Medikamenten Tbl.6, unter 6.1.1.2.) 19 5. Abwendbar gefährliche Verläufe Abwendbar gefährliche Verläufe, die ein umgehendes Handeln notwendig machen, sind nur bei akuten cerebralen Durchblutungsstörungen wie Basilaris-Insult und Wallenbergsyndrom gegeben. Ob sich dann eine reale Chance der Abwendbarkeit gefährlicher Verläufe herausstellt, bleibt offen. Bei beiden genannten Störungen fällt plötzlich aufgetretener Schwindel mit Übelkeit und Erbrechen sowie – bei Wallenberg-Syndrom - mit Dysphonie, Schluckstörungen, Schluckauf sowie oft Drehbewegung der Augen auf. Bei der Basislarisinsuffizienz bestehen häufig noch Kreislaufdysregulationen sowie Sehstörungen, Sensible Störungen im Gesicht; es kann zudem zu Ohnmacht kommen. Eine schnelle Entscheidung zur Überweisung zu Spezialisten sollte bei Verdacht auf M. Menière und akute Labyrinthitis sowie Herpes Zoster erfolgen. Hörstörungen bzw. Schmerzen im Gesichtsbereich helfen bei der Diagnosestellung bei ersterem und zuletzt genanntem Krankheitsbild. Ein Akustikusneurinom ist gezielt anzugehen, stellt aber kein sofort zu klärendes Krankheitsgeschehen dar. Bei diesem Krankheitsbild fallen Hörstörungen (hohe Töne besonders) sowie manchmal auch Facialisparese vor dem Schwindel auf. Bei allen den genannten Krankheitsbildern sind fast ausnahmslos neben dem Schwindel weitere Symptome und Befunde vorhanden, so dass bei erfolgter Anamnese-Erhebung und Untersuchung ein Übersehen verhindert wird. Als sog. „Red flags“ für diese vier ursächlichen Krankheitsbilder sind anzusehen: Schwindel mit - Gesichtsschmerzen ( H. zoster, M. Meniere) - Hautausschlag im Gesicht (H. zoster) 20 - länger gehende Anamnese mit Hörstörungen (hohe Töne) Facialisparese (Akustikusneurinom) 6. Vorgehensweise 6.1 Diagnostik 6.1.1.Anamnese In Bezug auf die Anamnese und den körperlichem Befund sind über die Literatursuche keinerlei Angaben zu Sensitivität, Spezifität oder gar prädiktive Wertigkeit gefunden worden (Ausnahme: Herr; hier allerdings an einer sehr speziellen Population von Notfällen). Damit aber ist über die "Sicherheit" eines Beleges oder Ausschlusses einer Erkrankung mittels einzelner "Tests" (= Anamnesefragen und Untersuchungsbefunde) oder deren Kombination keine Aussagen zu machen. Es existieren somit meist nur Empfehlungen mit der EvidenzStufe D IV; nur wenn es anders ist, wird dies gesondert vermerkt. Es ist immer wieder – selbst in Spezialeinrichtungen zur Abklärung von Schwindel – gefunden worden, dass allein mittels Anamnese und körperlicher Untersuchung in 60% (Kentala; Evidenz D II), 75 Prozent (Hoffman; Evidenz D III) bis 85 Prozent (Brandt 2004; Evidenz DII) der Fälle eine Schwindelursache zu eruieren ist, eine Verdachtsdiagnose mit großer Sicherheit zu stellen ist. Bei der Anamnese und der Erhebung des körperlichen Befunds soll in mehreren Entscheidungsschritten eine diagnostische Einordnung vorgenommen werden. Es beginnt damit, mittels der Anamnese eine Festlegung zu 1. Schwindelart (Kategorie) (s. Pkt. 3.1) und 2. Schwindelbedingungen (Abhängigkeiten, Zusatzsymptome etc.) zu treffen. Auf diesem Hintergrund kann dann eine 21 3. Hypothese zu wahrscheinlichen Ursachen innerhalb einer Schwindelkategorie entstehen. Darauf aufbauend dient 4. die körperliche Untersuchung zur Ergänzung, Bestätigung oder zur Falsifizierung eines über die Anamnese gewonnenen Verdachtes. 6.1.1.1: Schwindelart Die Festlegung, welche Art des Schwindels vorliegt, kann sich primär an der Einteilung der Tbl. 1 in 3.1. festmachen. I. Sekundenschwindel/Drohende Ohnmacht II. Drehschwindel III. Gangunsicherheit (mit klaren Kopf) IV. Unsicherheit im Raum (ohne klaren Kopf) Die Festlegung auf die Kategorien I und II gelingt meist leicht, denn die Patienten geben auf die Frage, wie der Schwindel zu beschreiben ist, fast immer recht deutlich an, was sie fühlen. Selbst wenn häufig gesagt wird, „mir ist schwindlig, es dreht sich alles“, stellt sich dann beim genauen Nachfragen, ob alles sich wirklich wie im Karussell drehe, heraus, dass die gewählte Formulierung häufig nur als Metapher für „Schwindel“ benutzt wurde. Auch die Kategorie III ist über die Nachfrage, ob das Schwindelgefühl im Kopf sei bzw. dort zu entstehen scheine, häufig leicht zu identifizieren – nämlich dann, wenn dies verneint wird. Die dann verbleibenden Patienten sind der Kategorie IV zuzuordnen. Wenn eine Festlegung auf meist eine - selten zwei – in Frage kommende Schwindelarten/Kategorien erfolgt ist, dann muss gezielt anamnestisch weitergearbeitet werden (Anamnese-Ebene 2), um innerhalb der jeweiligen Kategorie wieder zu differenzieren und somit auf eine Diagnose zu kommen. Dabei hilft die Anamnese sowie die Untersuchung in Bezug auf die Frage, ob weitere, zeitnah aufgetretene Beschwerden, Symptome vorhanden sind. Dies ist bei der Mehrzahl der 22 Schwindelzustände der Fall (nicht bei BLS; oft nicht beim Schwindel im Alter, weil langsam entstehend; manchmal nicht bei psychogenem Schwindel). Schließlich ist – wie so häufig in der Allgemeinmedizin – die Frage an den Patienten zu stellen, welche eigene Erklärung er habe – hier kommen dann auch Ursächlichkeiten zu tage, an die man nicht gedacht hat. 6.1.1.2: Schwindelbedingungen Die folgenden Fragen der Anamnese dienen dem Gewinnen von Hinweisen auf Ursachen, der Differenzierung innerhalb einer Kategorie des Schwindels sowie der Kenntnisnahme von Krankheitskonzepten des Patienten. Die wesentlichen Fragen, die es zu klären gilt, sind: a) Wann hat es angefangen? Wie immer ergeben sich hier entscheidende Hinweise auf Ursachen wie auch auf Sichtweisen des Patienten (Krankheitskonzepte). b) Was sind die Auslöser? - Lagerungs-Auslösung im Sinne von: - einer Kopfbewegung (BLS, labyrinthär, cerebellär, zervikogen) - der Körperposition (Orthostase, BLS) - einer Überstreckung im Hals (Carotissinus-Syndrom, zervikogen) - des Hebens des Armes bzw. des Anhebens schwerer Gegenstände (subclavian steal Syndrom) - psychischer Belastungssituationen - primär Schmerzen Kopfbereich (Migräne, cerebrale Blutung, Herpes zoster) - primär Schmerzen Nackenbereich (zervikogen) - Medikamenteneinnahme - Drogen/Alkohol - Neue Brille - vorher schnell geatmet (Hyperventilation) - andere äußere Auslöser - immer nur beim Laufen (Polyneuropathie) 23 c) Dauer des Schwindels oder seiner Attacken Hier sind über Tbl.1 (in 3.2.) Zuordnungen möglich. d) Welche zusätzlichen Symptome bestehen? Hier lässt sich ebenfalls mittels Tbl.1 in 3.2 ein erheblicher Teil der Differenzierung vornehmen. Dabei gelten folgende Punkte als Orientierung: - Alle neurologischen, HNO-ärztlichen Erkrankungen haben in der Regel Zusatzsymptome! Ausgenommen ist der benigne Lagerungsschwindel, der ohne Zusatzsymptome ist. - Heftige Übelkeit/ Erbrechen weisen eher auf vestibulären, nicht primär auf neurogenen Schwindel hin (Ausnahme Migräne, entzündliche Hirnerkrankungen, akute cerbrovaskuläre Erkrankungen). - Angstbestimmte Symptome weisen eher auf psychogenen Schwindel hin (Clark, Sullivan, Kampfhammes, Huppert, Eckhard; Evidenz D D II bis D III). Allerdings wird auch in einer Studie über teilweise ähnliche psychische Veränderungen bei Patienten mit BLS oder anderen vestibulären Störungen berichtet (Nagarkar, Clark; Evidenz DII). - Sehr blumenreiche, deutlich beunruhigte Schilderungen sowie nicht wirklich genau zu einer Detaillierung zu bringende Beschreibung weisen eher auf somatoforme Störung, phobischen Schwindel hin (Kampfhammes, Huppert; Evidenz D D III-D IV)). Allerdings führt auch der vestibuläre Schwindel zu erheblicher Verängstigung. - Schwarzwerden vor Augen weist auf Orthostase, seltener Rhythmusstörungen, hin. - Herzstolpern oder Synkopen sind Hinweis auf Rhythmusstörungen. - Nackenschmerzen sollten an zervikogenen Schwindel denken lassen. - Oszillopsien: Wackeln der Umgebung wie kamerageführter Lauf gibt es nur, wenn auch selten, bei vestibulärem Schwindel. e) Gibt es weitere Symptome, die neu aufgetreten sind? Diese Frage ist zur Eruierung sowohl psychogener Ursachen (relativ viele Symptome, alle für den Mediziner nicht unter eine Diagnose zu bringen), aber 24 auch organischer Störungen/Erkrankungen sehr hilfreich, da ja die meisten Schwindelformen zusätzliche Symptome aufweisen. - f) Welche Erklärung hat der Patient? Sieht der Patient Beziehungen zu seinem Leben? Ist Schwindel im Zusammenhang mit wesentlichen Lebensereignissen aufgetreten? Welche Beunruhigung besteht für den Patienten? g) Welche Medikamente werden eingenommen? Besonders häufig mit Schwindel assoziiert sind die in Tbl.6 zusammengestellten Medikamente. Tbl 6: Medikamente, bei denen Schwindel gehäuft auftritt (meist orthostatischer Schwindel oder diffuser Schwindel) (Hein) ZNS und Bewegungsapparat Antiepileptika Analgetika Tranquilizer Muskelrelaxantien Hypnotika Antiemetika Antidepressiva Anticholinergika Dopaminagonisten Antiphlogistika Lokalanästhetika Infektionen Antibiotika Tuberkulostatika Antimykotika Anthelminthika Herz und Gefäße Betarezeptorenblocker Antihypertonika Vasodilatatoren, -konstriktoren Niere und Blase Diuretika Spasmolytika Sonstige Antiallergika Röntgenkontrastmittel Prostaglandine 25 6.1.1.3 Entstehungsort eines Drehschwindels Ein Drehschwindel kann sowohl im vestibulären System als auch zentral im Gehirn seinen Ursprungsort haben; dies lässt in peripher-vestibuären und zentralen Drehschwindel unterscheiden. Diese Unterscheidung wiederum ist für das weitere Vorgehen bei ggf. einer Überweisung von Bedeutung. Eine genauere Differenzierung ist nur bei länger anhaltendem Drehschwindel sinnvoll, nicht beim Benignen paroxysmalen Lagerungerungsschwindel (BLS). Hier kann nach folgendem Schema eine Orientierung mittels der Anamnese einschließlich einfacher Untersuchung - vorgenommen werden. (Brandt 2004, Warner, Baloh 1998, Sloane 2005) Anamnese periphere zentrale Störung Stärke massiv eher geringer Gangunsicherheit massiv nein ja Erbrechen/Übelkeit ja eher nein Nystagmus auch vertikal nein ja Blickrichtung beeinflusst nein ja Fixieren unterdrückt Nystagmus. ja nein Adaption an Schwindel nach 12 -24 h ja nein Neurolog. Symptome fast immer nein ja Hörstörung meist ja nein Nystagmus-Richtung durch 26 6.1.2. Körperliche Untersuchung Auch hier – wie bei der Anamnese – gibt es nach der Literatur keine Studien zur Testcharakteristik (Sensitivität, Spezifität, Prädiktive Wertigkeit) körperlicher Untersuchungen; alle Aussagen sind daher bestenfalls Evidenz-Stufe IV. 6.1.2.1. Untersuchung bei Verdachtsdiagnose aufgrund der Anamnese Die körperliche Untersuchung kann meist gezielt erfolgen, wenn die Anamnese - wie in der Regel – ausreichend Hinweise ergibt. In diesem Fall kann die körperliche Untersuchung zur Schwindeldiagnostik – rein medizinisch gesehen - relativ kurz sein und immer allein vom Hausarzt durchgeführt werden. Allerdings sollte auch beachtet werden, dass der Patient mit Schwindel häufig erheblich beeinträchtigt und beunruhigt ist und er daher schon eine gewissenhafte Untersuchung erwartet. Dies kann sich für ihn an der Länge und Ausführlichkeit hausärztlicher Untersuchung festmachen. So ist auch aus diesem Grunde immer zu bedenken, ob eine ausführlichere als die medizinisch notwendige Untersuchung durchgeführt werden sollte. Lässt sich über die Anamnese und die gezielte körperliche Untersuchung keine ausreichend sichere Diagnose stellen und erscheint dies aber wichtig zu sein, so wird eine Überweisung zur HNO, Neurologie, kaum aber primär zu technischen Untersuchungen notwendig. 6.1.2.2. Breite der hausärztlichen Untersuchung Diese wird aus zwei Gründen notwendig: a) Nach der Anamnese ist – was selten ist – keine diagnostische Zuordenbarkeit zu einer der Schwindelarten bzw. einer Diagnose möglich. b) Der Patienten ist erheblich verunsichert und erwartet eine gründliche, d.h. breit angelegte Untersuchung. Diese hat dann die folgenden Punkte abzuarbeiten: 27 1. Allgemeiner Status: - Blässe (Conjunktiven) - Schwitzen - Angst/Beunruhigung - Augenscheinlich andere, z.B. konsumierende Erkrankungen - Bewegung des Patienten; hält er sich fest, wenn abgelenkt; stabil oder nicht - Darstellung der Symptomatik: dramatisierend, sachlich ruhig 2. Kreislauf: - Blutdruck, ggf. Schellong - Herzauskultation - Carotidenauskultation, ggf.Carotis-Druck-Versuch mittels EKG - Ggf. Prüfung auf Subclavian steal Syndrom 3. Neurologische Untersuchung: - Reflexstatus - Sensibilität an Beinen (Polyneuropathie: Stimmgabel) - Vorhalteversuch (Ausschluss latenter Paresen) - Romberg Stehversuch und Unterberg Tretversuch (cerebellär, spinal, vestibulär) - Diadochokinese (cerebellär) Finger-Nase- und Knie-Hacken-Versuch (cerebral, cerebellär) 4. HNO-Untersuchungen: - Nystagmusprüfung einschl. Lagerungs-Provokation 1. Spontannystagmus-Hinweis auf vestibuläre Störung (wird bei Geradeausblick geprüft) 2. Einstell-Nystagmus bei extremer Blickeinstellung; wenn erschöpflich, dann physiologisch; ansonsten Hinweis auf vestibuläre Störung. 3. Blickrichtungsnystagmus, stakkierende Bewegung, Hinweis auf cerebelläre Störung 28 - Schneller Kopfdrehtest (horizontal) als Auslöser für Schwindel/Nystagmus: Neuritis vestibularis sowie Vestibulopathien - Lagerungs-Versuch zum Auslösen eines benignen Lagerungs-Schwindel (BLS) nach Hallpike (Virre) oder mittels Epley Manöver (s. Anhang 1) - HWS-Beweglichkeit: Myogelosen, zervicogener Schwindel ggf., wenn Hinweise: 1. Inspektion Gehörgang, Trommelfell 2. Grobe Hörprüfung, insbesondere bei Vorliegen von Hinweisen auf vestibuläre Störung: sehr leise Flüstersprache in 2 m Entfernung mit zugehaltenem rechten und dann linken Ohr 3. Rinne-Weber-Test (bei Hörstörung) 6.1.3 Technische Untersuchungen Technische Untersuchungen sind in der Regel nicht vom Hausarzt – außer bei schon ausgesprochenen Verdachtsfällen – zu veranlassen. CT-Untersuchungen sind primär – ohne Verdacht – nicht indiziert (Evidence Level III): Es müssten – wenn Schwindel wirklich das einzige Symptom ist – rund 10 000 CTs gemacht werden, um einen Tumor als Ursache zu finden. (Gizzi; Evidenz D II) Eine eher breite Diagnostik (Blutuntersuchungen, Langzeit-EKG, Elektronystagmographie, NMR etc.) hat sich nicht als hilfreich in der Auffindung von Diagnosen gezeigt, wenn sie nicht gezielt, also bei Verdacht auf ein bestimmtes Krankheitsbild, eingesetzt werden. (Colledge 1996, Katsarkas, Yardley 1998 c; Evidenz D III bis D IV) 6.1.4 Fachärztliche Überweisung Am Ende der Anamnese-Erhebung und der körperlichen Untersuchung sollte immer eine graduierte Diagnose mit der eigenen Einschätzung "Sicher" – "wahrscheinlich" – 29 "fraglich bis unklar" stehen. Die Entscheidung zur Überweisung sollte dabei dann wie folgt sein (Vorschlag ohne Evidenz Level): 1) Neurologische Störung: fast immer Neurologie-Überweisung notwendig - es sei denn das Symptom Schwindel ist einer schon bekannten Erkrankung (M. Parkinson, MS, Insult etc.) zuzuordnen. 2) Vestibuläre Störung: - wenn "fraglich bis unklar": HNO-Arzt - wenn M. Menière, Verdacht auf Tumor, Hörstörungen, wenn vestibuläre Störung (ausgenommen BLS): HNO-Arzt - wenn "sicher bzw. "wahrscheinlich" und eigene Therapie-Erfahrung vorhanden: dann braucht beim benignen paroxysmalen Lagerungsschwindel (BLS) keine Überweisung zu erfolgen. 3) psychogener Schwindel: nur in Ausnahmen primär notwendig: Psychotherapeut 4) Kreislaufbedingte Störung: Rhythmusstörungen: Überweisung Kardiologie Carotissinus-Syndrom: Kardiologie Subclavian steal Syndrom: Thoraxchirurgie Zusammenfassend lässt sich sagen: Körperliche Untersuchung und Anamnese reichen zur Stellung einer Diagnose mit hoher Sicherheit bei 70-85 Prozent derjenigen aus, bei denen beweisend eine definitive Diagnose zu stellen möglich ist. (Madlon, Drachman 72, Sloane 89, Skiendzielewski, Davis, Colledge 96, Lawson (Evidenz D II – D III) Das Hinzuziehen des Spezialisten sollte nur dann erfolgen, wenn zum Schwindel hinzukommend Befunde erhoben wurden, die nicht zu einer einzigen Verdachts-Diagnose zusammen zu führen sind (= unklares Krankheitsbild) oder eine Diagnose gestellt wurde, die eine spezialärztliche Behandlung notwendig macht. 30 Die Tatsache, dass man beweisend keine definitive Diagnose stellen kann, ist an sich kein Grund zur Überweisung zum Spezialisten, da die Mehrzahl der Patienten mit Schwindel in der Hausarztpraxis nie eine beweisende Diagnose erhalte können. 6.2 Behandlung Alle Aussagen zur Behandlung – mit Ausnahme zum Benignen Lagerungsschwindel und zum zervikogenen Schwindel – beziehen sich auf die Situation, in der eine definitive Diagnose nicht oder noch nicht gestellt ist bzw. eine solche gestellt wurde, diese aber keine gezielte Behandlung notwendig macht: Es handelt sich also Aussagen zu einer symptomatischen Therapie. Liegen definitive Diagnosen – wie z. B. M. Menière, Migraine etc. – vor, bei denen eine gezielte, manchmal sogar eine kausale Therapie indiziert und möglich ist, so ist in der Regel diese in Kooperation mit dem jeweiligen Spezialisten durchzuführen. 6.2.1. Beratung Die Beratung sollte immer darauf abzielen, dem Patienten verständlich zu machen, was momentan mit ihm geschieht, wie der Schwindel zu erklären ist. Ziel dabei ist, Sicherheit gewinnen zu lassen, dass mit ihm momentan nichts Lebensgefährliches passiert, wenn es auch erheblich unangenehm ist. Bei anzunehmen kurz oder kürzer dauerndem Schwindel sollte dem Patienten die gute Prognose bzw. die Behandelbarkeit dargestellt werden. Bei anzunehmen länger anhaltendem Schwindel sollte immer darauf hingewiesen werden, dass der Körper sich an die „Fehlinformation“, die zum Schwindel führt, adaptiert, so dass darüber der Schwindel verschwindet bzw. deutlich geringer wird. (Brandt 2004) Für eine solche Adaptation müsse der Körper Zeit haben. Es sei zur erfolgreichen Adaptation zudem notwendig, den Schwindel nicht völlig zu unterdrücken; also müsse der Patient die Schwindel-Symptomatik zu einem Teil aushalten. 31 Daraus lässt sich ableiten, dass Antiverginosa möglichst nicht – es sei denn bei heftigem Schwindel oder Erbrechen – gegeben werden bzw. nur für wenige Tage gegeben werden sollten. Patienten mit neu aufgetretenem Schwindel sollten am nächsten Tag nach Erstvorstellung immer gesehen werden. Dies begründet sich weniger durch eine Gefahr des Übersehens sog „Gefährlicher Verläufe“ als durch die Tatsache, dass die Mehrzahl der Patienten mit akutem Schwindel ihre Erkrankung als bedrohlich und massiv verunsichernd erlebt. 6.2.2.Physikalische Therapie 6.2.2.1. Allgemeine Physikalische Therapie Zwei randomisierte Studien zeigen eine signifikante und klinisch relevante Besserung bei vermutetem zervikogenem Schwindel nach Physiotherapie (Krankengymnastik). (Galm; Evidenz III; Karlberg; Evidenz Ib) Über positive Effekte von Chirotherapie oder Neuraltherapie wird immer wieder berichtet, Studien zum Nutzennachweis wurden jedoch nicht gefunden. Zwei weitere randomisierte, nicht verblindete Studien bei Patienten mit unterschiedlichen, nicht einer Diagnose zuordenbarem Schwindel zum Nutzen von Gleichgewichtsübungen (Kammerlind 2001, 2005; Evidenz Ib) sowie allgemeiner Physikalischer Therapie (Yardley 1998 a; Evidenz Ib) zeigten ebenfalls signifikante und klinisch relevante Ergebnisse unter der Therapie (Evidenz II). Daraus ergibt sich die Empfehlung, bei zervikogenen Schwindel Physiotherapie anzuwenden bzw. Chirotherapie in Bezug auf den jeweiligen Patienten therapeutisch zu versuchen. Bei nicht einer festen Diagnose beweisend zuordenbarem Schwindel (Phobischer Schwindel, Schwindel im Alter) sollten ebenfalls eine Physikalische Therapie bzw. Gleichgewichtsübungen versucht werden. 32 6.2.2.2. Lagerungsübungen bei benignem Lagerungs- Schwindel (BLS) Es gibt hier mindestens drei Varianten der Lagerungsübung, die zu einem Lösen der ursächlich angenommenen Bogengangssteinchen (Canalolithiasis im meist posterioren Kanal) beim BLS führen sollen (Epley-, Dix-Hallpike-, Semont-Manöver) und so einerseits den Schwindel auslösen, ihn dann aber wieder - nach meist mehreren Übungen - zum Verschwinden bringen können. Im Anhang 2 wird eines dieser Manöver - das Dix-Hallpike-Manöver - näher beschrieben. Diese Manöver bringen bei einer Serie von ein bis drei Durchführungen Erfolgsraten von zwischen 70% und 90%. (Wolf, Nunez, 2000, Oh; Evidenz III) Bei Nicht-Erfolg kann das Manöver bis zur Besserung der Symptomatik noch mehrmals wiederholt werden; es kommt immer zum Sistieren der Schwindelattaken. Zu diesen Manövern gibt es fünf methodisch verlässliche, wenn auch kleine randomisierte Studien (Lynn, Froehling, Salvinelli, Chang, Asawvichianginda; alle Evidenz Ib) und mehrere Verlaufsstudien nach Durchführung der Manöver (Appiani, Leopardi, Nunez, Sakaida; Evidenz III) sowie einen Cochrane Review (Hilton; Evidence Ia). Dabei lässt sich zusammenfassen, dass in diesen Studien zwischen 50 bis über 80 Prozent Erfolg zu erzielen war. Dieser kam im Vergleich zu der Gruppe ohne Manöver-Therapie signifikant und klinisch relevant schneller zustande. Bei den Patienten, die erfolgreich behandelt waren, kommt es zu Rückfällen von 15 bis 20 Prozent pro Jahr (Leopardi) (Evidenz P I). Die Angaben über die Rückfallraten bei längerer Nachbeobachtung schwanken erheblich. Beynon gibt an, dass etwa die Hälfte der Patienten einen Rückfall innerhalb der nächsten 30 Tage erleiden. Nunez findet eine Rückfallrate von 27 Prozent innerhalb der folgenden 2 Jahre. Die Patienten können in der Durchführung eines modifizierten Epley Manövers unterwiesen werden, so dass sie dieses bei Wiederauftreten der Symptome eigenständig durchführen können. (Radtke, Cohen, Califano; alle Evidenz IIa) Ein vestibuläres Trainingsprogramm unter Einschluss dieser Manöver ist ebenfalls effektiv in der Therapie des Benignen Lagerungsschwindels (Steenerson; Evidenz IIa) und einer medikamentösen Therapie überlegen (Fujino; Evidenz IIa). 33 Die therapeutischen Manöver scheint nicht von der Tageszeit (also vorher Liegen oder nicht) abhängig zu sein (Kramer; Evidenz IIa), und es scheint bei mehreren wiederholten Übungen in einer Sitzung genauso gut wirksam wie bei Wiederholung einer Übung an mehreren Tagen zu sein (Gordon; Evidenz IIa). Wenn in einer Sitzung kein Erfolg zu erreichen ist, dann sollte dennoch – mit Therapiechance – eine Wiederholung an einem Folgetag versucht werden. (Leopardi; Evidenz III) Es scheint fernerhin genauso bei alten wie bei jungen Patienten wirksam zu sein (Prasansuk, Angeli). (Evidenz III). Selbst dann, wenn beim Lagerungsmanöver kein Nystagmus ausgelöst wird, aber ansonsten die Klinik für BLS spricht, dann ist das Manöver dennoch - leicht unterlegen zum Fall des Vorliegens von Nystagmus – mit Erfolg einsetzbar. (Tirelli; Evidenz III) Empfehlung: Das Epley oder Semont-Manöver stellt eine gut belegte wirksame Therapiemaßnahme bei BLS dar. Zur praktischen Durchführung s. Anlage 2. 6.2.3. Medikamentöse Therapie 6.2.3.1. Spezifische Therapien Spezielle Krankheitsentitäten wie etwa der durch Migräne bedingte Schwindel, Schwindel in Folge eines cerebralen Krampfleidens oder eines akuten vestibulären Ausfalls bei Herpes zoster werden durch entsprechende spezifische Maßnahmen therapiert. Gleiches gilt für den benignen paroxysmalen Lagerungsschwindel. Auf die hierzu notwendigen Therapien wird hier nicht eingegangen; ausgenommen die für den BLS. 6.2.3.2. Symptomatische Therapie 34 Gegen die Schwindelsymptomatik können Antivertiginosa eingesetzt werden. Für alle hier aufgeführten Substanzen gilt, dass sie lediglich eine symptomatische Therapie des Schwindels ermöglichen. Ihr Einsatz sollte grundsätzlich auf folgende Situationen beschränkt werden: - bei noch unklare Diagnose, aber heftiger Schwindel; - bei dauerhaft unklare Ursache des Schwindels ohne gelingende bzw. spezifische Adaptation des Organismus darauf; - bei geklärte Ursache, aber ohne kausale Therapiemöglichkeit und zugleich fehlgeschlagener Adaptation. Zu beachten bleibt jedoch: Eine Adaptation an den Schwindel über Kompensationsmechanismen und damit eine Verbesserung der Symptomatik ist grundsätzlich ohne Antivertiginosa besser zu erreichen.Um diese zentralen Kompensationsmechanismen bei peripheren Schwindelformen nicht zu behindern, sollte eine medikamentöse Schwindeltherapie daher möglichst selten und wenn überhaupt nur für einen kurzen Zeitraum (Tage) erfolgen. (Brandt, 2004, Baloh, 1999, Luxon) 6.2.3.2.1 Nutzennachweis – medikamentöse Therapie Ein eigens hier angefertigter Systematischer Review (siehe Anhang I) weist rund zwei Dutzend gegen Placebo und gegen andere Substanzen vergleichende randomisierte Studien zu den in Deutschland erhältlichen Antivertiginosa und in Bezug auf einen symptomatischen Gebrauch aus. In diesem Review wurden 23 randomisierte und 2 kontrollierte klinische Studien zur Fragestellung der antivertiginösen Therapie des Akutschwindels identifiziert, 64 Prozent der Studien untersuchten Interventionen mit dem entsprechenden deutschen Zulassungsstatus (2822/3991 Studienteilnehmer bzw. 71%). Die überwiegende Anzahl der Untersuchungen fand im Rahmen einer ambulanten Klinikbehandlung statt, lediglich zwei Studien erfolgten in Allgemeinpraxen. Die Interventionsdauer betrug zwischen 30 Minuten und 20 Wochen, die teilnehmenden Patienten waren zwischen 40 bis 75 Jahre alt und zu 41 bis 80 Prozent weiblichen Geschlechts. In den eingeschlossenen Studien wurden zahlreiche Zielparameter evaluiert, die meisten Untersuchungen analysierten insbesondere Schwindelattacken und deren 35 assoziierte Symptome, die in den Studien unterschiedlich definierte Wirksamkeit sowie unerwünschte Wirkungen und vestibuläre Testparameter. Für die Beurteilung der Wirksamkeit der jeweiligen Substanzen wurden insbesondere placebokontrollierte Studien berücksichtigt. Dabei zeigte Betahistidin (3 Studien) im Placebovergleich hinsichtlich klinischer und subjektiver Parameter eine überwiegend bessere Effektivität bei vergleichbarer Verträglichkeit (Evidenz Ia). Ähnliche Befunde wurden bei der Kombination von Cinnarizin und Dimenhydrinat beobachtet (Evidenz Ia). Cinnarizin zeigte im Placebovergleich in einer Studie eine kurzfristige bessere klinische Wirksamkeit. Die Kombination von Cinnarizin und Dimenhydrinat (2 Studien) wies gegenüber Placebo bessere klinische und subjektive Effekte bei vergleichbarer oder besserer Gesamtverträglichkeit auf (Evidenz Ia). Flunarizin war hingegen dem Semont-Manöver (1 Studie) bei klinischen Effekten unterlegen, aber gegenüber der Nicht-Behandlung (1 Studie) überlegen (Evidenz Ia). In einem „indirekten“ Vergleich von Betahistidin mit der Kombination Cinnarizin und Dimenhydrinat (3 Studien) zeigte die Kombination bei vergleichbarer Verträglichkeit bessere klinische Effekte und im Mittel ähnliche Befunde gegenüber der CinnarizinMonotherapie (Evidenz Ia). Diese indirekten Daten sind aufgrund unterschiedlicher Basis- und anderer Charakteristika der Untersuchungskollektive jedoch mit Vorsicht zu interpretieren. In Bezug auf die Studien- und Publikationsqualität wiesen alle Untersuchungen mit Ausnahme von 4 Studien (2 davon evaluierten die Kombination von Cinnarizin und Dimenhydrinat im Vergleich zu Betahistidin) ein hohes Verzerrungsrisiko auf, sind damit nicht als gut absichernd anzusehen. Empfehlung: Betahistidin sowie Cinnarizin in Kombination mit Dimenhydrat haben einen nachweisbaren Nutzen bei vertretbaren unerwünschten Wirkungen – können also kurzfristig gegeben werden. (Evidenz Ia, bei jedoch ansonsten nicht sehr guten Studien). 6.2.3.2.2. Die Substanzen 36 Besprochen werden hier nur die, für die auch ein Nutzennachweis vorliegt. Dies geschieht, um einige Unerwünschte Wirkungen und jeweilige Besonderheiten darzustellen. 6.2.3.2.2.1.1 Dimenhydrinat und Diphenhydramin Dimenhydrinat (Vomex®, Vertigo-Vomex®, Reisegold u.a.) Diphenhydramin (Emesan®, Sedovegan®...) Beide Substanzen gehören in die Gruppe der „sedierenden Antihistaminika“. Dimenhydrinat ist eine Substanz, die nach Aufnahme in das Blut vollständig in Diphenhydramin und 8-Chlortheophyllin dissoziiert. Alle Substanzen aus dieser Gruppe haben einen antiemetischen Effekt und können die vegetativen Begleiterscheinungen des Schwindels mildern. Durch den sedierenden Effekt ist ein positiver Einfluss auf die begleitenden Unruhe und Angst zu erwarten. Gegenüber dem sedierenden Effekt, der nach 1 Stunde sein Maximum erreicht haben soll, entwickelt sich nach mehrfachen Gaben eine Toleranz (Manning). UAW I: Neben der sedierenden Wirkung prägen anticholinerge Effekte das Bild der unerwünschten Wasserlassen Wirkungen. (Vorsicht bei Magen-Darm Patienten Beschwerden, mit einer Beschwerden beim Prostatahypertrophie) und Mundtrockenheit sind häufig. Liegt ein Engwinkelglaukom vor, kann die Gabe einen Glaukomanfall auslösen. Die Reaktionsfähigkeit wird deutlich reduziert, die Kombination mit anderen zentral dämpfenden Substanzen verstärkt diese Wirkung, insbesondere die Kombination mit Alkohol. 6.2.3.2.2.1.2 Flunarizin (Sibelium®, Flunavert®…) Es handelt sich bei den Substanzen um Calcium-Antagonisten. Im Gegensatz zu den sedierenden Antihistaminika hat Flunarizin nach Studienlage gegenüber Cinnarizin keine ausgeprägten antiemetischen Effekt. Die sedierende Wirkung ist wesentlich geringer. UAW: 37 Extrapyramidalmotorische (EPM) Störwirkungen, insbesondere Parkinson-Syndrome treten unter Therapie mit Flunarizin auf. Die Latenzzeit bis zum Auftreten der Störwirkung beträgt je nach Studie 7 bis 15 Monate. Experimentelle und klinische Befunde deuten daraufhin, dass neben einer langfristigen Einnahme, höheres Alter (>70 Jahre) der Patienten das Auftreten eines Parkinson-Syndroms begünstigt. In der überwiegenden Anzahl der Fälle bilden sich die EPM-Störungen nach Absetzten innerhalb der folgenden 5 – 22 Monate wieder zurück (Senad, Llau,). Depressionen sind unter Flunarizin beschrieben (Verspeelt, de Bock, Micheli). Die Häufigkeit der ausgelösten Depressionen wird kontrovers diskutiert. Gewichtszunahme mit und ohne vermehrten Appetit kann ebenfalls Folge der Einnahme von Flunarizin sein. Bei kurzfristiger Anwendung muss mit einer, wenn auch geringer ausgeprägten Sedation gerechnet werden. 6.2.3.2.2.1.3 Cinnarizin (Cinnarizin®…) Die sedierenden Effekte sollen noch geringer ausgeprägt sein als bei Flunarizin. Die Wirkung als Antiemetikum ist belegt. UAW: Entsprechen etwa denen des Flunarizin, extrapyramidalmotorische Störungen, insbesondere Parkinson-Syndrome sind beschrieben (Gimenez-Roldan). Ebenso Depressionen und Gewichtszunahme s.a. Flunarizin. 6.2.3.2.2.1.4 Cinnarizin + Dimenhydrinat (Arlevert®) Kombinationspräparat mit Nutzennachweis und vergleichbar starker Wirkung wie Betahistidin. UAW: Unerwünschte Effekte der Einzelsubstanzen zu erwarten. 6.2.3.2.2.1.5. Betahistidin ( Aequamen®, Vasomatal®, Ribrain®) Betahistidin hat keine sedierende Eigenschaften UAW: Betahistidin ist kontraindiziert bei Patienten mit Asthma bronchiale und Phäochromozytom. Bei bestehenden Magen-Darm Ulzera sollte es nicht eingesetzt werden. 38 Übelkeit und Erbrechen, Kopfschmerzen und Zittern sind mögliche Störwirkungen. Magenschmerzen bei Einnahme sind beschrieben (Fraysse, 1991). 6.2.3.2.2.2.6 Vertigoheel® Unter den homöopathischen Substanzen zur Therapie des Schwindels ist Vertigoheel® das bekannteste Präparat. Es enthält eine Kombination aus: o Anamirta cocculus – D4 (Kokkelskörner, die Picrotoxin – ein Krampfgift – enthalten) o Conium maculatum – D3 (gefleckter Schierling – verursacht Muskellähmungen) o Ambra grisea – D6 (grauer Amber, pathologisches Ausscheidungsprodukt des grauen Pottwals) o Petroleum retificatum – D8 (gereinigtes Petroleum). Zum Nachweis der Wirksamkeit liegen zwei randomisierte Studie und zwei kontrollierte Studien vor, die gegen die Gabe von Betahistin bzw. Gingko biloba kontrolliert haben. In diesen Vergleichen wurde Vergleichbarkeit der Wirksamkeit in einer Metanalyse gezeigt (Schneider 2005; I a; s. auch Anhang I). Hier gilt - wie auch bei den Präparaten aus dem allopathischen Bereich -, dass primär ein Vergleich gegen Placebo für den Beleg der Wirksamkeit zu fordern ist, da es kein Standardtherapeutikum für die symptomatische Therapie des Schwindels gibt. Berichte über unerwünschte Wirkungen unter Vertigoheel® liegen nicht vor. 39 7. Zusammenfassung der Empfehlungen: Kurzfassung DEGAM-Leitlinie Schwindel I. Definition, Epidemiologie: Schwindel wird hier verstanden als „Unsicherheit im Raum“. Er kann zustande kommen durch Störungen in einem der folgenden Organsysteme bzw. bei einer Kombination von Störungen an mehreren dieser Systeme: 1. ZNS (einschl. Medikamentenwirkung) 2. Vestibuläres System 3. Peripheres Nervensystem (einschl. HWS-nervale Versorgung) 4. Herz-Kreislauf 5. Ohren/Hören 6. Augen 7. Psyche Für den hausärztlichen Bereich gelten folgende Bedingungen: 1. Bis zu 70 Prozent der Schwindelzustände sind nicht ursächlich beweisend zuordenbar – ganz überwiegend verschwinden sie wieder. Darunter sind vor allem: 2. Psychogener (Phobischer) Schwindel 3. Schwindel im Alter: ein Schwindel, der durch das Zusammentreffen mehrerer, jeweils aber leicht ausgeprägter Störungen an verschiednen Orten der Gleichgewichtswahrnehmung zustande kommt. 4. Unter den 30 Prozent mit definierter Dignose sind 5. 15 Prozent durch den Benignen Lagerungsschwindel (BLS) bedingt 6. Weitere 15 Prozent durch die Diagnosen: zervikogener Schwindel, vestibuläre Schwindel (zusätzlich zu BLS), Orthostase, Polyneuropathie, Medikamentennebenwirkung, cerebrale Durchblutungsstörungen, Migräne, M. Menière II. Schwindelarten/Kategorien I. Sekundenschwindel/Drohende Ohnmacht: a) ohne Prodromi: bradycarde Rhythmusstörungen, sensibler Carotissinus, subclavian steal S. c) mit Prodromi: Orthostase, tachycarde Rhythmusstörungen II. Gangunsicherheit mit „freiem Kopf“: nicht auslösbar durch Kopf-, sondern Körperbewegung: peripheres Nervensystem, Muskelerkrankungen III. Drehschwindel: Karussell, Wegdrehen der Bilder: meist vestibulär, dabei überwiegend Benigner Lagerungsschwindel (BLS); manchmal ZNS (hier weniger Erbrechen!) IV. Raumunsicherheit ohne klaren Kopf: Komisches Gefühl im Kopf/Light „headedness“: a) Nachschwanken, durch Kopfbewegungen auslösbar: ZNS, Augen (Brille), Nacken (zervikogener Schwindel) b) dauernd: Psyche, ZNS (Medikamente, Drogen, Alkohol). Hyperventilation I und II sind sowohl voneinander als auch zu III u. IV sehr gut abgrenzbar. Die Abgrenzung von III zu IV hingegen ist manchmal schwierig. III. Diagnostik. 40 A. Differenzierende Einordnung innerhalb der Schwindelarten: Regeln 1) Fast alle Erkrankungen, die als Schwindelursache in Frage kommen, haben Zusatzsymptome. Ausnahme Benigner Lagerungsschwindel (BLS) 2) Sehr heftiger Schwindel - meist mit Erbrechen - ist eher vestibulär als zentral. 3) Wackeln wie kamerageführt: vestibulär 4) Schwarzwerden vor Augen: Syncopen/Orthostase 5) Kopfdrehung als Auslöser: Sensibler Carotissinus 6) Armheben als Auslöser für Schwarzwerden vor Augen: Subclavian steal Syndrom 7) Blumenreiche, ängstliche Schilderung und/oder schlecht einordenbare Symptome: eher psychogen. B. Anamnese Wann hat es angefangen? Hinweise auf Ursachen, Patientenkonzept Was sind Auslöser? -Körperbewegung, Haltung, Schmerzen, neue Brille, schnelles Atmen Wie lange dauert der Schwindel? Welche zusätzlichen Symptome bestehen? Übelkeit, Schmerzen, Palpitationen, Hörstörungen, Lähmungen, Schluckstörungen (s. Pkt. B, 1.) Welche Medikamente werden eingenommen? Welche Erklärung hat der Patient? Krankheitskonzepte C. Körperliche Untersuchung 1. Allgemeiner Status: Blässe (Conjunktiven), Schwitzen, Angst/Beunruhigung. Bewegung des Patienten (hält er sich fest), Darstellung der Symptomatik (Dramatisierend:psychogen Ursachen) 2. Kreislauf: Blutdruck ( ggf. Schellong), Herzauskultation Carotiden-Auskultation, ggf.Carotis-DruckVersuch mit EKG; ggf. Pulsen bei Armheben (subclavian steal) 3. Neurologische Untersuchung: - Reflexstatus: Sensibilität an Beinen (Polyneuropathie: Stimmgabel) - Vorhalteversuch (Ausschluss latenter Paresen) - Romberg Stehversuch/Unterberg Tretversuch (cerebellär, spinal, vestibulär) - Diadochokinese (cerebellär) - Finger-Nase- und Knie-Hacken-Versuch - Finger-Positionsversuch (cerebral, cerebellär) 4. HNO-Untersuchungen: a) Nystagmusprüfung: Spontannystagmus-Hinweis auf vestibuläre Störung (wird bei Geradeausblick geprüft). Einstell-Nystagmus bei extremer Blickeinstellung; wenn erschöpflich, dann physiologisch; ansonsten Hinweis auf vestibuläre Störung. Blickrichtungsnystagmus, stakkierende Bewegung, Hinweis auf cerebelläre Störung. b) Schneller Kopfdrehtest (horizontal) als Auslöser für Schwindel/Nystagmus: Neuritis vestibularis sowie Vestibulopathien c) Lagerungs-Versuch nach Epley/Dix-Hallpike zum Auslösen eines benignen passageren LagerungsNystagmus bei Lagerungsschwindel (BLS) d) HWS-Beweglichkeit: Myogelosen, cervicaler Schwindel e) Hörprüfung insbesondere bei Vorliegen von Hinweisen auf vestibuläre Störung: Leise Flüstersprache in 2-3 m Entfernung mit zugehaltenem re. und dann li. Ohr. Ggf. Rinne-Weber D. Differenzialdiagnostik bei Drehschwindel (spielt für BLS keine Rolle, weil zu kurz dauernd) Stärke Gangunsicherheit massiv Übelkeit Nystagmus auch vertikal Nystagmus-Richtung durch Blickrichtung beeinflusst periphere zentral massiv nein ja nein eher geringer ja nein ja nein ja 41 Unterdrückt Fixierung Nystagmus? Adaption an Schwindel nach 12-24h Neurolog. Symptome Hörstörung ja ja nein ja nein nein ja nein IV. Abwendbar gefährliche Verläufe: Akuter Basiliaris Insult, Wallenberg Syndrom, Herzrhythmusstörungen mit diesen Aswirkungen, Herpes zoster, M. Menière, akute Labyrintitis V. Technische Untersuchungen Nur gezielt sinnvoll, sonst mehr falsch- als richtig-positive Befunde. Veranlassen vom Facharzt. VI. Überweisungen - nicht notwendig, wenn sichere Diagnose mit eigener Kompetenz (z.B. benigner Lagerungsschwindel Rhythmusstörungen mit Auswirkungen und Schwindel: Kardiologie bei neurologischem. Krankheitsverdacht: immer Neurologie (es sei denn bekanntes Leiden) bei M. Menière, Tumor, Hörstörung od. fraglich vestibulär: immer HNO - Ausnahme BLS bei psychogenen Schwindel: in Ausnahmen: Psychotherapeut VII. Behandlung – Pharmaka - Beruhigen und bei Erwartung längeren Schwindels Hinweisen auf Notwendigkeit von Adaption, die nur möglich ist, wenn Schwindel - zumindest teilweise - bestehen bleibt. - Indikation für Antivertiginosa besteht für den kurzfristigen Einsatz - Mit Nutzennachweis: Diphenhydramin, Betahistidin oder Kombination Cinnarizin mit Diphenhydramin. - Das Homöopathikum „Vertigoheel“ ist bei Aequivalenz-Testung zu Betahistin vergleichbar wirksam, aber nicht gegen Placebo untersucht worden. Nicht indiziert: Metoclopramid, Promethazin, Benzodiazepin. VIII. Physikalische Therapie - Bei BLS: Dix-Hallpike oder Epley Manöver - Bei zervikogenem Schwindel: Neuraltherapie, Chirotherapie, Krankengymnastik (keine Studien). - Bei unterschiedlichen Schwindelarten, insbes. Schwindel im Alter, sollten Gleichgewichtsübungen versucht werden. 42 8. Anhänge Anhang 1: Klassische Schwindel-Einteilung In der hausärztlichen Leitlinie wird die Nutzung der Schwindeleinteilung vorgeschlagen, die in Kap. 3.1. dargestellt wurde und auf der dann auch daran anschließend das diagnostische Vorgehen ablaufen soll. Die sog. klassische Schwindel-Einteilung, die zumeist von den Spezialisten benutzt wird, ist hier dennoch dargestellt, weil zur Kommunikation mit den Spezialisten die Kenntnis dieser als wichtig erachtet wird. Die von Neurologen und HNO-Ärzten benutze klassische Systematik lässt unterscheiden in: A) Systematisierter Schwindel: Dreh-, Schwank-, Lagerungs- oder Liftschwindel (s. Tbl. 2). Hier ist der Schwindel in eine Systematik gebracht, die ebenfalls die Art des Schwindels oder seine Auslösbarkeit zur Einteilung nutzt. Und B) Unsystematisierter Schwindel: Es handelt sich hierbei um das Gefühl diffuser Unsicherheit im Raum oder ein Auf-Watte-Gehen, Trieselig-Sein, das SchwarzWerden-vor-Augen etc. Hier sind systematische Auslöser in der Regel nicht vorhanden und der Schwindel zeigt auch keine systematische Symptomatik. Hinter diesen beiden Schwindelarten stehen auch hier unterschiedliche Erkrankungen bzw. gestörte Systeme des Gleichgewichtes, die in der Tabelle benannt werden, ohne vollständig in Bezug auf sehr seltene Ursachen zu sein. Tabelle: Schwindelursachen – klassische Differenzierung nach Typen des Schwindels (häufigere Ursachen sind unterstrichen) A. Systematisierter Schwindel: 43 Hinweise Dauer Drehschwindel: Neuritis vestibularis oder akuter vestibulärer Ausfall beachte: ähnliche Sympt. bei Akustikusneurinom, Otosklerose, Glomus-Tumor. immer mit Erbrechen Tage./Wo. akute Labyrinthitis bei Innenohrentzündung (z. B. Otitis media, Virusinfekte) Tage/Wo. M. Menière mit Hörvermind./Tinnitus anfallsweise Tage Vestibularisparoxysmie anfallsweise; teilweise Hörstörung/ Tinnitus Sek/Min Herpes zoster oticus Schmerz Tage/Wo. Hirnstamm: z.B. Wallenbergsyndrom (= Thrombose der A. cerebelli inferior posterior) aber auch mit Schwankschwindel Tage/Wo. z.B. Medikamente, Alkolhol auch als Schwankschwindel Std./Tage Benigner Lagerungsschwindel (BLS) Sek./Min. anhaltend, streng nach Lagerung auftretend Sek./Min. Wallenbergsyndrom basiläre Durchblutungsstörung, auch als Drehschwindel Std./Tage Min. dauernd, KleinhirnunterwurmDurchblutungsstörung Min. auch als Lagerungsschwindel Std./Tage auch als Lagerungsschwindel fast immer mit weiteren neurologischen Auffälligkeiten Min./Tage auch als unsystematischer S. anhaltend Lagerungsschwindel: Intoxikation akutes Unterwurmsyndrom Schwankschwindel: Intoxikationen Vertebrobasiläre Durchblutungsstörung Psychogen 44 Basilaris-Migräne meist mit occipit. Kopfschmerz Std./Tag z.B. neue Brille Tage Liftschwindel: okkulär Kleinhirnbrückenwinkel Tumor B. anhaltend Unsystematisierter Schwindel Psychogen oft Angstsyndrom anhalte zervikogener Schwindel Myogelosen,Blockierung Verstärkt:Kopfdrehung,Triggerpunkt anhaltend: Medikamente anhaltend Hyperventilation Min. Metabolisch Hypoglycämie Min/Std Hypotonie/Orthostase Lage-abhängig Sek/Min. teilkompensierte Vestibularistörung auch: Drehschwindel Min. Rhythmusstörungen/Adam-Stokes-Anfall Sek./Min Hypertonie Min./Std Basilarisinsuffizienz fast immer mit zusätzl.Sympt. Min./anhaltend M. Parkinson mit neurologischen Auffälligkeiten anhaltend Multiple Sklerose mit neurologischen Auffälligkeiten anhaltend Subclavian-steal-Syndrom Armbewegung über Kopf auslösend Min. Es wird in der Leitlinie nicht auf alle Krankheitsbilder eingegangen, sondern nur auf die, die in der hausärztlichen Versorgung häufiger vorkommend oder als Hintergrund für sog. „red flags“ anzusehen sind. (s. Absatz 4.2.) 45 12.1 Von der DEGAM beauftragte Autoren Heinz-Harald Abholz, Abteilung für Allgemeinmedizin, Universitätsklinikum Düsseldorf Elisabeth Badeira-Echtler, Cochrane Centre for Endocrine and Metabolic Disorders, c/o Abteilung für Allgemeinmedizin, Universitätsklinikum Düsseldorf. Monika Lelgemann, (damals ÄZQ) Bernd Richter, Cochrane Centre for Endocrine and Metabolic Disorders, c/o Abteilung für Allgemeinmedizin, Universitätsklinikum Düsseldorf in Zusammenarbeit mit: Der Ständigen Leitlinien-Kommission in der Sektion Qualitätsförderung der Deutschen Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM) 13. Literatur ACHTUNG: Die Literatur zum Systematischen Review der Pharmaka ist in Anhang 1 zu finden. 1. Angeli, SI., R. Hawley, O. Gomez: Systematic approach to benign paroxysmal pisitional vertigi in the elderly. Otolaryngol Head Neck Surg. 2003, 128: 719-25 2. Appiani G.C., G. Catania, M. Gagliardi.: A liberatory maneuver for the treatment of horizontal canal paroxysmal positional vertigo. Otol Neurotol. 2001, 22:66-9 3. Asawavichianginda, S., P. Isipradit, K. Snidvongs, P. Supiyaphun: Canalith repositioning for benign paroxysmal positional vertigo: A randomized, controlled trial. ENT-Ear, Nose & Throat Jounal 2000, 79:732-737 4. Bailey, Kristy E., Philip D. Sloane, Madeline Mitchell et al.: Which primary care patients with dizziness will develop persistent impairment Arch Fam. Med. 1993, 2: 847-852 5. Baloh, R.W. : Dizziness in Older People. J. Am. Geriatr. Soc. 1992, 40: 173-7 6. Baloh,R.W.: Vertigo. Lancet 1998,352:1841-46 7. Baloh, R.W.: The dizzy patient. Postgrad Med. 1999, 105: 161-164, 167-172 8. Beynon G.J., Baguley D.M., Da Cruz M.J.: Recurrance of symptoms following treatment of posterior semicircular canal benign positional paraxysmal vertigo with a particle repositionsitioning manoeuvre. J Otolaryngology 2000, 29:2-6 46 9. Bird, JC, GJ Beynon, AT Prevost, DM Baguley: An analysis of referral patterns for dizziness in the primari care settino. Brit J Gen Pract 1998,48:1828-32 10. Bock, de, G.H., J. Eelhart, H.W.J. van Marwijk, T.P. Tromp, M.P. Springer: A postmarketing study of flunarizine in migraine and vertigo. Pharmacy World & Science 1997, 19: 269-274 11. Brandt, T.: Management of vestibular disorders. J. Neurol 2000, 247: 491-499 12. Brandt,T.: Leitsymptom Schwindel aus neurologischer Sicht. In: Bundesärztekammer: Fortschritt u.Fortbildung in der Medizin,Bd.24. Köln 2000 13. Brandt,T., M. Dietrich, M. Strupp: Vertigo – Leitsymptom Schwindel. Darmstadt (Steinkopff) 2004 14. Boult, Chad, John Murphy, Philip Sloane et al.: The relation of Dizziness to functional Decline. J.Amer.Geriatr.Soc. 1991, 39: 558-861 15. Califano, L., P.G.G. Capparuccia, D. DI Maria, M.G. Mellillo, D. Villari: Treatment of Benign Paroxysmal Positional Vertigo of posterior semicircular canal by “Quick Liberatory Rotation Manoeuvre”. Acta Otorhinolaryngol ital. 2003, 23: 161-167 16. Chang, A., G. Schoeman, M.A. Hill: A Randomized Clinical Trial to Assess the Efficacy of the Epley Maneuver in the Treatment of Acute Benign Positional Vertigo. Academic Emergency Medicine 2004, 11: 918-924 17. Clark, M. R., Mark Sullivan, Ph.D. Wayne J. Katon et al.: Psychiatric and medical factors associated with disability in patients with dizziness. Psychosomatics 1993, 34: 409-415 18. Clark,M.R.,M.D.Sullivan,M.Field et al: Symptoms and clues to otologic and psychiatric diagnosis in patients with dizziness.J.Psychosom.Res.1994,38:46170 19. Cohen, H.S., K.T. Kimball: Treatment Variations on the Epley Maneuver for Benign Paroxysmal Positional Vertigo. American Journal of Otolaryngology 2004, 25: 33-37 20. Colledge, N.R., J.A. Wilson, C. Macintyre et al.: The Prevalence and Characteristics of Dizziness in an Elderly Community. Age and Ageing 1994; 23: 117-120 A 21. Colledge, N.R. R.M. Barr-Hamilton, S.J. Lewis, R.J. Sellar, J.A. Wilson: Evaluation of investigations to diagnose the cause of dizziness in elderly people: a community bassed controlled study. BMJ 1996, 313: 788-92 B 22. Cooper Ch.: Vestibular neuronitis: a review of a common cause of vertigo in general pracitice. British Journal of General Practice 1993, 43: 164-167 47 23. Davis, Larry E.: Dizziness in elderly men. J.Amer.Geriatr.Soc. 1994, 42: 11841188 24. DEGAM; Deutsche Gesellschaft f Allgemein- und Familienmedizin: Autorenmanual – Levels of evidence, Stand 7/2000, hergestellt von N Donner Banzhoff 25. Diane, J. Madlon-Kay: Evaluation and outcome of the dizzy patient. The Journal of Family Practice 1985, 21: 109-113 26. Drachman, D.A., C.W. Hart.: An approach to the diszzy patient. Neurology 1972, 22: 323-334 A 27. Drachman,D.A., R.J.Apfelbaum, J.B.Posner: Dizziness and disorders of equilibrium. Arch.Neurol.1979,36:806-10 B 28. Drachmann, DA: Occam`s razor, geriatric syndromes, and the dizzy patient. Ann Intern Med 2000,132: 403-04 C 29. Eagger S., L.M. Luxon, R.A. Davies et al.: Psychaitric morbidity in patients with peripheral vestibular disorder: a clinical and neuro-otological study. Journal of Neurology, Neurosurgery and Psychiatry 1992, 55: 383-387 30. Eckhardt-Henn A., H.C. Hopf, B. Tettenborn et al.: Psychosomatische Aspekte des Schwindels. Akt. Neurologie 1998, 25: 96-102 31. Evans,J.G.:Transient neurological dysfunction and risk of stroke in an elderly population. Age Aging 1990,19:43-49 32. Fife T.D., R.J. Tusa, J.M. Furman, D.S. Zee, E. Frohman, R.W. Baloh, T. Hain, J. Goebel, J. Demer, L. Eviatar: Assessment: Vestibular testing techniques in adults and children: report of the Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology. Neurology 2000, 28:1431-41 33. Fröhling D.A., J.M. Bowen, D.N. Mohr, R.H. Brey, C.W. Beatty, P.C. Wollan et al.: The canalith repositioning procedure ifor the treatment of benign paroxysmal positional vertigo: a randomized controlled trial. Mayo Clin Proc 2000, 75: 695700 34. Fujino, A, K. Tokumasu, S. Yosio, H. Naganuma, S. Yoneda, K. Nakamura: Vestibular training for benign paroxysmal positional vertigo. Its efficacy in comparison with antivertigo drugs. Arch Otolaryngol Head Neck Surg. 1994, 120: 497-504 35. Galm,R.M.Rittmeister,E.Schmitt: Vertigo in patients with cervical spine dysfunction.Europ.Spine J.1998,7:55-58 48 36. Gimenez-Roldan, S., D. Mateo: Cannarizine-Induced Parkinsonism. Susceptibility Related to Aging and Essential Tremor. Clinical Neuropharmacology 1991, 14: 156-164 37. Gizzi M., E. Riley, S. Molinari: The diagnostic value of imaging the patient with dizziness. A Bayesian approach. Arch Neurol. 1996, 53: 1299-1304 38. Göpel,H.G.: Beratungsursachen 1975,12:3508-26 in einer Allgemeinpraxis. Prakt.Arzt 39. Gordon C.R., N. Gadoth: Repeated vs single physical maneuver in benign paroxysmal positional vertigo. Acta Neurol Scand 2004, 110:166-9. 40. Grimby A., U. Rosenhall: -Health-Related Quality of Life and Dizzines in Old Age. Gerontology 1995, 41: 286-298 41. Hale, Wiliam E., Laura L. Perkins, Franklin E. May et al.: Symptom prevalence in the elderly. J.Amer.Geriat.Soc. 1986, 34: 333-340 42. Hanley, K., T O’ Dowd: Symptoms of vertigo in general practice; a prospective study of diagnosis. British Journal of General Practice 2002, 809-812 43. Hansson, E.E., N.O. Mansson, A. Häkansson: Balance performance and selfperceived handicap among dizzy patients in primary health care. Scandinavia Journal of Primary Health Care 2005, 23: 215-220 44. Hardt R., E. Kuon, I. Schneider et al.: Diagnostik unklarer Schwindelzustände und Synkopen. Zeitschrift für Geriatrie 1998, 1: 165-172 45. Hein G, Schwindel hat viele Ursachen, Pharmazeutische Zeitung online; Govi Verlag, 2004 46. Herr,R.D.,L.Zun,J.J.Mathews: A direct approach to the dizzy patient. Ann. Emerg. Med. 1989, 18:664-72 47. Hilton M., D. Pinder: The Epley (canalith repositioning) manoeuvre for benign paroxysmal positioning vertigo. Cochrane Database Syst Rev 2004, 3, CD 003162 48. Hoffmann, R.M., D. Einstadter, K. Kroenke: Evaluating Dizziniess. Am. J. Med. 1999, 107: 468-478 49. Huppert D., Th. Brandt, M. Dietrich et al.: Phobischer Schwankschwindel, Zweithäufigste Diagnose in einer Spezialambulanz für Schwindel. Nervenarzt 1994, 65: 421-423 50. Kammerlind, A.-S., J.K. Häkansson, M.C. Skogsberg: Effects of balance training in elderly people with nonperipheral vertigo and unsteadiness. Clinical Rehabilitation 2001, 15: 463-470 49 51. Kammerlind, A.-S., Torbjörn EA Ledin, Lars M Ödkvist, Elisabeth IB Skargren: Effects of home training and additional physical therapy on recovery after acute unilateral vestibular loss – a randomized study. Clinical Rehabilitation 2005, 19: 54-62 52. Kao, A.C., A. Nanda, C.S. Williams, M.E. Tinetti: Validation of Dizziness as a Possible Geriatric Syndrome. JAGS 2001, 49: 72-75 53. Kapfhammes H.P., C. Mayer, U. Hock et al.: Phobischer Schwankschwindel, Eine Panikstörung – oder ? Nervenarzt 1995, 66: 308-31 54. Karlberg,M.,M.Magnusson,E.M.Malström et al:Postural and symptomatic improvement after physiotherapy in patients with dizziness of suspected cervical origin.Arch.Physical Med. Rehabil. 1996,77:874-82 55. Katsarkas A.: Dizziness in aging: A retrospective study of 1194 cases. Otolaryngology 1994, 110: 296-301 56. Kentala, E. S.D. Rauch: A practical assessment algorithm for diagnosis of dizziness. Otolaryngology-Head and Neck Surgery 2003, 128: 54-59 57. Kramer P.D, D.A. Kleiman: Dix-Hallpike maneuver results are not influenced by the time of day of the test. Acta Otolaryngol 2005, 125: 145-7 58. Kroenke,K.,A.D.Mangelsdorf: Common care.Amer.J.Med. 1989,86:262-66 symptoms in ambulatory 59. Kroenke Kurt, Mary E. Arrington, A. David Mangelsdorff: The prevalence of symptoms in medical outpatients and the adequacy of therapy. Arch Intern. Med. 1990, 150: 1685-1689 60. Kroenke, K., Ca.a Lucas, M.L. Rosenberg et al: Causes of persistent dizziness: a perspective study of 100 patients. Ann.Intern.Med. 1992, 117: 898-904 C 61. Kroenke, Kurt, Robert L. Spitzer, Janet B. W. Williams, Mark Linzer et al.: Physical symptoms in primary care. Arch Fam. Med. 1994, 3: 774-779 A 62. Kroenke, K., Ch. Lucas, M.L. Rosenberg et al.: One-year Outcomes for Patients with a Chief Complaint of Dizziness. Journal of General Internal Medicine 1994, 9: 84-689 63. Kroenke, Kurt, Jeffrey L. Jackson, Judith Chamberlin: Depressive and anxiety disorders in patients presenting with physical complaints: Clinical predictors and outcome. Am. J. Med. 1997, 103: 393-347 64. Kruschinski, M, M Kersting, A Breull, M M Kochen, J Koschak: Diagnosehäufigkeit und Verordnungen bei Schwindel im Patientenkollektiv einer hausärztlichen Routinedatenbank. ZEFQ 2008, 102: 313-20 50 65. Lawson, J., J. Fitzgerald, J. Birchall et al: Diagnosis of Geriatric Patients with Severe Dizziness. JAGS 1999, 47: 12-17 66. Lawson, J., I. Johnson, D.E. Bamiou, J.L. Newton: Benign paroxysmal positional vertigo: clinical characteristics of dizzy patients referred to a Falls and Syncope Unit. Q J Med 2005, 98: 357-364 67. Leopardi, G, G. Chiarella, G. Serafini, A. Pennacchi, L. Bruschini, S. Brizi, I. Tasca, C. Simoncelli, E. Cassandro: Paroxysmal positional vertigo: short- and long-term clinical and methodological analyses of 794 patients. Acta Otorhinolaryngol Ital 2003, 23:155-60 68. Luxon, L.M.: Editorial Review. The medical management of vertigo. The Journal of Laryngology and Otology 1997, 111: 1114-1121 69. Lynn S., A. Pool, D. Rose, R. Brey, V. Suman: Randomized trial of the canalith repositioning procedure. Otolaryngol Head Neck Surg 1995, 113: 712-20 70. Madlon-Kay D.: Evaluation and Outcome of the Dizzy Patient. The Journal of Family Practice 1985, 21: 109-113 71. Manning, C., L Scandale, E.J. Manning, F.M. Gengo: Central nervous system effects of meclizine and dimenhydrinate: evidence of acute tolerance to antihistamines. J. Clin. Pharmacol. 1992, 32: 996-1002 72. Meyer, B., H-R. Dreykluft, H.-H. Abholz: Schwindel in der hausärztlichen Praxis. Zeitschr.f.Allg.Med. 1993, 69: 622-26 73. Micheli, F.E., M.M. Fernandez Pardal, R. Giannaula, M. Gatto, I.C: Parera, G. Paradiso, M. Torres, R. Pikielny, J. Fernandez Pardal: Movement Disorders and Depression Due to Flunarizine and Cinnarizine. Movement Disorders 1989, 4: 139-346 74. Montastruc, J.L., M.E. Llau, O. Rascol, J.M. Senard: Drug-induced parkinsonism: a review. Fundam Clin Pharmacol. 1994, 8: 293-306 75. Nagarkar A.N., A.K. Gupta, S.B.S. Mann: Psychological findings in benign paroxysmal positional vertigo and psychogenic vertigo. J Otolaryngol 2000, 29: 154-8 76. Nedzelski, Julian M., Hugh O. Barber, Lynne McIlmoyl: Diagnoses in a dizziness unit. The Journal of Otolaryngology 1986, 15: 101-104 77. Neuhauser, H.K., M.von Brevern, A.Radtke, F.Lezius, M.Feldmann, T.Ziese et al: Epidemiology of vestibular vertigo. Neurology 2005, 65: 898-904 51 78. Nunez R.A., S.P. Cass, J.M. Furman: Short- and long-term outcomes of canalith repositioning for benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 2000, 122: 647-52 79. Oh, H.J., J.S. Kim, B.I.Han, J.G.Lim: Predicting a successful treatment in posterior canal benign paroxysmal positional vertigo. Neurology 2007, 68: 12191222 80. O`Mahony, D, C Foote: prospective evaluation of unexplained syncope, dizziness, and falls among community-dwelling elderly adults. J Gerontol 1998, 53A: 435-40 81. Pollak, L., C.Klein, R.Stryjer, M.Kushnir, J.Teitler, S.Flechter: Phobic Postural Vertigo: A New Proposed Entity. IMAJ 2003, 5: 720-723 82. Pollak, L., M.Kushnir, Y.Shpirer, Y.Zomer, S.Flechter: Approach to Menign Paroxysmal Positional Vertigo in Old Age. IMAJ 2005, 7: 447-45 83. Prasansuk, S., C.Siriyananda, A.N. Nakorn, SuAtipas, S.Chongvisal: Balance Disorders in the Elderly and the Benefit of Balance Exercise. J Med Assoc Thai 2004, 87: 1225-33 84. Radtke, A., M. von Brevern, K. Tiel-Wilck, A. Mainz-Perchalla, H. Neuhauser, T. Lempert: Self-treatment of benign paroxysmal positional vertigo: Semont maneuver vs Epley procedure. Neurology 2004, 63: 150-152 85. Renteln-Kruse, W.v., W.Micol,P.Oster et al: Arzneimittelverordnungen, Schwindel u.Stürzebei über 75jährigen Krankenhauspatienten Z.GerontolGeriatr.1998,31:281-89 86. Sakaida M., K. Takeuchi, H. Ishinaga, M. Adachi, Y. Majima: Long-term outcome of benign paroxysmal positional vertigo. Neurology 2003, 60: 1532-4 87. Salvinelli, F., M.Casale, M.Trivelli, L.D’Ascanio, L.Firrisi, F.Lamanna et al: Benign paroxysmal positional vertigo: a comparative prospective study on the efficacy of Semont’s maneuver and no treatment strategy. Clin Ter. 2003, 154: 7-11 88. Sandholzer,H.,A.Breull,G.Fischer:Früherkennung u.Frühbehandlung kognitiven Funktionseinbußen.Z.Gerontol.Geriat.199,32:172-78 von 89. Schneider, B., P.Klein, M.Weiser: Treatment of Vertigo with a Homeopathic Complex Remedy Compared with Usual Treatments. Arzneim.-Forsch./Drug 2005, 55: 23-29 90. Senard, J.M., M. Colomes, M. Rostin, M. Clanet, J.L. Montastruc: Extrapyramidal syndromes caused by flunarizine. Apropos of 6 cases. Therapie 1990, 45: 157159 52 91. Skiendzielewski, John J., Gabriel Martyak: The weak and dizzy patient. Ann. Emerg. Med. 1980, 9: 353-356 92. Sloane, PD.: Dizziness in Primary Care, Results from the National Ambulatory Medical Care Survey. The Journal of Fam. Practice 1989, 29: 33-38 A 93. Sloane, PD., Robert W. Baloh: Persistent dizziness in geriatric patients. J.Amer.Geriat.Soc. 1989, 37: 1031-1038 B 94. Sloane PD. , J. Dallara, Ch. Roach et al.: Management of dizziness in primary care. J.Am.Board Fam. Phys. 1994, 7: 1-8 95. Sloane, PD.: Evaluation and management of dizziness in the older patient. Clinics in geriatric medicine 1996, 12: 785-801 96. Sloane,PD, RR Coeytaux, RS Beck, J Dallara: Dizziness: state of the science. Ann Intern Med. 2001, 134: 823-32 97. Staab, J.: Diagnosis and Treatment of Psychologic Symptoms and Psychiatric disorders in Patients with Dizziness and Imbalance. Otolaryngologic Clinics of North America 2000, 33: 617-635 98. Steenerson, R.L., G.W. Cronin: Comparison of the canalith repositioning procedure and vestibular habituation training in forty patients with benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg. 1996, 114: 61-64 99. Strupp, M., M.Glaser, C.Karch, N.Rettinger, M.Dieterich, T.Brandt: Häufigste Schwindelform im mittleren Alter: Phobischer Schwankschwindel. Der Nervenarzt 2003, 10: 911-914 100. Sullivan, Mark, Michael R. Clark, Wayne J. Katon et al.: Psychiatric and otologic diagnoses in patients complaining of dizziness. Arch Intern Med. 1993, 153: 1479-1484 101. Tilvis,R.S.,S.M.Hakala,J.Valvanne et al: Postural hypotension and dizziness in a general aged populat: a 4 yr. follow-up of the Helsinki Aging Project. J.Amer.Geriat.Soc.1996,44:809-14 102. Tinetti, M.E., C.S. Williams, T.M.Gill: Annals of Internal Medicine. Ann Intern Med. 2000, 132: 337-344 103. Tirelli, G., E.D’Orlando, V.Giacomarra, M.Russolo: Benign positional vertigo without detectable nystagmus. Laryngoscope 2001, 111: 1053-6 104. Verspeelt, J., P. De Locht, W.K. Amery: Postmarketing study of the use of flunarizine in vestibular vertigo and in migraine. Eur J Clin Pharmacol 1996, 51: 15–22 53 105. Viirre E., I. Purcell, R.W. Baloh: The Dix-Hallpike test and the canalith repositioning maneuver. Laryngoscope 2005, 115:184-7 106. Warner, E.A., P.M. Wallach, H.M. Adelman et al.: Dizziness in Primary Care Patients. Journal of General Internal Medicine 1992, 7: 454-463 107. Wee Lock Ooi, Susan Barrett, Monir Hossain et al.: Patterns of orthostatic blood pressure change and their clinical correlates in a frail, elderly population. JAMA 1997, 277: 1299-1304 108. Wilm, S., H.-H. Abholz: Wie kommt es zu unterschiedlichen Prävalenzen bei gleichen Krankheiten in Klinik-, Bevölkerungs- und Hausarztpraxis-Studien? - Zur prinzipiellen Überlegenheit der Hausarzt- gegenüber der Gemeindestudie. In: Badura,A.,: Versorgungsforschung. Heidelberg (Springer) 2007 (im Erscheinen) 109. Wolf, M., T. Hertanu, I. Nokikov, J. Kronenberg: Epley’s manoeuvre for benignparoxysmal positional vertigo: a prospective study. Clin Otolaryngol. 1999, 24: 43-46 110. Yardley Y, S. Beech, L. Zander et al.: A randomized controlled trial of exercise therapy for dizziness and vertigo in primary care. Brit.J.Gen.Pract. 1998, 48: 1136-1140 A 111. Yardley, L., N. Owen, I. Nazareth et al: Prevalence and presentation of dizziness in a general practice community sample of working age people. Brit.J.Gen.Pract. 1998, 48: 1131-35 B 112. Yardley, J. Burgneay, I. Nazareth et al.:-Neuro-otological and psychiatric abnormalities in a community sample of people with dizziness: a blind, controlled investigation. J. Neurol. Neurosurg. Psychiatry 1998, 65: 679-684 C 113. Yardley, L., J.Burgneay, G.Andersson, N.Owen, I.Nazareth, L.Luxon: Feasibility and effectiveness of providing vestibular rehabilitation for dizzy patient in the community. Blackwell Science Ltd. Clin. Otolaryngology 1998, 23: 442-448 D 54 Anhang 2: Lagerungsmanöver bei Benignem Lagerungsschwindel 55 Abb. 1: Befreiungsmanöver nach Epley (aus Allgemeinmedizin und Familienmedizin, MM Kochen Hrsg., Duale Reihe, Thieme2006 56 Abb. 2: Durchführung des Dix-Hallpike Manövers. Aus: Aus Wiest G, Deeke L. Journal f. Neurologie und Psychiatrie 2004;5(3):24-29 57 Abb. 3: Lagerungsmanöver nach Semont. Aus: Leitlinien für Diagnostik und Therapie in der Neurologie; 4. überarbeitete Auflage 2008, S. 654 ff, ISBN 978-3-13-132414-6; Georg Thieme Verlag Stuttgart 58