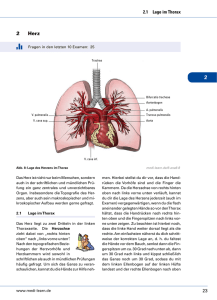
Die arteriellen Vasa publica der Lunge
Werbung

Diplomarbeit Die arteriellen Vasa publica der Lunge Eine anatomische Studie an nach Thiel konservierten Leichen in Bezug auf chirurgische Resektionsverfahren am Beispiel einer Lobektomie des rechten Unterlappens eingereicht von Julia Pichler zur Erlangung des akademischen Grades Doktorin der gesamten Heilkunde (Dr. med. univ.) an der Medizinischen Universität Graz ausgeführt am Institut für Anatomie und der Klinischen Abteilung für Thorax- und hyperbare Chirurgie unter der Anleitung von Ao.Univ.-Prof. Dr.med.univ. Andreas Weiglein Dr. Manuel Dreu Dr.med.univ. Paul Swatek Graz, 21.04.2015 Eidesstattliche Erklärung Ich erkläre ehrenwörtlich, dass ich die vorliegende Arbeit selbstständig und ohne fremde Hilfe verfasst habe, andere als die angegebenen Quellen nicht verwendet habe und die den benutzten Quellen wörtlich oder inhaltlich entnommenen Stellen als solche kenntlich gemacht habe. Graz, am 21.04.2015 Julia Pichler eh Gleichheitsgrundsatz: Um die Lesbarkeit dieser Arbeit zu erleichtern, habe ich mich dazu entschlossen das generische Maskulinum zu verwenden. i ii Danksagung Besonderer Dank gilt Herrn Prof. Dr. Andreas Weiglein, Dr. Manuel Dreu, Dr. Paul Swatek und meiner Familie, ohne die diese Arbeit wohl nie zustande gekommen wäre. Aufgrund der tatkräftigen Unterstützung meiner Betreuer war es mir eine Ehre diese Diplomarbeit zu planen, die Sezierarbeiten durchzuführen, und die Ergebnisse schließlich hier festzuhalten. Meiner ganzen Familie möchte ich recht herzlich für die aufbauenden Worte danken, die mich immer sehr motiviert haben. Danke, dass ihr mir auch in schwierigen Phasen bei der Erstellung dieser Diplomarbeit immer beigestanden habt. Vor allem gilt dieser Dank meinem Bruder, Niklas, meinem Vater, Gerhard und meiner Mutter, Sabine Pichler, die mir unter anderem auch beim Erstellen und Bearbeiten der Photos und bei sehr vielen anderen Fragen beratend und mit gutem Zuspruch zur Seite gestanden sind. Weiters möchte ich mich bei einigen Studienassistenten des Instituts für Anatomie bedanken, die mir geholfen haben, die Lungen für weitere Sezierarbeiten zu isolieren. Im Besonderen gilt dieser Dank Pavle Delcev, Elisabeth Aichner, Elisabeth Heyszl, Margarita Kaiser, Elisabeth Trapp und Nadja Taumberger, die mich tatkräftig bei der Entnahme der Lungen aus den Kadavern zu später Stunde unterstützt haben. iii Zusammenfassung HINTERGRUND Durch Zunahme minimal-invasiver Verfahren in der Thoraxchirurgie wird die Kenntnis der strukturellen und topographischen Anatomie immer bedeutender. Kontrollierte anatomische Studien über Lage, Länge und Breite der Arteriae pulmonales, deren Abgänge und die Abstände zwischen den Abgängen sind in der Literatur noch unzureichend beschrieben, obwohl eine Vielzahl chirurgischer Berichte über einzelne Varianten von Segmentarterien im Rahmen von Fallberichten gefunden werden. Diese Studie soll helfen die Anatomie zu klären und so während einem Operationsvorgang, z.B. einer VATS-Lobektomie des rechten Unterlappens, Komplikationen zu minimieren. METHODEN Anhand von 45 Kadavern wurden an dem Institut für Anatomie der Medizinischen Universität Graz die Länge des Truncus pulmonalis, die Breite der Arteriae pulmonales, die Anzahl der Arteriae segmentales, deren Abgangsstellen und die Lappenversorgung gemessen. Danach wurden diese Ergebnisse hinsichtlich der Bedeutung für thorakoskopische Eingriffe untersucht. Zur Darstellung der Unterlappenlobektomie rechts werden in dieser Arbeit vor allem die Abstände der Segmentarterien beschrieben, die für diesen Eingriff bedeutend sind. ERGEBNISSE Die Segmentarterien sind rechts und links sehr variabel. Die Anzahl beträgt im Mittel beidseits zehn Arteriae segmentales. Der rechte Oberlappen wird meistens von zwei (in 50%) oder drei (in 39%) Segmentarterien versorgt, der Mittellappen von zwei Arterien (in 72%) und der Unterlappen rechts von sechs Arteriae segmentales (in 44%). Auf der linken Seite werden meistens fünf Arterien (in 36%) zur Versorgung des Oberlappens gefunden und fünf (in 50%) für den Unterlappen. Die Länge des Truncus pulmonalis hat einen Mittelwert von 6,93 mm. Die Breite der Arteriae pulmonales beträgt auf der rechten Seite durchschnittlich 32 mm und auf der linken Seite 33,16 mm. Der proximalste astlose Abschnitt der Arteriae pulmonales weist rechts im Mittel 30,92 mm und links 25,63 mm auf. Der Abstand der Segmentarterien, die für die Unterlappenlobektomie rechts bedeutend sind, beträgt durchschnittlich 9 mm. DISKUSSION Die Kenntnis des Gefäßmusters ist bei thorakoskopischen Eingriffen wichtig. Variationen der abgehenden Äste der Arteriae pulmonales kommen häufig vor, wie bereits durch frühere Literatur beschrieben und durch diese Studie bestätigt worden ist. Präoperative radiologische Untersuchungen sollten daher durchgeführt werden, um die iv seltenen, aber gefährlichen intraoperativen Komplikationen zu minimieren und so die intra- und postoperative Morbidität und Mortalität zu senken. v Abstract BACKGROUND Due to increase of minimal-invasive procedures in thoracic surgery the understanding of structural and topographical anatomy became more important. Controlled anatomic studies of the length and width of the pulmonary arteries, their branches and the distances in between them are insufficiently described in literature, although a variety of surgical reports on individual variations of segmental arteries can be found. This study should help to clarify the anatomy and thus minimize complications during surgical procedures, e.g. the VATS lobectomy of the right lower lobe. METHODS Based on 45 cadavers the length of the pulmonary trunk, the width of the pulmonary arteries, the number of segmental arteries, the location of their beginning and the supply of the lobes were measured at the Institute of Anatomy, Medical University of Graz. Thereafter, these results were analyzed regarding the importance for thoracoscopic surgery. To illustrate the lobectomy of the right inferior lobe particularly the distances of segmental arteries, which are important for this intervention, are described. RESULTS The segmental arteries are very variable. The number of the arteries counts ten in average on both sides. The right upper lobe is supplied mostly by two (50%) or three (39%) segmental arteries, the middle lobe by two arteries (72%) and the right lower lobe by six (44%). Left-handed five arteries appear mostly (36%) for the upper lobe and five (50%) for the lower lobe. The length of the pulmonary trunk has a mean of 6.93 mm. The width of the pulmonary arteries is 32 mm in average on the right and 33.16 mm on the left. The most proximal branchless portion of the pulmonary arteries amounts 30.92 mm righthanded and 25.63 mm on the left. The distance of important segmental arteries for the right lower lobectomy has an average of 9 mm. DISCUSSION The knowledge of vascular patterns is important in thoracoscopic procedures. Variations of the branches of the pulmonary arteries are common, as described by previous literature and confirmed by this study. Preoperative radiological examinations should be performed to minimize rare but dangerous intraoperative complications and thus reduce intra- and postoperative morbidity and mortality. vi Inhaltsverzeichnis Danksagung ......................................................................................................................... iii Zusammenfassung .............................................................................................................. iv Abstract ............................................................................................................................... vi Inhaltsverzeichnis .............................................................................................................. vii Glossar und Abkürzungen ................................................................................................. ix Abbildungsverzeichnis ........................................................................................................ x Tabellenverzeichnis .......................................................................................................... xiii 1 Einleitung ...................................................................................................................... 1 1.1 1.1.1 Grundlagen der Lunge – strukturell und topographisch .................................. 2 1.1.2 Bronchialbaum der Lunge ............................................................................... 6 1.1.3 Gefäße der Lunge ............................................................................................ 7 1.1.4 Lage der Arteriae segmentales zu den Bronchi ............................................. 17 1.1.5 Hilum pulmonis ............................................................................................. 17 1.1.6 Lymphgefäße der Lunge ................................................................................ 20 1.1.7 Nerven der Lunge .......................................................................................... 21 1.2 2 Operative Eingriffe an der Lunge ........................................................................ 22 1.2.1 Pneumonektomie ........................................................................................... 22 1.2.2 Lobektomie .................................................................................................... 23 1.2.3 Segmentresektion .......................................................................................... 23 1.2.4 Atypische Lungenresektion ........................................................................... 23 1.2.5 Video-assistierte Thorakoskopie ................................................................... 23 1.2.6 Lobektomie des rechten Unterlappens .......................................................... 24 Material und Methoden ............................................................................................. 28 2.1 Datenerhebung ..................................................................................................... 28 2.1.1 Material .......................................................................................................... 28 2.1.2 Sezieren der Lungenarterien und deren Abgänge.......................................... 29 2.1.3 Vermessung und Dokumentation .................................................................. 34 2.2 3 Anatomie ............................................................................................................... 2 Auswertung und Darstellung der Daten .............................................................. 46 Ergebnisse ................................................................................................................... 47 vii 3.1 Länge des Truncus pulmonalis ............................................................................ 47 3.2 Breite der Arteriae pulmonales am Abgang ........................................................ 49 3.2.1 Breite der Arteria pulmonalis dextra ............................................................. 50 3.2.2 Breite der Arteria pulmonalis sinistra............................................................ 50 3.2.3 Arteriae pulmonales dextra und sinitra im Vergleich .................................... 51 3.3 Abgänge der Arteriae pulmonales ....................................................................... 51 3.4 Anzahl der Segmentarterien ................................................................................ 52 3.4.1 Anzahl der Segmentarterien auf der rechten Seite ........................................ 52 3.4.2 Anzahl der Segmentarterien auf der linken Seite .......................................... 57 3.5 Länge bis zum Abgang der ersten Segmentarterie .............................................. 62 3.5.1 Länge bis zum Abgang der ersten Segmentarterie rechts.............................. 62 3.5.2 Länge bis zum Abgang der ersten Segmentarterie links ............................... 63 3.6 Abstand zwischen den wichtigsten Segmentarterien im Rahmen der Lobektomie des rechten Unterlappens ................................................................................................. 64 Diskussion ........................................................................................................................... 67 4 Literaturverzeichnis ................................................................................................... 71 Anhang – Protokollblatt.................................................................................................... 75 viii Glossar und Abkürzungen A. .................. Arteria AA. ............... Arteriae Abb. .............. Abbildung bzw. .............. beziehungsweise ca. .................. zirka cm.................. Zentimeter dext. .............. dextra e.g. ................ exempli gratia kg................... Kilogramm mm................. Millimeter pulm. ............. pulmonalis/pulmonales sin. ................ sinistra V. .................. Vena Vv. ................ Venae VATS ............ Video-assistierte Thorakoskopie z.B. ................ zum Beispiel ix Abbildungsverzeichnis Abbildung 1: Darstellung der Lappen- und Segmenteinteilung mit Nummerierung rechts und links. Segmentgrenzen durch gestrichelte Linien, Lappengrenzen durch durchgehende Linien gekennzeichnet. (Fritsch et al., 2005) ......................................... 5 Abbildung 2: Aufteilung der Bronchien (Fritsch et al., 2005) .............................................. 7 Abbildung 3: Intrapulmonale Gefäß- und Bronchienaufzweigung (Gilroy et al., 2012) ...... 8 Abbildung 4: Anatomie der Lunge ...................................................................................... 11 Abbildung 5: Rechte Lunge von medial. Darstellung des rechten Hilum pulmonalis. (Gilroy et al., 2012) ..................................................................................................... 19 Abbildung 6: Linke Lunge von medial. Darstellung des linken Hilum pulmonalis. (Gilroy et al., 2012) .................................................................................................................. 20 Abbildung 7: Lymphknoten von Trachea, Bronchien und Lungen (Schünke and Voll, 2005) ............................................................................................................................ 21 Abbildung 8: Darstellung der Arteria pulmonalis dextra in der rechten Fissura................. 24 Abbildung 9: Arteria pulmonalis mit Abgängen in der Fissura obliqua dextra .................. 26 Abbildung 10: Lunge vor dem Beginn der Sektion ............................................................. 29 Abbildung 11: Lunge zum Beginn der Sektion ................................................................... 30 Abbildung 12: Fissura obliqua sinsitra mit einem Teil der Pulmonalarterie (noch nicht anseziert)...................................................................................................................... 31 Abbildung 13: Arteria pulmonalis sinistra in der Fissura obliqua (noch nicht anseziert) ... 32 Abbildung 14: Darstellung einer Sektion der Segmentarterien am Beispiel der Endäste der Arteria pulmonalis sinistra........................................................................................... 33 Abbildung 15: Endäste der Arteriae segmentales am linken Unterlappen .......................... 34 Abbildung 16: Erläuterung zur Messung der Länge des Truncus pulmonalis. ................... 36 Abbildung 17: Lunge nach erfolgter Sektion. Unterlegung der .......................................... 37 Abbildung 18: Darstellung der Arteriae segmentales auf beiden Seiten ............................. 39 Abbildung 19: Markierung der Segmentarterien mit bunten Sonden zur Photodokumentation .................................................................................................... 40 x Abbildung 20: Markierung der Segmentarterien mithilfe von bunten Fäden ..................... 41 Abbildung 21: Segmentarterien vor der Resektion. Markierung durch bunte Fäden .......... 41 Abbildung 22: Resezierte Arteria pulmonalis dextra mit ihren Abgängen und den bunten Fäden als Markierung .................................................................................................. 43 Abbildung 23: Darstellung der resezierten Arteria pulmonalis und ihren Abgängen ......... 44 Abbildung 24: Darstellung der Länge der Trunci pulmonales in Gruppen eingeteilt. ........ 48 Abbildung 25: Darstellung der Länge des Truncus pulmonalis mithilfe der Gauß’schen Glockenkurve............................................................................................................... 49 Abbildung 26: Darstellung der Breite der Arteria pulmonalis dextra an der Bifurcatio trunci pulmonalis anhand der Gauß’schen Glockenkurve. .................................................... 50 Abbildung 27: Darstellung der Breite der Arteria pulmonalis sinistra an der Bifurcatio trunci pulmonalis anhand der Gauß’schen Glockenkurve. .......................................... 51 Abbildung 28: Darstellung der Anzahl der Abgänge der Arteria pulmonalis dextra mithilfe der Gauß’schen Glockenkurve. ................................................................................... 53 Abbildung 29: Prozentsätze der rechten Lungenflügel, die eine bestimmte hier auf der xAchse angeführte Anzahl an Segmentarterien besitzen. ............................................. 54 Abbildung 30: Graphische Darstellung der Segmentarterien in Prozent, die den rechten Oberlappen versorgen. ................................................................................................. 55 Abbildung 31: Graphische Darstellung der Segmentarterien in Prozent, die den rechten Mittellappen versorgen. ............................................................................................... 56 Abbildung 32: Graphische Darstellung der Segmentarterien in Prozent, die den rechten Unterlappen versorgen. ................................................................................................ 57 Abbildung 33: Darstellung der Anzahl der Abgänge der Arteria pulmonalis sinistra mithilfe der Gauß’schen Glockenkurve. ...................................................................... 58 Abbildung 34: Prozentsätze der rechten Lungenflügel, die eine bestimmte hier auf der xAchse angeführte Anzahl an Segmentarterien besitzen. ............................................. 59 Abbildung 35: Graphische Darstellung der Segmentarterien in Prozent, die den linken Oberlappen versorgen. ................................................................................................. 61 xi Abbildung 36: Graphische Darstellung der Segmentarterien in Prozent, die den linken Unterlappen versorgen. ................................................................................................ 62 Abbildung 37: Darstellung der Länge (in mm) der Arteria pulmonalis dextra von der Bifurcatio trunci pulmonalis bis zur proximalsten Stelle des Abgangs der ersten Segmentarterie anhand der Gauß’schen Glockenkurve............................................... 63 Abbildung 38: Darstellung der Länge (in mm) der Arteria pulmonalis sinistra von der Bifurcatio trunci pulmonalis bis zur proximalsten Stelle des Abgangs der ersten Segmentarterie anhand der Gauß’schen Glockenkurve............................................... 64 Abbildung 39: Abstand der distalsten nach lateral abgehenden Segmentarterie, die nicht den Unterlappen versorgt, und der am proximalsten nach lateral abgehenden Unterlappenarterie. ...................................................................................................... 65 Abbildung 40: Darstellung des Abstands der beiden Segmentarterien, die für die Lobektomie des rechten Unterlappens eine wichtige Rolle spielen. ........................... 66 xii Tabellenverzeichnis Tabelle 1: Erläuterung der Gruppeneinteilung und Veranschaulichung der Anzahl der Trunci mit der angeführten Länge. .............................................................................. 48 Tabelle 2: Tabellarische Darstellung der Prozentzahlen der rechten Lungenflügel, die eine bestimmte hier in der ersten Spalte angeführte Anzahl an Segmentarterien besitzen. 53 Tabelle 3: Tabellarische Darstellung der Prozentzahlen der linken Lungenflügel, die eine bestimmte hier in der ersten Spalte angeführte Anzahl an Segmentarterien besitzen. 59 xiii 1 Einleitung Schon vor über einem Jahrhundert versuchten Wissenschaftler weltweit die Lungenarterien, deren Verlauf, deren Lage zum Bronchus und deren genaue weitere Aufteilung bei Säugern zu untersuchen. Vorwiegend gelang dies dem deutschen Chirurgen und Anatomen Albert Narath und dem berühmten Antropologen Prof. Dr. Chr. Aeby mit Studien an Kaninchen, die um das Jahr 1900 veröffentlicht wurden. Sie befassten sich sehr intensiv mit der Entwicklung und der Topographie des Gefäßsystems der Lunge beim Kaninchen und auch beim Menschen, wobei auch die Äste der Arteriae pulmonales genau untersucht wurden. (vgl. Aeby, 1880) Zu der damaligen Zeit war die Erforschung der genauen Stellen der Abgänge der Segmentarterie von chirurgischer Bedeutung, um Kenntnis über die anatomischen Strukturen zu erlangen, die bei der damals üblichen Thorakotomie von großer Bedeutung war, damit der Patient intra- und postoperativ nicht verblutet. (vgl. Kirschner, 1940) Nun sind die grundlegenden anatomischen Strukturen bereits relativ genau erforscht. Bei den Segmentarterien gibt es jedoch noch einige Unklarheiten, die noch nicht im Detail untersucht und in der Literatur dokumentiert wurden. Verschiedene Articles berichten über einzelne Varianten des Verlaufs der Arteriae pulmonales oder deren Abgänge im Rahmen von Fallberichten einzelner Patienten. Alle diese Beobachtungen wurden präoperativ in radiologischen Voruntersuchungen oder intraoperativ während des Eingriffes beobachtet. Fast alle Articles weisen auf die große Bedeutung radiologischer Voruntersuchungen hin, da eine intraoperative Komplikation aufgrund eines abnormalen Verlaufs eines Gefäßes oder Bronchus dadurch meistens vermieden werden könnte. (vgl. Shibano et al., 2011; vgl. Melloni et al., 2005; vgl. He et al., 2012; vgl. Matsumoto et al., 2012) In den meisten Articles und Büchern wird auf die Lage der Arteriae pulmonales oder Segmentarterien in Bezug auf die Bronchi eingegangen, da die Anatomie dieser auch von sehr großem Interesse sind um intraoperative Komplikationen zu vermeiden. Die aberranten Bronchi sind in der Literatur besser beschrieben als die Varianten der Arterien der Lunge. Meistens aber wird ein Zusammenhang zwischen dem Muster des Bronchialbaumes und dem der Gefäßstrukturen beobachtet, so dass bei einem aberranten Verlauf eines Bronchus auch auf eine abnormal verlaufende Arterie geschlossen werden kann. (vgl. Zenker, 1954; vgl. Maciejewski and Sawa, 1993) Durch den immer mehr zunehmenden Einsatz minimal-invasiver Verfahren gewann die genaue Kenntnis struktureller und topographischer Anatomie in diesem Gebiet an 1 immenser Bedeutung. Das genaue Gefäßmuster spielt vor allem bei der VATS-Lobektomie eine wichtige Rolle, da hier alle arteriellen und venösen Gefäße dargestellt werden müssen, um den Lappen ohne Komplikationen resezieren zu können. Weitere Eingriffe, bei denen die genaue Kenntnis über die vaskuläre Versorgung der Lunge unumgänglich ist, sind die Pneumonektomie, die anatomische Segmentresektion und die atypische Lungenresektion. Bei letzterer wird jedoch auf die anatomischen Grenzen keine Rücksicht genommen. (vgl. Zenker, 1954) In dieser Arbeit soll anhand einer anatomischen Studie, die auf der Sektion von 45 Lungenflügeln basiert, die Länge des Truncus pulmonalis, die Breite der Arteriae pulmonales, die genaue Anzahl der Abgänge der Arteriae pulmonales und deren Zuteilung zu den Lappen untersucht, statistisch berechnet und dargestellt und vergleichend zu Ergebnissen bisheriger Studien diskutiert werden. Dies soll einen anderen Ansatz darstellen, als bisher bei fast allen Studien im Rahmen der Gefäßsituation in Bezug auf die Lobektomie verfolgt worden ist, da bei dieser hier vorliegenden Studie keine Untersuchungen an Lebenden mithilfe radiologischer Verfahren durchgeführt wurden, sondern Sektionen an Kadavern. Umso interessanter soll sich der Vergleich zwischen dieser Studie und bisherigen Untersuchungen gestalten, die mittels CT oder anderen radiologischen Untersuchungen durchgeführt wurden. (vgl. Vázquez and Lupi-Herrera, 1977) Diese Arbeit soll dem Leser einen Überblick über die bisherige Literatur in Bezug auf die arterielle Situation der Lunge geben und diese neue Studie als Vergleich dazu darstellen. Als Beispiel für einen chirurgischen Eingriff wird die VATS-Lobektomie des rechten Unterlappens dargestellt. Die Beschreibung dieses Verfahrens, die Indikation und die Technik sollen einen Einblick in die klinische Relevanz dieser Studie mit praktischem Bezug geben. 1.1 Anatomie 1.1.1 Grundlagen der Lunge – strukturell und topographisch Die menschliche Lunge besteht aus zwei Lungenflügel, den Pulmones dexter und sinister. Diese befinden sich im Thorax und werden von Pleura visceralis umgeben, welche die Cavitas pleuralis gemeinsam mit der Pleura parietalis begrenzt. 2 Die Lungenflügel werden weiter unterteilt in Lungenlappen, die Lobi pulmones, die prinzipiell durch die Bildung der Lappenbronchien entstehen. Diese unterscheiden sich wie auch die Segmente, die die kleineren Einheiten bilden, rechts und links durch eine unterschiedliche Anzahl, die durch die linksbetonte Lage des Herzen zu erklären ist, wodurch der linke Lungenflügel um zirka 30% weniger Volumen fassen kann. (vgl. Waldeyer, 2002; vgl. Haffer 1969) Rechts können somit drei Lobi, der Lobus superior, der Lobus medialis und der Lobus inferior, gefunden werden. Der linke Lungenflügel besteht nur aus dem Lobus superior, der als kleine Erweiterung eine Lingula pulmonis besitzt, und dem Lobus inferior. Diese Lobi werden durch die Fissurae pulmones voneinander getrennt. Die wichtige Funktion dieser Verschiebespalten wird in der Atemphysiologie deutlich, da durch die Verschiebung dieser Fissuren die Atmung erst ermöglicht wird. (vgl. Waldeyer, 2002) Auf der rechten Seite finden sich zwei Fissuren, die Fissura horizontalis, welche den Oberlappen vom Mittellappen trennt, und die Fissura obliqua, welche sich zwischen Mittel- und Unterlappen befindet. Die Fissura horizontalis, auch Fissura accessoria genannt, kreuzt schräg den vierten Intercostalraum und zieht zum Ansatz der vierten Rippe am Sternum, jedoch erreicht sie nicht immer den Margo anterior der Lunge, daher kann es manchmal Schwierigkeiten aufwerfen, den Ober- vom Mittellappen makroskopisch trennen zu können. Auf der linken Seite ist nur eine Fissura obliqua vorhanden, um die beiden Lappen abzugrenzen. Diese schräge Fissur beginnt auf beiden Seiten auf Höhe des Processus spinosus des dritten Thoracalwirbels und verläuft relativ geradlinig zur Knochenknorpelgrenze der sechsten Rippe. Manchmal wird beschrieben, dass das hintere Ende der Fissura obliqua beim Lebenden rechts um mehr als einen Intercostalraum caudaler gelegen ist. In sehr wenigen Fällen sind alle diese Fissuren oder einige davon überhaupt nicht zu finden. (vgl. Hafferl, 1969; vgl. Subotich et al., 2009; vgl. Gilroy et al., 2012) Die nächst kleineren Strukturen der Lunge bilden die bronchopulmonalen Segmente. Sie werden durch die Aufteilung der Bronchien und Arterien gebildet. Auf der rechten Seite wird in der Literatur meistens die Existenz von zehn Segmenten beschrieben, auf der linken Seite sind meist neun Segmente angeführt, da hier das siebente Segment aufgrund der Linkslage des Herzens fehlt. Obwohl die Nomenklatur dieser Segmente in der bisherigen Literatur sehr variabel ist, scheint die Konstanz der Segmente, deren Anzahl und Lage eher unumstritten zu sein. Diese Segmente werden in der Regel nach der bronchialen und arteriellen Aufteilung (A1-A10) als S1 bis S10 benannt, wobei dem 3 Oberlappen rechts drei Segmente (S1-S3), dem Mittellappen rechts zwei Segmente (S4 und S5) und dem rechten Unterlappen fünf Segmente (S6 bis S10) zukommen. Auf der linken Seite wird beschrieben, dass der Oberlappen aus fünf Segmenten gebildet wird, während zwei dieser Segmente (S4 und S5) auf die Lingula zukommen. Die Segmente S1 und S2 werden oft als ein Segmentum apicoposterius zusammengefasst. Der Unterlappen besteht aus den restlichen vier Segmenten links. Das siebente Segment (S7) wird auf dieser Seite aufgrund der Lage des Herzens als fehlend beschrieben. (vgl. Waldeyer, 2002) Eine Darstellung der Segmente und Lappeneinteilung stellt die Abbildung 1 dar. 1.1.1.1 Segmentaufteilung der Pulmo dexter Oberlappen: S1: Segmentum apicale S2: Segmentum posterius S3: Segmentum anterius Mittellappen: S4: Segmentum laterale S5: Segmentum mediale Unterlappen: S6: Segmentum apicale superius S7: Segmentum basale mediale S8: Segmentum basale anterius S9: Segmentum basale laterale S10: Segmentum basale posterius 1.1.1.2 Segmentaufteilung der Pulmo sinister Operlappen: S1/S2: Segmentum apicoposterius S3: Segmentum anterius S4: Segmentum lingulare superius (Lingula) S5: Segmentum lingulare inferius (Lingula) Unterlappen: S6: Segmentum apicale superius S8: Segmentum basale anterius 4 S9: Segmentum basale laterale S10: Segmentum basale posterius Das Segment S7 fehlt auf der linken Seite, da hier das siebente Lungensegment aufgrund der Linkslage des Herzens nicht vorhanden ist. (vgl. Waldeyer, 2002) Die Einteilung der Segmente kann auch auf andere Weise erfolgen. Das siebente Segment S7 kann auch auf der linken Seite als vollständiges Segment angeführt werde. (vgl. Rauber, 1987) In dieser Arbeit wird aber die oben genannte und eher übliche Einteilung verwendet. Abbildung 1: Darstellung der Lappen- und Segmenteinteilung mit Nummerierung rechts und links. Segmentgrenzen durch gestrichelte Linien, Lappengrenzen durch durchgehende Linien gekennzeichnet. (Fritsch et al., 2005) Der Oberlappen wird blau dargestellt, der Mittellappen bzw. die Lingula grün und der Unterlappen rot. 5 1.1.2 Bronchialbaum der Lunge Die Wurzel des Bronchialbaums der Lunge wird von der Trachea gebildet, welche ab dem Larynx von der Halsgegend in den Thorax absteigt. Dort teilt sie sich auf Höhe des vierten Thorakalwirbels an der Bifurcatio tracheae in die beiden Hauptbronchien, Bronchi principales dexter und sinister, auf. Diese Bronchien verlaufen nicht geradlinig, sondern in Bögen. Auf der rechten Seite kann ein schwach nach medial konvexer Bogen erkannt werden und links zeigt sich eine S-förmige Krümmung, die proximal eine Konvexität nach unten medial durch den Arcus aortae und die Lage der Arteria pulmonalis aufweist und distal aufgrund des Herzens konvex nach lateral geformt ist. (vlg. Hafferl, 1969) Jeder Lappen wird von einem Bronchus lobaris versorgt, der wiederum unterschiedlich viele Segmentbronchi abgibt. Diese Aufteilung in die Bronchi lobares und die Bronchi segmentales ist für die Bildung der Lobi pulmonales und der einzelnen Lungensegmente von besonders großer Bedeutung, da sich die Segmenta bronchopulmonalia immer genau einem Bronchus, der meistens relativ mittig im Segment gelegen ist, anlagern. Diese Aufteilung erfolgt im Prinzip analog zu den oben angeführten Lungensegmenten. Jeweils ein Bronchus zieht zu einem Lungensegment. (vlg. Hafferl, 1969) „Den Bronchien entsprechend teilen sich auch die Lungengefäße auf, welche daher mit analogen Namen und Nummern versehen werden, wobei allerdings die zahlreichen Variationen bezüglich der Lage der Arterien und Venen zueinander und zu den Bronchien die Übersicht erschweren.“ (Hafferl, 1969) Die Abbildung 2 soll zur Veranschaulichung der Bronchienaufteilung dienen. 6 Abbildung 2: Aufteilung der Bronchien (Fritsch et al., 2005) Die Bronchien, die zum Oberlappen ziehen, sind blau dargestellt. Die Bronchien für den Mittellappen bzw. die Lingula grün und die Unterlappenbronchien rot. 1.1.3 Gefäße der Lunge In der Lunge können zwei verschiedene arterielle Gefäßsysteme vorgefunden werden. Einerseits die Vasa privata und andererseits die Vasa publica. (vgl. Waldeyer, 2002) Die Vasa privata dienen der direkten Versorgung des Lungengewebes und der anliegenden Strukturen. Sie werden von den Rami bronchiales gespeist, welche rechts meist aus der Arteria intercostalis III oder IV entspringen und auf der linken Seite meistens direkt aus der Aorta thoracica abgehen. Diese nutritiven Gefäßäste sind beidseits mit Ästen der Arteriae pulmonales verbunden, sogenannten Sperrarterien. Auch arteriovenöse Verbindungen durch Anastomosen zwischen den arteriellen Gefäßen und den Venae pulmonales und den Venae bronchiales werden in der Literatur beschrieben. Der Abfluss wird über die Venae bronchiales gewährleistet, dass das venöse Blut je nach Lage der Gefäße entweder in die Venae pulmonales oder in die Venae azygos oder hemiazygos mündet. (vgl. Hafferl, 1969) 7 Die Vasa publica sind für den Gasaustausch in der Lunge von besonderer Bedeutung. „Bis zu 9% der Gesamtblutmenge befinden sich jeweils im System der A. pulmonalis.“ (Kremer, 1991) Über die Venen kommt das sauerstoffarme Blut aus der Peripherie des Körpers in das rechte Atrium cordis. Von diesem wird es über den rechten Herzventrikel in den Truncus pulmonalis befördert. Dieser teilt sich in die beiden Arteriae pulmonales dexter und sinister auf, die sich weiter in die Arteriae segmentales unterteilen, die das deoxygenierte Blut zu den Alveolen leiten, wo ein Austausch von Sauerstoff und Kohlenstoffdioxid stattfindet. Über die Venae pulmonales fließt das nun sauerstoffreiche Blut dann in den linken Vorhof um im weiteren Verlauf über den linken Herzventrikel in den ganzen Körper gepumpt zu werden und diesen mit sauerstoffreichem Blut zu versorgen. (vgl. Waldeyer, 2002; vgl. Kremer, 1991) Die Arteriae segmentales verlaufen gemeinsam mit den Bronchien eher mittig in den Segmenten, welche sich entwicklungsgeschichtlich um die Bronchien und Arterien bilden. Die Venae pulmonales hingegen sind intersegmentär gelegen, obwohl auch hier Varianten bekannt sind. (vgl. Hafferl, 1969; vgl. Adachi, 1933) Abbildung 3: Intrapulmonale Gefäß- und Bronchienaufzweigung (Gilroy et al., 2012) 8 1.1.3.1 Truncus pulmonalis Der Truncus pulmonalis wird in der Literatur öfters auch als Arteria pulmonalis bezeichnet. (vgl. Tandler, 1926; vgl. Abramson, 1984; vgl. Henle, 1868; vgl. Hovelacque et al., 1937) In dieser Arbeit wird jedoch die üblichere Bezeichnung des Truncus pulmonalis verwendet. Der Truncus pulmonalis „geht aus dem Conus arteriosus des rechten Ventrikels in Höhe des Sternalansatzes der 3. linken Rippe hervor.“ (Rauber, 1988) Am Ursprung kann eine Verbreiterung durch die drei Sinus auf Höhe der Taschenklappen erkannt werden. Nach einem kurzen geradlinigen Verlauf nach links cranial und dorsal teilt er sich an der Bifurcatio trunci pulmonalis in die Arteriae pulmonales dextra und sinistra auf. (vgl. Rauber, 1988) Beim Erwachsenen ist der Truncus pulmonalis sehr konstant vorhanden. Varianten in diesem Bereich des Gefäßsystems sind bis jetzt nur bei schweren Fehlbildungen, vor allem des Herzens, bekannt. Dies ist zum Beispiel bei der Fallot Tetralogie der Fall, wo eine Pulmonalstenose und ein sehr enger Truncus pulmonalis vorliegen. (vgl. Henle, 1868; vgl. Sadler et al., 2003) In der Regel sind diese Lebewesen ohne therapeutische Eingriffe nicht lange lebensfähig. Die Länge des Truncus pulmonalis gehört zu den am besten untersuchten Längenangaben aller arteriellen Pulmonalgefäße. Der japanische Arzt und Anatom Buntaro Adachi beschreibt in einer seiner Arbeiten, dass die Länge des Truncus pulmonalis zwischen 3 und 6 cm, am häufigsten 4 – 4,5cm beträgt. (vlg. Adachi, 1928) Zenker gibt die Länge des Truncus pulmonalis mit 4-5 cm an. (vgl. Zenker, 1954) Henle kam bei Untersuchungen des Truncus pulmonalis auf eine Länge von 4 cm. (vgl. Henle, 1868) Hollinshead, ein Professor der Mayo Clinic in Minnesota, hielt fest, dass die Länge des Truncus pulmonalis 5 cm beträgt. Dies beschreibt auch Rauber in seiner Arbeit so. (vgl. Hollinshead, 1968; vgl. Rauber, 1988) Eine Länge von zirka 5 cm und einen Durchmesser von 3 cm nennt Abramson in seiner Arbeit über die Blutgefäße und lymphatische Gefäße. (vgl. Abramson, 1984) In einer anderen Studie wird der Durchmesser des Truncus pulmonalis direkt am Herzen ebenfalls mit 30 mm angegeben. (vgl. von Hayek, 1970; vgl. Henle, 1868) Hovelacque et al. beschreiben den Truncus pulmonalis mit einer durchschnittlichen Länge von 4,5 cm bis 6 cm und einer durchschnittlichen Breite von 3,5cm. (vgl. Hovelacque et al., 1937) 9 1.1.3.2 Arteriae pulmonales Die Aufteilung des Truncus pulmonalis in die Arteriae pulmonales dextra und sinsitra erfolgt an der Bifurcatio trunci pulmonalis in verschiedenen Winkeln. Die linke Arteria pulmonalis steigt nach dorsal und links auf, die rechte zieht fast horizontal nach rechts. (vgl. von Hayek, 1970) Der Durchmesser der beiden Arterien beträgt zwischen 20 mm und 22 mm. (vgl. Hovelacque et al., 1937) Genauer wird der Durchmesser der Arteria pulmonalis dextra mit 24 mm und der der Arteria pulmonalis sinistra mit 20 mm angegeben. (vgl. von Hayek, 1970) Auch andere Autoren beschreiben die rechte Pulmonalarterie als größer und länger. (vgl. Abramson, 1984; vgl. Gray et al., 1995) Zu der genauen Aufteilung und der genauen Anzahl der Arteriae segmentales gibt es bisher nur sehr wenige Studien. Jedes Segment wird von zumindest einer Arteria segmentalis versorgt. Meistens werden rechts zehn und links neun Abgänge von den Arteriae pulmonales beschrieben. Manchmal wird beschrieben, dass die Segmentarterien normalerweise auch die Nachbarsegmente durch kleine Äste mitversorgen. (vgl. Abramson, 1984; vgl. Waldeyer, 2002) Die Versorgung der Segmente erfolgt durch die Segmentarterien, wobei jedem Segment mindestens eine Arteria segmentalis zukommt. Dabei unterscheidet man zwischen den Rami descendentes, welche als Normvariante gelten und meistens von der Arteria pulmonalis nach etwas caudal in das Segment verschwinden, und den Rami ascendentes, die meistens als zusätzliche Arterien zu einem Segment aufsteigen. Oft sind für einige Segmente nur Rami ascendentes vorhanden. Dies wird meistens als Abweichung von der Norm beschrieben. (vlg. Hafferl, 1969) Der Abgang der ersten Segmentarterie wird in der Literatur als sehr variabel beschrieben, wie von Hayek mit folgendem Satz beschreibt: „Die Länge der beiden Pulmonalarterien bis zum Abgang ihrer ersten Äste variiert mit der Variabilität dieser Äste. Da diese aber links meist erst nach der Überkreuzung des linken Bronchus abgehen, rechts dagegen ventral vom rechten Bronchus, haben beide oft die gleiche Länge von etwa 35 mm, wenn auch die rechte gelegentlich bis zum Abgang der Oberlappenarterie bis zu 50 mm messen kann.“ (von Hayek, 1970) Zusätzliche Pulmonalarterien können in extrem seltenen Fällen vorkommen. (vgl. Hollinshead, 1968; vgl. McCotter, 1910) Variationen der bronchovasculären Anatomie kommen in zirka 20% der Fälle vor. (vgl. Jardin and Remy, 1986) 10 Abbildung 4: Anatomie der Lunge (erstellt von Julia Pichler, 2015) 1.1.3.2.1 Herkömmliche Nomenklatur der Segmentarterien Die herkömmliche Nomenklatur der Segmentarterien, die von den Arteriae pulmonales abgehen, ist folgendermaßen üblich: Rechte Seite: A1: versorgt S1, das obere Segment (Oberlappen) A2: versorgt S2, das hintere Segment (Oberlappen) A3: versorgt S3, das vordere Segment (Oberlappen) A4: versorgt S4, das laterale Segment (Mittellappen) A5: versorgt S5, das mediale Segment (Mittellappen) A6: versorgt S6, das obere Segment (Unterlappen) A7: versorgt S7, das basale mediale Segment (Unterlappen) A8: versorgt S8, das basale vordere Segment (Unterlappen) A9: versorgt S9, das basale laterale Segment (Unterlappen) A10: versorgt S10, das basale hintere Segment (Unterlappen) 11 Linke Seite: A1 und A2: versorgen gemeinsam S1/S2, das obere hintere Segment (Oberlappen) A3: versorgt S3, das vordere Segment (Oberlappen) A4: versorgt S4, das obere Segment der Lingula (Oberlappen) A5: versorgt S5, das untere Segment der Lingula (Oberlappen) A6: versorgt S6, das obere Segment (Unterlappen) A8: versorgt S8, das basale vordere Segment (Unterlappen) A9: versorgt S9, das basale laterale Segment (Unterlappen) A10: versorgt S10, das basale hintere Segment (Unterlappen) Die Arterie A7 fehlt hier, da das siebente Lungensegment (S7) aufgrund der Linkslage des Herzens nicht vorhanden ist. (vgl. Hafferl, 1969; vgl. Waldeyer, 2002) Von manchen Autoren werden die Segmente S1 und S2 als ein gemeinsames Segment oberes hinteres Segment S1/S2 bezeichnet, da die versorgenden Bronchien meistens von einem gemeinsamen Stamm nahe den Segmenten abgehen. Daher wird oft die Schreibweise S1/2 für ein gemeinsames Segment S1 und S2 verwendet, wie es auch hier in dieser Arbeit übernommen wurde. Somit wird die Zuteilung der Arterien zu den Segmenten S1 und S2 so beschrieben, dass die Arterien A1 und A2 das Segment S1 und S2 gemeinsam versorgen.. Man kann die Segmente natürlich auch einzeln als Segment S1 und S2 darstellen. Oft wird auch eine getrennte Versorgung der Segmente durch die Arterien beschrieben. Dann würde man dem Segment S1 die Arterie A1 und dem Segment S2 die Arterie A2 zuordnen. In einigen Fällen wird in der Literatur beschrieben, dass Intersegmentebenen durchbrochen werden und Arterien so von einem Segment zu einem anderen wechseln, um mehrere Segmente zu versorgen. Hierbei handelt es sich aber um absolute Ausnahmen. Generell gilt, dass jede Arterie ein Segment versorgt. (vgl. Zenker, 1954) 1.1.3.2.2 Bisher bekannte Varianten der Arteria pulmonalis dextra Generell sind Varianten auf der rechten Seite der Lunge seltener als auf der linken. Die ersten drei Abgänge (A1-A3), die meistens den Oberlappen versorgen, können teilweise gemeinsam als Truncus anterior abgehen, wobei sich eine Trifurkation des 12 Truncus anterior nur in 18% der Fälle findet, oder einzeln, wobei A2 auch erst an dritter Stelle abgehen kann und dann als A2 ascendens bezeichnet wird. In 32% versorgt nur eine Arterie A2 asc. das gesamte Segment S2. (vgl. Hafferl, 1969; vgl. Zenker, 1954) Manchmal sind auch zwei Arteriae segmentales vorhanden, die das Gebiet von der eigentlichen Arterie A2 versorgen. Dann werden diese als A2 und A2 ascendens bezeichnet. Dies ist in 44% der Fall. Die Arterie A2 ascendens geht prinzipiell von der Pars interlobaris nach cranial ab. Oft geht diese ascendierende Arterie auf gleicher Höhe mit der ersten Unterlappenarterie (A6) ab. In etwa 10% der Fälle kann diese ascendierende Arterie auch einen gemeinsamen Stamm mit der Arterie A6 besitzen. (vgl. von Hayek, 1970; vgl. Zenker, 1954) „Ein Truncus anterior findet sich in 86% der Fälle, während in 14% der Fälle [...] 2 Äste (A1/2 und A3) getrennt aus dem mediastinalen Anteil der Pulmonalarterie entspringen[...] In 8% der Fälle findet sich keine Gefäßversorgung des Oberlappens aus dem interlobären Teil der Pulmonalarterie.“ (Gschnitzer, 1989) Die Aufteilung des Truncus anterior kann im Sinne einer Bifurkation oder einer Trifurkation erfolgen, wobei eine Bifurkation wesentlich häufiger vorkommt. (vgl. von Hayek, 1970; vgl. Zenker, 1954) Manchmal kann eine Arterie A3 asc. gefunden werden, die in 6% einen gemeinsamen Abgang mit der Arterie A5 hat. In 6% wird S3 vollständig von der Arterie A3 asc. versorgt und in 42% erfolgt eine zusätzliche Versorgung des Segments S3 durch die Arterie A3 asc. (vgl. Gschnitzer, 1989; vgl. Hafferl, 1969, vgl. von Hayek, 1970; vgl. Zenker, 1954) „In 14% ist eine aszendierende Arterie A2 mit einem gemeinsamen Stamm einer aszendierenden Arterie A3 verbunden [...]. In 30% findet sich eine aszendierende A2 und eine aszendierende A3.“ (Gschnitzer, 1989) Selten können A2 oder A3 auch von der, den Mittellappen versorgenden, Segmentarterie A4 entspringen. (vgl. Zenker, 1954) Die Versorgung des Mittellappens erfolgt in ca der Hälfte der Fälle durch zwei getrennte Arterien, A4 und A5, wobei zu beachten ist, dass die Arterie A4 meistens distaler von der Arteria pulmonalis abgeht als die Arterie A5. Die Abgänge dieser beiden Arterien von der Arteria pulmonalis dextra sind dann 5-10 mm voneinander entfernt. (vgl. Hafferl, 1969; vgl. Zenker, 1954; vgl. Du Plessis, 1975) Die Abgänge der Segmentarterien für den Mittellappen liegen entweder beide distaler als der Abgang der Arterie A6 für das apikale Unterlappensegment S6 (vgl. von Hayek, 1970) oder nur der Abgang der distaleren der beiden Segmentartertien für den Mittellappen liegt distaler als der der Arterie A6. (vgl. Zenker, 1954) 13 Manchmal können auch Äste aus A7 oder A8 zur Versorgung des Mittellappens beitragen. Zur Versorgung des apikalen Unterlappensegments S6 können ein bis drei Arterien A6 vorliegen. „In 80% der Fälle versorgt eine einzige Arterie A6 das Segment.“ (Zenker, 1954) In 50% teilt sich diese Arterie bald nach dem Abgang in zwei Subsegmentarterien auf. Zwei getrennte Abgänge, die das Segment S6 versorgen, können in 16% der Fälle gefunden werden, drei einzelne Abgänge zur Versorgung von S6 werden in 4% beobachtet. (vgl. Zenker, 1954) Zur variablen Aufteilung der basalen Äste A7-A10 gibt es aufgrund der geringen klinischen Relevanz nur sehr wenige genaue Angaben in der Literatur. (vgl. Gschnitzer, 1989) Die Arterien A7 und A8 gehen in mehr als der Hälfte der Fälle als erste basale Segmentarterien ab. In 38% besitzt A7 zuerst einen eigenen Abgang, in 18% besteht ein gemeinsamer erster basaler Abgang von A7 und A8 als gemeinsamer Stamm. In 44% der Fälle teilt sich die weiter verlaufende Arteria pulmonalis dextra dann als Bifurkation in A9 und A10 auf. (vgl. Zenker, 1954) 1.1.3.2.3 Bisher bekannte Varianten der Arteria pulmonalis sinistra Variationen auf der linken Seite der Lunge die Arteria pulmonalis betreffend sind wesentlich häufiger als auf der rechten Seite. (vgl. Gray et al., 1995) Aufgrunddessen ist es schwierig einen typischen Verlauf und ein typisches Abzweigungsmuster bzw. Abweichungen von diesem zu erkennen. Aus diesem Grund empfiehlt es sich generell vor Resektionen die gesamte Gefäßversorgung des zu entfernenden Teils der Lunge darzustellen, was sich durch neuere Methoden, wie die VATS-Technik, schwierig machen lässt. Die häufigsten bisher bekannten Varianten sollen hier kurz angeführt werden. Der linke Oberlappen wird von vier bis acht Arterien versorgt. Untersuchungen, die Boyden veröffentlichte, ergaben folgende Prozentansätze: „4 Arterien in 18% der Präparate 5 Arterien in 40% der Präparate 6 Arterien in 28% der Präparate 7 Arterien in 12% der Präparate 8 Arterien in 2% der Präparate“ (Zenker, 1954 zitiert nach Boyden, 1949) Diese varible Zahl an Segmentarterien ergibt sich daher, dass der Oberlappen von zwei Stellen aus versorgt wird. Die ersten Äste zum Oberlappen entspringen aus der Arteria 14 pulmonalis sinistra im Bereich des Hilum oder ihrem weiteren Verlauf folgend, bis sich diese apikal um den Oberlappen herumwindet und so interlobär verschwindet, wo weitere Abgänge von Ästen, die den Oberlappen versorgen, zu finden sind. (vgl. Zenker, 1954) Meistens wird das erste Segment von einem Ramus apicalis, A1 entsprechend, versorgt und das zweites Segment von einem Ramus posterior, A2 entsprechend. (vgl. Hafferl, 1969) Auffällig ist aber, dass die Arterie A1 und die Arterie A2 in nur zirka 25% der Fälle einen gemeinsamen Stamm haben, wobei die jeweiligen Bronchien B1 und B2 in 78% von einem gemeinsamen Stamm ausgehen. Eine zusätzliche Arterie A2, die von anterior an das Segment S2 herantritt, entspringt in 22% der Fälle völlig unabhängig. (vgl. Zenker, 1954) Meistens entspringt die Arterie A3 schon vor dem Hilum noch am aufsteigenden Abschnitt der Arteria pulmonalis. Weiters kann manchmal beobachtet werden, dass das anteriore Segment des Oberlappens nur von mediastinal oder auch zusätzlich von interlobär versorgt werden kann. Diese Versorgung von interlobär wird mit A3 int. bezeichnet. Die Arterie A3 int. kann teilweise einen gemeinsamen Stamm mit den die Lingula versorgenden Ästen besitzen. (vgl. Gschnitzer, 1989; vgl. von Hayek, 1970) In einem Sechstel der Fälle wird das anteriore Segment S3 jedoch nur von vorne von der Arterie A3 versorgt. (vgl. Zenker, 1954) Die Versorgung der Lingula ist sehr variabel. So sind bereits Versorgungsmuster nur von dorsal, nur von ventral, in 8% der Fälle, oder von dorsal und ventral, laut Boyden in 22%, beobachtet worden. Die Arterien A4 und A5 entspringen in 74% nur interlobär. (vgl. Zenker, 1954; vgl. Boyden, 1949) „In 36% entspringt die Lingulaarterie A4+5 in der Interlobärfissur als einzelner Stamm, der beide Lungensegmente versorgt [...], in weiteren 20% entspringen A4 und A5 getrennt von der gleichen Gegend...“ (Zenker, 1954) Einen gemeinsamen Ursprung mit Ästen, die das Segment S3 versorgen, haben die Arterien in 18% der Fälle. (vgl. Zenker, 1954) Interlobär entspringen meistens zwei bis fünf Arterien, die zur Versorgung der Lingula beitragen. Selten, bei einer sehr hohen Aufspaltung, kann es der Fall sein, dass eine Oberlappenarterie, vor allem für die Lingulasegmente, weiter distal von der Arteria pulmonalis entpringt als eine der Unterlappenarterien, meistens A6. „In über der Hälfte der Fälle fanden wir eine apikale Segmentarterie A6, die gegenüber und etwas oberhalb von dem gemeinsamen Stamm der beiden Lingulaarterien entsprangen. Im allgemeinen teilte sich A6 nach 0,5 – 1cm in 2 Äste.“ (Zenker, 1954) Aus diesem Grund darf bei Unterlappenresektionen niemals der gesamte interlobäre Stamm unterbunden werden, um 15 nicht die Versorgung des Oberlappens zu gefährden. (vgl. von Hayek, 1970; vgl. Zenker, 1954) Die Segmentarterien, die den Unterlappen versorgen, können sich in verschiedener Höhe aufteilen. Dies ist für die Unterbindung der Unterlappenarterien im Rahmen der Unterlappenlobektomie links von besonderer Bedeutung, da dann eine Unterbindung jeder einzelnen Arterie überprüft werden muss. (vgl. von Hayek, 1970; vgl. Zenker, 1954) Die basalen Äste teilen sich meistens zuerst in zwei Stämme auf, die sich dann weiter aufteilen und somit die einzelnen basalen Segmentarterien darstellen. (vgl. Zenker, 1954) 1.1.3.3 Venen der Lunge Generell werden hier, ebenso wie bereits bei der arteriellen Versorgung der Lunge beschrieben, zwei Arten an Venen in der Lunge unterschieden. (vgl. Hafferl, 1969) Die Venae bronchiales, welche das Blut für die nutritive Versorgung des Lungengewebes abführen, werden hier aufgrund der nur sehr kleinen klinischen Relevanz nicht näher beschrieben. (vgl. Hafferl, 1969) Die Venae pulmonales werden zu den Vasa publica gezählt. Es gibt beiderseits eine Vena pulmonalis superior und eine Vena pulmonalis inferior. Sie nehmen das Blut der Arteriae pulmonales auf und leiten es in das Atrium sinistrum cordis. (vgl. Rauber, 1987) „Beim Durchtritt durch die dorsale Wand des Perikards sind die beiden Venenstämme auf jeder Seite in den weitaus meisten Fällen noch getrennt, nur in 3% der Fälle trifft man auf der rechten, in 25% der Fälle auf der linken Seite beim Durchtritt durch das Perikard schon einen gemeinsamen Venenstamm...“ (Zenker, 1954) Der Abfluss des Blutes des Oberlappens erfolgt im allergrößten Teil der Fälle über die Vena pulmonalis superior, welche meistens auch das Blut des Mittellappens auf der rechten Seite aufnimmt. Nur in manchen Fällen fließt das Blut des Mittellappens rechts über die Vena pulmonalis inferior ab. (vgl. Subotich et al., 2009) Das Blut des Unterlappens wird fast immer über die Vena pulmonlis inferior zum linken Atrium abgeleitet. Selten kann es vorkommen, dass ein Teil des Blutes von unteren Lingulasegmenten auf der linken Seite in die untere Pulmonalvene abfließt. (vgl. Hafferl, 1969; vgl. Subotich et al., 2009) 16 Eine genaue Abklärung sollte individuell vor thorakoskopischen Eingriffen erfolgen, falls dies als notwendig empfunden wird. 1.1.4 Lage der Arteriae segmentales zu den Bronchi Bereits im Jahre 1880 war die Topographie der Arteriae pulmonales und deren Äste zu den Bronchien Thema der Untersuchungen von Aeby. Er prägte den Begriff des eparteriellen und hyparteriellen Bronchus. (vgl. Aeby, 1880) „Für die Lage der Arterien zu den Bronchi gilt im allgemeinen, wie FELIX betonte [...], daß sie bei aufsteigenden Bronchi (Lungenspitze) medial von diesen, bei quer verlaufenden kranial, und bei den zum Zwerchfell absteigenden lateral von den Bronchi gelegen sind.“ (von Hayek, 1970; vgl. Felix, 1928) Von dieser als relativ konstant beschriebenen hyparteriellen Lage der Bronchi, gibt es eine Ausnahme, die durch den ersten Bronchus rechts gebildet wird, der als einziger eine eparterielle, also zu der Arterie craniale Lage hat. Die Lage der anderen Bronchien rechts und links in Bezug auf die Arterie erklärt sich aus der Lage dieser beiden Strukturen zueinander in der Entwicklung. Der Bronchus kommt caudal und die Arterie cranial zu liegen. Wenn sich die Strukturen aus ihrer ursprünglichen Lage weiterentwickeln und nach caudal oder cranial wachsen, dann bleibt die Lage der Arterie zu den Bronchi weiterhin so bestehen. Das heißt, dass bei horizontaler Lage die Arterie cranial und der Bronchus caudal, bei Verwachsung der Strukturen nach cranial, die Arterie medial und bei Verwachsung nach caudal, die Arterie lateral des zugehörigen Bronchus zu liegen kommt. (vgl. Hafferl, 1969) 1.1.5 Hilum pulmonis Das Lungenhilum ist die Eintritts- beziehungsweise Austrittspforte der Gefäße und der Bronchien in die Lunge. Es liegt zirka auf Höhe des fünften Brustwirbelkörpers. Die Grenze der Hili wird durch die Umschlagfalte der Pleura visceralis in die Pleura parietalis gebildet. (vgl. (Zenker, 1954; vgl. Hafferl, 1969; vgl. Waldeyer, 2002) Die Radix pulmonalis wird im Bereich des Hilum aus folgenden Strukturen gebildet: Bronchus Arteria pulmonalis Venae pulmonales 17 Arteria und Venae bronchiales Lymphgefäße Vegetativer Plexus bronchialis Die topographische Anatomie der Lungenpforten ist auf beiden Seiten etwas unterschiedlich. (vgl. Hafferl, 1969; vgl. Schünke und Voll, 2005) Besonderes Augenmerk wird auf die Lage der Gefäße und Bronchi zueinander auf der schiefen Hilumebene gelegt. Auf der rechten Seite liegen der Bronchus principalis und die Arteria pulmonalis cranial, wobei der Bronchus dorsal und die Arterie ventral liegt. Die beiden Venae pulmonales liegen caudal. Links hingegen bildet die Arteria pulmonalis allein den cranialsten Teil des Hilum. Der Hauptbronchus und die Venae pumonales liegen caudaler, wobei der Bronchus wieder dorsal zu finden ist. (vgl. Waldeyer, 2002) In sehr seltenen Fällen kann, oft in Kombination mit bestimmten Syndromen oder anderen Erkrankungen, ein beidseitiger hyparterieller oder ein beidseitiger eparterieller Bronchus im Bereich des Hilum beobachtet werden. (vgl. Landay et al., 1982) 18 Abbildung 5: Rechte Lunge von medial. Darstellung des rechten Hilum pulmonalis. (Gilroy et al., 2012) 19 Abbildung 6: Linke Lunge von medial. Darstellung des linken Hilum pulmonalis. (Gilroy et al., 2012) Weitere kleinere Gefäße und Nerven, die ebenfalls im Bereich der Lunge und des Hilum gelegen sind, werden hier nicht näher beschrieben, da ihre genaue Lage hinsichtlich dieser Studie kaum von Bedeutung ist. 1.1.6 Lymphgefäße der Lunge Im Bereich der Lunge wird zwischen einem oberflächigen subpleuralen und einem tiefen parenchymatösen Lymphgebiet unterschieden. Der Abfluss der Lymphe erfolgt über den Ductus lymphaticus dexter oder über den Ductus thoracicus auf der linken Seite. 20 Manchmal ist eine Einmündung direkt in die Vena subclavia vorhanden. (vgl. Hafferl, 1969) Zur Veranschaulichung der wichtigsten Lymphknoten im Bereich der Lunge dient Abbildung 7. Abbildung 7: Lymphknoten von Trachea, Bronchien und Lungen (Schünke and Voll, 2005) 1.1.7 Nerven der Lunge Ein vegetatives Nervengeflecht begleitet die Arterien und Bronchien, um das Lungengewebe zu erreichen. Dieser Plexus pulmonalis wird aus Ästen des Nervus vagus, Rami bronchiales genannt, und Ästen des sympathischen Grenzstranges, welcher Rami pulmonales im Bereich der ersten drei bis fünf Brustganglien abgibt, gebildet. (vgl. Hafferl, 1969) 21 1.2 Operative Eingriffe an der Lunge Die erste größere Operation an der Lunge wurde im Jahre 1807 von Helferich durchgeführt. Er versuchte ein kindskopfgroßes Karzinom zu entfernen, das den rechten Ober- und Mittellappen befallen hatte. Aufgrund der großen Blutmenge, die der Patient verlor, überlebte dieser zwar die Operation, starb aber am ersten postoperativen Tag an einer Anämie. (vgl. Kirschner, 1940) Heute werden an der Lunge je nach Krankheitsbild verschiedenste Operationen erfolgreich durchgeführt. Die wichtigsten werden hier kurz genannt. Am häufigsten werden heutzutage Lobektomien durchgeführt. Dies ist die Standardtherapie bei den frühen Stadien des Bronchuskarzinoms. Pneumonektomien werden bereits wesentlich seltener durchgeführt. Auch sie finden Anwendung bei malignen, bereits weiter fortgeschrittenen Neoplasien der Lunge. Segmentresektionen und atypische Lungenresektionen dinen zur Therapie kleinerer Pathologien. (vgl. Heberer, 1993) In Abhängigkeit von der Art der Operation werden verschiedene operative Zugänge zur Lunge gewählt. Die genaue Kenntnis der Anatomie ist bei diesen Eingriffen von großer Bedeutung. Vor allem Variationen des normalen Gefäßverlaufs und der Bronchien sollten genau untersucht werden, um das Risiko unnötig großer Resektionen oder lebensgefährlicher Blutungen zu minimieren. (vgl. Fréchette and Deslauriers, 2006; vgl. Sivrikoz and Tulay, 2011) Mit neueren Techniken können sehr viele offene chirurgische Eingriffe im Bereich der Lunge durch endoskopische Operationen ersetzt werden. (vgl. Emmermann, 1995) In dieser Arbeit werden vor allem die Zugänge für die Lobektomie beschrieben, da für diese die Segmentarterienabgänge von besonderer Bedeutung sind. 1.2.1 Pneumonektomie Bei der Pneumonektomie wird der gesamte Lungenflügel auf einer Seite entfernt. Dieser sehr große chirurgische Eingriff findet Anwendung bei Pathologien, die eine Entfernung des gesamten Lungenflügels notwendig machen. Dieses Verfahren kann auch endoskopisch durchgeführt werden. (vgl. Emmermann, 1995) 22 1.2.2 Lobektomie Bei der Lobektomie wird ein Lungenlappen zur Gänze entfernt. Hierbei kann es sich um jeden einzelnen der fünf möglichen Lappen auf der rechten oder linken Seite handeln. Bei jedem Lappen muss aufgrund der unterschiedlichen anatomischen Strukturen ein etwas anderes Resektionsverfahren gewählt werden. Als Hauptindikation für eine Lobektomie wird das Bronchuskarzinom in frühen Stadien gezählt. (vgl. Hirner and Weise, 2008) Bei der Bilobektomie werden entweder der Ober- und der Mittellappen bei der oberen Bilobektomie oder der Mittel- und der Unterlappen bei der unteren Bilobektomie auf der rechten Seite entfernt. Obwohl hier eine sehr größe Defekthöhle entsteht, wird beschrieben, dass das restliche Lungengewebe in der Lage ist den Defekt wieder aufzufüllen. (vgl. Heberer, 1993) 1.2.3 Segmentresektion Die Segmentresektion stellt die Entfernung eines Lungensegments dar, wobei hier auf die anatomischen Segmentgrenzen geachtet wird. Dieses Verfahren wird angewendet, wenn sehr kleine Malignome oder andere Pathologien eines kleinen Lungenanteils vorliegen. (vgl. Zenker, 1954) 1.2.4 Atypische Lungenresektion Die atypische Lungenresektion kann auch als Lungenkeilresektion bezeichnet werden. Bei diesem Verfahren wird keine Rücksicht auf anatomische Grenzen genommen. Sie ist die am häufigsten durchgeführte endoskopische Resektionsform. Die Lungenkeilresektion kann sowohl diagnostisch als auch therapeutisch eingesetzt werden. Als Indikation können primäre benigne Tumoren der Lunge, verschiedene entzündliche Erkrankungen, Lungenzysten oder eine Lungensequestration genannt werden. (vgl. Emmermann, 1995) 1.2.5 Video-assistierte Thorakoskopie Alle oben angeführten Verfahren können mithilfe der Video-assistierten Thorakoskopie (VATS) durchgeführt werden. Hierbei handelt es sich um ein Verfahren, wodurch eine große Eröffnung der Lunge und des Brustkorbes umgangen werden kann, indem Trokare zur Operation eingeführt werden. 23 Vor allem bei benignen Erkrankungen werden VATS-Techniken immer mehr eingesetzt. (vgl. Emmermann, 1995) Studien weisen sogar darauf hin, dass die VATS-Lobektomie insgesamt eine sicherere Methode ist als die offene Lobektomie und dass Komplikationen nur in einem sehr kleinen Prozentsatz vorkommen. (vgl. Flores et al., 2011) 1.2.6 Lobektomie des rechten Unterlappens „Right lower lobectomy is probably the easiest type of lobectomy to perform.” (ScottConner, 1993) Der Zugang erfolgt über den fünften oder sechsten Intercostalraum auf der rechten Thoraxseite. Danach wird die Fissur aufgesucht und versucht durch diese nach medial zu präparieren bis man auf die Arteria pulmonalis stößt. Abbildung 8: Darstellung der Arteria pulmonalis dextra in der rechten Fissura obliqua (erstellt von Julia Pichler, 2015) Es werden die distalste Segmentarterie, die nicht den Unterlappen versorgt, und die proximalste Unterlappensegmentarterie aufgesucht. Danach wird die Arteria pulmonalis genau zwischen diesen beiden Segmentarterien ligiert und durchtrennt, wobei darauf geachtet werden muss, dass distal der Stelle der Ligation nur mehr Segmentarterien abgehen, die den Unterlappen versorgen. Im Fall der Durchtrennung oder Ligation einer 24 Segmentarterie, die den Oberlappen oder den Mittellappen versorgt, muss mit einer nicht geplanten Ausweitung des Resektionsareals gerechnet werden. Danach wird die untere Lungenvene mithilfe des Ligamentum pulmonale aufgesucht und ligiert, falls die Ligation der Venen noch nicht am Beginn der Operation erfolgte. Nun wird die Pleura eröffnet und der Bronchus aufgesucht, dargestellt und direkt am Abgang aus dem Hauptbronchus durchtrennt. Auch hier muss darauf geachtet werden, dass nur Äste des Bronchialsystems, die den Unterlappen versorgen, durchtrennt werden. Der Verschluss wird mit dem Klammernahtgerät durchgeführt. Wenn alle Strukturen durchtrennt wurden, kann der Unterlappen abgesetzt werden. Nach dem Entfernen des Unterlappens wird kontrolliert, ob eine Torsion des Mittellappens vorliegt. Sollte dies der Fall sein, wird diese behoben und eine Fixation erstellt. Nun müssen alle mediastinalen Lymphknoten entfernt werden, um einer Ausbreitung einer malignen Erkrankung vorzubeugen. Bevor die Nähte gesetzt werden können, muss eine sorgfältige Blutstillung erfolgen und abermals kontrolliert werden, ob der Bronchus luftdicht verschlossen wurde. Danach wird eine Thoraxdrainage gelegt und der Brustkorb verschlossen. (vgl. Scott-Conner, 1993) Dieser Eingriff kann auch endoskopisch mithilfe der Video-assistierten Thorakoskopie (VATS) erfolgen. Für die VATS-Lobektomie werden am Beginn der Operation drei Trokare und eine anterolaterale Minithorakotomie im 4. oder 5. Intercostalraum mit einer Länge von zirka 5-6 cm angelegt. Die Minithorakotomie wird zur Präparatbergung benötigt. Diese wird durchgeführt, nachdem der Optikkanal angelegt wurde. (vgl. Emmermann, 1995) Das Erstellen dieser Minithorakotomie am Beginn der Operation hat drei Vorteile: 1. Bei Gefäßverletzungen hat man sofort einen Zugang, der notfalls auch erweitert werden kann. 2. Verschiedenste Geräte können durch den Zugang eingeführt werden. 3. Wenn die Öffnung mindestens 4 cm beträgt, ist eine digitale Palpation möglich. (vgl. Emmermann, 1995) Kurze Zeit nach dem operativen Eingriff wird der freie Raum im Thorax durch die Restlunge wieder ausgefüllt. (vgl. Heberer, 1993) 25 Abbildung 9: Arteria pulmonalis mit Abgängen in der Fissura obliqua dextra (erstellt von Julia Pichler, 2015) 1.2.6.1 Abstand zwischen den wichtigsten Segmentarterien im Rahmen der Lobektomie des rechten Unterlappens Für die Lobektomie des rechten Unterlappens sind zwei Segmentarterien von sehr großer Bedeutung. Es sind dies die distalste nach lateral abgehende Segmentarterie, die nicht den Unterlappen versorgt, und die am proximalsten nach lateral abgehende Unterlappensegmentarterie. Diese beiden Arterien werden im Rahmen der Lobektomie des rechten Unterlappens als erstes aufgesucht. Dies geschieht, indem der Operateur durch die 26 Fissura obliqua versucht, die Arteria pulmonalis dextra zu finden. Diese liegt hier sehr oberflächlich, meistens sogar nur von der Pleura visceralis der Lunge bedeckt. Wenn dem Operateur dies gelingt, wird die Arterie freigelegt, sodass ein proximaler, nicht den Unterlappen versorgender Ast und eine davon distal gelegene Segmentarterie identifiziert werden können. Hier ist der Abstand zwischen diesen beiden Arterien sehr wegweisend. Wenn der Operateur weiß, dass in den meisten Fällen die beiden Arterien einen bestimmten Abstand zueinander haben und wie die Streuung dieses Wertes ist, dann kann er sich intraoperativ dementsprechend auf die Suche nach dem zweiten Abgang begeben, wenn der erste bereits isoliert wurde. (vgl. Zenker 1954) Der Abstand dieser beiden Segmentarterien soll in dieser Arbeit genau untersucht werden. 27 2 Material und Methoden 2.1 Datenerhebung 2.1.1 Material Um diese Diplomarbeit zu verfassen, wurden die Lungen von über sechzig Leichen, die nach Thiel konserviert worden waren, um die Beweglichkeit und Konsistenz und auch die natürlichen Farben zu erhalten, reseziert. Diese wurden vom Institut für Anatomie der Medizinischen Universität Graz für diese wissenschaftliche Untersuchung zur Verfügung gestellt. (vgl. Thiel, 1992) Die Lungen wurden inclusive des Teils des Eingeweideschlauches, der Aorta und dem Herzen aus der Leiche entnommen. Das Herz war zur Zeit der Entnahme bereits eröffnet und das Hilum beidseits anseziert, da die Kadaver ursprünglich zur Lehre genutzt wurden. Ausgeschlossen wurden Lungen, an denen für diese Arbeit wichtige Strukturen bereits zerstört worden waren oder an denen zu Lebzeiten bereits operative Eingriffe im Bereich der Lunge stattgefunden hatten. Für die Diplomarbeit wurden 45 Lungenflügel seziert, von denen schlussendlich 37 Lungenflügel von zwanzig verschiedenen Lungen für die Studie verwertbar waren. Dabei handelt es sich um zehn Lungen von männlichen und zehn Lungen von weiblichen Kadavern. Die Kadaver waren von Menschen, die zwischen dem 51. und dem 97. Lebensjahr verstorben sind. Die Kadaver wiesen zum Zeitpunkt des Todes zwischen 46 kg und 96 kg Körpergewicht und eine Größe zwischen 154 cm und 187 cm auf. Eine Literaturrecherche anatomischer und chirurgischer Bücher und Papers, die für diese Arbeit von Bedeutung sein hätten können, wurde durchgeführt. Die Bücher wurden größtenteils von der Bibliothek des Instituts für Anatomie der Medizinischen Universität Graz zur Verfügung gestellt. Die Recherche der Papers erfolgte via PubMed. Als Zitierprogramm wurde Zotero Standalone verwendet. Zur Verwaltung der Daten, statistischer Berechnungen und zur Darstellung dieser mittels Diagrammen wurden die Programme Microsoft Excel und Geogebra verwendet. Verfasst wurde diese Arbeit in dem Programm Microsoft Word. 28 2.1.2 Sezieren der Lungenarterien und deren Abgänge Das Herz wurde bis zur Vermessung der Lungenarterien am Situs belassen, da es eine große Rolle in der ursprünglichen Fixierung der Gefäße und damit an der topographischen Lage dieser spielt. Abbildung 10: Lunge vor dem Beginn der Sektion (erstellt von Julia Pichler, 2015) Zu allererst wurde der Truncus pulmonalis nach cranial verfolgt und mit einem Skalpell freigelegt. Danach wurde an den Hila eingegangen und die Arteriae pulmonales wurden dargestellt und rundum von anderen Strukturen befreit. Nachdem dies geschehen war, wurde die Aorta am Abgang des Herzens komplett durchtrennt und bis kurz vor das Ligamentum arteriosum BOTALLI, im Bereich des Arcus Aortae, entfernt. 29 Abbildung 11: Lunge zum Beginn der Sektion (erstellt von Julia Pichler, 2015) Nun war die Sicht auf die Arteriae pulmonales weitgehend gegeben. Diese wurden weiter in die Peripherie verfolgt, bis sie aufgrund der Fissura obliqua beidseits in die Tiefe verschwinden. Die Venae pulmonales superiores und inferiores mussten beidseits entfernt werden, da diese ventral der Arteriae pulmonales und deren Segmentarterien gelegen sind. Weiters mussten große Teile des Bronchialsystems durchtrennt und entnommen werden, um die Arteriae pulmonales und deren Segmentarterien darstellen zu können. Im nächsten Schritt wurde der Oberlappen nach medial geklappt und die Arteria pulmonalis im Bereich der Fissura obliqua durch vorsichtiges Durchtrennen des Gewebes aufgesucht. Diese wurde nun weiter nach proximal verfolgt, bis eine Verbindung zum vorhin sezierten Part der Arterie hergestellt war. 30 Abbildung 12: Fissura obliqua sinsitra mit einem Teil der Pulmonalarterie (noch nicht anseziert) (erstellt von Julia Pichler, 2015) 31 Abbildung 13: Arteria pulmonalis sinistra in der Fissura obliqua (noch nicht anseziert) (erstellt von Julia Pichler, 2015) Nach distal wurde der Hauptstamm soweit verfolgt, bis angenommen werden konnte, dass eine Aufteilung in alle basalen Endarterien erfolgt war. Die Segmentarterien wurden je nach Interesse sehr oft in die Peripherie weiter verfolgt, um den weiteren Verlauf dieser zu sehen und eine genaue Beurteilung der Versorgungsgebiete dieser treffen zu können. 32 Abbildung 14: Darstellung einer Sektion der Segmentarterien am Beispiel der Endäste der Arteria pulmonalis sinistra (erstellt von Julia Pichler, 2015) 33 Abbildung 15: Endäste der Arteriae segmentales am linken Unterlappen (erstellt von Julia Pichler, 2015) 2.1.3 Vermessung und Dokumentation Nach Freilegung der gesamten Arteria pulmonalis auf der jeweiligen Seite, den Segmentarterien und des Truncus pulmonalis, folgte die Photodokumentation jeder einzelnen Lungenseite. Um eine eventuelle spätere Korrektur der Zuteilung der Segmentarterien zu ermöglichen, wurden diverse Photos zu verschiedenen Zeitpunkten der Resektion angefertigt, was für eine fehlerfreie, nachvollziehbare Dokumentation wichtig war. Die Kennzeichnung der einzelnen Abgänge erfolgte durch verschieden gefärbte Sonden bzw. Fäden, die nach kompletter Resektion der Zuordnung der Arteria pulmonalis mit ihren Segmentarterien dienten und bei der Vermessung von Bedeutung waren. Alles wurde auf Protokollen beziehungsweise durch Tonbandaufnahmen festgehalten und in einer Exel-Datei dokumentiert. Sämtliche Auswertungen und Ergebnisse werden im Kapitel 3 Ergebnisse dargestellt. 34 Dokumentiert wurden zu diesem Zeitpunkt: Länge des Truncus pulmonalis Anzahl der Segmentarterien Abgangsrichtung der Segmentarterien Versorgung der Lobi Zuordnung zu der bereits in vorherigen Arbeiten beschriebenen Segmentarterien Photodokumentation Besonderheiten 2.1.3.1 Länge des Truncus pulmonalis Die Länge des Truncus pulmonalis wurde nach der Sektion mithilfe einer Schiebelehre gemessen. Die Messung erfolgte bevor die Arteria pulmonalis und ihre Segmentarterien vom restlichen Teil der Lunge und des Eingeweideschlauches entfernt wurden, da bei dieser Messung die Fixierung im Gewebe mit dem Herzen, der Trachea und der Lunge eine wichtige Rolle spielen, um das Messergebnis nicht zu verfälschen und eine vergleichbares Ergebnis zu erzielen. Als Startpunkt wurde der Übergang der Herzmuskulatur in die Wand des Truncus pulmonalis festgelegt, welcher nach Resektion des Fettgewebes gut ersichtlich war. Als Endpunkt der Messung wurde in dieser Arbeit die apikalste Stelle der Bifurcatio trunci pulmonalis definiert. Die Schiebelehre wurde im rechten Winkel zum Übergang der Herzmuskulatur ins Gefäßgewebe angelegt. Danach wurde eine zum HerzmuskulaturGefäßwand-Übergang parallele Linie auf Höhe der apikalsten Stelle der Bifurcatio trunci pulmonalis angedacht. Der Wert zwischen diesen beiden Linien wurde mithilfe der Schiebelehre ermittelt und dokumentiert. 35 Abbildung 16: Erläuterung zur Messung der Länge des Truncus pulmonalis. Die gelbe Linie gibt den gemessenen Abstand des Start- und Endpunktes an. (erstellt von Julia Pichler, 2015) 2.1.3.2 Anzahl der Segmentarterien Es wurden alle Arterien, die von der Arteria pulmonalis abgingen, als Segmentarterien definiert. Sie wurden mit den römischen Zahlen I (eins) bis XX (zwanzig) durchnummeriert. Die herkömmliche Nummerierung A1-A10 wurde aufgrund der unterschiedlichen Anzahl und der verschiedenen Richtungen der Abgänge primär nicht verwendet. Nach dem Erfassen und Überarbeiten aller Daten erfolgte soweit möglich eine Zuordnung zu der bisher bekannten Nummerierung A1-A10. Die Festlegung der Anzahl der Segmentarterien bereitete manchmal Probleme, da zu Beginn nicht immer exakt ersichtlich war, wann es sich um eine Endarterie handelte. Oft glich der Verlauf der Endarterie diesem der Arteria pumonalis und eine eindeutige Festlegung war schwierig. 36 Manchmal teilte sich der Hauptstamm in mehrere „Endarterien“ auf. Dann wurde das Gefäß als Endarterie definiert, welches dem weiteren Verlauf der Arteria pulmonalis am ehesten entsprach. Nach genauerem Reflektieren konnte in jedem einzelnen Fall genau eine Endarterie bestimmt werden, indem die Versorgung der Segmente genau verfolgt wurde und somit eine Zurordnung der Segmentarterien zu den Segmenten der Lunge erfolgen konnte. Abbildung 17: Lunge nach erfolgter Sektion. Unterlegung der Segmentarterien rechts (erstellt von Julia Pichler, 2015) 2.1.3.2.1 Abgangsrichtung der Segmentarterien Die Abgangsrichtung der Segmentarterien vom Hauptstamm wurde in drei Ebenen bestimmt. Hierzu wurde eine Darstellung wie im Koordinatensystem verwendet. Auf der horizontalen Achse (entspricht der x-Achse) wurde zwischen medial und lateral unterschieden. Auf der vertikalen Achse (entspricht der y-Achse) wurde zwischen apikal und basal gewählt und auf der sagittalen Achse (entspricht der z-Achse) wurde zwischen ventral und dorsal unterschieden. 37 2.1.3.3 Zuordnung der Segmentarterien zu der herkömmlichen Nomenklatur Die herkömmliche Nomenklatur der Segmentarterien (A1-A10) basiert auf der Versorgung der Segmente (S1-S10). Das heißt, dass das Segment der Arterie den Namen gibt, von der es versorgt wird. In dieser Arbeit wurde versucht die Segmentarterien nach dem Freilegen, manchmal auch erst nachträglich anhand der Beschreibung und der Photos, den Segmenten und somit den Namen der herkömmlichen Nomenklatur zuzuordnen. Meistens erwies sich dies als relativ einfach, da die Anordnung der Lungensegmente und die darauf basierende Benennung der Segmentarterien eindeutig festgelegt sind. Manchmal kam es jedoch bei einer exakten Zuordnung zu Schwierigkeiten, wenn zum Beispiel zwei Arterien dasselbe Segment versorgten und eine als zusätzliche Segmentarterie identifiziert werden musste. Vor allem bei der Definition der Endarterie gab es anfangs öfters Probleme. Nach genauerer Inspektion konnte jedoch in jedem einzelnen Fall eine genaue Zuordnung der Arterien zu den Segmenten und somit zur herkömmlichen Nomenklatur erfolgen. 2.1.3.4 Versorgung der Lobi Jede Segmentarterie versorgt ein Segment eines Lobus pulmonalis. Die Lobi besitzen verschieden viele Segmente und werden daher von unterschiedlich vielen Segmentarterien versorgt. Primär ist es nicht Ziel dieser Arbeit, die genaue arterielle Blutversorgung der Segmente zu klären, aber eine Zuordnung zu den Lobi pulmonales war von Interesse. Da eine Verfolgung der Arterien in die Peripherie nur in Ausnahmefällen erfolgte, konnten meistens keine genauen Segmentzuteilungen erfolgen. Die Zuordnung zu den Lobi war einfacher, da diese durch die Trennung der Fissurae pulmones genaue von außen ersichtliche Grenzen besitzen. Somit konnte geklärt werden, welche und wieviele Segmentarterien die Ober-, Mittel- und Unterlappen versorgen. 38 Abbildung 18: Darstellung der Arteriae segmentales auf beiden Seiten (erstellt von Julia Pichler, 2015) 39 2.1.3.5 Photodokumentation Um eine genaue Zuordnung der Arterien zu einem späteren Zeitpunkt zu gewährleisten, wurde zu verschiedenen Zeitpunkten der Resektion eine genaue Photodokumentation angelegt. Zu diesem Zeitpunkt wurden alle Arterien zuerst mit verschiedenfarbenen Sonden markiert. Abbildung 19: Markierung der Segmentarterien mit bunten Sonden zur Photodokumentation (erstellt von Julia Pichler, 2015) Vor dem Entfernen der Gefäße aus der Lunge und dem umliegenden Gewebe wurden Fäden an manche oder alle Segmentarterien geknüpft, um eine spätere Verwechslung der Gefäße zu vermeiden. Dies wurde mithilfe einer Photodokumentation und dem Diktieren der genauen Daten der Arterien festgehalten, so dass es nach der Resektion zu keiner Verwechslung der Gefäße kommen konnte. 40 Abbildung 20: Markierung der Segmentarterien mithilfe von bunten Fäden (erstellt von Julia Pichler, 2015) Abbildung 21: Segmentarterien vor der Resektion. Markierung durch bunte Fäden (erstellt von Julia Pichler, 2015) 41 2.1.3.6 Besonderheiten Diverse Auffälligkeiten wurden zu jedem Zeitpunkt festgehalten. Zu diesen Besonderheiten zählen das Vorhandensein eines Ligamentum arteriosum BOTALLI, diverse Perforationen an allen Stellen des Truncus pulmonalis, der Arteriae pulmonales oder den Segmentarterien. Auch Schwierigkeiten beim Sezieren oder auffällig zusammengewachsene Lungenlappen wurden dokumentiert. Diverse Auffälligkeiten wurden bei der späteren Verwertung der Daten berücksichtigt und führten in einigen wenigen Fällen zum Ausschluss der Werte, da dadurch die Statistik verfälscht werden hätte können. Nach dem Anfertigen sämtlicher Photos zur Dokumentation und dem Festhalten aller bedeutenden Daten wurde die Arteria pulmonalis zusammen mit den jeweiligen Segmentarterien aus dem restlichen Gewebe entfernt und auf einer Styroporplatte ohne Zug mit Hilfe von Stecknadeln aufgespannt. Davor wurden die Segmentarterien durch verschieden gefärbte Fäden markiert, die zur Zuordnung zu den zuvor gemessenen Daten dienten. Nun wurden folgende Parameter vermessen: Breite der Arteria pulmonalis Abstände des Beginns und Endes aller Segmentarterienabgänge von der Bifurcatio trunci pulmonalis 2.1.3.7 Messung der Breite der Arteriae pulmonales Die Breite der Arteriae pulmonales wurde direkt an der Resektionsstelle, welche sich immer direkt an der Bifurcatio trunci pulmonalis befand, im flach gedrückten Zustand gemessen. Dies entspricht nicht der Breite der blutgefüllten Arterie im Situs, aber soll einen Vergleich der unterschiedlichen Breiten der Arteriae pulmonales direkt bei der Bifurcatio darstellen. 42 Abbildung 22: Resezierte Arteria pulmonalis dextra mit ihren Abgängen und den bunten Fäden als Markierung Der gelbe Pfeil gibt die Messlinie zur Messung der Breite der Arteria pulmonalis an. (erstellt von Julia Pichler, 2015) 2.1.3.8 Abstandsmessungen der Segmentarterienabgänge von der Bifurcatio trunci pulmonalis Nach dem zuglosen Aufspannen der Arterien auf einer Styroporplatte und dem vollständigen Entleeren und flachem Fixieren wurde der Abstand der Abgänge zur Bifurcatio trunci pulmonalis gemessen. Dazu wurden jeweils der näheste Abstand des Abganges (= „Beginn“) und der am weitesten entfernte Abstand (= „Ende“) zur Bifurcatio gemessen. Der Abstand zwischen dem Beginn und dem Ende eines Abganges entspricht der Breite des Gefäßes direkt am Abgang, wobei zu beachten ist, dass das Gefäß flach gedrückt und komplett entleert wurde, wodurch nicht auf den wahren Durchmesser des Gefäßes im Lebenden geschlossen werden kann. Weiters ist zu berücksichtigen, dass sich der Durchmesser der Segmentarterien meistens gleich distal des Abganges etwas verkleinert. Alle diese Abstände können hier nicht veröffentlicht werden, da dies den Rahmen dieser Arbeit sprengen würde. Aus diesem Grund werden zwei Beispiele angeführt. Zum einen soll die Darstellung des Abstands bis zum Abgang der ersten Segmentarterie von den 43 Arteriae pulmonales sinsitra und dextra einen Eindruck darüber geben, wie lang der astlose Abschnitt der Pulmonalarterien ist. Zum anderen wurde der Abstand zwischen den beiden Segmentarterien genauer untersucht und veranschaulicht, die für die Lobektomie des rechten Unterlappens die größte Rolle spielen. Abbildung 23: Darstellung der resezierten Arteria pulmonalis und ihren Abgängen (erstellt von Julia Pichler, 2015) 2.1.3.8.1 Abstand bis zum Abgang der ersten Segmentarterien von den Arteriae pulmonales Der Abstand bis zum Abgang der ersten Segmentarterien von den Arteriae pulmonales sinistra und dextra wurde wie oben angeführt gemessen, nachdem das gesamte arterielle Gefäßsystem aus dem restlichen Lungengewebe entfernt wurde. Es wurde auch hier die Schiebelehre verwendet. Wie bei allen anderen Abgängen wurden der Beginn und das Ende des Abgangs von der Pulmonalarterie vermessen und im Protokoll festgehalten. Danach wurden die Abstände im Längenmaß Millimeter dokumentiert und in einer ExcelTabelle festgehalten. Nach dem Einholen aller Daten erfolgte eine statistische Auswertung 44 dieser, wobei hier der Beginn des Segmentarterienabgangs für die Berechnung verwendet wurde, um die Länge des astlosen Abschnitts der Arteriae pulmonales genau beschreiben zu können. 2.1.3.8.2 Abstand zwischen den wichtigsten Segmentarterien im Rahmen der Lobektomie des rechten Unterlappens Zur Messung des Abstands dieser beiden Arterien mussten diese zuerst seziert und dargestellt werden. Danach wurde die Richtung des Abgangs der Segmentarterien genau betrachtet, da es hier nur Sinn macht, Arterien zu berücksichtigen, die von lateral im Rahmen einer Lobektomie, bei der man von lateral durch die Fissura obliqua eingeht, gefunden werden können. Somit wurden zur Berechnung dieses Abstands Arterien ausgeschlossen, deren Abgangsrichtung eindeutig nach medial zeigt. Nachdem diese beiden Arterien eindeutig identifiziert worden waren, wurden sie wie bereits oben beschrieben, gekennzeichnet und gemeinsam mit der Arteria pulmonalis dextra und deren restlichen Abgängen aus dem rechten Lungenflügel reseziert. Danach wurden sie auf einer Styroporplatte aufgespannt und die Abstände zur Bifurcatio trunci pulmonalis wurden mittels Lineal oder Schiebelehre gemessen. Von jeder Segmentarterie wurden der Beginn und das Ende des Abgangs gemessen. In weiterer Folge wurde eine Tabelle in Excel erstellt und der Abstand der beiden Segmentarterien mit der Normalverteilung berechnet und graphisch dargestellt. Die distalste Stelle, als Ende des Abgangs definiert, der distalsten nach lateral abgehenden Segmentarterie, die nicht den Unterlappen versorgt, und die proximalste Stelle, welche als Beginn des Abgangs definiert wurde, der proximalsten nach lateral abgehenden Unterlappensegmentarterie, lieferten die Werte, die zur Berechnung des Abstands dienten. Nachdem dieser Abstand berechnet worden war, wurde mithilfe der Programme Excel und Geogebra eine Gauß’sche Glockenkurve erstellt, die die Normalverteilung des Abstands dieser beiden Arterien darstellen soll. Außerdem wurde berechnet in wieviel Prozent aller rechten Lungenflügel sich der Abgang der proximalsten nach lateral abgehenden Unterlappensegmentarterie vor dem Abgang der distalsten nach lateral abgehenden Segmentarterie, die nicht den Unterlappen versorgt, befindet. 45 2.2 Auswertung und Darstellung der Daten Aufgrund der unterschiedlichen Daten wurden verschiedene Verfahren zur Berechnung und Darstellung dieser verwendet. Werte, die sich zur Berechnung mittels der Normalverteilung eigneten, wurden mithilfe dieser ausgewertet und graphisch durch eine normalverteilte Gauß’sche Glockenkurve dargestellt. Die Daten, die sich aufgrund der möglichen Werte, die sie annehmen können, nicht zur Berechnung mittels Normalverteilung eigneten, wurden mit Angaben der genauen Prozentstätze graphisch durch Säulendiagramme veranschaulicht. 46 3 Ergebnisse 3.1 Länge des Truncus pulmonalis Die Länge des Truncus pulmonalis ist für die Lobektomie oder andere pulmonale Resektionsverfahren nicht von besonders großer Bedeutung, da die meisten chirurgischen Verfahren, vor allem minimal-invasive Methoden, in der Regel von lateral durchgeführt werden und nie mit dem eher median gelegenen Truncus pulmonalis in Berührung kommen. (vgl. Emmermann, 1995) Da in der Literatur bisher noch sehr wenig über die genaue Länge des Truncus pulmonalis beschrieben ist, wurden diese Daten im Rahmen dieser Studie ebenfalls ausgewertet und sollen hier kurz veranschaulicht werden. Gemessen wurde mittels einer Schiebelehre oder eines Lineals vom Übergang der Herzwand in die Gefäßwand bis zur Bifurcatio trunci pulmonalis. Die exakte Beschreibung des Messvorganges kann im Kapitel 2 Methoden nachgelesen werden. Zur bildlichen Veranschaulichung des genauen Start- und Endpunktes der Messung dient die Abbildung 16. Hinsichtlich der Länge des Truncus pulmonalis konnten die Daten von 21 Lungen verwendet werden. Im Durchschnitt ergab sich eine Länge des Truncus pulmonalis von 61,93 mm. Der maximale Wert wurde mit 85,00 mm ermittelt, der minimale mit 45,00 mm. Daraus ergibt sich eine Spannweite von 40 mm. Der Median liegt bei 60 mm, der Modalwert beträgt ebenfalls 60 mm. Um einen besseren Überblick zu erlangen wurden die erhobenen Werte in Gruppen eingeteilt. Aufgrund der Spannweite bot sich eine Gruppierung in 5mm-Schritten an. Daraus resultierten acht Gruppen mit einem minimalen Wert von 45 mm und einem maximalen Wert 85 mm. Die Lungen wurden aufgrund der Länge ihres Truncus pulmonalis diesen Gruppen zugeteilt. Die Prozentsätze dieser Verteilung sind in der Tabelle 1 und in der Abbildung 24 dargestellt. Nach ansteigender Länge der Trunci pulmonales ergab sich für die einzelnen Gruppen folgende prozentuelle Verteilung: 9,52% der Lungen wiesen eine Länge zwischen 45 mm und 49,9 mm auf, weitere 9,52% zwischen 50 mm und 54,9 mm. 14,29% aller gemessenen Trunci pulmonales konnten zwischen 55 mm und 59,9 mm eingeordnet werden. Die größte Gruppe bildeten die Trunci pulmonales, die eine Länge zwischen 60 mm und 64,9 mm aufwiesen, mit 38,10%. 9,52% 47 fielen jeweils in die Gruppe von 65 mm bis 69,9 mm und in die Gruppe von 70 mm bis 74,5 mm. Keine einzige Lunge hatte einen Truncus pulmonalis mit einer Länge zwischen 75 mm und 79,9 mm. In die Gruppe von 80 mm bis 85 mm fielen ebenfalls 9,52%. Zum genaueren Verständnis stehen die Tabelle 1 und die Abbildung 24 zur Verfügung. Tabelle 1: Erläuterung der Gruppeneinteilung und Veranschaulichung der Anzahl der Trunci mit der angeführten Länge. (erstellt von Julia Pichler, 2015) Abbildung 24: Darstellung der Länge der Trunci pulmonales in Gruppen eingeteilt. (erstellt von Julia Pichler, 2015) 48 Zur graphischen Veranschaulichung wurde die Normalverteilung der Längen der Trunci pulmonales berechnet und diese mittels Gauß’scher Glockenkurve in der Abbildung 25 graphisch dargestellt. Dazu wurden der bereits vorhin angeführte Mittelwert von 61,93 mm und eine Standardabweichung von 9,22 mm verwendet. Mit einer errechneten Wahrscheinlichkeit von 99,7% liegen die normalverteilten Werte der Länge der Trunci pulmonales zwischen 34,27 mm und 89,59 mm. Abbildung 25: Darstellung der Länge des Truncus pulmonalis mithilfe der Gauß’schen Glockenkurve (erstellt von Julia Pichler, 2015) 3.2 Breite der Arteriae pulmonales am Abgang Die Breite der Arteriae pulmonales direkt an der Bifurcatio trunci pulmonalis ist für chirurgische Eingriffe eher von geringer Bedeutung. Dennoch wurde sie im Rahmen dieser Studie vermessen und wird hier kurz angeführt, um dem Leser einen möglichst genauen Überblick über den arteriellen Teil der Vasa publica zu geben. Die Breite der Arterien wurde in blutleerem, plattgedrücktem Zustand gemessen. Diese Breite entspricht daher nicht dem Durchmesser der rechten oder linken Pulmonalarterie beim Lebenden. Zum genaueren Verständnis dient Abbildung 22. 49 Es wird angenommen, dass sich die Verteilung der Werte der Arteriae pulmonales dextra und sinistra mit den Formeln der Normalverteilung berechnen lassen und somit mit der Gauß’schen Glockenkurve darstellen lassen. 3.2.1 Breite der Arteria pulmonalis dextra Anhand der Sektion von 19 rechten Lungenflügeln und deren Gefäße kam man zu dem Ergebnis, dass die Breite der Arteria pumonalis dextra zwischen minimal 25 mm und maximal 40,5 mm beträgt. Somit ergibt sich eine Spannweite von 15,5 mm. Im Durchschnitt konnte eine Breite von 32 mm berechnet werden. Der Median und der Modalwert betragen ebenfalls jeweils 32 mm. Die durchschnittliche Abweichung vom Mittelwert ergibt 4,38 mm. Mit einer errechneten Wahrscheinlichkeit von 99,7% liegen die normalverteilten Werte der Breite der Arteria pulmonalis dextra zwischen 18,87 mm und 45,13 mm. Abbildung 26: Darstellung der Breite der Arteria pulmonalis dextra an der Bifurcatio trunci pulmonalis anhand der Gauß’schen Glockenkurve. (erstellt von Julia Pichler, 2015) 3.2.2 Breite der Arteria pulmonalis sinistra Auf der linken Seite wurden die Werte der Breite der Arteria pulmonalis an 16 Lungenflügeln vermessen. Der Vorgang glich dem oben beschriebenen. 50 Aufgrund des Maximums von 47,5 mm und des Minimums von 25 mm ergibt sich eine Spannweite von 22,5 mm. Sie hat einen Mittelwert von 33,16 mm und einen Median von 32,5 mm. Die Standardabweichung vom Mittelwert wurde mit 5,72 mm errechnet. Mit einer errechneten Wahrscheinlichkeit von 99,7% liegen die normalverteilten Werte der Breite der Arteria pulmonalis sinistra zwischen 16,0 mm und 50,31 mm. Abbildung 27: Darstellung der Breite der Arteria pulmonalis sinistra an der Bifurcatio trunci pulmonalis anhand der Gauß’schen Glockenkurve. (erstellt von Julia Pichler, 2015) 3.2.3 Arteriae pulmonales dextra und sinitra im Vergleich Es wurden um 3 mehr rechte Lungenflügel als linke seziert und vermessen. Generell können auf der linken Seite etwas höhere Werte in Bezug auf die Breite der Arteriae pulmonales gemessen werden. Der Median der Breite der Arterien unterscheidet sich um 0,5 mm. Der minimale Wert ist auf beiden Seiten ident, der maximale Wert unterscheidet sich jedoch um 7 mm. Der Unterschied des Mittelwerts beträgt 1,16 mm. Die Differenz der Standardabweichung auf beiden Seiten beträgt 1,34 mm. 3.3 Abgänge der Arteriae pulmonales Die Segmentarterienabgänge der Arteriae pulmonales erwiesen sich in dieser Studie als sehr unterschiedlich und variabel. Die aufsteigende Reihenfolge der Abgänge A1-A10 konnte nicht bestätigt werden. Sehr oft konnten Unterlappenarterien gefunden werden, vor allem die Arterie A6 auf beiden Seiten, die vor den Ästen, die den Mittellappen bzw. die 51 Lingula versorgen, abgehen. Auch die Reihenfolge der anderen Äste war in dieser Studie nicht immer der Reihenfolge der herkömmlichen Segmentarteriennamen ident. Auffällig ist, dass die Segmentarterien, auch in Bezug auf ihre Abgänge, auf der linken Seite wesentlich mehr Varianten aufweisen, als auf der rechten Seite. Die Beschreibung jedes einzelnen Astes der Arteriae pulmonales kann hier nicht angeführt werden, da diese Arbeit dann zu umfangreich werden würde. 3.4 Anzahl der Segmentarterien Die Anzahl der Segmentarterien ist aufgrund der verschiedenen Anatomie auf der rechten und auf der linken Seite komplett unterschiedlich. Auch das Versorgungsmuster ist aufgrund der unterschiedlichen Lappenanatomie komplett anders. Daher werden die rechte und die linke Lungenseite in dieser Arbeit meist gesondert behandelt. Manchmal war es schwierig, auf den ersten Blick zu unterscheiden, ob es sich noch um die Arteria pulmonalis oder bereits um eine Endarterie handelt, dann wurde der unklare Gefäßast weiterverfolgt bis deutlich erkannt werden konnte, ob es bereits ein Ast war, der nur ein einzelnes basales Segment versorgt. Dies wurde für jeden Ast einzeln untersucht, seziert und dargestellt, wenn es Unklarheiten gab. Dadurch konnte die Anzahl dann genau bestimmt und hier festgehalten werden. 3.4.1 Anzahl der Segmentarterien auf der rechten Seite Auf der rechten Seite wurden zur Untersuchung der Anzahl der Segmentarterien 18 Lungenflügel untersucht. Nicht immer konnte die Anzahl der Abgänge von der Arteria pulmonalis dextra sofort eindeutig bestimmt werden, da es vor allem im Unterlappen manchmal schwierig war, die Endarterie eindeutig zu bestimmen. Nach genauen Beobachtungen und aufwendigerer Sektion konnte in jedem Fall eindeutig eine Endarterie bestimmt werden. Daher konnte ein arithmetisches Mittel mit 10 Segmentarterien errechnet werden. Die Standardabweichung beträgt 1,41. Das Maximum wurde mit 12 Arterien und das Minimum mit 6 Abgängen von der Arteria pulmonalis dextra beobachtet, wobei angeführt werden sollte, dass es sich bei den 6 Abgängen um einen Ausreißerwert handelt. Somit ergibt sich eine Spannweite von 6. Der Median beträgt ebenso wie der Modalwert 10 Segmentarterien auf der rechten Seite. Mit einer 99,7%igen Wahrscheinlichkeit besitzen die rechten Lungenflügel, mit der Normalverteilung berechnet, zwischen 5,76 und 14,24 Abgänge von der Arteria pulmonalis. 52 Die Normalverteilung der Werte wurde mithilfe der Gauß’schen Glockenkurve in Abbildung 28 dargestellt. Abbildung 28: Darstellung der Anzahl der Abgänge der Arteria pulmonalis dextra mithilfe der Gauß’schen Glockenkurve. (erstellt von Julia Pichler, 2015) Die Tabelle 2 soll dem Leser einen Überblick über die Anzahl der Lungenlappen liefern, die eine bestimmte Anzahl an Segmentarterien besitzen. Tabelle 2: Tabellarische Darstellung der Prozentzahlen der rechten Lungenflügel, die eine bestimmte hier in der ersten Spalte angeführte Anzahl an Segmentarterien besitzen. (erstellt von Julia Pichler, 2015) 53 Das Säulendiagramm (Abb. 29) soll die Prozentsätze verdeutlichen, die auf eine gewisse Anzahl von Segmentarterien zutreffen. Am häufigsten, mit einer 33,33%igen Wahrscheinlichkeit gibt die rechte Pulmonalarterie zehn Segmentarterien ab. Elf Abgänge der Arteria pulmonalis dextra können in 27,78% der Fälle gefunden werden. In 16,67% werden neun Segmentarterien beobachtet. In zirka einem Zehntel der Fälle, in 11,11%, konnte die maximal beobachtete Anzahl von zwölf Segmentarterien dargestellt werden. Sechs oder acht Abgänge von der Arteria pulmonalis dextra kommen mit jeweils 5,56% der Fälle bereits relativ selten vor. Sieben Segmentarterien konnten bei dieser Studie bei keiner Lunge auf der rechten Seite beobachtet werden. Abbildung 29: Prozentsätze der rechten Lungenflügel, die eine bestimmte hier auf der xAchse angeführte Anzahl an Segmentarterien besitzen. (erstellt von Julia Pichler, 2015) 3.4.1.1 Anzahl der Segmentarterien pro Lungenlappen rechts Die Anzahl der Segmentarterien variiert auf der rechten Seite mehr oder weniger stark, je nachdem, um welchen Lungenlappen es sich handelt. Es wurden 18 rechte Lungenflügel in die Studie aufgenommen. Es wurden jeweils die Abgänge der Segmentarterien von der Arteria pulmonalis dextra seziert und dargestellt, die den Oberlappen, den Mittellappen und den Unterlappen versorgen. Um die Versorgungssituation der Arterien in Bezug auf 54 die Lappen exakt darzulegen, wurden manche Arterien weit nach distal präpariert und dargestellt. 3.4.1.1.1 Anzahl der Segmentarterien des rechten Oberlappens Der rechte Oberlappen wird von mindestens einer bis maximal vier Segmentarterien versorgt. Somit ergibt sich eine Spannweite von drei Abgängen von der Arteria pulmonalis dextra. Der Median und der Modalwert betragen zwei Arterien, die zum rechten Oberlappen ziehen. In der Hälfte der Fälle wird dieser Lungenanteil von zwei Segmentarterien versorgt, in 39% sind drei Arterien vorhanden. Die Versorgung durch vier Arterien ist in 6% der Fälle gegeben. 5,56% der rechten Oberlappen werden nur durch eine Arterie versorgt. Um einen Überblick zu liefern, wurden die Werte mithilfe eines Säulendiagramms (Abbildung 30) verbildlicht. Abbildung 30: Graphische Darstellung der Segmentarterien in Prozent, die den rechten Oberlappen versorgen. (erstellt von Julia Pichler, 2015) 55 3.4.1.1.2 Anzahl der Segmentarterien des rechten Mittellappens Die Anzahl der Segmentarterien, die den Mittellappen versorgen, ist nicht sehr variabel. Sie beschränkt sich auf die Möglichkeiten der Versorgung durch eine oder durch zwei Segmentarterien. Daher beträgt die Spannweite 1. Im Durchschnitt kann rein rechnerisch eine Versorgung durch 1,7 Arterien berechnet werden. Der Median und der Modalwert betragen den Wert 2. Der Großteil der rechten Mittellappen (72%) wird durch zwei Segmentarterien versorgt, die bereits eigene Abgänge von der Arteria pulmonalis dextra besitzen. In 27,78% der Fälle kann eine Versorgung durch eine Arterie beobachtet werden. In vielen Fällen teilt sich diese Arterie recht bald nach dem Abgang in zwei Äste auf. In dieser Studie wurde die Anzahl der Abgänge von den Arteriae pulmonales untersucht, weshalb es in diesem Fall keine Rolle spielt, wann die Aufteilung der Segmentarterien erfolgt. Abbildung 31: Graphische Darstellung der Segmentarterien in Prozent, die den rechten Mittellappen versorgen. (erstellt von Julia Pichler, 2015) 56 3.4.1.1.3 Anzahl der Segmentarterien des rechten Unterlappens Bei der Versorgung des rechten Unterlappens können zwischen vier und acht Segmentarterien beobachtet werden, wodurch sich eine Spannweite von vier Arterien ergibt. Es konnten ein Median und ein Modalwert von sechs Arterien berechnet werden. Als arythmetisches Mittel wurde der Wert 5,83 berechnet. In den meisten Fällen, in 44,44%, tragen sechs Arterien zur Versorgung des rechten Unterlappens bei. Fünf Arterien werden in 22,22% und sieben Arterien in 16,67% der Fälle beobachtet. Wesentlich seltener ist eine Versorgung dieses Lungenanteils durch vier Arterien, in 11,11%, oder durch acht Arterien, in 5,56%, gegeben. Graphisch wurden die Ergebnisse in dem Säulendiagramm (Abb. 32) dargestellt. Abbildung 32: Graphische Darstellung der Segmentarterien in Prozent, die den rechten Unterlappen versorgen. (erstellt von Julia Pichler, 2015) 3.4.2 Anzahl der Segmentarterien auf der linken Seite Die Anzahl der Segmentarterien auf der linken Seite ist relativ variabel. Auch das Versorgungsmuster kann hier sehr stark variieren. Die Versorgung vieler Regionen kann von mediastinal oder interlobär erfolgen. Trotz der im Vergleich recht hohen Fallzahl 57 dieser Studie kann nur schwer ein einheitliches Muster erkannt werden. Hier soll nun angeführt werden, wieviele Segmentarterien die linke Pulmonalarterie abgibt. Untersucht wurden 15 linke Arteriae pulmonales. Aus den Messungen konnte ein Mittelwert von 10,2 Segmentarterien links errechnet werden. Die Standardabweichung beträgt 1,28. Maximal können 13 und minimal acht Abgänge der linken Pulmonalarterie beobachtet werden, wodurch sich eine Spannweite von fünf Arterien ergibt. Der Median und der Modalwert betragen jeweils 10. Mit einer errechneten Wahrscheinlichkeit von 99,7% und der Annahme, dass die Werte normalverteilt sind, gibt die linke Pulmonalarterie zwischen 6,37 und 14,03 Segmentarterien ab. Die Gauß’sche Glockenkurve soll zur Veranschaulichung der Werte beitragen. Abbildung 33: Darstellung der Anzahl der Abgänge der Arteria pulmonalis sinistra mithilfe der Gauß’schen Glockenkurve. (erstellt von Julia Pichler, 2015) Das Säulendiagramm gibt die Prozentsätze der Wahrscheinlichkeiten an, wie oft eine gewisse Anzahl von Abgängen von der Arteria pulmonalis sinistra vorkommt. In fast der Hälfte der Fälle, in 46,67%, gibt die linke Pulmonalarterie zehn Segmentarterien ab. Nur in einem Fünftel der sezierten linken Lungenflügel konnten neun Segmentarterien gefunden werden, obwohl dies in der Literatur als die Norm dargestellt wird. In 13,33% der Fälle 58 werden zwölf Segmentarterien beobachtet. Bereits relativ selten, mit jeweils 6,67%, kommen acht, elf oder 13 Abgänge von der Arteria pulmonalis sinistra vor. Die Tabelle 3 soll einen Überblick über die Anzahl der linken Lungenflügel geben, die eine bestimmte Anzahl an Segmentarterien besitzen. Tabelle 3: Tabellarische Darstellung der Prozentzahlen der linken Lungenflügel, die eine bestimmte hier in der ersten Spalte angeführte Anzahl an Segmentarterien besitzen. (erstellt von Julia Pichler, 2015) Abbildung 34: Prozentsätze der rechten Lungenflügel, die eine bestimmte hier auf der xAchse angeführte Anzahl an Segmentarterien besitzen. (erstellt von Julia Pichler, 2015) 59 3.4.2.1 Anzahl der Segmentarterien pro Lungenlappen links Die Anzahl der Segmentarterien des linken Ober- und Unterlappens ist wesentlich variabler als auf der rechten Seite. Um ein sinnvoll statistisch auswertbares Ergebnis zu erzielen, wurden 14 linke Lungenflügel seziert. Die Darstellung und Vermessung der Abgänge der Segmentarterien und die Zuteilung zu den Lappen erfolgte analog zur rechten Seite. Aufgrund des Fehlens eines Mittellappens werden die Arterien auf der linken Seite nur dem Oberlappen oder dem Unterlappen zugeteilt. Eine Zuordnung der Gefäße zur Lingula wurde aufgrund der unklaren Grenzen zwischen Lingula und dem restlichen Oberlappen unterlassen. 3.4.2.1.1 Anzahl der Segmentarterien des linken Oberlappens Die Versorgung des linken Oberlappens ist sehr variabel. Auch die Anzahl der Segmentarterien, die zur Versorgung des linken Oberlappens beitragen, variiert stark. Die Versorgung durch fünf Arterien kommt in den meisten Fällen, in 36%, vor. Vier Segmentarterien können in 29% der Fälle beobachtet werden. In 21% tragen sechs Arterien zur Versorgung des linken Oberlappens bei. In 7,14% sind drei Arterien und in 7% acht Arterien vorhanden, die die Versorgung dieses Lungenanteils sichern sollen. Sieben Arterien konnten in dieser Studie bei keinem Oberlappen gefunden werden. Aufgrund dieser Verteilung ergibt sich ein Mittelwert von fünf. Der Median und der Modalwert betragen ebenfalls den Wert fünf. Durch eine minimale Versorgung von drei Arterien und eine maximale Anzahl von acht versorgenden Arterien ergibt sich eine Spannweite von fünf Arterien. 60 Abbildung 35: Graphische Darstellung der Segmentarterien in Prozent, die den linken Oberlappen versorgen. (erstellt von Julia Pichler, 2015) 3.4.2.1.2 Anzahl der Segmentarterien des linken Unterlappens Der Unterlappen der Lunge wird auf beiden Seiten durch eine Anzahl an Segmentarterien, die eine große Spannweite aufweisen, versorgt. Bei einem Minimum von vier Segmentarterien und einem Maximum von sieben Arterien beträgt die Spannweite den Wert drei. Der Median und der Modalwert haben den Wert fünf. Das arythmetische Mittel wurde mit 5,21 berechnet. In der Hälfte der Fälle tragen fünf Arterien zur Versorgung des Unterlappens bei. Vier Arterien sind in 21,43% der Fälle vorhanden. In jeweils 14,29% können entweder sechs oder sieben Segmentarterien beobachtet werden, die zum linken Unterlappen ziehen. Die genauen Prozentsätze können auch der Graphik Abb. 36 entnommen werden. 61 Abbildung 36: Graphische Darstellung der Segmentarterien in Prozent, die den linken Unterlappen versorgen. (erstellt von Julia Pichler, 2015) 3.5 Länge bis zum Abgang der ersten Segmentarterie Der Abstand von der Bifurcatio trunci pulmonalis bis zur proximalsten Stelle des Abgangs der ersten Segmentarterie stellt die astlose Strecke der Arteria pulmonalis direkt am Beginn dieser dar. Die Länge dieses Abschnitts kann sehr stark variieren. Generell variieren die Werte auf der linken Seite stärker als auf der rechten Seite. Auf beiden Seiten kann eine relativ große Streuung der Werte beobachtet werden. 3.5.1 Länge bis zum Abgang der ersten Segmentarterie rechts Auf der rechten Seite wurden 19 Lungenflügel für die Messung herangezogen. Ein durchschnittlicher Wert von 30,92 mm konnte berechnet werden. Das Maximum wird bei 58 mm und das Minimum bei 18 mm beobachtet, wodurch sich eine Spannweite von 40 mm ergibt. Der Median ist 30 mm und der Modalwert 25,5 mm. Die Streuung beträgt 8,87 mm. Mit einer errechneten Wahrscheinlichkeit von 99,7% liegen die normalverteilten Werte des proximalsten astlosen Abschnitts der Arteria pulmonalis zwischen 4,32 mm und 57,52 mm. Die Gauß’sche Glockenkurve soll die Wahrscheinlichkeiten der Länge der Arteria pulmonalis dextra von der Bifurcatio trunci pulmonalis bis zum Abgang der ersten Segmentarterie graphisch darstellen. 62 Abbildung 37: Darstellung der Länge (in mm) der Arteria pulmonalis dextra von der Bifurcatio trunci pulmonalis bis zur proximalsten Stelle des Abgangs der ersten Segmentarterie anhand der Gauß’schen Glockenkurve. (erstellt von Julia Pichler, 2015) 3.5.2 Länge bis zum Abgang der ersten Segmentarterie links Die Abgänge der Segmentarterien von der Arteria pulmonalis auf der linken Seite sind generell variabler als auf der rechten Seite. Dies trifft auch auf den ersten Segmentarterienabgang zu. Dieser kann in einem minimalen Abstand von 6 mm von der Bifurcatio trunci pulmonales abgehen, oder einen maximalen Wert von 38 mm erreichen. Daraus ergibt sich eine Spannweite von 32 mm. Der Modalwert beträgt 29 mm und der Median 27,5 mm. Aus der Messung von 16 linken Lungenflügeln könnte ein arythmethisches Mittel von 25,63 mm und eine Standardabweichung von 9,61 mm berechnet werden. Somit kann mit einer errechneten Wahrscheinlichkeit von 99,7% angegeben werden, dass die normalverteilten Werte der Länge der Arteria pulmonalis sinistra von der Bifurcatio trunci pulmonalis bis zum Abgang der ersten Segmentarterie zwischen -3,19 mm und 54,44 mm betragen. Aufgrund der großen Streuung der Werte ergeben sich rein rechnerisch Minuswerte, die hier natürlich vernachlässigt werden, da sie hier in diesem Fall praktisch nicht möglich sind. 63 Abbildung 38: Darstellung der Länge (in mm) der Arteria pulmonalis sinistra von der Bifurcatio trunci pulmonalis bis zur proximalsten Stelle des Abgangs der ersten Segmentarterie anhand der Gauß’schen Glockenkurve. (erstellt von Julia Pichler, 2015) 3.6 Abstand zwischen den wichtigsten Segmentarterien im Rahmen der Lobektomie des rechten Unterlappens Um dem Thoraxchirurgen einen Anhaltspunkt zu geben, wie weit die beiden wichtigsten Arterien für die Lobektomie des rechten Unterlappens voneinander entfernt sind, wurde der Abstand zwischen der distalsten nach lateral abgehenden Segmentarterie, die nicht den Unterlappen versorgt, und der am proximalsten nach lateral abgehenden Unterlappenarterie vermessen, berechnet und hier graphisch dargestellt. Diese Definition wurde so gewählt, da oft Oberlappenarterien rechts weiter distal von der Arteria pulmonalis dextra abgehen als Mittellappenarterien. Daher wird die distalste nach lateral abgehende Segmentarterie, die nicht den Unterlappen versorgt, als Messpunkt auf der proximal liegenden Seite der beiden Segmentarterien ausgewählt. In diese Studie wurden 18 rechte Lungenflügel miteinbezogen. Der Abstand der beiden Arterien wurde mittels Lineal oder mittels Schiebelehre gemessen. 64 Bei der Berechnung wurde angenommen, dass es sich hierbei um eine Normalverteilung handelt. Aus diesen Daten ergibt sich ein durchschnittlicher Abstand von 11,13 mm. Die durchschnittliche Abweichung vom Mittelwert beträgt 7,93 mm. Als maximaler Wert wurden 30,5 mm und als Minimum wurden -2 mm gemessen. Dieser Minuswert lässt sich dadurch erklären, dass in diesem Fall sowie in zwei weiteren Fällen die proximalste nach lateral abgehende Segmentarterie für den Unterlappen proximaler von der Arteria pulmonalis abgeht als die distalste nach lateral abgehende Segmentarterie, die nicht den Unterlappen versorgt. Das Risiko, dass eine solche Situation vorliegt, liegt den Berechnungen zufolge bei 14,8%. In den übrigen Fällen liegt ein positiver Zahlenwert zur Darstellung des Abstands zwischen diesen beiden Arterien vor. Die Spannweite beträgt somit 32,5 mm. Der Median liegt bei 8,75 mm und der Modalwert bei 5 mm. Mit einer errechneten Wahrscheinlichkeit von 99,7% liegen die normalverteilten Werte der Abstände der beiden Arterien zwischen 34,95 mm und -16,89 mm. Der Minuswert gibt auch hier wieder an, wie weit die proximalste nach lateral abgehende Unterlappensegmentarterie weiter proximal liegt als die distalste nach lateral abgehende Segmentarterie, die nicht den Unterlappen versorgt. Abbildung 39: Abstand der distalsten nach lateral abgehenden Segmentarterie, die nicht den Unterlappen versorgt, und der am proximalsten nach lateral abgehenden Unterlappenarterie. Diese beiden Arterien sind für die Lobektomie des rechten Unterlappens von Bedeutung. (erstellt von Julia Pichler, 2015) 65 Abbildung 40: Darstellung des Abstands der beiden Segmentarterien, die für die Lobektomie des rechten Unterlappens eine wichtige Rolle spielen. Der blau angefärbte Bereich stellt den Anteil der Gauß’schen Glockenkurve dar, der die Wahrscheinlichkeit angibt, mit der die proximalste nach lateral abgehende Unterlappenarterie abgeht, bevor der Abgang der distalsten nach lateral abgehenden Segmentarterie, die nicht den rechten Unterlappen versorgt, zu finden ist. (erstellt von Julia Pichler, 2015) 66 Diskussion Ziel dieser Arbeit ist es, einen Überblick über die arterielle Gefäßversorgung, mit Hauptaugenmerk auf die Vasa publica zu liefern und diesen in einen klinischen Bezug zu bringen. Dieser wird hier anhand des Beispiels der Unterlappenlobektomie rechts dargestellt. Aufgrund der umfangreichen Literaturrecherche und dieser Studie kann festgehalten werden, dass die Arteriae pulmonales und deren Abgänge oft variabler sind als angenommen. Die Segmentarterien gehen keinesfalls immer in der eigentlich angenommenen Reihenfolge von A1 bis A10 ab. Ausgesprochen oft finden sich Arterien des Unterlappens, vor allem die Arterie A6, die vor einigen Segmentarterien des Oberoder Mittellappens ihren Ursprung an den Arteriae pulmonales finden. Daher ist es sehr wichtig, dass weitere Arbeiten folgen, die alle Abgänge der Segmentarterien auf der linken und auf der rechten Seite genau untersuchen und beschreiben. Die genaue Kenntnis des Gefäßmusters spielt unter anderem eine sehr wichtige Rolle in der Thoraxchirurgie und ist daher von sehr großer klinischer Bedeutung. Nicht selten kommt es zu intraoperativen Komplikationen, die aufgrund der Unkenntnis dieser Strukturen entstehen. Daraus können unter anderem schwer stillbare Blutungen oder weitere nicht präoperativ geplante spontane Lappen(teil)resektionen resultieren, die vor allem bei schon zuvor bestandenem schlechtem Zustandsbild des Patienten zu schweren Beeinträchtigungen des Betroffenen führen können. Solche Komplikationen könnten vermieden werden, wenn weitere genaue Untersuchungen des intrapulmonalen Gefäßmusters mehr Klarheit schaffen würden, wie in dieser Arbeit am Beispiel des rechten Unterlappens versucht wurde. Mit dem Wissen der Prozentsätze der genauen Abstände der Segmentarterien, die für die Unterlappenlobektomie rechts die größte Rolle spielen, kann die Wahrscheinlichkeit einer intraoperativen Verletzung dieser Strukturen reduziert werden, auch wenn Prozentsätze und Wahrscheinlichkeiten für den Einzelnen keine Sicherheit gewährleisten können. Aus diesem Grund ist es von Bedeutung präoperativ radiologische Untersuchungen der vaskulären Versorgung der Lunge als Standarduntersuchung vor Lobektomien und anderen thorakochirurgischen Verfahren einzuführen, wie dies bereits von sehr vielen Autoren, die in dieser Arbeit erwähnt werden, empfohlen wird. In wieweit diese präoperativen Untersuchungen dazu beitragen, intraoder postoperative Komplikationen zu reduzieren, war nicht Teil dieser Arbeit und kann aus diesem Grund hier nicht angeführt werden. Da dieses Thema jedoch eine große Rolle spielt, sollte es genauer untersucht und mit Studien belegt werden. 67 Die Ergebnisse dieser hier angeführten Studie sollen einen Beitrag dazu liefern, die arterielle Versorgung der Lunge zu klären. Im Unterschied zu sehr vielen in der Literatur angeführten Studien wurde diese Arbeit auf der Basis einer Studie erstellt, die nicht an Lebenden mithilfe von radiologischen Untersuchungen, sondern an Leichen mithilfe der Konservierung nach Thiel, durchgeführt wurde. Im Vergleich zu den in der Literatur angeführten Ergebnissen unterscheiden sich die Ergebnisse dieser Studie teilweise. Ein direkter Vergleich dieser Arbeit mit anderen Untersuchungen ist jedoch sehr schwierig, da meistens die Methoden der anderen Studien unzureichend beschrieben sind und so kein Rückschluss auf die genaue Art der Messung und die Durchführung der Studien geschlossen werden kann. Es wurde versucht zumindest teilweise die Ergebnisse soweit es möglich war zu vergleichen. Die Länge des Truncus pulmonalis wird in der bisherigen Literatur mit minimal 4 cm (vgl. Adachi, 1928) bis maximal 6 cm (vgl. Hovelacque et al., 1937) beschrieben. In dieser hier angeführten Studie wurde ein Mittelwert der Länge des Truncus pulmonalis von 61,93 mm gemessen und berechnet. Diese relativ große Differenz lässt sich dadurch erklären, dass eventuell nicht die gleichen Messpunkte verwendet wurden. Während in dieser Studie von der obersten Stelle der Bifurkation bis zum Übergang der Herzwand in die Wand des Truncus pulmonalis gemessen wurde, könnte in anderen in der Literatur erwähnten Studien nur bis zur proximalsten Stelle der Bifurkation gemessen worden sein. Die genaue Messmethode anderer Studien konnte jedoch nicht genau eruiert werden. Es handelt sich hierbei somit nur um eine Annahme. Die Anzahl der Segmentarterien wird in dieser Arbeit mit durchschnittlich zehn Segmentarterien auf der rechten Seite und ebenfalls zehn Segmentarterien auf der linken Seite beschrieben. In diesem Fall ist ein Vergleich mit der Literatur eher schwierig, da sehr viele verschiedene Angaben zu finden sind. Manche Autoren beschreiben sehr viele Varianten, erwähnen aber nicht welche Varianten häufig in Kombinationen vorkommen oder wieviele Segmentarterien durchschnittlich auf der rechten oder linken Seite vorkommen. Wenn von Varianten abgesehen wird, scheint die generell gültige Meinung zu sein, dass jedem Segment eine Segmentarterie zukommt. Aufgrunddessen kann angenommen werden, dass rechts mit zehn und links mit neun Segmentarterien gerechnet werden kann. (vgl. Waldeyer, 2002) Dies würde auf der rechten Seite genau mit den Ergebnissen dieser Studie übereinstimmen, auf der linken Seite jedoch unterscheiden sich die Ergebnisse der Studie mit den üblichen Darstellungen in der Literatur. Auch auf der linken Seite muss aufgrund der Ergebnisse dieser Studie, trotz des Fehlens des siebenten 68 Segments, mit einer Wahrscheinlichkeit von 46,67% mit zehn Abgängen von der Arteria pulmonalis sinistra gerechnet werden. Die Ergebnisse einer Studie über die Breite der Arteriae pulmonales konnten in der Literatur nicht gefunden werden. Den durchschnittlichen Durchmesser der Arteriae pulmonales beschrieb von Hayek und nannte für die rechte Seite einen Mittelwert von 24 mm und für die Arteria pulmonalis sinistra einen Durchschnittswert von 20 mm. (vgl. von Hayek, 1970) Ob diese Werte direkt an der Bifurkation gemessen wurden, war nicht eruierbar. In dieser Studie kam man auf eine durchschnittliche Breite der rechten Pulmonalarterie von 32 mm. Auf der linken Seite haben die Arteriae pulmonales eine mittlere Breite von 33,16 mm. Dieses Ergebnis ist etwas verwunderlich, da auf der rechten Seite eigentlich mehr Lungengewebe zu versorgen ist als auf der linken Seite. Dementprechend sollte eigentlich die Arteria pulmonalis dextra den größeren Wert in Bezug auf die Breite aufweisen. Da aber die Streuung der Werte auf der linken Seite größer war, könnte es dadurch zu diesem erstaunlichen Ergebnis gekommen sein. Weitere Studien mit einer noch größeren Anzahl an Präparaten sollten mehr Klarheit schaffen. Die Länge des Abschnitts der Arteriae pulmonales von der Bifurcatio trunci pulmonalis bis zum Abgang der ersten Segmentarterie kann sowohl rechts als auch links sehr variabel sein. Auf der rechten Seite konnte in dieser Studie eine mittlere Länge von 30,92 mm errechnet werden und von 25,63 mm auf der linken Seite. Auf beiden Seiten ist die Standardabweichung jedoch sehr hoch und somit die Streuung sehr breit. Diese Ergebnisse weichen um etwa 5 mm rechts und 10 mm links von den in der Literatur beschriebenen Längen dieses Abschnitts von zirka 35 mm ab. Die maximale astlose proximalste Länge der Arteria pulmonalis dextra wird in der Literatur mit 50 mm angeführt, wobei in dieser Studie ein maximaler Wert von 58 mm beobachtet wurde. (vgl. v. Hayek, 1970) Der Abstand der beiden relevanten Segmentarterien für die Lobektomie des rechten Unterlappens kann in dieser Form in keinem der Bücher oder Articles gefunden werden. Aus diesem Grund können die Werte dieser Studie, welche ein arythmetisches Mittel von 11,13 mm ergeben, nicht mit anderen Werten verglichen werden. Bei der Untersuchung dieses Wertes fiel auf, dass er sehr variabel ist, und daher eventuell weitere Studien mit noch größeren Fallzahlen zum Vergleich und zur Kontrolle durchgeführt werden sollten. Bisher sind relativ wenige Studien vorhanden, die Bezug auf die Klinik nehmen. Vor allem der Abstand zweier Gefäße, die an Lappengrenzen stoßen, wurde, soweit eruierbar, noch nicht genau untersucht. Eine Problematik bei der Literaturrecherche stellt die 69 uneinheitliche Nomenklatur dar. Sowohl die Segmente als auch die Gefäße werden unterschiedlich benannt und können so nur sehr schwer mit anderen Studien verglichen werden. Als Beispiel soll einerseits das Segment S7 und andererseits der Truncus pulmonalis dienen. Während bei einigen Autoren der Truncus pulmonalis als dieser bezeichnet wird, wird er bei anderen Arteria pulmonalis genannt. (vgl. Adachi,1928; vgl. Waldeyer, 2002; vgl. Tandler, 1926; vgl. Abramson, 1984; vgl. Henle, 1868; vgl. Hovelacque et al., 1937) Auch das Segment S7 wird auf der linken Seite nicht immer als fehlend beschrieben, sondern nur eine Anzahl von neun Segmenten von S1 bis S9 mit durchgehender Nummerierung beschrieben. Die Segmentarterien werden meistens nach den Segmenten benannt, wenn jedoch eine weitere Aufteilung oder eine zusätzliche oder aberrante Segmentarterie angeführt wird, besteht auch hier wieder keine einheitliche Nomenklatur. Einige beschreiben die Arterien dann zum Beispiel als Arterie A3desc oder A3int, andere verwenden Ziffern anstatt der Abkürzungen und stellen die Arterie als Arterie A3a oder A3b dar. (vgl. Zenker, 1954) Eine solche uneinheitliche Literatur führt auf Seiten des Lesers zu Unklarheiten und Verwirrung. Daher sollte es Ziel sein, eine einheitliche Nomenklatur zu entwerfen und sich an diese zu halten. In dieser Arbeit wurde versucht, die am häufigsten in der bisherigen Literatur vorkommende Nomenklatur zu verwenden und diese so einigermaßen einheitlich und übersichtlich darzustellen. Zusammenfassend kann man sagen, dass diese Arbeit einen Beitrag dazu liefern soll, das genaue Gefäßmuster der arteriellen Vasa publica der Lunge mithilfe der Literaturrecherche und dieser Studie darzustellen, um das Risiko von intra- und postoperativen Komplikationen in der Thoraxchirurgie zu minimieren. Auf jeden Fall sind aber weitere Studien nötig, um noch mehr Kenntnisse über die Gefäße der Lunge zu erlangen. 70 4 Literaturverzeichnis Abramson, D., 1984. Blood Vessels and Lymphatics in Organ Systems. Elsevier Science. Adachi, B., 1928. Anatomie der Japaner: Bd. 1. Das Arteriensystem der Japaner. Aorta thoracalis - Arcus plantaris profundus, Acta Scholae Medicinalis Universitatis in Kioto. Verlag d. Kaiserl.-Japan. Univ. zu Kyoto. Adachi, B., 1933. Anatomie der Japaner: Bd. 2. Das Venensystem der Japaner. Einleitung, Material, Methode und allgemeine Vorbemerkungen, Vv. pulmonales, Vv. cordis (S. Mochizuki), V. cava superior, Vv. anonymae, Acta Scholae Medicinalis Universitatis in Kioto. Verlag d. Kaiserl.-Japan. Univ. zu Kyoto. Aeby, C.T., 1880. Der Bronchialbaum der Säugetiere und des Menschen. Engelmann. Boyden, E.A., 1949. Cleft left upper lobes and the split anterior bronchus. Surgery 26. Boyden, E.A., 1949. A Synthesis of the Prevailing Patterns of the Bronchopulmonary Segments in the Light of Their Variations. CHEST Journal 15, 657. doi:10.1378/chest.15.6.657 Du Plessis, D.J., 1975. A synopsis of surgical anatomy, 11th ed. ed. J. Wright, Bristol. Emmermann, A., 1995. Chirurgische Operationslehre Teil 2. Minimal-invasive Chirurgie. Thieme, Stuttgart [u.a.]. Felix, W., 1928. Topographische Anatomie des Brustkorbes, der Lungen und der Lungenfelle, in: Die Chirurgie der Brustorgane. Springer Berlin Heidelberg, Berlin, Heidelberg, pp. 4– 245. Flores, R.M., Ihekweazu, U., Dycoco, J., Rizk, N.P., Rusch, V.W., Bains, M.S., Downey, R.J., Finley, D., Adusumilli, P., Sarkaria, I., Huang, J., Park, B., 2011. Video-assisted thoracoscopic surgery (VATS) lobectomy: catastrophic intraoperative complications. J. Thorac. Cardiovasc. Surg. 142, 1412–1417. doi:10.1016/j.jtcvs.2011.09.028 Fritsch, H., Kühnel, W., Leonhardt, H., Fritsch, H., 2005. Innere Organe, 9., überarb. und erw. Aufl. ed, Taschenatlas der Anatomie. Thieme, Stuttgart. Gilroy, A.M., Schünke, M., Voll, M. (Eds.), 2012. Atlas of anatomy, 2. ed. ed. Thieme, Stuttgart [u.a.]. Gray, H., Williams, P.L., Bannister, L.H. (Eds.), 1995. Gray’s anatomy: the anatomical basis of medicine and surgery, 38th ed. ed. Churchill Livingstone, New York. Gschnitzer, F., 1989. Chirurgie des Thorax. Urban & Schwarzenberg, München; Baltimore. 71 Hafferl, A., 1969. Lehrbuch der topographischen Anatomie, 3. Auflage. ed. Springer-Verlag Berlin Heidelberg, Germany. He, Z., Chen, L., Zhu, Q., Xu, H., 2012. A video-assisted thoracic surgical lobectomy for a lung tumour with a rare anomalous pulmonary artery. Interact Cardiovasc Thorac Surg 15, 786– 787. doi:10.1093/icvts/ivs290 Heberer, G., 1993. Chirurgie und angrenzende Gebiete: Anästhesie, Herzchirurgie, Kinderchirurgie, Neurochirurgie, Orthopädie, plastische Chirurgie, Urologie : Lehrbuch für Studierende der Medizin und Ärzte : unter Berücksichtigung des Gegenstandskatalogs, 6th ed. Springer-Verlag, Berlin ; New York. Henle, J., 1868. Handbuch der systematischen Anatomie des Menschen - Gefäßlehre. Friedrich Vieweg und Sohn, Braunschweig. Hirner, A., Weise, K., 2008. Chirurgie, 2. ed. Thieme. Hollinshead, W.H., 1968. Anatomy for surgeons, 2d ed. ed. Hoeber Medical Division, Harper & Row, New York. Hovelacque, A., Monod, O., Evrard, H., 1937. Le thorax, anatomie médico-chirurgicale. Librairie Maloine, Paris. Jardin, M., Remy, J., 1986. Segmental bronchovascular anatomy of the lower lobes: CT analysis. AJR Am J Roentgenol 147, 457–468. doi:10.2214/ajr.147.3.457 Kirschner, 1940. Allgemeine und Spezielle Chirurgische Operationslehre Dritter Band/Dritter Teil Die Eingriffe an der Brust und in der Brusthöhle. Springer Berlin Heidelberg, Berlin, Heidelberg. Köhn, K., Richter, M., 1958. Die Lungenarterienbahn bei Angeborenen Herzfehlern, Zwanglose Abhandlungen aus dem Gebiet der Normalen und Pathologischen Anatomie. Georg Thieme. Kremer, K., 1991. Thorax: Mamma, Mediastinum, Zwerchfell, Thoraxwand, Lunge, Tracheotomie, Koniotomie. Thieme, Stuttgart; New York. Landay, M.J., Chaw, C., Bordlee, R.P., 1982. Bilateral left lungs: unusual variation of hilar anatomy. AJR Am J Roentgenol 138, 1162–1164. doi:10.2214/ajr.138.6.1162 Maciejewski, R., Sawa, A., 1993. Relationships between divisions of the middle bronchus and vascularization patterns in the middle lung lobe. Scand J Thorac Cardiovasc Surg 27, 127– 132. 72 Matsumoto, K., Yamasaki, N., Tsuchiya, T., Miyazaki, T., Tomoshige, K., Hayashi, H., Ashizawa, K., Nagayasu, T., 2012. Three-dimensional computed tomography for a mediastinal basal pulmonary artery. Ann. Thorac. Surg. 94, e115–116. doi:10.1016/j.athoracsur.2012.04.137 McCotter, R.E., 1910. On the occurrence of pulmonary arteries arising from the thoracic aorta. Anat. Rec. 4, 291–298. Melloni, G., Cremona, G., Carretta, A., Ferla, L., Bandiera, A., Zannini, P., 2005. A particular anatomic variation of the course of the left pulmonary artery. J. Thorac. Cardiovasc. Surg. 130, 1719–1720. doi:10.1016/j.jtcvs.2005.08.009 Rauber, A., 1987. Anatomie des Menschen: Lehrbuch und Atlas 2. Thieme, Stuttgart u.a. Rauber, A., 1988. Anatomie des Menschen: Lehrbuch und Atlas 4. Thieme, Stuttgart u.a. Sadler, T.W., Langman, J., Drews, U., 2003. Medizinische Embryologie die normale menschliche Entwicklung und ihre Fehlbildungen, 10., korrigierte Aufl. ed. Thieme, Stuttgart [u.a.]. Schünke, M., Voll, M., 2005. Prometheus: LernAtlas der Anatomie [...]. Thieme, Stuttgart ;New York. Scott-Conner, C.E.H., 1993. Operative anatomy. Lippincott, Philadelphia. Shibano, T., Endo, S., Tetsuka, K., Kanai, Y., 2011. Dangerous mediastinal basal pulmonary artery during left upper lobectomy. Interact Cardiovasc Thorac Surg 13, 358–360. doi:10.1510/icvts.2011.274050 Sivrikoz, M.C., Tulay, C.M., 2011. Variations of lobar branches of pulmonary arteries in thoracic surgery patients. Surg Radiol Anat 33, 509–514. doi:10.1007/s00276-011-0777-y Subotich, D., Mandarich, D., Milisavljevich, M., Filipovich, B., Nikolich, V., 2009. Variations of pulmonary vessels: some practical implications for lung resections. Clin Anat 22, 698– 705. doi:10.1002/ca.20834 Tandler, J., 1926. Lehrbuch der systematischen Anatomie. Das Gefäßsystem, 1. Auflage. ed. Verlag von F. C. W. Vogel, Leipzig. Thiel, W., 1992. Die Konservierung ganzer Leichen in natürlichen Farben. Annals of Anatomy Anatomischer Anzeiger 174, 185–195. doi:10.1016/S0940-9602(11)80346-8 Vázquez, J., Lupi-Herrera, E., 1977. [The normal pulmonary angiogram]. Arch Inst Cardiol Mex 47, 698–705. 73 Von Hayek, H., 1970. Die menschliche Lunge, 2nd ed. Springer, University of Michigan. Waldeyer, A., 2002. Anatomie des Menschen, 17. Auflage, völlig überarb. A. (15. November 2002). ed. de Gruyter. Zenker, R., 1954. Die Lungenresektionen: Anatomie, Indikationen, Technik. Springer. 74 Anhang – Protokollblatt Protokollblatt Datum: Lungennummer: Lungenseite: Abgänge I Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: II Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: III Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: 75 IV Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: V Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: VI Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: VII Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: VIII Abgangsrichtung: Versorgung: 76 Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: IX Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: X Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: XI Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: XII Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): 77 Farbe der unterlegten Sonde: Farbe des Fadens: XIII Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: XIV Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: XV Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: XVI Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: 78 XVII Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: XVIII Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: XIX Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: XX Abgangsrichtung: Versorgung: Entspricht: Anmerkungen (Perforationen, Interpretationsschwierigkeiten...): Farbe der unterlegten Sonde: Farbe des Fadens: 79 Vermessungen Länge des Truncus pulmonlis(in cm): Winkel zwischen der Arteria pulmonalis ___________ und dem Truncus pulmonalis: Winkel zwischen dem Abgang der Arteria pulmonalis ___________ und dem Endastverlauf: Breite der Endarterie (direkt am Abgang gemessen) (in cm): Breite der Arteria pulmonalis ___________ direkt an der Bifurkation (in cm): Länge zwischen dem Abgang der Arteria pulmonalis und der Abgangsstelle des Endastes (in cm): Abgänge aller Arterien (Abstände von der Bifurcation bis zum Abgang der jeweiligen Arterien; Beginn = minimaler Abstand; Ende = maximaler Abstand) I: Beginn (in cm): Ende (in cm): II: Beginn (in cm): Ende (in cm): III: Beginn (in cm): Ende (in cm): IV: Beginn (in cm): Ende (in cm): V: Beginn (in cm): Ende (in cm): VI: Beginn (in cm): Ende (in cm): VII: Beginn (in cm): Ende (in cm): VIII: Beginn (in cm): Ende (in cm): IX: Beginn (in cm): Ende (in cm): X: Beginn (in cm): Ende (in cm): XI: Beginn (in cm): Ende (in cm): XII: Beginn (in cm): Ende (in cm): XIII: Beginn (in cm): Ende (in cm): XIV: Beginn (in cm): Ende (in cm): XV: Beginn (in cm): Ende (in cm): XVI: Beginn (in cm): Ende (in cm): XVII: Beginn (in cm): Ende (in cm): XVIII: Beginn (in cm): Ende (in cm): XIX: Beginn (in cm): Ende (in cm): 80 XX: Beginn (in cm): Ende (in cm): Diverse Photos: Nummer: Beschreibung: Nummer: Beschreibung: Nummer: Beschreibung: Nummer: Beschreibung: Nummer: Beschreibung: Nummer: Beschreibung: Nummer: Beschreibung: Nummer: Beschreibung: Nummer: Beschreibung: Nummer: Beschreibung: 81 82