Diabetologie und Stoffwechsel - Deutsche Diabetes Gesellschaft
Werbung

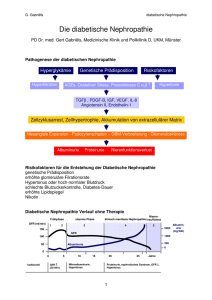
Diabetologie und Stoffwechsel Diabetologie und Stoffwechsel Oktober 2015 • Seite S97–S132 • 10. Jahrgang www.thieme-connect.de/ejournals S2 • 2015 Supplement 2 • Oktober 2015 • 10. Jahrgang • Seite S97–S132 Supplement Praxisempfehlungen der Deutschen Diabetes Gesellschaft Hrsg.: M. Kellerer, B. Gallwitz, im Auftrag der DDG Die Praxisempfehlungen der DDG Aktualisierte Version 2015 Offizielles Organ der Deutschen Diabetes-Gesellschaft This journal is listed in Science Citation Index, EMBASE and SCOPUS DDG Praxisempfehlung Nephropathie bei Diabetes 1 Autoren C. Rüster2, C. Hasslacher1, G. Wolf2 Institute 1 2 Letzte Aktualisierung 7/2015 Definition Screening und Diagnose ! ! Diabetesassoziierte Nierenerkrankungen umfassen alle Formen der renalen Schädigung, die bei Patienten in Verbindung mit Diabetes mellitus auftreten können, und sind in der Frühform durch konsequente Blutzucker- und Blutdruckkontrollen vermeidbar oder teilweise langfristig reversibel. Der Verlauf der diabetischen Nephropathie ist beim Typ-1- und Typ-2-Diabetes charakterisiert durch: ▶ Veränderungen der Albuminausscheidung im Urin, ▶ Abnahme der glomerulären Filtrationsleistung, ▶ Entwicklung oder Verstärkung von Hypertonie, Dyslipoproteinämie und weiteren diabetestypischen Komplikationen. Die Nephropathie-Stadien und die assoziierten " Tab. 1 aufgeführt. Begleiterkrankungen sind in ● In der Klassifizierung der chronischen Niereninsuffizienz nach KDIGO wird die Bedeutung der Albuminurie als prognostischer Marker für das Fortschreiten der Niereninsuffizienz auch bei nur geringgradig eingeschränkter GFR ebenfalls stark " Tab. 2). berücksichtigt (● Das Screening erfolgt einmal jährlich durch Bestimmung des Albumin-Kreatinin-Quotienten im ersten " Abb. 1) und BerechMorgenurin (s. Praxistools, ● nung der eGFR, da Patienten mit Diabetes auch ohne Albuminurie bereits eine eingeschränkte Nierenfunktion aufweisen können (z. B. bei ischämischer Nephropathie). Ausnahme: Patienten mit stark eingeschränkter Lebenserwartung sowie Vorliegen von Faktoren, die zu einer passageren Erhöhung der Albuminausscheidung führen können, z. B. bei körperlicher Anstrengung, akuten fieberhaften Erkrankungen, Harnwegsinfektionen, schlecht eingestelltem Diabetes, unkontrolliertem Hochdruck, Herzinsuffizienz. Die Diagnose „diabetische Nephropathie“ kann mit hoher Wahrscheinlichkeit angenommen werden, wenn eine persistierende Albuminurie besteht, d. h. der Albumin-Kreatinin-Quotient im Urin bei Männern > 20 mg/g und bei Frauen > 30 mg/g beträgt; jeweils in zwei Proben innerhalb von 3 Mo" Abb. 1, " Tab. 3). naten gemessen (s. Praxistools, ● ● Bei diskrepanten Befunden gilt die 2-aus-3-Regel. Das Schätzen der Kreatinin-Clearance durch die CKD-EPI-, MDRD- oder Cockcroft-Gault-Formel bietet eine alltagstaugliche Alternative zur Kreatinin-Clearancebestimmung im 24-h-Sammelurin – allerdings unter Beachtung der bestehenden Limitierungen (i. d. R. nicht bei Malnutrition, starker Adipositas, instabiler Nierenfunktion). Praxistool (s. Anhang) Bibliografie DOI http://dx.doi.org/ 10.1055/s-0035-1553865 Diabetologie 2015; 10 (Suppl 2): S113–S118 © Georg Thieme Verlag KG Stuttgart · New York · ISSN 1861-9002 Korrespondenzadresse Prof Dr. Gunter Wolf, MHBA Klinik für Innere Medizin III, Universitätsklinikum Jena Erlanger Allee 101 07740 Jena Tel.: 0 36 41/9 32 43 00 Fax: 0 36 41/9 32 43 02 [email protected] Diabetesinstitut, ATOS Klinik Heidelberg, Privatpraxis für Diabetologie, Endokrinologie, Angiologie Klinik für Innere Medizin III, Universitätsklinikum Jena Tab. 1: Nephropathie-Stadien und assoziierte Begleiterkrankungen Tab. 2: Stadien der chronischen Niereninsuffizienz und Prognose nach KDIGO Praxistools (s. Anhang) Abb. 1: Screening und Diagnostik der Nephropathie bei Diabetes mellitus Tab. 3: Differenzialdiagnose der diabetischen Nephropathie 1 Diese Praxisempfehlung lehnt sich an die Nationale Versorgungsleitlinie „Nierenerkrankungen bei Diabetes im Erwachsenenalter“ an. Rüster C et al. Nephropathie bei Diabetes … Diabetologie 2015; 10 (Suppl 2): S113–S118 S113 S114 DDG Praxisempfehlung Differenzialdiagnose ! Hinweise auf eine mögliche nichtdiabetische Nierenerkrankung sind a) bei Vorliegen einer erhöhten Albuminausscheidung: ▶ ein pathologisches Harnsediment (insbesondere dysmorphe Erythrozyten, Erythrozytenzylinder oder Leukozyten), ▶ eine rasche Zunahme der Proteinurie, ▶ eine extrem hohe Proteinurie (> 3 g/g Kreatinin), ▶ ein rascher Kreatininanstieg, ▶ atypische sonografische Veränderungen der Nieren, d. h. insbesondere verkleinerte Nieren oder asymmetrische Nierengröße, ▶ Diabetesdauer unter 5 Jahren bei Typ-1-Diabetes. Zur weiteren Abklärung wird eine Vorstellung beim Nephrologen empfohlen! b) bei Fehlen einer erhöhten Albuminausscheidung: Niereninsuffizienz ohne Mikro- oder Makroalbuminurie ist meist ischämisch bedingt (hypertensive Nephropathie). Die Therapie entspricht weitgehend der Behandlung bei diabetischer Nephropathie. Bei Verdacht auf Nierenarterienstenose, z. B. bei asymmetrischer Nierengröße, abdominellem Gefäßgeräusch, schwer einstellbarem Hypertonus (mehr als vier Antihypertensiva), Anstieg des Serum-Kreatinins über 50 % des Ausgangswerts unter ACE-Hemmer- bzw. AT1-Rezeptorantagonisten-Therapie, sonografisch einseitig kleine Niere, wird eine weiterführende bildgebende Diagnostik (Duplexsonografie, MRT) empfohlen. Weitere Diagnostik ! ▶ Augenhintergrund ▶ EKG, ggf. mit Belastung ▶ Langzeit-Blutdruckmessung ▶ Lipide (Gesamt-, HDL- und LDL-Cholesterin, Triglyzeride) ▶ Fußstatus (Pulse, periphere Dopplerdrücke, Stimmgabeltest) Bei Auftreten einer Niereninsuffizienz weiterhin Ausschluss von ▶ sekundärem renalem Hyperparathyreoidismus (Messung von ▶ Serum-Kalzium und Phosphat, Parathormon), Anämie (Hb bei Männern < 13 g/dl, bei Frauen < 12 g/dl); eine renale Genese kann angenommen werden, wenn andere Ursachen, insbesondere eine Störung des Eisenstatus, chronische Entzündungen, gastrointestinale Blutungen etc., ausgeschlossen wurden. Bei diabetischer Nephropathie tritt eine Anämie früher auf als bei anderen Nierenerkrankungen. lung der übrigen kardiovaskulären Risikofaktoren, insbesondere der LDL-Cholesterinerhöhung und erhöhten Thrombozytenaggregation, erforderlich. Dies gilt auch für Diabetiker mit überwiegend ischämisch bedingter Nephropathie (= Niereninsuffizienz ohne Albuminurie). Diabeteseinstellung ! ▶ In der Primärprävention der Nephropathie ist ein HbA1c-Wert ▶ ▶ zwischen 6,5 % (48 mmol/mol) und 7,5 % (58 mmol/mol) anzustreben. Dabei gilt der obere Zielbereich (7,0 – 7,5 % [53 – 58 mmol/mol]) für Patienten mit makroangiopathischen Komplikationen oder Vorliegen einer Hypoglykämiewahrnehmungsstörung. In der Sekundärprävention sollte zur Verhinderung der Progression der diabetischen Nephropathie ein HbA1c-Wert von < 7,0 % (< 53 mmol/mol) angestrebt werden, wenn eine klinisch relevante Makroangiopathie oder eine Hypoglykämiewahrnehmungsstörung ausgeschlossen werden kann. Der HbA1c-Wert unterschätzt in der Regel die Güte der Stoffwechseleinstellung bei Niereninsuffizienz (ab GFR < 60 ml/ min), insbesondere bei gleichzeitiger EPO- oder Eisentherapie. Wichtig Therapie-Besonderheiten bei nachlassender Nierenfunktion sind: ▶ Metformin: unter engmaschiger Kontrolle bei stabilen Patienten möglich bis zu einer GFR von 45 ml/min/1,73 m2 KO ▶ Glukosidasehemmer: keine Empfehlung wegen fehlender Studien ▶ Sulfonylharnstoffe: in der Regel Dosisreduktion, Ausnahme Gliquidon. Kontraindikation bei Kreatinin-Clearance ≤ 30 ml/ min Meglinide: Dosisreduktion bei Kreatinin-Clearance < 30 ml/min ▶ DPP4-Inhibitoren: Bei Kreatinin-Clearance < 60 ml/min Dosis▶ reduktion für Sitagliptin und Saxagliptin Inkretin-Mimetika: ▶ Exenatide: Dosisreduktion bei Kreatinin-Clearance 50 – 30 ml/ min, Kontraindikation ab Kreatinin-Clearance < 30 ml/min. ▶ Liraglutide: Kontraindikation ab Kreatinin-Clearance < 30 ml/ min. ▶ Dulaglutid: Kontraindikation ab Kreatinin-Clearance < 30 ml/ min ▶ Insulin: im Verlauf meist Dosisreduktion Blutdruckeinstellung ! Therapieziele und Therapie Normotensive Typ-1- und Typ-2-Diabetiker ! Normotensive Typ-1- und Typ-2-Diabetiker mit persistierend erhöhter Albuminausscheidung können mit einem ACE-Hemmer oder – bei Unverträglichkeit – mit einem AT1-Blocker behandelt werden, wenn zusätzliche Risiken für die Entwicklung oder Progression einer Nephropathie bestehen. Die Entwicklung und das Fortschreiten der diabetischen Nephropathie können beschleunigt werden durch ▶ unzureichende Blutzuckereinstellung, ▶ Hypertonie, ▶ Rauchen, ▶ evtl. Anämie, ▶ erhöhte Eiweißzufuhr. Durch Beeinflussung dieser Faktoren kann man die Entwicklung und/oder Progression der diabetischen Nephropathie verhindern oder zumindest verlangsamen. Da Patienten mit diabetischer Nephropathie ein exzessives kardiovaskuläres Risiko besitzen, ist ebenfalls eine konsequente Behand- Hypertensive Typ-1- und Typ-2-Diabetiker Bei hypertensiven Diabetikern mit Nephropathie sollte der systolische Blutdruck zuverlässig unter 140 mmHg gesenkt werden. Als diastolischer Zielblutdruck sollte ein Wert von 80 mmHg angestrebt werden. Der Zielblutdruck ist individuell zu wählen in Abhängigkeit von Rüster C et al. Nephropathie bei Diabetes … Diabetologie 2015; 10 (Suppl 2): S113–S118 DDG Praxisempfehlung ▶ der Urin-Albuminausscheidung (je höher die Proteinurie, des- to niedriger der Zielblutdruck), ▶ Begleiterkrankungen. Zur medikamentösen Therapie sollten primär eingesetzt werden: ACE-Hemmer2 – bei Unverträglichkeit AT1-Blocker – allein oder in Kombination mit Diuretika und/oder anderen Substanzen " Abb. 2). Betablocker und Diuretika sind als weitere Kombina(● tionspartner zur Prävention koronarer Komplikationen und zur Blutdruckeinstellung empfohlen, können allerdings die Glukosetoleranz verschlechtern. Die kombinierte Therapie von AT1-Blockern und ACE-Hemmern sollte Spezialisten vorbehalten bleiben. Praxistools s. Anhang Abb. 2: Indikationsstellung und antihypertensive Therapie bei Diabetes mellitus Weitere Therapiemaßnahmen ! 1. Thrombozyten-Aggregationshemmung beim Nachweis kardiovaskulärer Komplikationen, z. B. mit ASS 100 mg/die 2. LDL-Cholesterin unter 100 mg/dl absenken 3. Rauchen einstellen 4. Normalisierung einer erhöhten Eiweißaufnahme auf 0,8 – 1,0 g/ kg Körpergewicht 5. Behandlung einer Anämie entsprechend der zugrunde liegenden Ursache 6. Ausgleich eines gestörten Phosphat-Kalziumstoffwechsels durch Phosphatsenker bzw. Vitamin D oder entsprechende Analoga 2 Wichtig ▶ Vermeidung von Röntgen-Kontrastmitteln! ▶ Vermeidung von nichtsteroidalen Antirheumatika! ▶ Antibiotische Therapie von Harnwegsinfektionen! ▶ Mögliche Kumulation von Medikamenten bei Niereninsuffizienz beachten! ▶ Anpassung von Medikamenten an die reduzierte Nierenfunktion! Monitoring und Langzeitkontrolle Folgende Parameter sollten je nach Nephropathie-Stadium 2- bis 4-mal jährlich überprüft werden: ▶ HbA1C, Lipide, ▶ Monitoring des Blutdrucks (einschließlich Selbstkontrolle und evtl. 24-h-Blutdruckmessung), ▶ Serum-Kreatinin, Harnstoff und Kalium, ▶ Bestimmung der Albuminausscheidung, ▶ Berechnung oder Messung der Kreatinin-Clearance. Ab dem Stadium 3 (Kreatinin-Clearance < 60 ml/min) zusätzlich: ▶ Hämoglobin, Hämatokrit, ▶ Serum-Phosphat, Serum-Kalzium, ▶ ggf. Parathormon. Nephrologische Mitbetreuung ist bei Auftreten einer höhergradigen Niereninsuffizienz notwendig. Adressen im Internet ! www.deutsche-diabetes-gesellschaft.de ▶ Ausführliche Fassung der evidenzbasierten Leitlinien www.diabetes-deutschland.de ▶ Informationssystem zum Diabetes mellitus Für ACE-Hemmer sind neben dem nephroprotektiven Effekt günstige Wirkungen auf die Hemmung der Retinopathieprogression und die kardiovaskuläre Mortalität nachgewiesen. Rüster C et al. Nephropathie bei Diabetes … Diabetologie 2015; 10 (Suppl 2): S113–S118 S115 S116 DDG Praxisempfehlung Anhang: Praxistools ! Tab. 1 Nephropathie-Stadien (neue Klassifikation) und assoziierte Begleiterkrankungen. Stadium/Beschreibung glomeruläre Filtra- Albumin-Kreatinin- tionsrate (ml/min) Quotient im Urin (mg/g) Nierenschädigung mit normaler Nierenfunktion 1a Mikroalbuminurie > 90 ♂ 20 – 200 1; ♀ 30 – 300 1 1b Makroalbuminurie > 90 ♂ > 200 1; ♀ > 300 1 Nierenschädigung mit Niereninsuffizienz (NI) 1 2 2 leichtgradige NI 60 – 89 ♂ > 200 2; ♀ > 300 2 3 mäßiggradige NI 30 – 59 abnehmend 4 hochgradige NI 15 – 29 abnehmend 5 terminale NI < 15 Bemerkungen S-Kreatinin im Normbereich Blutdruck im Normbereich steigend oder Hypertonie Dyslipidämie, raschere Progression von KHK, AVK, Retinopathie und Neuropathie S-Kreatinin grenzwertig oder erhöht, Hypertonie, Dyslipidämie, Hypoglykämieneigung rasche Progression von KHK, AVK, Retinopathie u. Neuropathie. Anämie-Entwicklung, Störung des Knochenstoffwechsels bei Konzentrationsmessung ohne Bezug auf U-Kreatinin gilt: 20 – 200 mg/l. bei Konzentrationsmessung ohne Bezug auf U-Kreatinin gilt: > 200 mg/l. Tab. 2 Stadien der chronischen Niereninsuffizienz nach KDIGO 2012 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney International Supplements 2013; 3:5 – 14. Prognose der chronischen Niereninsuffzienz Albuminausscheidung im Urin (mg/g) A1 A2 A3 normal bis mäßig erhöht schwer erhöht < 30 30 – 300 > 300 hohes Risiko leicht erhöht Glomeruläre Filtrations-rate (ml/min/1,73 m 2) G1 normal oder hoch ≥ 90 niedriges Risiko mäßiges Risiko G2 leicht erniedrigt 60 – 89 niedriges Risiko mäßiges Risiko hohes Risiko G3a leicht bis mäßig erniedrigt 45 – 59 mäßiges Risiko hohes Risiko sehr hohes Risiko G3b mäßig bis schwer erniedrigt 30 – 44 hohes Risiko sehr hohes Risiko sehr hohes Risiko G4 schwer erniedrigt 15 – 29 sehr hohes Risiko sehr hohes Risiko sehr hohes Risiko G5 nierenversagen < 15 sehr hohes Risiko sehr hohes Risiko sehr hohes Risiko Rüster C et al. Nephropathie bei Diabetes … Diabetologie 2015; 10 (Suppl 2): S113–S118 DDG Praxisempfehlung Abb. 1 Screening und Diagnostik der Nephropathie bei Diabetes mellitus. Bestimmung der Albumin-Kreatinin-Ratio (AKR) im Urin und der eGFR nein ja AKR Frauen > 30 mg/g Kreatinin AKR Männer > 20 mg/g Kreatinin ja Gibt es Faktoren, die die Albuminausscheidung beeinflusst haben (nichtrenale Ursachen)? Behandelbare Faktoren behandeln/ bei sonstigen warten bis Rückgang nein Zweite Bestimmung der AKR (< 3 Monaten) nein ja AKR Frauen > 30 mg/g AKR Männer > 20 mg/g Dritte Bestimmung der AKR nein Albuminurie neg. und eGFR ≥ 60 ml/min/ 1,73 m2 KO AKR Frauen > 30 mg/g AKR Männer > 20 mg/g ja Albuminurie pos. und eGFR < 60 ml/min/ 1,73 m2 KO Albuminurie neg. und eGFR < 60 ml/min/ 1,73 m2 KO Kein Hinweis für diabetische Nephropathie Weitere Abklärung: Urinsediment, Nierensonographie, ggf. nephrologisches Konsil* Screening in einem Jahr Pathologische Befunde Albuminurie pos. und eGFR ≥ 60 ml/min/ 1,73 m2 KO nein V. a. diabetische Nephropathie ja V. a. nichtdiabetische Nephropathie *Der Verdacht auf eine nichtdiabetische Nierenkrankheit besteht insbesondere bei: – fehlender diabetischer Retinopathie – stark eingeschränkter oder rasch abfallender Nierenfunktion – rasch zunehmender Proteinurie oder nephrotischem Syndrom – therapierefraktärer arterieller Hypertonie – Zeichen oder Symptomen einer Systemerkrankung eGFR (ml/min/ 2 1 CKD Sta- Verlaufskontrolle in 6 Monaten + Kontrolle der Komorbiditäten + Therapieintensivierung Normoalbuminurie Mikroalbuminurie Makroalbuminurie1 1,73 m KO) dium > 60 1+2 DNP fraglich DNP möglich DNP sehr wahrscheinlich 30 – 60 3 DNP unwahrscheinlich DNP möglich DNP sehr wahrscheinlich < 30 4+5 DNP unwahrscheinlich DNP wahrscheinlich DNP sehr wahrscheinlich Tab. 3 DifferenZialdiagnose der diabetischen Nephropathie (DNP) nach glomerulärer Fitltrationsrate (GFR), Stadium der chronischen Niereninsuffzienz (CKD) und Ausmaß der Albuminurie. Eine Makroalbuminurie deutet bei gleichzeitigem Nachweis einer diabetischen Retinopathie mit großer Wahrscheinlichkeit auf das Vorliegen einer DNP hin. Rüster C et al. Nephropathie bei Diabetes … Diabetologie 2015; 10 (Suppl 2): S113–S118 S117 S118 DDG Praxisempfehlung Blutdruckmessung in der Praxis evt. plus ambulantes Blutdruckmonitoring (ABDM) und Selbstmessung RR 140/90 mmHg Ziel: Diastolischer Zielblutdruck 80 mmHg (systolischer Blutdruck < 140 mmHg), außerdem ggf. Rückbildung von Albuminurie und linksventrikulärer Hypertrophie RR 130 – 139/80 – 89 mmHg Nichtmedikamentöse Maßnahmen Ziel innerhalb 3 Monaten nicht erreicht Nichtmedikamentöse Maßnahmen + ACE-Hemmer* oder AT1-Rezeptorantagonist* Ziel nicht erreicht, in Abhängigkeit von Begleiterkrankung, Verträglichkeit und Blutdrucksenkung + Diur. dann zusätzlich KA od. BB, dann zusätzlich α-BI + KA. dann zusätzlich Diur. od. BB**, dann zusätzlich α-BI *Bei Vorliegen von Kontraindikationen alternativ Diuretikum, Kalziumantagonist oder Betablocker, bei Frauen im gebärfähigen Alter ohne wirksame Kontrazeption Kalziumantagonist evt. auch Betablocker **Keine Kombination von Betablocker mit Verapamil oder Diltiazem Diur. = Diuretikum KA = Kalziumantagonist BB = Betablocker α-BI = Alphablocker Erstveröffentlichung 5/2002 in: „Diabetes und Stoffwechsel“, Kirchheim Verlag; Autor der Erstveröffentlichung: C. Hasslacher Rüster C et al. Nephropathie bei Diabetes … Diabetologie 2015; 10 (Suppl 2): S113–S118 Abb. 2 Indikationsstellung und antihypertensive Therapie bei Diabetes mellitus.