Patienteninformation der Medizinischen Klinik II: Abteilung für
Werbung

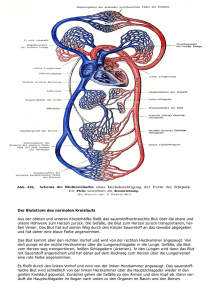
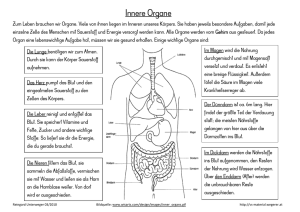
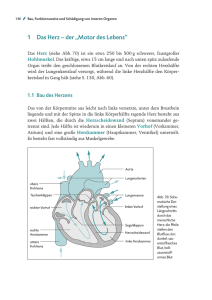
Patienteninformation der Medizinischen Klinik II: Abteilung für Kardiologie 1. Herz – Aufbau und Funktion Das Herz ist ein Muskel, der im Brustraum vier Herzhöhlen (rechter + linker Vorhof, rechte + linke Kammer) bildet. Die Aufgabe des Herzens besteht darin, das Blut durch den Körperkreislauf zu pumpen. So gelangt das ´verbrauchte´, sauerstoffarme Blut aus den Organen und Extremitäten über die Venen in das rechte Herz. Der rechte Vorhof sammelt dieses Blut. Es gelangt dann über eine Herzklappe in die rechte Kammer. Die Klappe verhindert, daß das noch sauerstoffarme Blut wieder zurück in den Körper fließt. Wenn sich nun durch einen elektrischen Impuls die Herzkammer zusammenzieht, wird das immer noch sauerstoffarme Blut in die Lungenarterien gepumpt. Auch hier verhindert eine Herzklappe den ungewollten Rückstrom des Blutes in die falsche Richtung. Die Lungenarterien verästeln sich nun in ganz kleine Gefäße, und das Blut wird nun in Kontakt mit dem eingeatmeten Sauerstoff gebracht und reichert sich mit frischem Sauerstoff an. Das bei Stoffwechselvorgängen im Körper entstehende Kohlendioxid wird gegen den Sauerstoff ausgetauscht und abgeatmet. Das so entstandene sauerstoffreiche Blut sammelt sich jetzt wieder in größeren Gefäßen und gelangt durch die sogenannten Lungenvenen in das linke Herz. Rechtes und linkes Herz sind durch eine muskuläre Scheidewand voneinander getrennt. Im linken Herzen sammelt sich das Blut wieder im linken Vorhof und gelangt über eine Herzklappe (Mitralklappe) in die linke Herzkammer (linker Ventrikel). Analog zur Trikuspidalkklappe am rechten Herzen verhindert die Mitralklappe den Rückstrom des Blutes zur Lunge. Durch den gleichen Impuls ausgelöst und auch fast zeitgleich zum rechten Ventrikel zieht sich auch die linke Herzkammer zusammen und treibt das frische Blut durch die Aortenklappe in die große Körperschlagader (Aorta) und weiter in alle Organe und Körperteile die Sauerstoff zur Energiegewinnung benötigen. Herzkranzgefäße: Nicht nur Organe wie Nieren und Leber oder auch die Muskeln der Arme und Beine sondern auch der Herzmuskel wird durch Abzweigungen der großen Körperschlagader (Aorta) mit sauerstoffreichem Blut versorgt. Diese Herzkranzgefäße gehen kurz hinter der Aortenklappe aus der Aorta ab und verzweigen sich über dem rechten und linken Herzen in kleine Äste, um das Herz selbst mit Sauerstoff und Nährstoffen zu versorgen. Bei den meisten Menschen sind es drei große Hauptäste, die sich dann weiter verzweigen. Wie in der Abbildung 2 zu erkennen, gibt es zumeist einen linken Hauptstamm aus dem zwei der drei Hauptäste entspringen. Diese beiden Äste versorgen die Vorderwand und Seitenwand des Herzens mit sauerstoffreichem Blut. Der dritte Hauptast entspringt zumeist getrennt und versorgt die Herzhinterwand. 2. Häufige Erkrankungen des Herzens 2.1 Angina pectoris und Herzinfarkt Bei vielen auch immer jüngeren Menschen kommt es durch Verdickung der Wand der Herzkranzgefäße, Verkalkung oder Gerinnselbildung im Herzkranzgefäß zu Durchblutungsstörungen des Herzmuskels. Durch alle drei genannten Mechanismen nimmt der Durchmesser des Gefäßes ab und es kommt zu einer Mangeldurchblutung des Herzmuskels. Manchmal ist trotz der Verengung in Ruhe das Nährstoffangebot noch höher als der Verbrauch. Diese Patienten haben in Ruhe keinerlei Beschwerden. Steigt bei Belastung (Treppensteigen, Sport...) der Verbrauch an Nährstoffen und Sauerstoff im Blut kommt es zu Angina pectoris. Das ist Latein und bedeutet wörtlich übersetzt: Enge in der Brust. Das beschreibt eigentlich ganz gut die Beschwerden die die Patienten angeben. Sie sprechen von einem Gefühl als hätte man einen Gürtel um die Brust oder einen Stein auf dem Brustbein. Nicht selten kommt Atemnot dazu und die Beschwerden strahlen häufig aus z.B. in den linken Arm oder in den Unterkiefer, aber auch in Oberbauch oder Rücken. Bei fortgeschrittener Gefäßverengung treten diese Symptome auch bei Ruhe auf. Das sind dann die Vorboten eines Herzinfarktes. Zu einem Herzinfarkt kommt es bei hochgradigen Verengungen bzw. durch den kompletten Verschluß eines der drei Gefäße oder deren Seitenästen Plaqueruptur und Herzinfarkt: Die Beschwerden bei Belastung sollten zum sofortigen Aufsuchen des Hausarztes führen. Bei Auftreten von Beschwerden in Ruhe sollte unverzüglich über den Notruf 112 ein Notarzt alarmiert werden. Jede zeitliche Verzögerung führt zu einem unnötigen Absterben von Herzmuskelzellen, welches unwiderruflich sein könnte. Je größer das betroffene verschlossene Gefäß desto größer ist auch der Herzinfarkt. Durch das Absterben der Hermuskelzellen kommt es zu einer Art Narbenbildung, und das betroffene Herzmuskelgewebe verliert die so wichtige Pumpkraft und bildet oft den Ausgangspunkt für gefährliche Herzrhythmusstörungen, die bis zum Herzstillstand führen können. Wenn viel Herzmuskel im Rahmen eines Infarktes abgestorben ist, kann es durch die dadurch hervorgerufene Pumpleistungsminderung zum Rückstau kommen, was sich für die Patienten durch Atemnot bei Belastung und auch Wasser (Ödeme ) in den Beinen bemerkbar machen kann. Aber nicht nur diese ´Spätfolgen´ des Herzinfarktes machen eine sofortige Behandlung im Krankenhaus so lebenswichtig. Denn mit jeder Minute nach Beginn des Infarktes steigt das Risiko, auch Akutkomplikationen zu erleiden. Hier besonders gefährlich sind wieder bösartige schnelle Herzrhythmusstörungen die zum sofortigen Herzstillstand führen können. Daher gilt: „Jeder starke Brustschmerz der länger als 20 Minuten anhält ist dringend verdächtig auf einen Herzinfarkt !“ Bei den ersten Anzeichen eines Herzinfarktes: • • • Keine Zeitverzögerung durch Abwarten oder Therapieversuche zu Hause Unverzügliche Alarmierung des Rettungsdienstes (Tel.: 112) Kein Transport im eigenen Auto in die Klinik sondern nur mit Rettungswagen Welche Patienten haben ein besonders hohes Risiko einen Infarkt zu erleiden? Dies sind insbesondere Patienten, bei denen einer oder mehrere Risikofaktoren vorliegen. Risikofaktoren sind Lebensumstände oder Erkrankungen, die mit einem statistisch gesicherten deutlich erhöhten Infarktrisiko einhergehen. Dazu gehören: • • • • • • • Herzinfarkte bei verwandten Familienmitgliedern Zuckerkrankheit Nikotinkonsum erhöhter Blutdruck Übergewicht erhöhte Blutfette (Cholesterin) Bewegungsmangel B) Herzklappenfehler: Im ersten Kapitel wurden die Funktionen der vier Herzklappen beschrieben, die für den jeweiligen Herzabschnitt Ventilfunktionen haben und für die richtige Strömungsrichtung des Blutes sorgen. Klappenfehler, die diese Funktion beeinträchtigen, können sowohl angeboren als auch erworben sein. Grundsätzlich unterscheidet man Klappenverengungen (Stenosen) von Klappenundichtigkeiten (Insuffizienzen). Klappenverengungen: Klappenverengungen sind häufig die Folge von entzündlichen Erkrankungen z.B. dem sog. rheumatischen Fieber, welches Jahre vor dem Auftreten der Klappenverengung aufgetreten sein kann. Eine weitere Ursache sind degenerative Prozessse, d.h. Verschleiß und Verkalkung. Die Folge der Klappenverengung ist zunächst einmal eine Drucküberlastung der Herzhöhle, die vor der Klappe arbeitet, denn diese muß nun gegen einen höheren Widerstand arbeiten um das Blut durch die verengte Klappe zu pumpen. Dies kann zunächst zu einer Muskeldickenzunahme führen. Ist die stärkere Belastung aber dadurch nicht zu bewältigen kommt es im Spätstadium zu einer Erschlaffung der betroffenen Herzhöhle, zur sog. Herzinsuffizienz. Im Folgenden beschreiben wir kurz die beiden häufigsten Formen der Klappenverengung: 1. Aortenklappenstenose: Die Aortenklappenverengung ist zumeist erworben und betrifft überwiegend ältere Patienten. Die Aortenklappe trennt die linke Herzkammer von der großen Körperschlagader, der Aorta. So kommt es zum einen zu einer Druckbelastung der linken Herzkammer mit oben beschriebener Muskeldickenzunahme (Hypertrophie) und der möglichen Folge des Herzmuskelpumpversagens im fortgeschrittenen Stadium. Die weiteren Probleme ergeben sich daraus, dass durch die enge Klappe nicht ausreichend sauerstoffreiches Blut in den Körper gelangt. Dies kann zu Schwindel, Angina pectoris und zu Anfällen von Bewußtlosigkeit führen. Typisch ist auch Atemnot bei Belastung. Geringe Aortenklappenverengungen können zunächst engmaschig beobachtet werden. Höhergradige Verengungen müssen vor dem Eintreten von Komplikationen operiert werden. Dies kann auch schon vor dem Eintreten von schweren Symptomen erforderlich sein. 2. Mitralklappenstenose: Die Mitralklappenverengung tritt häufig nach dem oben beschriebenen rheumat. Fieber auf. Belastet wird hier der linke Herzvorhof, der das sauerstoffreiche Blut aus der Lunge sammelt und in die linke Herzkammer weiterleitet. Häufig kommt es zu einer erheblichen Erweiterung des linken Vorhofes und/oder zum Vorhofflimmern, einer Herzrhythmusstörung mit ganz unregelmäßigem Herzschlag (Kapitel II C).Auch hier ist oft ein Herzklappenersatz erforderlich. Dieser verhindert, wenn rechtzeitig durchgeführt, einen Rückstau des Blutes in die Lunge (Lungenödem). Neben dem Herzklappenersatz gibt es bei der Mitralklappenverengung auch die Möglichkeit, in ausgewählten Fällen eine Ballonaufdehnung durchzuführen. Dies geschieht in örtlicher Betäubung im Herzkatheterlabor. Klappeninsuffizienzen: Klappenundichtigkeiten treten auch nach Entzündungen, nach Unfällen mit Brustkorbprellung, nach Herzinfarkten oder durch Verschleiß auf. Hierbei kommt es durch Volumenbelastung zu einer Überbeanspruchung der betroffenen Herzhöhlen mit den oben beschriebenen Folgen. Auch hier ist es wichtig, den richtigen Zeitpunkt zur Operation nicht zu verpassen. C) Herzrhythmusstörungen: Herzrhythmusstörungen entstehen häufig auf der Basis von Entzündungen des Herzens, nach Herzinfarkten, bei Klappenfehlern oder auch bei Hormonstörungen (Schilddrüsenüberfunktion). Manche Herzrhythmusstörungen treten aber auch bei völlig herzgesunden Patienten auf und sind nur, wenn sie als unangenehm empfunden werden, behandlungsbedürftig. Im Folgenden geben wir einen kurzen Überblick über die häufigsten Herzrhythmusstörungen (HRST) und die Therapiemöglichkeiten. 1. langsame HRST (Bradykardien): Diese treten oft i.R. von organischen Herzerkrankungen auf. Soweit keine behebbaren Ursachen vorliegen, muß oft ein Schrittmacher eingepflanzt werden. Manchmal müssen diese Patienten mehrere Tage vorher am Überwachungsmonitor mit einer Dauer EKGAbleitung beobachtet werden. Sind zum Beispiel Medikamente ursächlich, kann oft eine Schrittmacherimplantation vermieden werden. 2. schnelle Herzrhythmusstörungen (Tachykardien): Hier unterscheiden wir die gefährlichen Herzkammerrhytmusstörungen von den nicht so bedrohlichen Vorhofrhythmusstörungen. Die Kammertachykardien müssen mit Medikamenten und nicht selten mit einem sog. Defibrillator (auch ICD=interner Cardioverter-Defibrillator) behandelt werden. Ein Defibrillator ist ein etwas größerer Herzschrittmacher, der durch Stromstöße mit sehr niedriger Energie das Herzrasen zuverlässig beenden kann. Vorhoftachykardien können auch mit Medikamenten beendet werden. In manchen Fällen kann man durch einen Stromstoss von außen das Herz wieder in den normalen Takt überführen. Hierfür ist eine Kurznarkose erforderlich. Wenn diese Bestrebungen nicht zur `Rhythmisierung´ führen, kann man auch das Herzstolpern belassen. Medikamente sollen dann einen zu schnellen Herzschlag verhindern und Medikamente, die die Blutgerinnung hemmen(z.B.Marcumar), sollen verhindern, dass sich in den Herzhöhlen Gerinnsel bilden, die zum Schlaganfall führen können. Manche Herzrhythmusstörungen können auch verödet werden. Hierzu wird über die Leiste in örtlicher Betäubung ein Katheter ins Herz vorgeschoben und durch eine für den Patienten schmerzfreie Stromabgabe, kann in einigen ausgewählten Fällen der ursächliche Herd der HRST für immer beseitigt werden. D) Sonstiges: Herzbeutelergüsse: Herzbeutelergüsse entstehen oft im Rahmen von bakteriellen oder viralen Infekten nach Herzinfarkt oder Herzoperation oder auch im Rahmen von Tumorerkrankungen. Seltene Ursachen kommen aus dem rheumatischen Formenkreis. Manchmal genügt eine antientzündliche Behandlung mit Medikamenten. In schweren Fällen punktiert man in lokaler Betäubung den Erguss ab und belässt auch manchmal einen kleinen Katheter im Herzbeutel, um noch in der folgenden Zeit ohne erneute Punktion Erguss ablassen zu können Herzentzündungen (Endokarditis): Im Rahmen von Infektionen mit Bakterien oder Pilzen kommt es gelegentlich zu einem Befall des Herzens und insbesondere der Herzklappen. Komplikationen können durch die rechtzeitige Diagnosestellung und gezielte Therapie mit Antibiotika vermieden werden. Bei zu spät begonnener Therapie kommt es häufig zu Herzklappenfehlern, die oft mit einer Herzklappenoperation behandelt werden müssen. Angeborene Herzfehler: Hier gibt es unzählige verschiedene Formen mit unterschiedlichsten Symptomen und Therapien. Oft sind korrigierende Operationen schon im Kindesalter erforderlich. Manche Herzscheidewanddefekte bleiben bis ins hohe Alter unerkannt. Eine Reihe von Defekten in der Vorhofscheidewand läßt sich mit einem speziellen Verschlußgerät von der Leiste aus ohne Operation am offenen Herzen verschließen.