Schonende Bildgebung
Werbung

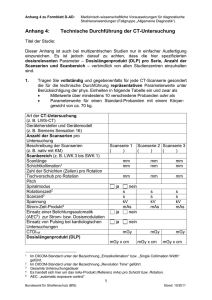
Schonende Bildgebung Anleitung zur Entwicklung von pädiatrischen CT-Protokollen Einleitung: Vor dem Jahr 2001 wurde die überwiegende Mehrzahl von CT-Untersuchungen bei Kindern mit denselben oder ähnlichen Protokollen durchgeführt wie CTUntersuchungen bei Erwachsenen. Im Jahr 2001 erschienen mehrere wissenschaftliche Artikel (1-3), in denen darauf hingewiesen wurde, dass dieses Vorgehen ungeeignet sei und dies bei unseren kleinsten Kindern zu einer bis zu drei mal höheren Dosisbelastung führt als bei Erwachsenen. Seitdem wurden in der wissenschaftlichen Literatur zahlreiche wissenschaftliche Arbeiten, die sich mit Protokollen zur Dosisreduktion bei pädiatrischen CT-Untersuchungen beschäftigen, publiziert (4-17). Viele dieser Protokolle sind jedoch spezifisch für bestimmte CTGerätetypen und nicht auf andere CT-Geräte übertragbar. Derartige Anleitungen geben entweder Unterstützung in der Entwicklung von pädiatrischen Protokollen oder erlauben es, die geltenden Protokolle zu vergleichen bzw. ihre Eignung sicher zu stellen. Das gegenständliche Dokument ist ausschließlich als eine Anleitung zu sehen. Die technischen Parameter haben lediglich Empfehlungscharakter für die Umsetzung der CTUntersuchungstechnik. Der verantwortliche Radiologe/die verantwortliche Radiologin in Abstimmung mit einem Medizinphysiker/einer Medizinphysikerin muss alle Änderungen der CT –Untersuchungstechnik, die zu einer Reduktion der Strahlenbelastung führen dahingehend evaluieren, dass sicher gestellt wird, dass die diagnostische Information adäquat ist. Es wurden CT-Geräteparameter mit dem Ziele einer Dosisreduktion aufbauend auf Dosismessungen mit Ionisationskammern und anatomischen pädiatrischen CTPhantomen (18) entwickelt. Die Phantomgröße reicht von der Kleinkindergröße bis zum Erwachsenen, sie bestehen aus einem Gewebe äquivalenten Kunststoff mit einer Dichte von null HU. Die abdominellen Phantome haben eine gewebeäquivalente Wirbelsäule; die Thoraxphantome haben ebenfalls eine gewebeäquivalente Wirbelsäule und gewebeäquivalentes Lungengewebe; die Schädelphantome verfügen über gewebeäquivalenten Schädelknochen. Um diese Reduktionsfaktoren sinnvoll nutzen zu können, sollte der Radiologe/die Radiologin zu anfangs mit radiologisch-technischem CT-Personal zusammenarbeiten, um sich mit den CT-Techniken bei Kindern und Erwachsenen vertraut zu machen. Als erster Schritt muss verifziert werden, dass die ErwachsenenCT-Untersuchungstechnik bzw. die entsprechende Strahlenbelastung nicht größer ist als die durch das American College of Radiology (ACR) CTAkkreditierungsprogramm empfohlenen Dosiswerte (19, 20). Es gibt keine universelle CT-Technik, die für die CT-Geräte aller CT-Anbieter bei Erwachsenen angewendet werden kann. Unterschiede im Design verschiedener CT-Geräte (z.B.Körperformfilter, Brennfleck-Detektorabstand, Detektorempfindlichkeit bzw. Effizienz etc.) verunmöglichen es, die auf den Patienten wirkende Strahlendosis auf Basis der Geräteparameter abzuschätzen. Konsequenterweise muss ein qualifizierter Medizinphysiker (21, 22), der entsprechende Ausbildungsnachweise aufweisen kann zur Verfügung stehen, der den Dosisoutput des jeweiligen CT-Gerätes messen kann, um die Dosis zu berechnen und damit geeignete abdominelle CT-Techniken und Schädel-CT-Techniken entwickeln zu können. Jeder qualifizierte Medizinphysiker, der in anderen Institutionen bei entsprechenden Strahlengutachten mitgewirkt hat, sollte mit diesem Testprotokoll vertraut sein (23). Die erarbeiteten CT-Techniken für Abdomen und Schädel werden zu Ihrer jeweiligen Ausgangstechnik. Unter Verwendung dieser Grundlagen erlauben die Tabellen 1 und 2 die Abschätzung entsprechender mAs-Reduktionen für Kinder basierend auf deren Alter oder ihrem PA-Durchmesser. Idealerweise sollten die PA-Durchmesser des Kindes mit entsprechenden Messpunkten vermessen werden. Für den Fall, dass es nicht möglich ist, den entsprechenden PA-Durchmesser des Kindes zu erheben, listen die Tabellen 1 und 2 durchschnittliche Alterswerte auf, die in der ersten Spalte mit der Dicke korrespondieren. Die resultierenden Techniken sollten eine Strahlungsdosis ermöglichen, die ungefähr gleich oder weniger ist als die berechnete CT-Dosis für Erwachsene für dieselbe Untersuchung (es soll nochmals darauf hingewiesen werden, dass die Assistenz durch einen Medizinphysiker gegeben sein sollte). Diese Instruktionen sind so aufgebaut, dass alle CT-Parameter, außer dem Röhrenstrom (mA) und/oder die Rotationszeit unverändert bleiben, wenn es zur Entwicklung maßgeschneiderter CT-Protokolle für Kinder kommt. Obwohl mehrere Autoren empfehlen auch andere Parameter (insbesondere kV) zu verändern, um die Dosis zu reduzieren (24-28), so ist darauf hinzuweisen, dass die gegenständlichen Empfehlungen nicht anwendbar sind, wenn andere Faktoren als mAs geändert werden. Die enge Zusammenarbeit mit dem Medizinphysiker/der Medizinphysikerin in dieser Situation ist unbedingt erforderlich, um die entsprechende Bildqualität sicher zu stellen während die erforderlichen Dosisreduktionen durchgeführt werden! Die Daten in den beiden Tabellen listen die Reduktionsmöglichkeiten für mAs auf, wenn eine freie Parameterwahl erfolgt. Wenn eine automatische Belichtungskorrektur (Automatic Exposure Control – AEC) an ihrem CT-Gerät verfügbar ist, sollte das AEC-System automatisch die Dosis bei Kindern reduzieren, vorausgesetzt die Erwachsenengrundeinstellungen sind entsprechend eingestellt. In diesem Falle sollten Sie dem Teil A der Prozedur folgen, um sicher zu stellen, dass die Dosisabschätzungen, ausgehend von Ihren Grundeinstellungen nicht die empfohlenen Erwachsenenwerte übersteigen. Platzieren Sie Ihre mAsGrundeinstellungswerte in die zur Verfügung gestellteTabellenkalkulation, um die korrekte CT-Untersuchungstechnik für Ihr CT-Gerät zu erhalten. Zur Verifikation, dass das AEC-System Ihres CT-Scanners entsprechend funktioniert, sollten die mAs-Werte, die von Ihren CT-Bildern ablesbar sind, mit den entsprechenden Werten verglichen werden, die in Tabelle 1 und 2 aufgeführt sind. Wenn die mAs-Werte an Ihrem Scanner kleiner oder gleich wie die entsprechenden Werte in Tabelle 1 oder 2 sind, können Sie davon ausgehen, dass die pädiatrische Strahlendosis geringer ist oder gleich wie die vergleichbaren Erwachsenen-Strahlendosiswerte ist. Mit der Reduktion der Patientendosis in der Computertomographie nimmt das Quantenrauschen oder das Hintergrundrauschen in Ihren Bildern zu. Da erhöhtes Quantenrauschen sich insbesondere im Niedrigkontrastbereich stärker auswirkt als im Hochkontrastbereich, ist die Möglichkeit der Dosisreduktion im Niedrigkontrastbereich limitiert. So erfordert z.B. die Weichteilgewebedifferenzierung (Niedrigkontrast) ein niedrigeres Rauschen als Untersuchungen des Knochens oder des Lungenparenchyms (Hochkontrast). Die vorliegenden Empfehlungen sollten eine entsprechende Bildqualität für pädiatrische Weichteiluntersuchungen erlauben, da die Dosis ähnlich zur Erwachsenentechnik ist und das Raschniveau sich nicht ändern sollte. Für Hochkontrastuntersuchungen sollte eine stärkere Dosisreduktion möglich sein. Durchführung: A. Entwcklung von Ausgangsparametern Untersuchungstechnik für abdominelles Erwachsenen. bzw. einer Ausgangs-CTCT und Schädel-CT bei 1. Der zuständige Medizinphysiker/die zuständige Medizinphysikerin sollten den CTDI-Vol für ein Erwachsenen-Körperphantom und für ein Erwachsenen-Schädelphantom unter Verwendung der FDA 32 und 16 CTDI PMMA Phantome (29) ermitteln. 2. Wenn der geeignete CTDI-Vol für das Erwachsenen Abdomenphantom oder das Schädelphantom die ACR CT-AkkreditierungsprogrammHöchstwerte von 25 bzw. 75 mGy (20) überschreitet, reduzieren Sie in Zusammenarbeit mit Ihrem Medizinphysiker/ihrer Medizinphysikerin entweder den Röhrenstrom (mA) oder die Rotationszeit (Sekunden), um die Dosis zu senken. 3. Vermerken Sie die endgültigen kV-Werte, Röhrenstromwerte (mA), Rotationszeit (in Sekunden), Pitch-Faktor und KörperformfilterEinstellung in Tabelle 1 und 2 als Ihre Ausgangswerte für Abdomen und Schädel bei Erwachsenen. B. Festlegung der entsprechenden mAs-Werte für pädiatrisches Thorax-CT, pädiatrisches Abdomen-CT und Schädel-CT 1. Multiplizieren Sie den Ausgangswert (Abdomen oder Schädel) für mAs mit dem angegebenen Reduktionsfaktor, um die entsprechenden pädiatrischen mAs-Werte festzulegen und tragen Sie dies in die Tabelle für alle PatientInnen PA-Durchmesser/Alter ein oder verwenden Sie die beigefügte Excel-Datei, um diese Berechnungen automatisch durchführen zu können. 2. Die anderen technischen Parameter in Ihrem Protokoll (kV, Pitch, Körperformfilter-Einstellung) müssen unverändert bleiben. Klären Sie mit Ihrem CT-Produzenten ab, dass die KörperformfilterEinstellung Ihres CT-Scanners sich nicht verändert, wenn das Field of View für Kinder reduziert wird. 3. Wenn der Pitch-Faktor für Thorax und Abdomen unterschiedlich gewählt wird, ersuchen Sie Ihren Medizinphysiker/Ihre Medizinphysikerin, den richtigen Thoraxausgangwert, ausgehend vom Abodmenausgangswert zu berechnen. Alternativ kann dies mit der beigefügten Excel-Datei automatisch durchgeführt werden, wenn Sie die unterschiedlichen Pitch-Werte in die Datei eintragen. 4. Für die Untersuchung von Kindern finden Sie den mAsReduktionsfaktor aus den komplettierten Tabellen gemäß den PADicke-/ oder Alterswerten. 5. Die mAs-Werte in Tabelle 1 und 2 gehen davon aus, dass die kVWerte für kindliche Untersuchungen gleich bleiben wie für die Berechnung der Ausgangs-mAs-Werte für die Kopf- und die Abdomenuntersuchung. Wenn Sie reduzierte kV-Werte für kindliche Untersuchungen anwenden, stimmen die empfohlenen mAs-Werte gemäß Tabelle nicht. Tabelle 1: mAs-Reduktionsfaktoren für CT-Untersuchungen des pädiatrischen Abdomens und Thorax . Abdomen Baseline: PA Thickness (cm) 9 12 14 16 19 22 25 31 kVp= mA= Time= sec Pitch Abdomen= Abdomen Approx Age newborn 1 yr 5 yr 10 yr 15 yr small adult med adult large adult mAs Reduction Factor (RF) 0.43 0.51 0.59 0.66 0.76 0.90 Baseline (BL) 1.27 Pitch Thorax= Thorax Estimated mAs = BL x RF (fill in) mAs Reduction Factor (RF) 0.42 0.49 0.57 0.64 0.73 0.82 0.91 1.16 Estimated mAs = BL x RF (fill in) Tabelle 2: mAs-Reduktionsfaktor für pädiatrische Schädel-CT-Untersuchungen. Head Baseline: PA Thickness (cm) 12 16 17 19 kVp= Pitch= mA= Approx Age newborn 1 yr 5 yr med adult Time= mAs Reduction Factor (RF) 0.74 0.86 0.93 Baseline (BL) sec Head Estimated mAs = BL x RF (fill in) Berechnungsbeispiele: 1. Ein Erwachsenenthorax wird mit 120 kV, 0,5 Sekunden Rotationszeit, 200 mA, Pitch=1, FOV=35 cm untersucht. Welches ist die richtige Thorax-CT-Technik mit Pitch 1 für ein fünfjähriges Kind? Abdomen Baseline: PA Thickness (cm) 9 12 14 16 19 22 25 31 kVp= 120 mA= 200 Time= 0.5 sec Abdomen Approx Age newborn 1 yr 5 yr 10 yr 15 yr small adult med adult large adult mAs Reduction Factor (RF) 0.43 0.51 0.59 0.66 0.76 0.90 Baseline (BL) 1.27 Pitch Abdomen= 1 Pitch Thorax = 1 Thorax Estimated mAs = BL x RF (fill in) 43 51 59 66 76 90 100 127 mAs Reduction Factor (RF) 0.42 0.49 0.57 0.64 0.73 0.82 0.91 1.16 Estimated mAs = BL x RF (fill in) 42 49 57 64 73 82 91 116 Tabelle 1 empfiehlt einen Reduktionsfaktor von 0,57 für ein fünfjähriges Kind. Da der Ausgangs-mAs-Wert 100 mAs ist (200 mA x 0,5 Sekunden), ist der korrigierte pädiatrische mAs-Wert 57. Die resultierenden Parameter wären 120 kV, 0,5 Sekunden, 114 mA (200 mA x 0,57), Pitch = 1, FOV = 25 cm. 2. Ein Erwachsenen-Schädel wird mit 140 kV, 0,5 Sekunden Rotationszeit, 400 mA, Pitch = 1 und FOV = 25 cm untersucht. Welches sind die richtigen Schädel-CT-Parameter für ein einjähriges Kind? Head Baseline: PA Thickness (cm) 12 16 17 19 kVp= 140 Pitch= 1 Approx Age newborn 1 yr 5 yr med adult mA= 400 mAs Reduction Factor (RF) 0.74 0.86 0.93 Baseline (BL) Time= 0.5 sec Head Estimated mAs = BL x RF (fill in) 148 172 186 200 Tabelle 2 empfiehlt einen Reduktionsfaktor von 0,86 für ein einjähriges Kind. Da der mAs-Ausgangswert 200 mAs ist (400 mA x 0,5 Sekunden), ist der richtige pädiatrische mAs-Wert 172. Die resultierende Parameter sind 140 kV, 0,5 Sekunden, 344 mA (400 mA x 0,86), Pitch = 1, FOV = 20 cm. Bitte beachten Sie, dass der mAs-Ausgangswert bei 140 kV angegeben wird. Die pädiatrische Untersuchungstechnik, die von der Tabelle abgeleitet wird, geht davon aus, dass die kV gleich bleiben. Wenn der mAs-Ausgangswert bei 120 kV angegeben wird, ist die berechnete pädiatrische mAs-Zahl nur für 120 kV richtig. Zusammenassung: Diese zweistufige Vorgangsweise sollte zu einer CT-Dosisbelastung führen, die nicht größer ist als die entsprechenden Erwachsenendosiswerte, unabhängig von der Größe des Patienten. Zuerst sind Sie aber aufgefordert, Ihre derzeitige Erwachsenen- CT-Technik entsprechend anzupassen und die Dosis zu reduzieren, wenn diese hoch ist. Wenn Sie bisher Ihre pädiatrische CT-Technik noch nicht auf die in Tabelle 1 und 2 angegebenen Werte entsprechend angepasst und die Dosis reduziert haben, so werden die Bilder ein höheres Rauschen zeigen, als sie dies bisher gewohnt waren. Sie sollten diesen Schritt jedoch jedenfalls tun. Die „Alliance for Radiation Safety in Pediatric Imaging“ weiß, dass die oben genannten Dosisreduktionen für pädiatrische CT-Untersuchungen weniger aggressiv sind als dies schon jetzt einige Institutionen vorgenommen haben. Wenn Sie für Ihre derzeitigen pädiatrischen CT-Protokolle niedrigere mAs-Werte verwenden als diese, die sich aus Tabellen 1 und 2 ergeben, dann sind Ihre pädiatrischen Dosiswerte derzeit schon niedriger als die Dosiswerte für Erwachsene. Dies ist lobenswert und wir bestärken Sie mit Ihren derzeitigen Anstrengungen fortzufahren. Literatur 1. Brenner DJ, Elliston CD, Hall EJ, Berdon WE. Estimated risks of radiation-induced fatal cancer from pediatric CT. AJR 2001;176:289-296. 2. Patterson A, Frush DP, Donnelly LF. Helical CT of the body: are settings adjusted for pediatric patients? AJR 2001;176:297-302. 3. Donnellly LF, Emery KH, Body AS, et al. Minimizing radiation dose for pediatric body application of single detector helical CT: strategies at a large children’s hospital. AJR 2001;176:303-306. 4. Paterson A, Frush DP. Dose reduction in paediatric MDCT: general principles. Clin Radiol 2007: 62(6):507-517. 5. Verdun FR, Schnyder P, Gutierrez D, Gudinchet F. Patient dose optimization in pediatric computerized tomography. Rev Med Suisse 2006:2(73):1752-1757. 6. Fefferman NR, Bomsztyk E, Yim AM, Rivera R, Amodio JB, Pinkney LP, Strubel NA, Noz ME, Rusinek H. Appendicitis in children: low-dose CT with a phantom-based simulation technique—initial observations. Radiology 2005:237(2):641-646. 7. Shah R, Gupta AK, Rehani MN, Pandey AK, Mukhopadhyay S. Effect of reduction of tube current on reader confidence in paediatric computed tomography. Clin Radiol 2005:60(2):224231. 8. Mayo JR, Kim KI, MacDonald SL, Johkoh T, Kavanagh P, Coxson HO, Vedal S. Reduced radiation dose helical chest CT: effect on reader evaluation of structures and lung finings. Radiology 2004:232(3):749-756. 9. Greess H, Lutze J, Nomayr A, Wolf H, Hothorn T, Kalender WA, Bautz W. Dose reduction in subsecond multislice spiral CT examination of children by online tube current modulation. Eur Radiol 2004:14(6):995-999. 10. Ratcliffe J, Swanson CE, Hafiz N, Frawley K, Coakley K, Cloake J. Assessment of image quality of a standard and two dose-reducing protocols in peadiatric pelvic CT. Pediatr Radiol 2003:33(3):177-182. 11. Frush DP, Slack CC, Hollingsworth CL, Bisset GS, Donnelly LF, Hsieh J, Lavin-Wensell T, Mayo JR. Computer-simulated radiation dose reduction for abdominal multidetector CT of pediatric patients. Am J Roentgenol 179(5):1107-1113. 12. Morgan HT. Dose reduction for CT pediatric imaging. Pediatr Radiol 2002:32(10):724-728. 13. Westerman BR. Radiation dose from Toshiba CT scanners. Pediatr Radiol 2002:32(10):735737. 14. Fox SH, Toth T. Dose reduction on GE CT scanners. Pediatr Radiol 2002:32(10):718-723. 15. Frush D. Pediatric CT: practical approach to diminish the radiation dose. Pediatr Radiol 2002:32(10):714-717. 16. Frush DP. Strategies of dose reduction. Pediatr Radiol 2002:32(4):293-297. 17. Wong ET, Yu SK, Lai M, Wong YC, Lau PC. Br J Radiol 2001:74:932-937. 18. Varchena, V. Pediatric phantoms. Pediatr Radiol (2002) 32; 280-284. 19. McCollough C, Branham T, Herlihy V, et al. Radiation Doses from the ACR CT Accreditation Program: Review of Data Since Program Inception and Proposals for New Reference Values and Pass/Fail Limits. Presented at the RSNA 92nd Scientific Assembly and Annual Meeting, 2006. 20. New CT Accreditation Dose Requirements Effective January 1, 2008 http://www.acr.org/accreditation/FeaturedCategories/ArticlesAnnouncements/NewDoseReq.as px 21. ACR Technical Standard for Diagnostic Medical Physics Performance Monitoring of Computed Tomography (CT) Equipment http://www.acr.org/SecondaryMainMenuCategories/quality_safety/guidelines/med_phys/ct_eq uipment.aspx. 22. AAPM Definition of a Qualified Medical Physicist, http://www.aapm.org/medical_physicist/fields.asp 23. Instruction Manual for Testing the ACR CT Phantom http://www.acr.org/accreditation/computed/qc_forms/Phantom_Testing_Instruction_Final.aspx. 24. Huda W. Dose and image quality in CT. Pediatr Radiol 2002; 32:709-713. 25. Huda W, Chamberlain CC, Rosenbaum AE, et al. Radiation doses to infants and adults undergoing head CT examinations. Med Phys 28:393-399. 26. Huda W, Scalzetti EM, Levin G. Technique factors and image quality as functions of patient weight at abdominal CT. Radiol 217:430-435. 27. Lucaya J, Piqueras J, Garcia-Pena P, et al. Low-dose high resolution CT of the chest in children and young adults: dose, cooperation, artifact incidence, and image quality. Am J Roentgenol 175:985-992. 28. Crawley MT, Booth A, Wainwright A. A practical approach to the first iteration in the optimization of radiation dose and image quality in CT. Br J Radiol 74:607-614. 29. Shope TB, Gagne RM, Johnson GC. A method for describing the doses delivered by transmission x-ray computed tomography. Med Phys 8:488-495