Helicobacter pylori
Werbung

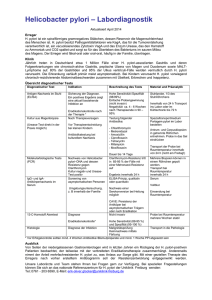
Fahne_0106 02.02.2006 15:15 Uhr Seite 49 Wissenschaft intern 49 Helicobacter pylori – das prämierte Bakterium bleibt spannend Dagmar Beier Lehrstuhl für Mikrobiologie, Theodor-Boveri-Institut für Biowissenschaften, Universität Würzburg 왘 Den Nobelpreis für Medizin 2005 erhiel- ten die australischen Wissenschaftler Barry J. Marshall und J. Robin Warren für ihre im Jahr 1984 publizierte Entdeckung, dass die Entstehung von Gastritis und Ulcus-Erkrankungen auf eine bakterielle Infektion des Magens mit dem Keim Helicobacter pylori zurückzuführen ist. Diese der damaligen Lehrmeinung widersprechende und zunächst äußerst kontrovers diskutierte Beobachtung der beiden Mediziner zog in den darauf folgenden Jahren eine erfolgreiche Revolutionierung der Therapieansätze für die genannten Erkrankungen nach sich. Es zeigte sich, dass die H. pylori-Infektion mit einem erhöhten Risiko zur Ausbildung maligner Magentumore oder Lymphome einhergeht. Auch als Konsequenz dieser interessanten Korrelation hat sich H. pylori als einer der bestuntersuchten medizinisch bedeutsamen Keime etabliert, was durch bislang mehr als 22.000 relevante Einträge in der Datenbank PubMed dokumentiert ist. H. pylori ist mit seinem ausschließlichen Wirt, dem Menschen, bereits seit mehr als 12.000 Jahren assoziiert. Die Infektion, von der heute etwa 50 Prozent der Weltbevölkerung betroffen sind und die ohne entsprechende Therapie lebenslang persistiert, verläuft bei den meisten Betroffenen asymptomatisch. Nur 10 bis 15 Prozent der infizierten Personen entwickeln als Folge der chronischen Infektion die genannten Krankheitsbilder. Die Forschungsaktivitäten der vergangenen Jahre konnten bereits weitgehend Aufschluss über die Mechanismen der Anpassung von H. pylori an sein ungewöhnliches und feindliches Habitat geben, das vor allem durch niedrigen pH-Wert gekennzeichnet ist: Ein Bündel von Flagellen, das an einem der Zellpole angeordnet ist, verleiht dem Bakterium hohe Motilität. Dies ermöglicht ihm, in der Kolonisierungsphase rasch das extrem saure Magenlumen zu durchqueren und die schützende, dem Magenepithel aufliegende Mucusschicht zu erreichen, die den eigentlichen Lebensraum von H. pylori darstellt. Ein Teil der Bakterien bindet dabei über Adhäsionsmoleküle, die spezifisch mit Rezeptoren an der Wirtszelloberfläche interagieren, an die Magenepithelzellen. Seine extreme Widerstandsfähigkeit gegenüber saurem pH-Wert erlangt H. pylori vor allem durch die Synthese des BIOspektrum · 1/06 · 12. Jahrgang Abb. 1: Elektronenmikroskopische Aufnahme von H. pylori G27 rer bereits gut charakterisierter Pathogenitätsfaktor, VacA, beeinflusst dagegen die angepasste Immunantwort, indem er die TZellproliferation hemmt oder in die AntigenPräsentation von B-Zellen eingreift. Obwohl H. pylori seit seiner Entdeckung vor mehr als zwanzig Jahren weltweit intensiv untersucht wurde, verdeutlichen die wenigen hier angerissenen Aspekte, dass wir noch weit davon entfernt sind, die Pathogenesemechanismen dieses Keims im Detail zu verstehen, und dass deren Charakterisierung noch viele Überraschungen bereithalten dürfte. Korrespondenzadresse: Enzyms Urease, das Harnstoff in Ammoniak und Kohlendioxid spaltet und somit eine Puffersubstanz erzeugt, die maßgeblich dazu beiträgt, den pH-Wert des bakteriellen Cytoplasmas und Periplasmas neutral zu halten. Expression und Aktivität des Enzyms Urease sowie die Aufnahme des Substrats Harnstoff ins Cytoplasma sind dabei in Abhängigkeit vom pH-Wert des umgebenden Mediums einer komplexen Regulation unterworfen. Die Frage, warum die durch H. pylori induzierte Gastritis bei einem Teil der infizierten Individuen schwere Folgeerkrankungen nach sich zieht, während sie bei den meisten Betroffenen asymptomatisch verläuft, ist allerdings noch ungeklärt. Vermutlich spielen hierbei sowohl eine besondere genetische Disposition des Patienten als auch spezielle Pathogenitätsfaktoren des Bakteriums eine Rolle. Von besonderer Relevanz ist der Pathogenitätsfaktor CagA, dessen Gen in einer Pathogenitätsinsel (cag) lokalisiert ist, die insbesondere bei Isolaten vorkommt, bei denen eine verstärkte Assoziation mit schweren Krankheitsbildern festgestellt wurde. CagA wird über ein bakterielles Sekretionssystem in die Wirtszelle übertragen und interferiert dort mit verschiedenen eukaryontischen Signaltransduktionskaskaden, die unter anderem die Zellproliferation beeinflussen, was mit der durch H. pylori induzierten Tumorbildung in Zusammenhang gebracht wird. Für die Persistenz der H. pylori-Infektion scheinen neuen Untersuchungen zufolge Mechanismen von Bedeutung zu sein, die dazu beitragen, die angeborene Immunantwort des Wirts zu umgehen oder zu unterdrücken. Ein weite- PD Dr. Dagmar Beier Lehrstuhl für Mikrobiologie Theodor-Boveri-Institut für Biowissenschaften Universität Würzburg Am Hubland D-97074 Würzburg [email protected]