Soziale Angst und Scham bei Anorexia und Bulimia nervosa
Werbung

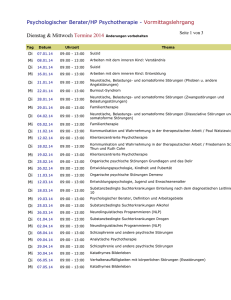
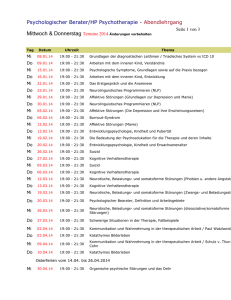
Einführung in die psychosomatische Medizin und Psychotherapie Priv.-Doz. Dr. med. Dipl.-Psych. Grabhorn Bereich Psychosomatik ... Krankenversorgung Ambulanz Tagesklinik 15 Betten Station 7 16 Betten Station 8 16 Betten Konsil/Liaisondienst Lehre Forschung Kooperation Ausbildung: •Medizinstudium Essstörungen SigmundFreud-Institut Weiterbildung: •Facharzt für Psychosomatik und Psychotherapie Somatoforme Störungen Zentrum für Psychotraumatologie Depressionen Zentrum für Essstörungen Fortbildung: •Kolloquien •Wissenschaftliche Konferenz Psychotherapieforschung Neurobiologie Trauma und Traumafolgestörungen Sigmund Freud und die „Entdeckung“ des Unbewussten Von der Neuropathologie zur Psycho/Neurosenpathologie • 1885/86 Forschungsaufenthalt bei Charcot an der Salpêtrière, Paris • Berührung mit Hysterie & Hypnose: Anfälle, Körpersymptome, Erinnerungsausfälle, somnambule und posthypnotische Erscheinungen, irrational unverständliche Träume • Die Existenz unbewusster seelischer Vorgänge wurde im Hypnotismus „zuerst leibhaft, handgreiflich und Gegenstand des Experiments“ (GW XIII, S. 407) Dokumentation hysterischer Symptome unter Hypnose Anna O. • Diverse Lähmungen und Zustände psychischer Verworrenheit während der Pflege ihres Vaters. • Im Wachbewusstsein konnte Anna O. nichts über die Entstehung der Symptome sagen, in Hypnose konnte sie diese Situationen erinnern. • Konnte sie den in der Situation des ersten Auftretens unterdrückten Affekt abreagieren, verschwanden die Symptome. • „Kathartisches Verfahren“: Bewusstmachung scheinbar vergessener Erlebnisse und Ausagierung unterdrückter Affekte unter Hypnose. Das dynamisch Unbewusste: Abwehrkonzept • Verdrängung: Der Mensch sträube sich dagegen, sich offen mit den unverträglichen Vorstellungen zu konfrontieren. • Die Konversion seelischer Schmerzen in körperliche diene der Befreiung aus dem quälenden Konflikt zwischen Wunsch und moralischer Verpflichtung, dazu sich eines unerträglichen psychischen Zustands zu entziehen. • Widerstand: Um es sich bewusst zu machen, musste der Arzt „eigene Anstrengung“ aufwenden, „der Kraftaufwand des Arztes war offenbar das Maß für einen Widerstand des Kranken“ (GW XVI, S. 54) Zur Aktualität Freuds „Die wenigsten Menschen dürften sich klar gemacht haben, einen wie folgenschweren Schritt die Annahme unbewußter seelischer Vorgänge für Wissenschaft und Leben bedeuten würde.“ (1917, GW XII, S. 11) Zur Aktualität Freuds • Das Verstehen unbewusster Motive bleibt Kern des psychoanalytischen Arbeitens • Das Setting bleibt die Matrix psychoanalytischer Erkenntnis • Biographisches Verstehen und Entwicklungskonzepte bleiben klinisch bedeutungsvoll (vgl. Habermas, T., 2006) Basisannahmen Die menschliche Psyche … • funktioniert zu großen Teilen unbewusst und ist • wesentlich durch Konflikte bestimmt. Adverse Childhood Experience Study (ACE) Felitti et al. 2002 (USA, N=18.000) •ACE-Prävalenz: - Seelische Mißhandlung 11% - Körperliche Mißhandlung 11% - Sexueller Mißbrauch 22% - Substanzabusus d. Eltern 26% - Psych. Kh. der Eltern/Suizid 19% - Gewalt durch Mutter 13% - Inhaftierung Eltern 3% •Je höher ACE-Score desto höher Risiko für: Depressionen, fam. Gewalt, Drogen, Arbeitslosigkeit etc. aber auch Adipositas, Rauchen (COLD) Das Trauma durchschlägt den Schutzschild, den die seelische Bedeutungsstruktur des Menschen bildet. Es wird dem Körper eingeschrieben und wirkt sich unmittelbar auf das organische Substrat seelischen Funktionierens aus. Bohleber, Psyche, 2004 Trauma • Weder Kampf noch Flucht möglich • Wechsel von Alarm- und DistanzierungsKapitulationsreaktion • Eingefrorener Zustand Frühe Erfahrungen, persönliche Entwicklung, Gesundheit und Krankheit Die wichtigsten basalen Erfahrungen des Menschen werden nur zum Teil bewusst, zum größten Teil unbewusst gespeichert. Schwierige primäre Erfahrungen hinterlassen als „biologische Narben“ geringere Stressresistenz, was sich z.B. in gesundheitlichem Risikoverhalten, emotionaler Instabilität oder höherer Verletzlichkeit in zwischenmenschlichen Beziehungen zeigt. Was ist Psychosomatik heute? Die Psychosomatische Medizin beschäftigt sich mit den Wechselwirkungen zwischen körperlichen, seelischen und sozialen Prozessen im Bezug auf Entstehung von Gesundheit und Krankheit, ihren Verläufen und Bewältigungsmöglichkeiten. Was ist das Organ der Psychosomatik ? Was Sie oft nur sehen, ist die Spitze des Eisbergs. Es ist immer eine individuelle Geschichte interpersoneller, somatischer und sozialer Wechselwirkungen. Übertragung Wiederholung früherer (kindlicher oder adoleszenter) Beziehungsmuster in gegenwärtigen Beziehungen. Sowohl positiv als auch negativ. Bei seelischen Erkrankungen sind die Übertragungen verzerrt: Fixierung des Erlebens auf interindividuell „unangemessene“ Weise (z.B. übergroße Wut, übergroße Angst). In der psychodynamischen Therapie werden wesentliche Übertragungsmuster wieder belebt und bearbeitet. Gegenübertragung Zentrale Bedeutung im allen klinischen Bereichen Wandlung vom „Störfaktor“ (Freud, 1910) zum bedeutsamen Instrument im therapeutischen Prozess (Heimann, 1950) Psychotherapie wird damit zu einem interaktiven Geschehen. Kernberg (1983): „die gesamte emotionale Reaktion des Analytikers auf den Patienten in der Behandlungssituation“ Relativ wenig Beachtung in der empirischen Psychotherapieforschung Wichtigsten psychosomatischen Erkrankungen und ihr Vorkommen in der Bevölkerung •Somatopsychischen Erkrankungen: Schwere körperliche Erkrankungen, deren Entstehung oder Verlauf durch psychische Faktoren beeinflusst werden, z.B. Colitis oder Asthma. Schwere körperliche Erkrankungen, in deren Folge es zu einer psychischen Störung kommen kann, z.B. Tumorerkrankungen. •Essstörungen (Anorexie und Bulimie): 3 % •Depressionen: 12,7 % •Somatoforme Störung (z.B. Schmerzstörungen): 11 % •Angst- und Panikstörungen: 14,9 % •Posttraumatische Belastungsstörung 8 % •Persönlichkeitsstörung: 3-10 % 41% aller Arbeitsunfähigkeitszeiten (der letzten vier Wochen) wegen psychischer Erkrankung (Wittchen et al. 2001) Klassifikation psychischer Störungen nach der Ätiologie A ) psychotraumatisch PTBS, dissoziative Störungen, somatoforme Störungen, Persönlichkeitsstörungen usw. D ) Untersozialisation B ) Übersozialisation dissoziale Störungen neurotische Störungen C ) psychobiologisch genetisch, erworben Vier ätiologische Einflusssphären und deren wechselseitigen Verflechtungen nach Fischer Jeder Arzt ein Psychosomatiker? 1. 30-40% hausärztlicher oder internistischer Patienten leiden an psychischen bzw. psychosomatischenErkrankungen! 2. Oft wird aber zunächst / nur eine körperliche Symptomatik geschildert 3. Psychische Kausalfaktoren / Folgen bei vielen körperlichen Krankheiten bedeutsam Psychosomatik Querschnittsfach + Spezialdisziplin Innere Medizin Psychiatrie Psychosomatik & Psychotherapie Facharzt für Psychosomatik und Psychotherapie Spezialgebiet mit besonderer Expertise in der Erkennung und (insbes. psychotherapeutischen) Behandlung von krankheitswertigen Störungen leib –und seelischer Vorgänge Weiterbildung: 5 J. • 1 Jahr Innere Medizin • 3 Jahre Psychosomatik • 1 Jahr Psychiatrie Zusammenfassung • Psychosomatik als ärztliche Grundhaltung bei jedem Patienten sinnvoll • Facharzt für Psychosomatische Medizin und Psychotherapie mit spezifischem Profil • Verständnisgrundlage: Biopsychosoziales Modell • Spezielle psychosomatische Krankheitsbilder und Therapie… Ergebnisse von Psychotherapie • Insgesamt sind Psychotherapien außerordentlich wirksam Mittlere Effektgrößen aus Metaanalysen (Lipsey, Wilson 1993): • Psychotherapie (allgemein) 0.85 Psychotherapie mit Erwachsenen 0.93 Einzelpsychotherapie 1.36 Gruppentherapie 1.19 • Demgegenüber: AZT für AIDS 0.47 Bypass (Effekt auf Angina) 0.80 Cyclosporin (Organabstoßung) 0.39 Antikoagulation (Thromboserisiko) 0.30 Psychotherapie Indikation • Etwa 25% der Bevölkerung leiden unter einer psychischen Störung von Krankheitswert (Punkt-Prävalenz). • Etwa 40% der Bevölkerung sind lebenslänglich gesund, d.h. die Lebenszeit-Prävalenz für psychische Störungen liegt bei etwa 60%. • Psychotherapie ist bei fast allen psychischen Störungen indiziert. Epidemiologische Untersuchung von Schepank (1994) „Psychotherapie ist ... Strotzka (1975) • ein bewusster und geplanter interaktioneller Prozess, • zur Beeinflussung von Verhaltensstörungen und Leidenszuständen, die behandlungsbedürftig sind (Konsens), • mit psychologischen Mitteln (Kommunikation, verbal/averbal), • in Richtung auf ein definiertes, gemeinsam erarbeitetes Ziel (Symptomminimierung/Änderung derStruktur), • mittels lehrbarer Techniken, • auf der Basis einer Theorie von normalem/pathologischen Verhalten. • In der Regel ist dazu eine tragfähige emotionale Bindung notwendig. Stationäre Psychotherapie Indikationen - Störungsmerkmale • unzureichende Motivation u./o. fehlende Möglichkeit für ambulante Behandlung ( regionale Indikation) • Symptomeinschränkungen verhindern ambulante Therapie (z.B. Agoraphobie; somatoforme Schmerzstörung) • Ich-strukturelle Schwäche mit reduzierter Fähigkeit zu kontinuierlicher ambulanter therapeutischer Beziehung • Milieugründe (Partnerschaftskrisen; familiäre Verstrickung etc.) • Herauslösung aus pathogenem Umfeld • z.B. bei somatoformen Störungen zur Erarbeitung einer Therapiemotivation • zu diagnostischen Zwecken bei noch unklarer Einordnung des Beschwerdebilds • bei indizierter komplexer bzw. multimodaler Behandlungsform (z.B. Ess-Störungen) • Krisenintervention Klinik für Psychiatrie, Psychosomatik und Psychotherapie Station 17/1 Therapie-Plan MONTAG DIENSTAG 8.00 - 9.00 Uhr RR - P – Gewicht MITTWOCH Ab 08.20 Uhr Einzeltherapie Gr.1 und 2 Nach Plan 9.00-10.15 Uhr Körperth. Gr.2 9.00.9.50uhr PMR Ess Therapie-Einzel Termine Einzeltherapie/VT n. Plan 11.00– 11.50 Uhr Musik-Therapie Gr.2 10.00-10.25Uhr Achtsamkeit 11.00- 12.00 Uhr Gruppen-Therapie Feste Essenszeiten: 08.30 - 09.30 12.30 - 13.30 18.30 - 19.30 DONNERSTAG FREITAG Ab 08.20 Uhr Einzeltherapie Gr.1 und 2 Nach Plan 9.00-10.15 Uhr Gestaltungsth. Gr.2 Körperth. Gr.1 Einzeltherapie/VT n. Pla 12.00 - 13.30Uhr GesamtKonferenz 12.15 - 13.ooUhr Team-Sitzung 13.30 - 15.00 Supervision 13.30 - 14.30 Uhr Gruppen-Therapie 14.00-15.15 Uhr Gestaltungsth. Gr.2 Körperth. Gr. 1 15.20-16.35 Uhr Märchen/RollenspielGruppeGr.2 15.00-15.25 Uhr Achtsamkeit 15.40 – 16.30 Uhr Ess Therapie(Gruppe) 17.00-17.50Uhr Musiktherapie Gr.1 16.00 – 17.00 Uhr Sport 15.40-16.30 Uhr PMR 10.30–12.00Uhr Visite Ess-Therapie Einzel 12.00 - 13.30Uhr GesamtKonferenz 13.30-14.45Uhr Gestaltungsth. Gr.1 Körperth. Gr.2 13.45 - 14.45Uhr Gruppen-Therapie 15.00-15.25 Uhr Achtsamkeit 15.30- 16.45 Märchen/RollenspielGr.1 15.45-16.10Uhr Stations-Runde Stand 28.4.2010