Trauma, Infektion und Tumor
Werbung

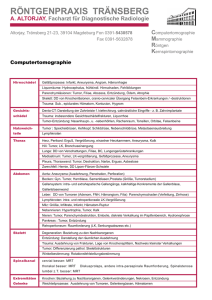
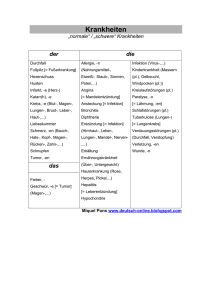
Trauma, Infektion und Tumor Trauma, Infektion und Tumor 2 Inhalt » Pathogenese » Symptomatik » Diagnostik » Therapie Eigene Bilder (1. und 3.), Bild aus Kurzlehrbuch Neurologie, Thieme (2.) Trauma, Infektion und Tumor Schädel-Hirn-Trauma (SHT) Allgemeiner Teil Trauma, Infektion und Tumor 5 Schädel-Hirn-Trauma (SHT): Allgemeiner Teil » Verletzungen des Schädels mit Hirnbeteiligung » Einteilung nach gedeckt vs. offen: » Gedecktes SHT – Dura intakt » Offenes SHT – Subduralraum bzw. tiefer eröffnet => Gefahr intrakranieller Früh- und Spätinfektionen! Bild: medicallibraryonline.com » Einteilung nach Schweregrad » Leitsymptom ist die Bewusstseinsstörung » Gefahr der intrakraniellen Druckerhöhung » » mit Hirnstammeinklemmung Differenzierung der traumatischen Hämatome nach Lokalisation Spätkomplikationen des schweren SHT können Wesensveränderungen, neuropsychologische Defekte und symptomatische Epilepsien sein Bild aus Kurzlehrbuch Neurologie, Thieme Trauma, Infektion und Tumor 6 SHT: Allgemeiner Teil Trauma, Infektion und Tumor 7 SHT: Wichtig für die Anamnese » Dauer der Bewusstlosigkeit? » Dauer der Erinnerungslücke? » Epileptischer Anfall? » Blutung/ Liquor aus Nase oder Ohr? » Quantifizierung des Bewusstseinszustandes mit der Glasgow-Koma-Skala! Trauma, Infektion und Tumor 8 Glasgow-Koma-Skala (15 – 3) Trauma, Infektion und Tumor 10 Bild: Webiste befaehigte-person.com Trauma, Infektion und Tumor 9 SHT: Unfallhergang! SHT: Wichtig für die körperliche Untersuchung beim Notfall » Bewusstseinszustand » Äußere Verletzungen, insbesondere des » » » » » Schädels Blutung/ Liquor aus Nase oder Ohren, Rachen (Liquorrhö gilt im Gegensatz zur Blutung als sicheres Zeichen einer offenen Hirnverletzung) Brillenhämatom (periorbitales Hämatom, Zeichen für Schädelbasisbruch) Verletzungen der HWS Neurologie (Pupillenreaktionen, Paresen, Sensibilitätsstörungen u. a.) Vitalfunktionen Röntgen Schädel Röntgen HWS CT MRT Usw. Creative Commons Trauma, Infektion und Tumor 11 SHT: Weitere Diagnostik je nach aktueller Situation Schädel-Hirn-Trauma (SHT) Spezieller Teil Trauma, Infektion und Tumor 13 SHT: Schweregrade » Schädelprellung: Keine Störung des Bewusstseins, keine Amnesie => ärztliche Abklärung, kurzfristige Schonung, Schmerzmittel » Gehirnerschütterung (leichtes SHT, Commotio cerebri): Kurz dauernde Bewusstlosigkeit. Kopfschmerzen, Schwindel und Übelkeit sind häufige Begleitsymptome. Keine neurologischen Begleitsymptome. Gelegentlich längerfristig Kopfschmerzen => ärztliche Abklärung, kurzfristige Schonung, Schmerzmittel, postkommotionelle Beschwerden bei rascher Mobilisation eher geringer. Trauma, Infektion und Tumor 14 SHT: Schweregrade (Fortsetzung) » Hirnquetschung (Contusio cerebri) und penetrierende Hirnverletzungen » Definitionsgemäß Schädigung der Hirnsubstanz » Symptomatik: Bewusstlosigkeit, Amnesie (retrograd – Erinnerungslücke » » hinsichtlich der Ereignisse vor dem Unfall; anterograd – Erinnerungslücke hinsichtlich der Ereignisse nach dem Unfall), neurologische Ausfälle, Hirndrucksteigerung mit zunehmender Eintrübung u. a. Diagnostik: CT, MRT – Kontusionsherde, Hämatom u. a. Therapie: Intensivmedizinische Überwachung, engmaschige Kontrolle der Vitalfunktionen, Monitoring des Hirndrucks, ggf. Hirndrucksenkung (s. u.), Pharmakotherapie, Einstellung physiologischer Parameter (Sauerstoffsättigung, Blutdruck, Blutzucker) u. a. * * Bild aus Kurzlehrbuch Neurologie, Thieme mit Ergänzung Trauma, Infektion und Tumor 15 * * Bild: medicallibraryonline.com Anatomie* Traumatische Hämatome* Komplikation en nach SHT » Meist im Frontal- oder Temporallappen » CAVE Hirndruck! » Operative Hämatomausräumung muss in Abhängigkeit von Lokalisation und Größe des Hämatoms erwogen werden Bild aus Kurzlehrbuch Neurologie, Thieme Trauma, Infektion und Tumor 16 Hämatomtypen: Intrazerebrales Hämatom » Ursache: Zerreißung einer Meningealarterie => » » » Blutansammlung zwischen Periost und Dura => arterielle Blutung mit schneller Kompression des Gehirns! Symptomatik: » Entweder primär bewusstlos oder nach „freiem Intervall“ schnelles Eintreten eines Komas » Kompression des N. oculomotorius => weite Pupille auf der Seite des Hämatoms » Hemiparese kontralateral zum Ort der Läsion Diagnostik: Notfall-CT Therapie: Sofortige operative Entlastung Bild aus Kurzlehrbuch Neurologie, Thieme Trauma, Infektion und Tumor 17 Hämatomtypen: Epiduralhämatom Trauma, Infektion und Tumor 18 Hämatomtypen: Subduralhämatom » Zerreißung von Brückenvenen => Blutansammlung zwischen Dura und » » » Arachnoidea, Entwicklung akut, subakut oder chronisch Akutes Subduralhämatom: meist Folge einer schweren traumatischen Hirnschädigung, klinisch ist eine Unterscheidung zum Epiduralhämatom nicht möglich, Differenzialdiagnose mithilfe des CT, sofortige operative Entlastung Chronisches Subduralhämatom: kann sich bereits nach einem leichten SHT entwickeln, Latenz von Wochen (selten wenige Monate) => zunehmende Kopfschmerzen, Bewusstseinsstörungen, Verwirrtheit, Somnolenz, Bildgebung mit CT oder MRT (s. nächste Folie), Entlastung mittels Bohrlochdrainage (Trepanation) Bei Antikoagulation besteht erhöhtes Risiko für ein chronisches Subduralhämatom Bilder aus Kurzlehrbuch Neurologie, Thieme Trauma, Infektion und Tumor 19 Trauma, Infektion und Tumor 20 Komplikationen des SHT » Frühkomplikationen » Frühe Infektionen bei offenen Hirnverletzungen » (z. B. Impressionsfrakturen, Schussverletzungen): Bakterielle Kontaminierung und Frühmeningitis/ Hirnphlegmone/ Empyem/ Hirnabszess „Frühanfälle“, können in eine posttraumatische Epilepsie übergehen » Spätkomplikationen: Entzündliche S.: Liquorfistel Richtung Nase oder Gehörgang als Eintrittspforte für Bakterien Akute bakterielle Meningitiden Bilder aus Kurzlehrbuch Neurologie, Thieme Trauma, Infektion und Tumor 21 » Spätkomplikationen des SHT (Fortsetzung) » Posttraumatische neurologische Ausfälle: Bzgl. der Hirnnerven am häufigsten Anosmie, ansonsten je nach Lokalisation » Posttraumatische Epilepsie mit verschiedenen Anfallstypen » Neuropsychologische Defizite und Wesensveränderungen: „Organisches hirnlokales Psychosyndrom, POS“ mit Beeinträchtigung von Gedächtnis, Merkfähigkeit und Konzentration u. a. – psychosoziale Auswirkungen (Beruf, persönliches Umfeld) » Seltene Komplikationen: Nackenbeugezeichen (beim Beugen des Kopfes elektrisierende Missempfindungen entlang des Rumpfes), malresorptiver Hydrozephalus Bilder aus Kurzlehrbuch Neurologie, Thieme Trauma, Infektion und Tumor 22 Hirndruck: Pathogenese » Pathogenese: Raumfordernder Prozess im Schädelinneren (z. » B. Blutung, Tumor, ausgedehnte Hirninfarkte, <=> Hirnödem!) => intrakranieller Druckanstieg (geschlossene knöcherne Begrenzung!) Weitere Ursachen eines erhöhten intrakraniellen Drucks (Auswahl) » Liquorabflussbehinderungen » Höhenkrankheit bei zu schnellem Aufstieg, HACE (High Altitude Cerebral Edema) » U. a. Trauma, Infektion und Tumor 23 Hirndruck: Symptomatik/ Hirndruckzeichen » Symptomatik: Kopfschmerzen, Übelkeit, Erbrechen, Bewusstseinseintrübung » » u. a. Alarmsymptome (drohende Einklemmung): Benommenheit, Pupillenerweiterung, Atemstörungen, Streckspasmen der Arme und Beine u. a. Spez. Augensymptome: Stauungspapille (ca. 2/3 der Fälle) – Ödem an der „Einmündung“ des Sehnervs in die Netzhaut, Ophthalmoskopie (Augenspiegelung), ggf. Abduzensparese (besonders langer intrakranieller Verlauf) u. a. Trauma, Infektion und Tumor 24 Hirndruck: Bildgebung » CT/ MRT: Nachweis der Ursache, bei Hirnschwellung enge Ventrikel und » verstrichene Hirnwindungen Lumbalpunktion ist kontraindiziert (Gefahr der Einklemmung der Medulla oblongata) Trauma, Infektion und Tumor 25 Hirndruck: Therapie » Vitalfunktionen » Oberkörperhochlagerung ca. 15 Grad (Neurologie Leitlinie ICP) » Hyperventilation (bei beatmetem Patienten) » Osmotherapie (hypertone NaCl-Infusion u. a.) » Kortikosteroide (Dexamethason i.v.) » Therapie der Grundkrankheit, z. B. Operation bei akuten Raumforderungen » nach Nutzen-Risiko-Abwägung (Lokalisation etc.) Hypothermie als Ultima Ratio Trauma, Infektion und Tumor » Ursache können Bakterien, Viren, Pilze oder Parasiten sein (s. allg. » » » » Infektionslehre) Die Meningitis ist eine Infektion der Hirnhäute Die Enzephalitis ist eine Infektion der Hirnsubstanz Sind beide Bereiche betroffen liegt ein Meningoenzephalitis vor Kommt das Rückenmark hinzu liegt eine Meningomyeloenzephalitis vor Nomenklatur intrakranieller Infektionen Trauma, Infektion und Tumor 28 Trauma, Infektion und Tumor 27 Infektionen des Gehirns Bild aus Kurzlehrbuch Neurologie, Thieme Nomenklatur spinaler Infektionen Trauma, Infektion und Tumor 29 Trauma, Infektion und Tumor 30 Bild aus Kurzlehrbuch Neurologie, Thieme Erregerbedingte Erkrankungen des ZNS Erkrankungen mit primär meningitischem Syndrom Erkrankungen mit primär enzephalitischem Syndrom Intrakranielle Abszesse Trauma, Infektion und Tumor 31 Meningitisches Syndrom: Symptomatik » Kopfschmerzen » Fieber (kann bei alten und immungeschwächten Patienten weitgehend fehlen) » Übelkeit und Erbrechen » Meningismus (Schmerzhaftigkeit bei Bewegung des Kopfes, s. neurologische » Untersuchung) Positives Lasègue-Zeichen (s. neurologische Untersuchung) Trauma, Infektion und Tumor 32 Akute bakterielle Meningitiden » Ätiologie: Beim Erwachsenen ausgelöst durch Pneumokokken, Meningokokken » » u. a. Infektionswege: » Hämatogen: Z. B. Entzündungsherd im Nasen-Rachen-Raum » Fortgeleitete Infektion: Meist Mittelohr, Nasennebenhöhlen » Direkte Kontamination: Offene Hirnverletzung oder Liquorfistel <=> Komplikationen des SHT Beginn akut bis perakut mit schwerem Krankheitsbild Trauma, Infektion und Tumor 33 Akute bakterielle Meningitiden » Symptomatik: S. meningitisches Syndrom plus evtl. Photophie, epileptische » » Anfälle u. a. Diagnostik: Anamnese, Körperliche Untersuchung, Blutabnahme für den kulturellen Nachweis von Bakterien, Lumbalpunktion Therapie: Der Zeitraum bis zum Beginn der antibiotischen Therapie ist entscheidend für die Prognose! » Beginn entsprechend der Erregerwahrscheinlichkeit: Cephalosporine der 3. Generation plus Ampicillin nach ärztlicher Einschätzung » Zusätzlich Kortikosteroide zur Verbesserung des Krankheitsverlaufs » Spezifische Antibiose nach Antibiogramm Trauma, Infektion und Tumor 34 Akute virale Meningitiden » Verschiedene Viren sind auslösend: » » » » Enteroviren, Arboviren, HIV u. a. Klinisch stehen Kopfweh und Fieber im Vordergrund, oft nur leichter Meningismus, Müdigkeit und Myalgien Diagnostik: Serologische Virusdiagnostik Spontanverlauf wenn keine enzephale Beteiligung eher günstig Antivirale Therapie je nach Virus und klinischer Einschätzung Bild Creative Commons, HIV » Die meningitischen Symptome setzen langsam ein » Spektrum der möglichen Erreger sehr groß » Tuberkulöse Meningitis » Ätiologie: Aussaat von Mycobacterium tuberculosis » Symptomatik: Auftreten der meningitischen Symptome » » schleichend, Hirnnervenausfälle rel. häufig, besonders Augenmuskelnerven und N. facialis (Entzündungsprozess typischerweise an der Hirnbasis!) Diagnostik: Erregernachweis im Liquor mithilfe der PCR (Polymerase-Ketten-Reaktion) – schneller als Kultur Therapie: Tuberkulostatische Viererkombination Trauma, Infektion und Tumor 36 Enzephalitisches Syndrom » Ursache: Viral, bakteriell, mykotisch oder parasitär, Sondergruppe Prionen » Symptomatik: » Kopfschmerzen und Fieber » Wechselnd starke Bewusstseinsstörungen » Fokale neurologische Defizite » Neuropsychologische Defizite » Epileptische Anfälle » Persönlichkeitsveränderungen Bilder aus Kurzlehrbuch Neurologie, Thieme Trauma, Infektion und Tumor 35 Chronische Meningitiden Trauma, Infektion und Tumor 37 Exemplarisch für die Virusenzephalitis: » Früh-Sommer-Meningo-Enzephalitis » Ein Arbovirus wird durch Zeckenbiss übertragen » FSME befällt in Endemiegebieten (z. B. Süddeutschland) » » » » » jeden 100. bis 1000. von einer Zecke gebissenen Symptomatik: Inkubationszeit ca. 7 bis 28 Tage „Unspezifische Prodromi“: Grippeähnliche Symptome => bei ca. 20% der Patienten Kopfweh, Meningismus, neurologische Ausfälle Diagnostik: Nachweis virusspezifischer IgM-Antikörper Wirksamer Infektionsschutz durch Expositionsprophylaxe, z. B. ausreichende Bekleidung in endmischen Waldgebieten Aktive Immunisierung (s. Kapitel Impfungen der AKL) Trauma, Infektion und Tumor 38 (Neuro)borreliose: » Borrelien werden durch Zecken übertragen (gehören zu den Spirochäten und sind gramnegative Bakterien) Creative Commons, erweitert Trauma, Infektion und Tumor 39 (Neuro)borreliose: Epidemiologie » RKI-Daten (s. Website, Eintrag Lyme-Borreliose): » Ca. 5 bis 35% der Zecke sind mit Borrelien befallen » In D kommt es in ca. 1,5 bis 6% der Betroffenen zu » » Trauma, Infektion und Tumor 40 » einer Infektion Bei ca. 0,3 bis 1,4% ist mit einer manifesten Erkrankung zu rechnen Bild: Stadtportal muenchen.de Infektionen meist März – Oktober, Gipfel Juni August Im Englischen Garten und den Isar-Auen in München waren über 30 % der gefundenen Zecken von Borrelien befallen (Wilske, epidemiologische Daten) (Neuro)borreliose: Symptomatik » Symptomatik: Dieser Multisystemerkrankung » kann vielfältig sein, insbesondere Manifestation an Haut, Nervensystem, Gelenken und Herz Daten aus einer großen prospektiven, populationsbasierten Studie (Raum Würzburg) zeigte u. a. folgende Häufigkeiten: » Erythema migrans als einziges Symptom in 89% » Frühe Neuroborreliose in 3% » Lyme-Arthritis in 5% » Kardiale Beteiligung in < 1% » Die sehr seltene chronische Neuroborreliose wurde bei dieser Studie nicht nachgewiesen Creative Commons Trauma, Infektion und Tumor 41 (Neuro)borreliose: Stadien mit Symptomauswahl » Stadium I: Typisches Symptom ist das Eryhthema migrans (zentrifugal » » » ausbreitend) Tage bis Wochen nach Zeckenstich, evtl. begleitet von unspezifischen Infektionszeichen (Kopfschmerzen, Fieber…) Stadium II: Meningopolyneuritis (Garin-Bujadoux-Bannwarth), Wochen bis Monate nach Zeckenstich brennende radikuläre Schmerzen, häufig verbunden mit schlaffen Lähmungen. Meningitische Krankheitsbilder bei Erwachsenen eher selten, bei Kindern vorwiegend meningitische Verläufe Stadium III: Lyme-Arthritis (bevorzugt Kniegelenke) und Hautatrophie Einteilung eher artifiziell, sinnvoller klinische Einteilung in Frühmanifestationen und Spätmanifestation Trauma, Infektion und Tumor 42 (Neuro)borreliose: Diagnostik und Therapie » Die Lyme-Borreliose ist primär eine klinische Verdachtsdiagnose (incl. » » Anamnese!) ergänzt durch eine Labordiagnostik: Nachweis spezifischer Antikörper im Serum und im Liquor Eine Therapie ist in der Frühphase in der Regel am erfolgreichsten. Eine generelle prophylaktische Antibiotikagabe nach Zeckenstich wird jedoch nicht empfohlen, Antibiotikatherapie, z. B. Doxycyclin (in der Schwangerschaft und bei Kindern kontraindiziert!) Bei Neuroborreliose, Karditis und Arthritis werden vor allem Cephalosporine der III. Generation (i.v.-Therapie) eingesetzt Trauma, Infektion und Tumor 43 (Neuro)borreliose: Aufklärung und Prävention! » » » » » Trauma, Infektion und Tumor 44 » Gefahr des Zeckenstichs bei Freilandaufenthalt und Kontakt zu bodennahen Pflanzen Kleidung die möglichst viel Körperoberfläche bedeckt, feste Schuhe! Risiken der Übertragung von Krankheiten (s. o.) Nach Aufenthalt in o. g. Gebieten Körper (v. a. bei Kindern, Haaransatz!) sorgfältig absuchen Bei Zeckenbefall muss die Zecke umgehend und möglichst vollständig entfernt werden: Hierzu greift man die Zecke mit einer Pinzette oder einem speziellen Zeckenentfernungsinstrument nahe der Hautoberfläche, also an ihren Mundwerkzeugen (niemals am vollgesogenen Körper!) und zieht sie langsam und gerade aus der Haut. Bei entsprechenden Symptomen Arzt aufsuchen Enzephalitis durch Prionen » Prionen sind infektiöse Proteine » » » » » ohne eigene Nukleinsäuren (!), replizieren sich in Körperzellen Nobelpreis für die Entdeckung 1997, Stanley Prusiner Begriff von protein and infection Am ehesten organische Toxine mit virusähnlichen Eigenschaften Atypisch gefaltete Proteine Fähigkeit ihre Konformation auf andere Proteine zu übertragen Creative Commons Trauma, Infektion und Tumor 45 Prionen-Enzephalitis » Latenz von Jahren/ Jahrzehnten => Destruktion von » » Nervenzellen im Gehirn Pathologisch-anatomisch: Bildung von Vakuolen (Hohlräume) und amyloidhaltigen Plaques Creutzfeldt-Jakob-Krankheit » Hier die „häufigste Prionenerkrankung“ mit einer Inzidenz von 1 » » Trauma, Infektion und Tumor 46 » » Fall pro 1 Million Einwohner pro Jahr Eine Variante der CJK wird durch Rinder übertragen, die die Bovine Spongiforme Enzephalopathie (BSE) Symptomatik: Mentale Auffälligkeiten, Schlaflosigkeit, zunehmende Demenz und weitere neurologische Symptome Bildgebung: MRT, s. nächste Folie, Proteinnachweis im Liquor Rasche Progredienz => Dekortikation und Tod innerhalb von Monaten PrionenEnzephalitis Kurzlehrbuch Neurologie, Thieme Creative Commons Trauma, Infektion und Tumor 47 Slow-Virus-Erkrankungen » Kennzeichen: Extrem lange Inkubationszeiten » Sie Subakute Sklerosierende PanEnzephalitis (SSPE) » Tritt in der Mehrzahl der Fälle bei Kindern auf, die vor dem 2. Lebensjahr eine Maserninfektion durchgemacht haben Trauma, Infektion und Tumor 48 Intrakranielle Abszesse und Herdenzephalitis » Hirnabszess: Ursache sind Eitererreger (vor allem Staphylokokken und » » » » Streptokokken) => fokale Entzündung des Hirngewebes mit Gewebseinschmelzung Besondere Manifestationsform: Herdenzephalitis: Bei einer Sepsis oder durch Einschwemmung infizierter Thromben* => multilokuläre Mikroabszesse Besondere Gefährdung für immunsupprimierte Patienten Symptomatik: Ein größerer Hirnabszess wirkt raumfordernd (auch perifokales Ödem) => Hirndruckzeichen, Fieber, Leukozytose Diagnostik: Klinisches Bild, relevante Informationen der Anamnese (Hirnverletzungen, Immunsuppression…), Liquor, Bildgebung (s. nächste Folie), Blut für mikrobielle Kulturen Trauma, Infektion und Tumor 49 Intrakranielle Abszesse und Herdenzephalitis Kurzlehrbuch Neurologie, Thieme Trauma, Infektion und Tumor 50 Intrakranielle Abszesse » Therapie des intrakraniellen Abszesses Operative Exstirpation anzustreben, » » antibiotische Therapie! Kleine Abszesse ( < 3 cm Durchmesser) können rein antibiotisch behandelt werden Bei Ödemnachweis werden Steroide adjuvant gegeben Trauma, Infektion und Tumor 51 Herdenzephalitis » Symptomatik: Septisch verlaufende Allgemeinerkrankung (hohes Fieber, » » Schüttelfrost) in Kombination mit zerebralen Herdzeichen, Bewusstseinseintrübung und auch psychotischen Symptomen Fluktuierende neurologisch/ psychiatrische Symptome Therapie: Antibiotische Therapie, möglichst nach Antibiogramm Trauma, Infektion und Tumor Trauma, Infektion und Tumor 53 Neurologie: Hirntumor, allgemeiner Teil » Unterscheidung: »Primäre Hirntumoren: Ursprung sind Zellen des Gehirns (s. u.) »Metastasen » Hirntumoren zählen zu den häufigeren Ursachen eines intrakraniellen » » Druckanstieges (s. entsprechendes Kapitel) Prävalenz: 1/ 10.000 bis 1/ 20.000 Menschen leidet an ein einem Hirntumor Allgemeine Symptomatik: Trauma, Infektion und Tumor 54 Neurologie: Hirntumor, allgemeiner Teil » Allgemeine Symptomatik: » Epileptische Anfälle » Psychische Veränderungen wie Reizbarkeit » Fokale neurologische Ausfälle » Neuropsychologische Ausfälle » Seltener Kopfschmerzen » Ggf. Übelkeit und Erbrechen » Ggf. Hirndruckzeichen » „Crescendo Verlaufsdynamik“, Progredienz » WHO-Klassifikation: Grad I und II gutartig, » » » Eigene Bilder Trauma, Infektion und Tumor 55 Neurologie: Hirntumor, allgemeiner Teil Grad III und IV bösartig Diagnostik: Anamnese, Klinische Untersuchung, Bildgebung (CT, besser MRT und Kontrastmittel) Therapie: Nach Möglichkeit vollständige Resektion des Tumors Strahlentherapie, Chemotherapie Trauma, Infektion und Tumor 56 Charakteristika spezieller Hirntumoren: Astrozytome » Astrozyten gehören zu den Gliazellen des ZNS » » (Neuroglia) und somit zum „Stützgewebe“ mit supportiver Funktion Astrozytom Grad IV: Glioblastoma multiforme, bösartigster Tumor des Großhirns, tritt vorwiegend zwischen dem 40. und 60. Lebensjahr auf, Symptomatik und Diagnostik s. allg. Teil, Überlebensdauer nach Operation wenige Monate bis höchstens wenige Jahre Astrozytom Grad III: Auch schlechte Prognose Kurzlehrbuch Neurologie, Thieme Trauma, Infektion und Tumor 57 Charakteristika spezieller Hirntumoren: Astrozytome » Astrozytome Grad I bis II sind weniger maligne und treten vor allem zwischen » Trauma, Infektion und Tumor 58 » dem 30. und 40. Lebensjahr auf, Symptomatik s. allgemeiner Teil Kleinhirn-Astrozytome sind wesentlich gutartiger und kommen vor allem zwischen dem 5. und 15. Lebensjahr vor » Symptomatik: Ataxie, Gleichgewichtsstörungen, Nystagmus (Link) Hirndruckzeichen (v. a. Stauungspapillen) Hirnstammastrozytome sind inoperabel aber ggf. eine Strahlentherapie zugänglich Charakteristika weiterer spezieller Hirntumoren » Ependymome aus dem Neuroepithel, das die Gehirnventrikel und den » » » » Rückenmarkskanal auskleidet, vor allem im Kindes- und Jugendalter, gutartig, Verdacht bei ungewohntem Dauerkopfweh bei Kindern Medulloblastome gehen vom Dach des 4. Ventrikels aus und breiten sich Richtung Kleinhirn aus, vorwiegend bei Kindern, hochmaligne Oligodendrogliome (Gliazellen) im Stirnhirnbereich vor allem zwischen dem 40. und 50. Lebensjahr Meningeome aus Zellen der Arachnoidea, allermeistens gutartig, scharf abgegrenzt, lokalisiert z. B. in der Olfaktoriusrinne mit Initialymptome Anosmie, Bildgebung s. nächste Folien Lymphome aus Lymphozyten können primär im ZNS entstehen oder sekundär als Metastasen auftreten Kurzlehrbuch Neurologie, Thieme Trauma, Infektion und Tumor 60 Eigene Bilder Trauma, Infektion und Tumor 59 Trauma, Infektion und Tumor 61 Hypophyse - Physiologie Creative Commons ? ? Trauma, Infektion und Tumor 62 Hypophysentumoren » Gehen meistens von Zellen des Hypophysenvorderlappens aus » Können Hormone produzieren oder zu einem Mangel an Hormon führen » Auftreten besonders zwischen dem 30. und 50. Lebensjahr » Eosinophiles Adenom (selten) => Überproduktion von Wachstumshormon => Akromegalie » Vor Abschluss des Längenwachstums => hyperphysärer Riesenwuchs » Nach Abschluss des Längenwachstums => Wachstum der Akren (Finger, Zehen u. a. ) => Ringe, Schuhe passen nicht mehr » Basophiles Adenom => ACTH-Produktion erhöht, » » klinisch kommt es zum Cushing-Syndrom Prolaktinom => » Bei der Frau: Galaktorrhoe und sekundäre Amenorrhoe » Beim Mann: Potenzstörungen Hormoninaktive chromophobe Adenome: Wachstum und Verdrängung » Symptome einer Hypophyseninsuffizienz, z. B. Hypothyreose » Kompression des Chiasma opticum => Gesichtsfeldausfälle Trauma, Infektion und Tumor 64 Hypophysentumoren: Therapie » Operative Entfernung des Tumors, nach Möglichkeit transsphenoidal » » » (neurochirurgischer Zugangsweg, s. nächste Folie) Resttumoren und Rezidive werden bestrahlt Lebenslange Nachsorge Ggf. Hormonsubstitution mit Hydrokortison, L-Thyroxin, ADH, Testosteron oder Östrogen klinikum.uni-muenchen.de Trauma, Infektion und Tumor 63 Hypophysentumoren, Fortsetzung Trauma, Infektion und Tumor 65 Trauma, Infektion und Tumor 66 » Neubildungen der Schwann-Zellen, histologisch gutartig Neurinome » Ausgehend von Schwann-Zellen des N. vestibulocochlearis => Akustikusneurinom im Kleinhirnbrückenwinkel » Funktionsbeeingträchtigungen des 8. Hirnnervs => ? » Bei Größenzunahme Funktionsstörungen weiterer Hirnnerven, die im Kleinhirnbrückenwinkel liegen => ?? Bei weiterer Größenzunahme zerebelläre Zeichen => ??? » » Liquor: Starke Eiweißvermehrung » Vollständige Tumorentfernung wird angestrebt Kurzlehrbuch Neurologie, Thieme » Zerebrale Metastasen bilden ca. 15 % der malignen Hirntumoren » Beim Männern am häufigsten Metastasen eines Bronchialkarzinoms » Eigene Bilder » (s. allg. Onkologie) (s. nächste Folie) Bei Frauen am häufigsten Metastasen eines Mammakarzinoms (s. allg. Onkologie) Bei beiden Geschlechtern gefolgt von Metastasen eines Melanoms (s. Derma) Eigene Bilder Trauma, Infektion und Tumor 67 Metastasen Trauma, Infektion und Tumor 69 Zusammenfassung: Trauma, Infektion und Tumor ?!