Ernährung des gesunden Säuglings
Werbung

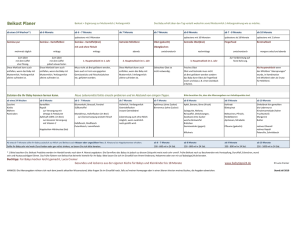
Monatsschr Kinderheilkd 2001 · 149:4–10 © Springer-Verlag 2001 Ernährung M. Kersting Forschungsinstitut für Kinderernährung Dortmund (FKE) Ernährung des gesunden Säuglings Lebensmittel- und mahlzeitenbezogene Empfehlungen Zusammenfassung Die besonderen ernährungs- und entwicklungsphysiologischen Anforderungen an die Säuglingsernährung werden in dem praktisch bewährten „Ernährungsplan für das 1.Lebensjahr“ berücksichtigt.Auch kulturell bedingte Ernährungsgewohnheiten und das aktuelle Produktangebot sind von Bedeutung.In den ersten 4–6 Lebensmonaten ist ausschließliches Stillen die optimale Ernährung.Industriell hergestellte Säuglingsanfangsnahrung als Muttermilchersatz unterliegt umfassenden nährstoffbezogenen toxikologischen und hygienischen Vorschriften. In der Beikost ab dem 5.–7.Lebensmonat werden nur wenige nährstoffreiche Lebensmittel in gut aufeinander abgestimmten Mahlzeiten benötigt.Zusätzliche Flüssigkeitszufuhr wird mit zunehmendem Beikostanteil erforderlich.Die Supplementierung von Vitamin K und D und von Fluorid wird generell empfohlen. Gegen Ende des 1.Lebensjahres gehen die Mahlzeiten der Säuglingsernährung in die Familienernährung über. Schlüsselwörter Säuglingsernährung · Stillen · Säuglingsanfangsnahrung · Beikost · EG-Richtlinien 4| Monatsschrift Kinderheilkunde 1•2001 Besondere Ernährungsanforderungen In keinem Alter ändert sich die Ernährung so stark wie im 1. Lebensjahr. So steigt z. B. der Energiebedarf um mehr als das Doppelte an, in den folgenden Jahren nur noch um etwa 10%/Jahr. Der Energiebedarf/kg KG ist dagegen im 1. Lebensjahr am höchsten, v. a. aufgrund des hohen Wachstumsbedarfs. Ähnlich wie bei der Energie verhält es sich beim Bedarf der meisten Nährstoffe [3].Gleichzeitig ist zu berücksichtigen, dass sich viele Funktionen des Verdauungs-, Stoffwechsel- und Abwehrsystems v. a. in den 1. Lebensmonaten noch in Entwicklung befinden. Darüber hinaus hat die Ernährung des Säuglings auch langfristig metabolische und funktionelle Wirkungen [10]. Aus praktischer Sicht ist die neuromotorische Entwicklung, die die Essfertigkeiten des Säuglings bestimmt, von Bedeutung [17]. Kulturell bedingte, nationale Ernährungsgewohnheiten spielen schon im Säuglingsalter eine Rolle [9]. Lebensmittelrechtlich zählen Säuglinge (und Kleinkinder bis 3 Jahre) zu den Personengruppen mit besonderen Ernährungserfordernissen,die eigens in der deutschen Diätverordnung bzw. in EGRichtlinien berücksichtigt werden [9]. Der vorliegende Beitrag soll praktische Hinweise zur Ernährung gesunder Säuglinge für die pädiatrische Ernährungsberatung geben. Ernährungsplan für das 1. Lebensjahr Der in Abb. 1 gezeigte „Ernährungsplan für das 1. Lebensjahr“ setzt die aktuellen wissenschaftlichen Daten zum Energieund Nährstoffbedarf in lebensmittelund mahlzeitenbezogene Empfehlungen unter Berücksichtigung der Ernährungsgewohnheiten und des Lebensmittelangebots in Deutschland um [1, 5]. Bei der Ernährung im 1. Lebensjahr werden 3 ernährungs- und entwicklungsphysiologisch begründete Altersabschnitte unterschieden: ◗ Ausschließliche Milchernährung in den ersten 4–6 Lebensmonaten, ◗ Einführung von Beikost ab dem 5.–7. Lebensmonat, ◗ Einführung von Familienkost ab dem 10. Lebensmonat. Die genannten Zeitspannen berücksichtigen die erhebliche interindividuelle Variabilität der Entwicklung der Kinder. PD Dr. Mathilde Kersting Forschungsinstitut für Kinderernährung, Heinstück 11, 44225 Dortmund E-mail: [email protected] Monatsschr Kinderheilkd 2001 · 149:4–10 © Springer-Verlag 2001 M. Kersting Nutrition of the healthy baby. Food and meal related recommendations Abstract The specific nutritional and developmental requirements of infants have been considered with the “Dietary Schedule for 1st year of life”in Germany.Also,the cultural background of dietary habits and the current food market for infants is respected.Exclusive breastfeeding is the optimal nutrition during the first 4–6 months of life.Nutritional toxicological and hygienic requirements for infant formula to be used as breastmilk substitute are distinctly specified. Beikost starts from the 5th–7th month of age using a small variety of nutritious foods in well balanced meals. Additional fluid intake becomes necessary when the beikost proportion increases.Supplemental Vitamin K, D and fluoride is generally recommended.Around the end of the 1st year of life, the transition to the family diet takes place. Keywords Infant nutrition · Breastfeeding · Infant formula · Beikost · EC-Directives Abb.1 Ernährungsplan für das 1. Lebensjahr, entwickelt vom Forschungsinstitut für Kinderernährung Dortmund Stillen Das ausschließliche Stillen des Säuglings in den ersten 4–6 Lebensmonaten wird weltweit einhellig empfohlen [2]. Danach kann bei altersgemäßer Beikost so lange weiter teilgestillt werden, wie Mutter und Kind dies wünschen. Für das von WHO und UNICEF empfohlene verlängerte Stillen im 2. Lebensjahr und darüber hinaus sind unter den hiesigen hygienischen und sozialen Verhältnissen keine Vorteile bekannt [14]. Stillen hat vielfältige Vorteile. Sie betreffen das Kind, die Mutter und die Familie [2, 14]. An dieser Stelle können nur einige Aspekte erwähnt werden. Muttermilch entspricht hinsichtlich der Art und Menge der Nährstoffe – z. B. biologisch hochwertiges, leicht verdauliches Eiweiß, spezielles Fettsäuremuster, gut resorbierbare Nährstoffe – optimal den Bedürfnissen des Säuglings. Funktionelle Bedeutung haben z. B. die in der Muttermilch enthaltenen langkettigen, mehrfach ungesättigten Fettsäu- „Stillen ist optimal für den Säugling“ ren (LCPUFA) für die Entwicklung des Zentralnervensystems und der Retina. Durch vielfältige spezifische und unspezifische Schutz- und Immunfaktoren bietet Muttermilch einen relativen Schutz gegen zahlreiche Infektionskrankheiten, der sich auch in hoch entwickelten Industrieländern nachweisen lässt. Als langfristige Vorteile für ehemals gestillte Säuglinge werden u.a.eine geringere Inzidenzrate von Diabetes mellitus Typ I,Morbus Crohn,atopischen Erkrankungen und Adipositas sowie ein fördernder Einfluss auf die kognitive Entwicklung beschrieben bzw. diskutiert. Muttermilchersatz Für Säuglinge, die nicht oder nicht vollgestillt werden, ist industriell hergestellte Säuglingsanfangsnahrung die beste Wahl. Ihre Zusammensetzung ist für mehr als 30 Nährstoffe seit 1991 in EGRichtlinien, die in die deutsche Diätverordnung umgesetzt werden, geregelt [13]. Seit 1996 ist der Zusatz von LCPUFA in Säuglingsanfangsnahrung in Anlehnung an die Verhältnisse in Muttermilch möglich. Bisher gibt es ein derartiges Produkt auf dem deutschen Markt. Zu der Frage, ob nicht nur Frühgeborene, sondern auch reifgeborene,nichtgestillte Säuglinge hinsichtlich der visuellen und intellektuellen Leistungsfähigkeit von einer Supplementierung mit LCPUFA langfristig profitieren,herrscht noch kein wissenschaftlicher Konsens [7]. Als Proteinquelle für Säuglingsanfangsnahrung sind modifiziertes Kuhmilchprotein (Säuglingsmilchnahrungen) und Sojaproteinisolate zugelassen. Auch Proteinteilhydrolysate („HA“-Nahrungen“), die für nichtgestillte Säuglinge mit erhöhtem Atopierisiko geeignet sind, unterliegen den ernährungsphysiologischen Regelungen für Säuglingsanfangsnahrung (Tabelle 1). Monatsschrift Kinderheilkunde 1•2001 |5 Ernährung Säuglingsmilchnahrungen im deutschen Markt lassen sich hinsichtlich ihrer Kohlenhydratkomponente in 2 Kategorien einteilen (s. Tabelle 1): ◗ „Pre-Nahrungen“ (früher „adaptiert“) sind ähnlich dünnflüssig wie Muttermilch, ◗ „1-Nahrungen“ (früher „teiladaptiert“) durch den Zusatz von Stärke (ca. 2%) etwas konsistenter. „1“-Nahrungen wird von Müttern häufig eine bessere Sättigung zugesprochen. Die weitverbreitete Vorstellung, dass „1“Nahrungen häufiger zu einer Überfütterung führen, wurde bisher in kontrollierten Studien nicht untersucht. Bei Folgenahrung bzw. Folgemilch (Bezeichnung „2“) handelt es sich vereinfacht gesagt um 2/3- bis 3/4-Kuhmilch- „Am besten industriell hergestellte Säuglingsmilch verwenden“ mischungen mit Fettmodifikation und Zusätzen von Vitaminen und Spurenelementen. Eine ernährungsphysiologische Notwendigkeit für Folgenahrung besteht nicht, da Muttermilch bzw. Säuglingsanfangsnahrung („Pre“, „1“) auch im 2. Lebenshalbjahr beibehalten werden kann (s. Abb. 1). Milchnahrungen mit besonderen Merkmalen Vereinzelt werden in Säuglingsmilchnahrung, Folgemilch und sog. Kleinkindermilch sog. probiotische Milchsäurebakterien zugesetzt. Damit soll nach dem Vorbild der Muttermilch eine intestinale Bifidusbakterien-dominante Mikroflora im Darm erzeugt werden. Inwieweit eine langfristige Etablierung der oral applizierten Bakterienkulturen im Kolon des Kindes gelingt und über kurzfristige Erfolge hinaus, z. B. in der Behandlung infektiöser Durchfallerkrankungen, auch langfristig für gesunde, normal ernährte Säuglinge präventiv vorteilhaft ist, z. B. eine Stimulierung des Immunsystems bewirkt, ist z. Z. Gegenstand intensiver Forschungen [15]. Neuerdings werden einzelne Milchnahrungen für Säuglinge mit besonderen Indikationen ausgelobt (s. Tabelle 1). Ernährungsphysiologisch sind diese Produkte weitgehend mit herkömmli- 6| Monatsschrift Kinderheilkunde 1•2001 cher Säuglingsmilchnahrung vergleichbar. Lebensmittelrechtlich werden sie als „bilanzierte Diät“ bzw. „diätetische Lebensmittel für besondere medizinische Zwecke“ eingestuft, die mit ärztlicher Verordnung einzusetzen sind. Erhältlich sind diese Nahrungen außer in Apotheken auch im normalen Lebensmittelangebot. „Antirefluxnahrung“,die in der Werbung u. a. „bei vermehrtem Spucken“ empfohlen wird,ist durch den Zusatz von Johannisbrotkernmehl (0,4%) zur Andickung charakterisiert. In der Praxis kann Andicken der Säuglingsnahrung (Reisschleim,Johannisbrotkernmehl) das Ausmaß eines sichtbaren Spuckens offensichtlich vermindern.Der Nutzen für das Kind und – im speziellen Fall von Johannisbrotkernmehl (Ballaststoff) – die potenziellen Auswirkungen auf die Nährstoffresorption sind aufgrund der spärlichen Datenlage derzeit nicht abschließend zu beurteilen [4]. Zwei andere Produkte werden in der Werbung zum Einsatz bei „leichten Verdauungsproblemen“ wie Blähungen oder Verstopfung empfohlen. Die eingesetzten diätetischen Prinzipien sind teils lange bekannt, z. B. gut resorbierbares beta-Palmitat zur Verminderung einer Komplexbildung mit Kalzium (Kalkseifen im Stuhl), verminderter Laktosegehalt hinsichtlich einer eventuellen Laktoseunverträglichkeit, teilhydrolysiertes Protein zur Erleichterung der Proteinverdauung. Relativ neu ist der Einsatz von sog. Prebiotika in Form von Oligo- sacchariden (hier aus Inulin), die die Darmflora im Sinne einer bifidogenen Wirkung nach dem Vorbild der Oligosaccharide der Muttermilch beeinflussen sollen. Bislang fehlen systematische Langzeitstudien zum Gedeihen von Säuglingen, bei denen die in diesen neuartigen Produkten eingesetzten diätetischen Maßnahmen gleichzeitig angewendet wurden. In der ärztlichen Beratung sollten die oft schon durch geringfügige Normabweichungen beim Säugling verunsicherten Eltern über den meist harmlosen Charakter von Verdauungsproblemen des Säuglings aufgeklärt und ihnen praktische Fütterungshinweise gegeben werden [4, 12]. Vor allem bei der Beratung stillender Mütter sollten derartige Hilfen Vorrang vor dem Einsatz einer speziellen Flaschennahrung haben. Selbstherstellung von Säuglingsmilch Selbstherstellung von Säuglingsmilch kann in keiner Form die Sicherheit und ernährungsphysiologische Qualität (z. B. Protein- und Fettmodifikation,Vitaminund Spurenelementzusätze) von indu- „Die Selbstherstellung ist nicht empfehlenswert“ striell hergestellter Säuglingsmilch erreichen. Möchte eine Mutter trotz ärztlichen Rates auf die Verwendung eines in- Tabelle 1 Übersicht: Industriell hergestellte Milchnahrungen für gesunde Säuglinge Säuglingsanfangsnahrung (EG-Richtlinien 91/321; 96/4; Diätverordnung) als alleinige Nahrung in den ersten 4–6 Lebensmonaten bzw. als Teilnahrung neben Beikost bis Ende 1. Lebensjahr Säuglingsmilchnahrungen (Basis: Kuhmilch) „Pre“: Kohlenhydrat Laktose „1“ : Kohlenhydrate Laktose + Stärke (+ ggf.andere KH) Sojanahrungen (kuhmilchfrei) Bei vegetarischer Ernährung,bei kuhmilchfreier Diät Nicht zur Allergieprävention,nur bedingt zur Therapie bei Kuhmilcheiweißallergie Protein-Teilhydrolysate „HA“ (in unterschiedlichem Ausmaß allergenreduziert) Zur Allergieprävention Folgenahrung (EU-Richtlinien 91/321; 96/4; Diätverordnung) Folgemilch „2“ Ab dem 5.Monat möglich,aber ernährungsphysiologisch nicht notwendig Bilanzierte Diäten (Diätverordnung) Besondere Indikationen,z.B.„Antireflux“, „leichte Verdauungsbeschwerden“ dustriellen Produktes verzichten, sollte ihr die Herstellung einer Halbmilch mit Kohlenhydrat- und Fettzusatz nach Droese und Stolley empfohlen werden [5].Mandelmilch in anthroposophisch begründeten Empfehlungen ist hiermit ernährungsphysiologisch vergleichbar [11]. Rezept für die Selbstherstellung einer Säuglingsmilch „100 ml Vollmilch (3,5% Fett, pasteurisiert oder H-Milch) + 100 ml Wasser + 5 g Stärke ab dem 5. Monat Vollkornflocken) + 3 g Öl (Raps-,Soja-, Sonnenblumen- oder Maiskeimöl), Ab der 6. Woche: + 5 g Karottenpüree (Vitamin A) + 20 g Obstsaft (Vitamin C)“ Bei Getreide-Milch-Mischungen, z. B. „Frischkornmilch“, unter Verwendung von glutenhaltigem Getreide besteht zusätzlich die Gefahr der verfrühten Manifestation einer evtl. vorhandenen Zöliakie. Bei Ernährung mit rein pflanzlicher „Milch“nahrung, wie Mandelmilch, Reismilch, einfacher Sojamilch (-drink), kann es aufgrund gravierender Nährstoffdefizite (z. B. Protein, Ca, Fe, J, Vitamine B12, B2, D) bei Säuglingen zu Wachstumsstörungen und teilweise irreparablen Mangelerscheinungen (Eisenmangelanämie, Rachitis, neurologische B12-Mangelerscheinungen) kommen [11]. Alternative Tiermilch ist für die Säuglingsernährung problematisch [16]. Ziegenmilch ist wegen des Folsäuremangels (Anämie) nur zusammen mit folsäurereicher Beikost geeignet. Eine modifizierte (Pulver-)Milchnahrung auf Ziegenmilchbasis, die ernährungsphysiologisch den Richtlinien für Säuglingsanfangsnahrung entspricht, ist als Importprodukt aus Neuseeland erhältlich. Bei Stutenmilch muss der niedrige Fettgehalt (1,5%) durch Zugabe von Öl ausgeglichen werden. Schafmilch ist für Säuglinge zu protein-, fett-, energie- und mineralstoffreich. Bei Ziegen- und Schafsmilch ist außerdem das mit Kuhmilch vergleichbar hohe allergene Potenzial zu beachten. Vollmilch in der Säuglingsernährung? Kuhvollmilch ist als Flaschennahrung im gesamten 1. Lebensjahr wegen des hohen Protein- und Mineralstoffgehaltes (renale Belastung) und der fehlenden Nährstoffzusätze, z. B. Eisen, Jod und Zink, nicht geeignet. Bei einzelnen Säuglingen kommt es aus bisher noch ungeklärter Ursache zu erhöhten okkulten Blutverlusten im Stuhl. Dieses Risiko besteht nach neuesten Untersuchungen bei älteren Säuglingen und Kleinkindern nicht mehr [18]. Kuhvollmilch kann deshalb gegen Ende des 1. Lebensjahres als Tassengetränk im Rahmen einer BrotMilch-Mahlzeit eingeführt werden (s. Abb. 1). Gegen die geringen Mengen von pasteurisierter oder ultrahocherhitzter Vollmilch (200 ml/d) im Vollmilch-Getreide-Brei der Beikost bestehen nach derzeitigem Kenntnisstand keine Bedenken. Einführung der Beikost Mit dem Alter von 4–6 Monaten reicht Muttermilch als alleinige Nahrung bei den meisten Säuglingen nicht mehr aus. Limitierend werden neben Energie und Protein vor allem Eisen und Zink. Eisenmangel führt nicht nur zur Anämie im Säuglingsalter, sondern kann die mentale und psychomotorische Entwicklung beeinträchtigen. Die neurophysiologische Entwicklung des Säuglings ist im Alter von 4–5 Monaten soweit fortgeschritten, dass der Saugreflex erlischt und die Löffelfütterung akzeptiert wird. Verfrühte Einführung von Beikost vor dem 5. Monat und Vielfalt der Lebensmittel erhöhen das Risiko für die Entwicklung einer Allergie. Mit der Beikost wird Monat für Monat eine Milchmahlzeit (Stillen, Flasche) durch einen Brei ersetzt. Nacheinander werden eingeführt: ein Gemüse-Kartoffel-Fleisch-Brei, ein Vollmilch-GetreideBrei und ein milchfreier Getreide-ObstBrei (s. Abb. 1). Für den Beginn der Beikost haben sich Karotten bewährt. Bei vereinzelt beobachteten allergischen Reaktionen gegenüber Karotten kann anderes nährstoffreiches Gemüse, z. B. Brokkoli, Kohlrabi, Pastinake (letzteres auch als kommerzielles Monoprodukt erhältlich), verwendet werden. In Hinblick auf die kritische Eisenversorgung wird als erster Brei ein fleischhaltiger Brei empfohlen. Hämeisen ist gut resorbierbar (ca. 20%), Fleisch und Vitamin C (Saftzugabe) fördern die Eisenresorption aus pflanzlichen Lebensmitteln. Das Baukastensystem der Mahlzeiten Für die Beikost werden nur wenige nährstoffreiche Lebensmittel in aufeinander abgestimmten Mahlzeiten benötigt. Dies zeigt sich am Modell der Selbstzubereitung der Beikost (Abb. 2). Insgesamt ergänzen sich die unterschiedlichen Nährstoffprofile der Beikostmahlzeiten zusammen mit der verbleibenden Milch in einem Baukastensystem zu einer insgesamt empfehlungsgerechten Abb.2 Übersicht über die Lebensmittel in den verschiedenen Mahlzeiten der Beikost bei Selbstzubereitung sowie vergleichbare kommerzielle Mahlzeiten Monatsschrift Kinderheilkunde 1•2001 |7 Ernährung Abb.3 Anteile von Protein, Fett und Kohlenhydraten an der Energiezufuhr in den einzelnen Mahlzeiten im Baukastensystem des „Ernährungsplans“ (bei Selbstzubereitung der Beikost) und in der EG-Gesetzgebung Nährstoffzufuhr (Abb. 3, Abb. 4). Dabei ist der Gemüse-Kartoffel-Fleisch-Brei relativ reich an Fett (Ölzusatz) und Protein (Fleisch) sowie an Spurenelementen (Eisen, Zink) und Vitaminen. Der Vollmilch-Getreide-Brei ist reich an Protein (Milch) und Mineralstoffen (Kalzium). Der relativ proteinarme Getreide-ObstBrei verhindert eine im Hinblick auf die renale Belastung unerwünscht hohe Proteinzufuhr. Problematisch ist die Jodzufuhr, die bei Selbstzubereitung der Beikost nur etwa 50% der Empfehlung (80 µg/d) erreicht. Dies beruht darauf, dass reine Vollkornflocken, die zur Zubereitung vollwertiger Getreidemahlzeiten benötigt werden, derzeit keinen Jodzusatz haben. Bei Verwendung jodangereicherter industriell hergestellter Beikostmahlzeiten werden bis zu 150% der empfohlenen Jodzufuhr erreicht. mitteln des allgemeinen Verzehrs. Letztere sind aber in Deutschland hinreichend sicher für die Ernährung von Säuglingen. Die Ernährungspläne der Hersteller von Säuglingsnahrung orientieren sich in der Regel am „Ernährungsplan für das 1. Lebensjahr“. Dies erleichtert die Auswahl aus dem vielfältigen Angebot kommerzieller Beikost (s. Abb. 2). Unabhängig von dem häufig zu einem früheren Zeitpunkt deklarierten Einsatzalter sollten die Fertigmahlzeiten möglichst zu den im „Ernährungsplan“ angegebenen Zeitpunkten eingesetzt werden. Zusätzlich bieten die Rezepte der Selbstzubereitung eine Orientierung bei der Produktauswahl. Die ungefähre Zusammensetzung der Fertigprodukte kann man der Zutatenliste entnehmen. In der Praxis werden Säuglinge im 2. Lebenshalbjahr entgegen den Empfehlungen relativ fettarm ernährt [1]. Vielfach liegt der Fettgehalt in kommerzieller Gläschenkost deutlich unter der Empfehlung [8]. Dann ist die Zugabe von 1 Teelöffel Öl (ca. 4 g) pro Mahlzeit im Haushalt sinnvoll.Von den gängigen Speiseölen kommt Rapsöl (hoher Anteil von Ölsäure, ausgewogenes Verhältnis von omega-6- und omega-3-Fettsäuren) den aktuellen präventivmedizinischen Empfehlungen am nächsten [1]. In der EG-Richtlinie für Beikost 1996 wird die Baukastenstruktur des an die deutschen Ernährungsgewohnheiten angepassten „Ernährungsplans“ nicht berücksichtigt [9]. Dies zeigt sich z. B. bei den relativ hohen Anteilen von Protein und den niedrigen Anteilen von Fett, die die EG für Beikostmahlzeiten fordert (s. Abb. 3). Eine proteinarme Mahlzeit, wie den Getreide-Obst-Brei des „Ernährungsplans“, lässt die EG nicht zu. Die EG-Richtlinie regelt auch die Bezeichnung von fleischhaltigen Menüs anhand des Fleischanteils. Daneben haben die Hersteller auf dem deutschen Markt den Fleischanteil in den Menüs in den letzten Jahren vermindert. Er liegt Kommerzielle Beikost im „Ernährungsplan“ Wie die Donald-Studie zeigt, erhalten heute fast alle Säuglinge kommerzielle Säuglingsnahrung in irgendeiner Form und das auch noch am Ende des 1. Lebensjahres [8]. Kommerzielle Säuglingsnahrung ist praktisch pestizidfrei (<0,01 mg/kg). Sie bietet damit einen zusätzlichen Sicherheitsstandard gegenüber den Lebens- 8| Monatsschrift Kinderheilkunde 1•2001 Abb.4 Anteile der einzelnen Mahlzeiten an der Tageszufuhr von Energie und Nährstoffen im Baukastensystem des „Ernährungsplans“ (bei Selbstzubereitung der Beikost) Tabelle 2 Nährstoffsupplemente für gesunde, reifgeborene Säuglinge Vitamin K (Prophylaxe von Vitamin-K-Mangelblutungen) Oral je 2 mg Vitamin K perinatal am 1. und 3.–10. Lebenstag sowie in der 4.–6. Lebenswoche (U1, U2, U3) Vitamin D (Rachitis-Prophylaxe) 400–500 I. E.Vitamin D3 ab der 2. Lebenswoche während des 1. Lebensjahres und den Wintermonaten des 2. Lebensjahres kombiniert mit Fluorid (Karies-Prophylaxe) 0,25 mg F/d (bei Trinkwasser/Mineralwasser <0,3 mg F/l) in den ersten 3 Lebensjahren (später anderes Schema) jetzt um 20–30% unter den Empfehlungen des „Ernährungsplans“ [9]. Die niedrigere Obergrenze der EG für Fett in selbsthergestellten Milch-Getreide-Breien (30% der Energiezuhr) im Vergleich zu Fertigmilchbreien (40%) ist durch ein Versehen im Gesetzgebungsverfahren zu erklären [9]. Dies führt dazu, dass Rezepte für die Selbstzubereitung des Vollmilch-GetreideBreis gemäß „Ernährungsplan“ künftig nicht mehr auf den Packungen von Getreideprodukten für Säuglinge angegeben werden können. Insgesamt wird die Einhaltung des „Ernährungsplans“ mit kommerzieller Beikost infolge der EG-Richtlinie erschwert, bleibt aber bei entsprechender Beratung der Mütter möglich. tragen. Sind Wasserleitungen aus bleihaltigem Installationsmaterial (vorwiegend aus der Zeit vor 1970) vorhanden, sollte der Bleigehalt des Trinkwassers an der Zapfstelle im Haushalt kontrolliert werden. Der jetzige Höchstwert für Blei in Trinkwasser (40 µg/l) soll herabgesetzt werden (10 µg/l). Das Risiko einer Kupfervergiftung (Leberzirrhose) ist bei jungen Säuglingen in Betracht zu ziehen, die Milchnahrung erhalten, die mit weichem Wasser mit niedrigem pH-Wert aus Kupferleitungen bei Einzelbrunnenversorgung zubereitet wurde. Notfalls kann abgepacktes käufliches Wasser – auch für die Herstellung der Flaschennahrung – mit der Aufschrift „Für die Zubereitung von Säuglingsnahrung geeignet“ verwendet werden. Getränke für Säuglinge Bei ausschließlicher Milchernährung (Muttermilch, Säuglingsmilch) in den ersten 4–6 Lebensmonaten benötigt der gesunde Säugling außer in Grenzsituationen mit Fieber, Appetitlosigkeit und starkem Schwitzen keine zusätzliche Flüssigkeit. Mit der Einführung der festeren Beikost wird der relative Wassergehalt der Nahrung geringer.Ab dem Alter von 10 Monaten wird im „Ernährungsplan“ eine regelmäßige zusätzliche Flüssigkeitszufuhr von etwa 200 ml/d empfohlen [5]. Am besten geeignet ist Leitungswasser (Trinkwasser), auch in Form von ungesüßtem Kräuter- oder Früchtetee. Der Nitratgehalt sollte höchstens 50 mg/l (Trinkwasserverordnung) be- Nährstoffsupplemente für Säuglinge Unabhängig von der Art der Milch und Beikost wird für gesunde Säuglinge generell eine Supplementierung von Vitamin K und D sowie Fluorid empfohlen (Tabelle 2). Die bisherigen gemeinsamen Empfehlungen der pädiatrischen, ernährungswissenschaftlichen und zahnheilkundlichen Fachgesellschaften zur Fluoridprophylaxe mit Tabletten aus dem Jahr 1996 wurden kürzlich einseitig (Zahnheilkunde) zu Ungunsten der Tablettensupplementierung modifiziert. Die anderen beteiligten Gesellschaften sehen z. Z. keinen Grund, von den bisherigen Empfehlungen abzuweichen. Zu den Risikogruppen für Jodmangel zählen in Deutschland v. a. gestillte Säuglinge. Deshalb sollten Schwangere und Stillende konsequent Jod in Tablettenform (200 µg/d) supplementieren. Übergang auf die Familienernährung Gegen Ende des 1. Lebensjahres gehen die Brei- und Milchmahlzeiten der Säuglingsernährung nach und nach in die Haupt- und Zwischenmahlzeiten der Familienernährung über (s. Abb. 1). Vorsichtsmaßnahmen beim Übergang auf die Familienernährung: ◗ Keine kleinen, festen Lebensmittel, die verschluckt werden können (z. B. Nüsse, Beeren, Karottenstücke), ◗ keine sehr fettreichen Lebensmittel und Zubereitungen, ◗ langsame Gewöhnung an schwerverdauliche Lebensmittel (z. B. Hülsenfrüchte). Spezielle Kleinkinderlebensmittel, z. B. Kleinkindermilch, -menüs, -kekse, sind ernährungsphysiologisch nicht notwendig. Ernährungserzieherisch sind sie auch nicht sinnvoll, da die Teilnahme der Kinder an den Familienmahlzeiten dadurch erschwert wird.Als Familienernährung eignet sich für alle Altersgruppen das Präventionskonzept der optimierten Mischkost, das sich nahtlos an den „Ernährungsplan für das 1. Lebensjahr“ anschließt [1, 6]. Fazit für die Praxis Bei der Ernährungsberatung kann man den„Ernährungsplan für das 1. Lebensjahr“ zugrundelegen. Lebensmittel- und mahlzeitenbezogene Hinweise erleichtern den Bezug zur Ernährungspraxis. Die Förderung des Stillens als optimale Ernährungsform ist lohnenswert.Als Muttermilchersatz ist industriell hergestellte Säuglingsmilchnahrung („Pre“ oder „1“) die Nahrung der Wahl.Beikost kann je nach Wunsch der Mutter in Form selbstzubereiteter oder kommerzieller Mahlzeiten gegeben werden. Bei der Auswahl kommerzieller Produkte können die einfachen Rezepte der Selbstzubereitug als Orientierung dienen. Um aktuelle Fragen in der Beratung kompetent beantworten zu können, ist es ratsam, sich bzgl. des Angebots kommerzieller Säuglingsnahrung über neue Produktentwicklungen und Auswirkungen der EG-Gesetzgebung zu informieren. Monatsschrift Kinderheilkunde 1•2001 |9 Fachnachrichten Literatur Gentechnisch veränderte Nahrungsmittel 1. Alexy U, Kersting M (1999) Was Kinder essen und was sie essen sollten.Marseille, München 2. American Academy of Pediatrics (1997) Breastfeeding and the use of human milk. Pediatrics 100:1035–1039 3. Deutsche Gesellschaft für Ernährung (2000) Referenzwerte für die Nährstoffzufuhr. Umschau/Braus, Frankfurt 4. Ernährungskommission der Deutschen Gesellschaft für Kinderheilkunde und Jugendmedizin (1997) „Antirefluxnahrung“ für Säuglinge.Monatsschr Kinderheilkd 145:768–769 5. Forschungsinstitut für Kinderernährung (2000) Empfehlungen für die Ernährung von Säuglingen.aid, Bonn 6. Forschungsinstitut für Kinderernährung (2001) Empfehlungen für die Ernährung von Kleinund Schulkindern: Die Optimierte Mischkost. aid, Bonn 7. Gibson RA, Makrides M (1998) The role of long chain polyunsaturated fatty acids (LCPUFA) in neonatal nutrition.Acta Paediatr 87:1017–1022 8. Kersting M, Alexy U, Schultze B (2000) Kommerzielle Beikost unter der Lupe. Produktangebot und Ernährungspraxis in der DONALD-Studie.Kinderärztl Prax 71:80–93 9. Kersting M (2000) Die Lebensmittelgesetzgebung der EG und die Kinderernährung in Deutschland.Teil 1: Grundlagen, Richtlinien über Milchnahrungen für Säuglinge. Teil 2: Richtlinien über Beikost.ErnährungsUmschau 47:382–386; 437–441 10. Koletzko B, Aggett PJ, Bindels JG, Bung P, Gil A, Lentze MJ, Roberfroid M, Strobel S (1998) Growth, development and differentiation: a functional food science approach. Brit J Nutr 80 [suppl 1]:S5–S45 11. Koletzko B (Hrsg) (1996) Alternative Ernährung bei Kindern in der Kontroverse. Springer, Berlin Heidelberg New York 12. Lamme W (2000) Kleine Ernährungsprobleme in der Praxis, große für die Mutter. Kinderärztl Prax 71:55–58 13. Manz F, Kersting M (2000) Die richtige Milch für nichtgestillte Säuglinge.Industrielle Säuglingsmilchnahrung ist erste Wahl. Kinderärztl Prax 71:25–29 14. Przyrembel H (2000) Stillen ist das Beste. Kinderärztl Prax 71:10–14 15. Radke M (2000) Chancen zur Prävention und Therapie von Krankheiten im Säuglings- und Kindesalter durch Probiotika.päd 6: 225–228 16. Schäfer R, Kersting M (2000) Alternative Tiermilch in der Säuglingsernährung.päd prax, im Druck 17. Tönz O (1992) Die Ernährung des Kindes im Spiegel seiner Entwicklung.ErnährungsUmschau 39:8–13 18. Ziegler EE, Jiang T, Romero E,Vinco A, Frantz JA, Nelson SE (1999) Cow’s milk and intestinal blood loss in late infancy.J Pediatr 135:720–726 Risiken oder Chance für Allergiker? 10 | Monatsschrift Kinderheilkunde 1•2001 Immer mehr Lebensmittel enthalten gentechnisch veränderte Inhaltsstoffe.Eine Gefährdung von Allergiepatienten durch die bisher im Markt befindlichen Produkte konnte jedoch bisher nicht festgestellt werden. Derzeit werden im Handel befindliche Lebensmittel in mehreren Studien hinsichtlich ihres Gehalts an gentechnisch verändertem Material überprüft.In zwei Studien aus Norwegen und Schweden waren bis zu 50% der untersuchen Handelsprodukte unter Verwendung von transgenen Pflanzen hergestellt worden.Eine Kennzeichnung – z.B.„aus gentechnisch veränderten Sojabohnen hergestellt“ – fehlte häufig.Ein erhöhtes allergieauslösendes Potenzial wurde jedoch bisher in keinem der zugelassenen gentechnisch veränderten Lebensmittel festgestellt. Durch eine gentechnische Modifikation von Pflanzen kann allerdings das Risiko für Lebensmittel-Allergiker auch vermindert werden.Es ist möglich, die Synthese allergener Proteine in den Pflanzen zu reduzieren bzw.sogar zu hemmen.Erfolgreich war dies beispielsweise bei Reis, in dem der Anteil allergener Proteine verringert werden konnte.Ob mit diesen Methoden modifizierte Pflanzen ohne Beschwerden von Allergikern vertragen werden, ist noch nicht bekannt. Quelle: Presseinformation Ärzteverband Deutscher Allergologen e.V. "5 am Tag – Obst und Gemüse" – Kampagne mit Biss Zahlreiche wissenschaftliche Studien zeigen eindrucksvoll, dass der verstärkte Gemüse- und Obstverzehr das Risiko verringern kann, an verschiedenen Krebsarten, Herz-Kreislauf-Erkrankungen, Hypertonie, Adipositas, Diabetes mellitus, Gicht etc.zu erkranken.Mit dem Ziel, das Ernährungsverhalten der Deutschen in Richtung eines höheren Gemüse- und Obstverzehrs zu verändern, starteten zahlreiche Gesundheitsorganisationen und Unternehmen ab 1.Juni 2000 eine breit angelegte Gesundheitskampagne. Die Kampagne steht unter der Schirmherrschaft von Gesundheitsministerin Fischer und Landwirtschaftsminister Funke.Der Slogan der Kampagne ist gleichzeitig auch Programm: "5 am Tag – Obst und Gemüse".Dahinter verbirgt sich die bereits in ähnlichen Kampagnen in den USA und anderen Ländern, aber auch seit 1998 in Deutschland propagierte Empfehlung des Verzehrs von mindestens 5 Portionen Gemüse und Obst am Tag.Neben der Deutschen Gesellschaft für Ernährung e.V.sind mit der Deutschen Krebsgesellschaft e.V., der Barmer Ersatzkasse, dem Bundesministerium für Gesundheit, dem Bundesministerium für Ernährung, Landwirtschaft und Forsten, der Österreichischen Krebshilfe sowie eine ganze Reihe weiterer Partner aus dem Gesundheitsbereich in der "5 am Tag"-Kampagne engagiert.Organisiert sind alle Teilnehmer im "5 am Tag e.V.", einem Verein, der zur Durchführung der Kampagne gegründet wurde.Der Verein wird in den nächsten Monaten und Jahren umfangreiche Informations- und Aktionsangebote umsetzen, die nicht nur einzelne Zielgruppen, sondern alle Bundesbürger über die Gesundheitskampagne aufklären und zum Mitmachen motivieren sollen.Ergänzt werden diese zentralen "5 am Tag"-Aktivitäten durch die individuellen Maßnahmen der "5 am Tag"-Mitglieder, die aus der "5 am Tag"-Kampagne ein regelrechtes Netzwerk machen werden. Information: 5 am Tag e.V., c/o Deutsche Krebsgesellschaft e.V.,Tel.069/6300960.Internet: www.5amtag.de Kostenlose Sonderdrucke (50 bzw.100 Exemplare) als Patiententipp fürs Wartezimmer können angefordert werden bei: CMA,Wiss-PR, Postfach 20 03 20, 53133 Bonn, Fax: 0228/847202, E-Mail: [email protected] Quelle: Presseinformation, Deutsche Gesellschaft für Ernährung e.V., Postfach 93 02 01, 60457 Frankfurt a.M., Internet: www.dge.de