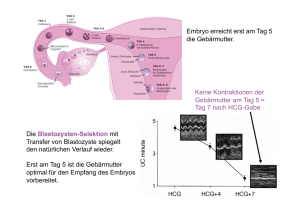
Das GynäkoloGische krebszentrum stellt sich vor
Werbung

Das Gynäkologische Krebszentrum stellt sich vor Sammelmappe · Gynäkologisches Krebszentrum 1 Inhalt Das gynäkologische Krebszentrum stellt sich vor. . 3 So finden sie uns . . . . . . . . . . . . . . . . . . . . . . . . . 7 Zertifiziert auf hohem Niveau . . . . . . . . . . . . . . . 9 Operationen. . . . . . . . . . . . . . . . . . . . . . . . . . . . 13 Physiotherapie. . . . . . . . . . . . . . . . . . . . . . . . . . 21 Entlassung aus der Klinik. . . . . . . . . . . . . . . . . . 23 Therapieentscheidung. . . . . . . . . . . . . . . . . . . . . 25 Klinische Studien. . . . . . . . . . . . . . . . . . . . . . . . 27 Chemotherapie. . . . . . . . . . . . . . . . . . . . . . . . . . 35 Psychosoziales Team. . . . . . . . . . . . . . . . . . . . . . 37 Kliniksozialdienst. . . . . . . . . . . . . . . . . . . . . . . . 43 Klinikseelsorge. . . . . . . . . . . . . . . . . . . . . . . . . . 45 Selbsthilfe nach Krebs. . . . . . . . . . . . . . . . . . . . 47 Unterstützende Behandlungsmöglichkeiten . . . . 51 Sport. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 57 Begriffserklärungen. . . . . . . . . . . . . . . . . . . . . . 61 2 Das Gynäkologische Krebszentrum stellt sich vor Liebe Patientin, Liebe Angehörige, gynäkologische Krebserkrankungen gehören zu den häufigsten bösartigen Tumoren der Frau. Je früher diese Krebserkrankungen diagnostiziert und therapiert werden, desto höher sind die Heilungschancen. Daten zu Überlebensraten zeigen, dass es bei gynäkologischen Tumoren gravierende Unterschiede hinsichtlich der Überlebenschancen gibt, je nach dem, wie diese operiert werden. Insbesondere zeigt sich dies beim Eierstockkrebs. Mit einem hochspezialisierten Eingriff kann sich das 5-Jahres-Überleben der Frauen von ca 25% auf ca. 60 % erhöhen. Durch hohe Qualität zertifiziert Unser zertifiziertes „Gynäkologisches Krebszentrum“ zählt zu den Spitzenzentren in Deutschland. Unser Team hat sich in den vergangenen Jahren auf die gynäkologischen Tumorerkrankungen spezialisiert. Dadurch ist es uns möglich, innerhalb kürzester Zeit alle relevanten Untersuchungen durchzuführen. Für unsere Patientinnen bedeutet dies eine optimale Versorgung für beste Heilungschancen. Unser Fokus liegt auf den Erkrankungen Brustkrebs, Gebärmutterhals-, Gebärmutterschleimhautkrebs, Eierstockskrebs und Krebserkrankungen des äußeren weiblichen Genitale. Minimal-invasive Eingriffe Mit Hilfe der Minimal-invasiven Chirurgie (MIC) behandeln wir in Jena nahezu alle Erkrankungen im Bauchraum der Frau. Durch unsere langjährigen MIC-Erfahrungen und durch unsere HD-Videoausstattung in allen Operationssälen haben wir Techniken entwickelt, auch eine extrem vergrößerte Gebärmutter ohne Bauchschnitt sicher zu entfernen. Mittels dieser Minimal-invasiven Eingriffe sind wir in der Lage, die häufigsten Krebserkrankungen an der Gebärmutter genau so sicher wie über einen Bauschnitt zu behandeln. Sammelmappe · Gynäkologisches Krebszentrum 3 Das Gynäkologische Krebszentrum stellt sich vor Ihre Gesundheit ist unser Ziel Im Mittelpunkt unseres Jenaer Zentrums steht der ganzheitliche Ansatz. Uns geht es um die speziell auf unsere Patientinnen abgestimmte Therapie und um die veränderte und schwierige Lebenssituation. In unserer Klinik können Sie sich von einem psychoonkologischen Team beraten und unterstützen lassen - bei uns stehen Sie ganz im Vordergrund. Gut beraten Eine umfassende Beratung in der gynäkologischen Praxis ist das A und O für eine erfolgreiche Therapie. Ergänzend haben wir an der Jenaer Frauenklinik für Tumorerkrankungen eine Spezialsprechstunde eingerichtet, die im Internet unter der Adresse www.frauenklinikjena.de zu finden ist. Für diese individuelle Beratung kann sich jede Frau in unserer Frauen-Poliklinik anmelden. Unser Spezialistenteam und unsere engagierten Mitarbeiter kümmern sich kompetent und sehr gern um Ihre Fragen und Bedürfnisse. ▪G ynäkologie ▪H umangenetik ▪P sychologie ▪ P hysiotherapie ▪R adiologie ▪ S chmerzthearpie ▪P athologie ▪ S ozialdienst & Reha ▪O nkologie ▪ S elbsthilfegruppe ▪S trahlentherapie ▪ E rnährungsberatung ▪N uklearmedizin ▪Ü berleitung in häusliche Pflege ▪P alliativmedizin 4 Das Gynäkologische Krebszentrum stellt sich vor Zu unserem umfangreichen Leistungsspektrum zählen: ▪ Sämtliche Operationen in der Frauenheilkunde ▪ Spezialoperationen (laparoskopisch-radikale Operation mit Nerven- und/oder Organerhalt ▪ Multiviszeralchirurgie bei fortgeschrittenen Tumoren ▪ Kryokonservierung zum Fertilitätserhalt ▪ Wiederherstellende Operationen am Genitale ▪ Strahlen- und Chemotherapie ▪ Antikörper-, Immun- und Hormontherapie ▪ Psychoonkologische Betreuung & Seelsorge ▪ Zweitmeinung ▪ Naturheilverfahren und Diätberatung Interdisziplinäres Denken ist unsere Stärke Eine Behandlung ist dann erfolgreich, wenn Spezialisten verschiedenster Fachrichtungen von der Diagnostik bis zur Therapie zusammen arbeiten. Unser Jenaer Zentrum erfüllt diese hohen Anforderungen der Deutschen Krebsgesellschaft und der Europäischen Gesellschaft für gynäkologische Onkologie. Allen Patientinnen stehen mindestens sechs an der Diagnose und Therapie beteiligte Fachexperten zur Seite. Zu diesen Experten gehören Gynäkologen, Onkologen, Radiologen, Strahlentherapeuten, Pathologen, Psychologen, Chirurgen u.a. Das „Gynäkologische Krebszentrum“ in Jena steht für: ▪ Schnelle und sichere Diagnose ▪ Optimale Beratung & Therapie nach neuesten Erkenntnissen ▪ Unser Engagement für Ihre Heilung Sammelmappe · Gynäkologisches Krebszentrum 5 So finden sie uns Sammelmappe · Gynäkologisches Krebszentrum 7 So finden sie uns Unser „Gynäkologisches Krebszentrum“ befindet sich in der Bachstraße in der Stadtmitte von Jena Universitätsklinikum Jena Poliklinik Bachstraße 18 ▪ 07743 Jena Tel.: 03641 – 9 33 492 Fax.: 03641 – 9 33 351 [email protected] www.frauenklinik-jena.de 8 Zertifiziert auf hohem niveau Sammelmappe · Gynäkologisches Krebszentrum 9 Zertifiziert auf hohem niveau Diagnostik und Therapie Gütesiegel für Gynäkologisches Krebszentrum Erstes Zertifikat für eine Thüringer Klinik bestätigt UKJ höchste Qualität Als bisher einzige Klinik in Thüringen erhält jetzt das Universitätsklinikum Jena das Gütesiegel „Gynäkologisches Krebszentrum“. Das Zertifikat der Deutschen Krebsgesellschaft bestätigt dem Jenaer Zentrum höchste Qualität bei der Behandlung gynäkologischer Krebserkrankungen. An diesen nach Brustkrebs häufigsten Tumoren der Frau versterben jährlich in Deutschland 9.700 Patientinnen. Wichtiges Kriterium bei der Verleihung des Gütesiegels ist die enge Vernetzung und gute Zusammenarbeit der verschiedenen Fachdisziplinen im jeweiligen Zentrum. Nur so kann den Frauen garantiert werden, dass sie tatsächlich die beste Versorgung mit maximalen Heilungschancen erhalten. Das Jenaer Zentrum erfüllt die strengen Anforderungen hinsichtlich der Verbindung gynäkologischer und chirurgischer Kompetenz mit dem Fachwissen der Onko- logen und sozialer sowie psychologischer Betreuung ebenso wie die Forderung nach der Umsetzung neuester wissenschaftlicher Erkenntnisse in Diagnose und Behandlung. „Jeder unserer Patientinnen stehen insgesamt sechs an der Diagnose und Therapie beteiligte Experten zur Seite“, erklärt Prof. Dr. Ingo B. Runnebaum, Direktor der Abteilung für Gynäkologie am Universitätsklinikum Jena, die Vorteile einer Behandlung im Krebszentrum. Zu den Experten gehören neben den Gynäkologen und Chirurgen die internistischen Onkologen, Radiologen, Strahlentherapeuten, Pathologen und Psychologen. „Dieses Netzwerk ist notwendig, um unseren Patientinnen die Spitzenleistungen bieten zu können, die für eine optimale Prognose notwendig sind“, ist Prof. Runnebaum überzeugt. Gerade für Frauen mit einer Krebsdiagnose sei es immens wichtig, in einem spezialisierten Zentrum behandelt zu werden. „Daten zu Überlebensraten zeigen, dass es bei gynäkologischen Tumoren gravierende Unterschiede hinsichtlich der Überlebenschancen gibt, je nach dem, wie diese operiert werden“, erklärt der Jenaer Gynäkologe. Das zeigt sich beispielsweise beim Eierstockkrebs, dem „Killer Nr.1“ unter den gynäkologischen Tumoren, so Runnebaum. Würden die Frauen bei diesem oft zu spät erkannten Krebs mit einem großen Eingriff tumorfrei operiert, stiegen die Überlebensraten auf über 60 Prozent. „Wirklich alle Bestandteile dieser oft großen und gestreuten Tumoren zu entfernen, erfordert einen sehr langen und komplizierten Eingriff“, sagt Runnebaum weiter, „nur die spezialisierten Zentren unter den Gynäkologischen Krebszentren sind dafür optimal gerüstet.“ Mit der Verleihung des Zertifikats „Gynäkologisches Krebszentrum“ gehört das Jenaer Universitätsklinikum jetzt zu Stehen gemeinsam für die Qualität der Versorgung krebskranker Frauen am UKJ: Hans-Jürgen Mayer, Landesvorsitzender der Thüringer Frauenselbsthilfe nach Krebs, Strahlentherapeut Prof. Thomas Wendt, UKJ-Forscher Prof. Matthias Dürst, Psychologe Prof. Bernhard Strauß, Urologe Prof. Marc-Oliver Grimm, Frauenklinik-Pflegedienstleiterin Ulrike Mende, Gynäkologe Prof. Ingo Runnebaum, Genetikerin Dr. Isolde Schreyer, Pathologe Prof. Iver Petersen, Oberarzt Dr. Harald Schmalenberg, UniversitätsTumorCentrum (v. l.) Foto: Szabó 14 10 Klinikmagazin Ausgabe 5/2010 Zertifiziert auf hohem niveau Diagnostik und Therapie den onkologischen Schwerpunktzentren mit den höchsten Behandlungsstandards. Bereits 2007 wurde es als eines von 24 Europäischen Spitzenzentren der Europäischen Fachgesellschaft ESGO zertifiziert. Damit ist nach dem Brustzentrum jetzt ein weiteres UKJZentrum der Krebsbehandlung erfolgreich zertifiziert worden. „Wir freuen uns sehr über die Zuerkennung dieses Gütesiegels, das uns die Qualität unserer Arbeit bestätigt und unsere Erfahrung in der Behandlung von Krebs eindrucksvoll belegt“, sagt Prof. Dr. Klaus Höffken, Medizinischer Vorstand des Universitätsklinikums Jena. „Unsere Patientinnen erhalten so einen wichtigen, auf unabhängigen Gutachten basierenden Anhaltspunkt für ihre Entscheidung bei der Klinikwahl“, so Höffken weiter. „Die erfolgreiche Zertifizierung bringt uns auch unserem Ziel ein Stück näher, den Thüringer Patientinnen und Patienten bei komplexen Erkrankungen die Behandlung in hochspezialisierten Zentren anzubieten.“ HR Prof. Runnebaum zum AGO-Vorstand gewählt Prof. Scholle erneut im Vorstand der ISP Prof. Ingo B. Runnebaum wurde auf dem 58. Kongress der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe (DGGG) in den Vorstand der Arbeitsgemeinschaft Gynäkologische Onkologie e.V. (AGO) gewählt. Gemeinsam mit zwei weiteren Vorstandskollegen wird er sechs Jahre lang die Arbeit dieses bundesweiten Zusammenschlusses der gynäkologischen Onkologen leiten. „Diese Wahl ist eine Ehre und eine Wertschätzung der am Klinikum geleisteten Arbeit, insbesondere im für ganz Thüringen wichtigen Gynäkologischen Krebszentrum Jena“, freut sich Prof. Runnebaum. Zu den Zielsetzungen seiner Arbeit in der AGO gehören die Verbesserung der Heilungschancen von Frauen mit Krebs sowie die verstärkte Nachwuchsförderung im Bereich der Onkochirurgie. Der Jenaer Pathophysiologe Professor Hans-Christoph Scholle wurde anlässlich des 6. Internationalen Kongresses für Pathophysiologie in Montreal/Kanada für vier weitere Jahre in den Vorstand der Internationalen Gesellschaft für Pathophysiologie (ISP) gewählt. Gemeinsam mit Wissenschaftlern aus Finnland leitete Scholle auf dem Kongress Ende September einen Workshop zu aktuellen Trends der Entstehung von unspezifischem chronischem Rückenschmerz, an dem auch weitere Jenaer Wissenschaftler teilnahmen. Die Organisatoren des Kongresses betonten in einem Resümee die hohe Leistungsfähigkeit der thüringischen Institute und Kliniken auf dem Gebiet der Erforschung des Bewegungssystems. Erster Intensivpflegepreis geht nach Thüringen Bereits zum dritten Mal haben PULSION Medical Systems und die Deutsche Gesellschaft für Fachkrankenpflege und Funktionsdienste e.V. (DGF) den „DGF PULSION Intensivpflegepreis 2010“ für die besten Facharbeiten vergeben. Prämiert wurden die drei besten schriftlichen Arbeiten von Pflegefachkräften, die sich mit praxisrelevanten Themen aus dem Bereich der Intensivpflege beschäftigten. Den ersten Preis erhielt Daniela Kade (llmkreiskliniken Arnstadt), die Teilnehmerin der Weiterbildung Intensivpflege und Anästhesie am Universitätsklinikum ist. Im Rahmen dieser Weiterbildung schrieb Sie über das Thema „NIV bei akuter exazerbierter COPD“. „Wir freuen uns sehr, dass eine ‚unserer‘ Teilnehmerinnen den ersten Preis erhalten hat“, sagte der Leiter der Pflegerischen Weiterbildung am UKJ, Ingo Kühn. www.uniklinikum-jena.de Sammelmappe · Gynäkologisches Krebszentrum 15 11 Operationen Sammelmappe · Gynäkologisches Krebszentrum 13 Operationen Operation In einem ausführlichen Aufklärungsgespräch werden Sie über die für Sie in Frage kommenden Operationsmethoden informiert. Nehmen Sie sich für Ihre Entscheidung genügend Zeit. Ablauf am Aufnahmetag Sie haben von Ihrem behandelnden Arzt einen Aufnahme-Termin erhalten. Reisen Sie bitte nicht selbst mit dem Auto an. Sie können im Vorfeld mit Ihrer Krankenkasse die Möglichkeiten der FahrgeldRückerstattung bzw. der Transport-Verordnung besprechen. Bitte frühstücken Sie zu Hause, Sie müssen nicht nüchtern zu uns kommen. Wenn Sie blutverdünnende Medikamente einnehmen, müssen diese vorher abgesetzt werden. Sprechen Sie mit Ihrem einweisenden Arzt darüber. Bringen Sie ihren Medikamentenplan und Ihre Medikamente für 1-2 Tage mit ins Krankenhaus sowie alle Formulare mit die Ihnen ausgehändigt wurden, Ihren Einweisungsschein, Ihre Chipkarte, persönliche Sachen für 5 Tage (denken Sie auch an Dinge die Ihrer Seele gut tun wie Fotos von Angehörigen, ihren Lieblingsduft, Musik- CD oder Hörspiele oder Ähnliches). Stationäre Aufnahme: 1. B achstraße 18, Haus 1, stationären Aufnahme Hier werden Ihre Daten aufgenommen und Sie erhalten Formulare für die Krankenakte. Bringen Sie bitte Ihre Chipkarte und den Einweisungsschein vom Arzt mit. 2. B achstraße 18, Haus 15, Frauenklinik, Abteilung Archiv im Erdgeschoß Hier wird Ihre Krankenakte angelegt bzw. die schon vorhandene aktualisiert und Ihnen ausgehändigt. 3. B achstraße 18, Haus 15, Frauenklinik, Station 3 im 2. OG Auf Station 3 melden Sie sich bitte im Aufnahmezimmer an. Hier erfolgen die Blutentnahme, die Arztgespräche und es werden eventuell noch erforderliche Untersuchungen organisiert. Von hier aus werden Sie auch in Ihr Zimmer gebracht. Es folgt ein Gespräch mit dem Stationsarzt, die Blutentnahme, die Vorstellung bei unserem Narkosearzt und später die Vorstellung bei Ihrem Operateur. 14 Operationen Was ist mitzubringen: ▪ S ollten Sie Briefe von anderen Kliniken, Röntgenbilder, CD´s, Befunde von OP, MRT, CT, Laborbefunde oder andere ärztliche Briefe habe, bringen Sie es bitte mit. Sie vermeiden somit Doppeluntersuchungen und evtl. dadurch entstehende OP - Verzögerungen. ▪ B ringen Sie bitte Ihre Medikamente für 2 Tage und evtl. vorhandenen Medikamentenplan mit. Sie können Ihre Medikamente entsprechend den ärztlichen Anweisungen weiterhin selbständig einnehmen. Die Station bestellt Ihre Medikation. ▪ Z u Ihren mitgebrachten Sachen sollten Bademantel, Hausschuhe, Badelatschen, Waschutensilien und Handtücher gehören. ▪ B itte lassen Sie größere Geldbeträge und Wertsachen zu Hause. ▪ V ergessen Sie bitte nicht Ihre ganz persönlichen Dinge, die Ihnen wichtig sind. Fotos, Kuschelkissen oder andere kleine Erinnerungen an zu Hause oder an geliebte Menschen erleichtern Ihnen vielleicht die Tage im Krankenhaus. ▪ S ie haben die Möglichkeit, Telefon und Fernseher am Bett zu nutzen. Ein WLan-Anschluß kann für Ihren Laptop zur Verfügung gestellt werden. Informationen erhalten Sie in der Stationären Aufnahme und auf Station. Informationen für Ihre Angehörigen Patienten-Hotline Sie können uns täglich erreichen: Während der Sprechzeiten: 7.30 – 15.30 Uhr unter 03641 – 9 33 492 Außerhalb der Sprechzeiten:Station 3 unter 03641 – 9 33 059 Sammelmappe · Gynäkologisches Krebszentrum 15 Operationen Mitten im Herzen von Jena liegt unsere Frauenklinik Herzlich willkommen Unser Übersichtsplan Um sich bei uns im Haus richtig zurecht zu finden, haben wir für Sie eine Übersichtstafel in unserem Foyer angebracht. Wenn Sie den Haupteingang betreten, sehen Sie auf der rechten hinteren Wand, neben der Stuhlgruppe, diesen Wegweiser, der Sie sowohl in die Abteilung Geburtshilfe als auch zu uns - in die Frauenheilkunde - führt. Die neu eingerichtete Station 6, auf der sich unsere Patientinnen nach ihren OP‘s ausruhen und entspannen sollen, finden Sie in einem anderen Haus. Station 6 befindet sich auf der ersten Etage unseres Brustzentrums. Wie Sie dahin gelangen, entnehmen Sie bitte unserem Lageplan. 16 Aufgang B 4 . oG Konferenzraum Pflegedienstleitung 3 . oG Direktorat Sekretariate 2 . oG Station 3 „Klara Griefahn“ eG Flur links Archiv Flur links Personenaufzug Flur links Molekularbiologie Flur rechts Hörsaal Poliklinik Spezialsprechstunden Kinderwunschambulanz Aufgang A 4 . oG Konferenzraum Pflegedienstleitung Zugang zum Direktorat Geburtsvorbereitung/ Hebammensprechstunde 3 . oG Station 4/ Gyn. Wachstation OP - Trakt (Saal 3) 2 . oG Station 2/ Schwangerenstat. Station 3 OP - Trakt (Saal 1 u. 2) Anästhesie 1 . oG Station 1/ Wochenstation Kreißsaal Neonatologie II Operationen Der Tagesablauf Unsere Klinik kann auf ein Team von hochqualifizierten Mitarbeitern zurückgreifen. Sieben Oberärzte und eine Vielzahl von Ärztinnen und Ärzten, aber auch unsere hochmotivierten Krankenschwestern sind Tag und Nacht für Sie da. Und sollte Ihnen etwas nicht gefallen, teilen Sie uns dies bitte gleich mit. Ansprechpartner finden Sie auf allen Stationen - fragen Sie uns, wenn Sie Probleme oder Sorgen haben - wir versuchen Ihnen weiterzuhelfen. Hier Prof. Runnebaum und sein Team bei der täglichen Visite. Sammelmappe · Gynäkologisches Krebszentrum 17 Operationen Der Patientenratgeber: Die gynäkologische Abteilung ist eine Einrichtung der Maximalversorgung mit 51 Betten, verteilt auf 4 Stationen. Die Abteilung Gynäkologie ist die führende in Thüringen, sie geniesst Anerkennung sowohl in ganz Deutschland als auch im Ausland. Unser höchstes Ziel ist Ihre Zufriedenheit. Unsere Ärztinnen und Ärzte, Schwestern, Pfleger, Psychologen, Sozialarbeiter und Pflegeüberleitung setzen ihre ganze Kraft ein, um Ihren Gesundheitszustand zu verbessern und sind während Ihres Krankenhausaufenthaltes stets um Ihr Wohl besorgt. Um die Lebensqualität nicht einzuschränken, stehen Ihnen Telefon, Internet und TV zur Verfügung. Um Ihnen den Krankenhausaufenthalt so angenehm wie möglich zu gestalten, sind Ärzte und Schwestern der einzelnen Stationen für alle Anfragen und Wünsche offen. Unsere Sprechstunden: Terminvergabe für die Sprechstunden über die Poliklinik unter 03641- 933492 Psychologinnnen: Frau Matthes, Frau Brix: Tel.: 03641 - 934711 Sozialarbeiterin: Frau Pröger: Tel.: 01607095045 Pflegeüberleitung: Schwester Sylke: 01755831146 Sprechstunden werden auch in folgenden Sprachen angeboten: Englisch, Französisch, Spanisch, Türkisch, Bulgarisch 18 Operationen Stationen Station 3 ▪ Aufnahmestation und Notfallambulanz ▪ präoperative und postoperative Überwachungsstation ▪ b ei der Aufnahme werden Sie über den Ablauf Ihres Aufenthaltes informiert ▪ d as Team der Station 3 ist bemüht, Ihre persönlichen Wünsche zu berücksichtigen (z. B. Terminwünsche, Ein- oder Zwei-BettZimmer) Ansprechpartner: Schwester Sigrid, Tel.: 03641- 933059 Station 4 ▪ p ostoperative Überwachungsstation plus Intensivüberwachungen ▪ d as Team von Station 4 ist für Ihre postoperative und Intensivüberwachung nach der OP zuständig ▪ h ier werden Sie von geschultem Intensivpersonal versorgt und beraten Ansprechpartner: Schwester Simone, Tel.: 03641- 933066 Station 6 ▪ low-care-Station ▪ d as Team der low-care-Station ermöglicht es Ihnen, sich nach den operativen Eingriffen in einer ruhigen, angenehmen Atmoshäre zu erholen Ansprechpartner: Schwester Sigrid, Tel.: 03641 - 933795 Sammelmappe · Gynäkologisches Krebszentrum 19 Physiotherapie Sammelmappe · Gynäkologisches Krebszentrum 21 Physiotherapie Physiotherapie Nach einer Operation kann es je nach Operationsmethode zu Bewegungseinschränkungen, Schmerzen und postoperativen Schwellungen bis hin zum Lymphödem kommen. Um dem entgegenzuwirken, beginnen wir in unserer Klinik gleich nach der Operation mit der Physiotherapie. Um den Lymphstrom anzuregen, werden Übungen für die Muskelund Gelenkpumpe und Atmung durchgeführt. Für die Verbesserung der Beweglichkeit der Schultergelenke und der Entspannung des Schültergürtels führen wir Übungen unter funktionellen Gesichtspunkten durch. Diese Übungen sollen auch nach dem Krankenhausaufenthalt selbständig zu Hause durchgeführt werden. Über die Verhaltensregeln nach Lymphknotenentfernung werden die Patientinnen aufgeklärt und erhalten für den häuslichen Gebrauch ein Merkblatt sowie ein Übungsprogramm. 22 Entlassung aus der Klinik Sammelmappe · Gynäkologisches Krebszentrum 23 Entlassung aus der Klinik Am Tag Ihrer Entlassung erhalten Sie von der Station einen Termin für die Vorstellung bei Ihrem behandelnden Arzt. Nach Eingang aller Befunde werden Ihre Unterlagen im Tumorkonsil vorgestellt und ein Therapievorschlag für Sie erarbeitet. Es ist sehr hilfreich wenn Sie zu diesem Termin einen Angehörigen oder eine Person ihres Vertrauens mitbringen um Sie zu unterstützen und die Vielfalt von Informationen mit anzuhören. Nach dem Arztgespräch erhalten Sie zusätzliche Tipps, einen Nachsorgepass und speziell für Sie zusammengestelltes Informationsmaterial. Je nachdem für welche Therapie Sie sich entschieden haben, bekommen Sie die entsprechenden Termine oder Rezepte ausgehändigt. Wenn die anschließende Therapie abgeschlossen ist besteht das Angebot eine Anschlussheilbehandlung in Anspruch zu nehmen. Unsere Kollegin vom Sozialdienst steht Ihnen bei der Antragstellung schon während Ihres stationären Aufenthaltes in unserer Frauenklinik hilfreich zur Seite. 24 Therapieentscheidung Sammelmappe · Gynäkologisches Krebszentrum 25 Therapieentscheidung Tumorkonferenz Oder bei uns auch Tumorboard genannt. Es handelt sich dabei um eine jeden Mittwoch in unserer Frauenklinik stattfindende Konferenz. Anhand der Krankengeschichte und der spezifischen Eigenschaften des Krebses jeder einzelnen Patientin wird hier eine entsprechende individuell zugeschnittene Therapieempfehlung ausgesprochen. An dieser Konferenz nehmen bei uns alle Kollegen teil, die Sie während Ihrer Behandlung bei uns kennenlernen: selbstverständlich die Sie operierenden Gynäkologen, die Pathologen, die Strahlentherapeuten, die Radiologen, die internistischen Onkologen, unsere Studienschwester und Vertreter der Forschung. In diesem interdisziplinären Ansatz werden alle Ihre körperlichen und sozialen Umstände berücksichtigt, und neueste Erkenntnisse aus allen Fachbereichen fließen so zu Ihrem Vorteil in die Therapieentscheidungen ein. 26 Klinische Studien Sammelmappe · Gynäkologisches Krebszentrum 27 Klinische Studien Was sind klinische Studien? In einer klinischen Studie wird geprüft, ob neue Verfahren oder Medikamente zur Vorbeugung, Früherkennung, Diagnostik und somit auch zur Behandlung und Therapie von Krankheiten, sicher, verträglich und vor allem wirksam sind. Bei diesen klinischen Studien handelt es sich um wissenschaftliche Untersuchungen, die unter vorher genau festgelegten und kontrollierten Bedingungen durchgeführt werden. Was bringt mir die Teilnahme? ▪ Die Teilnehmer wissenschaftlicher Studien können als erste von den Erfolgen profitieren. Sie partizipieren unmittelbar an der neuen Behandlungsstrategie - und dies noch vor deren Zulassung, oder Sie erhalten alternativ, wenn Sie einer Vergleichsgruppe angehören, die beste bislang bekannte Therapie. ▪ Betreuung durch spezialisierte Ärzte mit großer Fachkenntnis ▪ Sie erhalten eine intensive Aufklärung und Betreuung ▪ Regelmäßige und engmaschige ärztliche Untersuchungen ▪ Eine langfristige Nachbeobachtung ▪ Jeder, der an einer klinischen Studie teilnimmt, übernimmt Verantwortung für sich und für den medizinisch-wissenschaftlichen Fortschritt. 28 Klinische Studien Begriffs-Definitionen: ▪ adjuvant: Onkologische Behandlung bei Zustand nach operativer Therapie ▪ neoadjuvant: Therapie vor der geplanten operativen Sanierung einer Tumorerkrankung ▪ placebokontrolliert: Vergleich zwischen Wirkstoff und Scheinmedikament Placebo ▪ doppelblind: weder Arzt noch Patient wissen, welcher Teilnehmer Placebo oder Wirksubstanz erhält ▪ randomisiert: Zuordnung in die verschiedenen Behandlungsformen nach dem Zufallsprinzip. ▪ multizentrisch: Durchführung erfolgt an vielen Institutionen bzw. Kliniken, auch international ▪ Rezidiv: Erneutes Auftreten einer Krebsgeschwulst nach vorhergegangener, allem Anschein nach erfolgreicher, Behandlung (Primärtherapie) ▪ Second line Therapie: Therapie die gegeben wird wenn die erste Behandlung (first line Therapie) nicht wirkt bzw. aufhört zu wirken. ▪ Third line Therapie: Therapie die gegeben wird wenn beide vorhergegangen (first- und second line Therapie) nicht wirken bzw. aufhören zu wirken. Sammelmappe · Gynäkologisches Krebszentrum 29 Klinische Studien Phasen der Studien: ▪ Phase I = In diesem Schritt überprüft man die Verträglichkeit des Arzneimittels zunächst an einer kleinen Gruppe von Studienteilnehmern. Untersucht wird außerdem, in welchen Mengen das neue Medikament am besten verabreicht werden kann (Dosierung), wie der Wirkstoff im Körper aufgenommen wird, welche Konzentrationen im Blut und Urin erreicht werden und wie Abbau- und Ausscheidungsvorgänge ablaufen. Es dürfen nur solche Patienten in eine Phase I Studie aufgenommen werden, für deren es noch keine wirksame Therapie gibt. ▪ Phase II = Auf den Informationen und ersten Erfahrungen aus der Phase I Studie baut sich die Phase II Studie auf. Nachdem am Ende der ersten Phase zum Beispiel eine bestimmte Dosierung des neuen Arzneimittels beim Menschen vorgeschlagen wurde, erfolgt in der zweiten Phase deren weitere Überprüfung. Anhand der Ergebnisse der Phase II wird dann der optimale Dosierungsbereich festgelegt. ▪ Phase III = Sollen den Beleg für die Wirksamkeit des neuen Medikaments liefern. An dieser letzten Stufe vor der Zulassung ist eine große ist eine große Anzahl von Patienten (hundert bis tausend) beteiligt, die sorgfältig ausgewählt werden und bestimmte Einund Ausschlusskriterien erfüllen müssen. ▪ Phase IV = Auch nach erfolgter Zulassung kann ein Arzneimittel weiterhin untersucht werden. In dieser Phase stehen zugelassene Medikamente weiterhin auf dem Prüfstand. Es wird ein wesentlich größerer Kreis von Patienten untersucht und so lassen sich seltenere Nebenwirkungen oder Wechselwirkungen erkennen. Nicht- Interventionelle Studien = Bezeichnet man im Bereich der medizinischen Forschung, die dazu bestimmt sind, Erkenntnisse bei der Anwendung zugelassener oder registrierter Arzneimittel zu sammeln. 30 Klinische Studien Offene Studien im "Gynäkologischen Krebszentrum" Unter "offenen Studien" werden in der Medizin Studien verstanden, an denen die Patientinnen freiwillig teilnehmen können. Die Studien haben zumeist einen Kurztitel: Beispiel: "LION (AGO-Ovar OP.3)" für den alltäglich-klinischen Alltag und einen wissenschaftlich-ausführlichen Titel. Eierstockkrebs (Ovarialkarzinom) unterstützende Therapie (adjuvante Therapien) Studie (Kurztitel): LION (AGO-OVAR OP.3) Lymphadenectomy in Ovarian Neoplasms Studiendesign: multizentrisch, offen, randomisiert, prospektiv metastasiert Eierstockkrebs (metastasiert Ovarialkarzinom) ab drittes Wiederauftreten in der metastasierten Situation Eierstockkrebs / third line metastasiert Ovarialkarzinom Studie (Kurztitel): Treosulfan-Studie Treosulfan oral vs. i.v. beim rezidivierenden Ovarialkarzinom Studiendesign: liert multizentrisch,offen, randomisiert, kontrol- Studienziel: Vergleich zwischen oraler und intravenöser Applikation hinsichtlich der Sicherheit und Verträglichkeit Einschlusskriterien: Drittes Wiederauftreten eines rezitivierenden/metastasierenden Eierstockkrebs / third line metastasiertes Ovarialkarzinom mindestens eine evaluierbare Tumorläsion oder Tumormarkeranstieg (Ca125 >100 U/ml) Sammelmappe · Gynäkologisches Krebszentrum 31 Klinische Studien Behandlung/Therapie:Arm A: 7000 mg/m² i.v. an Tag 1, 29, 57 usw. Arm B: 600 mg/m² p.o. an Tag 1-28, 57-84, usw. Therapiedauer:Bis zur Bestätigung der Komplettremission, oder Feststellung von Progredienz des Tumor, oder bis zur Feststellung von nicht akzeptabler Toxizität Gebärmutterhalskrebs (Zervixkarzinom) metastasierter Gebärmutterhalskrebs (metastasiert Zervixkarzinom) ab erstes Wiederauftreten in der metastasiereten Situation Gebärmutterhalskrebs / first line metastasiert Zervixkarzinom Studie (Kurztitel): Zervix-1 Prospektiv randomisierte Phase-III-Studie zum Vergleich der Effektivität zwischen einer Therapie mit Paclitaxel und Topotecan und einer Therapie mit Topotecan und Cisplatin beim rezidivierenten oder persistierenden Zervixkarzinom Gebärmutterschleimhautkrebs (Endometriumkarzinom) metastasierter Gebärmutterschleimhautkrebs (metastasiert Endometriumkarzinom) ab erstes Wiederauftreten in der metastasiereten Situation Gebärmutterschleimhautkrebs/first line metastasiert Endometriumkarzinom Studie (Kurztitel): CBKM120C2201-Endometriumkarzinom Eine Phase II, einarmige Studie mit oral verabreichtem BKM120 als zweite Therapie für Patientinnen mit fortgeschrittenem Endometriumkarzinom Studienziel:Wirksamkeit von BKM120, gemessen als „Objective Responce Rate“ nach RECIST 1.1, von Patientinnen, bei denen eine PI3K-Signalakivierung nachgewiesen ist 32 Klinische Studien Einschlusskriterien: -lokal fortgeschrittenes oder metastasiertes Endometriumkarzinom, alle Histologietypen - eine Chemotherapie in der Adjuvanz - eine messbare Läsion Behandlung/Therapie:100 mg BKM120 täglich p.o. Therapiedauer:bis zur Feststellung einer Progredienz des Tumor, oder bis zur Feststellung von nicht akzeptabler Toxizität Kontakt: Für Fragen oder Anmeldung /Studienkoordination, wenden Sie sich bitte an: Sabine Krauspe Studienkoordinatorin Universitätsfrauenklinik Jena Gynäkologisches Krebszentrum Bachstr. 18 · 07743 Jena Tel: 03641/9-34449 Fax: 03641/9-34736 Email:[email protected] Sammelmappe · Gynäkologisches Krebszentrum 33 Chemotherapie Sammelmappe · Gynäkologisches Krebszentrum 35 Chemotherapie Chemotherapie Im Tumorboard wurde festgelegt, welche Chemotherapie speziell für Ihr Krankheitsbild die wirksamste Therapie ist. Die Chemotherapie ist eine Behandlung mit Medikamenten, die ein weiteres Zellwachstum hemmen soll (= Zytostatika). Diese Medikamente werden Ihnen in regelmäßigen Abständen als Infusion oder in Tablettenform verabreicht, man spricht dann auch von einem Zyklus. Wie viele Zyklen Sie erhalten (6 manchmal auch 8) hängt von Ihrem Befund ab. Zwischen den einzelnen Zyklen liegen Pausen von einer bis drei Wochen. Eine häufige Nebenwirkung der Chemotherapie ist der Haarausfall, der Haarwachstum setzt jedoch 1-2 Monate nach Therapieende wieder ein. Auch hat die Chemotherapie Auswirkungen auf das Blutbild, die weißen Blutkörperchen können sinken. Aus diesem Grund werden Sie gebeten, über Ihren Hausarzt Blutbildkontrollen durchführen zu lassen. Übelkeit und Brechreiz lassen sich heute mit Medikamenten auf ein Minimum reduzieren. Sie erhalten vor der jeweiligen Chemotherapie wirksame Medikamente in Form von Infusionen oder als Tablettengabe. Einer möglichen Appetitlosigkeit können Sie vorbeugen, indem Sie regelmäßig kleine Mahlzeiten, die gut gekaut wurden, zu sich nehmen. Bei Schleimhautentzündungen, insbesondere der Mundschleimhaut, empfehlen wir Mundspülungen nach dem Essen. Infektionsschutz unter Chemotherapie ist wichtig, da jetzt Ihre Abwehr geschwächt ist. 36 Psychosoziales Team Unterstützung für krebspatienten Breast Nurse Psychoonkologen Seelsorge Sammelmappe · Gynäkologisches Krebszentrum Sozialdienst 37 Psychosoziales Team Unterstützung für krebspatienten Psychosoziales Team im "Gynäkologischen Krebszentrum" Psychoonkologinnen: Dipl. Psych. Christina Brix, E-Mail: [email protected] Telefon: 03641 934711 Fax: 03641/(9)34712 Dipl. Psych. Anke Matthes E-Mail: [email protected] Telefon: 03641 934711 Fax: 03641/(9)34712 Termine nach telefonischer Vereinbarung 38 Sozialdienst: Frau Jana Pröger Telefon: 03641 934221 Seelsorgerin: Frau Christine Alder-Bächer Telefon: 03641 9320056 Psychosoziales Team Unterstützung für krebspatienten Liebe Patientin, liebe Angehörige! Die Diagnose einer Krebserkrankung trifft die meisten Frauen völlig unvorbereitet. Es gibt vorher keine Auseinandersetzung damit und keine Regel, an die Sie sich halten können. Die „natürliche Selbstverständlichkeit des Lebens“ wird in Frage gestellt. Viele Betroffene fragen sich „warum gerade ich?“, „warum gerade jetzt?“ Unser Ziel ist es, betroffene Patientinnen und Angehörige bei der Bewältigung von Belastungen in allen Stadien der Erkrankung zu unterstützen und Ihre Lebensqualität verbessern zu helfen. Für einige Patientinnen kann es auch eine Erleichterung sein, andere Patientinnen kennen zu lernen und zu erfahren, wie Sie mit ihrer Erkrankung umgehen. Für diesen Zweck bieten wir auch eine ambulante Informations- und Entspannungsgruppe an. Gern stellen wir auch den Kontakt zur „Frauenselbsthilfegruppe nach Krebs“ her. Wir betreuen unter Anderem folgende Bereiche: ▪ Interdisziplinäres Brustzentrum ▪ Klinik für Frauenheilkunde (Stationen 3, 4, 6) ▪ Chemotherapiestation ▪ Klinik für Strahlentherapie (Stationen 1, 2) ▪ Humangenetische Beratung Sammelmappe · Gynäkologisches Krebszentrum 39 Psychosoziales Team Unterstützung für krebspatienten Wir bieten Ihnen: ▪ Einzel- und Gruppengespräche über das Leben mit der Erkrankung (über die Diagnose, über die Therapien, die Bewältigung des Alltags, die Zeit der Nachsorge… und was kommt danach?) und emotionale Unterstützung und Begleitung ▪ eine Gesprächsmöglichkeit mit Ihren Angehörigen/ für Ihre Angehörige ▪ Beratung dazu, wie Sie mit Ihrem Kind über die Erkrankung sprechen können ▪ Bewältigungsstrategien, um besser mit Ängsten, „Stress“ oder Schmerzen umgehen zu können ▪ Begleitung bei der Suche nach Lösungen für Probleme, die durch Ihre Erkrankung entstanden sind ▪ Hilfestellung bei der Entscheidungsfindung für oder gegen eine genetische Untersuchung bei familiär bedingten Erkrankungen ▪ Entspannungsübungen, mit deren Hilfe Sie zur Ruhe kommen, die entstandenen Belastungen besser aushalten, bewältigen und abschalten können ▪ Vermittlung von Kontakten zu anderen, ebenfalls erkrankten Menschen und/ oder deren Angehörigen, um einen Austausch zu führen über das Leben mit der Krebserkrankung und den verschiedenen Möglichkeiten der Bewältigung ▪ Informationen über Selbsthilfegruppen und deren Angebote wie Gesprächskreise, Sportgruppen, gemeinsame Unternehmungen, aber auch Informationen über ambulante & stationäre Hilfsangebote, hilfreiche Literatur etc. „Sein Unglück ausatmen können tief ausatmen, so dass man wieder einatmen kann. Und vielleicht auch sein Unglück sagen können in Worten in wirklichen Worten, die zusammenhängen und Sinn haben und die man selbst noch verstehen kann und die vielleicht sogar irgendwer sonst noch versteht oder verstehen könnte und weinen können das wäre schon fast Glück.“ Erich Fried 40 Psychosoziales Team Unterstützung für krebspatienten In der Informations- und Entspannungsgruppe können Sie verschiedene Entspannungstechniken kennen lernen, um körperlich und seelisch zur Ruhe zu kommen. Entspannung kann Ihnen helfen, die Belastungen durch die Erkrankung besser zu bewältigen sowie Ihre Lebensqualität zu verbessern. Neben dem Entspannungstraining werden in den Gruppensitzungen verschiedene Themen bearbeitet: ▪ Information über die Erkrankung ▪ Umgang mit Angst, Depression, Hilf- und Hoffnungslosigkeit ▪ Emotionale Unterstützung und Entlastung ▪ Stressmanagement ▪ Entwicklung von Lebenszielen und Lebensperspektiven ▪ Vermittlung von Selbsthilfe- sowie Selbstkontrollstrategien ▪ Kommunikation mit der Umwelt, mit Partner, Familie, Freunde, Ärzten, medizinischem Personal ▪ Umgang mit verschiedenen Einschränkungen wie Schlafstörungen, Schmerzen und Fatigue Eindrücke aus der ambulanten Informations- und Entspannungsgruppe für Tumorpatientinnen der Universitätsfrauenklinik Ablaufplan: Das Entspannungstraining findet wöchentlich (insgesamt 10 Mal) für jeweils ca. 2,5 Stunden (mit Pause) statt. In jeder Sitzung wird die Progressive Muskelentspannung durchgeführt. Sie möchten am Entspannungstraining teilnehmen? 1. Tag: Vorstellung verschiedener Entspannungstechniken 2. Tag: Krankheit, Stress und Stressmanagement Die telefonische Anmeldung zum Entspannungstraining ist möglich: 3. Tag: Krankheitsverarbeitung – Leben mit Krebs 4. Tag: Umgang mit belastenden Gefühlen 5. Tag: Fatigue: Was tun bei Müdigkeit und Erschöpfung? 6. Tag: Ergänzende Therapieformen (Tanz-Therapie) 7. Tag: Kommunikation: Arzt-Patient-Beziehung 8. Tag: Ernährung & Bewegung 9. Tag: Umgang mit Schlafstörungen 10.Tag: Was kann ich selbst tun? Sammelmappe · Gynäkologisches Krebszentrum ·über die Psychoonkologische Beratung des Brustzentrums Tel: 03641/ 934711 · über die Anmeldung des Brustzentrums Tel: 03641/ 933205 · über die Brustschwester Kerstin Zellmann Tel: 0171/6509052 41 Kliniksozialdienst Sammelmappe · Gynäkologisches Krebszentrum 43 Kliniksozialdienst Liebe Patientin, während der zum Teil mehrmonatigen Behandlung in unserer Einrichtung kann es unter Umständen zu Situationen kommen, in denen Fragen sozialrechtlicher, sozialpsychologischer oder finanzieller Art auftreten. Vor dem Hintergrund Ihrer individuellen Lebenssituation erfolgt unsere Beratung und Unterstützung in den Bereichen: I. ▪ Organisation und Koordination des Entlassungsmanagements (Kooperation mit Pflege- und Hilfsdiensten, Hausärzten, Sanitätshäusern, Versorgung mit Heil- und Hilfsmitteln, und ergänzende mobile Dienste) ▪ Planung und Einleitung von medizinischen Rehabilitationsmaßnahmen ▪ Entlassung in stationäre Pflege, einschließlich in Einrichtungen der Palliativmedizin, II. ▪ Beratung zu sozialen und sozialrechtlichen Themen wie Pflegeversicherungsleistungen, Leistungen der Krankenkassen, der Rentenversicherungsträger, der Versorgungsämter und Stiftungen etc. III. ▪ Beratung zu Schwerpunkten des Betreuungsgesetzes ▪ zu Vorsorgevollmachten, sowie Betreuungs- und Patientenverfügungen Die Bedürfnisse des Einzelnen stehen bei unserer Arbeit im Mittelpunkt! Sollten Sie Unterstützung benötigen, wenden Sie sich bitte an den Sozialdienst in der Klinik für Frauenheilkunde Jena Dipl.Sozialarbeiterin Jana Pröger Tel.: 03641/934221, E-mail: [email protected] 44 Klinikseelsorge Sammelmappe · Gynäkologisches Krebszentrum 45 Klinikseelsorge Liebe Patientin, mit der Hoffnung auf Hilfe und Heilung sind Sie ins Krankenhaus gekommen. Ärzte, Schwestern und viele andere Menschen bemühen sich um Sie. Auch die Klinikseelsorge möchte für Sie da sein. Kranksein bringt oft Fragen mit sich, die unser Leben im Ganzen betreffen: Persönliche Probleme stellen sich, Entscheidungen müssen getroffen und Beziehungen zu anderen Menschen geklärt werden. Einsamkeit, Ungewissheit und Angst können zusätzliche belasten, manchmal brechen auch Fragen des Glaubens auf. Vielleicht wünschen Sie sich einen Menschen, mit dem Sie darüber sprechen können. Wir KlinikseelsorgerInnen besuchen Sie gerne. Sie können uns anrufen oder durch Ärzte, Schwestern und Pfleger benachrichtigen lassen. So erreichen Sie uns: Evangelische Klinikseelsorge: Pfarrerin Dorothee Müller (75%) Telefon: 0151-17 10 14 94 E-Mail: [email protected] Station 120, Station 420 und 440, Station 500, Station 510 (Kinderchirurgie), Klinik für Intensivtherapiemedizin ( ITS ) Pfarrerin Christine Alder-Bächer (75%): Telefon: 0151 -17 1014 93 E-Mail: [email protected] Frauenklinik, Hautklinik, Psychiatrie, Urologie, HNO, Kinderklinik Pfarrer Heinz Bächer (50%) Telefon: 0151-17 1014 93 E-Mail: [email protected] Radiologie 1 u. 2a, Augenklinik, Station 430 und 431, Station 441, Station 451 und 450, Station 460 und 461, Station 520 (KMT) Katholische Seelsorge Pfarrer Norbert Winter: Telefon: 036421/22436 oder 0177 451 19 27 Sowie über das katholische Pfarramt Jena: Telefon: 03641/ 52250 46 Selbsthilfe nach Krebs Sammelmappe · Gynäkologisches Krebszentrum 47 Selbsthilfe nach krebs Krebskrank? Wir helfen! Als Krebskranke helfen wir Krebskranken Frauenselbsthilfe nach Krebs Landesverband Thüringen e.V. ▪ ehrenamtlich, freiwillig, unbezahlt ▪ ohne Mitgliedsbeiträge zu erheben. Wir treffen uns ▪ zu Gesprächen untereinander, ▪ zum Austausch von Erfahrungen, ▪ zu Vorträgen von Fachexperten aus allen onkologischen Bereichen, ▪ um Neuigkeiten aus dem Gesundheitssystem zu hören, ▪ und um der Lebensfreude trotz Krebs Raum zu geben. Gruppe Jena Gruppenleitung und Kontaktanschrift: Unser Anliegen ist die Stärkung der Patientenkompetenz und die Ermutigung, selbstbewusst und selbstbestimmt den eigenen Weg zu gehen. Marion Astner Gruppenleiterin Liselotte-Herrmann-Str. 28 07747 Jena Tel.: 03641/470069 Unser Motto: E-Mail: [email protected] Telefon: 03641/470069 Fax: 03641/470068 AUFFANGEN – nach dem Schock der Diagnose, INFORMIEREN – über Hilfen zur Krankheitsbewältigung, BEGLEITEN - in ein Leben mit oder nach Krebs. Spendenkonto der Gruppe Jena: Sparkasse Jena Konto 528 50 BLZ 830 530 30 Sprechzeiten im interdisziplinären Brustzentrum der Uniklinik Jena, Bachstr. 18 einmal wöchentlich 9:00 – 11:30 Uhr und nach Vereinbarung 48 Selbsthilfe nach krebs Die Gruppe Jena trifft sich: jeden 1ten Mittwoch im Monat 19:15 Uhr im Gaushaus „Zur Noll“ Montag Zum Schwimmen 17:00 – 18:00 Uhr, Frauenselbsthilfe nach Krebs Landesverband Thüringen e.V. Gruppe Jena AUFFANGEN INFORMIEREN BEGLEITEN in der Schwimmhalle Lobeda West Frauenselbsthilfe nach Krebs Dienstag Zur Heilgymnastik 17:30 – 18:30 Uhr Bundesverband e.V. Haus der Krebs-Selbsthilfe Thomas-Mann-Str. 40 53111 Bonn Im KuBuS, Lobeda-West Theobald-Renner-Str. 1a Mittwoch Zur Heilgymnastik 18:00 – 19:00 Uhr in der Turnhalle der K.-V.-Stoy-Schule, Paradiesstr. 5 Landesverband Thüringen e.V. Hans-Jürgen Mayer Helenenweg 15e 98574 Schmalkalden Tel.: 0 36 83 / 60 05 45 Unter Schirmherrschaft und mit finanzieller Förde-rung der Deutschen Krebshilfe e.V. Abweichungen sind aus dem Veranstaltungsplan ersichtlich, der bei der Gruppenleitung angefordert werden kann. Sammelmappe · Gynäkologisches Krebszentrum 49 Selbsthilfe nach krebs Liebe Patientin, liebe Angehörige! wir sind eine bundesweit tätige Vereinigung von Frauen und Männern, die das Leben mit Krebs aus eigener Erfahrung kennen. Unter dem Motto „Auffangen – Informieren – Begleiten“ arbeiten wir nach einem 6-Punkte-Programm. Wir wollen: 1. Krebskranke psychosozial begleiten – durch menschliche Zuwendung in Einzelgesprächen und Aussprache in Selbsthilfegruppen – gemeinsam lernen, mit Krebs zu leben 2. h elfen, die Angst vor weiteren Untersuchungen und Behandlungen zu überwinden – Vermitteln von Hoffnung durch persönliche Erfahrung und eigenes Erleben 3. V orschläge zur Stärkung der Widerstandskraft geben – aktuelle Vorträge von Fachleuten aus den verschiedenen Bereichen des Gesundheitswesens, u.a. Ernährung, Bewegung 4. d ie Lebensqualität verbessern helfen – Hilfe zur Selbsthilfe, Überwindung von Isolation, Förderung der Kreativität 5. informieren über soziale Hilfen, Versicherungs- und Schwerbehindertenrecht – Anschlussheilbehandlung, Rehabilitation, Wiedereingliederung, Pflegeversicherung, Renten u.v.a.m. 6. d ie Interessen Krebskranker sozialpolitisch und gesundheitspolitisch vertreten An Krebs erkrankte Frauen, Männer und deren Angehörige sind bei uns herzlich willkommen! 50 Unterstützende Behandlungsmöglichkeiten Sammelmappe · Gynäkologisches Krebszentrum 51 Unterstützende Behandlungsmöglichkeiten Ambulanz für Naturheilkunde und Integrative Onkologie Parallel zu den Methoden der Tumortherapie werden in der Ambulanz für Naturheilkunde und Integrative Onkologie auch komplementäre Behandlungsmethoden einbezogen. Die Angebotsplattform der medizinischen Betreuung von Tumorerkrankungen wird somit vergrößert. Die Schulmedizin allein kann eine zeitgleiche Beeinflussung körperlicher, sozialer und seelischer Faktoren des Patienten nicht gewährleisten. An dieser Stelle setzt die Ambulanz für Naturheilkunde und Integrative Onkologie an. Patienten, die sich eine derartig kombinierte Behandlung wünschen, werden beraten bzw. mit wissenschaftlich fundierten Methoden einer solchen Behandlung behandelt. Im Mittelpunkt der naturheilkundlichen Therapien in der Onkologie steht die Beeinflussung der Lebensqualität. Patienten werden aktiv in die Therapien einbezogen, um krankheitsauslösende oder -verstärkende Lebensweisen zu verändern. Das Ineinandergreifen von Organfunktionen, Psyche und Lebensstil werden dabei berücksichtigt und ein individueller Therapieplan entwickelt. Die Ambulanz für Naturheilkunde und Integrative Onkologie finden Sie in der Jenaer Innenstadt, Bachstraße 18 im Gebäude „Alte Chirurgie“ (Ebene 1). Den Wegweiser Standort Zentrum finden Sie hier. Sprechzeiten: Nach Terminvereinbarung Telefon: +49 3641 9-33180 Fax: +49 3641 9-33182 Kontakt: D. Jaenichen 52 Unterstützende Behandlungsmöglichkeiten Diagnostische Leitungen: ▪ Ganzkörperstatus ▪ Neurologischer Status ▪ Funktionelle Diagnostik des Bewegungssystem ▪ ganzheitliche, naturheilkundliche Diagnostik unter Einbezug nosologischer (reflektorischer) Bezüge, konstitutionsmedizinische Aspekte,biografische Anamnese ▪ Diagnostik im Sinne der TCM (Traditionelle Chinesische Medizin), d.h. Zungen- und Pulsdiagnostik ▪ Spezifische Differentialdiagnostik akuter, chronischer und chronifizierter Schmerzsyndrome Therapeutische Leistungen: ▪ Manuelle Therapie (Manipulation, Mobilisation) ▪ Injektionstherapie (therapeutische Lokalanästhesie, Neuraltherapie, i.m. Injektion) ▪ Akupunktur (Nadelung), Körper- und Ohrakupunktur ▪ Pharmaakupunktur (Medikamente: Xyclocitin, Procain, Komplexhomöopathika) ▪ Spezielle Schmerztherapie ▪ Phytotherapie ▪ Ernährungstherapie ▪ Schröpfkopfmassage ▪ Beratung ▪ Anleitung zur häuslichen Kneipptherapie ▪ Konsiliartätigkeit Ziele ▪ Verbesserung der Lebensqualität von Tumorpatienten durch naturheilkundliche Therapien ▪ Wissenschaftliche Untersuchung naturheilkundlicher Verfahren ▪ Integration der Naturheilkunde in schulmedizinische Behandlungskonzepte Sammelmappe · Gynäkologisches Krebszentrum 53 Unterstützende Behandlungsmöglichkeiten Angebote ▪ Beratungsgespräche, Anamnese und klinische Untersuchung unter Einbeziehung naturheilkundlicher Diagnostik ▪ Erstellen eines ganzheitlichen Therapiekonzeptes durch naturheilkundlich erfahrene Ärzte in Zusammenarbeit mit Onkologen Folgende Fragen werden wissenschaftlich untersucht ▪ Verlauf zirkulierender Tumorzellen bei Mammakarzinom-Patientinnen. Vergleich begleitender Misteltherapie versus keine Misteltherapie Traditionelle europäische Naturheilverfahren ▪ Phytotherapie ▪ Ernährungstherapie ▪ Bewegungstherapie ▪ Ordnungstherapie ▪ Hydrotherapie ▪ ausleitende Verfahren ▪ Misteltherapie ▪ Neuraltherapie ▪ Homöopathie ▪ Orthomolekulare Therapie Traditionelle asiatische Medizin ▪ Akupunktur / Akupressur ▪ Ernährungstherapie der traditionellen Chinesischen Medizin 54 Unterstützende Behandlungsmöglichkeiten Therapiekonzept zusätzlich zur onkologischen Therapie und Betreuung 1. Patientenzentrierte Gespräche, um Strategien zu erlernen, besser mit der Erkrankung umgehen zu können sowie zur Erlernung klassischer naturheilkundlicher Verfahren wie Ernährungs-, Bewegungs- und Hydrotherapie zum Erreichen einer gesünderen Lebensweise und eines besseren Wohlbefindens 2. A ufklärung über Naturheilverfahren: Möglichkeiten und Grenzen 3. Hilfestellung bei speziellen Beschwerden (z.B. Nebenwirkungen der Chemotherapie, Schlafstörungen, Fatigue etc.) 4. Bestimmung des Antioxidantienstatus 5. Ernährungsberatung 6. A kupunktur/Anleitung zur Akupressur 7. Hilfestellung bei der Diagnose Krebs durch Gesundheitscoaching und Einbeziehung psychosozialer Aspekte Sammelmappe · Gynäkologisches Krebszentrum 55 Sport Sammelmappe · Gynäkologisches Krebszentrum 57 Sport In der Versorgung von Krebspatienten haben medizinische Rehabilitationsmaßnahmen zur Linderung von Krankheitsfolgen einen hohen Stellenwert. Studien, die im ambulanten Setting oder in Selbstverantwortung (Lungwitz et al. 2010) durchgeführt werden, zeigen Erfolge in physiologischen Parametern, vor allem aber einen Gewinn an Lebensqualität und bei der Reduktion des Fatigue-Syndroms. In einer aktuellen Metaanalyse (Baumann 2010) wurden aus den Jahren 1999 - 2008 17 Reviews gefunden, die sich mit Bewegungsinterventionen bei Mammakarzinom beschäftigen. Hierbei fällt auf, dass sich lediglich vier Arbeiten zu konkreten Trainingsempfehlungen äußern. Viele Arbeiten bestätigen aber den positiven Nutzen von Bewegung. In einer eigenen Studie konnten wir zeigen, dass in einem 10-wöchigen Trainingsprogramm entscheidende Effekte erzielt werden konnten. Das Programm bestand aus zwei Einheiten á 60 min. in der Woche. In einer Einheit wurde Mittels Nordic-Walking auf die Ausdauerleistungsfähigkeit eingegangen, in der anderen Einheit wurde der Schwerpunkt auf gymnastische Übungen zur Schulung von Kraft, Flexibilität und Koordination gelegt. Die erzielten Effekte in der speziellen Lebensqualität (EORTC) und Gesundheitswahrnehmung (SF-36) sehen Sie auf den unteren Abbildungen. Die blauen Felder sind die Ergebnisse vor der Intervention, die rote Linie bezeichnet den Bereich nach der Intervention. Im SF 36 zeigen sich in allen Bereichen deutliche Gewinne durch die Intervention. Auch im EORTC sind positive Erfolge zu verzeichnen. 58 Sport Für ihr eigenes Interesse finden Sie hier zwei Buchempfehlungen, die sich speziell mit dem Thema Bewegung bei Krebs auseinander setzen. Quelle: "Institut für Physiotherapie" Sammelmappe · Gynäkologisches Krebszentrum 59 Begriffserklärung Sammelmappe · Gynäkologisches Krebszentrum 61 Gebärmutterschleimhautkrebs (Endometriumkarzinom) Übersicht Dieser Artikel beschäftigt sich mit Gebärmutterkrebs, den Risikofaktoren, den Behandlungsmöglichkeiten und den Heilungschancen. Es wird auch auf gutartige Wucherungen der Gebärmutterschleimhaut eingegangen. Verschiedene operative Techniken wie die Ausschabung und die Bauchspiegelung werden erklärt. Was ist Gebärmutterkrebs? Gebärmutterkrebs ist eine bösartige Erkrankung der Schleimhaut (Endometrium) der Gebärmutter (Uterus). Innerhalb der Gebärmutter können 2 verschiedene Arten von Krebs entstehen, zum einen Krebs der Gebärmuttermuskulatur, das sogenannte "Uterussarkom", welcher sehr selten ist und deshalb hier nicht weiter behandelt wird, zum anderen Krebs der Gebärmutterschleimhaut im Inneren der Gebärmutter, welcher "Endometriumkarzinom" genannt wird. Wie häufig ist der Gebärmutterkrebs? Es ist das häufigste Karzinom der Geschlechtsorgane der Frau in den Industrieländern. Die Häufigkeit des Gebärmutterkrebses hat während der letzten 30 Jahre zugenommen. Ca. 24/100 000 Frauen / Jahr erkranken an Gebärmutterkrebs in Deutschland. Die meisten erkrankten Frauen sind über 50 Jahre alt, nur 15 % aller Frauen mit Gebärmutterkrebs sind jünger als 50 Jahre. Der Häufigkeitsgipfel liegt um das 70. Lebensjahr. 80% aller Frauen mit Gebärmutterkrebs befinden sich nach den Wechseljahren (Postmenopause). 62 Welche Risikofaktoren gibt es für den Gebärmutterkrebs? Der wichtigste Risikofaktor ist die kontinuierliche, beständige Stimulation der Gebärmutterschleimhaut durch Hormone (Östrogene). Besonders gefährdet sind übergewichtige Frauen in den Wechseljahren, die nicht schwanger waren und bei denen die Menopause (letzte Regelblutung) nach dem 52. Lebensjahr eingetreten ist. Auch haben an Darmkrebs erkrankte Frauen ein 5-fach erhöhtes Risiko für das Auftreten eines Endometriumkarzinoms. Bei übergewichtigen Frauen, in deren Familie Brust- oder Eierstockskrebs bereits aufgetreten ist, besteht ebenfalls ein erhöhtes Risiko. Wie kann man Gebärmutterkrebs verhindern? Häufig bildet die Gebärmutterschleimhaut gutartige Wucherungen, sogenannte Polypen. Aus solchen Schleimhautwucherungen können sich Krebsvorstufen und schließlich Krebs entwickeln. Gewebswucherungen (Hyperplasien) und Polypen werden durch die Ultraschalluntersuchung und mittels Ausschabung (s.u.) diagnostiziert. Gutartige Veränderungen kann man mit Hormonpräparaten behandeln oder auch durch eine operative Verödung der gesamten Gebärmutterschleimhaut. Bei Bestehenbleiben oder Wiederkehren der Erkrankung rät man Patientinnen, die sich in den Wechseljahren befinden oder diese bereits überschritten haben, zu einer Entfernung der Gebärmutter. Gebärmutterkrebs kann in seltenen Fällen auch bei Patientinnen, die wegen Brustkrebs mit dem Hormonpräparat Tamoxifen behandelt wurden, auftreten. Falls Tamoxifen eingenommen wird, sollte jährlich eine Unterleibsuntersuchung einschließlich Ultraschalluntersuchung erfolgen und jede Vaginalblutung außerhalb der Menstruation abgeklärt werden. Sammelmappe · Gynäkologisches Krebszentrum 63 Wie kann die Erkrankung festgestellt werden? Das häufigste Erstsymptom ist die vaginale Blutung in der Postmenopause (nach den Wechseljahren). Eine solche Blutung sollte daher immer abgeklärt werden. 18 % dieser Blutungen werden durch Gebärmutterkrebs, 32 % durch gutartige Schleimhautwucherungen und 5 % durch Gebärmutterhalskrebs verursacht. Bei 45% der Blutungen wird nach Untersuchung eine unauffällige Schleimhaut gefunden. Auch Zwischenblutungen, Ausfluß, Schwierigkeiten oder Schmerzen beim Wasserlassen und Schmerzen im Beckenbereich können weitere Zeichen eines Gebärmutterkrebses sein. Bei der gynäkologischen Vorsorgeuntersuchung wird ein Abstrich aus dem Bereich des Gebärmutterhalses entnommen und auf krebsverdächtige Zellen untersucht. Der Abstrich weist nur bei ca. 50 % der Patientinnen mit Gebärmutterkrebs Tumoren auf. Durch eine Ultraschalluntersuchung der Gebärmutter kann eine Verdickung der Gebärmutterschleimhaut festgestellt werden, die einen Hinweis auf das Vorliegen einer Krebsvorstufe oder eines Karzinoms geben kann. Bei einer Ausschabung (Abrasio) der Gebärmutter wird Gewebe zur feingeweblichen Untersuchung gewonnen. Was geschieht bei einer Ausschabung (Abrasio)? Die Spiegelung und Ausschabung der Gebärmutter gibt Klarheit über die Natur der Veränderungen im Inneren der Gebärmutter. Dies ist eine kurze Operation, bei der zunächst der Gebärmutterhals ausgeschabt und dann aufgedehnt, damit man mit Instrumenten in die Gebärmutterhöhle gelangen kann. Zunächst wird die Gebärmutterhöhle mit einer Optik (Hysteroskop) von innen inspiziert. Mit einem löffelähnlichen Instrument (Kürette) wird Gewebe von der Oberfläche der Gebärmutterinnenseite abgeschabt. Das entfernte Material wird dann feingeweblich untersucht (Histologie, Zytologie). 64 Wie wird die Ausdehnung der Erkrankung eingeteilt? Um eine Behandlung planen zu können, muß der Arzt das Stadium der Erkrankung kennen. Folgende Stadien werden beim Gebärmutterkrebs unterschieden, wobei die Einteilung nach FIGO (Fed. Int. Gynecol. Oncol.) oder TNM verwendet wird: Stadium I: Krebs wird nur im Hauptteil des Uterus gefunden (er wird nicht im Gebärmutterhals nachgewiesen). Stadium II: Krebs hat sich auch in den Gebärmutterhals ausgebreitet. Stadium III:Krebs hat sich außerhalb des Uterus ausgebreitet, jedoch nicht außerhalb des Beckens. Stadium IV: Krebs hat sich außerhalb des Beckens in anderen Körperregionen ausgebreitet oder ist in die Harnlasenwand oder den Mastdarm eingewachsen. Rezidiv:Ein Rezidiv bedeutet, daß der Krebs nach einer Therapie wieder aufgetreten ist (Rückfall). Beim Gebärmutterkrebs bestehen prinzipiell vier verschiedene Möglichkeiten der Ausdehnung: · direktes Einwachsen in die benachbarten Organe, · Aussaat über die Eileiter in die Bauchhöhle, · Ausbreitung über die Lymphbahnen und · Streuung über den Blutweg. Sammelmappe · Gynäkologisches Krebszentrum 65 Wie kann Gebärmutterkrebs diagnostiziert werden? Die gynäkologische Untersuchung durch den Frauenarzt beinhaltet die vaginale Untersuchung, die Abtastung, Ultraschalluntersuchung und die Ausschabung mit anschließender feingeweblicher Untersuchung. Um die Ausdehnung des Krebses zu beurteilen, können auch weitere Untersuchungen, wie eine Blasen- oder Darmspiegelung oder bildgebende Verfahren nötig sein. Des weiteren kann man Tumormarker bestimmen. Das sind Blutwerte, die auf eine Krebserkrankung hinweisen können. Tumormarker geben vor allem Hinweise auf den Verlauf der Erkrankung, so dass man anhand des Anstiegs oder Abfalls dieser Werte auf eine Besserung oder Verschlechterung des Tumorleidens schließen kann. Bei Gebärmutterkrebs haben allerdings Tumormarker keine große Bedeutung. Wie kann die Erkrankung behandelt werden? Es gibt 4 verschiedene Möglichkeiten, den Gebärmutterkrebs zu behandeln. Operation (operative Entfernung des Tumors) Strahlentherapie (hochenergetische Strahlen führen zum Abtöten der Krebszellen und zum Verkleinern der Tumore) Chemotherapie (hierbei werden Medikamente - zum Teil über eine Infusion - zur Abtötung der Krebszellen eingesetzt) Hormontherapie (weibliche Hormone werden zur Abtötung der Krebszellen eingesetzt) Die häufigste Therapie beim Gebärmutterkrebs ist die Operation. 66 1. Operation: Bauchschnitt oder Bauchspiegelung bei Gebärmutterkrebs? Ca. ¾ aller Frauen mit Gebärmutterkrebs werden bereits im Stadium I diagnostiziert. So können mehr als 90 % aller Betroffenen primär operativ behandelt werden. Es werden die Gebärmutter, die Eileiter und Eierstöcke entfernt, je nach Stadieneinteilung zusätzlich noch die Lymphknoten (Lymphknoten sind kleine bohnenförmige Strukturen, die überall im Körper vorkommen. Sie produzieren und speichern Immunzellen, die Infektionen bekämpfen). Die Operation kann entweder durch einen Bauchschnitt (offene Laparotomie) oder durch einen minimal-invasiven Eingriff, die Bauchspiegelung (Laparoskopie) mit Entfernung der Gebärmutter durch die Scheide geschehen. Bei der Bauchspiegelung werden über mehrere kleine Zugänge ein Endoskop und die nur 5 - 10 mm breiten Instrumente in den Bauchraum geschoben. Die Bauchspiegelung ist für die Patientin schonender und mit weniger Schmerzen und einem geringeren Blutverlust verbunden. 2. Bestrahlung bei Gebärmutterkrebs Bei der Bestrahlung werden Röntgenstrahlen angewendet, die die Krebszellen abtöten und die Tumoren verkleinern. Bei der äußeren Strahlentherapie (Teletherapie), auch perkutane Bestrahlung genannt, kommen die Strahlen von einer Maschine außerhalb des Körpers. Die Strahlung muß auf dem Weg zum Zielgewebe anderes, gesundes Gewebe passieren und kann dies möglicherweise schädigen (Nebenwirkungen). Bei der inneren Bestrahlungstherapie (Afterloadingtherapie) wird radioaktiv strahlendes Material (Radioisotope) durch kleine Plastikröhrchen in den Bereich eingeführt, in dem Krebszellen gefunden werden. Dieses Verfahren hat den Vorteil, daß die Strahlung auf den Bereich beschränkt bleibt, den man bestrahlen möchte. Die Bestrahlung kann allein oder vor oder nach einer Operation durchgeführt werden, je nach Ausdehnung der Erkrankung. Es können auch beide Verfahren (innere und äußere Strahlentherapie) gemeinsam zur Anwendung kommen. Bei den Nebenwirkungen (radiogene Nebenwirkungen) ist zwischen akuten und chronischen Nebenwirkungen zu unterscheiden. Sammelmappe · Gynäkologisches Krebszentrum 67 Bei alleiniger Strahlentherapie äußern sich akute Strahlennebenwirkungen vor allem an Scheide, Darm und Blase. Hautreaktionen sind eher unwahrscheinlich, ebenso wie eine Veränderung des Blutbildes. An der Scheide zeigt sich die Strahlennebenwirkung in Form von einer Rötung oder -entzündung. An der Blase werden radiogene Veränderungen in Form von Schmerzen beim Wasserlassen, Blasenkrämpfen oder stündlichem nächtlichen Harndrang und/oder blutigem Urin oder Harnverhalt, möglicherweise verbunden mit schmerzhaften Blasenkrämpfen beobachtet. Verstärkt werden radiogene Nebenwirkungen durch zusätzliche bakterielle Infektionen. Im Darmbereich kann es zu Schmerzen beim Stuhlgang, Schleimabsonderungen oder Schmerzen oder sogar Blutabsonderungen, selten zu Durchfällen, kommen. Bei den chronischen Nebenwirkungen sind Fisteln und Verengungen (Stenosen) als schwerwiegendste Formen zu erwähnen. Es können chronische Blasen- und Darmentzündungen auftreten. Im Bereich der Scheide ist mit Verkürzungen und Verklebungen und Beeinträchtigungen beim Geschlechtsverkehr (Kohabitation) zu rechnen. Stärkere Nebenwirkungen, die einen operativen Eingriff oder eine Dauerbehandlung erfordern, kommen in 0.7% - 8% vor. 3.Chemotherapie bei Gebärmutterkrebs Bei der Chemotherapie werden Medikamente zur Abtötung der Krebszellen eingesetzt. Chemotherapie kann in Tablettenform eingenommen werden, oder sie wird dem Körper direkt als Infusion über eine Vene zugeführt. Die Medikamente gelangen in den Blutkreislauf, wirken im gesamten Körper und können auch Krebszellen außerhalb des Unterleibs zerstören. Allerdings ist nicht zu verhindern, dass auch ein Teil der gesunden Zellen mit abstirbt. Die Nebenwirkungen sind je nach Medikament unterschiedlich. Es können Haarausfall, Übelkeit, Erbrechen, Hautprobleme, Sensibilitätsstörungen an Händen und Füßen, sowie eine Verminderung der Blutkörperchen auftreten. 68 4. Hormontherapie bei Gebärmutterkrebs Hormontherapie ist die Nutzung von Hormonen, um Krebszellen abzutöten. Hormone werden gewöhnlich in Tablettenform eingenommen. Manche Krebsformen sind besonders hormonempfindlich. Dies wird bei der feingeweblichen Untersuchung festgestellt. Beim Gebärmutterkrebs kann Medroxyprogesteronazetat (MPA) oder Megestrolazetat (MGA) zu Anwendung kommen. Die Nebenwirkungen dieser Therapie sind gering, jedoch muß bei älteren Patientinnen auf ein erhöhtes Thrombose- und Embolierisiko, einen erhöhten Blutzuckerspiegel und eine Veränderung des Kalziumspiegels geachtet werden. Die Therapie bewirkt oft eine Besserung des Allgemeinbefindens und eine Schmerzlinderung, führt aber nicht zur Heilung. Die Wahl der Behandlungsmethode ist abhängig vom Stadium der Erkrankung. So kann im günstigsten Fall eine Operation ausreichen. Vorliegen von Risikofaktoren für eine Ausbreitung der Erkrankung und Rezidiv ist eine Zusatzbehandlung nach Operation notwendig, wobei hier die Strahlentherapie die Methode der Wahl ist. Bei Tumorbefall von Lymphknoten wird nach Operation bestrahlt und das Bestrahlungsfeld auf die Regionen der Lymphknoten ausgedehnt, um die Tumorzellen-Ausbreitung an diesen Orten zu bekämpfen. In Sonderfällen ist auch die kombinierte Bestrahlung und Chemotherapie notwendig. Eine lokale Bestrahlung der Scheide nach Entfernung der Gebärmutter ist bei Risikopatientinnen auch ratsam. Im Falle eines Wiederauftretens der Krebserkrankung ist die Behandlung wiederum von der Ausdehnung der Erkrankung abhängig. So kann eine wiederholte Operation oder eine erneute Chemotherapie notwendig sein. Wurde primär keine adjuvante Strahlentherapie durchgeführt, dann kann dies beim Rezidiv erfolgen. Ob bei Frauen in den Wechseljahren nach behandeltem Gebärmutterkrebs eine Hormonersatztherapie gegeben werden sollten, ist umstritten. Gestagene (Gelbkörperhormon, Progesteron) können gegeben werden. Östrogentherapie erscheint möglich, wenn ein niedriges Risiko für Metastasierung oder Rezidiv besteht. Sammelmappe · Gynäkologisches Krebszentrum 69 Wie sind die Heilungschancen beim Gebärmutterkrebs Die Aussicht auf Heilung und die Wahl der Behandlungsmethode hängen vom Stadium der Krebserkrankung (siehe oben), vom allgemeinen Gesundheitszustand und auch vom histologischen Tumortyp ab. (Hier gibt es verschiedene Einteilungen: Grading 1: gute Prognose, Grading 2: mäßige Prognose, Grading3: schlechteste Prognose) ab. Im Frühstadium beeinflusst auch der Rezeptorstatus (das Ansprechen des Tumors auf weibliche Hormone) das Krebswachstum. Günstig für die Behandlung des Gebärmutterkrebses ist, daß ca. dreiviertel aller Fälle bereits im Stadium I diagnostiziert werden. 87% der an Gebärmutterhalskrebs Erkrankten überleben die Krankheit. Die mittlere 5-Jahres-Überlebensrate aller Stadien liegt bei 65,1%, auf die einzelnen Stadien aufgeschlüsselt sind dies 72,3% für Stadium I, 56,4% für Stadium II, 31,5% für Stadium III und 10,6% für das Stadium IV. Sind die Beckenlymphknoten vom Tumor befallen, so überleben nur 36% die 5- Jahres-Genze, bei nicht befallenen Lymphknoten sind dies dagegen 74%. Auch die Infiltrationstiefe, also die Eindringtiefe des Tumors in die Gebärmutterwand spielt eine wichtige Rolle. So liegt die 5 Jahres- Überlebensrate bei alleinigem Schleimhautbefall bei 100% und sinkt bei Überschreiten der Wandmitte auf 38% ab. Die Lebensqualität ist im Normalfall nach Operation und/oder Strahlentherapie nicht stark eingeschränkt. Manche Frauen haben unter einem Lymphödem des Beines zu leiden, welches mit Lymphdrainagen und Stützstrümpfen behandelt werden kann. Nebenwirkungen der Strahlentherapie treten nur bei 0,7-8% der Fälle auf. Die psychologische Belastung und v. a. die Angst vor einem Wiederauftreten der Erkrankung stellen für die ersten Jahre nach Diagnosestellung eine Einschränkung der Lebensqualität und des Leistungsvermögens dar. Was ist nach einer solchen Erkrankung zu beachten? Nach einer Krebserkrankung bleiben die Patientinnen unter engmaschiger Kontrolle (Nachsorge). Die klinische Untersuchung erfolgt während der ersten beiden Jahre nach Erstbehandlung in dreimonatigen Intervallen, um ein Wiederauftreten (Rezidiv) im Bereich der Scheide oder des Beckens auszuschließen. Diese Rezidive sind heilbar. Des weiteren sollte das Risiko für eine bösartige Zweiterkrankung im Bereich des Verdauungstraktes und der Brust beachtet werden. Eine Hilfestellung bei der Verarbeitung psychischer Probleme sollte erfolgen (Selbsthilfegruppen, Psychotherapie). 70 Gebärmutterhalskrebs (Zervixkarzinom) Was versteht man unter Gebärmutterhalskrebs? (Zervixkarzinom) Beim Zervixkarzinom werden (bösartige) Krebs-Zellen im Gebärmuttergewebe (= Zervixgewebe) gefunden. Der Gebärmutterhals (= Zervix) ist die Öffnung der Gebärmutter (= Uterus). Der Gebärmutterhals (= Zervix) verbindet die Gebärmutter (= Uterus) mit der Scheide (= Vagina). In Deutschland erkranken ca. 7000 Frauen (15 pro 100 000 Frauen) pro Jahr an einem Zervixkarzinom. Die Häufigkeit variiert weltweit zwischen fünf pro 100 000 Frauen pro Jahr (Spanien) und 45 pro 100 000 Frauen pro Jahr (Kolumbien). Weltweit erkranken jährlich ca. 500 000 Frauen am Zervixkarzinom, wobei die Mehrzahl dieser Frauen in Ländern der dritten Welt lebt. Ca. 350 000 Frauen pro Jahr sterben weltweit an dieser Erkrankung. Das mittlere Alter bei Erkrankung am Zervixkarzinom liegt bei 52,2 Jahren. Die Altersverteilung zeigt einen Gipfel zwischen 35 und 39 Jahren, sowie zwischen 60 und 64 Jahren. Ca. 80% der Tumoren sind sogenannte Plattenepithelkarzinome, der Rest sind Adenokarzinome und die kleinzelligen Karzinome. Letzteres sind sehr selten, haben aber eine sehr schlechte Heilungschance. Wie entsteht Gebärmutterhalskrebs (Zervixkarzinom)? Am Gebärmutterhals treffen die Schleimhaut der Scheide und die Schleimhaut aus dem Inneren des Gebärmutterhalses aufeinander, in der sogenannten Übergangszone oder Transformationszone. Diese ist der Entstehungsort des Gebärmutterhalskrebses und seiner Vorstufen. (Diese Erkrankungen sind unabhängig von denen des Gebärmutterkörpers, wie dem Endometriumkarzinom oder dem Uterussarkom - siehe dort.) Ursache des Zervixkarzinoms ist eine Infektion mit Humanen Papillomviren (HPV). Humane Papillomviren (HPV) wirken an genau dieser Stelle am Gebärmutterhals und in anderen Regionen des unteren Genitaltraktes als Karzinogene (= Faktoren, die das Auftreten bösartiger Tumore erhöhen). Sammelmappe · Gynäkologisches Krebszentrum 71 Die Infektion der Schleimhaut der Transformationszone mit humanen Papillomviren führt zunächst zur Präkanzerose (Krebsvorstufe). Verschiedene Risikofaktoren, wie z. B. das Sexualverhalten erhöhen das Erkrankungsrisiko. Die Übertragung genitaler HPV-Typen erfolgt durch Sexualkontakt, aus diesem Grunde ist ein häufiger Partnerwechsel einer der Risikofaktoren bei der Entstehung von Gebärmutterhalskrebs. Weitere Risikofaktoren für die Entwicklung der HPV Infektion sind: ▪ Frühe Geburt ▪ Unterdrückung der Immunabwehr ▪ Hormone ▪ Rauchen ▪ Ernährung (Vitaminmangel) ▪ Genetische Prädisposition. Gebärmutterhalskrebs im Anfangsstadium macht keine Beschwerden. Erst, wenn der Tumor relativ groß ist, können eine vaginale Blutung, Gewichtsabnahme, Juckreiz, übelriechender Ausfluss oder auch Rücken- und Unterbauchschmerzen auftreten. Wie wird der Entstehung von Gebärmutterhalskrebs vorgebeugt? Die Grundlage der Vorbeugung bildet die Krebsvorsorgeuntersuchung. Wie üblich beginnt der Arzt mit einer Tastuntersuchung der Gebärmutter, um eine Vergrößerung oder Knoten der Gebärmutter und/oder der Eierstöcke zu erkennen. Danach schließt sich die sogenannte kolposkopische Untersuchung an. Hierbei betrachtet der Arzt den Gebärmutterhals über eine Lupe mit 6-10facher Vergrößerung. So kann er die Transformationszone, nach Auftragen von Essig gefolgt von Jod, auf Veränderungen untersuchen, die auf eine Krebsvorstufe oder Krebs hinweisen. Veränderungen im Gewebe der Gebärmutterhals nennt man Dysplasien. In Deutschland und Europa wird vorwiegend die Unterteilung in leichte, mäßige und schwere Dysplasie verwandt. Man bezeichnet derartige Veränderungen auch als "zervikale intraepitheliale Neoplasie" (CIN), hier werden CIN I, II und III unterschieden. Leichtgradige Dysplasien bilden sich häufig zurück, schwergradige Dysplasien bleiben oft unverändert und können in 15 % zum Gebärmutterhalskrebs voranschreiten. 72 Als nächstes wird der "Pap-Abstrich" entnommen. Hierbei wird mit verschiedenen Entnahmeinstrumenten wie Watteträger und Bürstchen oder Holzspatel vom Gebärmutterhals zelluläres Material entnommen. (Abbildung 4) Die Zellen werden gesammelt und auf einen Objektträger ausgestrichen, der dann von einem Pathologen auf veränderte Zellen untersucht wird. Man unterscheidet unterschiedliche Grade der Zellveränderung: Gruppe I negativ Gruppe II negativ, Entzündung (IIW - Wiederholung) Gruppe III verdächtig Gruppe IIID leichte-mäßige Dysplasie Gruppe IVA schwere Dysplasie, Carcinoma in situ Gruppe IVB Mikroinvasion Gruppe V Karzinom Bei der Diagnose Gruppe I oder II reichen zytologische Kontrollen nach 6 bzw. 12 Monaten aus. Liegt die Diagnose Gruppe II W (W für Wiederholung) vor, sollte nach spezifischer Therapie eine zytologische Kontrolle erfolgen. Meist handelt es sich hierbei um die Behandlung entzündlicher Veränderungen wie einer Infektion durch Bakterien oder Pilze. Bei der Diagnose Gruppe IIID kann eine leichte oder mäßige Dysplasie vorliegen. Hier hängt das weitere Vorgehen vom Untersuchungsbefund, ab. Bei leichteren Veränderungen werden engmaschige Kontrollen empfohlen, ggf. wird der Arzt mit einer Biopsiezange eine kleine Gewebeprobe aus dem veränderten Areal entnehmen. Dies ist in der Regel schmerzlos und erfolgt in der ärztlichen Praxis. Bei schwergradigen Veränderungen kommt eine "Konisation" in Frage. Hierbei wird ein Gewebekegel vom Gebärmutterhals durch ein Messer, eine Elektroschlinge oder einen Laser entnommen und gezielt histologisch untersucht. (Video) Dieser Eingriff erfolgt in der Regel unter Narkose, kann aber auch in örtlicher Betäubung durchgeführt werden. Entfernt man derartige Krebsvorstufen im Gesunden, so sind die Patientinnen hierdurch geheilt, müssen aber weiterhin unter regelmäßiger Kontrolle bleiben, da in 5 - 10 % ein Wiederauftreten einer Krebsvorstufe möglich ist. Sammelmappe · Gynäkologisches Krebszentrum 73 Wie wird Gebärmutterhalskrebs behandelt? Finden sich in einer Gewebeprobe aus dem Gebärmutterhals Karzinomzellen, so ist die sofortige Operation nötig. Um eine Aussage über die Ausdehnung der Erkrankung treffen zu können, sind vor dem operativen Eingriff eventuell noch weitere Untersuchungen, wie eine Computertomographie oder eine Magnetresonanztomographie, eine Blasen- oder Darmspiegelung, eine Röntgenuntersuchung des Brustkorbes, eine Skelettszintigraphie und ggf. eine Darstellung der Nieren nötig. Des weiteren kann man Tumormarker (SCC, CEA) im Blut bestimmen, Blutwerte die auf eine Krebserkrankung hinweisen können. Diese geben vor allem Hinweise auf den Verlauf der Erkrankung, so daß man anhand des Anstiegs oder Abfalls dieser Werte auf eine Besserung oder Verschlechterung des Tumorleidens schließen kann. Entscheidungen über die Behandlung jedes Krebspatienten werden in der Regel in einem "onkologischen Konsil" besprochen. Dort treffen sich Radiologen, Strahlentherapeuten, Pathologen, Gynäkologen und Ärzte der Inneren Medizin und diskutieren die Befunde und die Nachbehandlung jedes einzelnen Patienten. Es gibt drei Behandlungsverfahren bei der Therapie des Zervixkarzinoms: 1. Operation (der Tumor wird operativ entfernt) 2. Strahlentherapie (Anwendung hoher Dosen von Röntgenstrahlen oder anderer hochenergetischer Strahlen zum Abtöten der Krebszellen) 3. Chemotherapie (Medikamente werden zur Abtötung der Krebszellen eingesetzt) Operation Die radikale Hysterektomie (Gebärmutterentfernung) nach Wertheim - Meigs gilt als Standardoperation zur Behandlung der Stadien IB und IIA. Hierbei werden Lymphknoten (Lymphknoten sind kleine bohnenförmige Strukturen, die überall im Körper vorkommen. Sie produzieren und speichern Zellen, die Infektionen bekämpfen) des 74 Beckens und neben der Aorta, sowie die Gebärmutter mit den Mutterbändern (Parametrien) entfernt. Die Ausdehnung der Parametriumentfernung ist unterschiedlich und individuell angepasst. Hierfür werden verschiedene Hysterektomietypen unterschieden. Am häufigsten kommt hierbei der Typ III zur Anwendung, wobei der Großteil der Mutterbänder sowie das obere Drittel der Scheide entfernt werden. Durch die Einführung der Bauchspiegelung (= Laparoskopie) kann man derartige Operationen heutzutage ohne Bauchschnitt operieren. Hierbei wird zunächst Gas unter die Bauchdecke eingeblasen und dann mit nur 5-10 mm breiten Instrumenten in den Bauchraum eingegangen und operiert. Der Blutverlust, die Mobilität der Patientin sowie Krankenhausaufenthaltsdauer sind bei dieser Vorgehensweise günstiger. Die Funktion der Eierstöcke kann in der Regel erhalten werden, dies hängt zum Teil von der histologischen Differenzierung des Tumors ab. Beim Adenokarzinom sowie bei Befall der Lymphknoten sollte man Eierstöcke und Eileiter entfernen, da diese Organe dann auch Tumorbefall zeigen können. Im sehr frühen Stadium I gibt es für junge Frauen mit noch bestehendem Kinderwunsch die Möglichkeit einer gebärmuttererhaltenden Operation - der sogenannten Trachelektomie. Hierbei kann nur ein Teil der Gebärmutterhals mit Mutterbändern entfernt werden und der innere Muttermund inklusive Korpus erhalten bleiben. Somit sind Schwangerschaften dann noch möglich. Komplikationen Während einer Operation kann es zu erhöhten Blutverlusten kommen, die durch Fremdbluttransfusionen ausgeglichen werden müssen. Komplikationen nach der Operation können Fisteln zwischen Harn- und Genitaltrakt (in 1 - 2 %), Lungenembolie (in 1 - 2 %), Dünndarmverschluß (in 1 %) und Fieber (in 25 - 50 %) sein. Die Bildung von Lymphstau in den Beinen oder im Bauchbereich und Probleme der Blasenfunktion stellen sich während der ersten Wochen nach Operation ein, können aber behoben werden. Es kommt zu einer geringgradigen Verkürzung der Scheide, die Funktion bleibt jedoch vollständig erhalten. Sammelmappe · Gynäkologisches Krebszentrum 75 Ist der Tumor größer als 4 cm, sollte man von einer Operation zunächst absehen und eine der anderen Möglichkeiten (Chemotherapie und Bestrahlung) zur Tumorverkleinerung anstreben. Ggf. kann man nach Abschluß dieser Therapien eine anschließende Operation diskutieren. Bestrahlung Für die Stadien III und IV ist die Bestrahlung die Methode der Wahl. Die Strahlentherapie setzt hochenergetische Röntgenstrahlen zum Abtöten von Krebszellen und zur Tumorverkleinerung ein. Bei der äußeren Strahlentherapie (perkutanen Bestrahlung) kommen die Strahlen von einer Maschine außerhalb des Körpers. Bei der inneren Bestrahlungstherapie oder auch "Afterloadingtherapie" kommen sie von radioaktiv strahlendem Material (Radioisotope), das durch kleine Plastikröhrchen in den Bereich eingeführt wird, in dem Krebszellen gefunden werden. Die Bestrahlung kann allein oder zusammen mit einer Operation und/oder Chemotherapie durchgeführt werden. Beide Bestrahlungsmethoden können auch gemeinsam verabreicht werden. Oft wird die Strahlentherapie auch zur Blutstillung und zum Lindern von Beschwerden eingesetzt. Komplikationen Bei den Bestrahlungsfolgen im Bereich von Blase oder Harnleiter, die zu Verhärtung (= Fibrose) und verminderter Durchblutung führen, entstehen jedoch in bis zu 8 % der Fälle Langzeitprobleme. Dies gilt auch für die negative Beeinflussung der Sexualfunktion der Scheide, wobei es hier zu Verkürzungen, Verklebungen und Trockenheit kommen kann. Chemotherapie Die Chemotherapie, auch "systemische Therapie" genannt, setzt Medikamente zur Abtötung der Krebszellen ein. Chemotherapie kann in Tablettenform eingenommen werden, oder sie wird dem Körper di- 76 rekt als Infusion über eine Vene zugeführt. Die Medikamente gelangen in den Blutkreislauf, wandern durch den Körper und zerstören Krebszellen außerhalb des Uterus. In den letzten Jahren wurde die neoadjuvante Chemotherapie (d.h. Chemotherapie vor der Operation oder alleinige Chemotherapie) etabliert. Dieses Verfahren wird vor allem, wie bereits oben beschrieben, bei inoperablen Tumoren im Stadium IB2 (mehr als 4 cm Durchmesser) verwandt. Eine Tumorverkleinerung kann in ca. 60 -70% der Fälle erreicht werden, so dass nach zwei bis drei Zyklen einer Kombinationstherapie mit Bleomycin die "radikale Hysterektomie" durchgeführt werden kann. Bei Tumoren im Stadium IB, die ein Tumorvolumen von mehr als 60 cm3 aufweisen, scheint sich dadurch auch die Überlebensrate signifikant zu verbessern. Wird die Chemotherapie beim fortgeschrittenen und inoperablen Zervixkarzinom eingesetzt, so werden für die verschiedenen Schemata Ansprechraten zwischen 15 und 35 % angegeben. Eine Chemotherapie kann auch erfolgreich gemeinsam mit einer Bestrahlung eingesetzt werden. Die Nebenwirkungen sind je nach Medikament unterschiedlich. Es können Haarausfall, Übelkeit, Erbrechen, Hautprobleme, Sensibilitätsstörungen an Händen und Füßen, sowie eine Verminderung der Blutkörperchen auftreten. Wie wird die Ausdehnung der Erkrankung festgestellt? Die Prognose (Aussicht auf Heilung) und die Wahl der Behandlungsmethode hängen vom Stadium der Krebserkrankung (ob sie nur auf der Gebärmutterhals beschränkt ist oder auf andere Körperregionen übergegriffen hat) und dem allgemeinen Gesundheitszustand der Patientin ab. Sammelmappe · Gynäkologisches Krebszentrum 77 Stadieneinteilung Carcinoma in situ dies bedeutet, dass der Krebs in einem sehr frühen Stadium entdeckt wurde. Abnorme Zellen werden nur in der obersten Schleimhautschicht der Zervix gefunden und sind nicht in die tieferen Schichten eingedrungen. Stadium I:Der Tumor ist nur auf der Gebärmutterhals (= Zervix) beschränkt. Stadium IA: nur eine geringe Menge Tumor wird unter dem Mikroskop gefunden (max. 5mm tief und 7 mm breit) Stadium IB: eine größere Tumormasse wird auch ohne Mikroskop gesehen, der Tumor ist aber auf die Zervix beschränkt Stadium II: Das Zervixkarzinom infiltriert jenseits des Uterus, aber nicht bis zur Beckenwand und nicht bis zum unteren Drittel der Scheide Stadium IIA: ohne Ausbreitung auf die Mutterbänder Stadium IIB: mit Ausbreitung auf die Mutterbänder Stadium III: Das Zervixkarzinom breitet sich bis zur Beckenwand aus und befällt das untere Drittel der Scheide und verursacht eine Stauung des Harnabflusses. Stadium IIIA: Tumor breitet sich auf das untere Drittel der Scheide aus, aber nicht bis zur Beckenwand Stadium IIIB: Ausbreitung des Tumors bis zur Beckenwand Stadium IV: Der Tumor infiltriert Schleimhaut von Blase oder Darm und/oder überschreitet die Grenzen des kleinen Beckens. Stadium IVa: Ausbreitung auf benachbarte Organe Stadium IVb: Ausbreitung auf entfernte Organe Rezidiv (= Rückfall): Ein Rezidiv bedeutet, dass der Krebs nach einer Therapie wieder aufgetreten ist (Rückfall). Er kann am gleichen Ort oder in anderen Körperpartien wieder auftreten. Es fällt entweder durch Blutung oder Bein- und Rückenschmerzen oder durch ein geschwollenes Bein oder auch eine Harnstauung auf. 78 Zervixkarzinome können sich prinzipiell auf vier Wegen ausbreiten. 1. Direktes, kontinuierliches Vorwachsen in den Gebärmutterkörper, Scheide, Mutterbänder, sowie Blase und Darm. 2. Metastasierung in die Lymphknoten des Beckens und entlang der großen Gefäße (Aorta und Beckenarterien) 3. Metastasierung über den Blutweg vor allem in Lunge, Leber und Skelettsystem. 4. Metastasierung im Bauchraum durch Durchwachsen und Verstreuung von Karzinomzellen. Welchen Verlauf hat die Erkrankung und wovon hängt sie ab? Die Prognose bzw. der Verlauf einer Tumorerkrankung hängt neben der Tumorgröße auch von dem Befall der Lymphknoten ab. Je höher das Stadium einer Tumorerkrankung ist, um so höher ist die Wahrscheinlichkeit, dass Lymphknoten befallen sind. Unabhängig vom Stadium haben Patientinnen mit negativen Lymphknoten eine 5 Jahres-Überlebensrate von 90 %, bei positivem Lymphknotenbefall nur zwischen 20 und 60 %. Die 5-Jahres-Überlebensrate für das Stadium I liegt unabhängig von der Behandlungsart -Bestrahlung oder Operation - bei 85 %. Je höher das Stadium, um so höher steigt das Risiko für die Entwicklung eines Rezidivs, dieses liegt für das Stadium IIIB um das sechsfache höher als für das Stadium IB. 10-42% der wegen Gebärmutterhalskrebs operierten Patientinnen entwickeln ein Rezidiv. Tritt ein Rückfall auf, so geschieht dies in 80% während der ersten 2 Jahre. Knochen- und Lymphknotenmetastasen treten bei jeweils 6% von Patientinnen mit Zervixkarzinom auf. Was kann bei Wiederauftreten der Erkrankung erfolgen? Tritt ein Tumor nach vorausgegangener Operation auf, so ist die Bestrahlung mit Chemotherapie die Methode der Wahl. Sammelmappe · Gynäkologisches Krebszentrum 79 Tritt ein Rezidiv nach Bestrahlung oder einer Kombination aus Bestrahlung und Chemotherapie auf, so bleibt nur die operative Behandlung. Hierbei wird ein Teil des Mastdarms oder die Blase (je nachdem, wohin sich der Krebs ausgebreitet hat) zusammen mit Zervix, Uterus und Scheide entfernt. Dies nennt man eine "Exenteration". Es werden ein künstlicher Darmausgang und eine neue Blase geschaffen. Sollte die Scheide mit entfernt werden, müssen sich die Patientinnen einer plastischen Operation unterziehen, um sich nach diesem Eingriff eine künstliche Vagina gestalten zu lassen, was jedoch heutzutage ohne Probleme möglich ist. Vor derartigen Operationen erfolgt ein ausführliches Gespräch zwischen Arzt und Patientin. Wie sollen Frauen mit Gebärmutterhalskrebs nachuntersucht werden? Nach einer Krebserkrankung bleiben die Patienten unter engmaschiger Kontrolle. Die klinische Untersuchung erfolgt während der ersten beiden Jahre nach Behandlung in dreimonatigen Intervallen, um ein Rezidiv im Bereich der Scheide bzw. des Scheidenabschlusses auszuschließen. Diese Rezidive sind zum Teil kurativ (heilbar) angehbar. 80 Eierstockkrebs Was ist ein Eierstockkrebs (Ovarialkarzinom) Unter einem Eierstockkrebs versteht man einen bösartigen Tumor der weiblichen Keimdrüsen, der Eierstöcke (Ovarien). Der Eierstockkrebs tritt meist bei älteren Frauen auf und ruft daher erst in fortgeschrittenem Stadium Symptome hervor. Bisher sind die Ursachen für den Eierstockkrebs noch weitgehend unbekannt. Allerdings können gewisse Veränderungen der genetischen Information (Mutationen) das Risiko erhöhen, an dieser Form des Krebses zu erkranken. Hat sich nach einer frauenärztlichen Untersuchung der Verdacht auf Eierstockkrebs bestätigt, bestimmt der Arzt mit Ultraschall (Sonographie), Computertomographie und Magnetresonanztomographie die Ausdehnung und Beschaffenheit des Tumors. Zumeist besteht die Eierstockkrebstherapie aus einer operativen Entfernung des Tumors und einer sich daran anschließenden Chemotherapie. Dabei hängt die Prognose der Erkrankung in erster Linie davon ab, in welchem Stadium der Krebs erkannt und behandelt wird: Hier gilt: die Früherkennung garantiert gute Aussichten auf eine dauerhafte Heilung. In etwa der Hälfte der Fälle sind bei dieser Krebsform beide Eierstöcke befallen. Wenn der Krebs dann die äußere Kapsel des Eierstocks durchbricht, kann er Metastasen in die Bauchhöhle streuem. Er kann aber auch über die Blut- und Lymphbahnen Metastasen in Leber, Lunge, Brustfell und Lymphknoten entlang der Bauchschlagader oder Beckenarterien hervorrufen. Wie oft kommt Eierstockkrebs vor? Eierstockkrebs kommt im Gegensatz zu Brust- oder Darmkrebs seltener vor. Nach wie vor aber ist er aber leider die zweithäufigste Krebserkrankung der weiblichen Geschlechts-organe. Überwiegend tritt er in der zweiten Lebenshälfte - nach der letzten Regelblutung auf. Was sind die häufigsten Symptome? Schmerzen im Unterbauch oder eine Verstopfung weisen möglicherweise auf einen Eierstockkrebs hin. Auch Blutungen außerhalb der normalen Regel können ein Warnsignal für unterschiedliche Erkrankungen der weiblichen Geschlechtsorgane sein. Die erkrankten Patientinnen sind jedoch meist älter und haben keine Regelblutung mehr. Blutungen, die nach den Wechseljahren auftreten, deuten möglicherweise dann auf eine Eierstockkrebs-Erkrankung hin. Sammelmappe · Gynäkologisches Krebszentrum 81 Diagnose Besteht der Verdacht auf Eierstockkrebs, dann ist unbedingt schnell zu handeln. Der behandelnde Frauenarzt tastet die Bauchdecken und die weiblichen Geschlechtsorgane sorgfältig ab, um Tumore zu entdecken, die seinen Verdacht auf Eierstockkrebs erhärten. Danach wird die Tumorsuche mit einer Ultraschalluntersuchung (Sonographie) über die Bauchdecke und über die Scheide fortgesetzt. Die Sonographie gibt dem Arzt letztendlich über die Größe, Lage und Beschaffenheit der Krebsgeschwulst Auskunft. Als weitere Untersuchungsmethoden kommen die Computer- und Magnetresonanztomographie zum Einsatz. Durch diese beiden Verfahren wird das Entdecken von Metastasen im Bauch- oder Brustraum ermöglicht. Absolute Gewissheit über die Diagnose "Eierstockkrebs" kann jedoch nur mittels einer Operation gestellt werden. Therapie Zwei Verfahren stehen bei der Therapie des Eierstockkrebses im Mittelpunkt, zum einen die Operation, zum anderen die Chemotherapie, wobei die Wahl des Verfahrens von der Tumorbildung (fortgeschrittener Befund) abhängig ist. In der Mehrzahl der Fälle wird die Operation durch eine sich daran anschließende Chemotherapie ergänzt. Nachsorge Eine regelmäßige Nachsorge im Anschluss an die Therapie ist bei Eierstockkrebs besonders wichtig und dringend geboten. Ein Hauptgrund für diese Nachsorge ist, dass ein mögliches Wiederkehren der Krebserkrankung ausgeschlossen werden soll. In erster Linie geht es bei der Nachsorge darum, ein sogenanntes Rezidiv frühzeitig zu erkennen. Der zeitliche Ablauf gestaltet sich dabei wie folgt: in den ersten drei Jahren nach der Therapie soll vierteljährlich eine Unterscuhung stattfinden, nach den folgenden zwei Jahren eine halbjährliche und danach eine jährliche Untersuchung. Links zum Thema www.krebshilfe.de Deutsche Krebshilfe e.V.: Informationsmaterialien zu Krebs, Beratung und Unterstützung von Selbsthilfegruppen bzw. Betroffenen. www.frauenselbsthilfe.de Frauenselbsthilfe nach Krebs e.V 82 Uterussarkom (Bösartiger Tumor der Gebärmutter) Übersicht Das Uterussarkom ist ein seltene Krebsform der Gebärmutter. Symptome können Blutungen und Schmerzen sein. Die Diagnostik ist nur mit der Histologie endgültig zuverlässig. Je nach Größe und Verbreitung des Tumors kommen verschiedene Behandlungsmöglichkeiten in Frage, von der Hormontherapie bis zur Operation. Die Heilungschancen sind ebenfalls stark abhängig von Größe, Ort und Verbreitung des Tumors. Was ist ein Uterussarkom? Beim Uterussarkom, einer sehr seltenen Krebsform der Frau, entstehen (bösartige) Krebszellen in der Muskulatur oder dem Bindegewebsanteil der Schleimhaut der Gebärmutter (Uterus). Eine bösartige (sarkomatöse) Entartung von gutartigen Myomen ist selten und kommt in weniger als 1% der Fälle vor. Zudem wird sie fast ausschließlich bei Frauen in oder nach den Wechseljahren (postmenopausal) beobachtet. Genetische Abnormalitäten werden in ca. 50% aller Myome festgestellt. Die Häufigkeit (Inzidenz) des Uterussarkoms liegt bei 0,67 pro 100 000 Frauen im Alter über 20 Jahren. Welche Beschwerden verursacht die Erkrankung? Die Beschwerden sind denen von gutartigen Myomen ähnlich. Am häufigsten wird eine abnormale Blutung aus der Gebärmutter bemerkt - häufig nach den Wechseljahren. Es können auch Schmerzen im Unterbauch und ein Tumor im Becken bestehen. Die Ursachen solcher Symptome müssen dringend durch einen Arzt abgeklärt werden. Gibt es Risikofaktoren? Gutartige Muskelzellgeschwulste, sogenannte Myome, die bei jeder dritten Frau ab 35 Jahren vorkommen, können selten (weniger als 1% der Fälle) zu bösartigen Tumoren entarten. Während 1000 Frauen an gutartigen Myomen erkranken, erkrankt eine Frau an einem malignen Uterussarkom. Dies wird fast immer nur bei Frauen nach den Wechseljahren beobachtet . Liegen in einem Uterus mehrere Myome vor und ist nur einer der Tumoren sarkomatös verändert, so ist dies immer der größte. Sammelmappe · Gynäkologisches Krebszentrum 83 Die bösartige Geschwulst entsteht aber häufiger von selbst. Die Sarkome oder die Karzinosarkome der Unterusschleimhaut sind ebenso selten wie die Sarkome der Gebärmuttermuskulatur und verursachen identische Symptome. Wie wird ein Uterussarkom festgestellt? Ein Abstrich vom Gebärmutterhals, wie er bei der gynäkologischen Untersuchung entnommen wird, ist bei einem Sarkom der Gebärmutter oft unauffällig. Die bösartigen Zellen befinden sich im Inneren der Gebärmutter. Sie werden daher beim Abstrich nicht erreicht. Bei der gynäkologischen Tastuntersuchung werden Größe und Unregelmäßigkeiten der Gebärmutter getastet. Dabei kann ein knotiger Tumor der Gebärmutter ab einer bestimmten Größe gefunden werden. Zuverlässiger und genauer ist die Diagnose mit einer Ultraschalluntersuchung. Man kann aber bei den hierbei festgestellten Knoten nicht sicher zwischen gut- und bösartig unterscheiden. Zusätzlich durchgeführte Schnittbildverfahren können keine sichere Diagnose liefern. Eine Spiegelung der Gebärmutterhöhle (Hysteroskopie) und eine Ausschabung führen nur beim Sarkom der Uterusschleimhaut zur richtigen Diagnose, jedoch nicht bei dem in der Gebärmutterwand liegenden Sarkom, das von der Muskulatur ausgeht. Endgültige Sicherheit bekommt man erst durch Gebärmutterentfernung mit der durchgeführten feingeweblichen Untersuchung und der Beurteilung am Paraffin- eingebetteten Material (Histologie). Der oft auch schon während der Operation durchgeführte sogenannte Schnellschnitt ist nicht immer zuverlässig. Wenn ein Uterussarkom gefunden worden ist, werden eventuell weitere Untersuchungen durchgeführt, um festzustellen, ob der Krebs sich von der Gebärmutter aus in andere Körperteile ausgebreitet hat (diese Untersuchungen werden auch Staging = "Ermittlung der Stadieneinteilung" genannt). Zu diesen Untersuchungen gehören die Computertomographie, eine MRT-Untersuchung oder eine Blasenoder Darmspiegelung. Um eine Therapie festzulegen, muß der Arzt das Stadium der Erkrankung kennen. 84 Wie wird die Ausdehnung der Erkrankung eingeteilt? Die Behandlung richtet sich nach der Stadieneinteilung. Folgende Stadien nach FIGO (Fed. Int. Gynecol. Oncol.) oder TNM werden beim Uterussarkom unterschieden: Stadium I: Tumor ist begrenzt auf den Gebärmutterkörper. Stadium II: Tumor breitet sich auf den Gebärmutterhals aus. Stadium III: Tumor breitet sich jenseits der Gebärmutter, aber noch innerhalb des kleinen Beckens aus. Stadium IV:Tumor wächst in die Harnblase oder den Darm und/ oder überschreitet die Grenzen des kleinen Beckens. Rezidiv:Ein Rezidiv bedeutet, dass Krebs nach einer Therapie wieder aufgetreten ist, ein sogenannter Rückfall. Wie wird ein Uterussarkom behandelt? Es gibt verschiedene Behandlungsmöglichkeiten: Die Standardbehandlung ist die Operation. Dabei wird die Gebärmutter mitsamt beiden Eierstöcken und den Lymphknoten im kleinen Becken und entlang der Bauch- Hauptschlagader entfernt. Dies kann über einen Bauchschnitt oder mittels Bauchspiegelung geschehen. Eine Begutachtung des gesamten Bauchraumes mit Probenentnahme (Biopsien) vor allem von verdächtigen Bereichen ist zwingend. Nach der Operation können, abhängig vom Stadium der Erkrankung, eine Chemotherapie und/oder eine Bestrahlung folgen. Im Stadium I oder II besteht kein Standardverfahren. Derzeit werden sowohl die Chemotherapie sowie auch die Bestrahlung des ganzen Beckens über die Haut empfohlen. Im Stadium III und IV wird derzeit die Behandlung im Rahmen einer klinischen Studie über den Einsatz einer Chemotherapie empfohlen. (Standardtherapien haben sich etabliert aufgrund ihrer erwiesenen Wirksamkeit in früheren Studien. Einige Standardbehandlungen haben mehr Nebenwirkungen als erwünscht und nicht alle Patienten werden mit einer Standardtherapie geheilt. Um bessere und individuellere Behandlungsmethoden für Krebspatienten herauszufinden, Sammelmappe · Gynäkologisches Krebszentrum 85 gibt es klinische Studien, die auf den neuesten Erkenntnissen basieren. Wenn Sie mehr über klinische Studien erfahren wollen, fragen Sie bitte Ihren Arzt.) Bei fortgeschrittenem Stadium und Rezidiven (der Krebs ist erneut aufgetreten) kann man mit dem Chemotherapeutikum Ifosfamid ein teilweises Ansprechen ereichen. Um Symptome wie Schmerzen, Übelkeit oder Darmfunktionsstörungen zu lindern, kann man auch eine Bestrahlung durchführen. Wie sind die Heilungschancen der Erkrankung? Die Heilungschancen und die Wahl der Behandlungsmethode hängen vom Stadium des Sarkoms (d.h. ob die Erkrankung auf die Gebärmutter beschränkt ist oder ob sie sich auf andere Regionen ausgedehnt hat), von der Wachstumsgeschwindigkeit der Krebszellen, und vom allgemeinen Gesundheitszustand der Patientin ab. Patientinnen mit langsam wachsenden Sarkomen haben eine 5-Jahres- Überlebensrate von 65%, verglichen mit 17% für Patientinnen mit schnell wachsenden Tumoren. Das heißt, nach 5 Jahren leben von 100 erkrankten Patientinnen noch 65 bzw. 17. Die Überlebensraten sind auch abhängig vom Grad des Einwachsens in die Muskulatur. So beträgt die 5-Jahres-Überlebensrate für den oberflächlichen Schleimhautbefall 80%, bei Infiltration von weniger als 1/3 der Muskelwand 48%, zwischen 1/3 und 2/3 50% und bei mehr als 2/3 Infiltrationstiefe nur noch nahezu 0%. Was ist nach einer solchen Erkrankung zu beachten? Nach einer Krebserkrankung bleiben die Patientinnen unter engmaschiger Kontrolle. Die klinische Untersuchung erfolgt während der ersten beiden Jahre nach der ersten Behandlung in dreimonatigen Intervallen. Dabei wird ein Wiederauftreten im Bereich des Beckens ausgeschlossen. Weiterhin kann so eine Fernmetastasierung (Absiedelung des Tumors in andere Organe, z.B. Lunge oder Knochen, durch Ausbreitung auf dem Blutweg) rechtzeitig erkannt werden. 86