Erste zielgerichtete Therapie für mehr Zeit ohne Chemotherapie
Werbung

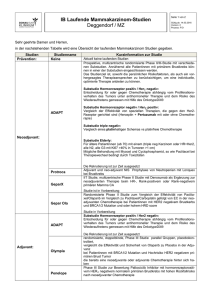
Medizin für die Frau Kongress PARP-Inhibitor Olaparib: neu beim rezidivierten Ovarialkarzinom Erste zielgerichtete Therapie für mehr Zeit ohne Chemotherapie Die erfreuliche Botschaft ist, dass die Inzidenz des Ovarialkarzinoms in Österreich seit Jahren zurückgeht. Dennoch macht dieses Karzinom 4% aller gynäkologischen Tumoren aus und steht an 5. Stelle aller krebsbedingten Todesfälle. Das Ovarialkarzinom ist eine sehr heterogene Erkrankung, die immer mehr Ansatzpunkte für zielgerichtete Therapien bietet. Frauen mit platinsensitivem, rezidiviertem, BRCA-positivem Ovarialkarzinom zum Beispiel können neuerdings mit dem PARP-Inhibitor Olaparib als Maintenancetherapie die Phasen, in denen sie ohne weitere Chemotherapie leben können, signifikant verlängern. Die standardmäßige Erstlinientherapie des Ovarialkarzinoms besteht aus einer jatros I Seite 6 Programmierter Zelltod durch Olaparib Und so funktioniert der Wirkmechanismus: Bei der Teilung der DNA kommt es immer wieder zu sogenannten Einzelstrangbrüchen. Wenn solche auftreten, werden sie durch das Enzym PARP, durch Anhängen von Poly-ADP-Ketten (PAR), für die Basenexzisionsreparatur markiert. Diese Reparatur kann durch einen PARP-Inhibitor gehemmt werden. So persistieren die Einzelstrangbrüche und werden zu Doppelstrangbrüchen repliziert. Diese Zellen würden sterben, wenn es nicht den Reparaturmechanismus der homologen Rekombination gäbe, mit dem normale Zellen die Doppelstrangbrüche sanieren und trotz Gabe des PARP-In- hibitors überleben können, erklärte Marth. Für die homologe Rekombination spielen BRCA-1 und -2 eine essenzielle Rolle. Bei Tumorzellen mit BRCA-1- und -2-Mutationen ist diese gestört, sodass sie die Doppelstrangbrüche nicht sanieren können. Deshalb kommt es zum Zelltod durch die sogenannte „synthetische Letalität“. Erste Ergebnisse aus der klinischen Erprobung des PARP-Inhibitors in Phase I stammen aus dem Jahr 2009.2 Dabei konnte gezeigt werden, dass sich Ovarialkarzinome mit BRCA-1- und -2-Mutationen von Frauen, die mit der neuen Substanz behandelt wurden, deutlich zurückbildeten. Diese Erkenntnis war der Ausgangspunkt für die randomisierte multizentrische und placebokontrollierte Phase-II-Studie 193 zur Erhaltungstherapie beim platinsensitiven rezidivierten serösen Ovarialkarzinom. Vor Beginn der eigentlichen Studie wurden die Frauen operiert und mindestens zweimal standardmäßig mit einer platinhaltigen Chemotherapie behandelt. Frauen mit einem partiellen oder kompletten Ansprechen nach RECIST(„response evaluation criteria in solid tumors“)-Kriterien konnten Medizin für die Frau 4/15 Fachkurzinformation siehe Seite XX Patientinnen mit einer BRCA-1/2-Mutation haben eine deutlich bessere Überlebensprognose als Patientinnen mit BRCA-1- und -2-Wildtyp, sagte Marth. Dies könnte damit zusammenhängen, dass die Frauen besser auf eine Chemotherapie ansprechen. Das primäre Ansprechen beträgt 85% bei BRCA-Mutation versus 68% bei BRCA-Wildtyp.1 Auch beim ersten und weiteren Rezidiven liegen die Ansprechraten auf eine Chemotherapie höher. platinhaltigen Chemotherapie. Diese wiederholt sich auch bei den häufigen Rezidiven. Für die Erhaltungstherapie von erwachsenen Patienten mit einem platinsensitiven Rezidiv bietet sich mit Olaparib (Lynparza™), dem ersten Vertreter der PARP-Inhibitoren, ein neues effektives Therapieprinzip an. Das Akronym PARP steht für Poly(Adenosindiphosphat-Ribose)Polymerase-Inhibitor. Olaparib ist in Österreich seit Anfang Juni 2015 auf dem Markt. Entgeltliche Einschaltung Mutationen der Tumorsuppressorgene BRCA-1 und -2 finden sich bei etwa 5% der Frauen mit einem Mammakarzinom. Noch viel häufiger besteht diese Mutation beim Ovarialkarzinom, je nach Studie in 6–14% der Fälle, erklärte Prof. Dr. Christian Marth von der Universitätsklinik für Frauenheilkunde in Innsbruck. Besonders häufig weisen seröse Ovarialkarzinome und vor allem schlecht differenzierte seröse Karzinome diese Mutation auf. Die Prävalenz reicht bis zu 20% bzw. bis zu 25%. BRCA-1- und -2-Mutationen treten vor allem in Keimbahnzellen auf, aber zu etwa 6% auch an somatischen Tumorzellen. Medizin für die Frau Kongress Signifikant verlängertes progressionsfreies Überleben © UNIVERSIMED ® 100 Progressionsfreies Überleben (%) dann in die Studie 19 aufgenommen werden, erläuterte Marth. Dazu wurden sie innerhalb von acht Wochen nach der letzten Chemotherapie randomisiert einer Olaparib- (n=136) beziehungsweise Placebo-Gruppe (n=129) zugeteilt. Olaparib wurde als Monotherapie in einer Dosierung mit täglich 2x400mg oral appliziert. Primärer Studienendpunkt war das progressionsfreie Überleben (PFS). n Olaparib (n=74) Median: 11,2 Monate 80 n Placebo (n=62) Median: 4,3 Monate 60 40 HR: 0,18 (95% CI: 0,10–0,31) p<0,0001 20 0 0 3 4,3 11,2 6 9 12 15 Zeit (Monate) Kein Verlust an Lebensqualität Auch wenn sich die Behandlung nicht in einem verlängerten OS niederschlägt, so verschafft Olaparib den Patientinnen dennoch außerordentlich lange Phasen, in denen sie ohne weitere Chemotherapie leben können. Dieser Vorteil geht auch in weiteren TherapieMedizin für die Frau 4/15 Abb. 1: Studie 19: Progressionsfreies Überleben der BRCA-mutationspositiven Patientinnen. Nach Ledermann et al 2014 folgen nicht verloren, fasste Marth die Ergebnisse der Studie 19 zusammen. Eine Analyse der gesundheitsbezogenen Lebensqualität (HRQoL) ergab keine relevanten Unterschiede gegenüber Placebo. Auch hinsichtlich der Nebenwirkungen differierten die Gruppen nicht sehr, erklärte Marth weiter. Unter Verum kam es häufiger zu Fatigue, Anämie und Neutropenie. Olaparib wurde auf Basis der Studie 19 von der EMA zugelassen. Es kann damit als Monotherapie zur Behandlung von erwachsenen Patientinnen mit einem platinsensitiven Rezidiv eines BRCA-mutierten Eierstock-, Eileiter- oder Peritonealkarzinoms eingesetzt werden. Die Behandlung setzt allerdings eine per genetische Testung nachgewiesene Mutation voraus. Diese Testung, so Marth, wird derzeit flächendeckend in Österreich etabliert. Genetische Testung nach vorausgehender Beratung Gemäß Empfehlung der AGO (Arbeitsgemeinschaft für Gynäkologische Onkologie)5 soll eine genetische Testung und Bestimmung einer BRCA-1/2Keimbahnmutation allen Patientinnen mit epithelialem Ovarialkarzinom angeboten werden, berichtete Prof. Dr. Alexander Reinthaller von der Universitätsklinik für Frauenheilkunde in Wien. Vor dem eigentlichen Test muss jedoch eine genetische Beratung stattfinden. Diese beinhaltet unter anderem eine Familienanamnese. Außer- dem sollte man die praktische Relevanz eines positiven Testergebnisses für die Patientin, aber auch mögliche Konsequenzen für Familienangehörige bei diesem vererbbaren Tumor ansprechen. Priv.-Doz. Dr. Daniel Reimer von der Universitätsklinik für Frauenheilkunde in Innsbruck skizzierte den aktuellen Stand im Nachweis einer BRCA-Mutation in der Keimbahn und/oder im Tumor. Eine prophylaktische Testung sollte erfolgen, wenn die Mutationswahrscheinlichkeit anhand der Familienanamnese 10% übersteigt. Getestet werden sollten zudem alle Patientinnen mit Erstdiagnose eines serösen invasiven Ovarialkarzinoms als Basis für ein Risikomanagement der Familie, aber auch um die therapeutische Relevanz einer Behandlung mit Olaparib zu bestimmen. Die Empfehlung für die Tes­tung gilt nicht zuletzt für Frauen mit bereits diagnostiziertem Tumor. Mit dieser „Catch-up“-Diagnostik soll auch ihnen die Möglichkeit eröffnet werden, von der Behandlung mit dem PARP-Inhibitor zu profitieren. n Literatur: 1 Alsop 2 Fong K et al: J Clin Oncol 2012; 30: 2654-2663 P et al: N Engl J Med 2009; 361: 123-134 3 Ledermann J et al: N Engl J Med 2012; 366: 1382-1392 4 Ledermann J et al: Lancet Oncol 2014; 15(8): 852-861 5 Marth C et al: Wien Klin Wochenschr. 2015 Jun 25. [Epub ahead of print] Bericht: Martin Bischoff Quelle: xact - the medical update education 01 16. Juni 2015, Innsbruck l12 Seite 7 I jatros ID678503; 07/2015 Eine erste Analyse wurde nach 153 Ereignissen durchgeführt. Dabei zeigte sich, dass das mediane PFS mit 8,4 versus 4,8 Monate bei allen Patientinnen unter Verum signifikant länger war als unter Placebo (HR: 0,35; p<0,001). Die in dieser Auswertung eingeschlossenen Frauen waren nicht nach dem Vorliegen einer BRCA-Mutation ausgewählt worden, sondern nach dem Ansprechen auf die platinbasierte Chemotherapie als Surrogatmarker. Erst sekundär wurde retrospektiv anhand von Blut- und/oder Tumorproben, die vor der Randomisierung entnommen worden waren, die Subgruppe mit einer BRCA-Mutation selektiert.4 Bei diesem Kollektiv war der Vorteil im PFS zugunsten von Olaparib mit 6,9 Monaten Differenz besonders ausgeprägt (11,2 versus 4,3 Monate; HR: 0,18; p<0,0001; Abb. 1). Aber selbst Patientinnen mit Wildtyp-BRCA profitierten mit 7,4 versus 5,5 Monate (HR: 0,54; p=0,0075) noch von der Überlegenheit des PARP-Inhibitors. Somit sprechen selbst diese „Non-Responder“ besser auf Olaparib an als auf viele andere Medikamente in der Onkologie, erklärte Marth. Kein signifikanter Unterschied stellte sich in Studie 19 im Hinblick auf das Gesamtüberleben (OS) ein.