Familiäre Amelogenesis imperfecta
Werbung

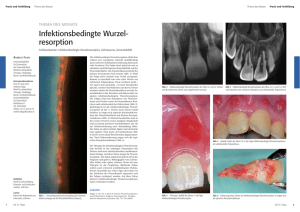
Familiäre Amelogenesis imperfecta- schrittweise Behandlung in Intubationsnarkose Einleitung von V. Bürkle , K. Paschos, K. Huth, R. Hickel Bei der Amelogenesis imperfecta handelt es sich um eine genetisch bedingte Dysplasie des Zahnschmelzes, wodurch entweder qualitativ und/oder quantitativ minderwertiger Schmelz gebildet wird. Es werden vier Hauptformen unterschieden, die wiederum je nach klinischer Ausprägung bzw. Vererbungsgang in Untergruppen unterteilt werden können. Im nachfolgend beschriebenen Fall handelt es sich um zwei miteinander verwandte Kinder, die nach klinischem Erscheinungsbild eine Amelogenesis imperfecta vom Typ der Hypokalzifikation aufweisen. Gleichzeitig liegt jedoch bei beiden Kindern eine Grunderkrankung vor, die ebenfalls zu einer Schmelzfehlbildung führen könnte. Da beide Kinder keinerlei Kooperation zeigten, konnte als einzige Behandlungsmöglichkeit die schrittweise direkte Versorgung der jeweils neu durchgebrochenen Zähne mit Kompositen in Intubationsnarkose angesehen werden. Der Prozess der normalen Zahnentwicklung ist sehr komplex und erstreckt sich über einen langen Zeitraum, der bereits intrauterin beginnt und erst nach Abschluss des Zahnwechsels endet16,17. Während dieser Zeit können mannigfaltige Störungen in der Zahnentwicklung auftreten. Dabei unterscheidet man zum einen die erworbenen Zahnentwicklungsstörungen, die zum Beispiel durch Allgemeinerkrankungen, Traumata, Chemikalien oder auch durch lokale Infektionen verursacht werden können. Diese betreffen in der Regel nur einzelne Zähne und sind weitaus häufiger als die genetischen Störungen20. Die genetischen Zahnentwicklungsstörungen kommen im Gegensatz zu den erworbenen Störungen in der Regel generalisiert in der ersten und zweiten Dentition vor. Sie werden unterteilt in Störungen der Schmelzbildung (Amelogenesis imperfecta), Störungen der Dentinbildung (Dentinogenesis imperfecta) oder auch eine kombinierte Störung von Schmelz, Dentin und Pulpa (Odontogenesis imperfecta). Inwieweit diese Faktoren nun voneinander unabhängig oder in Kombination auftreten, ist derzeit noch unbekannt. Die klinische Ausprägung hängt davon ab, wann, wo und welche Störungen entstanden sind. Bei der Amelogenesis imperfecta handelt es sich um eine genetisch bedingte Dysplasie des Schmelzes. Es wird qualitativ und/oder quantitativ abnormer Schmelz gebildet, wobei die Dentinstruktur normal bleibt. Die Morbidität ist regional sehr unterschiedlich und schwankt von ca. 1:14.000 in den USA bis zu 1:800 in Schweden. Es werden vier Hauptgruppen unterschieden: • hypoplastischer Typ • Typ der Hypomaturation (Unreife) • Typ der Hypokalzifikation (Unterverkalkung) • Partielle Hypomaturation und Hypokalzifikation mit Taurodontismus kombiniert. Diese Hauptgruppen kann man wiederum nach ihrem klinischen Erscheinungsbild und dem Erbgang in mehrere Untergruppen unterteilen. Eine exakte Klassifikation in die einzelnen Gruppen ist allerdings schwierig, da auch Mischformen vorkommen können und eine große Variation in der Ausprägung bestehen kann2,5,15,16,17. Fallbericht Im vorliegenden Fallbericht beschreiben wir zwei miteinander verwandte Kinder, die sich zur Beratung und Behandlung in der Klinik vorstellten. Es handelt sich um Cousin und Cousine zweiten Grades. Beide Kinder, 1 sowie der Vater des Jungen, sind von einer Amelogenesis betroffen, die nach Ausprägung der klinischen Symptome dem Typ der Hypokalzifikation zuzuordnen ist. Eine ausreichende Kooperationsbereitschaft zur regulären Behandlung war bei beiden Kindern nicht gegeben. Da vor allem wegen der Gefahr des rasch voranschreitenden Verlustes von Zahnhartsubstanz dennoch eine Behandlung durchgeführt werden musste, bestand die Lösung in einer schrittweisen Versorgung der jeweils neu durchgebrochenen Zähne mit direkten Komposit-Aufbauten in Intubationsnarkose. Fall 1 Allgemeine Anamnese Das Mädchen stellte sich im November 1998 im Alter von 7,7 Jahren erstmals in der Zahnklinik vor. Die Patientin ist geistig retardiert, außerdem liegen ein Strabismus divergens sowie deutlicher Minderwuchs vor. Eine genetische Abklärung hat bisher nicht stattgefunden, es besteht jedoch Verdacht auf ein Pseudo-Ullrich-Turner-Syndrom. Ansonsten ist die Anamnese unauffällig, Allgemein- und Ernährungszustand sind gut. Klinischer Befund Auffällig war das für das Lebensalter sehr fortgeschrittene Dentitionsalter (Abb. 1). Abb. 1: Frontalansicht bei Patientin 1 vor der Erstbehandlung Es waren die Zähne 16, 14, 12, 11, 21, 22, 24-26, 31-36, 41-44 und 46 vorhanden. Die letzten verbliebenen Milchzähne waren 55 und 85, diese wurden später während der Behandlung extrahiert. Klinisch besonders auffällig war zunächst ein starker foetor ex ore sowie extreme Zahnsteinbildung. Es bestand eine Gingivitis. Eine Schmelzschädigung konnte an allen Zähnen, jedoch in sehr unterschiedlicher Ausprägung, festgestellt werden. An der Oberkiefer-Front waren nur die zervikalen 1 bis 2 mm des Zahnschmelzes erhalten, an der restlichen Zahnkrone lag das bräunlich-schwarz verfärbte Dentin frei. Der verbliebene Schmelz war mechanisch eindrückbar. Im Unterkiefer dagegen waren die Schneidezähne lediglich an der inzisalen Kante verfärbt, es war jedoch kein Schmelzverlust festzustellen. Die Prämolaren und Molaren waren ebenfalls von der Schmelzbildungsstörung betroffen, im Unterkiefer deutlich stärker als im Oberkiefer. Es lag eine generell gesteigerte Empfindlichkeit gegenüber Heiß-Kalt-Reizen vor. Außerdem fehlten zum Zeitpunkt der Erstvorstellung mit 7 Jahren bereits die Eckzähne im Oberkiefer, die Lücke war fast geschlossen. Zusätzlich bestand eine Tendenz zum offenen Biss. Radiologischer Befund 2 Die OPG-Aufnahme zeigte die Anlage aller Zähne mit enger Keimlage, speziell im Oberkiefer. Schmelz und Dentin sind nur bei den weniger stark betroffenen Zähnen zu unterscheiden. Hinweise auf Taurodontismus liegen nicht vor. Therapie Nach Einleitung der Narkose wurden unter Kofferdam lediglich die hypoplastischen Schmelzareale entfernt. Es wurde streng darauf geachtet, so wenig gesunde Zahnsubstanz wie möglich zu entfernen. Der Aufbau der Zähne erfolgte nach Anwendung der Säure-Ätz-Technik frei Hand bzw. wenn möglich mit Hilfe von Frasacokronen mittels eines Feinpartikel-Hybridkomposits und eines fließfähigen Komposits. Zusätzlich wurden die Zähne versiegelt. Die beiden verbliebenen Milchzähne 55 und 85 wurden extrahiert und die im Durchbruch befindlichen Zähne 15 und 45 mit Gingivektomie freigelegt und anschließend ebenfalls versiegelt (Abb. 2 u. 3). Abb. 2 Ansicht des Oberkiefers vor der Behandlung Abb. 3 Ansicht des Oberkiefers nach der ersten Behandlung mit direkten Kompositaufbauten in Narkose Die 6-Jahr-Molaren im Unterkiefer waren so stark zerstört, dass sie nicht mehr mit Komposit aufgebaut werden konnten und wurden deshalb mit Stahlkronen versorgt. Nachkontrollen erfolgten alle drei Monate. Dabei war erneut vor allem die schlechte Mundhygiene auffällig, sowie der zunehmende Platzmangel für die 3 3er im Oberkiefer (Abb. 4). Abb. 4: Frontalansicht bei einer Nachkontrolle. Zu beachten! Platzmangel für die Eckzähne im Oberkiefer, massive Beläge Im Alter von 9,5 Jahren musste die zweite Narkose durchgeführt werden, da sich mittlerweile auch die 7er im Durchbruch befanden. In der Detailansicht der bei der letzten Narkose versiegelten Prämolaren fällt vor allem auf, dass die Versiegelungen weit über die Zahnoberfläche herausragen, weil der hypoplastische Schmelz teilweise auch unterhalb der Versiegelung verloren gegangen ist (Abb. 5 u. 6). Abb. 5: Ansicht des Oberkiefers kurz vor der zweiten Narkosebehandlung 4 Abb. 6: Detailansicht der Versiegelung an 25, die in der ersten Behandlung durchgeführt wurde. Der Zahnschmelz ging unterhalb der Versiegelung verloren. Das Vorgehen in der zweiten Narkose entsprach dem der ersten Narkose. Alle bestehenden Füllungen und Aufbauten wurden überprüft und wenn nötig erneuert. In der gleichen Narkose wurde interdisziplinär zusammen mit der Kieferorthopädie eine Apparatur zur Gaumennahterweiterung eingesetzt (Abb. 7). Abb. 7 Eingesetzte Apparatur zur Gaumennahterweiterung am Ende der zweiten Narkosebehandlung Die kieferorthopädische Behandlung wurde seither zufriedenstellend weitergeführt, gleichzeitig findet nach wie vor eine engmaschige Kontrolle statt. Die 3. Narkosebehandlung zur Versorgung der inzwischen durchgebrochenen 7er und 3er ist geplant. Mit dieser dürfte die Behandlung vorläufig abgeschlossen werden können. Fall 2 Allgemeine Anamnese 5 Beim zweiten Fall handelt es sich um den Cousin zweiten Grades der oben beschriebenen Patientin, der zum Zeitpunkt der Erstvorstellung im September 1999 8,4 Jahre alt war. Er kam in der 36. Schwangerschaftswoche auf die Welt, sein Zwillingsbruder verstarb kurz nach der Geburt. In den ersten Lebensjahren waren viele stationäre Krankenhausaufenthalte nötig, derzeit erscheint der Junge nach subjektiv-klinischem Eindruck sowohl körperlich als auch geistig altersentsprechend entwickelt. In diesem Fall weist der Vater ebenfalls eine Schmelzbildungsstörung auf, Mutter und Schwester dagegen sind nicht betroffen. Klinischer Befund Am augenfälligsten war in diesem Fall der offene Biss, der lediglich eine Verzahnung im Bereich der 6er zuließ, in Kombination mit einer progenen Tendenz (Abb. 8). Abb. 8: Frontalansicht des zweiten Patienten bei der Erstvorstellung Die Zähne bzw. das durch die Schmelzbildungsstörung freiliegende Dentin zeigten sich äußerst empfindlich auf Kälte und Wärme sowie Berührungen mit Instrumenten. Durch die somit eingeschränkte Mundhygienefähigkeit fand sich ebenfalls eine massive Zahnsteinbildung sowie Beläge und eine Gingivitis. Beim Erstbefund waren die Zähne 16, 55, 54, 12, 11, 21, 22, 64, 65, 26, 36, 75, 74, 73, 32, 31, 41, 42, 83, 84, 85 und 46 vorhanden. Die Schmelzbildungsstörung lag an allen Zähnen vor, sowohl im Milch- als auch im bleibenden Gebiss, jedoch in ihrer Ausprägung unterschiedlich stark. Die Zähne der Unterkieferfront waren deutlich weniger betroffen als die Zähne der Oberkieferfront, alle Prämolaren und Molaren wiesen die typischen kegelförmigen Höckerspitzen auf (Abb. 9). 6 Abb. 9: Detailansicht eines Molaren mit der typischen kegelförmigen Ausbildung der Höckerspitzen An einigen Zähnen war zervikal etwa 1 bis 2 mm gelblich verfärbter Schmelz erhalten, der jedoch mit Instrumenten eindrückbar war. Auch hier fehlten bereits die Milcheckzähne im Oberkiefer. Es bestand keine Lücke zwischen den seitlichen Schneidezähnen und den ersten Prämolaren. Radiologischer Befund Das OPG zeigt die Anlage aller Zähne mit generalisierter enger Keimlage. Schmelz und Dentin unterscheiden sich sowohl im Milch- als auch im bleibenden Gebiss kaum. Auch hier sind keine Hinweise auf Taurodontismus oder sonstige Zahnfehlbildungen feststellbar. Therapie Das Vorgehen während der Behandlung in Intubationsnarkose entsprach weitgehend dem der ersten Patientin. Die Zähne 54, 64, 75, 74, 73, 83 und 84 mussten aufgrund des Zerstörungsgrades extrahiert werden. Nach Anlegen von Kofferdam wurden die hypoplastischen Schmelzareale entfernt und die Zähne mit Komposit aufgebaut (Abb. 10 u. 11). Abb. 10: Oberkiefer Frontzähne während der ersten Narkosebehandlung nach Anlegen des Kofferdams 7 Abb. 11: Oberkiefer Frontzähne direkt nach der Sanierung Alle 6-Jahr-Molaren sowie die verbliebenen zweiten Milchmolaren wurden mit Stahlkronen versorgt (Abb. 12). Abb. 12: Ansicht des Oberkiefers mit Kompositversorgungen und Stahlkronen nach der ersten Narkose Da die Familie in Süditalien lebt, fand die erste Nachkontrolle erst ein Jahr später statt. Zu diesem Zeitpunkt waren alle Milch-5er verloren gegangen bzw. vom Hauszahnarzt wegen Platzmangels extrahiert worden. Dafür waren die Zähne 14, 15, 24, 25, 33, 34, 83 und 84 durchgebrochen, Zahn 47 befand sich gerade im Durchbruch. Die Prämolaren zeigten die gleiche Ausprägung der Schmelzbildungsstörung wie bei der ersten Patientin. Die Lücke in der Oberkieferfront hatte sich geschlossen (Abb. 13). 8 Abb. 13: Ansicht des Oberkiefers etwa ein Jahr später: die Zähne 55 und 65 sind inzwischen verloren, die Prämolaren sind durchgebrochen. Beachte das Ausmaß der Schmelzschädigung Auch mit nunmehr fast 10 Jahren war allerdings die Kooperationsbereitschaft des Jungen so weit herabgesetzt, dass ebenfalls eine zweite Behandlung in Intubationsnarkose durchgeführt werden musste. In der zweiten Narkose wurden die inzwischen neu durchgebrochenen Zähne wiederum mit direkten Kompositaufbauten versorgt (Abb. 14 a-d) sowie alte Füllungen teilweise erneuert (Abb. 15). Abb. 14a: chronologischer Ablauf des Zahnaufbaus: Kofferdam angelegt 9 Abb. 14b: Hypoplastische Schmelzanteile entfernt Abb. 14c: Angeätzt 10 Abb. 14d: Fertiger Kompositaufbau Abb. 15: Abgeschlossene Versorgung nach der 2. Narkose Auch in diesem Fall ist eine interdisziplinäre Zusammenarbeit mit der Kieferorthopädie geplant. Die endgültige Behandlung des offenen Bisses und der progenen Bisslage muss jedoch nach Abschluss des Wachstums operativ erfolgen. Die letzte Zahnsanierung in ITN ist nach Durchbruch aller 7er und der 5er im Unterkiefer geplant. Diskussion Die Amelogenesis imperfecta ist eine hereditäre Schmelzbildungsstörung, die in vier Untergruppen unterteilt wird und sich durch qualitativ und/oder quantitativ missgebildeten Schmelz auszeichnet2,5,15,16,17,20. Wir haben im hier vorliegenden Fallbericht zwei miteinander verwandte Patienten vorgestellt, die beide eine Schmelzbildungsstörung aufwiesen, zusätzlich jedoch auch jeweils eine Allgemeinerkrankung hatten. Es ist also eine erbliche wie auch eine allgemeinmedizinische Komponente zu beachten. Bei der Patientin aus Fall 1 besteht der Verdacht auf das Vorliegen eines Pseudo-Ulrich-Turner-Syndroms. Einige Syndrome, wie etwa die Ektodermale Dysplasie, die Epidermolysis bullosa und andere Syndrome, die Verbindung mit Zahnschmelzhypoplasien oder -fehlbildungen zeigen, werden häufig in der Literatur beschrieben16,17,20. Bei anderen, seltener auftretenden Syndromen wird eine genetische Verkopplung mit Schmelzschädigungen lediglich vermutet und konnte aufgrund der Seltenheit der Fälle nicht nachgewiesen werden. So ist es auch im Falle unserer ersten Patientin zu sehen. Ein Zusammenhang der vorliegenden Amelogenesis imperfecta mit der Behinderung und dem vermuteten Pseudo- Ullrich-Turner-Syndrom kann zwar nicht nachgewiesen, aber auch nicht ausgeschlossen werden. Beim zweiten Fall handelt es sich um einen zu früh zur Welt gekommenen Jungen. Seow et al13,14,15 beschreibt in mehreren Studien den Zusammenhang zwischen zu früh geborenen Kindern und Schmelzhypoplasien, was sowohl klinisch als auch elektronenmikroskopisch untersucht wurde. Laut seinen Studien sind etwa 40 bis 70 Prozent aller zu früh geborenen Kinder von Schmelzhypoplasien betroffen, je früher sie zur Welt kommen und je geringer das Gewicht, desto höher das Risiko. Ursächlich für das bleibende Gebiss sind hauptsächlich systemische Erkrankungen, die die Kinder im Laufe der ersten Lebensjahre durchmachen13,14,15. Auch Aine, Funakoshi und Johnsen1,6,8 haben diese Problematik untersucht und sind ebenfalls zu dem Schluss gekommen, dass ein Zusammenhang zwischen Zahnfehlbildungen und der Frühgeburtlichkeit besteht, vor allem, wenn die Kinder wie in diesem Fall 11 beatmet werden mussten. Bei den beiden hier vorgestellten, miteinander verwandten Patienten, zeigte sich bei beiden Kindern eine stark ausgeprägte Schmelzbildungsstörung mit Befall der gesamten Dentition, jedoch in unterschiedlicher Ausprägung. Auch bei den stark betroffenen Zähnen waren meist die zervikalen 1 bis 2 mm Schmelz erhalten, der jedoch gelblich verfärbt und mechanisch eindrückbar war. Das freiliegende Dentin zeigte sich bräunlich-schwarz. Gleichzeitig bestand eine starke Empfindlichkeit der Zähne gegenüber äußeren Reizen wie Kälte und Wärme sowie eine extreme Zahnsteinbildung. Der frontal offene Biss war bei beiden Patienten diagnostizierbar, jedoch bei dem Jungen deutlich stärker ausgeprägt7,12. Es bestand bei beiden Kindern Platzmangel für die Eckzähne im Oberkiefer mit komplettem Lückenschluss zwischen 2er und 4er. Radiologisch lassen sich Schmelz und Dentin kaum unterscheiden. Ein Hinweis auf Taurodontismus oder kombinierte Dentinbildungsstörungen liegt nicht vor. Zusammenfassend lassen diese Befunde auf eine Amelogenesis imperfecta vom Typ der Hypokalzifikation schließen, die autosomal dominant oder rezessiv vererbt werden kann5,15,18,21. Aufgrund der Ähnlichkeit der Ausprägung beider Fälle ist eine genetische Komponente anzunehmen, zumal der Vater des Jungen ebenfalls betroffen ist. Ein gleichzeitig vorhandener oder verstärkender Faktor im Zusammenhang mit einem vermuteten Syndrom in Fall 1 oder der Frühgeburtlichkeit in Fall 2 ist aber nicht auszuschließen. In der Literatur gibt es einige Darstellungen, wie die Amelogenesis imperfecta bei jungen Patienten behandelt werden kann3,4,11. King et al9 beschreibt beispielsweise bereits im Jahr 1980 die Versorgung dieser Zähne mit Kompositen. Die meisten Autoren berufen sich jedoch auf die Verwendung von provisorischen, laborgefertigten Verblendkronen bis hin zu teleskopgetragene Prothesen oder sogar Extraktionen für die betroffenen Kinder und Jugendlichen3,10,19. Kronen oder auch Onlays finden vor allem bei anderen Formen der Amelogenesis imperfecta Verwendung, bei denen es nicht wie hier zu einem offenen Biss, sondern durch den Substanzverlust zu einem tiefen Biss mit Verlust der vertikalen Höhe kommt. Im Fall unserer Patienten war aufgrund der völlig fehlenden Kooperationsbereitschaft nur eine Behandlung in Vollnarkose möglich. Dies machte aber zum einen wegen des Zahnwechsels, zum anderen aber auch wegen der eingeschränkten Therapiemöglichkeiten und Behandlungsdauer in Narkose die Planung schwieriger. Laborgefertigte Restaurationen wurden somit praktisch unmöglich. Es wurde daher der direkten Versorgung mit Kompositen in Intubationsnarkose der Vorzug gegeben. Wichtig ist, dass diese Zähne bald nach Durchbruch behandelt werden, da der vorhandene Schmelz durch die normale Belastung innerhalb sehr kurzer Zeit verloren gehen kann. Außerdem weisen die Zähne eine starke Empfindlichkeit und hohe Zahnsteinbildungsrate auf, so dass sie kaum mundhygienefähig sind. Dies erhöht die Kariesanfälligkeit weiter und setzt gleichzeitig die Wahrscheinlichkeit herab, dass die Zähne bis zu einer möglichen Kronenversorgung funktionell und ästhetisch ansprechend erhalten werden können. Zusätzlich zu den rein restaurativen Aspekten können bei Kindern mit einer Amelogenesis imperfecta psychologische Aspekte als Hauptziel der Behandlung definiert werden. Eine harmonische und natürliche Dentition ist ein nicht zu unterschätzender Effekt für eine positive Sozialisation im Rahmen der kindlichen Entwicklung. Literatur Korrespondenzadresse: Dr. Verena Bürkle Klinikum der Ludwig-MaximiliansUniversität München 12 Abteilung für Zahnerhaltung und Parodontologie / Kinderbehandlung Goethestr. 70 80336 München Tel.: 089/5160 3264 Fax: 089/5160 5344 E-Mail: [email protected] 13