Lokalanästhesie: Ein Überblick über Entwicklung, Wirkstoffe und
Werbung
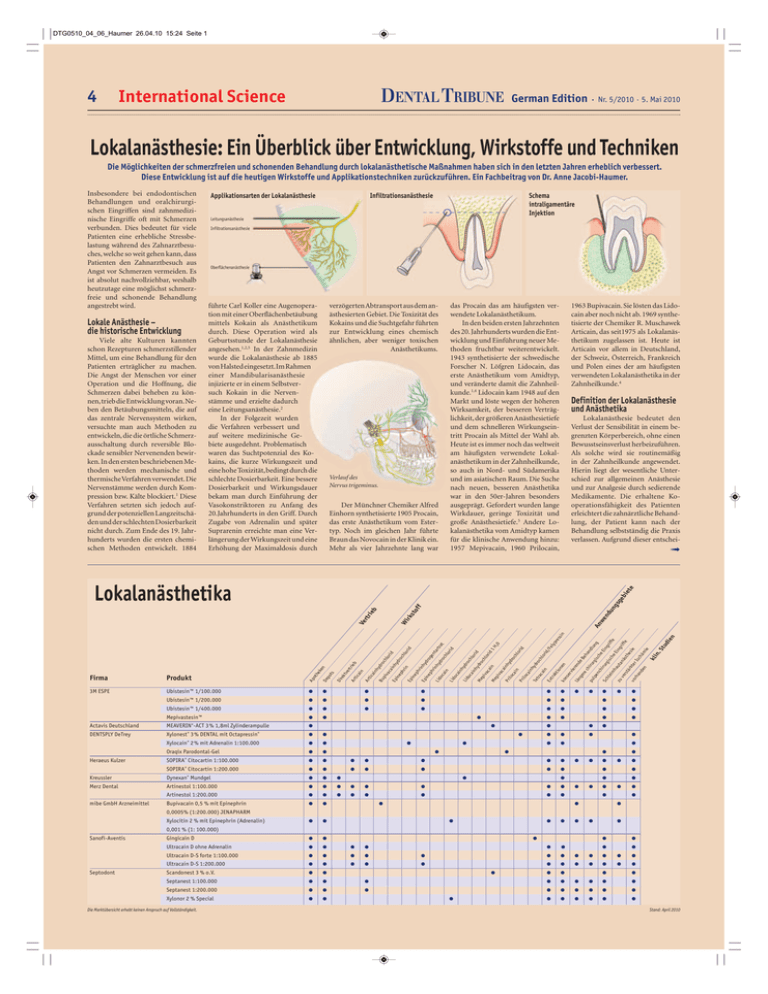
DTG0510_04_06_Haumer 26.04.10 15:24 Seite 1 DENTAL TRIBUNE International Science 4 German Edition · Nr. 5/2010 · 5. Mai 2010 Lokalanästhesie: Ein Überblick über Entwicklung, Wirkstoffe und Techniken Die Möglichkeiten der schmerzfreien und schonenden Behandlung durch lokalanästhetische Maßnahmen haben sich in den letzten Jahren erheblich verbessert. Diese Entwicklung ist auf die heutigen Wirkstoffe und Applikationstechniken zurückzuführen. Ein Fachbeitrag von Dr. Anne Jacobi-Haumer. Lokale Anästhesie – die historische Entwicklung Viele alte Kulturen kannten schon Rezepturen schmerzstillender Mittel, um eine Behandlung für den Patienten erträglicher zu machen. Die Angst der Menschen vor einer Operation und die Hoffnung, die Schmerzen dabei beheben zu können, trieb die Entwicklung voran. Neben den Betäubungsmitteln, die auf das zentrale Nervensystem wirken, versuchte man auch Methoden zu entwickeln, die die örtliche Schmerzausschaltung durch reversible Blockade sensibler Nervenenden bewirken. In den ersten beschriebenen Methoden werden mechanische und thermische Verfahren verwendet. Die Nervenstämme werden durch Kompression bzw. Kälte blockiert.1 Diese Verfahren setzten sich jedoch aufgrund der potenziellen Langzeitschäden und der schlechten Dosierbarkeit nicht durch. Zum Ende des 19. Jahrhunderts wurden die ersten chemischen Methoden entwickelt. 1884 Applikationsarten der Lokalanästhesie Infiltrationsanästhesie Schema intraligamentäre Injektion Leitungsanästhesie Infiltrationsanästhesie Oberflächenanästhesie verzögerten Abtransport aus dem anästhesierten Gebiet. Die Toxizität des Kokains und die Suchtgefahr führten zur Entwicklung eines chemisch ähnlichen, aber weniger toxischen Anästhetikums. führte Carl Koller eine Augenoperation mit einer Oberflächenbetäubung mittels Kokain als Anästhetikum durch. Diese Operation wird als Geburtsstunde der Lokalanästhesie angesehen.1,2,5 In der Zahnmedizin wurde die Lokalanästhesie ab 1885 von Halsted eingesetzt. Im Rahmen einer Mandibularisanästhesie injizierte er in einem Selbstversuch Kokain in die Nervenstämme und erzielte dadurch eine Leitungsanästhesie.2 In der Folgezeit wurden die Verfahren verbessert und auf weitere medizinische Gebiete ausgedehnt. Problematisch waren das Suchtpotenzial des Kokains, die kurze Wirkungszeit und eine hohe Toxizität, bedingt durch die schlechte Dosierbarkeit. Eine bessere Dosierbarkeit und Wirkungsdauer bekam man durch Einführung der Vasokonstriktoren zu Anfang des 20.Jahrhunderts in den Griff. Durch Zugabe von Adrenalin und später Suprarenin erreichte man eine Verlängerung der Wirkungszeit und eine Erhöhung der Maximaldosis durch Verlauf des Nervus trigeminus. Der Münchner Chemiker Alfred Einhorn synthetisierte 1905 Procain, das erste Anästhetikum vom Estertyp. Noch im gleichen Jahr führte Braun das Novocain in der Klinik ein. Mehr als vier Jahrzehnte lang war das Procain das am häufigsten verwendete Lokalanästhetikum. In den beiden ersten Jahrzehnten des 20. Jahrhunderts wurden die Entwicklung und Einführung neuer Methoden fruchtbar weiterentwickelt. 1943 synthetisierte der schwedische Forscher N. Löfgren Lidocain, das erste Anästhetikum vom Amidtyp, und veränderte damit die Zahnheilkunde.1,4 Lidocain kam 1948 auf den Markt und löste wegen der höheren Wirksamkeit, der besseren Verträglichkeit, der größeren Anästhesietiefe und dem schnelleren Wirkungseintritt Procain als Mittel der Wahl ab. Heute ist es immer noch das weltweit am häufigsten verwendete Lokalanästhetikum in der Zahnheilkunde, so auch in Nord- und Südamerika und im asiatischen Raum. Die Suche nach neuen, besseren Anästhetika war in den 50er-Jahren besonders ausgeprägt. Gefordert wurden lange Wirkdauer, geringe Toxizität und große Anästhesietiefe.5 Andere Lokalanästhetika vom Amidtyp kamen für die klinische Anwendung hinzu: 1957 Mepivacain, 1960 Prilocain, 1963 Bupivacain. Sie lösten das Lidocain aber noch nicht ab. 1969 synthetisierte der Chemiker R. Muschawek Articain, das seit1975 als Lokalanästhetikum zugelassen ist. Heute ist Articain vor allem in Deutschland, der Schweiz, Österreich, Frankreich und Polen eines der am häufigsten verwendeten Lokalanästhetika in der Zahnheilkunde.4 Definition der Lokalanästhesie und Anästhetika Lokalanästhesie bedeutet den Verlust der Sensibilität in einem begrenzten Körperbereich, ohne einen Bewusstseinsverlust herbeizuführen. Als solche wird sie routinemäßig in der Zahnheilkunde angewendet. Hierin liegt der wesentliche Unterschied zur allgemeinen Anästhesie und zur Analgesie durch sedierende Medikamente. Die erhaltene Kooperationsfähigkeit des Patienten erleichtert die zahnärztliche Behandlung, der Patient kann nach der Behandlung selbstständig die Praxis verlassen. Aufgrund dieser entschei- ➟ Firma Produkt Ap ot he ke n De po ts Di rek tve rtr ieb Ar tic ain Ar tic ain hy dro Bu ch piv lor ac id ain Ep h yd ine ro ph c hlo rin rid Ep ine ph rin hy Ep dro ine ge ph nt rin art hy Lid rat dro oc ain ch lor id Lid oc ain hy Lid dro oc ch ain lor id hy dro Me piv ch l ac or id ain 1H Me piv 20 ac ain Pr hy ilo dro ca ch in lor Pr id ilo ca in hy Te dro tra ch ca lor in id/ Ex Fe tra lyp kti res on sin en ko ns erv ier en län de ge Be re ha ch nd i ru pu lun r lpe gis g nc ch hi eE r ur ing Sc g hle isc rif im fe he ha Ein ut zu g a rif nä ve fe rst sth ärk es ie te vo rI rh sc an hä de mi n e Ve rtr ie b Wi rk sto ff An we nd un gs ge bi et e Lokalanästhetika 3M ESPE Ubistesin™ 1/100.000 ● ● ● ● ● ● Ubistesin™ 1/200.000 ● ● ● ● ● ● ● ● Ubistesin™ 1/400.000 ● ● ● ● ● ● ● ● Mepivastesin™ ● ● ● ● ● ● Actavis Deutschland MEAVERIN®-ACT 3 % 1,8ml Zylinderampulle ● DENTSPLY DeTrey Xylonest® 3 % DENTAL mit Octapressin® ● ● Xylocain® 2 % mit Adrenalin 1:100.000 ● ● Oraqix Parodontal-Gel ● ● SOPIRA® Citocartin 1:100.000 ● ● Heraeus Kulzer ● ● ● ● ● ● ● ● ● ● SOPIRA® Citocartin 1:200.000 ● ● Kreussler Dynexan® Mundgel ● ● ● Merz Dental Artinestol 1:100.000 ● ● ● ● ● Artinestol 1:200.000 ● ● ● ● ● Bupivacain 0,5 % mit Epinephrin ● ● ● ● Gingicain D ● ● Ultracain D ohne Adrenalin ● ● ● ● Ultracain D-S forte 1:100.000 ● ● ● ● Ultracain D-S 1:200.000 ● ● ● ● Scandonest 3 % o.V. ● ● Septanest 1:100.000 ● ● Septanest 1:200.000 ● ● Xylonor 2 % Special ● ● mibe GmbH Arzneimittel ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● kl in .S tu di en Insbesondere bei endodontischen Behandlungen und oralchirurgischen Eingriffen sind zahnmedizinische Eingriffe oft mit Schmerzen verbunden. Dies bedeutet für viele Patienten eine erhebliche Stressbelastung während des Zahnarztbesuches, welche so weit gehen kann, dass Patienten den Zahnarztbesuch aus Angst vor Schmerzen vermeiden. Es ist absolut nachvollziehbar, weshalb heutzutage eine möglichst schmerzfreie und schonende Behandlung angestrebt wird. ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● 0,0005% (1:200.000) JENAPHARM Xylocitin 2 % mit Epinephrin (Adrenalin) ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● 0,001 % (1: 100.000) Sanofi-Aventis Septodont Die Marktübersicht erhebt keinen Anspruch auf Vollständigkeit. ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● ● Stand: April 2010 TODAY_280x400 15.02.2010 12:22 Uhr Seite 1 Der Alleskönner ein Implantat – fünf austauschbare Aufbauverbindungen Der 1,5 ° bakteriendichte, mikrobewegungsfreie und spaltfreie Konus. Das Original mit über 10 Jahren der Verbindungserfolg in Deutschland. Immer sicher – Immer dicht interne 1,5° Konusverbindung mit fünf kompatiblen Aufbau-VerbindungsMöglichkeiten und 1,5° Bicon-Konus-kompatibel bakteriendichte Verbindung auf krestaler und subkrestaler Ebene, maximal 2 oder 3 mm Austrittsprofil aus dem Sulkus 2-fach Gewindedesign zur erhöhten Oberfläche 0,1% Gewindesteigung zur Erhöhung der Primärstabilität Kompressionsgewinde zur Knochenverdichtung € 79,00 je Index Implantat mit Einbringer/Labortransfer und Verschlussschraube, fünf austauschbare Aufbauverbindungen € 59,00 je Non-Index Implantat mit Einbringer/Labortransfer und Verschlussschraube, drei austauschbare variabel und vom Behandler oder Techniker zu bestimmende prothetische Stufe Aufbauverbindungen Aufbau- und Implantat-Verbindung ohne Mikrospalt TapLoc® und TwistLoc® Verbindung ohne Schrauben oder Kleben Fertigung auf 0,001mm Toleranzen für präzise Übertragungen und Passgenauigkeiten PeriSchluss® Implantatschulter zum Knochenerhalt, Knochenzuwachs und dem Erhalt des Weichgewebes KonusTip für eine schonende und sichere Sinusbodenelevationsinsertion OsteoActive® Oberfläche für schnelles und sicheres Einheilen und Osteointegration Einfach perfekt! Information & Distribution Argon DENTAL, Mainzer Str. 346, D-55411 Bingen am Rhein Fon: 06721-3096-0, Fax: 3096-29 www.KONUS-IMPLANTATE.de, [email protected] DTG0510_04_06_Haumer 26.04.10 15:24 Seite 2 6 DENTAL TRIBUNE International Science ➟ denden Vorteile im Vergleich zur Vollnarkose und der relativ geringen Komplikationsrate ist die Lokalanästhesie die gebräuchlichste Form der Schmerzausschaltung in der zahnärztlichen Praxis. Wirkungsprinzip: Anästhetikum Unter Anästhetikum versteht man ein Medikament, welches zur reversiblen Verminderung oder Ausschaltung von Schmerzen dient. Die hierzu benutzten Pharmaka blockieren die Erregungsausbreitung in Nerven reversibel, durch eine Unterdrückung der Erregung in den Nervenenden und verhindern die Erregung von Schmerzrezeptoren. Das Anästhetikum entfaltet an der Zentralmembran der Nervenzelle durch eine Blockade der spannungsabhängigen Na+-Kanäle seine Wirkung. Dort blockiert es die Na+-Kanäle durch Anlagerung seines lipophilen Teils und verhindert so den Einstrom der Na+-Ionen in die Zelle während der Depolarisationsphase. Die Abnahme der Na+-Permeabilität führt zu einer geringeren Depolarisation. Der erforderliche Schwellenwert zur Erreichung eines Aktionspotenzials kann nicht erreicht werden und die Erregungsweiterleitung bleibt aus. Bei höheren Konzentrationen blockiert es zusätzlich die Ka+-Kanäle. Ka+ kann nicht aus der Zelle raus. Die Folge ist, dass Empfindungen wie Temperatur, Druck, Schmerz und die Überleitung motorischer Impulse abgeschwächt oder unterbrochen sind.4 Grenzen der Lokalanästhesie Die Wirksamkeit von lokalen Anästhetika ist in entzündlich veränderten Geweben reduziert. Die Ursache liegt in der geringeren pH-Differenz zwischen dem Anästhetikum und dem entzündeten Gewebe. Durch die erhöhte Durchblutung im entzündeten Gewebe wird gleichzeitig der Abtransport des Anästhetikums beschleunigt, bevor es seine Wirkung entfaltet.4,5 Unterscheidung von Ester- oder Amidtyp Anhand der Zwischengruppe der Lokalanästhetika unterscheidet man „Ester-“ oder „Amid-“typ. Sie basieren chemisch entweder auf Estern der p-Aminobenzoesäure oder auf Säureaniliden (Amide). Die wesentlichen Unterschiede zwischen Ester- und Amidverbindungen liegen in der Art der Metabolisierung und in ihrem möglichen allergischen Potenzial beim Abbau. Lokalanästhetika mit einer Estergruppe werden hauptsächlich im Gewebe ohne Beteiligung der Leber durch das Enzym Pseudocholinesterase hydrolysiert. Der Metabolit p-Aminobenzoesäure wird für allergische Reaktionen verantwortlich gemacht. Das primäre Ausscheidungsorgan sind die Nieren. Infiltrationsanästhesie, Leitungsanästhesie sowie die intraligamentäre Anästhesie zum zahnärztlichen Behandlungsspektrum. Oberflächenanästhesie Die Oberflächenanästhesie dient der Anästhesie der freien Nervenenden, die die Hautoberfläche versorgen. Sie kann in Form von Salben, Gels, Spray oder Pflastern angewen- German Edition · Nr. 5/2010 · 5. Mai 2010 wie möglich am Hauptnervenstamm injiziert. Die Wirkung tritt distal des Nervenastes auf. Die Leitungsanästhesie findet routinemäßig ihre Anwendung am Nervus alveolaris inferior zur Betäubung der Molaren im Unterkiefer, wenn durch die dicke Knochenkompakta mit der Infiltrationsanästhesie keine ausreichende Konzentration des Lokalanästhetikums erreicht wird. Auch die Versor- Anästhesie-Versagern bietet die intraligamentäre Anästhesie eine Ergänzung zur Leitungsanästhesie bei geringerer Dosis. Im Bereich der Endodontie hilft die zahnbezogene intraligamentäre Anästhesie die Differenzialdiagnose unklarer pulpitischer Beschwerden zu stellen. In den Händen erfahrener Behandler stellt diese Methode eine Bereicherung des Spektrums der dentalen Lokalanästhesie dar.5 Neue Techniken 2 3 4 5 Da mit den Lokalanästhetika selbst durch verschiedene Vasokonstriktorzusätze die gesamte Palette der Behandlungen abgedeckt werden kann, gab es in den letzten Jahren eher Neuentwicklungen bezüglich der Anästhesietechniken. Elektronisch gesteuerte Injektionssysteme wie das Anaeject (Septodont) oder The Wand-Plus (Milestone) versprechen eine genau geführte und dosierte und druckkontrollierte intraligamentäre Applikation. 1 Abb. 1: Intrapapilläre Anästhesie zur Blutstillung. Abb. 2–5: Infiltrationsanästhesie im Oberkiefer mit zunehmendem submuköse Anästhetikadepot. Zusammenfassung Heute werden die Ester, z.B. Procain oder Tetracain, in der Zahnmedizin wegen eines erhöhten Allergierisikos und der besseren Wirksamkeit und Verträglichkeit der neueren Lokalanästhetika kaum noch verwendet. Lokalanästhetika vom Amidtyp bestehen aus einem Benzol- oder Thiophenring und einer Zwischenkette mit einer Amidverbindung und werden hauptsächlich in der Leber enzymatisch abgebaut. Im Unterschied zu den anderen Lokalanästhetika vom Amidtyp ist Articain ein Thiophenderivat. Articain wird in Leber und Plasma metabolisiert. Das primäre Ausscheidungsorgan sind die Nieren. Articain zeichnet sich durch eine geringe systemische Toxizität wegen einer hohen Plasmaproteinbindung aus. Dabei verfügt es über einen raschen Wirkungseintritt, gutes Diffusionsvermögen und Anästhesietiefe bei geringer Dosierung und einer ausreichenden Wirkungsdauer von mindestens ein bis zwei Stunden mit relativ geringem Adrenalinzusatz.4,5 det werden. Die Oberflächenanästhesie eignet sich nur für oberflächliche, wenig invasive Behandlungen wie die Zahnsteinentfernung, Betäubung der Einstichstelle vor der eigentlichen Anästhesie und die Entfernung von stark resorbierten Milchzähnen. Anästhesietechniken im Überblick Leitungsanästhesie Bei der Leitungsanästhesie wird der Nerv vor dem Eintritt in sein Versorgungsgebiet anästhesiert. Das Anästhetikum wird dabei so nah Je nach Lokalisation und Behandlungsart gehören die Oberflächenanästhesie, terminale oder Infiltrationsanästhesie Bei der Infiltrationsanästhesie wird das Anästhetikum submukös in unmittelbare Knochennähe appliziert. Das Anästhetikum verteilt sich lokal im direkten umliegenden Weichgewebe und Knochen und wirkt auf die terminalen Nervenenden (Abb.1 bis 5).Die Infiltrationsanästhesie ist eine technisch einfache Methode und eignet sich für Behandlungen im Weichgewebe und für die Anästhesie von Oberkieferzähnen. Da die Wirksamkeit durch die Dicke der Knochenlamelle über dem zu behandelnden Zahn limitiert ist, eignet sich die terminale Anästhesie im Unterkiefer für Frontzähne und eventuell noch für Prämolaren. gungsgebiete vom Nervus lingualis, Nervus buccalis und Nervus palatinus major erreicht man über die Leitungsanästhesie. Von Vorteil ist eine geringere Dosis als bei der Infiltrationsanästhesie. Es besteht jedoch die Gefahr einer Traumatisierung des Nervenstammes oder einer versehentlichen intravaskulären Injektion. Der Wirkungseintritt dauert im Vergleich zur Infiltrationsanästhesie etwas länger. Intraligamentäre Anästhesie Bei der intraligamentären Anästhesie erfolgt die Applikation in den Desmodontalspalt des zu behandelnden Zahnes. Die Methode eignet sich als Alternative zur Leitungsanästhesie bei Unterkiefermolaren. Die intraligamentäre Anästhesie ist eine nahezu schmerzfreie Anästhesieform einzelner Zähne, ohne die umgebenden Weichgewebe, wie Lippe und Wange, mit zu anästhesieren. Allerdings besteht bei dieser Methode die Gefahr einer Bakteriämie infolge der Injektion durch einen plaquebelagerten Sulkus. Daneben kommt es bei falscher Anwendung zu Aufbissempfindlichkeiten und Schädigungen des Desmodonts. Auf der anderen Seite bietet sie bei behutsamer richtiger Anwendung erhebliche Vorteile. Bei Die erfolgreiche Anästhesie erfordert ein einwandfreies Instrumentarium, entsprechende Injektionstechniken und die Kenntnis über die Art der Wirkungsweise, deren Nebenwirkungen und den Nervenverlauf. Die Wahl der richtigen Anästhesietechnik ist im Wesentlichen von dem geplanten Eingriff abhängig, von der gewünschten Dauer und gewünschter Anästhesietiefe, von dem Allgemeinzustand und Alter des Patienten, vom Vorliegen einer Entzündung und von einer gewünschten Blutstillung. DT Nachdruck mit freundlicher Genehmigung des Endodontie Journal, in dem der Beitrag erstmals in der Ausgabe 3/2009 erschien. Eine Literaturliste steht nun unter www.zwp-online.info/fachportal/ endodontologie für Sie bereit. Kontakt Dr. Anne Jacobi-Haumer Danziger Straße 40 71638 Ludwigsburg [email protected] ANZEIGE Die Lösung für perfekte Kontakte bei Ihren Komposit-Restaurationen im Seitenzahnbereich Antihaft-Matrizenbänder Slick bandsTM . 92%ige Reduzierung der Bondinghaftung . Edelstahlmatrize, bleitot und 0,038mm dünn . Erstes Antihaft Matrizenband . Bänder lassen sich einfacher platzieren . Jetzt auch als Tofflemireband erhältlich Interdentalkeile Soft WedgeTM . Qualitativ hochwertiges Lindenholz . Flexible Interdentalkeile . Anatomisch vorgeformt . Füllt den Interproximalraum optimal aus . Kontaktpunkt auf der richtigen Höhe Garrison Dental Solutions Carlstraße 50 D-52531 Uebach-Palenberg Tel. +49 (0) 2451 971-409 Fax +49 (0) 2451 971-410 E-Mail: [email protected] www.garrisondental.net Ihr Vorteil: 60-Tage-Geld-zurück-Garantie! g Praxis Arbeiten Sie mit diesem System in Ihrer Praxis. Bei Nichtgefallen senden Sie es an Ihr zuständiges Dental Depot zurück. NEU Super stark 5 Kein verformen Basis-Set 399,00 € Passt genau über den Keil Soft Face™ 1 verhindert Überstände 3 Basis-Set 3DKS2-WD Inhalt: 3x Soft Face 3D Ringe (orange) 2x Thin Tine G-Ringe (grau) 200 Matrizenbänder Slick bandsTM (sortiert) 1x spezielle Ringseparierzange AUMRDF-100 1x Interdentalkeile Soft WegdeTM (400 Stück, sortiert in 4 Größen) Harter Kunststoffkern separiert Zähne 2 Große Ringfüße für weite Kavitäten 4


