Diabetes mellitus I und II - Heinrich-Hoffmann
Werbung

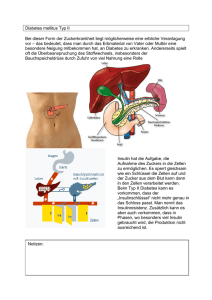
Diabetes mellitus I und II (Typ-1-Diabetes und Typ-2-Diabetes) 1. Beschreibung des Krankheitsbildes Unter dem Begriff Diabetes mellitus werden verschiedene Formen der GlucoseStoffwechselstörung mit unterschiedlicher Symptomatik zusammengefasst. Es handelt sich um chronische Erkrankungen, die die Regulation des Blutglucosespiegels durch das Hormon Insulin betreffen. Dieses Hormon ermöglicht die Aufnahme von Glucose aus dem Blut und die Umwandlung in dessen Speicherform Glykogen, Insulin wirkt somit Blutzucker senkend. Gemeinsames Kennzeichen der Diabetes-Erkrankungen ist ein absoluter oder relativer Insulinmangel. In der Folge liegt bei Diabetikern ein dauerhaft erhöhter Blutzuckerspiegel vor, der zu zahlreichen Folgeerkrankungen führen kann (Schädigungen des Herz-Kreislauf-Systems, diabetische Augen- und Nierenerkrankungen, Nervenstörungen, sowie diabetisches Fußsyndrom usw.) Unterschieden werden, neben zahlreichen Sonderformen des Diabetes, im Wesentlichen zwei Formen, die unterschiedliche Ursachen aufweisen: Diabetes mellitus I (Typ-1-Diabetes) bezeichnet eine Autoimmunerkrankung, deren Entstehung durch genetische Veranlagung und äußere Faktoren (bestimmte Virusinfektionen) begünstigt wird. Im Verlauf einer sog. Autoimmunreaktion werden Antikörper gegen körpereigenes Gewebe gebildet und zerstören dieses. Es kommt zu einer Zerstörung der Insulin produzierenden BetaZellen, die in den sog. Langerhans’schen Inseln der Bauchspeicheldrüse (Pankreas) liegen. Dies bedingt einen absoluten Insulinmangel, das Hormon wird in unzureichender Menge oder gar nicht produziert. Die Konzentration der Blutglucose steigt an. Typ-1-Diabetes wurde früher häufig als juveniler oder jugendlicher Diabetes bezeichnet, da dieser überwiegend im Kindes- und Jugendalter beginnt. Er ist die häufigste Stoffwechselerkrankung dieser Altersgruppe, Neuerkrankungen treten vor allem zwischen dem 12. - 14. Lebensjahr auf. Typ-1-Diabetiker sind lebenslang auf eine Insulintherapie angewiesen. Bei Vorliegen des Diabetes mellitus II (Typ-2-Diabetes) produzieren die Beta-Zellen in der Regel Insulin in ausreichender Menge, jedoch verliert das körpereigene Hormon stetig an Wirksamkeit: Die Körperzellen reagieren zunehmend unempfindlicher auf das Insulin (Insulinresistenz). Deshalb steigt der Blutzuckerspiegel an. Das Insulin kann nun ausschließlich bei sehr hoher Konzentration wirksam werden. Die zur Senkung des Blutzuckerspiegels benötigte Insulinmenge ist nun weitaus größer als bei einem gesunden Menschen, ein relativer Insulinmangel entsteht. Anfangs kompensiert die Bauchspeicheldrüse den kontinuierlich steigenden Insulinbedarf durch eine erhöhte Insulinproduktion. Dauerhaft ist sie nicht in der Lage, die gesteigerte Insulinproduktion aufrecht zu erhalten. Nach einem Zwischenstadium, der Phase der gestörten Glukosetoleranz, mündet die Stoffwechselstörung in einen manifesten Typ-2-Diabetes. Es gelingt fortan nicht, im erforderlichen Umfang Insulin zu produzieren. Früher wurde der Typ-2-Diabetes auch als Altersdiabetes bezeichnet, da er meist bei Erwachsenen ab vierzig Jahren auftrat. Zunehmend erkranken seit einigen Jahren auch Kinder und Jugendliche an dieser Form des Diabetes. Erbliche Vorbelastung, fettreiche Überernährung in Verbindung mit Übergewicht oder Fettsucht (Adipositas), sowie Bewegungsarmut begünstigen die Entstehung der Erkrankung. Bei rechtzeitiger Erkennung gelingt es zumeist, den gestörten Glucosestoffwechsel ohne die Einnahme von Medikamenten zu normalisieren. Hierbei sind eine ausgewogene und kohlenhydratkontrollierte Ernährung, regelmäßige körperliche Bewegung und Gewichtsreduktion entscheidende Faktoren. Andernfalls werden zur Senkung des Blutzuckerspiegels zusätzlich sog. orale Antidiabetika verabreicht, die die Insulinausschüttung der Inselzellen steigern. Im Falle einer unzureichenden Wirksamkeit dieser Medikamente oder einer Einstellung der Insulinproduktion der Bauchspeicheldrüse kommt auch bei Typ-2-Diabetikern eine Insulintherapie in Betracht. 2. Schulalltag und Empfehlungen für Pädagogen Diabetiker müssen regelmäßig, etwa viermal täglich, mithilfe eines Blutzuckermessgerätes ihren Blutzuckerwert ermitteln. Dieser Wert wird in der Einheit mg/dl (bzw. mmol/l) angegeben. Häufigere Kontrollen können bei starken Blutzuckerschwankungen, Verdacht auf Unterzuckerung oder zwecks optimaler Vorbereitung auf sportliche Betätigung erforderlich sein. Die Messung des Blutzuckerspiegels ist deshalb auch während des Unterrichts zu ermöglichen. Im elektronischen Speicher des Messgerätes oder in einem Protokoll werden die ermittelten Werte festegehalten, um ggf. auf der Basis dieser Resultate eine Anpassung der Insulintherapie vorzunehmen. Die Insulintherapie zielt darauf, den Blutzuckerspiegel von Diabetikern zwischen 70 – 140 mg/dl (bzw. zwischen 3,9 – 7,8 mmol/l) zu halten – im Bereich der Normwerte eines gesunden Menschen. Mithilfe einer Insulinpumpe, einer Spritze oder eines Pens müssen Typ-1-Diabetiker unter Berücksichtigung des aktuellen Blutzuckerwertes, geplanter Mahlzeiten und körperlicher Betätigung täglich mehrfach das fehlende Insulin in Form von Insulinpräparaten zuführen. Auch während des Schulbesuchs kann dies erforderlich sein, da viele Diabetiker beispielsweise vor dem Mittagessen eine Insulingabe benötigen. Je nach Therapieart und Wirkungsweise des verwendeten Insulinpräparates nehmen Kinder und Jugendliche mit Typ-1-Diabetes meist drei Hauptmahlzeiten und drei bis vier Zwischenmahlzeiten pro Tag ein. Die zeitliche Aufeinanderfolge der Mahlzeiten ist ebenfalls vom Wirkprofil des verabreichten Insulins abhängig, daher können Zwischenmahlzeiten auch während des Unterrichts vonnöten sein. Bei Sportaktivitäten und für den Sportunterricht ist zu berücksichtigen, dass sportliche Betätigung Energie verbraucht und folglich Blutzucker senkend wirkt. Zur Vermeidung einer Unterzuckerung spritzen Diabetiker deshalb vor körperlicher Anstrengung eine verringerte Insulindosis oder führen Kohlenhydrate zu. Bei lang andauernden Aktivitäten, wie z.B. mehrstündigen Wanderungen oder Radtouren, können zusätzliche Zwischenmahlzeiten notwendig sein. Sportliche Aktivitäten und die Teilnahme am Schulsport sind Diabetikern bei Berücksichtigung dieser Maßnahmen uneingeschränkt möglich, sogar Leistungssport können betroffene Kinder und Jugendliche nach Absprache mit dem behandelnden Arzt ausüben. Bei einem Blutzuckerspiegel über 280 mg/dl (15,6 mmol/l) ist keine Art von Sport gestattet. Blutzuckerwerte dieser Konzentration weisen auf einen ausgeprägten Mangel an Insulin hin und können eine Stoffwechselentgleisung bedingen: Trotz körperlicher Betätigung erfolgt aufgrund des Insulinmangels keine Senkung des Blutzuckerspiegels, vielmehr tritt durch die Ausschüttung von Stresshormonen eine weitere Erhöhung ein. Akute Komplikationen: Unterzuckerung: Als Symptome einer Unterzuckerung gelten Blässe um Mund und Nase, Schweißausbrüche, Zittern, schneller Puls, Heißhunger, Verhaltensänderungen, Konzentrationsstörungen sowie eine veränderte Schrift. Im fortgeschrittenen Stadium einer Unterzuckerung treten Kopfschmerzen, Seh- und Sprachstörungen, Verwirrtheit, Schläfrigkeit, Krampfanfälle und Bewusstlosigkeit auf. Zwecks Vermeidung einer Unterzuckerung, muss Diabetikern das Essen und Trinken während der Schulzeit stets gestattet sein. Eine bestehende Unterzuckerung kann zu einer kurzfristigen Beeinträchtigung der geistigen und körperlichen Leistungsfähigkeit führen und mit Reizbarkeit einhergehen. Relativ häufig treten leichte Formen der Unterzuckerung auf, die harmlos verlaufen, sofern eine rechtzeitige Erkennung und eine sofortige Zufuhr von rasch resorbierbaren Kohlenhydraten erfolgt. Geeignet sind Traubenzuckertäfelchen, zuckerhaltige Getränke in Form von Fruchtsaft, Cola, Limonade (keine Light-Produkte) und Gummibärchen. Auch die Verabreichung von Würfelzucker oder Obst ist möglich, beides gelangt jedoch weniger schnell ins Blut. Bei ersten Anzeichen einer Unterzuckerung sind körperliche Aktivitäten einzustellen, um keine zusätzliche Senkung des Blutzuckerspiegels herbeizuführen. Keinesfalls dürfen Schüler mit Diabetes bei bestehender Unterzuckerung unbeaufsichtigt bleiben. Bei häufigem Auftreten sind die Eltern oder der behandelnde Arzt in Kenntnis zu setzen. Sofern eine Unterzuckerung nicht rechtzeitig erkannt und behoben wird, können Bewusstlosigkeit und Krampfanfälle auftreten (Unterzuckerungsschock). Das Verständigen des Notarztes sowie das Verabreichen von Glucagon sind in diesem Fall wichtige Maßnahmen, die jeder Laie ergreifen kann. Das Hormon Glucagon, das in den Alphazellen der Langerhans’schen Inseln des Pankreas gebildet wird, bewirkt, als Gegenspieler des Insulins, einen Anstieg des Blutzuckerspiegels. Mittels eines verschreibungspflichtigen Spritzensets wird es unter die Haut oder in einen Muskel injiziert. Eine mit Bildern versehene Beschreibung der korrekten Handhabung ist dem Glucagon-Set beigefügt. Zumeist erwachen Diabetiker binnen weniger Minuten aus der Bewusstlosigkeit, ohne bleibende Schäden davonzutragen. Auch in dieser Situation ist die Zufuhr rasch resorbierbarer Kohlenhydrate wichtig. Zu hoher Blutzuckerspiegel: Trotz regelmäßiger Insulin Gabe können bei Diabetikern zu hohe Blutzuckerspiegel auftreten, ursächlich sind häufig fehlerhafte Injektionen, mangelnde Bewegung, falsche Ernährung, Infekte oder psychische Belastungen. Als Symptome eines hohen Blutzuckers gelten vor allem starker Durst und Azetongeruch in der Atemluft (süßlich-obstartig), des Weiteren häufiger Harndrang, rasche Ermüdung und Übelkeit. Anhand dieser Anzeichen kann man eine beginnende Entgleisung des Stoffwechsels feststellen. In diesem Zustand müssen Diabetiker schnellstmöglich eine große Menge Flüssigkeit zu sich nehmen, z.B. in Form von Mineralwasser. Andernfalls ist die Entstehung einer akuten Übersäuerung des Körpers (Ketoazidose) bzw. Dehydration (hyperosmolares Dehydratationssyndrom) möglich. Unbehandelt können diese Komplikationen wiederum in einen lebensbedrohlichen Zustand, das diabetische Koma, übergehen. Die Wahrscheinlichkeit des Auftretens einer solchen diabetischen Stoffwechselentgleisung während des Schulbesuchs ist sehr gering, da regelmäßige Messung der Blutzuckerwerte zumeist eine frühzeitige Erkennung erlaubt. Lehrkräfte, die Ausflüge oder Klassenfahrten begleiten, müssen Kindern und Jugendlichen mit Diabetes in gewisser Hinsicht gesteigerte Aufmerksamkeit widmen. Vor allem ist die exakte Einhaltung der im Tagesverlauf erforderlichen Mahlzeiten und Insulin-Injektionen sicherzustellen. Aufgrund von ungewohnten körperlichen Belastungen, wie z.B. Wandern, Skifahren oder Schwimmen, kann die Notwendigkeit einer Änderung des Therapieplans eintreten. Deshalb sind vorgesehene Aktivitäten und deren zeitliche Aufeinanderfolge dem Schüler und seinen Eltern bereits am Vortag mitzuteilen. Die nötige Angleichung von Insulindosis und Mahlzeiten kann auf diese Weise rechtzeitig festgelegt und besprochen werden. Die Beachtung dieser Grundsätze ermöglicht eine uneingeschränkte Teilnahme von Diabetikern an den genannten schulischen Veranstaltungen. 3. Weitere Informationen Quellen: www.internisten-im-netz.de www.deutsche-diabetes-gesellschaft.de www.diabetes-deutschland.de www.diabetes-heute.de www.bmg.bund.de www.diabetiker-ratgeber.de www.doctorconsult.de Selbsthilfeorganisationen in Frankfurt: Deutscher Diabetikerverbund Landesverband Hessen e.V./ Bezirksverband Frankfurt (Ansprechpartner: Carola Blumenhagen) Tel.:06187 / 24 68 9 Fax: 06187 / 31 68 Email: [email protected] Website: www.ddbhessen.de Selbsthilfegruppe Diabetes-Migranten (Ansprechpartner: Yilmaz Atalay) Tel.: 01577 / 14 73 94 7 oder Tel.: 0171 / 20 05 90 0 E-Mail: [email protected]