Hepatitis B - infektionsnetz
Werbung

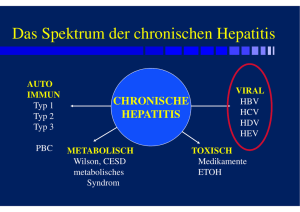
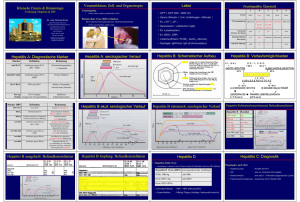
Hepatitis B • Doppelsträngige DNA • kleinste bekannte Virus • horizontale und perinatale Übertragung – 65-90% der Neugeborenen von HBs-Ag positiven Mütter werden chronische HBs-Ag Carrier – perinatale Übertragung macht 35-40% aller neuen HBVInfektionen • Übertragung: Blut, enger Kontakt, Körperflüssigkeiten, Geschlechtsverkehr Hepatitis B • • • • Replikation in Kern und Zytoplasma nicht züchtbar Nachweis: Ag-Elisa im Serum, Ak-Elisa, PCR Infektiosität im Serum wird zerstört nach 5 min Kochen bei 100oC; Autoklavieren bei 124oC für 20 min; gutes Inaktivierungmittel ist Na-Hypochlorit mit freiem Chlor. Hepatitis B • • • • • Virus ist relativ resistent 400-500 Millionen HBV-Carrier (5%) 2 Milliarden haben HBV Infektion durchgemacht 1-1.5 Millionen Todesfälle/Jahr Prevalence: Afrika: 8-18%; Westeuropa: < 0.5%; Südamerika: 2-7%. • 25-30% sterben an Zirrhose, chronischer Lebererkrankung und hepatozellulären Karzinom Inkubationszeit, Symptome,Verlauf Inkubationszeit Symptome Verlauf Hepatitis A 2-7 Wochen selbstlimitierend Hepatitis B 1-6 Monate Gelenksschmerzen, Müdigkeit, Übelkeit, Abgeschlagenheit, Appetitlosigkeit, Fieber, oft Ikterus Hepatitis C 4-8 Wochen Häufig asymtomatisch, klinischer Ikterus oft fehlend, extrahepat.:Kryoglobulinä mie, GN 50-85% Chronifizierung Heilt zum überwiegenden Teil spontan (>95%) Wichtige Merkmale der Virushepatitiden Übertragung Inkubation Infektiöses Material Verlauf B D C G Parenteral Intimverkehr Perinatal 2-6 Monate Parenteral Intimverkehr Perinatal (?) 2-6 Monate Parenteral Intimverkehr Perinatal 2-26 Wochen Parenteral Sexuell perinatal ? Blut/undprodukte Speichel Sperma Exsudat Schwer Chronizität Leber Ca/Zirr Blut/und produkte Blut/und produkte Blut/und produkte Schwerer als HB Akute Schübe einer HB Leichter als HB Chronizität Zirr/Ca Meist leicht Wichtige Merkmale der Virushepatitiden B D C G Auftreten Risikogruppe Endemisch Sporadisch Lokal-epid. Risikogruppe Risikogruppe Risikogruppe Endemisch Endemisch Endemisch Sporadisch Sporadisch Sporadisch Chronizität 5-10% 50-90% + Inapparenz 60-80% < 5% Koinfektion 80% Superinf. + + + Fulminanz Wildtyp 1% Mut. 30% Koinf. 1-2% Superinf. Bis 50% < 1% + Übertragung Hepatitis A Fäko-oral Hepatitis B Blut, Körpersekrete (Speichel, Tränenfl., Sperma, Vaginalschleimhaut, Urin,.. Hepatitis C Fast nur über Blut: iv Drogenabusus; selten: sexuelle Übertragung in stabilen Partnerschaften Häufigkeit der Chronifizierung von Virushepatitiden Hepatitis B Perinatale Infektion Kleinkind Erwachsenenalter Hepatitis C Posttransfusionshepatitis Sporadische Hepatitis Hepatitis D Co/Superinfektion 90% 50% 5-10% 50-70% 10-50% 5-10%/90-100% Infektionsverlauf AKUT Infektionsverlauf CHRONISCH Chronische Hepatitis • • • • • • • • Abgeschlagenheit Chronische Müdigkeit Bauchscmerz Juckreiz Konzentrationsstörungen Depression Agression Chronische Hautveränderungen • Gelenks-, Knochen,.Muskelschmerzen • Gewichtsverlust • Gelbsucht • Hepatosplenomegalie • Hepatische Enzaphalopathie • Gastroösophagale Varizen Chronische Hepatitis Spätfolgen • Leberzirrhose • Hepatozelluläre Karzinom • HBC: in 20-30 Jahren liegt das Risiko für Leberzirrhose 2-20% – Leberkarzinom: 1-4%/Jahr Progressionsrisiko • • • • • Moderater oder schwerer Alkoholkonsum Übergewicht Männlich Höheres Alter zum Zeitpunkt der Infektion Immunsuppression (z.B. HIV) Diagnostik Basisdiagnostik • Anamnese, Risikofaktoren • GPT • Prothrombinzeit (Beurteilung der Prognose) • Sonographie (Ausschluss fokaler Leberschäden) • Chronisch: Symptome und Serumparameter für mindestens bereits 6 Monaten Diagnostisches Vorgehen bei Verdacht auf Hepatitis B • HBs-Ag und Anti-HBc-Ak (ev. Anti-HBsAk) • Wenn HBs-Ag pos und Anti-HBc-Ak positiv – Anti-HBc-IgM und HBe-Ag und Anti-HBe • Wenn HBs-Ag neg und AntiHBc-Ak pos – HBV-DNA (und Anti-HCV-Ak) Laborparameter • HBsAg mittels ELISA • Anti-HBc-Ak: IgM + IgG; Nachweis von Anti-HBc-IgM-Ak wichtiger Parameter für akute Hepatitis – Quantifizierung von Anti-HBc-IgM-Ak: Unterscheidung zw. Akuter Hepatits und chronischer Hepatitis mit neuem Schub • HBeAg bzw. Anti-HBe-Ak: Infektiosität des Patienten: HBeAg bedeutet hohe Infektiosität • HBV-DNA: bei Verdacht auf HBV bei unklarem und negativen HBsAg mit erhöhten Transaminasen und zur Therapieplanung – 105 copies: Cut off zw. Inaktiver, nicht progressiver Form und den aktiven, progressiven Verläufen Typische Befundkonstellationen der verschiedenen Stadien der Hepatitis B Inkubation Akute Hep. B HBsAg + + + + - Anti-HBs-Ak - - - - + Anti-HBc-Ak - + + + + Anti-HBc-IgM-Ak - + -(+) - - HBeAg - + + - - Anti-HBe-Ak - - - + -(+) ++(+) +++ +++ + - HBV-DNA HBeAg-pos CHB HBe-neg CHB St.p.HepB HBV-DNA • Detektionslimit von mindestens 200 HBV-DNAKopien/ml • Ausreichender Linenearitätsbereich über 5 log10 • Testergebnis sollte in IU/ml angegeben werden • Vergleichbarkeit der Tests nur sehr eingeschränkt • Wertänderung von > 1.0 log10 im Vergleich zu Vorwert ist als signifikant anzusehen. Leberbiopsie • Integraler Teil der Diagnose und des Management von HBV • Diagnose der Chronizität, Definition von Aktivität und Stadium • Cave: Risiko • Häufig korrelieren TA mit Grad der entzündlichen Aktivität und Bili, Albumin, Quickwert und Thrombos mit Präsenz einer Zirrhose • ev. zur Indikationsstellung einer Tx bei geringer (2-fach TA Erhöhung) Klassifikation der chronischen HBV-Infektion Klassifikation der chronischen HBV-Infektion HBV Wild-type HBV Precore-Mutante Immuntolerante Phase HBV-DNA > 105 copies/ml HBe Ag+ Transaminasen normal HBV-DNA > 104-105 copies/ml HBe AgTransaminasen normal Immunaktive (hochreplikative Phase) HBV-DNA > 105 copies/ml HBeAg+ Transaminasen deutlich erhöht HBV-DNA > 104-105 copies/ml HBeAgTransaminasen deutlich erhöht Niedrigreplikative Phase HBV-DNA < 105 copies/ml HBeAgTA normal oder gering erhöht HBV-DNA < 104-105 copies/ml HBeAgTA normal oder gering erhöht Klassifikationen der chronischen HBVInfektion • Immuntolerante Phase – Hohe Virusreplikation – Wegen Immuntoleranz keine relevante Leberentzündung – TA normal bis gering erhöht – Wildtyp: HBsAg + HBeAg nachweisbar Klassifikationen der chronischen HBVInfektion • Immunaktive (hochreplikative) Phase – – – – – Immunreaktion gg. Hepatozyten Leberentzündung TA erhöht Hepatits kann gering, mäßig oder schwer sein Wildtyp: HBs- HBeAg = HBeAg positive chronische Hepatitis – HBV-Precore Mutante • Rekurrierende TA Anstieg mit zwischenzeit. vollständiger Normalisierung • Rekurrierender TA Anstieg ohne vollständige Normalisierung • Kontinuierlicher TA Anstieg – HBeAg negative chronische Hepaitis Klassifikationen der chronischen HBVInfektion • Niedrigreplikative Phase – Virusreplikation durch Immunsystem unterdrückt – Niedriger Virustiter – TA normal bis gering erhöht – Histo: keine relevante entzündliche Progression – Inaktiver Carrier-Status Verlauf der chronischen HBV Infektion Immuntolerante Phase Immunaktive hochreplikative Phase Spontan, Verlust von HBeAg, Anti-HBe Geleg. TA Anstieg mit schwerer Hepatitis Niedrig replikative Phase Verlust von HBsAg, Auftreten von AntiHBs, Vollständige Ausheilung möglich, Selektion von Precore Mutanten Therapieindikation ??? Indikation zur antiviralen Therapie • Immuntolerante Phase – Nicht empfohlen (keine klinisch relevante Hepatitis, Resistenzentwicklung) • Immunaktive Phase – HBeAg pos: • Mild: TA nur gering erhöht, histo gering -zuwarten • Mäßiggr. Oder schwere Hepatitis: TA deutlich erhöht, Histo: mäßig bis schwere Entzündung –Therapie empfohlen!! Indikation zur antiviralen Therapie • Immunaktive Phase – HBeAg neg: • mild: zuwarten • Mäßig bis schwer: Therapie empfohlen • Merke: HBeAg neg. Form verläuft aggressiver und Übergang in niedrigreplikative Phase ist seltener ! Indikation zur antiviralen Therapie • Niedrig replikative Phase: – Nicht empfohlen – Außer: Pat. Mit inaktivem Carrierstatus + immunsuppressiver Therapie -- Therapieziel bei chronischer Hepatitis B • Langfristige Hemmung der Virusreplikation • < 105 copies/ml • Durch Hemmung der Replikation kann weitere Progression der Erkrankung und ev. Rückbildung von Schäden • Überführung in eine niedrig-replikative Phase mit fast normalen TA • Wild-type: Serokonversion mit Verlust des HBeAg und Auftreten von Anti-HBe – Deutliche Senkung des Risikos einer Progression zu Zirrhose oder Hepatom – Verbesserung der Lebensqualität – Verringerung der Mortalität Therapieziel bei chronischer Hepatitis B • Keine relevante Elimination des HBsAg • Keine vollständige Elimination des Virus • Die in die körpereigene DNA integrierte HBV-DNA ist derzeit der antiviralen Therapie nicht zugänglich • Einmal HBV-Infektion immer HBVInfektion Definition des Therapieerfolges bei chronischer Hepatitis B • Normalisierung der Transaminasen • Virustiter < 105 copies/ml- bei wild-type soll auch HBeAg verschwinden • Histo: Scores: HAI (histologic activity index) oder der Mevir Score: nekroinflammatorische Aktivität und Fibrose beurteilt. (Abnahme des HAI um mind. 2 Punkte) • Kombiniertes Ansprechen: Kriterien für biochemisches, virologisches und histologisches Ansprechen Definition des Therapieerfolges bei chronischer Hepatitis B • • • • Komplettes Ansprechen: Elimination von HBsAg aus dem Serum Initiales Ansprechen: Ansprechen während der ersten 3-6Therapiemonate End of treatment: Ansprechen zum Zeitpunkt der Beendigung der Tx Sustained response: 6-12 Monate nach Therapieende Therapie bei chronischer Hepatitis B Interferon-alpha • Antivirale und immunmodulatorische Eigenschaften • Ziel: hochreplikativ – niedrig replikativ • Pegylierung der Interferone – Pegasys – PegIntron • Cave Nebenwirkungen Nebenwirkungen von Interferonalpha • Grippeartige Symptome wie Fieber, Kopfschmerzen, Übelkeit • Müdigkeit, Schlafstörungen, Depressionen • GI-Unverträglichkeit, Diarrhoe • Appetitlosigkeit, Gewichtsverlust • Leuko,Thrombopenie • Anstieg der TG • Haarausfall • Schilddrüsenfunktionsstörungen • Exantheme • Induktion von Autoimmunerkrankungen KI gegen Interferon-alpha • • • • • • • • • • Endogene Depression, Schizophrenie, Epilepsie Schwere Allgemeinerkrankungen Autoimmunerkrankungen Gleichzeitige Antikoagulation Fortgeschrittene Leberzirrhose (Child-Pugh B und C) Hepatische Encephalopathie, Aszites, Ösophagusvarizenblutung Schwangerschaft Thrombopenie (< 50000), Leukopenie (< 2000) Aktiver Drogen und Alkoholabusus Psoariasis und andere Hauterkrankungen Antivirale Substanzen • Hemmung der HBV-Polymerase – Lamivudin (Zeffix®), Nukleosidanalogon (brauchen intrazelluläre Phosphorylierung) – Adefovir (Hepsera®),Nukleotidanalogon • Beide ausgezeichnet verträglich • Tenofovir (bei HIV) auch bei HBV Primärtherapie der HBeAg-positiven chronischen Hepatitis • Tx mit Interferon führt in höheren Prozentsatz zur stabilen Überführung in eine niedrig replikative Phase als mit Nukleosid/Nukleotid Analoga • Nach Absetzen von Nukeosid/tid Analoga sind Relapses häufig. Cave Resistenzenstehung Primärtherapie der HBeAg-positiven chronischen Hepatitis • Primärtherapie: Interferon-alpha (48 Wochen) • Bei KI od. Nichtansprechen: Lamivudine oder Adenofovir • Wenn Lamivudin als Primärtherapie; Dauer 4-6 Monate nach HBeAg Serokonversion • Wenn unter Lamivudin keine Serokonversion, dann sollte Lamivudin bis zum Auftreten von Resistenzen verabreicht werden (sonst Reaktivierung der Infektion). Primärtherapie der HBeAg negativen chronischen Hepatitis B • First line: Peginterferon alpha • Therapiedauer: 1 Jahr • Bei Unverträglichkeit oder Ki werden Lamivudin oder Adenofovir eingesetz Lamivudine • Nach 1 Jahr – HBeAg Verlust – HBeAg Serokonversion – Serokon + HBV-DNA- 17-33% 17-20% 16-18% • Nach 5 Jahren – HBeAg Serokonversion 50% • Reoccurence DNA nach Therapie – HBeAg pos Patient – HBeAg neg Patient 15-25% 90% • Resistenz – 1 Jahr – 4 Jahre 14-32% 60% Charakteristika der Therapie der CHB •Dauerheilungen sind selten und nehmen nach Therapieende noch ab •Akute Hepatitis-Rezidive bis zum Leberversagen wurden nach Absetzen von Nukleosid Analoga beobachtet Nukleosid-Resistenz • Können sich unter Tx relativ schnell HBVMutanten, die gegen jeweiliges Medikament resistent sind entwickeln. • Unter 3-jähriger Lamivudin Therapie kommt es in 50% zu Resistenzentwicklung • Nachweis: Virusanstieg > 1.0log10 – Testung auf Mutationen Verlaufskontrollen HBV • Unter Interferon werden bei Therapieende und 6 Monate danach HBeAg und Anti-HBe-Ak qualitativ sowie HBV-DNA quantitativ bestimmt. • Sollte HBeAg/Anti-HBe-Ak Serokonversion erfolgt sein, werden HBsAg und Anti-HBs-Ak bestimmt • Bei Nukleosidtherapie wird ab Monat 6 nach Therapiebeginn und in 3 monatigen Abständen HBV-DNA im Serum bestimmt. Management von Therapieversagern • Pat. die auf Interferon-alpha nicht ansprechen sollen Lamivudine oder Adenofovir erhalten. • Bei Resistenz gegen Lamivudin kommt es bereits Wochen bis Monate vor Anstieg der TA zum Anstieg des Titers • Kontrolle des HBV-DNA Titers alle 3-6 Monate • Bei Anstieg um mehr als einen dekadischen Logarithmus – Resistenz (YMDD Mutanten) • Teil von Patienten profitiert von Weiterführung der Lamivudine Tx trotz Resistenz (weiter wildtype vorhanden) Management von Therapieversagern Bei Lamivudin-Resistenz Umsteigen auf Adenofovir. (zu Beginn für einige Wochen gemeinsam mit Lamivudin weil sonst Gefahr von Schüben). Management von Patienten mit Leberzirrhose • Bei kompensierter Leberzirrhose gleiche Tx-Empfehlung wie bei präzirrhotischen Patienten • Dekompensierte Leberzirrh: INF-alpha Ki, Nukleosid/tid Analoga als Primärtherapie Ausblick in die Zukunft • • • • • • Entecavir Emtricitabine Telbivudine Clevudine Valtorcitabine Remofavir Therapieoptionen bei chronischer Hepatitis B HBeAg HBV-DNS GPT Zirrhose Therapie - - Normal Nein Keine + + < 2x Nein Keine/individuell entscheiden + + > 2x Nein INF, LAM, ADV - + > 2x nein INF, LAM, ADV +/- + Erhöht Ja Kompensiert, INF, LAM, ADV +/- + Erhöht Ja Dekompensiert, LAM, ADV Spezielle Patientengruppen Hepatitis B • Extrahepatische Manifestationen: – Tx selten; außer z.B. Guillain-Barre-Syndrom, GN • Ko-Infektion mit HIV – Höhere Morbidität und Mortalität- dh. Tx. Auch bei Vorliegen von normaler oder minimal erhöhter Transaminase ist Leberbiopsie empfohlen • KO-Infektion mit HCV – B Replikation meist unterdrückt. Verläufe meist schwerer mit raschen Übergang in Zirrhose und Auftreten von HCC. Grundsätzlich Tx Indikation Spezielle Patientengruppen Hepatitis B • Superinfektion mit HDV: – Meist akute Hepatitis mit kompletter Ausheilung- dh. Keine Tx. Bei chronischer Hep-D als Superinfektion einer CHB ist Verlauf variabel. Tx empfohlen- schlechtere Ergebnisse. • Dialysestadium: – Ind. nicht gesichert. Progression der Lebererkrankung meist langsamer. Nach NTX sollten Patienten mit Nukleosid-Analoga behandelt werden • Kinder: – Nach 3.Lj mit mittelgradiger bis schwerer HBeAg positiver Hep. bei geringer Aktivität schlechter Langzeitresponse. Interferon prinzipiell sicher, Daten für Lamivudin limitiert- Adenofovir fehlt.