Kohlenhydrate - Medizinisches Labor 08
Werbung

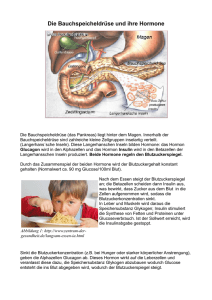
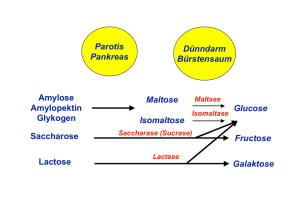
A. GRUNDLAGEN KH Kohlenhydrathaltige Nahrungsmittel: • Zucker • Getreideprodukte • Hülsenfrüchte • Kartoffeln • Gemüse • Obst Kohlenhydrate nehmen wir hauptsächlich aus pflanzlichen Nahrungsmitteln auf. Hauptsächlich: Stärke. Kohlenhydrate sind eine wichtige Energiequelle für unseren Organismus. Kohlenhydrate bestehen aus: • Kohlenstoff (C) • Wasserstoff (H) • Sauerstoff (O) Summenformel: CH2O Unterteilung der Kohlenhydrate: KH bestehen aus unterschiedlich langen Ketten von aneinander gehängten Monosacchariden. • Monosaccharide • Disaccharide: 2 Monosaccharide • Oligosaccharide: 3-10 Monosaccharide • Polysaccharide: > 10 Monosaccharide MONOSACCHARIDE: Kleinste Einheiten der KH. Liefern dem Körper sehr schnell Energie, da sie nicht mehr zerlegt werden müssen. • Glucose (Traubenzucker) • Fructose (Fruchtzucker) • Galaktose Bestehen aus einem einzigen C6H12O6-Baustein (6-C-Atome = Hexosen). Die Glucose: Sie ist der wichtigste Baustein der KH ! Die Kohlen- und Wasserstoffatome innerhalb des Ringes werden nicht geschrieben. DISACCHARIDE: Disaccharide bestehen aus 2 Monosaccharid-Bausteinen (also zwei C6H12O6-Bausteinen): • Maltose: Glucose + Glucose • Lactose (Milchzucker): Glucose + Galactose • Saccharose (Rohrzucker): Glucose + Fructose POLYSACCHARIDE: Polysaccharide bestehen aus > 10 Monosaccharid-Bausteinen: • Stärke • Glykogen • Cellulose Die Stärke: (Kartoffeln, Reis, Bananen usw.) Setzt sich aus vielen Glucosemolekülen zusammen ! • Liefern längerfristig Energie – Grund: • Spaltung des Polysaccharids Stärke durch Enzym Amylase (Parotis, Pankreas) → braucht Zeit. • → dem Körper wird so Energie über einen längeren Zeitraum abgegeben. Das Glykogen: Glykogen setzt sich aus bis zu 100’000 Glucosemolekülen zusammen ! Glucosemoleküle, welche als Energie nicht sofort gebraucht werden, werden in Leber- und Muskelzellen gespeichert, und zwar in Form von Glykogen. * * * Glykogen = KH-Reserve des Menschen * * * Die Cellulose: • Für Pflanzen ist Cellulose ein Stütz- und Gerüststoff. • Menschen & Tiere können Cellulose nicht verdauen/nicht abbauen → sie wird unverändert wieder ausgeschieden. • Dennoch brauchen wir sie: Cellulose ist ein wichtiger Bestandteil der Balaststoffe → Förderung der Darmtätigkeit. B. METABOLISMUS KH Mund: S-Amylase spaltet Polysaccharide ↓ Pankreas schüttet P-Amylse in Darm: Monosaccharide (Glucose, Fructose, Galactose) entstehen ↓ Darm: Resorption der Monosaccharide ins Blut ↓ Leber: Galactose und Fructose werden zu Glucose umgebaut Die Glykolyse: Glykolyse = das Verbrauchen der Glucose in der Zelle: Glucose wird zu CO2 und H2O “verbrannt”, wobei Energie entsteht. Die Speicherung der Glucose als Glykogen: die Glykogenese: • Zellen können Glucose nicht speichern • Glucose wird in Form des Polysaccharids Glykogen in Muskel (zur Selbstversorgung) und Leber (für sich und andere Organe) gespeichert In der Muskulatur können 250 g, in der Leber 150 g Glykogen gespeichert werden (reicht für 24 h). Bleibt jetzt immer noch Glukose übrig, dann wird sie "aufgestapelt„: Der Organismus baut die unverbrauchte Glukose mit Fettsäuren zu Fett (Triglyceriden) um. Der Körper speichert dann dieses Fett in seinen Fettdepots. Die Glykogenolyse: Braucht der Körper Glucose, so werden die Glykogenspeicher in der Leber herangezogen: Das Glykogen wird in der Leber zu Glucose aufgespalten. Die Gluconeogenese: Wenn zuwenig Glucose aus der Nahrung aufgenommen wird und Glykogenreserven verbraucht sind: - Körpereigene Erzeugung von Glucose aus Nicht-KH (AS Alanin, Lactat, Pyruvat). - Fettdepots: aus Glycerin wird Glucose Der Metabolismus der Kohlenhydrate wird von Hormonen geregelt: Hormon, welches den Blutzuckerspiegel senkt: • Insulin Hormone, welche den Blutzuckerspiegel erhöhen: • Glukagon • Adrenalin • Cortison • STH (Somatotropin) • T3, T4 • Insulin wird in den B-Zellen des Pankreas gebildet. • Glukagon wird in den A-Zellen des Pankreas gebildet. Entstehung des Insulins: • B-Zellen produzieren das Proinsulin (81 AS) • Enzym spaltet einen Teil des Insulins (CPeptid, 30 AS) ab. • Zurück bleibt das Insulin (51 AS), welches aus 2 Stücken besteht. Die Zellen können die Glucose nicht einfach so aufnehmen; sie brauchen zur Hilfe das Insulin: Insulin regt also den Transport von Glucose in das Zellinnere an, indem es bestimmte Strukturen in der Zellwand zur Aufnahme der Glukose aktiviert. C. STOFFWECHSELSTÖRUNGEN Diabetes Mellitus: Trotz hohem Blutglucosespiegel können die Zellen keine Glucose aufnehmen, weil ein Insulinmangel besteht. Es gibt 3 Ursachen, die den BZ erhöhen können: • zu wenig/gar kein Insulin wird ausgeschüttet • Insulin wirkt nicht, weil die Zellen nicht darauf reagieren • blutzuckersteigende Faktoren erhöhen BZ (Hormone, Medikamente) Klassische Symptome von Diabetikern: • Hyperglykämie • Glucosurie: Nierenschwelle wird überschritten (zusätzliche Folge: HWI) • Polyurie: Glucose muss in viel Flüssigkeit gelöst sein, damit sie ausgeschieden werden kann. • Polydipsie: Durst als Folge der Polyurie • Gewichtsverlust (vor allem Typ I): gesteigerte Lipolyse & Proteolyse • Infektanfälligkeit: glykolisierte AK → Infekte, schlechte Wundheilung Typ-I-Diabetes: Typ-II-Diabetes: Spätfolgen: Ursachen: glykolisierte Zellen, Proteine, Gefässe. Diabetische Retinopathie: Diabetische Nephropathie Mikro- & Makroangiopathie: → Diabetischer Fuss Schwangerschaftsdiabetes: • Während der Schwangerschaft steigt der Insulinbedarf auf das 2-3 fache an, da Schwangere mehr essen muss. • Die Plazenta baut zudem verstärkt Insulin ab. • Es können Insulin-antagonisierende Plazentahormone zirkulieren. • Therapie: KH-arme Diät, Mahlzeiten über Tag verteilt, ev. Insulin • Nach der Schwangerschaft kann der Diabetes wieder verschwinden oder aber bleiben. Sekundärer Diabetes: Hyperglykämien, die nicht auf einen Insulinmangel beruhen, aber in einen manifesten Diabetes übergehen können: • Pankreaserkrankungen: Pankreatitis, Tumor usw. • Hormonstörungen, die den BZ erhöhen können: Hirntumor, Nebenrindetumor usw. Hyperglucosämie → Diabetisches Koma: Ursachen: • Neuentdeckung • zu wenig Insulin gespritzt → absoluter oder relativer Insulinmangel Ketonazidotisches Koma (Typ-I): Hypoglucosämie: Ursachen: • Insulinüberdosierung • Überdosierung oraler Antidiabetika • krankhafte Überproduktion von Insulin (Insulinom) → sofortige Glucosegabe! Sofortmassnahmen beim diabetischen Koma: • Notruf • stabile Seitenlage • kein Insulin verabreichen, Grund: - falls Patient im Hypo: Insulin treibt ihn noch weiter ins Hypo - falls Patient im Hyper: Insulingabe → K geht in die Zellen → von Hyperkaliämie zu Hypokaliämie → Herzrhythmusstörungen bis Herzversagen. • einzig: Glucose geben Defekte im KH-Stoffwechsel: Galactosämie: Häufigster angeborener KH-Stoffwechseldefekt Lactase Lactose Galactokinase, Galactose-1-Phosphat-Uridyltransferase Glucose + Galactose Glucose Therapie: milchfreie/lactosefreie und somit galactosefreie Ernährung Lactoseintoleranz/Lactasemangel: Häufigste Verdauungsstörung im Erwachsenenalter: Rückgang der Lactaseproduktion Lactase Lactose Glucose + Galactose D. DIAGNOSTIK Glucosebestimmung im Blut: Wird mit Hilfe von Enzymen (z.B. Hexokinase bei uns) nass- oder trockenchemisch gemessen. a. Messreaktion: HK Glucose + ATP Glucose-6-Phosphat + ADP b. Indikatorreaktion: G6P-DH Glucose-6-Phosphat + NAD+ Gluconat-6-Phosphat + NADH + H+ Glucosetagesprofil: = enge Kontrolle der Blutglucose während des Tages: - nüchtern - vor jeder Mahlzeit - vor dem Zubettgehen - falls schlecht eingestellt: zusätzlich postprandial - zusätzlich: bei Erkrankungen, vor dem Sport Ziel: optimal eingestellte Insulintherapie Oraler Glucosetoleranztest (oGTT): Die Insulinausschüttung wird durch eine definierte Glucosebelastung provoziert. Die Blutglucose wird nach zwei Stunden im Vergleich zur Nüchternglucose bestimmt. Ziel: Wie verarbeitet der Körper eine von aussen zugeführte Zuckermenge. Der oGTT wird durchgeführt: - Wenn der Blutzuckerwert nicht normal ist aber auch noch nicht die angegebenen Werte eines Diabetes erreicht („Grauzone-Werte“). Bei Diabetikern darf kein oGTT durchgeführt werden! HbA1c: - HbA1c entsteht, wenn sich Glucose an Hb bindet. - Beim Gesunden sind ca. 4-5% des Gesamt-Hb glucolysiert. Glucose bleibt solange an Hb gebunden, bis das Hb abgebaut wird → das HbA1c spiegelt die mittlere Blutglucose der vergangenen 6-8 Wochen wider. - HbA1c ist ein Langzeitparameter. - Der Test wird zur Therapiekontrolle bei Diabetikern durchgeführt. Microalbumin im Urin: Mikroalbumin stellt den empfindlichsten Wert dar, um bereits frühe Stadien einer beginnenden Nierenschädigung (diabetische Nephropathie) zu erkennen. Mikroalbuminurie = leicht erhöhte Albuminurie Ketonkörper: - Ketonkörper entstehen als Zwischenprodukt beim Fettstoffwechsel. - Ketonkörper bei entgleisten Diabetikern (erhöhter Fettabbau als Energiegewinnung) Glucosebestimmung im Urin: - Zur Selbstkontrolle bei Diabetikern - Glucose im Urin bedeutet: in den letzten Stunden (weil der Urin zuerst noch in der Blase verweilt) bestanden stark erhöhte Blutglucosekonz. über der Nierenschwelle. Insulinpumpe Dsungarischer Zwerghamster