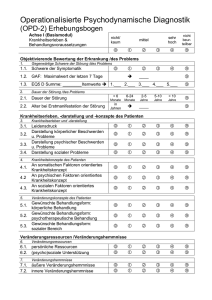
Probleme der diagnostischen Klassifikation im Kindes
Werbung

Probleme der diagnostischen Klassifikation im Kindes- und Jugendalter Zur derzeitigen Situation Die Entwicklungen der Klassifikationssysteme bis hin zum DSM-IV und ICD-10 haben viele Verbesserungen mit sich gebracht und wesentliche Bedürfnisse der Klassifikation in der Kinder- und Jugendpsychiatrie gelöst, wobei natürlich weiterhin Fragen offen bleiben. Trotz gewisser Vorzüge dimensionaler Diagnostik sind die Klassifikationssysteme schon aus kommunikativen Gründen von großem Vorteil. Klassifikationssysteme stellen keine Ätiologiemodelle auf, beschreiben aber den zu erwartenden Verlauf. In dieser prognostischen Nutzbarkeit liegt ihr klinischer Wert. Ziele und Konsequenzen von Klassifikation Das primäre Ziel von Klassifikationssystemen ist es, Störungen oder Problemsituationen von Kindern und Jugendlichen zu erfassen. Durch Klassifikation wird eine Vielzahl klinischer Bilder auf eine überschaubare Menge typischer Symptomkonstellationen reduziert. Die Klassifikation sollte eher auf Fakten als auf Konzepten aufbauen und es möglich machen, von gegenwärtigem Verhalten auf zukünftiges zu schließen. Dies gilt sowohl für den Verlauf einer Erkrankung als auch für die Auswirkungen, die diese auf die weitere Entwicklung des Kindes oder Jugendlichen hat. Problematisch ist hier z.B., dass die normalerweise in der Jugend beginnenden Essstörungen nicht als Störungen des Kindes- und Jugendalters klassifiziert werden. Reliabilität und Objektivität der Systeme müssen natürlich auch gegeben sein, was durch die operationalen Definitionen auch weitgehend erreicht wird. Zur Reliabilität trägt noch bei, dass nach den gleichen, leicht beschaffbaren Informationen (Symptomen) gesucht wird. Die Systeme sollten also in diesem Sinne auch ökonomisch sein. Eine möglichst vollständige Beschreibung verschiedener psychischer Störungen mit Klassen ähnlicher Differenzierung (logisch konsistente Systeme), die sich gegenseitig ausschließen sollten, verbessert die Reliabilität der Diagnoseklassen weiter. Des Weiteren stellt sich die Frage nach der Validität von Klassifikationssystemen. Bei kategorialen Systemen handelt es sich hierbei um die prädiktive Validität, d.h. die Diagnose sollte den weiteren Verlauf der Störung vorhersagen können. Die meisten heute gängigen Klassifikationssysteme sind mehrdimensional, so dass sich Störungsbilder möglichst ausführlich auf verschiedenen Achsen beschreiben lassen. Derzeit benutze multiaxiale kategoriale Klassifikationssysteme ICD-10 Achse 1: Klinisch psychiatrisches Syndrom Achse 2: Umschriebene Entwicklungsstörung Achse 3: Intelligenzniveau Achse 4: Körperliche Symptomatik Achse 5: Assoziierte aktuelle abnorme psychosoziale Umstände Achse 5: Globalbeurteilung der psychosozialen Anpassung Diagnosen der Achse 1 entsprechen den F-Diagnosen, bis auf einige Entwicklungsstörungen, die der Achse 2 zugeordnet werden. Für die Klassifikation auf den Achsen 2-4 ist unerheblich, ob die Diagnosen als im Zusammenhang mit der Diagnose der Achse 1 gesehen werden. Auf der 5. Achse werden aktuelle (max. ½ Jahr zurückliegende) abnorme psychosoziale Umstände klassifiziert. Auf der 6. Achse soll der aktuelle Funktionszustand des Patienten bzgl. der Beziehung zur Familie und Peers, der Bewältigung sozialer Situationen, lebenspraktischer Fähigkeiten, Anpassung in der Schule und Freizeitaktivitäten eingeschätzt werden. Es sollte dabei der Zustand der letzten drei Monate, den die Störung verursacht hat, betrachtet werden. Außerdem gibt es für kleine Kinder die „Zero-to-Three“-Klassifikation mit 5 Achsen: Achse 1: Primärdiagnose (psychische Störung) Achse 2: Vorhandensein bzw. Art der Beziehungsstörung Achse 3: Körperliche und Entwicklungsstörungen bzw. –bedingungen Achse 4: Psychosoziale Stressoren Achse 5: Funktionsniveau der emotionalen Entwicklung Achse 2 beschreibt die Beziehungsqualität, da Störungen junger Kinder vorzugsweise im Kontext von Beziehungen existieren. Auf diesen Kontext bezieht sich auch meist die Behandlung. Achse 3 umfasst körperliche Störungen, Entwicklungsrückstände und psychische Diagnosen jenseits derer, die in den Systemen für 0-3- Jährige definiert sind. Achse 4 mit psychosozialen Stressoren, die als akut oder überdauernd eingeschätzt werden. Achse 5 ist eine Einschätzung, wie das Kind seine Erfahrungen organisiert und in seiner Funktionsweise ausdrückt. Es werden alters- bzw. entwicklungsbezogene Kategorien als Maßstab angelegt. DSM-IV Achse 1: Klinische Symptome und V- Codierung Achse 2: Entwicklungs- und Persönlichkeitsstörungen Achse 3: Körperliche Störungen und Zustände Achse 4. Schweregrad psychosozialer Belastungsfaktoren Achse 5: Globale Beurteilung des psychosozialen Funktionsniveaus Achse 1 beschreibt psychische Störungen und Zustände des Abschnitts V (keine Störung, aber Anlass zur Beobachtung: z.B. antisoziales Verhalten, Simulation) Auf den ersten beiden Achsen sind Mehrfachdiagnosen möglich. Auch hier Achse 3 unabhängig vom Zusammenhang mit Achse 1. Achse 4 fragt nach dem Schweregrad von Belastungsfaktoren, die zum Ausbruch oder zum Wiederauftreten einer Störung geführt haben könnten (1 Jahr Achse 5 enthält eine Bewertung des aktuellen und des besten psychosozialen und beruflichen Funktionsniveaus. Unterschiede DSM IV: Krankheit beinhaltet Funktionsbeeinträchtigung, ICD trennt hier und stützt den Krankheitsbegriff auf die Abnormität von Verhaltensmustern. Das ICD lässt kombinierte Diagnosen zu während im DSM verschiedene Diagnosen nebeneinander aufgezählt werden müssen. Diagnostische Instrumente zur Klassifikation psychischer Störung im Kindes- und Jugendalter Klassifikation sollte sich ökonomisch auf das Sammeln der wichtigen, nicht allzu schwer erreichbaren Daten, beschränken. Ob dies gelingt, ist von Informationsinstrumenten abhängig, deren Effekt wiederum informantenabhängig ist. Kinder sind gute Informanten, wenn es um ihre Befindlichkeit geht, nicht jedoch, wenn externalisierende Störungen festgestellt werden sollen. Jugendliche sollten besser selbst zu externalisierenden Störungen befragt werden, da den Eltern der Überblick über deren Verhalten (v.a. Sexualverhalten und Substanzkonsum) fehlt. Ansonsten sind normalerweise die Eltern die besten Informanten. Ab 8 sind Kinder mit durchgehender Verlässlichkeit befragbar, ab 12 sollten Diagnosen nicht mehr allein auf Elternangaben gestützt werden. Lehrer überschätzen externalisierende und unterschätzen internalisierende Störungen. Die Methodenauswahl ist bei der Diagnostik sehr wichtig, da mehrstufige Verfahren sicherer sind als reine Fragebogenverfahren. Strukturierte oder halbstrukturierte Interviews sind sinnvoll für Untersuchungen, die über das klinische Ziel einer Behandlung hinausgehen. Sie suchen ein festgelegtes Informationsspektrum ab und sind streng formalisiert. Symptome und ihre Ausprägungen können exploriert werden und andere Symptome und Störungen ausgeschlossen. Resultierende Diagnosen sind sehr nah an den Kriterien der Klassifikationssysteme. Ein Nachtteil dieser Interviews ist der Trainingsaufwand für den Interviewer. Die Möglichkeit des Nachfragens ist ein entscheidender Vorteil von Interviews gegenüber Fragebögen. Komorbidität und dimensionale Diagnostik Das ICD-10 lässt kombinierte Diagnosen zu (z.B. hyperkinetische Störung des Sozialverhaltens). Dies wird damit begründet, dass diese Störungen weit öfter zusammen auftreten als es ihre Prävalenzraten erwarten lassen. Mögliche Mechanismen für das Zustandekommen eines solchen überzufälligen gemeinsamen Auftretens: - beide Störungen sind durch dieselbe Risikokonstellation bedingt - eine Risikokonstellation trägt zu zwei verschiedenen, noch anders bedingten Syndromen bei - zwei häufig nebeneinander auftretende Risikokonstellationen, von denen eine zu zwei Störungsbildern beiträgt, erzeugen eine parallele Störung - eine Störung zieht eine andere nach sich Störungen des Sozialverhaltens gehen sehr oft mit Depressiven Störungen einher Störung des Sozialverhaltens und der Emotionen (F92) Hyperkinetische Störungen gehen oft mit oppositionellen oder dissozialen Störungen einher hyperkinetische Störung des Sozialverhaltens (F90.1) Viele psychisch auffällige Kinder und Jugendliche haben mehrere Diagnosen. Das Nebeneinanderstellen mehrerer Diagnosen vernachlässigt die mögliche Bedeutung der Verknüpfung der Störungen; das früher gebräuchliche System von hierarchisch geordneten wurde dagegen aufgegeben, da dadurch oft komorbide Störungen übersehen wurden. Diese Probleme haben zu einer Bevorzugung von dimensionalen Beschreibungen der Krankheitsbilder geführt. Man betrachtet also z.B. das Ausmaß an Hyperaktivität und gestörtem Sozialverhalten nebeneinander. Da verschiedene Symptome korrelieren, werden Syndrom- Cluster gebildet (z.B. sozialer Rückzug, Angst/Depressivität, aggressives Verhalten…). Eine weitere Faktorenanalyse liefert meist die dichotome Unterscheidung zwischen internalisierenden und externalisierenden Störungen. Sehr praktisch sind dimensionale Diagnosen für therapeutische Zwecke (Veränderungsmessung von Symptomen). Außerdem gab es Versuche, mehrer Syndrome zu Syndromspektren zu verbinden. Klassifikation und Falldefinition Störungen sind dadurch definiert (nach DSM), dass die Personen auffallendes Verhalten zeigen oder für sich selbst unangenehme Symptome erleben und ihre Funktion eingeschränkt ist. Allerdings müssen die alltäglichen Funktionen selbst bei starken Symptomen nicht eingeschränkt sein (z.B. bei nächtlichem Einnässen). Deshalb gibt es die 5.Achse (6. Achse im ICD-10 für Kinder), mit der das Funktionsniveau eingeschätzt werden kann. Diese Einschätzung eignet sich auch zur Überprüfung des Therapieerfolgs. In einer Studie zeigte es sich, dass auch viele Kinder, die keiner kategorialen Diagnose zugeordnet werden konnten, in ihrem Funktionsniveau deutlich eingeschränkt waren. Auch eine gering ausgeprägte Symptomatik kann also den Alltag beeinträchtigen. Die Betrachtung des Funktionsniveaus gibt oft erst Auskunft darüber, wie behandlungsbedürftig ein Fall ist. Es stellt sich also häufig die Frage, ob man auch bei Personen, bei denen keine Störung klassifiziert werden kann, die einschränkenden Symptome behandeln sollte, um damit präventiv Schlimmeres zu verhindern (die Nichterfassung solcher Fälle ist eine Schwäche der Klassifikationssysteme). Stadienspezifische Klassifikation Heutige Systeme nehmen auf Krankheiten mit phasen- oder schubweisem Verlauf Rücksicht (z.B. rezidivierende Depression: momentan Remission), was auch sinnvoll ist, da nicht zu allen Phasen der Krankheit die gleichen Gegenmaßnahmen unternommen werden sollten. Allerdings werden solche Verlaufsstadien nur bei Krankheiten betrachtet, die auch typische Verlaufsgestalten zeigen: z.B. wird der körperliche Anteil von Essstörungen oft vernachlässigt, den man aber zu einem gewissen Stadium der Krankheit (nach der Gewichtssteigerung und der Therapie der Selbstwertproblematik) pharmakologisch behandeln sollte. Stadienspezifische Betrachtung ist also für ein besseres Verständnis von Störungen sehr sinnvoll. Oft fallen bei Kindern und Jugendlichen auch verschiedene Stadien einer Störung mit bestimmten Entwicklungsphasen zusammen, z.B. hyperkinetische Störungen, daraus entwickeln sich Ticstörungen und später kommen nach Zwangssymptome hinzu. Wegen dieser vertikalen oder sukzessiven Komorbidität gibt es Autoren, die das Komorbiditätsprinzip für Kinder und Jugendliche ablehnen. Optionen für die Weiterentwicklung der Klassifikationssysteme Ist denk ich mal nicht so wichtig.