Lungenbefall bei systemischer Sklerodermie
Werbung

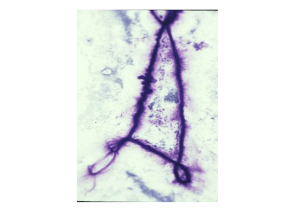
Lungenbefall bei systemischer Sklerodermie Alveolitis, Lungenfibrose Erhöhte Thoraxrigidität Emphysem Pneumothorax Cor pulmonale Pleuritis,Pleuraerguß Sarkoidose, Karzinom, Silikose Digitale Ulzera bei systemischer Sklerodermie Häufig auftretend und rezidivierend Starker Einfluss auf die Lebensqualität Extrem schmerzhaft Schwierige und langsame Abheilung Verlust der Handfunktion VI-001-M1-P Black C et al; ACR Congress 2002 Late Breaking Oral Abstract (LB01) Todesursachen bei SSc-Patienten 1988 – 2000 (C. Black, RFH London) 500 Patienten mindestens 5 Jahre Follow-up verstorben 145 (29 %) • Todesursachen: Lungenfibrose 29 (20 %) PAH 24 (18 %) kardiale Ursache (meist Infarkt) 21 (14 %) renale Ursache 16 (11 %) Karzinom 13 (9 %) VI-008-M1-P 38 % Klinische Verläufe der Sklerodermie diffus pulmonale Fibrose + PAH gastrointestinale Beschwerden pulmonale Fibrose, PAH Nierenbeteiligung Myositis gastrointestinale pulmonale Beschwerden limitiert PAH Raynaud Fibrose Skin Score Organbeteiligung 0 VI-003-M1-P 2 4 6 8 10 Jahre (nach C. Black 2002) Progressive Systemische Sklerose (PSS) ACR Kriterien 1. Hauptkriterium: Symmetrische Sklerose proximal von MCP und MCT 2. Nebenkriterien a. Sklerodaktylie b. Akrale Nekrosen und Narben c. Bilaterale, basale Fibrose Diagnosesicherung: Hauptkriterium oder 2 Nebenkriterien erfüllt VI-002-M1-P Untersuchungsmethoden bei systemischer Sklerodermie und Lungenbeteiligung Röntgen Thorax/HRCT der Lunge Lungenfunktion (Bodyplethysmographie) CO-Diffusion Blutgasanalyse Compliance Nächtliche Pulsoxymetrie Messung der Atemmuskulatur Herzultraschall Herzkatheter Bronchoalvoläre Lavage (BAL) Bedeutung von Endothelin-1 für SSc • ET-1-Plasmaspiegel bei Patienten mit systemischer Sklerodermie ohne und mit pulmonaler arterieller Hypertonie erhöht – Erhöhte ET-1-Spiegel in bronchoalveolärer Lavage bei Patienten mit systemischer Sklerodermie – Erhöhte ET-1-Spiegel sowie vermehrte ET-1-Bindungsstellen in Gefäßen und Interstitium früher diffuser Hautläsionen – Erhöhte ET-1-Spiegel sowie vermehrte ET-1-Bindungsstellen in der Lunge von Patienten mit Sklerodermie-assoziierter Lungenfibrose – Endothelin-Rezeptor-Antagonisten (ERA) sind eine effektive Therapieoption für PAH-Patienten mit systemischer Sklerodermie VI-004-M1-P Black C et al; ACR Congress 2002 Late Breaking Oral Abstract (LB01 Organbeteiligung bei Sklerodermie (Schätzungen und / oderLiteraturrecherchen) Raynaud-Phänomen Sklerose der Haut Ösophagusstörungen Gelenkbeschwerden Lungenbeteiligung Nierenbeteiligung Herzbeteiligung 99 % > 90 % 70 % > 60 % 30 % 8 - 18 % 10 % Bosentan – Bosentan verhinderte das Auftreten neuer digitaler Ulzerationen bei Patienten mit systemischer Sklerodermie – Bosentan reduzierte die mittlere "Ulkus-Belastung" – Bosentan verbesserte die Handfunktion – Bosentan ist sicher und gut verträglich bei Patienten mit digitalen Ulzerationen bei systemischer Sklerodermie Symptomatologie SANITAS Alpenklinik Inzell * Schulstraße 4 * 83334 Inzell * www.sanitas-kliniken.de Husten Dyspnoe Abschlagenheit Tagesmüdigkeit Bosentan verhinderte das Auftreten neuer digitaler Ulzerationen bei Patienten mit systemischer Sklerodermie Bosentan reduzierte die mittlere"Ulkus-Belastung" Bosentan verbesserte die Handfunktion Bosentan ist sicher und gut verträglich bei Patienten mit digitalen Ulzerationen bei systemischer Sklerodermie Wirksamkeit von Bosentan hinsichtlich Anzahl neuer digitaler Ulzera Abheilung digitaler Ulzera Gesamtzahl digitaler Ulzera Handfunktionsparameter des SHAQ SHAQ Längere Behandlungsdauer (24 Wochen) Definition der pulmonalen arteriellen Hypertonie (PAH) Rechtsherzkatheteruntersuchung: pulmonaler arterieller Mitteldruck (mPAP) > 25 mmHg in Ruhe bzw. > 30 mmHg unter Belastung Echokardiographie: systolischer arterieller Druck (PAPsyst) > 35 mmHg Cave: PAPsyst > 40 mmHg bei 6 % der Erwachsenen über 50 Jahre und bei 5 % der Erwachsenen mit BMI > 30 kg/m2 ohne weitere pathologische Befunde! V-003-M2-P Barst RJ et al; J Am Coll Cardiol 2004;43:40S-47S Ergebnisse Datenerhebung 2002 Erkrankung Patienten PAH Systemische Sklerodermie 544 (48,7 %) 15,9 % 59,9 % Systemischer 372 (33,3 %) Lupus eryth. 4,0 % 40,6 % Andere 8,5 % 44,8 % VI-017-M1-P 201 (18,0 %) Echo durchgeführt zur Diagnosesicherung des Lungenhochdrucks : Häufigste unerwünschte •Plazebo (n = 43) •Kopfschmerzen •Anstieg der Leberfunktionswerte •Infekte der oberen Atemwege •Erbrechen •Diarrhöen •Infektion der Ulzera •Arthralgien •Gliederschmerzen IX-015-M1 •16 % • 0% •14 % • 9% • 2% • 5% •16 % • 9% • Bosentan (n = 79) •17 % •11 % • 9% • 9% • 9% • 8% • 6% • 6% Korn JH et al; Arthritis Rheum 2004;50:3985-3993 Normaler BAL-Befund bei Gesunden Nichtraucher Zellen Makrophagen Lymphozyten Neutrophile Eosinophile Prozent(%) 80-95 <15 <3 <0,5 Lungenfibrose. IPF (idiopathische pulmonale Fibrose). Wertigkeit von BAL, HRCT und Lungenfunktion bei Patienten mit Systemischer Sklerodermie und Lungenbeteiligung Benotmane K1, Nolte D2, Fitz G1, Buslau M1 1 Sanitas Alpenklinik Inzell Fachklinik für Allergie-, Haut- und Atemwegserkrankungen, Rheumatologie und Pädiatrie (Leiter Dr. med. M. Buslau) 2 Städtisches Krankenhaus, Bad Reichenhall Fachklinik für Erkrankungen der Atmungsorgane (Leiter: Professor Dr. med. D. Nolte) Lungenfunktion, BGA, HRCT und BAL bei Patienten mit systemischer Sklerodermie (N=13) N 2 Befund (HRCT) Keine Milchglasvers chattungen. Keine Fibrosierung. 2 Milchglasvers chattungen. Beurtei- Lymph lung . (HRCT) (BAL) o.B. 17% (1420) Alve 17.5% oliti (10s 25) 9 ÖsophagusFibr Dilatation, ose narbige Fibrosierunge n, Honeycombin g,Traktionsbro nchiektasen. 21.6% (9-45) Eos. Neutro. (BAL) (BAL) Beurtei lung VC% CO-Diff PO2 % mmH g% 0.7% (0.4-1) 2.5% (0-5) o.B. n=1 Alveolitis n=1 78.95 (70.5-87.4) 72.15 (48.995.4) 74.05 (77.285.9) 3% (2-4) 1% (0-2) Alveolitis 88.55 (83.793.4) 47.5 (23.771.3) 80.1 (79.380.9) 4.4% (0-18) 3% (0-8) o.B. n=1 Alveolitis n=8 80.8 (68.8110.6) 45.9 (14.465.1) 82.24 (73.785.9) Bisherige Therapie-Verfahren bei systemische Sklerodermie mit Lungenbeteiligung Glucocorticoide D-Penicillamin Colchizin Gamma-Interferon Chlorambucil Para-Aminobenzosäure Extrakorporale Photophorese Stufendiagnostik 1-Basisdiagnostik Rö.Thorax, EKG, Lungenfunktion, BGA 2-HRCT der Lunge, CO-Diffusion, Compliance Herzultraschall, Schlaflabor 3-BAL, Biopsie, Rechtsherzkatheter Therapie der Lungenbeteiligung bei PSS Medikamentös Cyclophosphamid, Cortison, O2 physikalisch Atemschulung/Atemgymnastik Bindegewebemassage Überdruckinhalation(IPPB) Hayek Oscillator Therapie der Lungenbeteiligung der PSS Vorgehen der Sanitas Alpenklinik Inzell 1- Husten 2-Alveolitis 3-Lungenfibrose physikalisch Atemschulung/Atemgymnastik Bindegewebemassage Überdruckinhalation(IPPB) (Sole, Bepanthen und Pulmicort) zusätzlich zu 1 Hayek Oscillator Cyclophosphamid und Cortison zusätzlich zu 2 Sauerstoff-Langzeitherapie HRCT Befunde bei systemischer Sklerodermie und Lungenbeteiligung Alveolitis Lungenfibrose - Subpleurale Linien - Honigwabenlunge bzw. subpleurale Zysten - Dilatation des Ösophagus - Vergrößerung der mediastinalen Lymphknoten - Verdickung der interlobulären Septen - Milchglassverschattung - Traktionsbronchiektasen Wertigkeit der Zentromerantikörper (ACA) und Antikörper gegen Scl-70-Nukleoprotein bei pulmonaler Manifestation • • Bei Nachweis von Scl-70 häufiger Lungenbeteiligung mit Lungenfunktions- und Diffusionsstörungen (76%) ggf. auch mit sekundärer pulmonaler Hypertonie Bei Nachweis von ACA seltener Lungenbeteiligung (33%), gehäuft pulmonale Hypertonie Normaler BAL-Befund bei gesunden Nichtrauchern Zellen Prozent (%) Makrophagen 80-95 Lymphozyten Neutrophile Eosinophile <15 <3 <0,5 Symptomatologie Husten Dyspnoe Abgeschlagenheit Tagesmüdigkeit , Histiozytosis X, knotig Bronchoalveoläre Lavage (BAL) .wird als Routineverfahren während einer Bronchoskopie Durchgeführt, um im Alveolarraum befindliche Zellen Krankheitserreger,inhalierte Partikel und Flüssige Bestandteile zu gewinnen .Die Komponente diese Sekret ist: Zellen, lösliche Eiweiß, Lipide .Die BAL untersucht die peripheren Lungenbereiche, um Hinweise für Differentialdiagnostik und Aktivitätsbeurteilung von Lungenparenchym erkrankung zu erhalten Indikation zur BAL -Sarkoidose -Exogene allergische Alveolitis -sog. Idiopatische Lungenfibrose -Lungenfibrosen bei Kollagenosen(z.B. Sklerodermie) -Pneumokoniosen (Asbestosen, Silkosen, Mischstaubkoniose) -Histiocytose X -Alveolarproteinose Malignome mit diffuser Lungeninfiltartion Infektionen:Pneumocystis carinii,CMV,Pilze... BAL-Diagnoseweisende Befunde Befunde Diagmose Berufliche Staubexposition Staubpartkel in oder Pneumokoniose Makrophagen und/oder Asbestkörpercheninfiltrati on positiv Erythrozyteneinschlüsse in Makrophagen Hämosidirinbeladene Makrophagen Milchig-trübe Flüssigkeit,PASpositiv azelluläre korpukel Tmorzellen, Lymphomzellen, Leukämiezellen Nach Costabel et al. 1990 Alveoläres HämorrhagieSyndrom Alveolarproteinose Lymphangiosis carcinmatotsa, Bronchoalveoläres Karzinom,malignes Lymphom, Leukämie Alveolarproteinose IPF (idiopathische pulmonale Fibrose). ©Dr. Reuter, Kiel Amiodaron-Lunge. ©PReuter, Kiel Histiozytosis X, knotig Silikose. Thoraxübersicht und CT-Schicht Bei folgenden diffusen Lungenerkrankungen ist von der BAL kein zusätzlicher Informationsgewinn zu erwarten Immunologische Erkrankungen: Polyarteriitis nodosa, Lymphangioleiomyomatose, alveoläre Mikrolithiasis, Infektionskrankheiten: Chlamydien- und Mykoplasmeninfektion. Verschiedenes: zystische Fibrose (nur therapeutische Indikation), der tuberösen Sklerose, Speicherkrankheiten, Neurofibromatose, Amyloidose, Urämie, rezidivierenden Lungenembolien, Linksherzinsuffizienz. BAL-Methodik Instilation von steriler 0,9% NaCL in 20-50 ml Fraktion (100-200ml auf 37oC) Filtration durch Gase Zentrifugieren (400-500g/10min) “wedge-position“ Zellen:Gesamtzellzah Flüssige ÜberstandImmunglobuline Vitalität, Differentialzellbild Albumine, Enzyme, Mediatoren Lymphozytensubpopulation Phospholipie Zytologiel Pneumologie Nürnberg 1992 Normaler BAL Befund bei gesunden Nichtrauchern Zellen Prozent (%) Makrophagen 80-95 Lymphozyten <15 Neutrophile <3 Eosinophile <0,5 Normale BAL (150 ml Salzlösung) Protein& ImmunoglobulineProzent(%) der gesamte enthaltene Protein Albumine IgG IgA IgM IgE IgD C4 C6 57.1+ 6,3 15.0+ 2,0 11.5 +1.4 0.03+ 0.03 0.00 0.00 0.34 +0.0.05 0.85+ 013 Komplikationen .Fieber in <1% der Fälle ( nach 3-4 Stunden, je nach Autor 10-39% der Fälle beobachtet). .Laryngo- und Bronchialspasmen, kardialen Arrhythmien, Infektionen Abfall des Sauerstoffpartialdrucks kommen kann. BAl transbronchiale Offene Lungenbiopsie + ++ +++ 0 0-1 3-5 Mortalität(%) 0 0,1-0,2 0,4-1,8 Diagnostische(%) Trefferquote ? 72 94 Invasivität Stationäre Verweildauer(Tage) Vergleich verschiedener bioptischer und zytologischer Methoden in der Diagnostik intertitieller Lungenerkrankungen Wertigkeit der Zentromerantikörper (ACA) und Antikörper gegen Scl-70-Nukleoprotein bei pulmonaler Manifestation • Schwererer klinischer Befall bei Scl-70 • Bei Nachweis von Scl-70 häufiger Lungenbeteiligung mit Lungenfunktions- und Diffusionsstörungen (76%) ggf. auch mit pulmonaler Hypertonie • Bei Nachweis von ACA seltener Lungenbeteiligung (33%) Lungenbeteiligung bei systemischer Sklerodermie: Assoziierte Erkrankungen • • • • • • • • • • • • • Lungenemphysem Hypoventilationssyndrom Eitrige Bronchitis (Bronchiektasen) Sarkoidose Pneumokoniose Bronchiolitis obliterans Aspirationspneumonie Pneumocystis-carinii-Pneumonie Bronchialkarzinom Plasmozytom Pulmonale Hypertonie Perikarderguß Herzrhytmusstörungen Untersuchungsmethoden bei systemischer Sklerodermie und Lungenbeteiligung • • • • • • • • • • • Röntgen-Thorax/HRCT der Lunge Lungenfunktion (Bodyplethysmographie) Blutgasanalyse Co-Diffusion Compliance Nächtliche Pulsoxymetrie (Schlaflabor) Messung der Atemmuskelfunktion (P0,1, P0,1 max, PI max) Herzultraschall Rechtsherzkatheter Bronchoalveoläre Lavage (BAL) Histologische Untersuchung (Lungenbiopsie) HRCT Befunde bei systemischer Sklerodermie und Lungenbeteiligung Alveolitis Lungenfibrose - Subpleurale Linien - Honigwabenlunge bzw. subpleurale Zysten - Dilatation des Ösophagus - Vergrößerung der mediastinalen Lymphknoten - Verdickung der interlobulären Septen - Milchglassverschattung - Traktionsbronchiektasen BAL neutrophile Alveolitis. (häufig) -Alveolitische Phase (IL) und TNF- sind Erhöht Die höher Anzahl der Neutrophile Sprechen zu meist für eine rapide fortschreiten der Erkrankung Damit ist sie sensibler als die Lungenfunktionsbefund -manche Patienten mit nicht entzündliche Lungenbefall und in einer inaktive Phase der Fibrose können ein normalen BAL haben Häufigkeit der Lungenbeteiligung bei systemischer Sklerodermie In Abhängigkeit von der gewählten Untersuchungsmethode Untersuchungsmethode Lungenfunktion Lungenfunktion Röntgenthorax Röntgenthorax Röntgenthorax Röntgenthorax Rö-Thorax/Lungenfunktion Bronchiallavage Ga.-Szintigraphie Szintigraphie Makrophagen-Szintigraphie Computertomographie Häufigkeit des Organbefalls (%) 24,7 56 92 55-58.3 60 68 44 70-80 58 77 5 (Pat.) 62 91 Holzmann, Jacobi, Werner, Stahl: Hautarzt (1994) 45: 471-475 Autor Tuffanelli/Winkelmann Luderschmidt Lungenfunktion Garty Sackner Jablonska Silver Luderschmidt Barnett Silver Rossi Korting/Holzmann Sollberg/Holzmann Schwanitzki WERTIGKEIT VON BRONCHOALVEOLÄRER LAVAGE, HR-CT UND LUNGENFUNKTION BEI PATIENTEN MIT SYSTEMISCHER SKLERODERMIE UND LUNGENBETEILIGUNG BENOTMANE K, NOLTE D, FITZ G, BUSLAU M Vortrag 41. Kongreß der Deutschen Gesellschaft für Pneumologie März 2000 im CCH, Hamburg Lungenfunktion, BGA, HRCT und BAL bei Patienten mit systemischer Sklerodermie (N=13) N Befund (HRCT) Beurtei- Lymph lung . (HRCT) (BAL) 2 Eos. Neutro. (BAL) (BAL) Beurtei lung VC% CO-Diff PO2 % mmH g% Keine o.B. 17% Milchglasvers (14chattungen. 20) Keine Fibrosierung. 2 Milchglasvers Alve 17.5% chattungen. oliti (10s 25) 0.7% (0.4-1) 2.5% (0-5) o.B. n=1 Alveolitis n=1 78.95 (70.5-87.4) 72.15 (48.995.4) 74.05 (77.285.9) 3% (2-4) 1% (0-2) Alveolitis 88.55 (83.793.4) 47.5 (23.771.3) 80.1 (79.380.9) 9 Ösophagusdil Fibr atation, ose narbige Fibrosierunge n, Honeycombin g,Traktionsbro nchiektasen. 4.4% (0-18) 3% (0-8) o.B. n=1 Alveolitis n=8 80.8 (68.8110.6) 45.9 (14.465.1) 82.24 (73.785.9) 21.6% (9-45) SLE und Lungenbeteiligung Akute Lupuspneumonitis: Fieber Dyspnoe, Hypoxie, Infiltrat (fleckigen) meist beidseits und bevorzugt in den unteren Lungenlappen (Erreger (Häufig) :Staphylokokken oder Streptokokken Alveoläre Hämoragie: Hb Abfall Pleuritis(Serositis): Wechselnde pleuritische Schmerzen (Tage andauern). Der Erguß ist meist serös bzw. ein Exudat, indem ist der Nachweis der ANA oder Anti DNA-Ak. möglich Eine chroniche interstielle Lungengerüsterkrankung: kann sich zum einem aus einer akuten pneumonitis entwickeln ,zum anderen aber einer unabhängige Manifestation des SLE darstellen Schwere pulmonale Hypertonie: mit Anti-U1RNP und Antiphospholipidantiörpern Sjögren-syndrom und die Lunge Oberer Respirationstrakt (45%) Unterer Respirationstrakt(24%):Pleuralbefall, bronchiale und Perinbronchiale Entzündung, Lungenfibrose(12%) und Lymphoproliferative Erkrankung. Bronchitis (12%) und Bronchiektasen wegen der tockenheit der Schleimhaut Lungenfibrose(12%) BAL:Neutrophile ,Eosinophile Alveolitis Serologische Befunde Anti-Ro/SS-A,Anti-La/SS-B MCTD Mixed Connective Tissue Disease(Scharp-Syndrom) MCTD : Symptome des SLE, der systemischen Sklerose, Dermatomyositis sowie durch Autoantikkörper gegen U1n- Ribonukleoproteine (RNP) Klassifikationshauptkretereien für MCTD .Schwere Myositis .Lungenmanifestation:a) CO-Difusionskapazität<70% oder b) pulmonale Hypertonie oder oder c)proliferative Gefäßveränderungen in der Lungenbiopsie. .Raynaud-phänpmen oder Hypomobilität des Ösophagus .Geschwollen Hände oder Sklerodaktylie .Anti-ENA1:10 000(Hämagglutinationstiter) mit Anti-U1RNPAK positiv Anti-Sm-antikörper negativ. Inkontinenz • Epidemiologie • Formen der Inkontinenz – Harninkontinenz • Streßinkontinenz • Dranginkontinenz • Therapieformen Formen der Inkontinenz Harninkontinenz 1. Stressinkontinenz 2. Dranginkontinenz 3. Gemischte Stress-/Dranginkontinenz 4. Sonstige Formen (Reflexinkontinenz, Überlaufinkontinenz, Extraurethrale Inkontinenz) Stuhlinkontinenz 1. Sensorische Stuhlinkontinenz 2. Muskuläre Stuhlinkontinenz 3. Mechanische Stuhlinkontinenz 4. Neurogene Stuhlinkontinenz 5. Mischformen