1 Stellungnahme der PSO - Arbeitsgemeinschaft für
Werbung

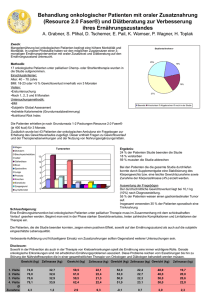
Stellungnahme der PSO - Arbeitsgemeinschaft für Psychoonkologie der Deutschen Krebsgesellschaft e.V. 10. Mai 2013 Gegenstand: Neufassung des § 116b Ambulante spezialfachärztliche Versorgung SGB V, Voraussetzungen und Leistungen für die ambulante psychosoziale Versorgung onkologischer Patienten Grundlagen aus dem neuen Gesetz § 116b Ambulante spezialfachärztliche Versorgung (1) Die ambulante spezialfachärztliche Versorgung umfasst die Diagnostik und Behandlung komplexer, schwer therapierbarer Krankheiten, die je nach Krankheit eine spezielle Qualifikation, eine interdisziplinäre Zusammenarbeit und besondere Ausstattungen erfordern. (4) ... Er regelt die sächlichen und personellen Anforderungen an die ambulante spezialfachärztliche Leistungserbringung sowie sonstige Anforderungen an die Qualitätssicherung. ... Grundlagen aus dem Nationalen Krebsplan Ziel 9: Alle Krebspatienten erhalten bei Bedarf eine angemessene psychoonkologische Versorgung: − Verbesserung der Erkennung psychosozialen Unterstützungsbedarfs sowie behandlungsbedürftiger psychischer Störungen bei Krebspatienten und Angehörigen − Sicherstellung der notwendigen psychoonkologischen Versorgung im stationären und ambulanten Bereich Ziel 7: Eine sektorenübergreifende, integrierte onkologische Versorgung ist gewährleistet: − Verbesserung der interdisziplinären Kooperation (z. B. Tumorkonferenzen) − Bessere sektoren- und berufsgruppenübergreifende Vernetzung der onkologischen Versorgung − Engere Einbindung der Selbsthilfe in die Versorgung Ziel 4: Alle Krebspatienten erhalten eine qualitativ hochwertige Versorgung, unabhängig von Alter, Geschlecht, Herkunft, Wohnort und Versichertenstatus: − Sicherung und Förderung der onkologischen Versorgungsqualität auf hohem Niveau − Abbau von inakzeptablen Qualitätsunterschieden in der Versorgung − Für eine Breitenversorgung geeignete vorbildhafte und bewährte Versorgungsmodelle werden in die Fläche gebracht 1 Konzeption einer qualifizierten psychosozialen (psychoonkologischen) Versorgung (PO-V) Ausgangslage Aktuell ist die psychosoziale Versorgung von onkologischen Patienten und ihren Angehörigen nur unzureichend gewährleistet. Im stationären Bereich ist weder die Verortung der Psychoonkologie noch deren Finanzierung geklärt. Die in die DRG-Pauschalen eingerechneten Beträge für die psychosoziale Unterstützung der Patienten und ihrer Angehörigen sind unzureichend. Im ambulanten Bereich kann eine angemessene Unterstützung der onkologischen Patienten formal nur im Rahmen der Richtlinientherapie erfolgen, die aber die reale Alltagssituation der Krebspatienten nicht abbildet. Weder diagnostische Kriterien noch das erforderliche Antragsverfahren und die zu erfüllenden Voraussetzungen dafür sowie die langen Wartezeiten (im Schnitt 3 – 6 Monate, s. Pressemitteilung der BPtK 22.06.2011) treffen die Realität der onkologischen Patienten und ihrer Familien. Die Organkrebszentren haben zwar auch den Auftrag für die ambulante Versorgung, sind aber in der Regel mit der stationären PO-Versorgung ausgelastet und finanziell unzureichend ausgestattet. Die PO-Versorgung im Rahmen des § 116b – interdisziplinär, nah an der somatischen Versorgung, niedrigschwelliger, zeitnaher Zugang zu einer begrenzten Krisenintervention/ Unterstützung - könnte von daher ein modellhafter, wirtschaftlicher und an den Bedürfnissen der onkologischen Patienten orientierter Ansatz sein. Versorgungsziel Neben der PO-Versorgung im stationären Bereich und der „normalen“ Psychotherapie im ambulanten Bereich geht es im Rahmen von § 116b um die Etablierung einer regulären, sektorenübergreifenden, niederschwelligen ambulanten psychosozialen Versorgung von onkologischen Patienten und ihren Familien. Diese spezifische PO-Versorgung hat folgende Versorgungsziele: - Stabilisierung der Krankheitsverarbeitung - Sicherung der Compliance und Adhärenz - Management der Folgen der medizinischen Therapien - Reintegration in den häuslichen und beruflichen Alltag - Stützung und Stabilisierung der sozialen Netze Vernetzung Diese PO-Versorgung sollte, so wie im Entwurf vorgesehen, im Rahmen von Kooperationsverträgen zwischen den Kliniken, ambulanten Ärzten und Psychotherapeuten erfolgen. 2 Zielgruppe In diese PO-Versorgung werden die Patienten und Ihre Angehörigen eingebunden. Beschreibung der Patienten und ihrer Belastungen In dem Bemühen, die Patienten zu identifizieren, die diese PO-V erhalten sollen, muss unterschieden werden nach klinischen Schweregraden. Nicht alle klinisch d.h. behandlungsrelevanten psychischen Belastungen von Krebspatienten erfüllen DSM- oder ICD-Kriterien. Es gilt, dass a. auch nicht in ICD klassifizierbare Störungen behandlungsrelevant sind, b. eine psychische Diagnose nicht immer hinreichend abgesichert gestellt werden kann (Informations-, Zeitmangel, unklare Ätiologie i. S. krankheitsunabhängige vs. krankheitsbedingte psychische Störung, organische/medizinische Mitbeteiligung usw.), c. eine vorliegende Störung sich im Verlauf einer Krebserkrankung/Therapie mitunter deutlich verändern kann, d. andere Aspekte der Störung, insb. die Funktionsbeeinträchtigungen relevant sein können. Somit macht es Sinn, von „klinischen Schweregraden“ (SW) zu sprechen, um eine Differenzierung zu ermöglichen. Dies erfolgt unter Zuhilfenahme von validierten Screeninginstrumenten, die die Identifikation besonders belasteter Patienten anhand von geprüften Cut-Off-Werten erleichtern („überschwellige Belastung“). Unterschieden werden SWI, SWII und SW III. Klinischer Schweregrad I: „Zustand bei Krebserkrankung ohne überschwellige Belastung“ Klinischer Schweregrad II: „Zustand bei Krebserkrankung mit überschwelligen emotionalen und psychosozialen Belastungen“ Klinischer Schweregrad III: „Zustand bei Krebserkrankung mit zusätzlichen klinisch relevanten Belastungen oder psychischen Störungen“ Leistungszugang Alle onkologischen Patienten und deren Angehörige erhalten eine Beratung und Information zu psychosozialen Versorgungsangeboten (u.a. Krebsberatungsstelle, Psychoonkologen im ambulanten und stationären Bereich, Selbsthilfegruppen, etc.). 3 Alle onkologischen Patienten werden mittels Screening-Instrumenten auf psychosoziale Belastungen untersucht. Bei überschwelligen Belastungen (entsprechend der Screeningergebnisse) und anderweitig formuliertem Bedarf (Ärzte, Pflege, Sozialdienst, Patienten selbst) werden die Patienten einem Mitarbeiter des psychoonkologischen Dienstes zur weiteren Diagnostik und Einleitung einer spezifischen Versorgung vorgestellt: Unter Berücksichtigung von Anamnese, diagnostischem Gespräch, klinischem Eindruck und Ergebnissen des Screenings wird der Patient einer SW-Gruppe (SW=klinischer Schweregrad) zugeteilt und eine entsprechende Versorgung initiiert: SW I: keine weiteren Maßnahmen SW II: Krisenintervention (Umfang max. 12 Einheiten) SW III: Krisenintervention zur Überbrückung bis zur Einleitung einer psychotherapeutischen/psychiatrischen Versorgung im Rahmen der Regelversorgung. Bezogen auf den Klinischer Schweregrad II und III ist von einem Anteil an belasteten Patienten in Höhe von 30 – 40 % auszugehen (Mitchell et al., 2011). Leistungsart Die PO-Versorgung in diesem Rahmen besteht aus beratenden und psychotherapeutischen Gesprächen (á 50 Min). Inhaltlich sollte angeboten werden: Patienteninformation und –aufklärung Psychotherapeutische Gespräche, Psychoedukation, supportive Gespräche Supportive Gespräche für Angehörige Beratung zur Situation minderjähriger Kinder Maximaler Leistungsumfang Die hier zugrunde gelegten Versorgungsdaten für spezifische psychoonkologische Interventionen wurden gewonnen aus der Evaluation der Behandlungsdaten des Psycho-Onkologischen Dienstes (POD) der HSK Wiesbaden 2011 (Anlage 1a) und der Schwerpunktpraxis für Psychoonkologie, Aachen, aus den Jahren 1998-2010 (Petermann-Meyer et al: noch unveröffentlichte Daten, Anlage 1b). Demnach ist von einer medianen Inanspruchnahme von 11-12 Sitzungen pro Patient auszugehen. Somit sollte der Umfang der PO-Versorgung im Rahmen des neuen §116b SGB V 12 Gesprächseinheiten pro onkologischem Patient umfassen. 4 Qualifikation der Leistungserbringer Die PO-Versorgung im Rahmen des §116b darf nur erbracht werden von qualifiziertem Fachpersonal: - psychologische und ärztliche Psychotherapeuten, (in Sonderfällen Mitarbeiter mit Hochschulabschluss + anerkannter Psychotherapiequalifikation) - plus Weiterbildung Psychosoziale Onkologie mit DKG-Zertifikat (WPO oder entsprechende). Dokumentation Die erbrachten PO-Versorgungsleistungen werden mit dem in den jeweiligen Einrichtungen vorhanden Dokumentationssystem erfasst und nachgehalten. Finanzierung/Abrechnung Berechnungsgrundlage der Leistungsvergütung ist der EBM. Die 12 Leistungen werden entsprechend des EBM vergütet: - psychotherapeutische Sitzung z.B. EBM 35200, 35220 Parallel können pro Fall abgerechnet werden: - biografische Anamnese - Grundpauschale - standardisierte Testverfahren - Info an den behandelnden Arzt z. B. EBM 35140 EBM 23211, 23212 EBM 35300 EBM 01601 Eine klare Regelung der PO-Versorgung im §116b SGB V wird allen Beteiligten der fachärztlichen Versorgung die notwendige Planungs- und Durchführungssicherheit geben. Den Patienten garantiert sie die notwendige psychosoziale Versorgung als integraler Bestandteil einer wissenschaftlich fundierten/ qualifizierten Onkologie. 5