Krebstherapie: „Wir entfesseln das Immunsystem!“
Werbung

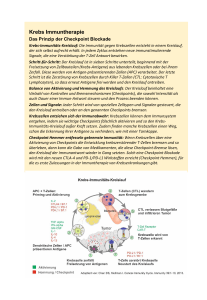
http://www.netdoktor.de/magazin/krebstherapie-wir-entfesseln-dasimmunsystem/?utm_source=Newsletter+13.04.2017&utm_medium=E-Mail&utm_term=Krebstherapie-Wirentfesseln-das-Immunsystem&utm_content=1 Krebstherapie: „Wir entfesseln das Immunsystem!“ Von Christiane Fux, Medizinredakteurin Eine Immuntherapie hilft manchen Krebspatienten, für die es sonst kaum noch Überlebenschancen gibt. Pharmakologe Prof. Stefan Endres* erklärt im NetDoktorGespräch, wie das Immunsystem gegen Krebs scharfgemacht wird – und was man sich wirklich davon erhoffen kann. © royaltystockphoto - Fotolia Herr Prof. Endres, die Immuntherapie gilt inzwischen, neben Operation, Chemo- und Strahlentherapie, als vierte Säule der Krebsmedizin - und als großer Hoffnungsträger. Was ist das Besondere daran? Es ist ein ganz anderer Ansatz als bei den klassischen Krebstherapien, die uns bisher zur Verfügung standen. Eine Immuntherapie richtet sich nicht direkt gegen die Krebszellen, sondern aktiviert das Immunsystem so, dass dieses die Krebszellen vernichtet. © Prof. Stefan Endres Eine ziemlich elegante Strategie: einen Abwehrmechanismus zu nutzen, den der Körper selbst bereitstellt, um Krankheitserreger zu bekämpfen. Der Körper setzt das Immunsystem auch sehr oft ein, um alte oder kranke Körperzellen zu beseitigen – auch entartete Zellen. Für manche Krebszellen funktioniert die Selbstheilung, bei anderen versagt sie und die Tumorzellen beginnen, sich ungehindert zu vermehren. Hängt das damit zusammen, dass Krebszellen auch Körperzellen sind und vom Immunsystem nicht so recht als Feind erkannt werden? Ganz genau. Hilfreich können dann spezielle Antikörper gegen Krebs sein, die man dem Patienten verabreicht. Sie heften sich an die Krebszelle und markieren sie so für die sogenannten T-Zellen. Das sind Zellen des Immunsystems, die von Viren befallene Zellen, aber auch Krebszellen vernichten können. Das funktioniert im Grunde also ähnlich, wie wenn der Körper selbst Antikörper gegen Krankheitserreger bildet. Man nutzt den gleichen Mechanismus. Inzwischen hat man aber auch andere, noch vielversprechender Strategien: Vor allem die sogenannten Checkpoint-Inhibitoren geben Anlass zur Hoffnung. Checkpoint – also Kontrollpunkt – wird hier gesteuert, ob und wann das Immunsystem aktiv wird? So ist es. Die T-Zellen sind mit Checkpoints ausgerüstet. Das sind Schalter, die normalerweise verhindern, dass diese Immunzellen gegen gesunde Körperzellen vorgehen. Manche Krebszellen aktivieren bei den T-Zellen genau diese Bremsfunktion, und die TZellen lassen sie in Ruhe. Mit der Immuntherapie können wir diese Handbremse wieder lockern – dann greifen die Immunzellen die Krebszellen an. Wir entfesseln das Immunsystem wieder. Entfesseln, das klingt riskant. Ohne Risiko sind leider auch diese Therapien nicht. Entfesselte Immunzellen können sich auch gegen körpereigene Zellen richten – also genau die Autoimmunreaktionen auslösen, die die Immun-Checkpoints normalerweise stoppen. Was kann passieren? Relativ häufig sind autoimmune Hautreaktionen. Seltenerer, aber auch gefährlicher, ist ein entzündeter Darm – oder sogar eine Autoimmunenzephalitis, von der das Gehirn betroffen ist. Dann müssen wir mit Medikamenten gegensteuern, die die Immunaktivierung wieder dämpfen, beispielsweise Cortison. Oft werden Immuntherapien aber gut vertragen – meist besser als eine Chemotherapie. Auch das Spektrum der Nebenwirkungen ist anders. Man verliert zum Beispiel nicht die Haare. Nebenwirkungen sind das Eine. Ein weiteres Problem ist, dass die Behandlung nicht bei jedem Patienten anschlägt. Weiß man warum? Leider nein. Das herauszufinden, ist wichtig. Auch, weil die Kosten so hoch sind: 60.000 Euro pro Patient und Jahr. Für welche Krebsformen stehen überhaupt schon Immuntherapeutika zur Verfügung? Gegen das maligne Melanom, also den Schwarzen Hautkrebs, wenn es bereits Metastasen gebildet hat, außerdem bei bestimmten Lungenkrebstypen. Auch bei Nierenzellkrebs wird schon mit Checkpoint-Inhibitoren behandelt. Was können sich Krebspatienten konkret erhoffen? Wie viel Lebenszeit gewinnen sie? Auch wenn die Therapie anschlägt, ist das unterschiedlich. Bei einigen Tumorarten steigt die mittlere Überlebenszeit, vom Zeitpunkt der Diagnosestellung gerechnet. Insbesondere beim metastasierten Schwarzen Hautkrebs gibt es Fälle, in denen Patienten statt Monaten Jahre weiterleben. Das ist auch der Grund, warum so viel geforscht wird in diesem Bereich. Was ist mit Krebsimpfungen, von denen man immer wieder liest? Das ist eine spezielle Art der Immuntherapie. Ein Beispiel ist die sogenannte adoptive TZelltherapie. Dabei insoliert man aus dem Blut des Patienten T-Zellen, rüstet sie mit besonderen Proteinen aus und vermehrt sie. Anschließend werden sie zurück in den Körper geschleust. Dank ihrer Ausstattung können sie Krebszellen besser aufspüren und vernichten. Klingt aufwendig. Das ist es auch. Es gibt aber gerade hier eindrucksvolle Erfolge, sogar echte Heilungen. Allerdings funktioniert das nur bei bestimmten Leukämieformen. Bei soliden Tumoren waren die Ergebnisse bisher eher enttäuschend. Präsident Nixon hat schon vor fast einem halben Jahrhundert den Kampf gegen den Krebs ausgerufen - und in Aussicht gestellt, dass dieser bald besiegt sein werde. Ist das überhaupt möglich? Den Krebs vollständig zu besiegen, ist schon deswegen so schwierig, weil es so viele verschiedene Krebsformen gibt. Auch Lungenkrebs ist nicht gleich Lungenkrebs. Letztlich sind Krebszellen auch Körperzellen - und die sind von Mensch zu Mensch verschieden. Jeder hat seinen eigenen Krebs. Richtig. Auch die Immuntherapie ist kein Wundermittel. Aber mit ihr haben wir einen wesentlichen Schritt nach vorn getan. *Prof. Dr. med. Stefan Endres ist Leiter der Abteilung für Klinische Pharmakologie am Klinikum der Ludwig-Maximilians-Universität München und Forschungsdekan der Medizinischen Fakultät.