R. Stocker
Werbung

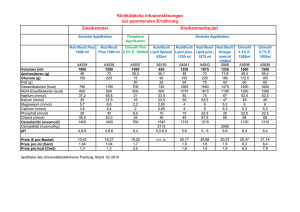
Fallvorstellung Ernährung bei komplexem Intensivpatienten R. Stocker Zürich • Vorgeschichte – 65 j, h 178 cm, w 96 kg (BMI 30) – Postoperative Zuweisung nach Perforation des Kolon ascendens mit schwerer 4-Quadrantenperitonitis und septischem Schock – Übrige Vorgeschichte bis auf behandelte Hypertension unauffällig • Initiale Therapie – Hemikolektomie rechts – Hartman-Prozedur mit endständigem AP • Befunde bei Eintritt – HR 135 min-1; MAP 65 mmHg (Noradrenalin 45 g/min ), ZVD 8 (PEEP 8) – FIO2 0.6, paO2 10.5 kPa, pCO2 normal – Körpertemperatur 35.2°C – Abdomen: leicht distendiert, keine Darmgeräusche Laktat 9,6 mmol/L Lc 2.4/fL CRP < 3 mg/L Albumin 45 g/L Glucose 10,5 mmol/L BUN 4.3 mmol/L Kreat 84 mol/L ASAT 260 ALAT 345 (U/L) Bilirubin tot. 19 mol/L Alk Phosph 63 U/L Amylase 65 U/L Ernährungsfragen • Wie kann der allgemeine und metabolische Zustand aktuell beschrieben werden? • Braucht dieser Patient jetzt Ernährung? Erwägungen • Instabiler Patient in unkompensiertem septischen/hypovolämem Schock (Laktatazidose, hoher Pressorenbedarf, Hypothermie) => Erster Schritt: Schockbehandlung mit Volumenersatz und Stabilisierung • Befunde nach 5 Stunden – HR 105 min-1; MAP 85 mmHg (Noradrenalin 24 g/min ), SvO2 85%, – FIO2 0.5, pO2 12.5 kPa, pCO2 normal (PEEP 10) – Körpertemperatur 37.2°C – Abdomen: leicht distendiert, keine DG Laktat 3,2 mmol/L Lc 21.4/fL CRP 32 mg/L PCT 37 ng/L Blutzucker 10 mmmol/L Ernährungsfragen • Braucht der Patient jetzt eine künstliche Ernährung • Wenn ja: was? Route? Erwägungen • Stressantwort mit hochregulierten katabolen Hormonen/Mediatoren – – – – • Cortisol Glucagon Nor-/Adrenalin ………… Metabolische Veränderungen – – – – Hyperglykämie, Hyperinsulinämie Gluconeogenese …) Lipolyse Proteinkatabolie Exogen Substrate Requirements are dependend on actual Energy Consumption and endogenic Substrate Mobilisation Insult Ebb-Phase Flow-Phase Reparation usefull exogenic substrate supply Endogenic substrate mobilisation „ Resting metabolic rate“ (RME) Metabolic and Gastro-intestinale Tolerance kcal Erwägungen • Patient erst partiell stabilisiert; nach wie vor in residuellem Schockzustand (Laktat, Vasoaktiva) => – Sehr wahrscheinlich immer noch kompromittierte Splanchnikusperfusion und Substratutilisation – Im Moment wahrscheinlich immer noch metabolische und gastro-intestinale Intoleranz • => Primäres Ziel zu diesem Zeitpunkt: System und “gut protection” – Versorgung mit Substraten und Kalorien erst als zweite Priorität Pharmakonutrition?? Pharmakonutrition - Algemeine Definition Hochdosierte Schlüsselsubstrate (Gln and AOX) mit Einfluss auf - Immunantwort - Organintegrität - Organfunktion werden unabhängig von EN/PN via enterale und / oder parenteral Route gegeben. Variable und titrierbare Dosen können gegeben werden Glutamin? Potentiell günstige Effekte von Glutamin Erhöhte Insulin Sensitivität Erhötes Heat Shock Protein Reduzierte VerfügBarkeit freier Radikale Inflammatorische Zytokine reduziert (Anti-inflammatorische Wirkung) Glutamin Therapie Critical Illness Glutathione Synthesis GLN GLN Pool pool Präservation der Citratzyklus Anti-catabole Funktion Effekte Präservation Zellulärer ATP Gehalt NF-kB ? Reduzierte Brennstoff für Erhalt der Intesti- Translokation v. Enterozyten nalen mucosalen Darmbakterien Barriere oder Endotoxin Nuclotid Synthese Brennstoff für Erhalt der Lymphocyten Lymphozyten Präservation der Muskelmasse Reduktion Infektiöser Komplik. Funktion Wischmeyer PE, Curr Opin Clin Nutr Metab Care 6: 217-222, 2003 Glutamin: Konklusion • Hohe Evidenz für Glutamin enteral beim Trauma und bei Brandverletzten • Hohe Evidenz für Glutamin i.v. bei (T)PN Selen? Selen in der Intensivmedizin Minimal Plasma-Selenium Concentrations correlate with poor survival Cut-off-Value 36 g /l ! Sakr, Y., Reinhart, K., et al.: Br. J. Anaesth. 98: 775 - 784 (2007) • Update einer früheren Metaanalyse der Cochrane Database – Positive effekte bezüglich Morbidität und Mortalität durch Supplementierung von Antioxidantien (RR 0.69, 95% CI 0.59–0.829) – Effekte von Selenium auf Mortalität ist dosisabhängig und Studien mit höheren Dosen sind mit positiven Behandlungseffekten vergesellschaftet (RR 0.73; 95% CI 0.53–0.99;P<0.04) – Tag 1: Annahme: GI & Metabolische Toleranz tief: “Pharmaconutrition and feeding the gut” • 20 ml/h Glutamin (ca. 0.5 g/kg BW) und Antioxidantien enteral („feeding the gut“) • Na-Selenit 2000 ug (Bolus) dann 1000 ug/d (kontinuierliche Infusion) • Glu-Ala Dipeptide ( 26 g Glutamin) i.v. (“feeding the system”) • Keine Ulkusprophylaxe • Gastrische Aspiration alle 6 h • Hoher Volumenbedarf zum Erhalt eines adäquaten intravaskulären Volumenstatus => generalisiertes Oedem • Befunde nach 24 h – MAP 75 mmHg (Noradrenalin 2 g/min ) – FIO2 0.5, pO2 12.5 kPa, pCO2 normal – Körpertemperatur 38.2°C – Abdomen: mässig distendiert, IAP 15 mmHg, keine DG – Gastric Residual Volume 3 x > 150 ml => tiefe GI Toleranz Laktat 2,1 mmol/L Lc 31.4/fL CRP 96 mg/L PCT 36 ng/L Ernährung?? TPN? • Erwägungen – Keine offensichtliche Malnutrition – Benefit der postoperativen TPN vs. Risiken bei Patienten, bei denen orale/enterale Ernährung nicht möglich ist TPN - Subgroup Analysis COMPLICATIONS Heyland et al, JAMA, 1998 TPN - Subgroup Analysis MORTALITY Heyland et al, JAMA, 1998 EN? • Erwägung – 50% der Nährstoffe für den Dünndarm und > 80% der Nährstoffe für den Dickdarm kommen aus dem Lumen – Fasten führt zur Atrophie der Dünndarmmukosa, was durch endoluminale Zufuhr schnell reversibel (Ulshen et al.Clin Sci Colch 1996) – “Feeding the gut” (oder die Darmflora) kann das SIRS abschwächen und ein multiples Organversagen vermeiden helfen Enterale versus Parenterale Ernährung Wichtigste Schlussfolgerungen • Wahl der enteralen Route wenn immer möglich. Wenn jedoch eine enterale Ernährung innerhalb der ersten 72 h insuffizient oder nicht möglich ist (insbesondere bei bereits vorbestehender Malnutrition) sollte die Applikation einer TPN bzw. die Supplementierung mit PN erwogen werden • Intoleranz einer EN ist oft Ausduck eines mehr kritischen Zustandes Timing? Outcome und Energiebilanz Villet S, Clin Nutr 2005; 24: 502-509 • ICU-Patienten > 5d - high risk (Mortalität 38%) • Defizit von 12000 kcal • Korrelation mit Komplikationen (p=0.001) - Infektionen - LOS Use of a “protocol” for EN/PN of critically ill patients Martin CM, (ACCEPT study), CMAJ 2004; 170:197-204 • 489 ICU patients in 14 hospitals, RCT EBM 40 • 7 hospitals – EBM guidelines – early start of nutritional therapy – preferably EN p=0.047 Control p=0.002 35 30 25 20 n.s. 15 • 7 hospitals - control 10 5 0 better outcome increased EN less TPN Hosp Mort % Hosp stay ICU stay days days „Klassische“ Immune Enhancing Nutrition? Gründe, weshalb „Immunonutrition“ bei Patienten mit schwerem SIRS/Sepsis nicht emfohlen werden kann Keine Verbesserung des „Outcomes“ (Mortalität [?], Infektion, LOS) Inkonsistenz der Resultate (Globale Analyse vs. Subgruppenanalyse) Sicherheitsbedenken wg. Argininanreicherung Höhere Kosten Summary of statements ESPEN: Intensive Care Enteral Nutrition: IEN : • In patients with severe sepsis, immunemodulating formulae may be harmful and are therefore not recommended Evidence Level B Weiterer Verlauf • Weiterführen von GLN + Aox enteral und GLN-ALA-Dipeptid parenteral und Beginn mit Standart-EN (mit Fiber) 30 -> 40 ml/h • Befunde Tag 2 Hb 7,3 mmol/L – Etwas stärker Laktat 1,9 mmol/L distendiertes Lc 26.4/fL CRP 320 mg/L Abdomen, keine DG Gluc 8.9 mmol/L – + Bilanz (6500 ml innerhalb erster 24 h). Creat 92 mol/L NE reduziert auf 2 ASAT 460 U/L ALAT 530 U/L ug/min. Hämodynamik Alk Phosph 63 U/L stabil – 12 h nach Beginn Bilirubin total 37 mol/L gastrisches Aspirat > 200 ml 3 x – Diurese 3400ml/24h, – Temperatur 37,3°C Sollen wir enterale Zufuhr stoppen?? Nein da… • Dünndarmmotilität ws. partiell erhalten • Störung des Transportes ws. wegen Gastroparese und Kolonatonie => Jejunalsonde mit gastrischer Dekompression Problem: Gastrischer Transport, Gastroparese, Kolonmotilitätsstörung • Häufig • Gründe: z.B. Cytokine, Corticotropin-releasing Factor, Opiate, Dopamin (Tarling MM et. al. IntensiveCare-Med. 1997), vag. Aktivität durch Neuronenaktivität im Tr. Solitarius durch visc. Mediatoren, proinflammatorische Zellen in Intestinalmuskulatur, Substance P + VIP im Plexus mesentericus • Gastrisches Aspirat > 150 ml 3 x ODER > 2 x stündliche Zufuhr Tag 2/3 • Einlage naso-jejunal-Sonde mit gastrischer Dekompression • Jejunale, faserhaltiger Standart-EN 40 ml/h + Glutamin 0.5 g/kg BW und Antioxidantien. Ziel: Zufuhrsteigerung bis 1800 kcal/d innerhalb der folgenden 48 h • Glutamin-Alanin Dipeptide 200 ml iv. • Selenium 1000 ug/d + Spurenelemente + Vitamine • Insulin um BZ < 8 mmol/L zu halten • Prokinetika zur Darm Stimulation • + Bilanz: 2800 ml • Befunde Tag 3 • • • • • Hämodynamisch stabil ZVD 14 mmHg ABGA: paO2 110 mm Hg (FIO2 60%, PEEP 10) Abdomen distendiert, einzelne DG. Kein Stuhl Nach Steigerung auf 60 ml EN/h gastrischc Residualvolumina > 200 ml 3 x IAP 12 mm Hg Temperatur 38.5°C Hb 7,2 mmol/L Laktat 1,5 mmol/L Lc 22.2/fL, CRP 350 mg/L IL-6 320 pg/ml PCT 5.4 ng/L Kreat 86 mol/L ASAT 130, ALAT 215 U/L Blutzucker 7.6 mmol/L mit 3 E Insulin/h Alk Phosph 63 U/L Bilirubin total 37 mol/L Erwägungen • Gestörte GI-Toleranz, ws. erhaltene metabolische Toleranz • ABGA: GI-Lungen Interaktion • Kombinierte EN/PN -3 FS? Metabolism of PUFA -Linolenic Acid 18:3 3 Linolic Acid 18:2 6 6 - Desaturase Pflanzenöl 18:4 3 18:3 6 Leinöl Transformation of only 10 % of given ALA Elongase 20:4 3 20:3 6 5 - Desaturase Arachidonic Acid 20:4 6 Eicosapentaenic Acid 20:5 3 Docosahexaenic Acid Fishoil 22:6 3 Metabolized by same enzymes Can be influenced by substrate delivery! www.liebems.net; Silbernagel, Despopoulos; Thieme 2001 Potential advantages of fish oil in severe SIRS/Sepsis Mediators, Toxins, activate PMNs => Ductus thoracicus Early MODS Mortality SIRS severe Trauma (Proinflammatory cytokines) • Shock • Laparotomy • ICU Therapy Fish IED Oil late MODS CARS Permeability Intest. motility Intest.integrity Bacterial Translocation Infection Mortality Immune paralysys moderate Infektionen Mortaltät Fisch Öl vs. LCT/LCT+MCT ICU LOS Mech. Ventilation Fisch Öl vs. LCT/LCT+MCT Ungeklärt: Individuelle Pro- und Antiinflammation (Hyper-)Infammation Zeit (Hypo-/)Anti-Inflammation Summary of statements ESPEN: Intensive Care Lipids: • Addition of EPA and DHA to lipid emulsions has demonstrable effects on cell membranes and inflammatory processes. Fish oil-enriched lipid emulsions probably decrease length of stay in critically ill patients Evidence Level B • Tag 4 • Jejunale EN mit 20 ml Standard-EN (500 kcal/day) • All-in one TPN (angereichert mit Oliven- und Fischöl) um insgesamt 1800 kcal/d (=25 kcal/kg lean BW * d) zu erreichen • Gabe von enteralem and parenteralem Glutamin und i.v. Na-Selenit weitergeführt • Defäkation with Prostigmin und isoosmotischem Einlauf induziert Abschätzung des Kalorienbedarfs Erwägung: Früh: Risiko der Überernährung (metabolische Intoleranz) Spät: Risiko der Unterernährung (anabole Phase) Indirektet Kalorimetrie – Tag 5 • Indirekte Calorimetrie zeigt Kalorienverbrauch von of 2650 kcal/day (HW auf Inflammation/ Infektion!) • Gastrischer Reflux nahm auf 500 ml/d ab • EN konnte gesteigert werden um gesamthaft 2100 kcal/day zu erreichen • Befunde Tag 5 Hb 7,8 mmol/L – Hämodynamisch stabil Laktat 0,9 mmol/L ohne Katecholamine Lc 12.2/fL, CRP 164 mg/L – Abdomen leicht Na 148, K 2,8 mmol/L distendiert, wenig DG. Gluc 6,2 mmol/L – Beatmung auf BUN 9,5 mmol/L unterstützte SA Creat 92 mol/L umgestellt ASAT 87, ALAT 92 U/L Bilirubin total 23 mol/L Alk Phosph 68 U/L Effektivität der Ernährung? – Tag 6 • Vergleich zwischen verordneter und effektiv verabreichter Kalorienmenge zeigt gute Korrelation BUN 12,5 mmol/L Creat 92 mol/L Protein 42 g/L (65-80) Albumin 22 g/L (40-50) Prealbumin 86 mg/L (200-499) Transferrin 12 mol/L (23-41) Triglycerides 2,2 mmol/L (0.5-1.6) ASAT 87, ALAT 92, Alk Phosph 180U/L Bilirubin total 54 mol/L Kupfer 8,5 mol/L (11-24) Zink 4,6 mol/L (9-21) Selenium 0,9 mol/L (0,8-1,14) Frage Interpretation? Müssen wir Zufuhr steigern? Cholestase? Untersuchung notwendig Pathologische Laborbefunde • Fortgesetzte Katabolie; weitere Erhöhung der Zufuhr hilft nichts, ist aber in diesem Zeipunkt gefährlich Cholestase? • Extrem selten bei enteral ernährten Patienten. Z.Z. keine weiteren Untersuchungen notwendig – Weiterer Verlauf • Günstig; Patient konnte am 14. Tag extubiert werden. Ernährung konnte am Tag 12 auf reine EN umgestellt werden • Trend zur Normalisierung der Laborparameter ab Tag 13. Negative Flüssigkeitsbilanz ab Tag 10 • Entlassung aus der Intensivstation am Tag 17. Gewichtsverlust: 6 kg