Übersicht Antibiotika Seit Alexander Flemming 1928 das Penicillin
Werbung
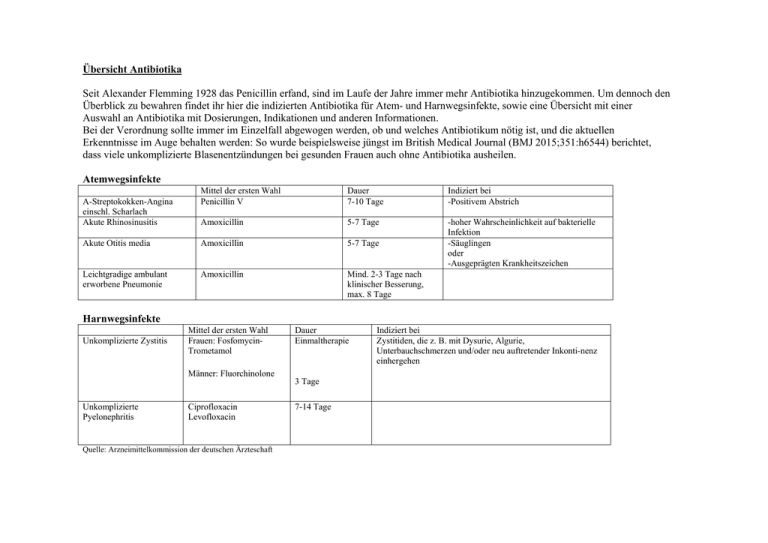
Übersicht Antibiotika Seit Alexander Flemming 1928 das Penicillin erfand, sind im Laufe der Jahre immer mehr Antibiotika hinzugekommen. Um dennoch den Überblick zu bewahren findet ihr hier die indizierten Antibiotika für Atem- und Harnwegsinfekte, sowie eine Übersicht mit einer Auswahl an Antibiotika mit Dosierungen, Indikationen und anderen Informationen. Bei der Verordnung sollte immer im Einzelfall abgewogen werden, ob und welches Antibiotikum nötig ist, und die aktuellen Erkenntnisse im Auge behalten werden: So wurde beispielsweise jüngst im British Medical Journal (BMJ 2015;351:h6544) berichtet, dass viele unkomplizierte Blasenentzündungen bei gesunden Frauen auch ohne Antibiotika ausheilen. Atemwegsinfekte Mittel der ersten Wahl Penicillin V Dauer 7-10 Tage Indiziert bei -Positivem Abstrich Amoxicillin 5-7 Tage Akute Otitis media Amoxicillin 5-7 Tage -hoher Wahrscheinlichkeit auf bakterielle Infektion -Säuglingen oder -Ausgeprägten Krankheitszeichen Leichtgradige ambulant erworbene Pneumonie Amoxicillin Mind. 2-3 Tage nach klinischer Besserung, max. 8 Tage A-Streptokokken-Angina einschl. Scharlach Akute Rhinosinusitis Harnwegsinfekte Unkomplizierte Zystitis Mittel der ersten Wahl Frauen: FosfomycinTrometamol Männer: Fluorchinolone Unkomplizierte Pyelonephritis Ciprofloxacin Levofloxacin Quelle: Arzneimittelkommission der deutschen Ärzteschaft Dauer Einmaltherapie 3 Tage 7-14 Tage Indiziert bei Zystitiden, die z. B. mit Dysurie, Algurie, Unterbauchschmerzen und/oder neu auftretender Inkonti-nenz einhergehen Übersicht: Antibiotika und deren Dosierung (Erwachsene), Ausscheidung, Wirkspektrum sowie Indikationen Pharmakologisch Wirkstoff Dosierung Wirkspektrum in mg (wenn nicht anders angegeben) durchschnittliche Gabe relevante einer durchschnittlichen Einzeldosis (1-mal die Höchstdosis Metabolisierung/ oder mehrmals täglich die niedrige Dosierung), *Anpassung bzw. *KI Kontraindikation bei Ausscheidung Indikationen Niereninsuffizienz oral ZELLWANDSYNTHESE-INHIBITOREN Penicilline Penicillin V 3–4,5 Mio IE (in 3 ED) * parenteral Penicillin G (=Benzylpenicillin) 600–3 000 (in 4–6 ED); Erhöhung bis maximal 36 000 * renal hepatisch, renal (oral) renal, biliär (parenteral) biliär, renal (oral) renal (parenteral) renal renal Flucloxacillin 3 000 (in 3–4 ED) * 3 000–4 000 (–12 000) (in 3–4 ED) * Ampicillin 2 000–6 000 (in 3–4 ED) * 1 500–3 000 (in 3–4 ED) * 1 500–6 000 (–15 000) (in 2–4 ED) * Amoxicillin grampositive Kokken (Streptokokken, Pneumokokken), nicht penicillinasebildende Staphylokokken grampositive Stäbchen (Corynebakterien, Clostridien), gramnegative Kokken (Meningokokken, Gonokokken), Spirochäten (Treponema pallidum, Borrelien), einige Anaerobier Staphylokokken Infektionen der oberen Luftwege, Scharlach(prophylaxe), Erysipel, leichte Zahninfektionen breites Wirkspektrum grampositive Bakterien (auch Listerien, Enterokokken) erweitertes Erregerspektrum (im Atemwegsinfektionen (Sinusitis, Otitis media, Bronchitis), Infektionen im MundKiefer-Gesichtsbereich, Haut- und WeichgewebeInfektionen, Angina tonsillaris, Scharlach, Erysipel sowie Diphtherie (zusätzlich zu Antitoxin), Meningitis, Gonorrhö, Syphilis, Borreliose nicht lebensbedrohliche Staphylokokken-Infektionen Mezlocillin Cephalosporine Cefaclor Cefalexin Cefadroxil Cefuroxim-Axetil Cefpodoxim-Proxetil Cefixim Ceftibuten Cefazolin 1 000–5 000 (–20 000) (in 1–3 ED) * 1 500 (in 3 ED) renal, biliär renal gramnegativen Bereich z. B. H. influenzae, Helicobacter pylori) Erweiterung des Spektrum durch Kombination mit βLaktamaseinhibitor grampositive und gramnegative Bakterien, besonders Enterobakterien grampositive Keime, eingeschränkte Wirksamkeit gegen gramnegative Erreger wie H. influenzae 1 500–3 000 (in 3–4 ED) * 1 000–2 000 (in 1–2 ED) * 500–2 000 (in 2 ED) * renal renal grampositive, gramnegative Keime 200–400 (in 1–2 ED) * renal v. a. gramnegative Keime, mittlere Aktivität gegen Staphylokokken renal 400 (in 1–2 ED) * 400 (als ED) * renal (biliär 10 %) 1 000–2 000 (–6 000) renal renal intraabdominellen und urogenitalen Infektionen u.a. schweren Mischinfektionen z. B. Infektionen der Atemwege, des Mund-, Kieferund Gesichtsbereichs, von Haut und Weichgewebe, des Urogenitaltrakts, intraabdominelle Infektionen leichte bis mittelschwere Atem-, Haut- und Harnwegsinfektionen grampositive Keime v. a. gramnegative Keime v. a. grampositive leichte bis mittelschwere Atem-, Haut- und Harnwegsinfektionen leichte bis mittelschwere Atem-, Haut- und Harnwegsinfektionen Staphylokokkeninfektionen, (in 2–3 ED) * Bakterien Cefuroxim 1 500–6 000 (in 2–4 ED) * renal Cefotaxim 2 000–12 000 (in 2–4 ED) * 1 000–4 000 (als ED) * hepatisch, renal Ceftriaxon renal, biliär Ceftazidim 2000–6 000 (in 2–3 ED) * renal Cefepim 4 000–6 000 (in 2–3 ED) * renal Ceftarolin 1 200 (in 2 ED) * renal 2 000–4 000 (in 3–4 ED) * 1 500–6 000 (in 3 ED) * 1 000 (als ED) * 1 500–3 000 (in 3 ED) * renal Carbapeneme Imipenem Meropenem Ertapenem Doripenem renal renal renal grampositive Erreger, zusätzlich gramnegative Keime wie Haemophilus influenzae, Gonokokken, Meningokokken und Enterobakterien gramnegative Keime (aber nicht: Enterobacter und Pseudomonas) gramnegative Keime inklusive Problemkeime wie Enterobacter und Pseudomonas Cefepim: zusätzlich grampositive Bakterien wie Staphylokokken grampositive Keime einschließlich MRSA sowie gramnegative Keime wie E. coli, Haemophilus influenzae, Klebsiella pneumoniae grampositive und gramnegative Bakterien, Anaerobier und problematische Erreger perioperative Prophylaxe, leichtere Wundinfektionen perioperative Prophylaxe, leichtere Organinfektionen, Haemophilus-Infektionen kalkulierte Initialtherapie, schwere Infektionen, Einmalbehandlung der Gonorrhö Infektionen mit P. aeruginosa, Enterobakterien, meist in Kombination schwere Mischinfektionen wie Pneumonie, Infektionen des Bauchraums, der Gallen und Harnwege usw. komplizierte Haut- und Weichgewebeinfektionen, ambulant erworbene Pneumonie bei Patienten (v. a. mit Abwehrschwäche) mit schweren Mischinfektionen und schweren Infektionen vor dem Erregernachweis sowie bei Versagen anderer Antibiotika, in Kombination mit einem Aminoglykosid bei schwerer Pseudomonaden-Infektion (Reserveantibiotika bei schweren Mischinfektionen) Glykopeptide Vancomycin Teicoplanin 2 000 (in 2–4 ED) * 200–800 (in 1–2 ED) * renal renal grampositive Erreger Fosfomycin FosfomycinTrometamol Fosfomycin 3 000 (als ED) * renal 6 000–16 000 (in 2–3 ED) * MEMBRANINTERAGIERENDE SUBSTANZEN Lipopeptide Daptomycin 4–6 mg/kg KG (als ED) * DNA-INTERAGIERENDE SUBSTANZEN Flourchinolone Norfloxacin 800 (in 2 ED) * Ciprofloxacin Ofloxacin 1 000–1 500 (in 2 ED) * 200–400 (in 1–2 ED) * 800–1 200 (in 2–3 ED) * Reserveantibiotika bei schweren Infektionen mit hochresistenten grampositiven Erregern z. B. bei multiresistenten Staphylokokken, penicillinresistenten Pneumokokken, Enterokokken, Corynebakterien, Listerien, Clostridien grampositive, gramnegative Bakterien, einige Anaerobier unkomplizierte Harnwegsinfekte der Frau i. v. Reserveantibiotikum bei schweren Infektionen (Erregerempfindlichkeit testen!) renal grampositive – auch multiresistente – Bakterien i. v. bei komplizierten Haut und Weichgewebeinfektionen, Endokarditis, Sepsis (Reserveantibiotikum bei schweren Infektionen durch grampositive Bakterien) hepatisch, renal (biliär) Inhib. von CYP1A2 hepatisch, renal Inhib. von CYP1A2 renal Inhib. von CYP1A2 gramnegative Erreger Harnwegsinfektionen gramnegative Erreger, nur schwach wirksam gegen grampositive Erreger Harnwegs-, Gallenwegs-, Darminfektionen, Salmonellose renal Enoxacin Levofloxacin Moxifloxacin Ansamycine Rifabutin 400–800 (in 1–2 ED) * 250–1 000 (in 1–2 ED) * 400 (als ED) 250–1 000 (in 1–2 ED) * 400 (als ED) renal Inhib. von CYP1A2 renal Inhib. von CYP1A2 hepatisch, renal Inhib. von CYP1A2 150–600 (in 1–2 ED) * hepatisch, renal Indukt. von CYP450Enzymen Rifapentin 450–600 (2-mal wöchentlich) Rifampicin 450–600 (in 1–2 ED) 450–1 200 (in 1–3 ED) hepatisch, biliär (renal) Indukt. von CYP450Enzymen hepatisch, biliär (renal) Indukt. von CYP450-Enzymen 200–2 000 (in 2–3 ED) 1 500 (in 3 ED) Nitroimidazole Metronidazol hepatisch, renal Reisediarrhö, Typhus, PseudomonasInfektionen gramnegative Erreger, zusätzlich grampositive und atypische (intrazelluläre und zellwandlose) Erreger gramnegative Erreger (breitestes Wirkspektrum), grampositive Erreger, atypische (intrazelluläre und zellwandlose) Erreger, Anaerobier Tuberkelbakterien (primäre Resistenz der Tuberkelbakterien in Europa selten, bei HIV-positiven Patienten häufiger), grampositive sowie intrazelluläre Bakterien (bei Monotherapie Gefahr von sekundärer Resistenzentwicklung) obligat anaerobe Bakterien, einige Protozoen ambulant erworbene Pneumonie, komplizierte Haut- und Weichteilinfektionen in Kombination mit anderen Wirkstoffen Mycobacterium-avium Infektionen bei AIDS-Patienten, Tuberkulose Tuberkulose Legionellose, Rickettsiose, Staphylokokkeninfektionen, bei MRSA-Infektionen in Kombination mit Vancomycin zur Vorbeugung sekundärer Resistenzbildung Infektionen mit obligat anaeroben Bakterien (Clostridien und sporenlose Anaerobier), einigen mikroaerophile Stäbchen (Helicobacter pylori), anaerob wachsenden Protozoen (Trichomonas vaginalis, Entamoeba histolytica und Gardia lamblia), häufig als Kombinationspartner in der Helicobacter-pyloriEradikationstherapie, bei anaeroben Mischinfektionen (z. B. Peritonitis, Aspirationspneumonie), Amöbenruhr sowie des Amöbenleberabszesses, perioperativen Antibiotikaprophylaxe vor gynäkologischen Operationen Lokal: Zahn- und Hautinfektionen PROTEINSYNTHESE-INHIBITOREN Oxazolidinone Linezolid 1 200 (in 2 ED) *KI bei schwerer Niereninsuffizienz 1 200 (in 2 ED) hepatisch, renal, biliär multiresistente Staphylokokken, vancomycinresistente Enterokokken, Penicillin-G-resistente Pneumokokken Infektionen durch hochresistente grampositive Erreger (Reserveantibiotikum) 3–6 mg/kg KG (in 1–2 ED) * renal Amikacin 15 mg/kg KG (als ED) * renal Tobramycin 3–5 mg/kg KG (als ED) * renal gramnegative Erreger, v. a. Enterobakterien, Pseudomonaden (bes. Tobramycin) und Mykobakterien (Streptomycin: Tuberkulose, Pest, Tularämie) schwere Infektionen wie Peritonitis, Harnwegsinfektionen, Wundbehandlung schwere Infektionen, bei Versagen anderer Aminoglykoside Pseudomonaden-Infektionen 100–200 (als ED) biliär, renal breites Wirkspektrum Spirochäten, Infektionen durch Chlamydien, Yersinien, Rickettsien, Borrelien, Aminoglykoside Gentamicin Tetrazykline Doxycyclin 50–300 (als ED) Minocyclin 100 (in 2 ED) *KI Glycylcycline Tigecyclin Makrolide Erythromycin Clarithromycin 1500–2000(–4 000) (in 3–4 ED) * 500–1 000 (in 2 ED) * biliär initial 100, danach 100 (in 2 ED) (hepatisch), biliär, renal 115–20 mg/kg KG (in 3– 4 ED) * hepatisch, biliär (renal) Inhib. von CYP3A4 hepatisch, biliär (renal) Inhib. von CYP3A4 1 000 (in 2 ED) * Roxithromycin 300 (in 1–2 ED) hepatisch, biliär (renal) Inhib. von CYP3A4 Spiramycin 1 500–2 250 (in 2–4 ED) 500–1 000 (als ED) hepatisch, biliär Azithromycin 250–500 (als ED) hepatisch, biliär, renal grampositive und gramnegative sowie intrazelluläre Keime (Chlamydien, Mykoplasmen, Rickettsien) Cave: resistente Stämme Mykobakterien, Tularämie, Lues, Aktinomykose, Cholera, Rosacea, leichten Atemwegsinfektionen, Akne Infektionen durch Mykobakterien, Akne Staphylokokken, Enterokokken, Streptokokken, Clostridien, Bacteroides-Arten, einige Enterobakterien komplizierten Haut- u. Weichgewebsinfektionen, komplizierten intraabdominellen Infektionen (auch durch hochresistente Erreger) wenn andere Antibiotika (vermutlich) nicht wirken breites Wirkspektrum aerobe grampositive Bakterien (Streptokokken) und intrazelluläre bzw. zellwandlose Keime (Chlamydien, Mykoplasmen) sowie einige gramnegative Bakterien (Legionellen), und Toxoplasmen Legionellose, als 2. Wahl bei Atemwegsinfektionen durch intrazelluläre Erreger Atemwegserkrankungen durch intrazelluläre Keime, Streptokokkeninfektionen (bei Penicillinallergie), Eradikationstherapie von Helicobacter pylori Atemwegserkrankungen durch intrazelluläre Keime, Streptokokkeninfektionen (bei Penicillinallergie), Infektionen von Haut und Weichgewebe Toxoplasmose während der Schwangerschaft Atemwegsinfektionen durch intrazelluläre Erreger, Streptokokkeninfektionen (bei Penicillinallergie), Hautinfektionen Lincosamide Clindamycin Nitrofurane Nitrofurantoin *KI 1 800 (in 3–4 ED) * 100–400 (in 1–4 ED) Quelle: KLB Pharmakologie, Georg Thieme Verlag 1 200–2 700 (in 2–4 ED) * hepatisch, biliär, renal grampositive Bakterien, Anaerobier in Kombination bei schweren Anaerobierinfektionen, zur oralen Nachbehandlung der Osteomyelitis, Staphylokokkeninfektionen (bei Penicillinallergie), lokal bei Akne, in der Zahnmedizin renal ausschließlich bakteriostatisch unkomplizierten Harnwegsinfekte