pdf ca. 3268 KB
Werbung

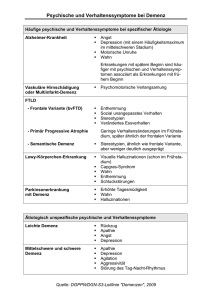
Organische Psychische Störungen Lernziele: 1) Akut: Delir Diagnostik & Therapie 2) Chronisch: Demenz Diagnostik & Therapie Prof. Dr. Christoph Laske Organische psychische Störungen Primäre: krankhafte / diagnostizierbare Veränderungen des Gehirns Sekundäre: krankhafte / diagnostizierbare Veränderungen des Gesamtorganismus (systemische Krankheiten) Gesetz der Noxenunspezifität (Bonhoeffer) Trotz unterschiedlicher Ursachen oft gleiche psychopathologische Syndrome Akut (Typ Delir) vs. Chronisch (Typ Demenz) Akute organische psychische Störungen Definition: Akute organische Veränderungen, die die Gehirnfunktion beeinträchtigt Klinisches Bild: Plötzlicher Beginn, fluktuierende Störungen kognitiver Fähigkeiten, der Psychomotorik und der Affektivität Prognose Gewöhnlich reversibel, falls die Ursache wegfällt oder erfolgreich behandelt wird Akute organische psychische Störungen Störung Beispiele Metabolische Störungen Elektrolytstörungen, Hyper- und Hypoglykämie, hepatische und urämische Enzephalopathie, Hyperthyreose Zirkulationsstörungen Hypoxie, Hirninfarkt, Vaskulitis, ICB Infektionen Harnwegsinfekt, Sepsis, Encephalitis, Meningitis Trauma Schädel-Hirn-Trauma Substanzen Intoxikationen mit oder Entzug von Alkohol, illegalen Drogen, Benzodiazepinen… Medikamente z.B. Anticholinergika (Antihistaminika, Atropin), Antipsychotika, Antidepressiva, Antiparkinsonmittel, Kortikosteroide, ACTH, Digitalis Symptome des Delirs (ICD-10 F05) Störungen von: Bewusstsein (qualitativ, fluktuierend) Gedächtnis Orientierung des abstrakten Denkens und der Auffassung Psychomotorik Schlaf-Wach-Rhythmus Affektivität (Depression, Angst, Reizbarkeit, Euphorie) Halluzinationen vegetative Störungen meist Tage bis wenige Wochen Beginn akut im Tagesverlauf wechselnd Klinischer Fall: 78-jährige Patientin mit M. Parkinson, Behandlung mit L-Dopa (4 x 100 mg) und Amantadin (3 x 100 mg), grauer Star Multiple Begleiterkrankungen, u.a. Gonarthrose (Einnahme von Diclofenac) Über Tage Entwicklung eines agitierten Verwirrtheitszustandes mit visuellen Halluzinationen in Form dunkler Gestalten (bei gleichbleibender Medikation) Labor: Kreatinin 1.4 mg/dl Diclofenac Nierenfunktionseinschränkung Akkumulation von Amantadin Delir Delir ist auch: Postoperativer Verwirrtheitszustand (Durchgangssyndrom) Inzidenz 3-20 % Risikofaktoren: Narkose, Schmerzen, OP-Dauer, kritischer post-operativer Zustand Risikopatienten: Kleinkinder, alte Patienten, Schwerkranke Risiko-Operationen: Herzoperationen, große unfallchirurgische / bauchchirurgische Eingriffe Therapie des Delirs Intensivmedizinische Betreuung Flüssigkeits- und Elektrolytsubstitution möglichst vertraute Umgebung schaffen Viel therapeutische Zuwendung Haloperidol 2-15mg/d Benzodiazepine, z.B. Lorazepam 1-4 mg/d Therapie des Alkoholentzugs-Delirs Intensivmedizinische Betreuung Flüssigkeits- und Elektrolytsubstitution Clomethiazol (Distraneurin®) bis zu 2 Kapseln / 10 ml Mixtur alle 2 Stunden oral Komplikationen: Atemdepression, RR-Abfall, bronchiale Hypersekretion bei AAK > 1%0 => Haloperidol 5-10 mg bei leichterem vegetativen Entzug ggf. 4 x 0.15 mg Clonidin (Catapressan®) Chronische organische psychische Störungen Leitsymptom Gedächtnisstörungen – das kennt jeder Namen - wie heißt diese Frau doch gleich? Einkaufen - was wollte ich noch mitbringen? Wohnung - wo ist meine Brille / Schlüssel? Termine - um wieviel Uhr war ich verabredet? Orientierung – was wollte ich im Keller? „Normale“ Vergeßlichkeit oder Krankheit / Demenz? Demenz (lat. dementia): Diagnostische Leitlinien Leitsymptom Gedächtnisstörung + Störung von Denken, Orientierung, Auffassung, Rechnen, Lernfähigkeit, Sprache, Urteilsvermögen Verschlechterung von Gefühlskontrolle, Sozialverhalten, Motivation Beeinträchtigung der Aktivitäten des täglichen Lebens Symptome bestehen mindestens 6 Monate Auschluss anderer Ursachen (Scheindemenz bei Depression) Alzheimer-Erkrankung Von der unbekannten Krankheit zur Volkserkrankung Vortrag 1906 in der Tübinger Psychiatrie Auguste D. Prominente mit Alzheimer-Erkrankung Rita Hayworth James Doohan Ronald Reagan Helmut Schön Helmut Zacharias Bevölkerungspyramiden von 1910 bis 2050 Wachsende Anzahl von älteren Menschen in der Gesellschaft Alterabhängige Zunahme der Demenz- Erkrankungen Demenz-Erkrankungen: nicht alles ist Alzheimer! Andere Lewy-Körper Mix Alzheimer Erkrankung (~58%) Durchblutung nach Wallesch & Förstl, 2005 Hirnablagerungen: Amyloid-Plaques und Tau-Fibrillen Alzheimer-Entwicklung im Zeitverlauf Gesund MCI Demenz Kognitive Leistung 100 % Amyloid NFB Zeit 15 - 30 Jahre 5 - 10 Jahre Präklinische Phase Klin. Phase Anhäufung von Amyloid-Plaques & neurofibrillärer Bündel (NFB) idealer Beginn präventiver Maßnahmen momentanes therapeutisches Fenster Beginn der Symptomatik Kernsymptome der Alzheimer Demenz Kernsymptome der Alzheimer Demenz Nicht-kognitive Symptome bei Demenzerkrankungen Quelle: Bundesministerium für Familien, Senioren, Frauen und Jugend Demenzen: Diagnostik Anamnese (Symptomatik, Zeitverlauf, Zusatzsymptome) Psychopathologie (Gedächtnis, Orientierung, Denken...) internistisch-neurologische Untersuchung Testpsychologie (MMSE; DemTect; ADAS…) Labor (Schilddrüse, Vitamine...) Ultraschall der hirnversorgenden Arterien Hirnstrommessung (EEG) Schnittbild-Untersuchung des Gehirns (CT, MRT) ggf. Untersuchung des Nervenwassers (Liquor) ggf. SPECT, PET, Hirnbiopsie => Aufgabe für den Facharzt (Psychiater / Neurologe)! Uhrentest nach Shulman Leicht durchzuführender Test Auskunft über problemlösendes Denken und räumliche Leistungen Beurteilung: 1 = perfekt 2 = leichte visuell-räumliche Fehler 3 = Uhrzeit fehlerhaft, erhaltene visuell-räumliche Darstellung 4 = mittelgradige visuellräumliche Desorganisation 5 = schwergradige visuellräumliche Desorganisation 6 = keine Uhr erkennbar Screening: DemTect Dauer: 10 Minuten - Kurzzeitgedächtnis 1. Wortliste (1. Zeile vorlesen – Wiedergabe -- 2. Zeile – Wiedergabe) - Teller □ Hund □ Lampe □ Brief □ Apfel □ Hose □ Tisch □ Wiese □ Glas □ Baum □ Teller □ Hund □ Lampe □ Brief □ Apfel □ Hose □ Tisch □ Wiese □ Glas □ Baum □ Richtig erinnerte Begriffe (max. 20) - Flexibilität - Sprachproduktion - Aufmerksamkeit - Gedächtnisabruf Normierung < 60 Jahre, > 60 Jahre Mini Mental Status nach Folstein Orientierung Maximale Punkte Zeit (Jahr, Datum, Monat, Wochentag, Jahreszeit) 5 Ort (Stadt, Bundesland, Land, Praxis, Stockwerk) 5 Gedächtnis/Merkfähigkeit Begriffe wiederholen (z. B. Auto, Blume, Kerze) 3 Aufmerksamkeit 100 - 7 = 93 - 7 = 86 - 7 = 79 ... etc. oder „R A D I O“ rückwärts buchstabieren 5 Gedächtnis/Erinnerungsfähigkeit Begriffe aus wiederholen 3 Sprache Gegenstände bennennen (z. B. Armbanduhr, Stift)2 Satz nachsprechen „Sie leiht ihm kein Geld mehr.“ 1 Exekutiv-Funktionen 3 Kommandos geben, 3 Handlungen ausführen 3 Schriftliche Anweisung lesen und befolgen lassen 1 Schreiben eines vollständigen Satzes 1 Motorische Funktionen Zeichnen zweier sich schneidender Fünfecke 1 maximal 30 Labor-Ausschlussdiagnostik bei Demenzverdacht Basisprogramm, immer durchzuführen: Blutbild CRP oder Blutsenkung (Hinweise für entzündliche/vaskulitische Erkrankungen) TSH (Hypothyreose) GOT, CK, LDH Harnstoff, Glukose (schwere internistische Erkrankungen) B12- und Folatspiegel Vertiefte Labordiagnostik bei Demenzverdacht Bei begründetem Verdacht sinnvoll: Lues Differenzialblutbild HIV- und Borrelien-Serologie Kalzium, Phosphat (Hypoparathyreoidismus) immunologisches Screening einschließlich SchilddrüsenAntikörpern Schwermetall-Screening (Blei, Quecksilber, Arsen) HbA1c (Diabetes) Kupfer-Clearance im 24-Stunden-Urin (Morbus Wilson) Vitamin- und Hormonspiegel (B1, B6, Niacin, Parathormon) ggf. Selen/Wismut bei Einnahme entsprechender Präparate Demenz – Diagnostik: Liquoruntersuchung Zellbild Proteine (Reiberschema) Ausschlussdiagnostik Beta-Amyloid 1-42 Phosphoryliertes Tau Bei speziellen Verdacht auf CJD: Protein 14-3-3 Entweder stationär oder ambulant z.B. in unserer Memory Clinic http://www.ratgeber-altershirndruck.de/tl_files/codman/images/liquorpunktion.jpg http://www.kabelschaden.de/img/was_ist_ms/liquor_1.jpg Hirnabbau bei Alzheimer-Erkrankung Kontrollperson Alzheimer-Patient Positronen-Emissions-Tomographie (PET) Fluor-Desoxyglukose (FDG) Pittsburgh-Compound (PIB) http://upload.wikimedia.org/wikipedia/commons/thumb/b/b9/PiB_PET_Images_AD.jpg/220px-PiB_PET_Images_AD.jpg Alzheimer-Erkrankung: Was kann man tun? Spezielle Medikamente Acetylcholinesterase-Hemmer: Donezepil 5-10 mg/d (Aricept®) Rivastigmin 6-12 mg/d (Exelon®) Galantamin (Reminyl®) bis 24 mg/d => Magen-Darm-Beschwerden, Leberenzym-Erhöhung Memantine: Glutamat-Modulator (Axura®, Ebixa®, bis 20 mg / d (NMDA-Rezeptor) ältere Medikamente: Gingko biloba, Nimodipin, Piracetam, Pyritinol, Dihydroergotoxin Behandlungserfolg Acetylcholinesterase-Hemmer Winblad et al., 2006 Behandlungserfolg Memantine (Glutamatmodulator) Reisberg et al., 2006 Alzheimer-Erkrankung: Was kann man tun? Behandlung von Begleitsymptomen Schlafstörungen, Erregung: niederpotente Neuroleptika Angst: Benzodiazepine, niederpotente Neuroleptika Delir: Clomethiazol, Diazepam Depression: Antidepressiva mit wenig Nebenwirkungen Wahn, Halluzinationen: hochpotente Neuroleptika Psychopharmaka immer vorsichtig beginnen! Psychopharmaka möglichst niedrig dosieren! Therapiemöglichkeiten Antidementiva medikamentös Antidepressiva Antipsychotika Milieutherapie Physiotherapie Musiktherapie Ergotherapie Nicht medikamentös Physiotherapie Musiktherapie Aktive Musiktherapie Rezeptive Musiktherapie In Studien bevorzugt v. a. für schwer demente Pat. Ergotherapie • Wirkung auf Erhalt von Alltagsfunktionen als Teil eines Therapiekonzeptes nachgewiesen • Kein isolierter Wirksamkeitsnachweis Snoezelen • Phantasieschöpfung aus den beiden Wörtern „snuffelen“ (schnüffeln, schnuppern) und „doezelen“ (dösen, schlummern) • Definition: Aufenthalt in einem gemütlichen, angenehm warmen, duftenden Raum, in dem man, bequem liegend oder sitzend, umgeben von leisen Klängen und Melodien, Lichteffekte betrachten kann. Alzheimer-Behandlung der Zukunft? neue Behandlungsansätze: – bessere Medikamente (z.B. ß-Sekretase-Hemmer) – Alzheimer-Impfung – Gentherapie / Stammzellen? frühere Diagnostik für bessere Behandlung großer Forschungsbedarf! DD: Normaldruck Hydrocephalus mit Demenz Trias: -Demenz -Inkontinenz -Gangstörung DD: Vaskuläre Demenz Mikroangiopathie DD: Vaskuläre Demenz Ausgeprägter Befund: Konfluierende Marklagerläsionen DD: Vaskuläre Demenz Typischer Befund im CT: Vask. Läsionen + Residuen einer alten cerebralen Ischämie 45 | Dr. F. Metzger Lewy-Body-Demenz (McKeith et al. 2005) Zentrales Merkmal = Demenz, die mit Funktionseinschränkungen im Alltag einhergeht. Gedächtnisfunktion zu Beginn relativ gut erhalten häufig: Aufmerksamkeitsstörungen, Beeinträchtigungen der exekutiven und visuoperzeptiven Funktionen Kernmerkmale: • Fluktuation der Kognition (v.a. Aufmerksamkeit u. Wachheit) • Wiederkehrende ausgestaltete visuelle Halluzinationen • Parkinson-Symptome Stark hinweisende Merkmale: • Verhaltensstörungen im REM-Schlaf (Schreien, Sprechen,...) • Ausgeprägte Neuroleptikaüberempfindlichkeit • Verminderte dopaminerge Aktivität in den Basalganglien (SPECT oder PET) Frontotemporale Demenzen Frontotemporale Demenzen ist ein Überbegriff für folgende Erkrankungen: Verhaltensvariante einer frontotemporalen Demenz (bvFTD, entspricht dem nicht mehr gebräuchlichen Begriff des M. Pick) Primär progressive Aphasie (PNFA, progressive nichtflüssige Variante einer primären Aphasie semantische Demenz (SemD) logopenische Variante (einer primär progressiven Aphasie, LPA) frontotemporale Demenz mit einer Motorneuronerkrankung (FTD-ALS) Frontotemporale Demenzen Witt K, Deuschl G, Bartsch T.: Frontotemporal dementias Nervenarzt. 2013 Jan;84(1):20-32. doi: 10.1007/s00115-012-3477-x. Was kann man zur Vorbeugung tun? Was kann man zur Vorbeugung tun? Demenzprävention Fazit für die Praxis Ambulante & (teil-)stationäre Behandlungen an der Klinik für Psychiatrie und Psychotherapie Tagesklinik Wielandshöhe & Gedächtnisambulanz Station 10 Pathophysiologie Alzheimer-Erkrankung: Ursachen Neuropathologie: – Hirnabbau mit Nervenzellenverlust – Plaques (Amyloid) – Neurofibrillen (Tau-Protein) Genetik: – 15 faches Risiko bei Apolipoprotein-E4 – weniger als 1% dominanter Erbgang: Chromosomen 1, 14, 21 Neurochemie: – Mangel von Acetylcholin – Überschuß von Glutamat – Sekretasen funktionieren nicht richtig Frühe Methoden zur Diagnosesicherung Jack et al., Lancet Neurol. 2010 CERAD (Teil 2) Transkranieller Ultraschall Nahinfrarot-Spektroskopie Quantitative Feinmotoriktestung (1) Doppler: Intima-Media-Dicke 6 Autonome Testung 5 7 CERAD (Teil 1) 8 4 Motorische Untersuchung (UPDRSIII) Biomaterial Farbsehkreis 1 3 Allgemeine Untersuchung Accelerometer basierte motorisch Untersuchung 2 Vagus evozierte Potenziale Anamnese Anamnese RBD Anamnese Depression Riechtestung Quantitative Feinmotoriktestung (2) www.trend-studie.de Alzheimer-Erkrankung: Was kann man tun? Allgemeine Therapieprinzipien reizarme Umgebung (bei Erregung) beruhigende, verständnisvolle Zuwendung Reorientierungs-Training (ROT) und Validierung Optimierung von Herzfunktion, Wasser- und Elektrolythaushalt Behandlung von Infektionskrankheiten, Fiebersenkung Reduktion / Absetzen auslösender (Psycho)pharmaka Entwicklung wesentlicher Symptome der Demenz im Krankheitsverlauf S y m p t o m s c h w e r e Kognition Stimmung Verhalten Motorik Schwere der Demenz Medikamentöse Therapie leichtes- schweres Stadium moderates- Hirnleistung des Patienten Antidementiva +Antidepressiva +Antipsychotika 0 •nach Gauthier 1996 1 2 3 4 5 6 7 8 9